ИБС +атеросклероз - копия.pptx
- Количество слайдов: 180

ИБС (продолжение) Зав. кафедрой семейной медицины ФПО, доктор медицинских наук, профессор, Заслуженный врач Украины Чухриенко Неонилла Дмитриевна

Классификация ИБС (2007) І. Внезапная коронарная смерть ІІ. Стенокардия: Стабильная стенокардия напряжения (ФК I IV) Стабильная стенокардия при ангиографически интактных сосудах (синдром Х) Вазоспастическая стенокардия ІІІ. Нестабильная стенокардия: Впервые возникшая стенокардия (до 28 суток) Прогрессирующая стенокардия Ранняя постинфарктная (от 72 час до 28 суток) ІV. Острый инфаркт миокарда: V. Кардиосклероз очаговый (постинфарктный; аневризма сердца) диффузный VI. Безболевая форма ИБС

Инфаркт миокарда диагностика, оказание неотложной помощи при остром коронарном синдроме

Инфаркт миокарда (ИМ) – острый некроз сердечной мышцы, обусловленный прекращением его кровоснабжения в результате внезапного ухудшения коронарного кровообращения, в основе которого лежит спазм, стеноз, тромбоз венечных артерий или метаболические изменения миокарда.

ЭТИОЛОГИЯ § Основной причиной ИМ, в подавляющем большинстве случаев, является атеросклероз коронарных артерий, усложненный тромбозом или кровоизлиянием в атеросклеротическую бляшку. § В 90% случаев это коронаротромбоз. § Реже в основе его возникновения лежит спазм артерий миокарда (иногда патологически неизмененных) на фоне длительной интоксикации алкоголем, табаком, ксенобиотиками, негативных эмоций, умственной и физической перегрузки.

Среди других этиологических факторов в развитии ИМ существенную роль играют : § воспалительные поражения интимы венечных артерий коронариты, которые усложняют течение ревматизма и системных заболеваний соединительной ткани системных васкулитов, эмболии (при инфекционном эндокардите, сердечной недостаточности), § окклюзии и тромбозы, предопределенные врожденными аномалиями сердца и магистральных сосудов. Не меньшую роль играют: § недостаточное развитие коллатералей и увеличение потребности миокарда в кислороде, § нарушения микроциркуляторно тромбоцитарного гомеостаза и межклеточной мультрациркуляции, § электролитный и гормональный дисбаланс.

ПАТОГЕНЕЗ n Внезапное прекращение кровотока в соответствующем участке сердечной мышцы приводит к его длительной ишемии, в связи с чем развивается дефицит энергии : уменьшается содержимое гликогена, _макроэргов, АТФ, креатинфосфата. n Активизация симпатоадреналовой системы (гиперкатехоламинемия) увеличивает интенсивность перекисного окисления липидов, концентрацию в крови свободных жирных кислот и ионов кальция, который вызывает некробиоз миофибрилл.

Варианты развития ИМ (Рекомендации АСС/АНА, 2007) 1. Спонтанный ИМ связанный с ишемией, эрозией/разрывом атеросклеротической бляшки; 2. ИМ, обусловленный возникновением ишемии в результате повышения потребности миокарда в кислороде или недостаточной его доставке (спазм или эмболия коронарной артерии, анемия, аритмия, АГ, гипотензия); 3. Внезапная коронарная смерть; 4 а. ИМ, связанный с чрескожным коронарным вмешательством (ЧТКА); 4 б. ИМ, обусловленный тромбозом стента, который документируется на ангиографии или аутопсии; 5. ИМ, связанный с аорто коронарным шунтированием.

ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ Чаще всего ИМ развивается в стенке левого желудочка в бассейнах кровоснабжения передней, нижне диафрагмальной и огибающей венечных артерий, поражение которых определяет локализацию очага некроза.

В зависимости от величины некроза различают трансмуральный и нетрансмуральный ИМ. Трансмуральный ИМ: некроз распространяется на всю толщу сердечной мышцы от эндокарда к эпикарду. К нетрансмуральному ИМ относятся: n Интрамуральный ИМ, когда очаг некроза миокарда возникает в толще и не достигает эндо и эпикарда; n Субэпикардиальный ИМ, при котором поврежденный миокард прилегает к эпикарду; n Субэндокардиальный ИМ, когда некроз миокарда локализуется в зоне, приближенной к эндокарду.

КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА 1. По глубине и распространенности некроза (по данным ЭКГ) : 1. 1. Крупноочаговый QS или Q ІМ (ІМ с патологическим зубцом_QS или Q) : § крупноочаговый трансмуральный (с патологическим зубцом QS); § крупноочаговый нетрансмуральный (с патологическим зубцом Q). 1. 2. Крупноочаговый QS – или Q ИМ (ИМ без патологического зубца Q) : § субэндокардиальный (этот вид ИМ не всегда бывает мелкоочаговым поскольку может быть распространенным по площади); § интрамуральный.

2. По локализации: 2. 1. ИМ левого желудочка : n передний; n передне перегородочный; n верхушечный; n боковой; n Передне боковой; n задний (задне диафрагмальный или нижний, задне базальный); n задне боковой; n передне задний. 2. 2. ИМ правого желудочка 2. 3. ИМ предсердий

3. Периоды течения ИМ: n предынфарктный; n острейший; n острый; n подострый; n постинфарктный. 4. Особенности клинического течения ИМ : § затяжной, рецидивирующий, повторный; § неосложненный, осложненный; § типичный, атипичный. Согласно современных международных и отечественных рекомендаций, острый ИМ разделяется на: ИМ, с элевацией сегмента SТ ИМ без элевации сегмента SТ (с депрессией SТ или нарушениями морфологии зубца Т).

В течении ИМ различают 5 основных периодов: 1. Предынфарктный период нарастания тяжести коронарной недостаточности. § длится от нескольких часов до месяца. § характеризуется клиникой одного из вариантов нестабильной прогрессирующей стенокардии, § реже предшествует стенокардия, которая возникла впервые, и безболевой вариант. 2. Острейший охватывает время от начала возникновения ишемии определенного участка миокарда к началу ее некроза (длится от 30 мин до 2 часов (в среднем 40 мин. , может до 3 4 часов). Характерным клиническим признаком является возникновение типичного болевого синдрома, который может сопровождаться неритмичным сердцебиением, слабостью, потливостью (холодный пот), ощущением нехватки воздуха.

3. Острый период окончательного образования очага некроза (длится в среднем до 10 дней от 2 до 10 14 дней. В этот период болевой синдром, как правило, исчезает. Сохранение или возобновление боли связано с распространением зоны некроза при прогрессировании ИМ, увеличением периинфарктной ишемизированной зоны или присоединением фибринозного перикардита. Острый период характеризуется развитием резорбционно некротического синдрома, проявлениями которого является: § повышение температуры тела (до субфебрильных цифр на 2 3 и сутки в течение 3 7 дней), § лейкоцитоз; § увеличение СОЭ; § появление биохимических маркеров воспаления и гибели кардиомиоцитов.

4. Подострый характеризуется полным замещением некротических масс грануляционной тканью и соответствует периоду формирования соединительно тканного рубца на месте очага некроза (длится 6 8 недель). Благоприятное течение характеризуется отсутствием болевого и резорбтивно некротичного синдромов. 5. Послеинфарктный уплотнение рубца и адаптация миокарда к новым условиям функционирования (ближайший послеинфарктный период длится от 2 х до 6 ти месяцев, отдаленный после 6 месяцев).

КЛИНИКА Развивается остро на фоне полного благополучия или как результат нестабильной (прогрессирующей) стенокардии. Клинические проявления инфаркта определяются формой, стадией заболевания, наличием и характером осложнений. В зависимости от клинического синдрома, который преобладает в развитии ИМ, выделяют: n типичную (ангинозную – status anginosus) n астматическую (status astmaticus) n аритмичную, n абдоминальную (status abdominalis), n церебро васкулярную, n кардио церебральную , n бессимптомную форму. Клиника характеризуется пятью группами синдромов : § болевым, § изменениями со стороны ССС, § резорбционно некротическим, § изменениями лабораторных показателей , § изменениями на ЭКГ.

n Классическим признаком типичной (ангинальной) формы ИМ является интенсивная волнообразная сжимающая, сдавливающая, жгучая, «кинжальная» боль длительностью от 2 3 часов до нескольких суток, которая не устраняется нитроглицерином, а иногда и повторным введением наркотических средств. n В случаях типичного болевого синдрома иррадиация боли распространяется в левую руку, левое плечо, лопатку, реже в межлопаточный участок, шею, нижнюю челюсть, обе руки. Часто появляется ощущение страха смерти, возбуждение и беспокойство. n При этом некоторые больные кричат, стонут. n Позже присоединяются апатия и общая слабость.

§ Интенсивность боли часто не адекватна величине очага ишемии и некроза, хотя в большинстве случаев выраженность болевого синдрома соответствует распространенности очага повреждения или некроза миокарда. § У больных пожилого возраста часто возникают безболевые и малосимптомные формы заболевания.

Кроме типичной формы ИМ, выявляют также атипичные варианты: 1. Астматический, который чаще развивается при повторных ИМ, у_лиц пожилого и старческого возраста. Протекает по типу сердечной_астмы или отека легких. Ведущим клиническим проявлением является одышка или удушье. 2. Абдоминальный, который характеризуется локализацией боли в_верхней области живота или мечевидного отростка, сопровождается диспептическим явлениями (тошнота, рвота, метеоризм). Такая картина чаще наблюдается при локализации инфаркта в_задней или заднебоковой стенке левого желудочка.

3. Аритмический, для которого характерные нарушения сердечного ритма проводимости (мерцательная аритмия, наджелудочковая и желудочковая тахикардии, экстрасистолия, блокада), иногда даже без болевого приступа. 4. Цереброваскулярный, который сопровождается расстройствами мозгового кровообращения в виде головокружения, потери сознания, нарушения зрения. 5. Периферический, характерным признаком которого является атипичная локалзация боли (в руке, плече, хребте, шее) вне области сердца. 6. Безболевой, который проявляется общей слабостью, адинамией.

n При объективном обследовании больного наблюдается : бледность кожных покровов, повышенная потливость, акроцианоз. n Со стороны серцево _сосудистой системы отмечают тахикардию, реже брадикардию, нарушения ритма (экстрасистолия, блокады), повышение или понижение_артериального давления. n При неосложненном ИМ границы сердца в норме. n Аускультативно определяется ослабление II тона над верхушкой. В_первые дни заболевания может выслушиваться пресистоличекий или протодиастолический ритм галопа. n При трансмуральном и субэпикардиальном инфарктах возникает нежный шум трения перикарда.

Лабораторная диагностика n С первых часов инфаркта возникают характерные изменения лабораторных показателей: наблюдается анеозинофилия и лейкоцитоз до 10 12 9/л. n Лейкоцитоз больше 20 9/л. считается неблагоприятным прогностическим признаком. n Количество лейкоцитов нормализуется на 3 5 й, максимум 7 й день заболевание. n СОЭ увеличивается через 3 4 дня после повышения температуры и приходит к норме приблизительно через месяц, в период полного заживления инфаркта. n В первые часы (дни) заболевания часто развивается гипергликемия и глюкозурия, которые иногда ошибочно расценивают как проявление сахарного диабета, а также снижается фибринолитическая активность крови, что приводит к гиперкоагуляции.

Золотым правилом в современной лабораторной диагностике ИМ является Определение тропонинов И, Т, миоглобина, МВ фракции креатинфосфокиназы (специализированное отделение). n ИМ сопровождается гиперферментией. n Диагностическое значение имеет определение активности аспатртат –аминотрансферазы (Ас. Т), аланин аминотрансферазы (Ал. Т), лактатдегидрогеназы ((ЛДГ), креатинфосфокиназы (КФК), миоглобина. n Среди существующих маркеров некроза преимущество в диагностике повреждения миокарда принадлежит ферменту МВ КФК. Его клиническая специфичность для диагностики необратимого повреждения является устойчивой. n Альтернативным маркером является сердечный тропонин Т (количественный анализ), который характеризуется почти абсолютной специфичностью к ткани миокарда, а также высокой чувствительностью. n Для диагностики некроза могут быть использованы также уровни тропонина И и миоглобина.

Осложнения Лишь в 1/4 случаев ИМ проходит без осложнений. В острый период чаще всего возникают: § аритмии, n n острая сердечная недостаточность, кардиогенный шок, эмболия в малом и большом кругах кровообращения, n острая аневризма сердца, n разрыв миокарда, постинфарктный n синдром (Дреслера).

Очень часто (в 80 -95% случаев) ИМ усложняется нарушением ритма: § пароксизмами мерцательной аритмии, § суправентрикулярной тахикардией, § трепетанием предсердий , § экстрасистолией, § желудочковой тахикардией, § полной поперечной блокадой. Наиболее угрожающими нарушением ритма сердца является фибрилляция желудочков. Клиническая картина характеризуется : § отсутствием сознания, § исчезновением пульса. § артериальное давление при этом не определяется, § тоны сердца не выслушиваются.

n Тяжелым и ранним осложнением ИМ является кардиогенный шок, который чаще возникает при трансмуральных инфарктах, когда зона акинезии занимает больше 25% площади левого желудочка. n Сопровождается гипокинетическим типом гемодинамики. n Кардиогенный шок развивается по разным данным у 7 20% больных ИМ. n По классификации Е. И. Чазова (1971) различают 4 формы кардиогенного шока : - рефлекторный, - истинный, - аритмичный - ареактивный.

n Рефлекторный кардиогенный шок связан с интенсивным болевым синдромом и перераздражением болевых рецепторных зон миокарда. n Снижение артериального давления, что является следствием не столько снижением сократительной способности миокарда, сколько результатом сосудистого коллапса. n Клиническими проявлениями этой формы шока являются брадикардия и гипотония. n Длится не более 2 х часов.

Истинный кардиогенный шок возникает в результате ухудшения сократительной функции левого желудочка, когда объем зоны инфаркта не меньше 40% объема левого желудочка. n Характерными его симптомами являются : n периферические признаки шока (бледно серый, "мраморный" цвет кожи, холодный липкий пот), n олигурия, n анурия (проявление нарушения почечного кровообращения), n снижение артериального давления с уменьшением пульсового давления (дольше получаса), нитевидный частый пульс, n снижение температуры тела, n удлинение времени исчезновения белого пятна после нажатия на ноготь более 2 сек.

По степени тяжести различают: Кардиогенный шок I степени тяжести. n длится 3 -5 часов. n систолическое АД менее 90 мм рт. ст. (90 -81 мм рт. ст. ), пульсовое АД - 30 -25 мм рт. ст. , n n n частота сердечных сокращений - 100 -110 в мин. , диурез снижен до 20 мл/час. наблюдается удовлетворительная пресорная реакция на проведение соответствующей терапии.

Кардиогенный шок II степени тяжести n длится 5 -10 часов. n систолическое АД менее 80 мм рт. ст. (80 -61 мм рт. ст. ), пульсовое АД - 20 -15 мм рт. ст. , n n n частота сердечных сокращений -_110 -120 в мин. , диурез менее 20 мл/час. величина сердечного индекса_1, 8 - 1, 5 л/мин. /м 2, давление заклинивания в легочной артерии 24 -30 мм рт. ст. _ n наблюдаются выраженные симптомы шока и сердечной недостаточности, n замедленная неустойчивая прессорная реакция на проведение соответствующей терапии.

Кардиогенный шок III степени тяжести (или ареактивний кардиогенный шок) n Длится больше 10 часов. n Систолическое АД менее 60 -40 мм рт. ст. (может упасть до 0), пульсовое АД - 20 -15 мм рт. ст. , n частота сердечных сокращений больше 120 в мин. , диурез мл/час. n Величина сердечного индекса_ниже 1, 5 л/мин. /м 2, давление заклинивания в легочной артерии выше 30 мм рт. ст. n Наблюдаются значительно выраженные симптомы шока и тяжелая сердечная_недостаточность, отсутствие реакции на проведение соответствующей терапии. 0

Аритмичный кардиогенный шок предопределен резким снижением сердечного выброса при нарушениях сердечного ритма (пароксизмальная тахикардия, особенно желудочковая, полная поперечная блокада) при снижении частоты сердечных сокращений менее 35 уд/мин. n Отдельно различают кардиогенный шок при разрыве сердца.

Острая сердечная недостаточность Чаще всего возникает в результате: n распространенного трансмурального ИМ, n острой аневризмы сердца, n нарушений ритма. Протекает она по типу левожелудочковой недостаточности и проявляется_приступами сердечной астмы и отека легких (удушье, тахипноэ, ортопное, тахикардии, кашеля с выделением розовой пенистой мокроты, клокочущего дыхания).

Тромбоэмболические осложнения чаще поражают легочную артерию и ее ветви, мезентериальные артерии, артерии нижних конечностей и почек с развитием соответствующей клиники. n Частота их возникновения уменшилась от 28 32% до 5% благодаря проведению адекватной тромболитической и антикоагулянтной терапии. n Повышенный риск тромбоэмболий имеют больные преклонных лет, с флеботромбозами нижних конечностей, хронической сердечно сосудистой недостаточностью.

n Одним из опасных осложнений острого инфаркта, который практически_всегда заканчивается смертью больного, является разрыв сердца. n Наблюдаются в 2, 5 8% больных ИМ. n Чаще разрывы миокарда возникают в течение первых 5 7 суток ИМ.

К факторам повышенного риска разрыва миокарда принадлежат: n женский пол (частота разрывов вдвое больше, чем у мужчин). n высокое артериальное давление n трансмуральный ИМ. n поздняя госпитализация (более суток после начала ИМ) n ч. Чрезмерная физическая активность в течение первой недели ИМ n Позднее назначение тромболитиков (позже 14 часов после начала ИМ.

n В 80 -90% разрыв миокарда возникает внезапно: мгновенно развивается тампонада сердца и кровообращение прекращается. n Наблюдаются внезапная потеря сознания, резкий цианоз лица и верхней половины тела, выраженное набухание шейных вен, исчезновения пульса и артериального давления. n Через 1 2 минуты прекращается дыхание, расширяются зрачки. n На ЭКГ электромеханическая диссоциация, которая изменяется затухающим идиовентрикулярным ритмом. n Смерть наступает мгновенно.

n Иногда разрыв сердца развивается медленно в течение нескольких часов, дней. n Клинически наблюдается рецидив болевого синдрома, развитие симптомов шока, значительное ослабление сердечных тонов

Синдром Дресслера. Развивается у 3 4% больных на 2 8 неделе после перенесенного Им. Его возникновение предопределено автоиммунными механизмами: продуцирование антител к кардиальным аутоантигенам. Различают: § типичный, § атипичный § малосимптомный синдром Дресслера.

В 2007 году объединенная рабочая группа Европейского общества кардиологов, Американской коллегии кардиологов, Американской ассоциации сердца и Всемирной федерации сердца разработала новое определение ИМ. Согласно этому консенсусу основными диагностическими критериями ИМ являются: § повышение кардиальных биомаркеров тропонинов I и T, а в случае невозможности их определения альтернативой является оценка уровня МВ фракции креатинфосфокиназы (МВ КФК); § изменение электрокардиографической (ЭКГ) кривой; § оценка результатов визуализирующих методов исследования (эхокардиография, радионуклидная вентрикулография, миокардиальная перфузионная сцинтиграфия, магнитно резонансная томография, компьютерная томография, позитронно эмиссионная томография).

Наиболее доступным критерием являются изменения ЭКГ- кривой. § ЭКГ представляет необходимую и достаточную информацию для подтверждения в большинстве случаев ИМ, помогает в диагностике ИМ при его атипичной клинике. § Регистрация ЭКГ экономически не затратна и может быть у одного пациента повторена многократно без вреда для него.

Электрокардиограмма при инфаркте миокарда

Схема морфологических изменений в сердечной мышце при остром инфаркте миокарда

1) зона некроза патологический зубец Q (Q ˃1/3 амплитуды R и/или ширина ˃0, 03 сек. ), уменьшение амплитуды зубца R (при нетрансмуральном ИМ) или комплекс а QS и исчезновение зубца R (при трансмуральном инфаркте); 2) зона ишемического повреждения смещение сегмента S T выше (при субэпикардиальном или трансмуральном ИМ) или ниже изолинии (при субэндокардиальном поражении сердечной мышцы); 3) зона ишемии коронарный (равносторонний и остроконечный ) зубец Т (высокий положительный при субэндокардиальном инфаркте и отрицательный при субэпикардиальном или трансмуральном ИМ). § ЭКГ изменяется в зависимости от времени, которое прошло от начала формирования ИМ.

Острая стадия Характеризуется быстрым, в течение 1 2 суток, формированием патологического зубца Q или комплекса QS, сдвигом сегмента RS выше изолинии и сливающегося с ним вначале положительного , а затем отрицательного зубца Т. n Через несколько дней сегмент RS приближается к изолинии, а на 2 й неделе заболевание становится изоэлектрическим. n Отрицательный коронарный зубец Т резко углубляется и становится симметричным и обостренным. n

n В подострой стадии ИМ регистрируется патологический зубец Q или комплекс QS(некроз) и отрицательный коронарный зубец Т (ишемия), амплитуда которого, начиная с 20 25 суток ИМ, постепенно уменьшается. Сегмент RS Т расположен на изолинии. n Рубцова стадия ИМ характеризуется сохранением в течение многих лет патологического зубца Q или комплексу QS и наличием слабоотрицательного, сглаженного или положительного зубца Т.

Динамика изменений ЭКГ в острой, подострой и рубцовой стадии ІМ : а е острая стадия; ж подострая стадия; з рубцевания стадия.

Электрокардиограмма при инфарктах миокарда передней стенки левого желудочка Прямые признаки: § патологический зубец Q (или комплекс QS); § элевация (подъем) сегмента RS T; § отрицательный "коронарный" зубец Т. В зависимости от локализации ИМ и его распространенности эти изменения обнаруживается в таких отведениях: § переднеперегородочный V 1 V 3 § передневерхушечный V 3, V 4; § переднебоковой I, a. VL, V 5, V 6 ; § распространен передний ІМ I, a. VL, V 1 V 6; § высокий передний V 2 V 6 и /или V 4 V 6 ;

Инфаркт миокарда задней стенки левого желудочка Прямые признаки острой стадии ИМ задней стенки левого желудочка (патологический зубец Q или комплекс QS, элевация (подем) сегмента RS Т и отрицанегативный (коронарный) зубец Т оказывается в таких отведениях: 1. заднедиафрагмальний (нижний ) ІМ II, III, a. VF (Рис. 65); 2. заднебазальний ИМ V 7 V 9 ; 3. заднебоковой ИМ III, a. VF, V 5 V 6; 4. распространенный задний ИМ II, III, a. VF, V 5, V 6, V 7 V 9;

n Ишемия субэндокарда характеризуется заостренным, симметричным, высокоамплитудным зубцом Т, а заинтересованность субэпикарда проявляется малым, отрицательным или уплощенным зубцом Т.

Величина элевации сегмента ST имеет прогностическое значение: n при подъеме сегмента ST ≥ 5 мм в отведениях, отражающих повреждение передней стенки (I, av. L, V 2 6), n ≥ 2 мм – в отведениях, свидетельствующих о повреждении задней стенки (II, III, av. F), отмечаются нарушения ритма и проводимости.

Ишемия субэпикарда. .

Изменения зубца Т как проявления ишемии не специфичны и малочувствительны. Симметричный высокий зубец Т возможен при: § синдроме ранней реполяризации желудочков, алкогольной кардиомиопатии , § перегрузке левого желудочка , § в диастолу (аортальная недостаточность), § при выраженной блокаде левой ножки пучка Гиса , § в правых грудных отведениях при увеличении ЛЖ. Высокоамплитудный ассиметричный, с широким основанием зубец Т в V 1 4 регистрируется в случае: § § § ваготонии, у спортсменов, у лиц тяжелого физического труда.

Малый симметричный отрицательный зубец Т регистрируется как вариант нормы: n в правых грудных отведениях у детей, подростков, n у лиц негроидной расы, n при гипервентиляции, n при пролабировании двустворчатого клапана, n при регистрации ЭКГ сразу после еды (особенно углеводов).

Выраженный отрицательный зубец Т регистрируется при: § миокардите, § перикардите, § аритмогенной дисплазии правого желудочка, § после желудочковых экстрасистол, § перемежающейся блокаде левой ножки пучка Гиса, § феномене WPW, § при работе кардиостимулятора (синдром Шатерье).

Глубокие с широким основанием зубцы Т возможны: § у больных с нарушением мозгового кровообращения (субарахноидальное кровоизлияние), § приступах синдрома Морганьи Адамс Стокса, § в случаях хронического алкоголизма.

Депрессия сегмента ST не более чем на 1 мм рассматривается как вариант нормы в случае: § гипервентиляции; § при пролабировании двустворчатого клапана; § гипокалиемии; § остром легочном сердце; § при использовании дигиталиса, психотропных средств; § при блокаде ножек пучка Гиса; § гипертрофии левого, правого желудочков; § посттахикардитическом синдроме; § у 7, 5% пожилых лиц без явного заболевания сердца.

Элевация сегмента ST возможна при: § ваготонии, § деформации грудной клетки, § СРРЖ, § остром перикардите, § выраженной гиперкалиемии, § гипотермии, § опухолях или кистах сердца, § нарушениях мозгового кровообращения.

Приказ МЗ Украины 03. 07. 2006 № 436 ПРОТОКОЛ оказания медицинской помощи больным с острым коронарным синдромом без элевации ST (инфаркт миокарда без зубца Q и нестабильная стенокардия)

n Острый коронарный синдром (ОКС) группа симптомов и признаков, которые позволяют подозревать острый инфаркт миокарда (ОИМ) или нестабильную стенокардию (НС). n Термин ОКС употребляется при первом контакте с больными, как предыдущий диагноз. n Включает ОКС со стойкой элевацией сегмента ST на ЭКГ и без таковой. n Первый в большинстве случаев предшествует ОИМ с зубцом Q на ЭКГ, второй, ГІМ без Q и НС (заключительные клинические диагнозы).

n ОИМ это некроз любой массы миокарда в результате острой длительной ишемии. n Нестабильная стенокардия острая ишемия миокарда, тяжесть и длительность которой недостаточна для развития некроза миокарда. n ОИМ без подъема ST/без Q отличается от НС увеличением уровня биохимических маркеров некроза миокарда в крови, которые в НС отсутствуют.

В качестве клинических диагностических критериев ОКС следует считать: 1. Затяжная (больше 20 мин. ) ангинозная боль в покое. 2. Стенокардия не менее III ФК (по классификации Канадской ассоциации кардиологов, 1976 г. ), которая возникла впервые (в течение предыдущих 28 дней). 3. Прогрессирующая стенокардия, как минимум III ФК.

Условия в которых должна предоставляться медицинская помощь I (для семейных врачей) Диагностическая программа Обязательные исследования 1. сбор жалоб и анамнеза 2. клинический обзор 3. измерение АД 4. ЭКГ в 12 отведениях в динамике

Условия в которых должна предоставляться медицинская помощь II (для центра ОПСМ) Обязательные исследования Лабораторное обследование (общие анализы крови и мочи, КФК в динамике 3 раза, желательно МВ КФК или тропонин Т или И при необходимости в динамике 2 раза, АЛТ, АСТ, калий, натрий, билирубин, креатинин, холестерин общий, триглицериды, глюкоза крови) Дополнительные исследования 1. ЧАТВ (при лечении нефракционированным гепарином) 2. коагулограмма 3. Ro ОГК

Приказ МЗ Украины 03. 07. 2006 № 436 ПРОТОКОЛ оказания медицинской помощи больным с острым коронарным синдромом с элевацией ST (инфарктом миокарда с зубцом Q )

Лечебная программа Перечень и объем медицинских услуг обязательного ассортимента 1. Тромболитическая терапия с использованием стрептокиназы, ретеплазы, альтеплазы или тенектеплазы, TNK ТАП проводится при отсутствии противопоказаний и возможности проведения в течение 12 часов от начала ангинного нападения. 2. Первичные коронарные вмешательства при давности клиники ОКС до 12 часов, а при сохранении или возобновлении ишемии в более поздние сроки является методом выбора в лечении инфаркта миокарда, который осложнен кардиогенным шоком, при наличии противопоказаний к тромболиітической терапии и в условиях, когда возможно выполнить процедуру в течение 90 минут от первого контакта с врачом. Показания и выбор метода реваскуляризации (ЧКВ, АКШ) определяются характером поражения коронарных артерий по данным КВГ и возможностью клиники.

3. Аспирин. 4. Нефракционировнный гепарин (в/в крапельно в течение минимум 1 сутки со следующим п/к введением) и низкомолекулярные гепарини п/к всем больным. Длительность терапии 2 5 суток, а при сохранении признаков ишемии и больше. 5. Бета адреноблокаторы без внутренней симпатомиметической активности. При наличии СН и/систолической дисфункции ЛЖ (ФВ < 45%) метопролол, карведилол. 6. Блокаторы кальциевых каналов. Дилтиазем и верапамил целесообразно применять для лечения больных, которые имеют противопоказания к бета адреноблокаторам и у больных с вариантной стенокардией при отсутствии систолической СН. Дигидропиридины ретардного действия можно использовать с целью антигипертензивного и дополнительного антиангинального эффектов только вместе с бета блокаторами.

7. Нитраты при наличии стенокардии и/или признаков ишемии миокарда. Как альтернативу можно использовать сиднонимины 8. Ингибиторы АПФ, при непереносимости блокаторы АТ 1 рецепторов ангиотензина II. 9. Статины показаны всем больным с общим холестерином крови > 5 ммоль/л. Доза определяется индивидуально. Одновременно для оценки переносимости контролируют содержимое в крови АЛТ, АСТ и КФК.

Перечень и объем медицинских услуг дополнительного ассортимента 1. Тиенопиридиновые антитромбоцитарные препараты показаны всем больным, которые не переносят аспирин, а также непосредственно перед ПКВ и после нее. 2. Для обезболивания, при недостаточном эффекте нитратов и бета адреноблокаторов ненаркотические и наркотические аналгетики. 3. При повышении АД антигипертензивная терапия, прежде всего ингибиторы АПФ.

Неотложная помощь при ОКС § Если пациент в пределах ближайших 48 ч перенес сильный приступ типичной продолжительной боли в сердце или за грудиной, есть основание подозревать у него острый коронарный синдром (ОКС). § Это является показанием для госпитализации в специализированное кардиологическое отделение.

§ При первичном осмотре больному необходимо немедленно дать разжевать 250 500 мг аспирина, не покрытого оболочкой. § При продолжающейся боли дать нитроглицерин под язык.

В любом случае при наличии изменений на ЭКГ (включая подъемы SТ) и отсутствии явных некардиальных причин для их появления может быть введен: § внутривенно струйно нефракционированный гепарин в дозе 70 МЕ/кг (примерно 5000 МЕ), § или низкомолекулярный гепарин (НМГ). Перед этим необходимо убедиться, что отсутствуют явные противопоказания к применению гепарина. Дальнейшая антитромботическая терапия, проводится в кардиологическом стационаре.

Лечение, проводимое при отсутствии возможности экстренной госпитализации, должно быть максимально приближено к лечебным мероприятиям в блоке интенсивной терапии. Оно должно включать: § строгий постельный режим; § контроль состояния пациента, гемодинамических параметров, клинической картины заболевания, мониторирование и запись ЭКГ в динамике; § рациональное обезболивание (нейролептанальгезия, наркотические анальгетики); § кислородотерапию при наличии признаков артери альной гипоксемии (цианоз); § антиангинальную терапию (короткодействующие нитраты, медленная внутривенная инфузия нитроглицерина под контролем АД);

§ препараты, обладающие антиишемическим и протективным действием в отношении миокарда (бета блокаторы, ингибиторы ангиотензин превращающего фермента, глюкозо инсулино калиевая смесь); § антитромботическую терапию (перорально аспирин, подкожно нефракционированный или низкомолекулярный гепарин или фондапаринукс); § симптоматическую терапию, направленная на лечение сопутствующей патологии и осложнений основного заболевания (сердечная недостаточность, нарушения ритма и проводимости).

§ Следует помнить о том, что в условиях отсутствия возможности экстренной госпитализации тромболитическая терапия и постоянное внутривенное введение нефракционого гепарина у больных ОКС и ИМ не используются из за невозможности проведения контроля за эффективностью и безопасностью их применения! § Подкожное введение фондапаринукса в дозе 2, 5 мг 1 раз в сутки в течение 8 дней не требует лабораторного контроля и при этом является достоверно эффективным и безопасным.

§ Следует помнить о том, что в условиях отсутствия возможности экстренной госпитализации тромболитическая терапия и постоянное внутривенное введение нефракционого гепарина у больных ОКС и ИМ не используются из за невозможности проведения контроля за эффективностью и безопасностью их применения! § Подкожное введение фондапаринукса в дозе 2, 5 мг 1 раз в сутки в течение 8 дней не требует лабораторного контроля и при этом является достоверно эффективным и безопасным.

Особенности применения отдельных групп препаратов при ОКС Обезболивающие средства Сохранение ангинозного приступа после использования короткодействующих нитратов показание для введения наркотических анальгетиков. Их следует вводить только внутривенно. Средством выбора является морфин (кроме документированных случаев гиперчувствительности к препарату). Помимо обезболивания морфин способствует § уменьшению страха, возбуждения, § снижает симпатическую активность, § увеличивает тонус блуждающего нерва, § уменьшает эффективность дыхания, § вызывает расширение периферических артерий и вен (последнее особенно важно при отеке легких).

Доза, необходимая для адекватного обезболивания, зависит от: § индивидуальной чувствительности, § возраста, § размеров тела. Перед использованием 10 мг морфина гидрохлорида (или сульфата) разводят как минимум в 10 мл 0, 9 % раствора натрия хлорида или дистиллиро ванной воды. Первоначально следует ввести внутривенно медленно 2 4 мг лекарственного вещества. При необходимости введение повторяют каждые 5 15 мин по 2 4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.

При использовании морфина возможны следующие осложнения: § выраженная артериальная гипотензия; устраняется в горизонтальном положении в сочетании с подня тием ног (если нет отека легких). § Если этого недостаточно, внутривенно вводят 0, 9 % раствор натрия хлорида или другие плазмоэкспандеры, в редких случаях прессорные препараты; § выраженная брадикардия в сочетании с артериальной гипотензией; устраняется атропином (внутривенно 0, 5 1, 0 мг); § тошнота, рвота; устраняется метоклопрамидом (внутривенно 5 10 мг); § угнетение дыхания; устраняется налоксоном (внутривенно 0, 1 0, 2 мг, при необходимости повторно через 15 мин), однако при этом уменьшается и анальгезирующее действие препарата.

§ Опиаты могут ослаблять перистальтику кишечника и приводить к запорам. § Препараты этой группы снижают тонус мочевого пузыря и затрудняют мочевыделение, особенно у мужчин с гипертрофией предстательной железы.

§ Для уменьшения страха обычно достаточно создать спокойную обстановку и ввести наркотический анальгетик. § При выраженном возбуждении могут потребоваться транквилизаторы (диазепам внутривенно 2, 5 10, 0 мг). § Важное значение для эмоционального комфорта имеют соответствующий стиль поведения персонала, разъяснение диагноза, прогноза и плана лечения.

Часто (в 80 -95% случаев) ИМ осложняется нарушением ритма: § пароксизмами мерцательной аритмии, § суправентрикулярной тахикардией, § трепетанием предсердий , § экстрасистолией, § желудочковой тахикардией, § полной поперечной блокадой. Наиболее угрожающими нарушением ритма сердца является фибрилляция желудочков. Клиническая картина характеризуется : § отсутствием сознания, § исчезновением пульса. § артериальное давление при этом не определяется, § тоны сердца не выслушиваются.

АТЕРОСКЛЕРОЗ Атеросклероз это хроническая прогрессирующая болезнь артерий эластичного или эластично мышечного типа очаговой инфильтрацией внутренней оболочки липидами с последующим реактивным разрастанием соединительной ткани, отложениям солей кальция и компонентов крови.

n Морфологическим субстратом атеросклероза является атеросклеротическая бляшка, которая суживает просвет артерий и нередко ведет к их тромбированию. n Вследствие нарушения прилива артериальной крови к органам и тканям (ишемии) развивается дистрофия, фиброз и некроз.

n Атеросклероз самое распространенное сосудистое заболевание, генерализованный патологический процесс, болезнь обмена, которая является самой важной причиной поражения аорты, венечных и церебральных артерий, главной причиной смерти людей в работоспособном и преклонном возрасте. n Термин "атеросклероз" был введен в 1904 году Маршаном и обоснован экспериментальными исследованиями Аничкова М. М. и Халатова С. С. в 1912 1913 г. г.

Этиология и патогенез атеросклероза Причина атеросклероза окончательно не установлена. Его развитие связывают с наличием определенных факторов риска : § § § § § артериальная гипертензия, дислипопротеинемия, курение, сахарный диабет, профессиональные интоксикации, наследственная предрасположенность, повышение массы тела, гиподинамия, злоупотребление алкоголем, некоторые заболевания.

§ Cегодня доказана роль механического и химического повреждения эндотелия. § Влияние ксенобиотиков, иммунных комплексов, цитотоксинов, вирусов, липидных перекисей способствуют процессам реорганизации внутренних слоев сосудистой стенки.

§ Современная концепция развития атеросклероза, заключается в повреждении эндотелия артерий большого и среднего калибра является его начальным звеном.

Атеросклероз и атеротромбоз § Нестабильная стенокардия § ИМ § Ишемический инсульт/ТИА § Критическая ишемия НК § СС смерть атеросклероз Стабильния стенокардия Перемежающая хромота атеротромбоз Adapted from Stary HC et al. Circulation. 1995; 92: 1355– 74, and Fuster V et al. Vasc Med. 1998; 3: 231– 9.

§ На местах повреждение эндотелия происходит фиксация лейкоцитов, среди (моноцитов). § Они атакуют эндотелиальные клетки, мигрируют субэндотелиально в результате хемотаксиса и потом превращаются в макрофаги. § Последние захватывают и накапливают липидные включения, захватывая частицы окисленных модифицированных липопротеидов низкой плотности.

Первый этап атерогенеза § В дальнейшем макрофаги трансформируются в богатые эфирами холестерин "пенистые клетки" (так они выглядят при микроскопии). § Последние нередко распадаются и в бляшке оседает свободный холестерин.

Второй этап атерогенеза - формирование "липидных, жировых полосок» § Повреждение эндотелия ведет к утолщению интими путем ее инфильтрации гладко мышечными клетками, которые мигрируют из медии. § Процесс пролиферации гладко мышечных клеток протекает параллельно с интрацеллюлярным накоплением липидов. § В конечном результате формируется "липидная полоска".

n Основу «липидной полоски" составляют скопления "пенистых клеток", окруженных коллагеновими, эластичными волокнами и протеогликаном. n Эндотелий, который покрывает «липидную полоску" сморщивается и истончается. n Липидные частицы, которые раньше располагались внутри "пенистых клеток", выходят из них и аккумулируются за пределами клеток в субэндотелиальном слое вплоть до интимы.

§ Постоянно высокий уровень ЛПНЩ поддерживает этот процесс. § Сюда же просачиваются гладкомышечные клетки, которые захватывают частицы ЛПНП и пролиферируют под воздействием митогенов, в частности тромбоцитного фактора роста, который определяет дальнейший прогресс атерогенеза.

§ Липидные пятна и полоски имеют желтоватый цвет. § Их находят в аорте и венечных сосудах даже у младенцев. § С возрастом большая их часть исчезает, однако считают, что атеросклеротические бляшки развиваются именно на их месте. § В венечных артериях 1/5 практически здоровых детей и подростков мужского пола (в возрасте от 10 до 19 лет), которые погибли от случайных причин, выявляли фиброзные бляшки.

§ У девочек и девушек их находили в два раза реже. § В 95% случаев липидные пятна поддаются обратному развитию и только небольшая их часть со временем трансформируется в атеросклеротическую бляшку. § Жировые полоски не создают обструкцию кровотоку и предпосылок для возникновения любых клинических симптомов.

Третья стадия - стадия промежуточного повреждения или преатерома. n Она состоит из основных элементов "жировой полоски", а также содержит значительное количество внеклеточно расположенных частиц. n "Пенистые клетки" со временем разрушаются из за цитотоксичности, обусловленную процессом перекисного окисления липидов. n Липидные части и кристаллы холестерина выходят за пределы клеток, усиливают процесс образования биологически активных веществ типа митогенов. n В свою очередь, они вызывают пролиферацию гладко мышечных клеток и стимулируют синтез соединительнотканных элементов. n Часть окисленны липопротеинов откладывается на эндотелии.

Четвертая стадия – атерома. Пятая – фиброатерома (фибринозная бляшка) § При атеросклерозе зрелая фиброзная бляшка является атеромой, протеогликановий слой которой изменяет свой состав. § За счет коллагена формируется плотный матрикс основа фиброзной капсулы. Здесь же возникают участки кальцификации. § Бляшки без липидов или с минимальным их содержимым, которые состоят преимущественно из фиброзной и склеротической ткани, называются "фиброзными". § С умеренным или высоким содержанием жиров "липидными". § Фиброзные бляшки имеют вид выступающих над поверхностью внутренней оболочки сосудов утолщений – сводов с поверхностью матового оттенка. § Липидная бляшка выглядит по другому. Ее центральна часть образована пенистыми клетками, насыщенными липидами и остатками некротических клеток " детритом". § Она покрыта фиброины мышечным слоем или "крышей", в состав которой входят гладенько мышечные клетки, макрофаги, коллаген, эластичные волокна.

§ Наличие большого количества желтого топкого вещества, насыщенного пенистыми клетками, стало причиной появления срока атеросклероза (от латинского аther кашка, sclerosis плотный, твердый). § Толщина бляшки значительно превышает обычную толщину внутренней оболочки. § В отличие от липидных пятен и полос, атеросклеротическая бляшка выступает в просвет артерии и значительно ее суживает.

§ Некроз, тромбоз, изъязвление характерные для последней шестой стадии атеросклероза стадии осложнений. § В центре бляшки под фиброзным покрытием развивается некроз, а из "пенистых клеток» высвобождаются протеолитические ферменты, которые повреждают эндотелий. § На атеросклеротической бляшке образуются язвы, а по периферии геморрагии. § Поверхность атеросклеротической бляшки с поврежденным эндотелием становится тромбогенной, что ведет к пристеночному тромбу.

n Кашицеподобные некротические массы смываются током крови и способствуют возникновению тромбоэмболических осложнений. n Именно в этой стадии возникает инфаркт миокарда, нестабильная стенокардия, инсульт, гангрена, тромбозы. n В атеросклеротической бляшке откладываются соли кальция, наступает……….

n Артерия становится склерозированной, твердой, уплотненной и суженной, что способствует нарушению кровообращения и развитии ишемии, ишемической дистрофии и некрозу. n По мере прогрессирования некроза и накопления омертвелых тканей артериальная стенка постепенно слабеет, что может привести к разрыву ее внутренней оболочки, образованию аневризмы и появления кровотечения. n Чаще всего развивается атеросклероз аорты. n На втором месте венечные сосуды, на третьем сосуды мозга.

Липиды и классы липопротеидов n Известно шесть основных классов липопротеидов, выделенных методом ультрацентрифугирования. n Они различаются по размеру, форме, виду апопротеина, который входит в его состав и, соответственно, по наличию атерогенных свойств. n Липопротеин высокой плотности (ЛПВП, альфа липопротеины α ЛП) содержат значительное количество фосфолипидов и белка, играют основную роль в исключении холестерина (ХС) из тканей, имеют антиатерогенні свойства; n Липопротеин низкой плотности (ЛПНП, бета липопротеин β ЛП) основной класс липопротеинов, которые осуществляют транспортировку ХС; содержат преимущественно ХС, в меньшей мере триглицериды (ТГ), синтезируются в печени, а также образуются в плазме крови при расщеплении липопротеинов очень низкой плотности (ЛПОНП);

n Липопротеины очень низкой плотности (ЛПОНП, пребета липопротеины пре β ЛП) содержат преимущественно ТГ, в меньшей мере холестерин; отвечают за перенос эндогенных ТГ; n Липопротеины промежуточной плотности (ЛППП) образуются как промежуточный продукт на пути превращения ЛПОНП в ЛПНП, богатые ХС и ТГ; n Хиломикроны, которые содержатся преимущественно ТГ и осуществляют их транспорт из кишечника в кровь, отвечает за перенос экзогенных липидов; n Липопротеин (α) ЛП (α) образуется исключительно в печени, структурно близкий к ЛПНП, но содержит больше белка; n ЛПНП, ЛПОНП, ЛППП, ЛП(α) обладают атерогенными свойствами.

Классификация гиперлипидемий n В 1970 году эксперты ВООЗ предложили классификацию гиперлипидемии (ГЛП), которую в свое время разработал американский ученый Фредриксон (1967). n Учтя роль ЛПВП, было предложено новое понятие о дислипопротеидемии (ДЛП). n Согласно современной классификации, выделяют следующие типы наиболее распространенных ДЛП :

I тип (гиперхиломикронемия) § В крови выявляют высокую концентрацию ХМ при нормальном уровне ЛПОНП, что предопределено снижением активности липопротеидлипази. § У таких лиц в детском возрасте отмечается боль в животе, существует высокий риск возникновения острого панкреатит, констатируют увеличение печенки и селезенки, эруптивные ксантомы, липемию сосудов сетчатки. § Диагноз ДЛП 1 типа выставляют на основании высокой концентрации ТГ в сыворотке крови при нормальном или несколько повышенном содержании ХС и резко уменьшенной концентрации ЛПВП. § Риск развития атеросклероза не повышен.

ІІа тип (гиперхолестеринемия) § Встречается часто и супровождается высоким риском развития атеросклероза. § Характеризуется повышенным содержанием ЛПНП при нормальных уровнях ЛПОНП и ТГ. § Развитие этого типа ДЛП связывают с отсутствием или дефицитом специфических рецепторов к ЛПНП на поверхности плазматических мембран клеток периферических тканей. § У больных оказывается липоидная скобка роговицы (arcus senilis), "холмистые“ горбистые сухожильные ксантомы.

ІІб тип (гиперхолестеринемия и гипертриглицеридемия) § Встречается часто. Характеризуется повышенным содержанием ЛПНП и ЛПОНП. § В крови определяется высокий уровень ТГ, в меньшей мере повышенная концентрация ХС. § Молекулярные механизмы развития ДЛП ІІб типа не раскрыты. § Однако именно при этом типе наиболее интенсивно развивается атеросклероз и его клинические проявления ИБС, атеросклероз периферических сосудов, внезапная коронарная смерть. § Для ДЛП II типа во многих случаях свойственный наследственный характер. § В возрасте до 40 лет выявляют сухожильные ксантомы и ксантелазми, липоидную дугу роговицы.

III тип (дис-β-липопротеинемия) § Встречается относительно редко. § Характеризуется повышенным уровнем ЛПОНП, которые имеют очень большое содержание ХС и электрофоретическую подвижность, характерную для β ЛП. n У таких людей на складках рук находят бугристые ксантомы в виде эритемных образований диаметром 0, 3 0, 5 см. n ДЛП III типа нередко сочетается с ожирением, алкоголизмом, хронической почечной недостаточностью. n Она может иметь медикаментозный характер при длительном употреблении контрацептивов и диуретиков.

V тип (гипертриглицеридемия) § Выявляется часто. § Характеризуется повышенным содержанием ЛПОНП при нормальном или сниженом уровне ЛПНП и отсутствием увеличения ХМ. § В крови отмечается повышение концентрации ТГ при нормальном или умеренно увеличенном уровне ХС. § Этот тип часто сочетается с ожирением, артериальной гипертензией, сниженной толерантностью к глюкозе, гиперурикемией, иногда возникает ускоренный коронарный атеросклероз. § Сухожильные и кожные ксантомы наблюдаются редко. § Очень высокое содержание ТГ в крови может содействовать развитию панкреатита.

V тип (гиперхиломикронемия и гипер-пре-β-липопротеинемия) § Характеризуется наличием ХМ и незначительным повышением концентрации ЛПОНП, в крови значительно увеличивается концентрация ТГ и содержание апопротеинов В, С и Е при умеренном увеличении уровня ХС. § В основе ДЛП данного типа лежит снижение активности липопротеинлипазы и усиление синтеза ЛПОНП в печени.

Типы дислиопротеинемий и риск развития атеросклероза Тип 1 Холестерин общий N II а ЛПНП, ЛПДНП III V Повышение липопротеинов Хиломикроны N II b IV Триглицериды Риск развития атеросклероза Не повышенный Резко повышенный, особенно венечных артерий. Резко повышенный, особенно венечных артерий. Остатки Значительно хиломикронов, повышенный, особенно ЛППП для венечных и периферичних артерий. или N N ЛПДНП Возможно повышенный для венечного атеросклероза. Хиломикроны, Не известно. ЛПДНП

Вторичные – дислипопротеинемии Возникают в результате: § гипотиреоза, § сахарного диабета, § подагры, § гломерулонефрита, § дисфункции печени (холестаза), § беременности, § влияния токсинов (алкоголя, хлоросодержащих веществ), § употребления некоторых медпрепаратов (гипотиазида, бета блокаторов, кортикостероидов, иммунодепрессантов, барбитуратов, ретиноидов, противозачаточных средств).

n Наличие позитивной взаимосвязи между ГЛП, заболеваемостью и смертностью от ИБС привело к возникновению гипотезы : сниженный уровень ХС, ТГ и ЛПНП уменьшает риск развития ИБС и прогресс атеросклероза. n Эта гипотеза была подтверждена в ряде больших исследований риск развития ИБС снижается на 2% при снижении уровня ХС плазмы крови на 1% и наоборот.

Клинические проявления атеросклероза § Атеросклероз аорты. § Атеросклероз коронарных артерий. § Атеросклероз брюшной аорты. § Атеросклероз сосудов головного мозга. § Атеросклероз подключичных артерий (включая брахиоцефальний ствол) § Атеросклероз периферических сосудов.

n Атеросклероз аорты одно из самых частых проявлений заболевания, клиническая картина которого зависит от подавляющего поражения грудного или брюшного ее отделов. n Характерным признаком атеросклероза грудной аорты является аорталгия. n Она проявляется возникновением жгучей или сдавливающей боли за грудиной, которая иррадиирующая в верхние конечности, шею. n В отличие от стенокардии, боль при атеросклерозе аорты длительна (до нескольких дней), не зависит от физической нагрузки и приема вазодилататоров. n Возникает он без видимых причин и самостоятельно исчезает.

Атеросклероз брюшной аорты § Характеризуется возникновением симптомов ишемического поражения органов пищеварения и почек. § Наиболее часто при стенозировании брюшного ствола, верхней или нижней мезентериальных артерий развивается один из двух основных клинических синдромов : - «брюшная жаба» (angina abdominalas), - синдром дисфункции органов пищеварения (желудка, кишечника и поджелудочной железы)

§ Для синдрома «брюшной жабы" характерным является возникновение приступообразной или постоянной, ноющей (с периодами схваткообразного усиления) боли в эпигастрии реже в мезогастрии и подреберьях. § Боль иррадиирующая в межлопаточную и поясничную области , иногда в левую половину грудной клетки. § Прослеживается определенная связь с употреблением еды, причем интенсивность боли предопределена не столько качеством употребленных продуктов, сколько их количеством (объемом). § Боль возникает на высоте пищеварения, в период наибольшей потребности пищеварительных органов в их кровоснабжении.

Некоторые больные указывают на другие провоцирующие факторы: § резкое повышение АД, § приступ аритмии, § ходьбу, § физическую нагрузку при наклоне туловища вперед, § задержку стула, § длительное стояние, § тугой ремешок на поясе. Сопутствующими симптомами "брюшной жабы" могут быть метеоризм, запоры, страх перед употреблением еды. Прием нитратов или спазмолитиков, применение тепла или искусственно вызванная рвота часто уменьшают или устраняют боль в животе.

Обследуя больных с подозрением на синдром (angina abdominalas), для уточнения диагноза целесообразно использовать результаты диагностических методов исследования : - провокационную пробу с пищевой нагрузкой (1 литр молока, проба считается положительной при возникновении характерной боли через 20 40 минут, которая уменьшается после употребления нитроглицерина); - обзорный снимок брюшной полости, который дает возможность выявить кальциноз брюшной аорты; § Решающим методом диагностики считают аортографию и селективнюу целиакографию, результаты которых дают возможность установить степень стеноза исследуемых сосудов. § Симптоматика ишемических висцеропатий органов брюшной полости разнообразна.

Симптоматика ишемических висцеропатий органов брюшной полости разнообразная § В результате снижения кровоснабжения желудка в 80% § § § больных рзвивается хронический атрофический гастрит со сниженной желудочной секрецией. П ри стенозирующем атеросклерозе и тромбозе мелких ветвей желудочных артерий возможное формирование хронических (редко острых) ишемических язв, которые локализуются чаще всего на задней стенке пилорического отдела и малой кривизне. Особенностью хронических язв желудка является скрытое клиническое течение, отсутствие сезонности и классической "ночной" боли. Сочетание язв с атрофическим гипоацидным гастритом часто приходится дифференцировать с язвообразной формой рака желудка.

§ Поражение кишечника клинически выявляется симптоматикой ишемического энтероколита или ишемической колонопатии. § Благодаря хорошо развитым коллатералям дисфункции топкого кишечника развиваются редко. Ишемические процессы могут способствовать нарушение его всасывающей функции, которая способствует постепенному, но неуклонному исхуданию больного.

n Участок толстого кишечника при атеросклерозе нижней мезентериальной артерии повреждается чаще, особенно зоне подселезеночного угла, где коллатерали развитые наиболее слабо. n Основными жалобами больных является тупая ноющая боль в левом подреберье и/или подвздошной области, которая не связана с употреблением еды и уменьшается после дефекации или отходжения газов. n Наблюдают метеоризм, частые запоры, реже чередование запоров с поносом. n Объективно наблюдаются вздутие живота и болезненность при пальпации, больше слева. n Рентгенологическое обследование и фиброколоноскопия выявляют признаки дискинезии толстого кишечника, атрофические изменения его слизистой (иногда с участками изъязвления).

Атеросклероз почечных артерий § Развивается в результате разрастання атероматозних бляшек, которые преимущественно локализуются в их устьях. n Процесс бывает с одинаковой частотой как справа, так и слева, лишь в трети случаев двусторонним. n Самым частым клиническим проявлением атеросклеротичного поражения почечных артерий является вазоренальная гипертензия (60 70%), первые симптомы которой возникают при сужении артерии на 60% и больше. n Она может быть следствием как длительного хронического процесса (атеросклеротического нефросклерозу), так и острого нарушения почечного кровообращения в результате тромбоза артерии и развитию инфаркта почки. n Клиническая картина характеризуется возникновением внезапной интенсивной боли в животе или пояснице и острой тяжелой гипертензии.

n Основными признаками атеростеноза почечной артерии является внезапное появление высокой артериальной гипертензии у человека преклонных лет с распространенным атеросклерозом, изменение течения гипертонической болезни. n Уровень АД становится более высоким и более стабильным (больше 200/100 мм рт. ст. ), возникает резистентность АГ к предыдущей медикаментозной терапии. n При аускультации точек проекции почечных артерий, какие расположенные на середине расстояния между мечевидним отростком и пупком, справа и/или слева по внешнему краю прямых мышц живота, выслушивается систолический шум.

n При проведении в/венной урографии на ранних снимках удается выявить опоздание попадания контраста в ишемизированную почку, а на поздних ее гиперконтрастирование. n Замедления нагромождения изотопа на стороне подавляющего поражения определяют методом изотопной ренографии. n Данные ультразвукового сканирования и доплерографии указывают на степень стенозирования и снижение кровообращения в почечных артериях. n Решающим диагностическим средством является аортография.

n Самым распространенным проявлением диффузного поражения мозговых артерий является атеросклеротическая энцефалопатия (хроническая церебро васкулярная недостаточность). n Ее течение включает три последовательных стадии.

n I стадия (начальная) характеризуется ухудшением памяти, особенно на недавние события, снижением физической и умственной работоспособности, невнимательностью, тяжестью сконцентрировать внимание, раздражительностью, емоциональной лабильностью с преимуществом подавленного настроения, нарушением сна (ночная бессонницу, сонливость днем). n Частыми жалобами больных вечерняя головная боль, в отличие от утренней при гипертензии, головокружение при наклонах и вставании из кровати, шаткость при стоянии и ходьбе, шум в ушах, синхронный с ритмом сердцебиения. Названные симптомы в этой стадии непостоянны, их проявления усиливаются после психофизического напряжения, ухудшении сердечной деятельности и тому подобное.

II стадия (умеренно выраженная). Вышеназванные симптомы при ней обостряются, становятся постоянными. Наблюдается дальнейшая деградация психики: § сужение круга интересов, § снижения критического отношения к своему поведению и внешнему виду. Возникает экстрапирамидная симптоматика: § нарушение плавности и легкости движений, § обеднение мимики, § редкое мигание глазами, § однообразие речи, § мелкий тремор рук и головы, § ходьба маленькими шагами.

III стадия (тяжелая). Характерной ее чертой является резкое снижение интеллекта, вплоть до глубокой деменции и развития сенильних психозов. Возможно возникновение эпилептиформных приступов и очаговой симптоматики : § мозжечковых расстройств, § нарушение жевания или глотания, § парезов, § дизартрий. Наблюдаются : § грубые проявления атеросклеротического паркинсонизма (тремор, скованность, амимия), § сильное исхудание, § кахексия (мумификация).

§ Объективно больной выглядит старее, чем есть в действительности. § Преждевременное облысение или поседение волос нередко является признаком раннего атеросклероза. § Артерии на висках утолщенные и извилистые, на глазах заметные ксантелазми желтоватые липидные наслоения. § При пальпации общих сонных артерий наблюдается асимметричное послабление пульсации на стороне окклюзии, при аускультации выслушивается стенотический систолический шум. § Поражение внутренней сонной артерии над участком бифуркации сопровождается усилением пульсации височной артерии, стенозирования сосуда ниже с ослаблением пульсации.

Атеросклероз подключичных артерий (включая брахиоцефальний ствол) ведет к нарушению кровоснабжение в обеих верхних конечностях. § Установлено, что левая подключичная артерия поражается в 3 раза чаще правой. § Больные выражают жалобы на слабость и быструю утомляемость рук, ощущения в них холода и парестезии. § При объективном обследовании выслушивается систоличний шум данных сосудов, ослабленная пульсация на лучевой артерии, pulsus differens. § При значительном снижении кровообращения наблюдается уменьшение уровня систолического АД ниже 90 80 мм рт. ст.

§ Необходимо обратить внимание на некоторые феномены, связанные не столько с атеросклерозом, сколько с возрастными изменениями плотности и ригидности стенки артерий верхних конечностей. § У людей преклонного возраста с резко уплотняющей и ригидной артериальной стенкой во время измерения АД обычным методом можно получить явно завышенные цифры, то есть "ошибочную артериальную гипертензию". § Другим характерным признаком преклонного возраста является так называемая склеротическая систолическая гипертензия.

§ Атеросклероз периферических сосудов протекает в виде облитерирующего артериосклероза нижних конечностей, который нужно отличать от облитерирующего эндартериита . § Чаще всего атеросклероз процесс асимметричний, морфологической основой которого является липоидоз и атероматоз больших и средних артерий. § Он может возникать у мужчин, реже у женщин в возрасте старше 40 60 лет, которые имеют как факторы риска, так и явные признаки общего атеросклеротического процесса, а также некоторые сопутствующие заболевания (сахарный диабет, гипертоническая болезнь, ожирение).

n Облитерирующий эндартериит в 98% случаев поражает мужчин относительно молодого возраста, которые часто курят, злоупотребляют алкоголем, часто переохлаждаются. n Сопутствующие заболевания язвенная болезнь, неврастения, аллергия. n Морфологической основой является гипертрофия средней оболочки, инфильтрация интимы средних и мелких артерий в ответ на воспаление. n Процесс чаще симметричный.

§ Больные атеросклерозом жалуются на "высокую" перемежающуюся хромоту при ходьбе, боль в пояснице, мышцах бедра, ягодицах, в поздних стадиях – в покое и ночью во время сна. § Ощущение онемения, холода и парестезии в ногах встречается редко. § У 50% больных отмечена импотенция. § Течение заболевания характеризуется постепенным прогрессированием процесса, без сезонности, периодов обострения и ремиссии.

n При облитерирующем эндартериите наблюдается "низкая" перемежающаяся хромота, боль локализуется в пятке. n Часто отмечаются парестезии, ощущение холода и онемение ног, обязательно чередование фаз обострения и ремиссии. n Ухудшение состояния наступает в холодное время. n Для них импотенция не характерна. n Кожа стоп больного атеросклерозом бледная, значительно снижена ее температура. Пульсация на бедренной, подколенной артериях и стопе отсутствует или значительно уменьшена.

§ При аускультации выслушиваются систолические шумы над брюшной аортой, подвздошными и бедренными артериями. § Уровень АД на ногах снижен. § Гангрена (чаще сухая) локализуется в участке пятки. § Вследствие развития прекапиллярного флебита, кожа стоп у больного с облитерирующим эндартериитом цианотичная, ее температура значительно снижена, наблюдаются выраженные дистрофические изменения. § Пульсация отсутствующая лишь на подколенной артерии и стопе, систолические шумы не характерны. § Гангрена влажная, поражает конечные фаланги пальцев.

Для окончательного подтверждения того или другого диагноза используют ряд дополнительных инструментальных методов диагностики : § реовазографию, § плетизмографию, § объемную сфигмографию, § артериальную осцилографию, § накожную электротермию, § термографию, § ультразвуковую допплерографию.

Семь "золотых" правил коррекции атерогенной дислипидемии (Европейское общество атеросклероза, 2000) 1. Уменьшить общее употребление жиров. 2. Резко снизить употребление насыщенных жирных кислот (животные жиры, сливочное масло, сметану, яйца), поскольку они способствуют возникновению дислипидемии. 3. Увеличить употребления продуктов, которые содержат значительное количество ненасыщенных жирных кислот (растительные масла, рыба, птица, морские продукты), поскольку они снижают уровень липидов крови.

Семь "золотых" правил коррекции атерогенной дислипидемии (Европейское общество атеросклероза, 2000) 4. Увеличить употребление клетчатки и сложных углеводов (овощи, фрукты). Количество клетчатки в диете должно складывать не меньше 35 г/сутки. 5. В приготовлении еды следует использовать не сливочное масло, а растительное масло 6. Резко уменьшить употребление продуктов, богатых холестерином. 7. Ограничить количество кухонной соли в еде до 3 5 г на сутки.

Липидоснижающие медикаментозные препараты На сегодня известно 6 основных классов липидоснижающих медикаментозных препаратов: § Ингибиторы ГМГ Ко. А редуктазы (статины) § Фибраты § Никотиновая кислота и ее соединения § Секвестранты желчных кислот (смолы) § Полиненасыщенные жирные кислоты (омега 3) § Ингибиторы абсорбции холестерина

Схема выбора оптимальной липиднормализующей терапии (Д. М. Аронов, 2000) Препарат, суточная доза Ингибиторы ГМГ Ко. А редуктазы: § Ловастатин 5 -40 мг § Симвастатин 10 -40 - мг § Правастатин 20 мг § Флувастатин 20 -40 мг § Аторвастатин (Аторвакор®) 10 -80 мг § Церивастатин § 0, 1 -0, 3 мг (снят с производства в 2001 году) Липидные нарушения §Любая ГХС, особенно 1. Больные ИБС, особенно выраженная после: ˃ 8 ммоль/л (300 мг/дл) § ИМ, §ГТГ до 4, 6 ммоль/л (400 § после аортокоронарного мг/дл) шунтирования, § балонной ангиопластики, § установления стентов, § каких-либо реконструктивных операций на артериях в связи с их атеросклеротическим поражением; 2. Лица с 2 и более факторов риска § ГТГ любой степени Фибраты выраженности: § Этофибрат 500 -1000 мг § умеренная ГХС до § Фенофибрат 400 мг § 6, 5 ммоль/л (250 мг/дл) § Гемфиброзил 600 мг х 2 § Ципрофибрат 100 мг Анионнообменные смолы Холестирамин 8 -30 г Особенности клинического назначения Побочное действие Печеночная дисфункция § Больные с ИБС, § Повышенная § сахарным дибетом; литогенность § риск развития панкреатита желчи, вследствие гипертриглицеридемии, § миопатия, § гиперурикемия (для фенофибрата) § дисфункция ЖКТ § Умеренная и § Больные ИБС с семейной выраженная ГХС до гиперхолестеринемией; 6, 5 ммоль/л (250 мг/дл) § Лица с 2 и более факторов риска, в том числе беременные, кормящие, дети Дисфункция ЖКТ Противопоказания Заболевания печени, Женщины детородного возраста (беременные, кормящие грудью) § Заболевания печени, желчекаменная болезнь, § хронический холецистит, § нарушение функции почек, § беременность, кормление грудью. §Гиперглицеридемия, §язва желудка и 12 - перстной кишки, § дисфункция кишечника

Схема выбора оптимальной липиднормализующей терапии (Д. М. Аронов, 2000) Препарат, суточная доза Липидные нарушения Особенности клинического назначения Никотиновая кислота §ГХС до 8 ммоль/л (300 § Больные ИБС, мг/дл) § атеросклероз сосудов 2 -6 г §ГТГ до 4, 6 ммоль/л (400 головного мозга, 1 -2 г мг/дл) § периферических артерий §Снижение уровня ЛПВП (перемежающая хромота) (гипо-альфа-холестеринемия) – ниже 1 ммоль/л (39 мг/л) Побочное действие § Дисфункция ЖКТ, § покраснение кожи, § гипергликемия Противопоказания §Заболевания печени, §язва желудка и 12 перстной кишки, §подагра, §сахарный диабет. Гепарины Сулодексид 500 -1000 LSU §ГХС до 8 ммоль/л (300 мг/дл) § Больные с высоким риском развития тромбозов ( вследствие ИМ, нестабильной стенокардии), § после операции аортокоронарного шунтирования, § балонной ангиопластики, § после стентирования, § тромбозами сосудов головного мозга, § тромбофлебитами, § перемежающей хромотой, § диабетической ангиопатией. Геморрагии (редко) §Язва желудка и 12 перстной кишки, §склонность к геморрагиям, §анемия Пробукол 1, 0 Легкая ГХС до 6, 5 ммоль/л (250 мг/дл) Больные с ксантоматозом. § Диарея, §удлинение интервала Q-T §Гипо-альфахолестеринемия), §Лечение препаратами удлиняющими интервал Q-T

Схема выбора оптимальной липиднормализующей терапии (Д. М. Аронов, 2000) Препарат, суточная доза Эссенциальные фосфолипиды Липидные нарушения Особенности Клинического назначения Легкая ГХС до 6, 5 ммоль/л (250 мг/дл) Побочное действие Противопоказания Легкие желудочнокишечные дисфункции Не установлено Липостабил форте 1 -2 капс. 3 раза в день Эссенциале форте 1 -2 капс. 3 раза в день Пищевые добавки То же нет Препараты чеснока: Аликор 0, 3 г Легкая ГХС до 6, 5 ммоль/л (250 мг/дл) Нет Запах чеснока Индивидуальная непереносимость чеснока Растворимые растительные волокна (овсяные) 100 г в сутки Какой-либо Нет Нет

Другие гиполипидемические препараты: § Липостабил, капс. 300 мг, амп. 500 мг (10 мл), назначают 300 мг три раза в сутки до еды. § Эссенциле форте, капс, назначают 1 2 капсулы трижды в сутки больным с сопутствующим поражением печени. § Рыбий жир, капс. 500 мг (Віоgal), назначают в дозе 0, 5 1, 0 3 5 раз в сутки (до 10 г в сутки). § Витамин Е назначают по 200 МО один раз в сутки. Жирорастворимый антиоксидант (α токоферол) защищает липиды тканей от окисления свободными радикалами, в результате чего возобновляется нарушенная функция эндотелия и замедляется прогресс атеросклероза.

Другие гиполипидемические препараты: § Лизивит С (лизин + витамин С). Считают, что молекулы лизина покрывают ЛП(а) защитным слоем, который не дает липопротеину оседать на сосуды. § В свою очередь аскорбиновая кислота влияет на процессы синтеза коллагена, способствуя возобновлению эндотелия сосудов. § Препараты чеснока Аликор, назначают 0, 3 г в сутки. § Растворимые растительные волокна (овсяные) назначают 100 г в сутки. § Гепарины сулодексид, назначают 500 1000 LSU в сутки.


§ Статины ингибируют фермент ГМГ Ко. А редуктазу, превращающий ацетил Ко. А в мевалоновую кислоту вещество, из которого через ряд превращений и образуется холестерин. § Этот процесс идет внутри клеток, наиболее активно в гепатоцитах. § Следствием ингибирования внутриклеточного синтеза холестерина является снижение его уровня в клетке. § Потребность в нем клетка удовлетворяет за счет увеличения захвата холестерина из крови, где его концентрация, соответственно, снижается. § Суть вопроса, однако, не в этом.

§ Существует значительное количество других гиполипидемических лекарств, применение которых, тем не менее, не приводит к увеличению продолжительности жизни больных группы высокого риска. § Статины отличаются тем, что снижают риск неблагоприятных исходов атеросклероза. § С этой точки зрения показанием для назначения статина является не уровень липидов, а уровень риска.


§ В разных странах к этой проблеме относятся по разному. § Так, в США сегодня преобладает тактика более агрессивного снижения уровня ЛПНП. § В группах высокого риска (риск смерти от осложнений ИБС > 20 % за 10 лет), по мнению американских экспертов, следует добиваться уровня ЛПНП < 1, 8 ммоль/л. § В этих рекомендациях говорится, что нормальные значения общего холестерина составляют 5 ммоль/л, холестерина ЛПНП 3 ммоль/л.

§ Если уже имеются признаки атеросклероза или есть сахарный диабет, нормальным считается уровень общего холестерина ниже 4, 5 ммоль/л и уровень холестерина ЛПНП ниже 2, 5 ммоль/л. § Для достижения этих целевых уровней у таких больных должны быть использованы статины.

§ Перед выпиской из стационара у больных с инфарктом миокарда уровень холестерина часто бывает нормальным. § Надо ли назначать статины таким больным?

§ В случае, когда данные о липидах при поступлении отсутствуют, статины должны назначаться по диагнозу в средних дозировках. § Эпизод обострения ИБС сопровождается колебаниями уровня холестерина. § Это связано как с самим заболеванием, так и с применением некоторых лекарств (например, гепарина).

На фоне статина уровень липидов крови нормализовался как долго больной должен продолжать принимать это лекарство?

§ Да, можно, однако в том случае, когда риск развития неблагоприятных исходов атеросклероза делает необходимым такое назначение, следует обязательно предупредить женщину о необходимости адекватной контрацепции, т. к. беременным назначение статинов противопоказано. § Кормление грудью также является противопоказанием для назначения статинов.

КАК ИСПОЛЬЗОВАТЬ НЕЛИПИДНЫЕ ЭФФЕКТЫ СТАТИНОВ Выделение т. н. нелипидного (или плейотропного) действия у статинов весьма модно, но достаточно условно.

§ Тем не менее к этим эффектам традиционно относят действие на функцию эндотелия, факторы гемостаза, тромбоциты. § Описано достаточно мощное противовоспалительное действие этого класса лекарств и т. д.

§ Многие эксперты считают и основное действие статинов улучшение выживаемости в группе высокого риска следствием скорее нелипидного действия. § Так это или нет покажут результаты дополнительных, проводимых в настоящее время исследований.

Как выбрать статин? Группа статинов сегодня состоит из ряда лекарств, зарегистрированных в т. ч. и в нашей стране. Это: § ловастатин, § симвастатин, § правастатин, § аторвастатин, § флувастатин, § розувастатин. Как видно, выбор есть. Однако зачастую на него влияет только один параметр - цена лечения. Такой подход, конечно, неверен. Хотя факт того, что все статины в той или иной степени снижают риск неблагоприятных исходов атеросклероза, не вызывает сомнений, однако строгие доказательства этому в больших многоцентровых исследованиях получены только для ловастатина, симвастатина, правастатина и аторвастатина.

§ Есть основания считать, что эффективность влияния статинов на выживаемость до определенной степени коррелирует с выраженностью их гиполипидемического действия. § С этой точки зрения наименее эффективным является флувастатин, затем в порядке возрастания гиполипидемического эффекта идут правастатин, ловастатин, симвастатин, аторвастатин и наконец розувастатин.

Как выбрать дозу статина? Выбор дозы статина - еще один камень преткновения. Традиция начинать лечение с микроскопических доз родилась в связи с бытовавшим в течение длительного времени убеждением консервативно настроенных врачей - лучше назначить хоть что- нибудь, чем ничего. Сегодня уже ясно: лечение статинами должно осуществляться с использованием дозировок, прошедших апробацию в больших клинических исследованиях. Для самых часто применяемых статинов эти дозы составляют: § симвастатин 20 и 40 мг/сут, § аторвастатин 10 80 мг/сут.

§ Использование активных статинов в максимальных дозировках аторвастатина в дозе 80 мг и розувастатина в дозах 20 и 40 мг. § К сожалению, для статинов существует своеобразное «правило 6 %» . § Согласно ему, удвоение дозировки статина приводит к увеличению его эффективности в отношении уровня ЛПНП всего на 6%.
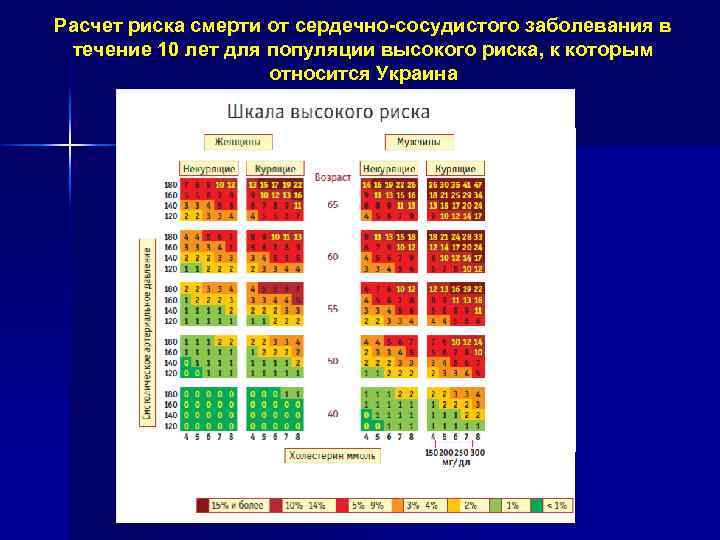
Расчет риска смерти от сердечно сосудистого заболевания в течение 10 лет для популяции высокого риска, к которым относится Украина

§ Второй путь комбинация с лекарством из другой группы. В этом направлении фармацевтические компании ведут активный поиск. § Однако до клинического применения (кроме комбинации со «старыми» лекарствами фибратами, никотиновой кислотой) дошел лишь один препарат эзетимиб.

§ Это лекарство, воздействуя на специфический переносчик холестерина в кишечной стенке, уменьшает его всасывание из просвета тонкой кишки и таким образом понижает его концентрацию в крови за счет блокады всасывания пищевого холестерина и холестерина желчи. § Сам по себе эзетимиб обладает не слишком выраженным действием снижает уровень холестерина ЛПНП примерно на 20 %.

§ В то же время при добавлении к статину он обеспечивает мощный аддитивный эффект. § Так, сочетание 10 мг любого из статинов и 10 мг эзетимиба эквивалентно назначению 80 мг статина, если эффект оценивать по действию на липиды. § В отношении влияния этой комбинации на исходы заболевания данных пока нет.

§ Однако в последнее время проблема безопасности статинов стала все более активно использоваться в качестве инструмента в конкурентной борьбе производителей. § В нашей стране этот под ход приводит к противоположному эффекту. § Услышав о побочном действии того или иного статина, многие врачи, не особенно задумываясь, вообще перестали назначать статины. § Те же, кто в силу консерватизма и раньше их не назначал, получили в руки, как им кажется, очень важное оружие против препаратов этой группы. § То, что пафос большинства «борцов за безопасность» не свя зан с желанием добиться пользы для больных, ярко иллюстрирует факт, что в отсутствие спонсорской поддержки такого рода борьбы в нашей стране до сих пор применяется такой запрещенный в большинстве стран препарат, как метамизол, более известный под именем анальгин.

§ Повышение печеночных ферментов наиболее частый побочный эффект статинов. § Оно наблюдается в 0, 5 2 % случаев и зависит от дозы препарата. § В то же время другие признаки гепатотоксичности до настоящего времени на фоне статинов не регистрировались. Тем не менее общепринятой практикой является уменьшение дозы препарата при увеличении уровня печеночных ферментов более чем в 3 раза выше нормального значения.

§ Миопатия общее название для любого заболевания мышц. Может быть врожденной и приобретенной, наблюдаться уже при рождении или проявляться в течение жизни. § Миалгия боль или мышечная слабость, не сопровождаю щаяся повышением уровня креатинфосфокиназы (КФК). § Синдром полностью проходит через 2 3 недели после отмены статинов. § Миозит мышечные симптомы, сопровождающиеся повышением креатинфосфокиназы.

§ Рабдомиолиз мышечные симптомы, характеризующиеся значительным повышением уровня КФК (обычно более чем в 10 раз), возрастанием уровня креатинина крови. § Обычно рабдомиолиз сопровождается появлением мочи коричневого цвета, миоглобинурией. § Последняя вызывает острую почечную недостаточность и в значительных случаях влечет за собой гибель больного. § Диагноз может быть подтвержден биопсией мышц. § На фоне статинов может встречаться весь спектр мышечных поражений от миалгий до рабдомиолиза.

Миотоксическое действие статинов зависит от концентрации препарата в крови и связано с состояниями, ее повышающими. Этими факторами являются: § возраст (особенно старше 80 лет, у женщин чаще, чем у мужчин), § пониженное питание, § сочетанные заболевания (например, почечная недостаточность, в особенности вследствие сахарного диабета, или печеночная недостаточность), § полипрогмазия, § послеоперационный период, § избыточное употребление алкоголя и грейпфрутового сока.

Ряд лекарств существенно увеличивает риск осложнений. Это: § фибраты (в особенности гемфиброзил), § никотиновая кислота, § циклоспорин, § противогрибковые препараты (азолы), § антибиотики макролиды, § верапамил, амиодарон.

Рекомендации при выявлении миотоксического действия статинов Варианты Уровень креатининфосфокиназы (КФК) Рекомендации Больные с симптомами, указывающими на миопатию § Более 10 раз превышает норму. § Нормальный уровень или подъем менее чем в 10 раз. § Прогрессирующе увеличение уровня КФК при серийном измерении. § Немедленное прекращение приема статинов. § Еженедельное наблюдение за симптомами и уровнем КФК. Клинических признаков миотоксического действия нет § Более чем в 10 раз превышает норму. § Небольшое повышение § (3 10 раз выше нормы). § Немедленная отмена препарата. § Обычно можно продолжать лечение статинами. § Требуется более часто и § тщательное наблюдение § за симптомами и уровнем КФК.


§ Сегодня, согласно некоторым рекомендациям, у больных с высоким риском осложнений атеросклероза ЛПНП снижать до уровня менее 1, 8 ммоль/л. § В этих рекомендациях прямо сказано, что для достижения такого уровня часто приходится применять комбинированную терапию. § Для комбинированной терапии используется сочетание с никотиновой кислотой, ингибитором адсорбции холестерина в кишечнике эзетемибом. § Комбинация статинов с никотиновой кислотой используется достаточно редко из за большого количества побочных эффектов последней. § Описаны лишь единичные случаи рабдомиолиза при использовании ее в сочетании с ловастатином.

§ Использование комбинации с эзетимибом пока не приводило к серьезным побочным эффектам. § Для дополнительного снижения уровня триглицеридов, в особенности у больных сахарным диабетом, часто используют комбинацию статинов и фибратов, метаболизирующихся с участием цитохрома Р 450 СYРЗА 4. § Наиболее рискованным является сочетание статинов с гемфиброзилом.

ИБС +атеросклероз - копия.pptx