LEKTsIYa_19.ppt
- Количество слайдов: 80


I. Острый бронхит II. Пневмонии III. Абсцесс легких IV. Гангрена легких

- острое диффузное воспаление трахеобронхиального дерева (составляет 35% от всех заболеваний органов дыхания).

1. Микроорганизмы: вирусы (грипп, коклюш, аденовирусы), бактерии (стафило-, стрепто-, пневмококки) 2. Физические факторы: вдыхание горячего, сухого, охлажденного воздуха. 3. Химические факторы: вдыхание хлороформа, формалина и др. . 4. Курение

1. Легкая степень тяжести: субфебрильная t, кашель (сухой), саднение за грудиной. 2. Средняя степень тяжести: влажный кашель, 39 -40°C , одышка, боль при дыхании. 3. Тяжелая степень тяжести: присоединение бронхиолита – глубокое поражение бронхиального дерева с осложнениями (пневмония)

1. Катаральный бронхит – отек стенки бронхов, полнокровие, десквамация эпителия, формирование катарального экссудата. 2. Слизисто-гнойный или гнойный бронхит – к экссудату примешиваются лейкоциты, возможно гнойное расплавление стенки бронха. 3. Фибринозный бронхит – формирование фибринозного экссудата, с дальнейшим отторжением фибринозной пленки и возможным образованием язвенного дефекта. 4. Язвенно-некротический – формируется при отторжении фибринозных пленок или гнойном расплавлении стенки бронха.

1. Выздоровление 2. Переход в хроническое течение 3. Бронхопневмония

Классификация пневмоний. I. По этиологии: 1. Вирусная 2. Бактериальная 3. Риккетсиозная 4. Орнитозная 5. Микоплазменные 6. Грибковые 7. Смешанные 8. Аллергические.

II. По патогенезу: 1. Первичные (процесс развивается в легких). 2. Вторичные (на фоне предшествующих изменений в легких) - гипостатические; - послеоперационные; - аспирационные; - травматические - обострение хронических неспецифических заболеваний легких

III. По клинико-морфологической характеристике: 1. Паренхиматозные (крупозная, бронхопневмонии) 2. Межуточные (патологический процесс локализуется в межуточной ткани) По локализации и протяженности: Одно- и двусторонние, тотальные, долевые, сегментарные, дольковые.

V. По степени тяжести: - латентные (абортивные) - легкой степени тяжести - средней степени тяжести - тяжелой степени тяжести - крайне тяжелой степени тяжести VI. По течению: - острые - затяжные

• (плевропневмония) – это острое воспаление легких, характеризующееся поражением доли легкого и наличием крупозного воспаления альвеолярной ткани. • Возбудители – пневмококки I, III и IV типов.

Внезапное начало, лихорадка до 40°C (озноб), слабость, одышка, боли на стороне поражения, головная боль, недомогание, кашель (1 ые сутки – сухой кашель, 2 -3 сутки – ржавая мокрота), гиперемия лица на стороне поражения, бледность носогубного треугольника. Болеют взрослые (30 -40 лет), редко дети.

3 стадии: 1. Стадия прилива: пневмококки вырабатывают эндотоксин, который повышает проницаемость альвеолярнокапиллярной мембраны в легких появляется микробный отек (содержит м/о), который занимает всю долю легкого. Продолжительность 1 -2 дня.
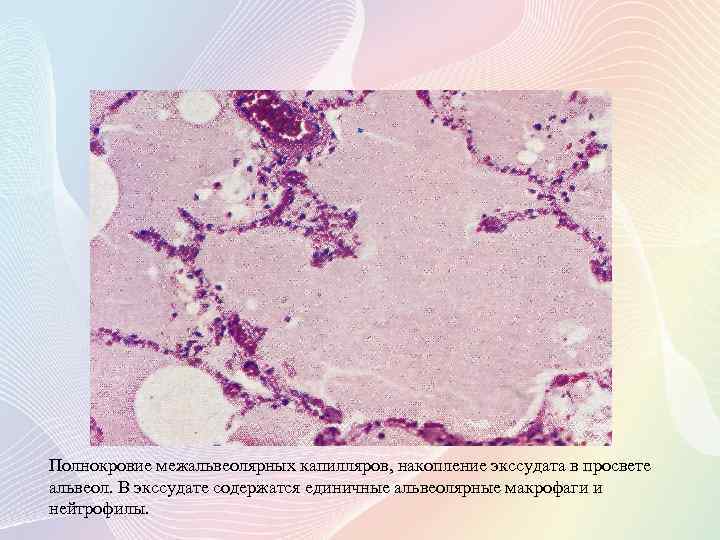
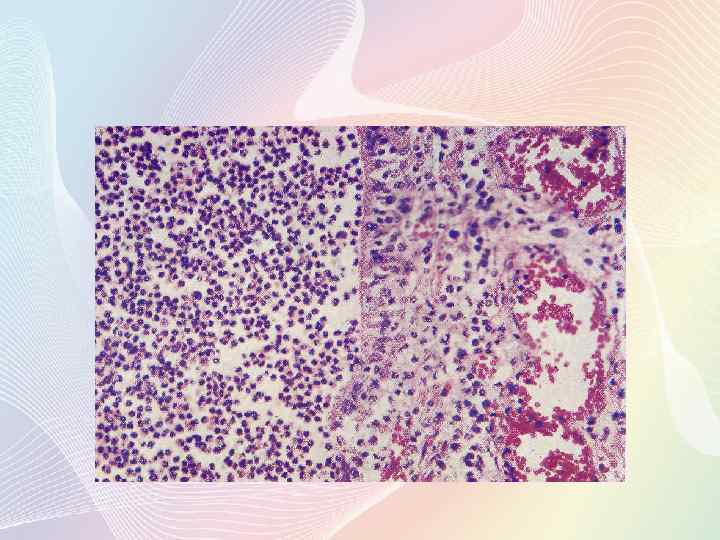
Полнокровие межальвеолярных капилляров, накопление экссудата в просвете альвеол. В экссудате содержатся единичные альвеолярные макрофаги и нейтрофилы.

2. Стадия красного опеченения – возникает на 2 ые сутки, к микробному отеку присоединяются эритроциты из-за повышения проницаемости. Стадия красного опеченения ярко выражена при хроническом, венозном застое, при нарушении сосудистой проницаемости (гиповитаминоз С, васкулиты ), болезни системы крови). Пораженная доля легкого приобретает красный цвет и становится плотной. 3. Стадия серого опеченения – возникает на 4 -6 сутки заболевания, в пораженной доле легкого формируется фибринозное воспаление, которое носит крупозный характер. Фибринозному воспалению подвергается и плевра.
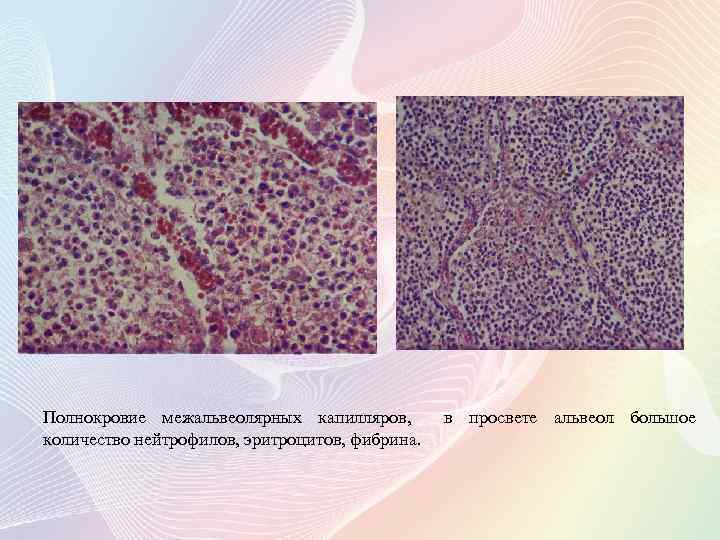
Полнокровие межальвеолярных капилляров, количество нейтрофилов, эритроцитов, фибрина. в просвете альвеол большое
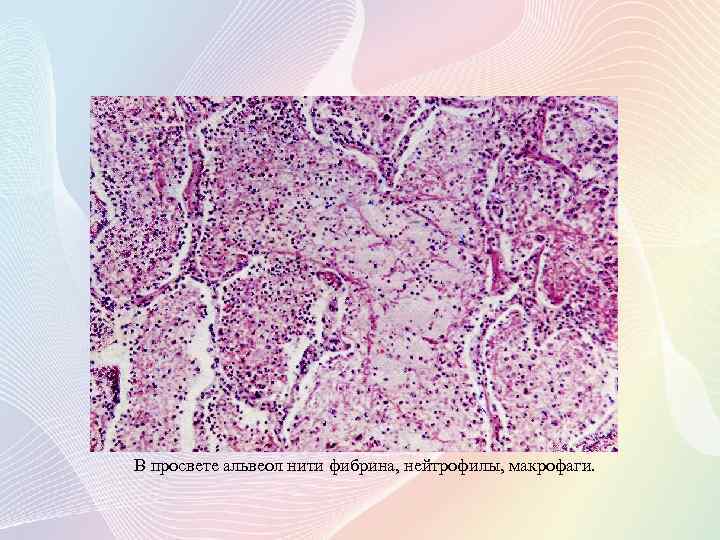
В просвете альвеол нити фибрина, нейтрофилы, макрофаги.
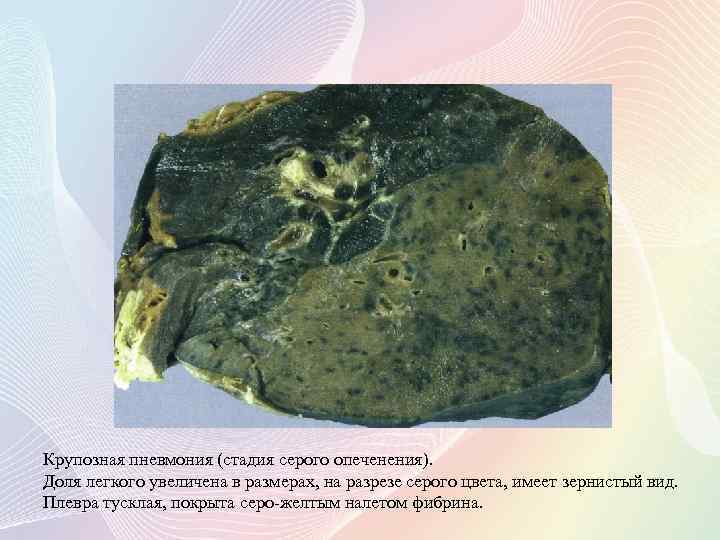
Крупозная пневмония (стадия серого опеченения). Доля легкого увеличена в размерах, на разрезе серого цвета, имеет зернистый вид. Плевра тусклая, покрыта серо-желтым налетом фибрина.

4. Стадия выздоровления (разрешения): лейкоциты, альвеолярные макрофаги фагоцитируют возбудитель, лизируют экссудат – исчезают пневмококки, рассасывается жидкая часть экссудата, затем клетки и фибрин. Через 11 -12 дней экссудат рассасывается, наступает клиническое выздоровление, а полное морфологическое выздоровление наступает через 1 месяц.

I. Легочные. II. Внелегочные. I. 1. Карнификация – экссудат не рассасывается, остается в альвеолах, уплотняется, синтезируется соединительная ткань плотное, безвоздушное легкое (альвеолы заполнены фибрином, появляются очаги пневмосклероза). 2. Абсцесс легких – формирование гнойного экссудата. 3. Эмпиема плевры - очаговое гнойное воспаление в плевральной полости. 4. Гангрена легкого II. Диссеминация воспалительного процесса по организму: – – 1)Лимфогенная (медиастенит, перикардит). 2)Гематогенная (менингит, гнойный артрит, гнойный эндометрит).
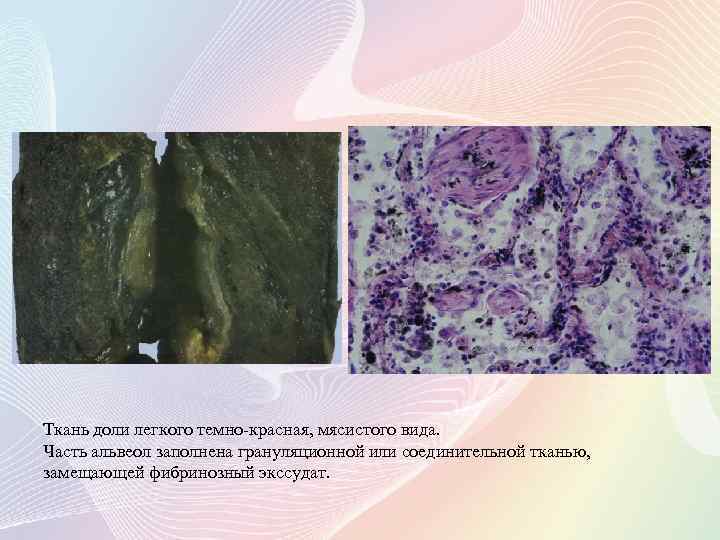
Ткань доли легкого темно-красная, мясистого вида. Часть альвеол заполнена грануляционной или соединительной тканью, замещающей фибринозный экссудат.

• Это группа воспалительных заболеваний легких со сходной клинической и морфологической картиной. • Общие морфологические признаки: 1) Наличие острого бронхита или бронхиолита. 2) Нарушение дренажной функции бронхов 3) Наличие экссудата в просвете альвеол 4) Формирование перифокальной эмфиземы вокруг очагов пневмонии.

1) Стафилококковая пневмония (вызывается стафилококком) возникает в любом возрасте, особенно у детей 1 года жизни. Особенности: • - зональное строение воспалительного очага: в центре очага располагаются колонии стафилококков, вокруг зона некроза легочной ткани, затем перифокальное гнойное или серозно-гнойное воспаление. • - выраженная деструкция легочной ткани (стенки бронхов, альвеол) развитие абсцессов, абсцедирующей пневмонии. • - развитие пневмоторакса и пиопневмоторакса.
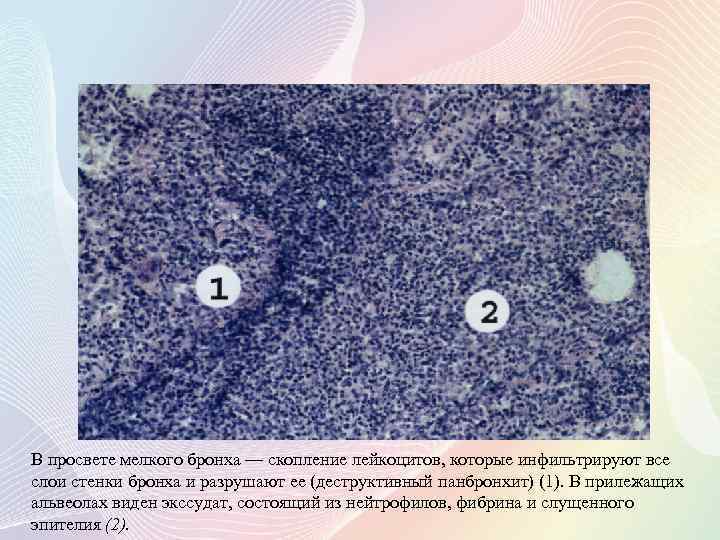
В просвете мелкого бронха — скопление лейкоцитов, которые инфильтрируют все слои стенки бронха и разрушают ее (деструктивный панбронхит) (1). В прилежащих альвеолах виден экссудат, состоящий из нейтрофилов, фибрина и слущенного эпителия (2).

2) Пневмония, вызванная палочкой Фридлендера. • - жалобы на липкую мокроту с привкусом горелого мяса. • - в сосудах легких появляется наклонность к тромбообразованию осложнения в виде геморрагических инфарктов легких. • - нередко заканчивается распадом легочной ткани, может быть гангрена легкого.

3) Стрептококковая пневмония – развивается как осложнение стрептококковой инфекции (скарлатина): • - воспалительный очаг имеет зональное строение: в центре – некроз с возбудителем, вокруг него альвеолы, заполненные серознофибринозным экссудатом. •

• - в патологический процесс вовлекаются лимфатические сосуды и лимфатические узлы – лимфангит и лимфаденит (лимфатические сосуды расширены, заполнены экссудатом со стрептококками; лимфатические узлы увеличиваются, гиперплазия лимфоидной ткани, в ткани лимфатических узлов серознофибринозный экссудат). • - нередко в патологический процесс вовлекается миокард – стрептококковый миокардит (возможная причина летального исхода).

4) Вирусная пневмония (грипп): • - наличие гриппозного трахеобронхита • - развитие геморрагической пневмонии (вплоть до геморрагического отека легких)

Бронхопневмония, вызываемая синегнойной палочкой - одна из самых частых внутрибольничных острых пневмоний. Имеется два варианта проникновения возбудителя в легкие: путем аспирации и через кровь. 1) В первом случае развивается бронхопневмония с абсцедированием и плевритом. 2) Во втором случае речь идет о больных со злокачественными опухолями или обширными нагноившимися ранами, когда бронхопневмония протекает с выраженным коагуляционным некрозом и геморрагическим компонентом. Прогноз плохой. Смертность высокая.

Бронхопневмония, вызываемая кишечной палочкой - обычно возбудитель попадает в легкие гематогенным путем при инфекциях мочевых путей, желудочнокишечного тракта, после хирургических вмешательств. Пневмония часто двусторонняя с геморрагическим характером экссудата, очагами некроза и абсцедирования.

участок очагового гнойного воспаления (расплавления) легочной ткани. Представляет собой полость, заполненную гноем и окруженную пиогеной мембраной. Различают следующие виды абсцессов (по этиологии): 1. Гематогенный абсцесс - гематогенный занос гнойной инфекции в легкие при наличии гнойных очагов воспаления. 2. Пневмониогенные абсцессы – возникают как осложнение пневмоний (стафилококковая пневмония).

3. Бронхогенные абсцессы – возникают при нарушении дренажной функции бронхов, аспирации гнойного экссудата в альвеолы (распад опухоли). 4. Лимфогенные - при лимфогенном проникновении гнойного экссудата (гнойный медиастинит, гнойный перикардит – встречается редко). 5. Травматические абсцессы - возникают в результате травмы грудной стенки, при нагноении поврежденной ткани легкого). Субплевральные абсцессы могут прорываться в плевральную полость пиопневмоторакс.

– некроз в ткани, соприкасающихся с окружающей тканью, присоединении гнилостной инфекции. По этиологии: 1. Гематогенная гангрена (занос некротических масс кровью). 2. Бронхогенная гангрена (рак пищевода) – нарушение дренажной функции бронхов. 3. Травматическая гангрена (при травмах грудной клетки у ослабленных больных, с сопутствующей инфекцией (туберкулез), при этом наблюдается подавление иммунного гомеостаза.
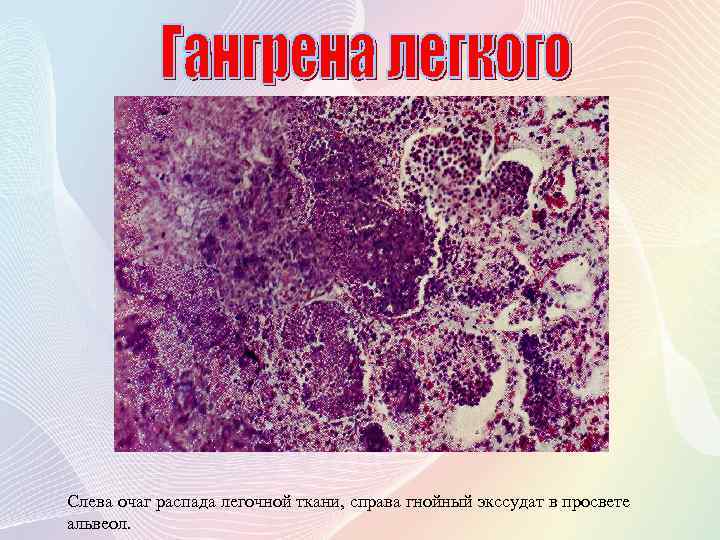
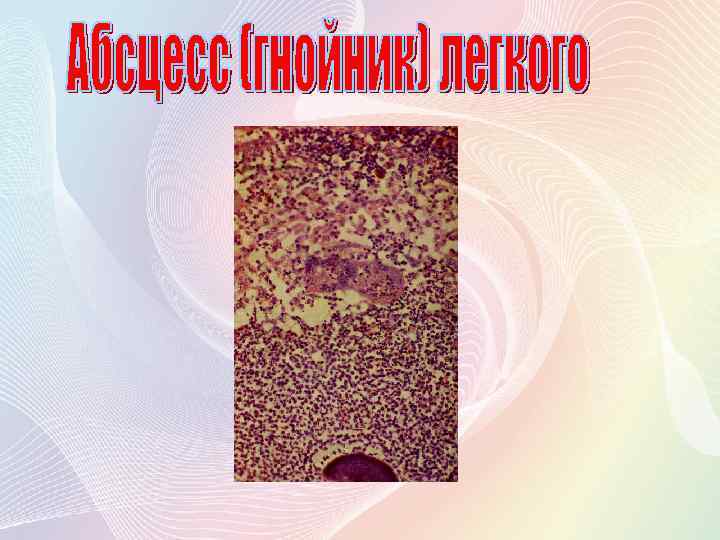
Слева очаг распада легочной ткани, справа гнойный экссудат в просвете альвеол.

I. Хронический бронхит. II. Бронхоэктазы. III. Эмфизема легких. IV. Бронхиальная астма. V. Пневмосклероз. VI. Рак легких.

– хроническое диффузное воспаление бронхиального дерева. Диагноз хронического бронхита высталяется в тех случаях, когда больной жалуется на кашель в течение 3 месяцев в году на протяжении 2 -х лет и более. Этиология: 1. Курение. В состав табачного дыма входит до 2000 компонентов, раздражающих бронхиальное дерево. Среди больных, страдающих хроническим бронхитом, до 80% – курильщики. 2. Химические и физические вещества (вдыхание промышленной пыли, угольной, древесной, цементной, паров хлора, аммиака, формалина др. ), вызывающие десквамацию эпителия.

Основная жалоба – кашель (по утрам), (Реснички эпителия начинают работать после ночного перерыва), одышка, боли в области грудной клетки (с осложнениями).

Выделяют 4 основные морфологические формы: 1. Хронический простой катаральный бронхит – отсутствует обструкция дыхательных путей. Наблюдается отек, полнокровие, гиперсекреция слизи, слизистый экссудат с возбудителем, десквамация бронхиального эпителия , гиперплазия эпителия, метаплазия в многослойный плоский эпителий. 2. Хронический слизисто-гнойный простой бронхит. К имеющимся изменениям присоединяется слизистогнойный экссудат (лейкоциты интоксикация (лихорадка, слабость), который не закупоривает дыхательные пути).

3. Хронический обструктивный катаральный бронхит – наблюдается избыточное образование катарального экссудата (гиперсекреции слизи) с закупоркой мелких дыхательных путей(бронхов, бронхиол). 4. Хронический слизисто-гнойный обструктивный бронхит – слизисто-гнойный экссудат формирует пробки, обструкция дыхательных путей. • Все формы хронического бронхита характеризуются постепенным утолщением стенок бронхов (гиперплазия эпителия + разрастание грануляционной ткани + фибропластические процессы в мышечной стенке ) сужение просвета и усугубление бронхита.

1. Бронхоэктазы и бронхоэктатическая болезнь. 2. Эмфизема легких. 3. Бронхиальная астма( инфекционноаллергическая) 4. Пневмосклероз.
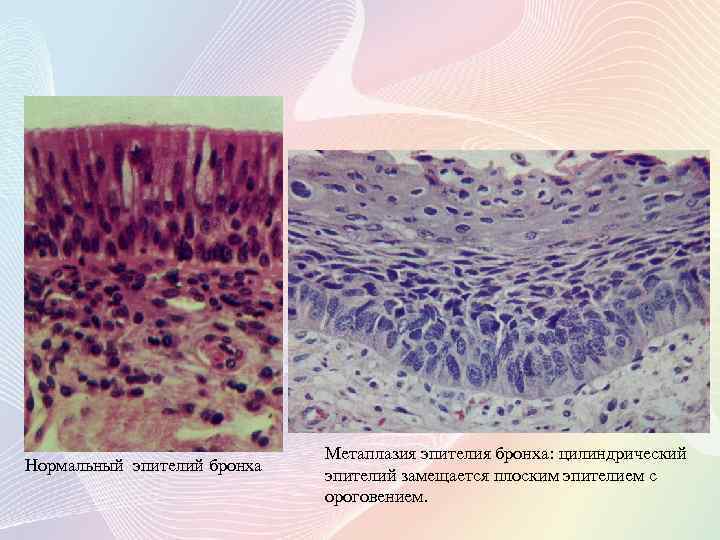
Нормальный эпителий бронха Метаплазия эпителия бронха: цилиндрический эпителий замещается плоским эпителием с ороговением.
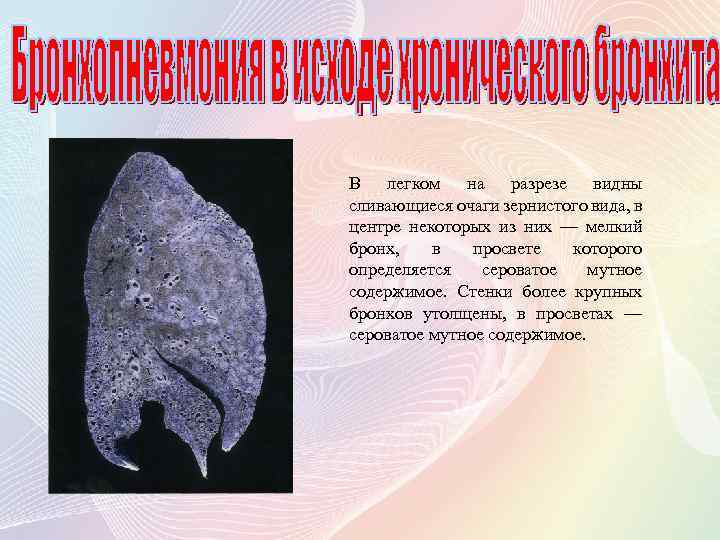
В легком на разрезе видны сливающиеся очаги зернистого вида, в центре некоторых из них — мелкий бронх, в просвете которого определяется сероватое мутное содержимое. Стенки более крупных бронхов утолщены, в просветах — сероватое мутное содержимое.

– патологический процесс, характеризующийся расширением просвета бронхов. По происхождению: 1. Врожденные. 2. Приобретенные. 1. Врожденные бронхоэктазы (2 -3%) морфологически характеризуются безпорядочным, хаотичным расположением структурных элементов стенки бронха, имеют диффузный характер и клинически проявляются при нагноении.

- имеют локальный характер. Происхождение(причины): 1. Хронический бронхит (основная причина) – в стенках бронхов на фоне воспаления возникает атрофия и гибель мышечных волокон, эластических волокон, атрофические изменения нервного аппарата бронхиальной стенки наблюдается понижение тонуса стенки бронхов и при кашлевых толчках она выпячивается(образуется расширение – бронхоэктаз). 2. Цирротические (склеротические) бронхоэктазы – на фоне склероза легочной ткани(участки карнификации, зарубцевавшиеся инфаркты, зажившие очаги туберкулеза) легочная ткань стягивается и расширяются прилежащие бронхи.

3. Ателектаз легких – активное спадение легочной ткани, вызванное нарушением дренажной функции бронхов(экссудат, опухоли, инородное тело). Около ателектазов формируются бронхоэктазы. 4. Коллапс легких – пассивное спадение легочной ткани(не связано с бронхом) за счет сдавления извне ( опухоль, экссудат). В бронхах вокруг появляются бронхоэктазы. 5. Обтурационные бронхоэктазы – развиваются из-за закупорки бронхиального дерева(экссудатом, инородными телами) – кратковременные, единичные. Множественное, длительное существование бронхоэктазов – бронхоэктатическая болезнь.

1. Застой бронхиального содержимого в просвете бронхоэктазов поддерживается течение хронического бронхита (нарушена дренажная функция). 2. Вокруг бронхоэктаза наблюдается сдавление и склероз легочной ткани (на фоне гипоксии). 3. Вследствие нарушения дренажной функции бронхов возможна аспирация бронхиального содержимого в легочную ткань абсцесс, гангрена легкого.

4. Бронхиальное содержимое – постоянный источник инфицирования для организма развитие сепсиса и септических осложнений (септикопиемия) из-за всасывания слизисто- гнойного экссудата. 5. Пневмосклероз приводит к редукции (коллапс) капиллярного русла (замещение их соединительной тканью) гипертензия малого круга гипертрофия правого желудочка, формирование “легочного сердца”. «Легочное сердце» - это гипертрофия правого желудочка сердца, возникающая на фоне ХНЗЛ. 6. Следствием «легочного сердца» является гипоксия тканей, появление “барабанных палочек” на пальцах и “часовидных стекол” хроническая легочно-сердечная и дыхательная недостаточность. 7. На поздних стадиях возможен амилоидоз внутренних органов (связано с аутоиммунными нарушениями – синтез аномального белка-амилоида).
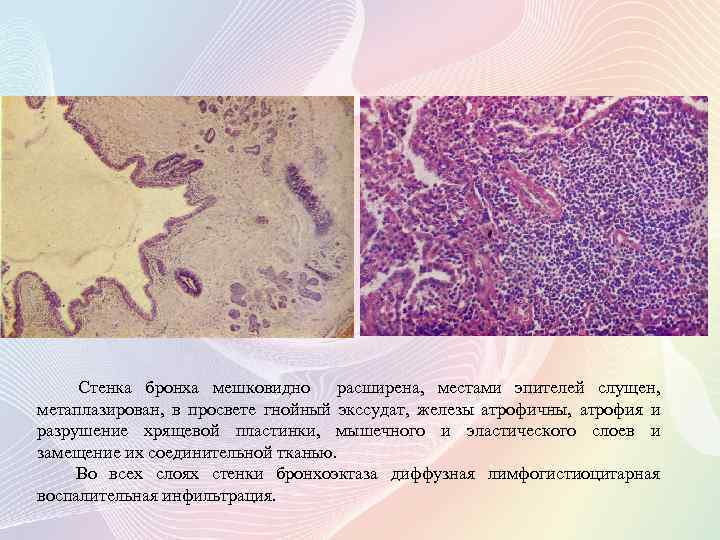
Стенка бронха мешковидно расширена, местами эпителей слущен, метаплазирован, в просвете гнойный экссудат, железы атрофичны, атрофия и разрушение хрящевой пластинки, мышечного и эластического слоев и замещение их соединительной тканью. Во всех слоях стенки бронхоэктаза диффузная лимфогистиоцитарная воспалительная инфильтрация.

– патологический процесс, характеризующийся повышением воздушности легочной ткани. Клиника: Бочкообразная грудная клетка, укорочена шея (приподнят плечевой пояс), ребра горизонтальные, увеличены межреберные промежутки, коробочный звук при перкуссии. Хрипы – влажные, свистящие, сухие (от этиологии).

По этиопатогенезу различают несколько форм: 1. Хроническая диффузная обструктивная эмфизема 2. Хроническая очаговая 3. Викарная(заместительная) 4. Первичная 5. Старческая 6. Межуточная

1) хроническая диффузная обструктивная эмфизема развивается на фоне хронического бронхита и бронхолита. • Механизм: возникает атрофия и гибель мышечных и эластических волокон бронхиальной стенки, межальвеольных перегородок; закупорка бронхов экссудатом появляются клапанный, вентильный механизм (на вдохе воздух проникает в альвеолы, а выходит в меньшей степени) переполнение альвеол воздухом, их растяжение, истончение межальвеольных перегородок и развитие эмфиземы. • Присоединяется редукция капиллярного русла, гипертензия малого круга легкое сердце).

2) хроническая очаговая эмфизема легких развивается на фоне склеротического процесса (в очагах склероза, чаще – в верхушках легких вокруг заживших очагов туберкулеза, зарубцевавшихся инфарктов, хронического бронхита). Альвеолы сильно растягиваются воздухом, межальвеолярные перегородки истончаются (буллезная эмфизема)
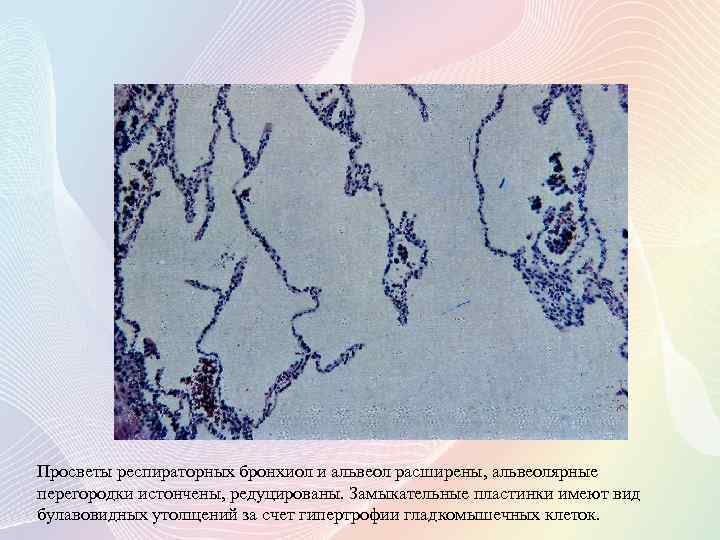
Просветы респираторных бронхиол и альвеол расширены, альвеолярные перегородки истончены, редуцированы. Замыкательные пластинки имеют вид булавовидных утолщений за счет гипертрофии гладкомышечных клеток.

3) викарная эмфизема развивается при удалении части или целого легкого - компенсаторное увеличение объема легкого. 4) первичная эмфизема – этиология неизвестна (без видимых причин), характеризуется повышением воздушности легочной ткани, склерозом межальвеолярных перегородок, коллапсом капиллярового русла гипертензия малого круга легочное сердце.

5) старческая эмфизема – на фоне возрастных изменений легкого ткани. Снижается дренажная функция бронхов, уменьшается эластичность легочной ткани, уменьшается кровоснабжение, иннервация 6) межуточная эмфизема – воздух накапливается в интерстициальной ткани что приводит к деструкции легочной ткани и пневмотораксу. Возможен разрыв легочной ткани и попадание воздуха в средостение или подкожную клетчатку шеи.

Все эмфиземы заканчиваются развитием легочного сердца, дыхательной и легочносердечной недостаточности, декомпенсацией сердечной деятельности (одышка в покое, бурая индурация легких, отеки, асцит, мускатная печень, анасарка, цианотическая индурация почек и селезенки).

– инфекционно-аллергичекое заболевание, характеризующееся приступами удушья и нарушением дренажной функции бронхов По этиологии различают 2 формы: 1) атопическая – развивается при действии различных аллергенов. 2) инфекционно-аллергическая - возникает при действии аллергена на фоне бронхолегочных заболеваний, вызванных инфекционными агентами. • Аллергены – домашняя пыль, пыльца растений, пищевые продукты, шерсть домашних животных и др. .

• При действии аллергена формируются иммунные комплексы (а/г + а/т), которые осаждаются на клетках эпителия бронхиального дерева, что вызывает высвобождение биологически активных веществ – возникает бронхоспазм и приступ удушья.

1) Во время приступа: после действия аллергена возникает бронхоспазм, полнокровие и отек стенки, гиперсекреция слизи (лимфоциты, гистиоциты, эозинофилы, базофилы) закупорка просвета бронхов. На высоте приступа бронхиальной астмы возможно развитие острой обструктивной эмфиземы легких, которая приводит к смерти. 2) Между приступами: утолщение бронхиальной стенки за счет фибропластических процессов, развитие пневмосклероза, что ведет к склерозу капилляров гипертензии малого круга развитию легкого сердца

1. Летальность: 50 на 100 тысяч населения. 2. У 33, 0% наблюдается легкое течение без осложнений с нечастыми легкими приступами. 3. У 33, 0% больных имеет хроническое волнообразное течение (средняя степень тяжести). 4. У 33, 0% - прогрессирование заболевания, декомпенсация – дыхательная и легочносердечная недостаточность.

– патологический процесс, характеризующийся избыточным развитием соединительной ткани в легких.

1. Зарубцевавшиеся инфаркты. 2. Зажившие очаги туберкулеза. 3. Очаги карнификации. 4. Рубцевание абсцессов и гангрены. 5. Бронхоэктазы и бронхоэктатическая болезнь. 6. Эмфизема. 7. Бронхоаденит (в воспалительный процесс вовлекаются лимфатические узлы, окружающие бронхи замещаются соединительной тканью) пневмосклероз.

1. Очаговый характер. 2. Диффузный характер. • Легкие увеличиваются в размерах, пронизываются соединительно-тканными тяжами. • Вторично поражается плевра, появляется соединительнотканные спайки, развивается фиброторакс дыхательная недостаточность.

• В России рак лёгких занимает 1 место среди онкологических заболеваний и его доля в данной патологии составляет 12 %. • Мужчины болеют раком лёгких значительно чаще, каждая 4 -я злокачественная опухоль у мужчин является раком лёгких, у женщин же — только каждая 12 -я. • По данным 2000 года рак лёгкого стал причиной смерти 32 % мужчин, и 7, 2 % женщин, у которых были обнаружены какие-либо злокачественные новообразования.

Для центрального рака легких: 1. Курение, алкоголь (усиливает всасывание никотина). 2. Вдыхание канцерогенных веществ.

Для периферического рака легкого – склеротические процессы легочной ткани, так как в очагах склероза возникают благоприятные условия для опухолевой трансформации бронхиального эпителия: 1. Гипоксия 2. Депонирование канцерогенов, иммунносупрессия. 3. Гиперплазия бронхиального эпителия 4. Метаплазия 5. Дисплазия.

• I. По локализации: 1. Центральный, прикорневой (в районе корня) – 4559%. 2. Периферический рак (50 -54%). 3. Смешанный рак(1 -2%) • II. По происхождению: чаще бронхогенное происхождение. • III. По отношению к просвету бронхов: – Экзофитный (в просвет бронха). – Эндофитный (в стенку бронха).
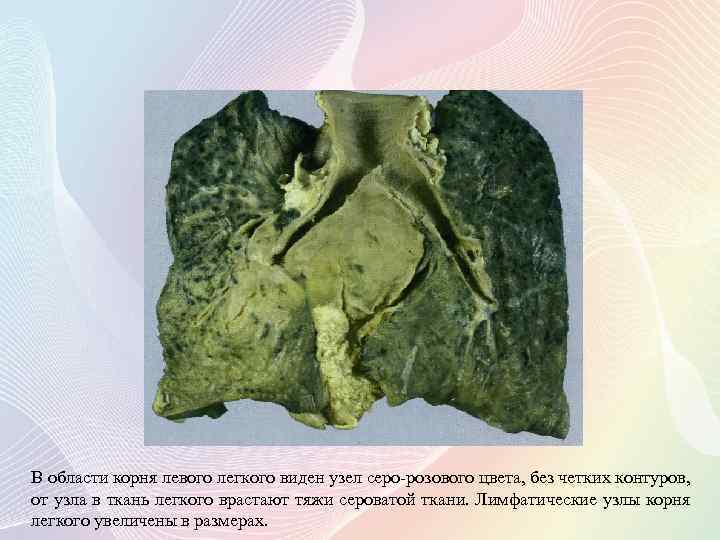
В области корня левого легкого виден узел серо-розового цвета, без четких контуров, от узла в ткань легкого врастают тяжи сероватой ткани. Лимфатические узлы корня легкого увеличены в размерах.
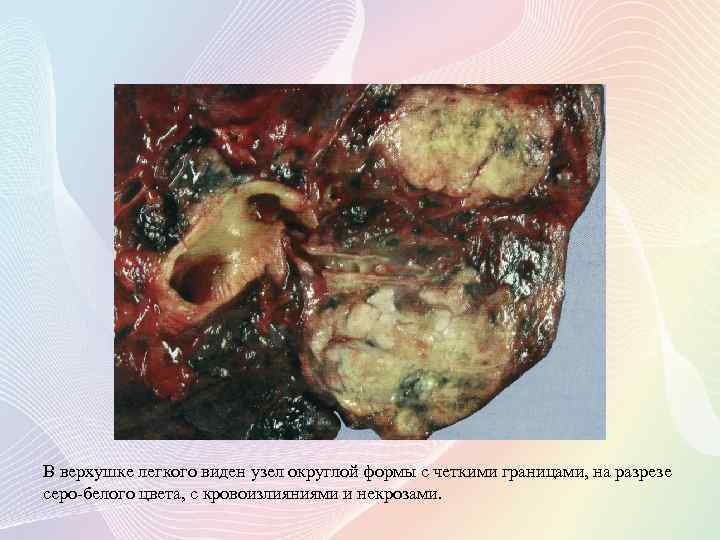
В верхушке легкого виден узел округлой формы с четкими границами, на разрезе серо-белого цвета, с кровоизлияниями и некрозами.

• • • IV. По макроскопической картине: 1. Полипозный 2. Бляшковидный 3. Стелющийся 4. Узловой 5. Диффузный
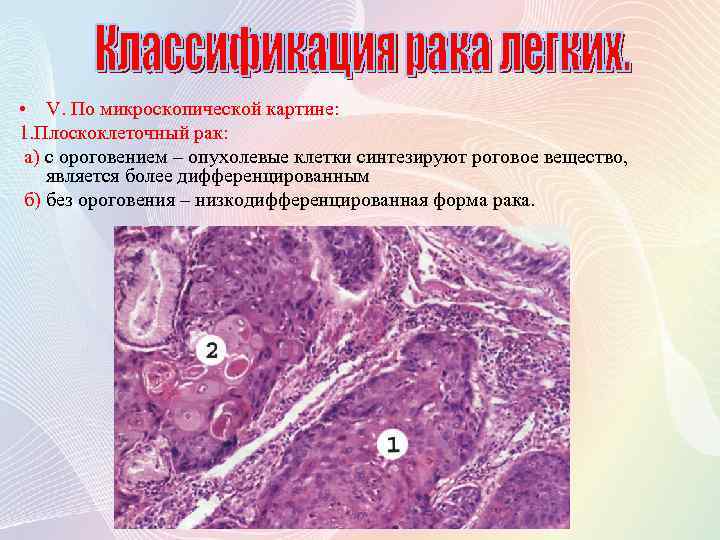
• V. По микроскопической картине: 1. Плоскоклеточный рак: а) с ороговением – опухолевые клетки синтезируют роговое вещество, является более дифференцированным б) без ороговения – низкодифференцированная форма рака.
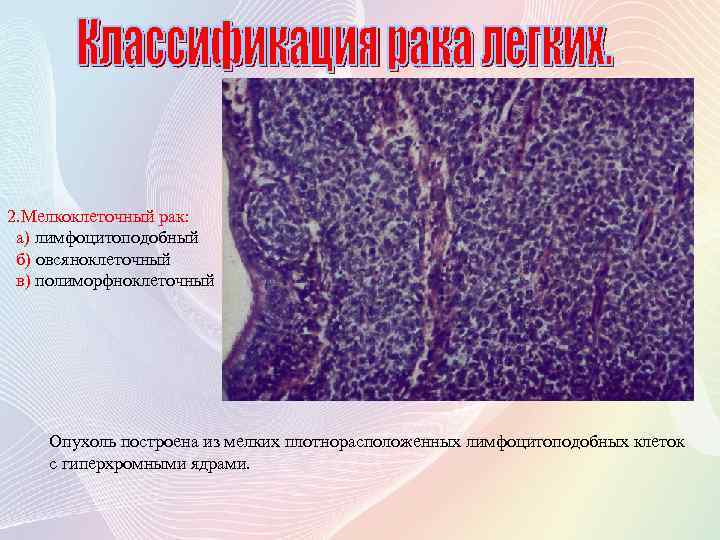
2. Мелкоклеточный рак: а) лимфоцитоподобный б) овсяноклеточный в) полиморфноклеточный Опухоль построена из мелких плотнорасположенных лимфоцитоподобных клеток с гиперхромными ядрами.
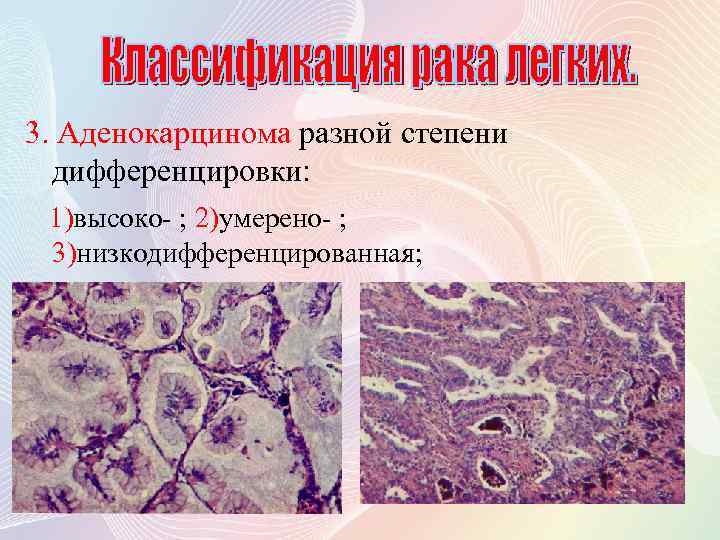
3. Аденокарцинома разной степени дифференцировки: 1)высоко- ; 2)умерено- ; 3)низкодифференцированная;

4. Слизистый (перстневидноклеточный) – клетки вырабатывают слизь. 5. Анапластический крупноклеточный рак. 6. Смешанный, диморфный рак.
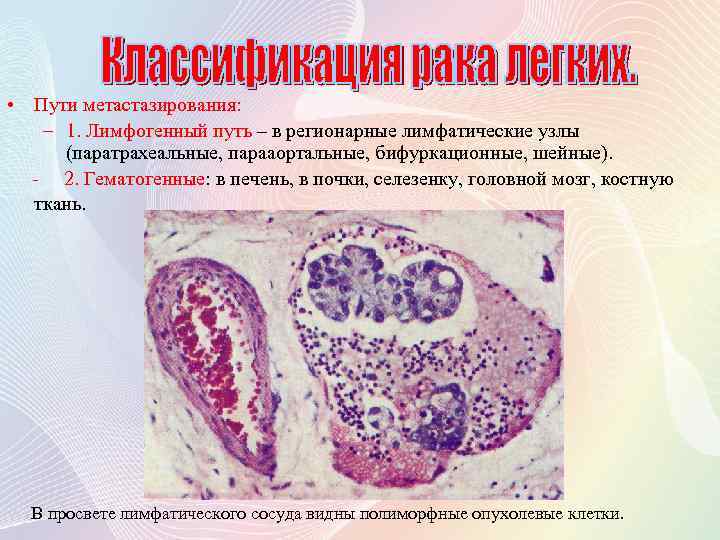
• Пути метастазирования: – 1. Лимфогенный путь – в регионарные лимфатические узлы (паратрахеальные, парааортальные, бифуркационные, шейные). - 2. Гематогенные: в печень, в почки, селезенку, головной мозг, костную ткань. В просвете лимфатического сосуда видны полиморфные опухолевые клетки.

1. Нагноение (абсцедирование). 2. Некроз 3. Кровоизлияние в опухолевую ткань 4. Кровотечение 5. Геморрагический плеврит

LEKTsIYa_19.ppt