Onko.pptx
- Количество слайдов: 26
 HEMATOLOGICKÁ TOXICITA A INFEKČNÍ KOMPLIKACE CHEMOTERAPIE Eva Mandáková Interní oddělení Masarykovy nemocnice v Rakovníku
HEMATOLOGICKÁ TOXICITA A INFEKČNÍ KOMPLIKACE CHEMOTERAPIE Eva Mandáková Interní oddělení Masarykovy nemocnice v Rakovníku
 Onkologický pacient imunosuprimovaný pacient imunosuprese vlastním nádorovým onemocněním imunosuprese vlivem chemoterapie
Onkologický pacient imunosuprimovaný pacient imunosuprese vlastním nádorovým onemocněním imunosuprese vlivem chemoterapie
 Krvetvorná tkáň vysoká proliferační aktivita za normálních okolností jsou všechny krevní elementy v rovnovážném stavu průběžné ztráty jsou vyrovnány novou tvorbou
Krvetvorná tkáň vysoká proliferační aktivita za normálních okolností jsou všechny krevní elementy v rovnovážném stavu průběžné ztráty jsou vyrovnány novou tvorbou
 Poškození krvetvorby druh cytostatika – způsob zásahu do buněčného cyklu – fázově specifická cytostatika dávka cytostatika – poškození myeloidní řady, destiček, červené řady nesprávné načasování jednotlivých dávek – předčasné podání poškození buněk v generačním cyklu
Poškození krvetvorby druh cytostatika – způsob zásahu do buněčného cyklu – fázově specifická cytostatika dávka cytostatika – poškození myeloidní řady, destiček, červené řady nesprávné načasování jednotlivých dávek – předčasné podání poškození buněk v generačním cyklu
 Toxicita dle druhu cytostatika pluripotentní buňky jsou v 95 % v klidovém stavu unipotentní buňky velmi intenzivně proliferují cytostatika s účinností i na buňky v klidové fázi mají vysokou hematologickou toxicitu
Toxicita dle druhu cytostatika pluripotentní buňky jsou v 95 % v klidovém stavu unipotentní buňky velmi intenzivně proliferují cytostatika s účinností i na buňky v klidové fázi mají vysokou hematologickou toxicitu
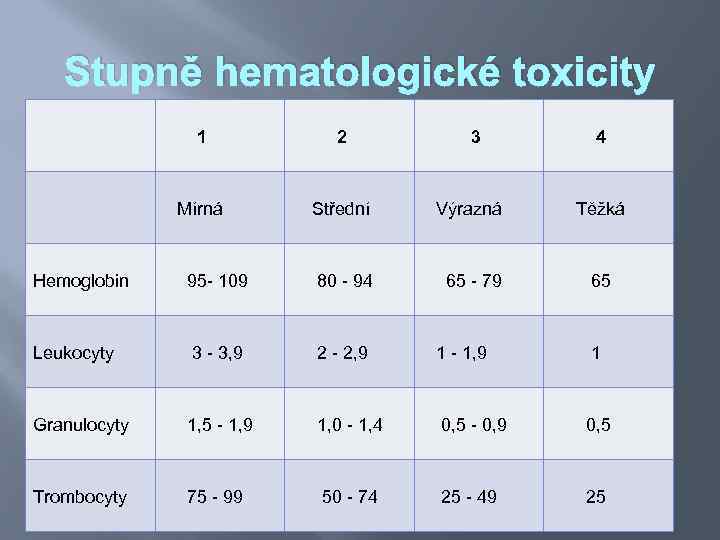 Stupně hematologické toxicity 1 2 3 4 Mírná Střední Výrazná Těžká 65 - 79 65 Hemoglobin 95 - 109 80 - 94 Leukocyty 3 - 3, 9 2 - 2, 9 1 - 1, 9 1 Granulocyty 1, 5 - 1, 9 1, 0 - 1, 4 0, 5 - 0, 9 0, 5 Trombocyty 75 - 99 50 - 74 25 - 49 25
Stupně hematologické toxicity 1 2 3 4 Mírná Střední Výrazná Těžká 65 - 79 65 Hemoglobin 95 - 109 80 - 94 Leukocyty 3 - 3, 9 2 - 2, 9 1 - 1, 9 1 Granulocyty 1, 5 - 1, 9 1, 0 - 1, 4 0, 5 - 0, 9 0, 5 Trombocyty 75 - 99 50 - 74 25 - 49 25
 Anemie – snížení hladiny Hb, ery. nejčastější biochemický nález u onkologických pacientů, příčina multifaktoriální 40% pacientů s nehematol. malignitami 54% pacientů léčených chemoterapií a radioterapií
Anemie – snížení hladiny Hb, ery. nejčastější biochemický nález u onkologických pacientů, příčina multifaktoriální 40% pacientů s nehematol. malignitami 54% pacientů léčených chemoterapií a radioterapií
 Klasifikace anemií dle morfologie mikrocytární hypochromní - MCV sníženo, MCH sníženo - sideropenická, anemie chronických chorob, talasemie normocytární normochromní - MCV normální, MCH normální - akutní posthemorhagická, anemie chronických onemocnění makrocytární – vysoké MCV - anemie z nedostatku vitaminu B 12, kys. listové, MDS, AIHA, anemie u jaterních chorob, anemie u hypothyreosy
Klasifikace anemií dle morfologie mikrocytární hypochromní - MCV sníženo, MCH sníženo - sideropenická, anemie chronických chorob, talasemie normocytární normochromní - MCV normální, MCH normální - akutní posthemorhagická, anemie chronických onemocnění makrocytární – vysoké MCV - anemie z nedostatku vitaminu B 12, kys. listové, MDS, AIHA, anemie u jaterních chorob, anemie u hypothyreosy
 Nejčastější příčiny anemie u onkologických pacientů sideropenie anemie chronických onemocnění útlum krvetvorby - chemoterapií, radioterapií sekundární myelodysplastický syndrom infiltrace kostní dřeně základním onemocněním autoimunitní hemolytické anemie mikroangiopatické hemolytické anemie
Nejčastější příčiny anemie u onkologických pacientů sideropenie anemie chronických onemocnění útlum krvetvorby - chemoterapií, radioterapií sekundární myelodysplastický syndrom infiltrace kostní dřeně základním onemocněním autoimunitní hemolytické anemie mikroangiopatické hemolytické anemie
 Anemie chronických onemocnění druhá nejčastější patofyziologie – zvýšená produkce cytokinů a hepcidinu hepcidin je centrální regulační protein metabolismu železa, objeven v roce 2000 přenos železa přes membránu enterocytu hepcidin – protein akutní fáze
Anemie chronických onemocnění druhá nejčastější patofyziologie – zvýšená produkce cytokinů a hepcidinu hepcidin je centrální regulační protein metabolismu železa, objeven v roce 2000 přenos železa přes membránu enterocytu hepcidin – protein akutní fáze
 Terapie Fe v indikovaných případech, per os, i. v. krevní převody, riziko opakovaných převodů, deleukotizované vitamín B 12, kys. listová erytropoetin
Terapie Fe v indikovaných případech, per os, i. v. krevní převody, riziko opakovaných převodů, deleukotizované vitamín B 12, kys. listová erytropoetin
 Trombocytopenie způsobená vlastním nádorem, útlak megakaryopoezy nádorovou infiltrací někdy první projev onkologického onemocnění poškození unipotentní buňky chemoterapií autoimunitní trombocytopenie
Trombocytopenie způsobená vlastním nádorem, útlak megakaryopoezy nádorovou infiltrací někdy první projev onkologického onemocnění poškození unipotentní buňky chemoterapií autoimunitní trombocytopenie
 Projevy trombocytopenie porucha primární hemostázy postižení kůže a sliznic – petechie, sufúze, ekchymózy
Projevy trombocytopenie porucha primární hemostázy postižení kůže a sliznic – petechie, sufúze, ekchymózy
 Trombocytopatie podkladem jsou kvalitativní poruchy destiček poruchy agregace a adheze vyskytují se u paraproteinemií, myeloproliferací, myelodysplastických syndromů
Trombocytopatie podkladem jsou kvalitativní poruchy destiček poruchy agregace a adheze vyskytují se u paraproteinemií, myeloproliferací, myelodysplastických syndromů
 Terapie porucha primární hemostázy - substituce trombocytárními náplavy při hodnotách pod 20 tis doplňkově hemostyptika etamsylát u trombocytopatie 500 - 1000 mg denně autoimunitní trombocytopenie - imunoglobuliny a kortikoidy
Terapie porucha primární hemostázy - substituce trombocytárními náplavy při hodnotách pod 20 tis doplňkově hemostyptika etamsylát u trombocytopatie 500 - 1000 mg denně autoimunitní trombocytopenie - imunoglobuliny a kortikoidy
 Febrilní neutropenie počet neutrofilů v PK menší než 0, 5 x 10 9/ l nebo 1, 5 absolutně teplota jednorázově nad 38, 5 st. C nebo 2 x v rozmezí 12 hodin nad 38 st. C
Febrilní neutropenie počet neutrofilů v PK menší než 0, 5 x 10 9/ l nebo 1, 5 absolutně teplota jednorázově nad 38, 5 st. C nebo 2 x v rozmezí 12 hodin nad 38 st. C
 Prevence febrilní neutropenie ATB profylaxe není doporučena používat rutinně riziko nárůstu rezistence profylaxe růstovými faktory myeloidní řady dle doporučení pegfilgrastim se aplikuje jednorázově druhý den po ukončení chemoterapie
Prevence febrilní neutropenie ATB profylaxe není doporučena používat rutinně riziko nárůstu rezistence profylaxe růstovými faktory myeloidní řady dle doporučení pegfilgrastim se aplikuje jednorázově druhý den po ukončení chemoterapie
 Diagnostika při febrilní neutropenii krevní testy včetně diferenciálního rozpočtu fyzikální vyšetření mikrobiologické vyšetření – hemokultury, dále dle symptomů biochemické vyšetření RTG, BAL – průkaz agens, UZ, CT, lumbální punkce
Diagnostika při febrilní neutropenii krevní testy včetně diferenciálního rozpočtu fyzikální vyšetření mikrobiologické vyšetření – hemokultury, dále dle symptomů biochemické vyšetření RTG, BAL – průkaz agens, UZ, CT, lumbální punkce
 Terapie antimikrobiální terapie zásadně baktericidní musí pokrýt základní gramnegativní patogeny a základní grampozitivní patogeny filgrastim 5 mg/kg/den
Terapie antimikrobiální terapie zásadně baktericidní musí pokrýt základní gramnegativní patogeny a základní grampozitivní patogeny filgrastim 5 mg/kg/den
 Infekční komplikace VČAS ZAHÁJIT ATB TERAPII ambulantní terapie: ciprofloxacin 2 x 500 mg denně + potencovaný amoxicilin 2 x 1 g denně
Infekční komplikace VČAS ZAHÁJIT ATB TERAPII ambulantní terapie: ciprofloxacin 2 x 500 mg denně + potencovaný amoxicilin 2 x 1 g denně
 Infekční komplikace málo rizikoví pacienti - monoterapie betalaktamem s antipseudomonádovou akivitou - cefepim 2 x 2 g i. v. , ceftazidim 3 x 1 g i. v. nebo piperacilin / tazobaktam 3 x 4, 5 g klinicky nestabilní nemocní – kombinace betalaktamu a aminglykosidu - gentamycin, netilmicin, amikacin 1 x denně glykopeptidová ATB jako rezervní
Infekční komplikace málo rizikoví pacienti - monoterapie betalaktamem s antipseudomonádovou akivitou - cefepim 2 x 2 g i. v. , ceftazidim 3 x 1 g i. v. nebo piperacilin / tazobaktam 3 x 4, 5 g klinicky nestabilní nemocní – kombinace betalaktamu a aminglykosidu - gentamycin, netilmicin, amikacin 1 x denně glykopeptidová ATB jako rezervní
 Mykózy fungicidní – flukonazol, itrokonazol u většiny nemocných není mykóza klinicky zjevná, indikujeme při selhávání empirické léčby
Mykózy fungicidní – flukonazol, itrokonazol u většiny nemocných není mykóza klinicky zjevná, indikujeme při selhávání empirické léčby
 Pneumocystová pneumonie původce Pneumocystis jiroveci průkaz z BAL specifická terapie cotrimoxazol ve vysokých dávkách - život zachraňující
Pneumocystová pneumonie původce Pneumocystis jiroveci průkaz z BAL specifická terapie cotrimoxazol ve vysokých dávkách - život zachraňující
 Pseudomembranózní kolitis disociovaná s CD průkaz toxinu CD + antigenu ATB terapie – metronidazol + vankomycin fekální terapie
Pseudomembranózní kolitis disociovaná s CD průkaz toxinu CD + antigenu ATB terapie – metronidazol + vankomycin fekální terapie
 Virové infekce herpetické infekce – acyklovir CMV - gancyklovir
Virové infekce herpetické infekce – acyklovir CMV - gancyklovir
 Děkuji za pozornost.
Děkuji za pozornost.


