ЯБ врачам.ppt
- Количество слайдов: 32

«Helicobacter pylori: история замкнутого круга»

Язвенная болезнь желудка и 12 -перстной кишки – хроническое рецидивирующее заболевание, характерный признак которого в период обострения – образование язв слизистой оболочки желудка и двенадцатиперстной кишки.

Классификация По этиологии Ассоциированная с Helicobacter pylori Не ассоциированная с Helicobacter pylori По локализации Язвы желудка: ► Кардиального и субкардиального отделов ► Тела ► Антрального отдела ► Пилорического канала Язва двенадцатиперстной кишки: ► Луковицы ► Залуковичного отдела (внелуковичные язвы) Сочетанные язвы желудка и 12 -перстной кишки Одиночные множественные По типу язв

Классификация (продолжение) По размеру (диаметру) язв Малые, диаметр 0, 5 см Средние, диаметр 05 -1 см Большие, диаметр 3 см и более для язвы желудка, более 2 см для язв 12 -перстной кишки По клиническому течению Типичные Атипичные: ► С атипичным болевым синдромом ► Безболевые (но с другими клиническими проявлениями) ► Бессимптомные По уровню желудочной секреции С повышенной секрецией С нормальнйо секрецией С пониженной секрецией

Классификация (продолжение) По характеру течения Впервые выявленная язвенная болезнь Рецидивирующее течение ► С редкими обострениями (1 раз в 2 -3 года и реже) ► С ежегодными обострениями ► С частыми обострениями (2 раза в год и чаще) ► По стадии заболевания Обострение Ремиссия: ► Клиническая ► Анатомическая Эпителизация Рубцевание (стадия красного рубца и стадия белого рубца) функциональная

Классификация (продолжение) По наличию осложнений Кровотечение Пенетрация Перфорация Стенозирование Малигнизация
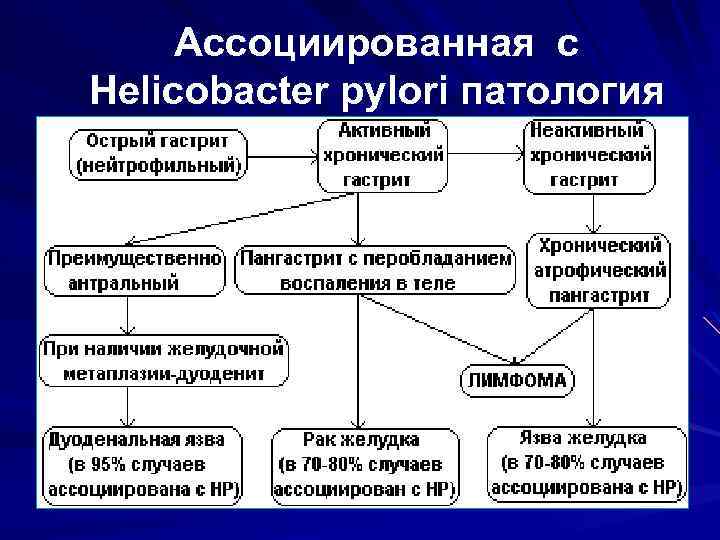
Ассоциированная с Helicobacter pylori патология
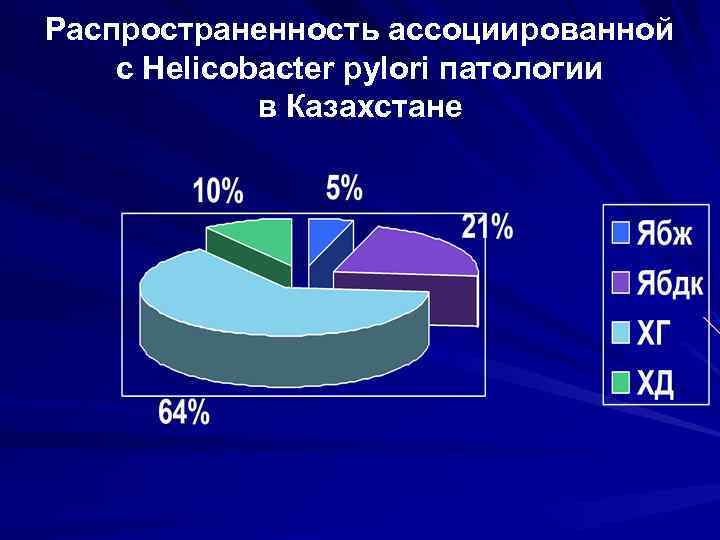
Распространенность ассоциированной с Helicobacter pylori патологии в Казахстане

Нобелевские лауреаты, открывшие Helicobacter pylori
Helicobacter pylori

Helicobacter pylori in vivo
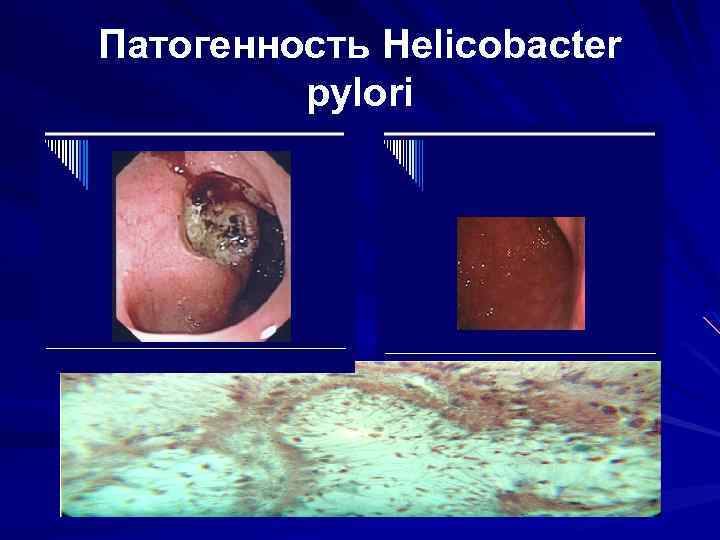
Патогенность Helicobacter pylori

Факторы риска Факторы ЯБж ЯБдк ХГ Город/село 50/50 87/13 40/60 50/50 Наследственность 13 12 10 Условия жизни 31 27 20 Курение/Алкоголь 25/6 15/12 60/30 Стрессы 18 39 60 25 44 50 Ночная работа 17 30 Химикаты 10 Нарушения режима 100 ХД Копченности 100 38 54 60 Жаренная пища 100 69 23 70

Эпидемиология заболеваний, ассоциированных с Hp Население 1. Города – 78% 2. Села – 22%
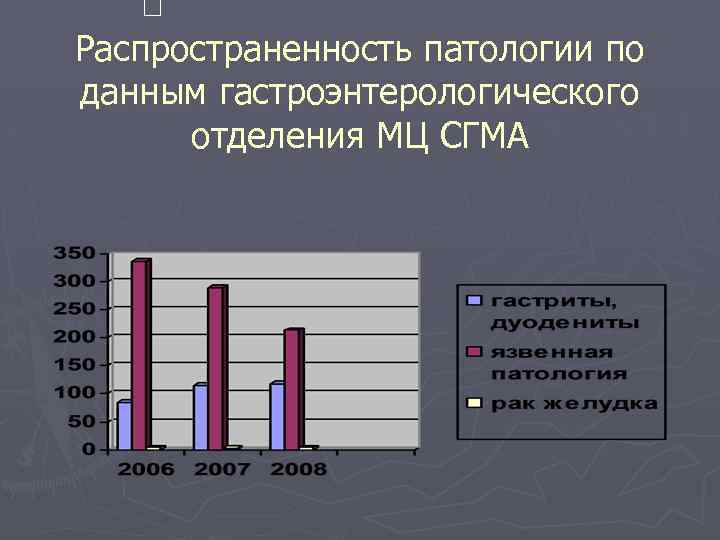
Распространенность патологии по данным гастроэнтерологического отделения МЦ СГМА
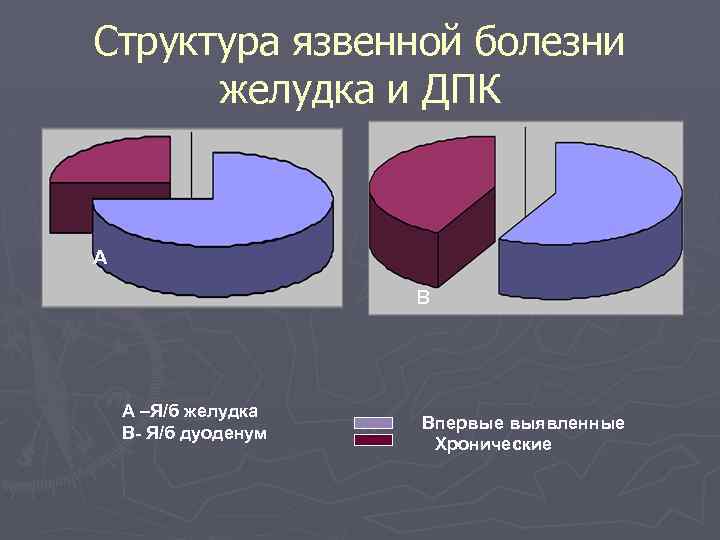
Структура язвенной болезни желудка и ДПК А В А –Я/б желудка В- Я/б дуоденум Впервые выявленные Хронические

Клиника Болевой синдром: 1. Ранние боли (0, 5 -1 ч после еды) 2. Поздние боли (через 1, 5 -2 ч после еды) 3. Голодные (ночные боли) (через 2, 5 -4 ч после еды) 4. Сочетание ранних и поздних болей Иррадиация болей: 1. При пенетрации язвы в поджелудочную железу – боли в поясничной области 2. При пенетрации язвы в печеночнодвенадцатиперстную связку боли в правой половине грудной клетки 3. При пенетрации в желудочно-селезеночную связку – боль в левой половине грудной клетки. «немые язвы» - без болевого синдрома в 24 -28%

Диагностика 1. Обнаружение язвенного дефекта: ► Рентгенологическое обследование (симптом «ниша» - тень контрастной массы заполнившей язвенный кратер) ► ФГДС с биопсией 2. Выявление Helicobacter pylori (4 биоптата – по два с антрального отдела и тела желудка) 3. Исследование секреторной функции желудка: 1) зондовые: ► Фракционное желудочное зондирование ► Зондовая РН-метрия отделов желудка и 12 перстной кишки. Беззондовые методы: десмоидная проба, ацидотест.

Диагностика инфекции Helicobacter pylori 1. Бактериологический 2. Морфологический: - "золотой стандарт" 3. Цитологический 4. Уреазный 5. ИФА

Диагностическая эффективность различных методов Исследование Достовернос ть Недостатки Микроскопическое 50% Невысокая информативность, низкая чувствительность Бактериологическое 59% Трудоемкость, продолжительность, затратность Гистологическое 30% Низкая чувствительность из – за неравномерности распределения бактерии и адгезии на поверхности Биохимическое 50% Возможна ложноположительная реакция или ложноотрицательная реакция Серологисеское 75% Иннерционность иммунного ответа

Обязательные показания к эрадикации Нр 1. язвенная болезнь желудка и ДПК независимо от стадии ее течения, включая осложненные формы; 2. MALT-ома; 3. атрофический гастрит; 4. состояния после резекции желудка по поводу рака; 5. кровные родственники больных раком желудка первой степени родства.


Основные причины резистентности терапии o р. Н желудочного сока o Неадекватная терапия o Повторное применение антибиотиков o Мутация штаммов бактерий

Увеличивается резистентность больных к терапии метронидазолом и кларитромицином. Показатели резистентности Нр к метронидазолу в европейских странах колеблются от 19 до 42%, в США составляют 33 -37%, а в Бразилии и Мексике Растудостигают 53 и 77% соответственно. F. Megraud (2005) Исследования показали, что резистентность Hp к кларитромицину составляет 20. 2% из 114 изолированных штаммов. J. H. Lee et al. (2005) Первая линия эрадикационной терапии (ИПП+КЛА+АМО) неэффективна в 20% случаев. При применении второй линии, включающей в себя ИПП + висмут + 2 антибиотика от 20% до 30% пациентов все равно остаются инфицированными. J. P. Gisbert et al. , 2005

Динамика резистентности Нр к антибактериальным препаратам: § Резистентность Нр к метронидазолу в 1996 году составляла 32%, то в настоящее время она выявляется в 100% случаев. § Резистентность к кларитромицину за 10 лет выросла от 0% до 27, 4%. § Применение тетрациклина во 2 -й линии эрадикационной терапии неэффективно в 57, 9% случаев. Вдовиченко В. и Демидова А. (2007)

Динамика резистентности Нр к кларитромицину: Резистентность к кларитромицину за 10 лет выросла от 0% до 27, 4%. Вдовиченко В. и Демидова А. (2007) Резистентность к кларитромицину составляет 20. 2% из 114 изолированных штаммов. Jong Hwa Lee et al. (Antimicrob. Agents Chemother. 2005; 49: 1600 -1603. )

эрадикационной терапии могут быть сосредоточены: а) на замене кларитромицина и метронидазола антибактериальными препаратами, к которым Нр сохраняет чувствительность; б) увеличении продолжительности терапии; в) повышении дозы ИПП; г) изменении схемы лечения (последовательное применение антибиотиков).

Высокую эффективность (более 90% успешности) дает последовательный курс 10 -ти дневной эрадикации: 5 дней рабепразол 20 мг 2 раза + амоксициллин по 1, 0 г 2 раза В последующие 5 дней рабепразол (20 мг х 2 р) + кларитромицин по 500 мг 2 раза Bazzoli F. (2005).

Продолжительность курса эрадикационной терапии Оптимальным в настоящее время считается 10 -ти дневный курс эрадикации, который на 9 -12% успешнее, чем 7 -ми дневный. Qasim A. , O’Morain C. A. (2002) Схемы лечения с 7 -ми и 10 -ти дневным применением ИПП в сочетании с амоксициллином и левофлоксацином: 7 -ми дневная терапия дает только 70% успешности, а 10 -ти дневная терапия приводит к 90% эрадикации Нр. Di Caro S. et al. (2007)

Что делать? При неэффективности применяемых схем 1 -й линии предлагаются другие варианты 2 -й линии: замена метронидазола на нитрофурановые препараты - фуразолидон (100 -200 мг 2 р в сутки) в схеме квадротерапии. Segura А. М. , 2000 Применение ИПП в сочетании с амоксициллином и рифабутином (последний по 300 мг/сутки). Megraud F. , 2004

Что делать? Применение 10 -ти дневной эрадикационной схемы в качестве 2 -ой линии: левофлоксацин (500 мг/сутки) +АМО+ИПП обеспечивает уровень эрадикации H. pylori 86% J. P. Gisbert et al. , 2006 Тройная терапия с включением левофлоксацина представляет собой полноценную замену квадротерапии в качестве второй линии высокий уровень эрадикации, имеет хороший комплайенс (compliance) и низкий уровень побочных эффектов. Chen C. et al. (2007)

Пессимист видит трудности при каждой возможности; оптимист в каждой трудности видит возможности. Уинстон Черчилль Спасибо за внимание…
ЯБ врачам.ppt