Здравоохранение_Петрова.pptx
- Количество слайдов: 22

HEALTHCARE IN THE USA. OBAMACARE.

Содержание Структура системы здравоохранения в США Социальные и здравоохранительные программы Реформа Обамы

Структура системы здравоохранения Министерство здравоохранения и социальных служб США (United States Department of Health and Human Services (HHS) Глава - секретарь (министр). С 28 апреля 2009 г. Кэтлин Сибелиус В министерство входят 11 подразделений и 10 официальных представителей в регионах ( «директоров» ).

Структура системы здравоохранения 11 подразделений: Administration for Children and Families (ACF) Administration for Community Living (ACL) Agency for Healthcare Research and Quality (AHRQ) Agency for Toxic Substances and Disease Registry (ATSDR) Centers for Disease Control and Prevention (CDC) Centers for Medicare & Medicaid Services (CMS) Food and Drug Administration (FDA) Health Resources and Services Administration (HRSA) Indian Health Service (IHS) National Institutes of Health (NIH) Substance Abuse and Mental Health Services Administration
Структура системы здравоохранения

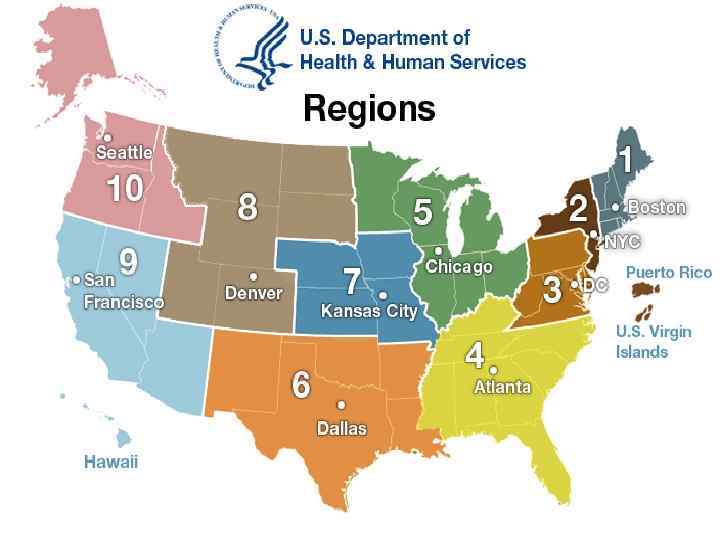
Region 1 - Boston Connecticut, Maine, Massachusetts, New Hampshire, Rhode Island, and Vermont Arkansas, Louisiana, New Mexico, Oklahoma, and Texas Region 2 - New York New Jersey, New York, Puerto Rico, and the Virgin Islands Region 3 - Philadelphia Delaware, District of Columbia, Maryland, Pennsylvania, Virginia, and West Virginia Region 8 - Denver Colorado, Montana, North Dakota, South Dakota, Utah, and Wyoming Region 9 - San Francisco Arizona, California, Hawaii, Nevada, American Samoa, Commonwealth of the Northern Mariana Islands, Federated States of Micronesia, Guam, Marshall Islands, and Republic of Palau Region 4 - Atlanta Region 5 - Chicago Illinois, Indiana, Michigan, Minnesota, Ohio, and Wisconsin Region 7 - Kansas City Iowa, Kansas, Missouri, and Nebraska Alabama, Florida, Georgia, Kentucky, Mississippi, North Carolina, South Carolina, and Tennessee Region 6 - Dallas Region 10 - Seattle Alaska, Idaho, Oregon, and Washington

Структура системы здравоохранения Основная цель деятельности — охрана здоровья всех американцев и предоставления основных социальных услуг. Основные задачи: 1) контроль за медицинской системой и реализацией социальных программ; 2) контроль за медицинской наукой; 3) мониторинг и донесение до сведения властей ситуации в области здоровья, благосостояния и социального обеспечения населения.

Структура системы здравоохранения Решением проблем медицины занимаются Служба общественного здравоохранения и Управление финансирования медицинской помощи. Кроме Министерства здравоохранения специальные подразделения Министерства труда, Агентства по охране окружающей среды и других государственных ведомств.

Немного статистики v По расходам на медицину США занимают 1 место в мире. 2, 26 трлн. долл. , или 7439 долл. на 1 человека = 16 % от ВВП v 2 место - Швейцария (11% ВВП или $3322); 3 место - Норвегия (8% или $2920); 4 - Германия (10, 7% или $2808); 5 - Канада (9, 7% или $2792). (2007) Согласно прогнозам, к 2015 г. расходы вырастут до 4 трлн. долл. , или 12 000 долл. /чел.

Немного статистики v Если нынешняя система не будет реформирована, то в 2017 г. на медицину страна будет тратить 4, 3 трлн. долл. (19, 5% ВВП), по 13, 5 тыс. долл. на человека. К 2020 г. сумма вырастет до 5, 7 трлн. долл. (25, 8% ВВП). v Согласно Бюро переписи населения США, в 2009 г. не имели медицинской страховки 50, 7 млн. жителей, или 16, 7 % населения. v По данным доклада Института медицины (2004 г. ), отсутствие мед. страхования служит причиной примерно 18 000 смертей ежегодно.

Структура системы здравоохранения 3 типа больниц: государственные — финансирование ведётся федеральным и штатным правительством. частные прибыльные (коммерческие) (до 30 % всех больниц) - типичное бизнес-предприятие, формирующее свой капитал на индивидуальной, групповой и акционерной основе. частные «бесприбыльные» - полученные доходы идут не держателям акций в виде дивидендов, а вкладываются в больницу, что повышает качество обслуживания, технического оснащения и т. д. Лечение платное.

Структура системы здравоохранения 3 типа больниц: государственные — финансирование ведётся федеральным и штатным правительством. частные прибыльные (коммерческие) (до 30 % всех больниц) - типичное бизнес-предприятие, формирующее свой капитал на индивидуальной, групповой и акционерной основе. частные «бесприбыльные» - полученные доходы идут не держателям акций в виде дивидендов, а вкладываются в больницу, что повышает качество обслуживания, технического оснащения и т. д. Лечение платное.

Социальные и здравоохранительные программы Существует 115 различных программ Самые известные и важные: Medicare (страхование здоровья для пожилых людей и инвалидов) Medicaid (страхование здоровья для лиц с низкими доходами)

Medicaid Пожилые люди, лица с увечьями, инвалиды, беременные и дети. Medicaid затрагивает 5 основных услуг: стационарное и амбулаторное лечение; консультации различных специалистов; пребывание в домах престарелых; лабораторная диагностика; рентгенологические методы исследования. Большая часть денег на пациентов домов престарелых

Medicare Страхование всех американцев старше 65 лет, тех, кто приближается к этому возрасту и имеет серьезные отклонения в состоянии здоровья. такие услуги, как длительная госпитализация, оказание сестринской помощи на дому, предоставление слуховых аппаратов и рецептурных препаратов, этой программой не оплачиваются

Medicare Налог на Medicare = 2. 9%: работник - 1. 45% налога работодатель - 1. 45%. В целом, >45% расходов страны в системе здравоохранения идет на финансирование подобных государственных программ. Для ветеранов и их семей существует программа TRICARE.

Визит к врачу с обычной простудой =$150; Родить ребенка =$8 -9 тыс. ; Операция по удалению аппендицита = $20 тыс. ; Операция на сердце - $30 -50 тыс. (операция на открытом сердце = >$120 тыс. ). За каждый день пребывания в госпитале до и после операции = $5 -6 тыс


Причины необходимости проведения реформы: Рост расходов на здравоохранение при отсутствии значимых отличий в объективных показателях качества здравоохранения. Большая доля населения остается незастрахованным. Дискриминация страховыми компаниями пациентов по состоянию здоровья как до, так и после заключения страхового договора, включая отказ в выплатах. Персональные риски банкротства из-за непредвиденных расходов на здравоохранение. Ограничение мобильности трудовых ресурсов из-за высокой стоимости и монополизации рынка страхования


Как образом будет происходить финансирование реформ? 1) Первая половина - $483 млрд. - из фондов самой Medicare и других программ. 2) Вторая половина - за счёт налогов на более обеспеченных граждан: v Американцы с доходом > $200 тыс. в год на 1 лицо ($250 тыс. на пару): новый подоходный налог в 3. 8%. инвестиционного дохода, одновременно уплачивая из зарплаты большую сумму налога в Medicare. Будет введен налог на роскошь, (Cadillac taх) - налог на доходы от инвестирования. 2, 9% акцизный сбор на продажу медицинского оборудования. С 2018 г. страховые компании, продающие дорогие страховые планы (с общей суммой премий свыше $10 200 на человека или $27 500 на семью), будут выплачивать 40% премии в виде налога. Компании, чьи ежегодные расходы на зарплату превышают $500 тыс. , обязаны будут обеспечивать своих работников медицинской страховкой, иначе налог в 8%. v v

Спасибо за внимание!
Здравоохранение_Петрова.pptx