
Hallux valgus
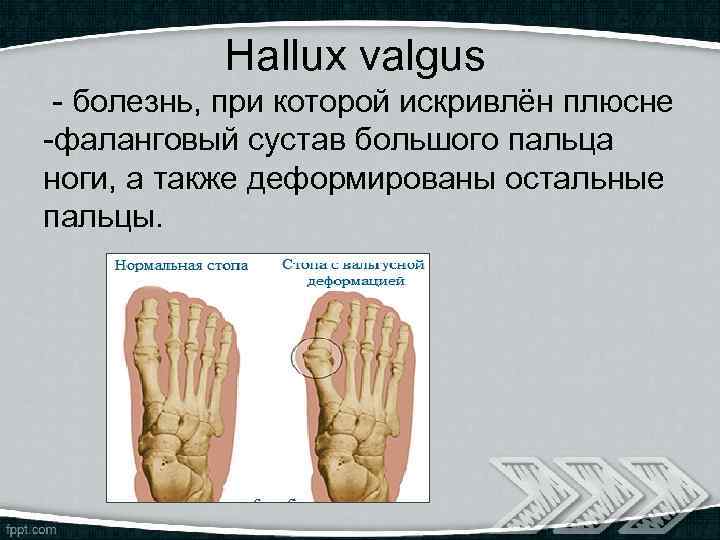
Hallux valgus - болезнь, при которой искривлён плюсне -фаланговый сустав большого пальца ноги, а также деформированы остальные пальцы.

• Вальгусная деформация большого пальца стопы составляет, по сведениям различных авторов, от 17 и до 65% взрослого населения. Чаще всего это заболевание появляется у лиц в трудоспособном возрасте и отличается прогрессирующим течением.

Клиническая картина • широкий передний отдел стоп; • выступающая кнутри, увеличенная за счет костно-хрящевых разрастаний головка первой плюсневой кости (часто ее называют «косточкой» или «подагрой» ); • отклонение большого пальца кнаружи (Халлюкс вальгус);

• болезненные натоптыши со стороны подошвы; • молоткообразная деформация второго, а иногда и третьего пальцев; • мозоли на пальцах; • Чем больше деформация, тем больше больные жалуются на боли, трудности в подборе и использовании обуви, быструю утомляемость, а в запущенных случаях приводят к понижению трудоспособности.

Причины • • • генетика остеопороз поперечное плоскостопие эндокринные нарушения длительные статические нагрузки на стопы

В основе этой болезни лежит врожденная слабость костной и соединительной ткани, которая приводит к развитию поперечного плоскостопия. Слабость связочного аппарата у женщин при данном заболевании связана с периодическими гормональными перестройками во время полового созревания, беременности и климакса. Также деформированию способствует некорректно подобранная обувь. Более всего это касается обуви с узким носком и на высоких каблуках. Подобная обувь приводит к неравномерному распределению давления на ноги, которое более всего падает на переднюю часть стопы и в результате этого появляется деформация в этой области и также артроз суставов большого пальца.
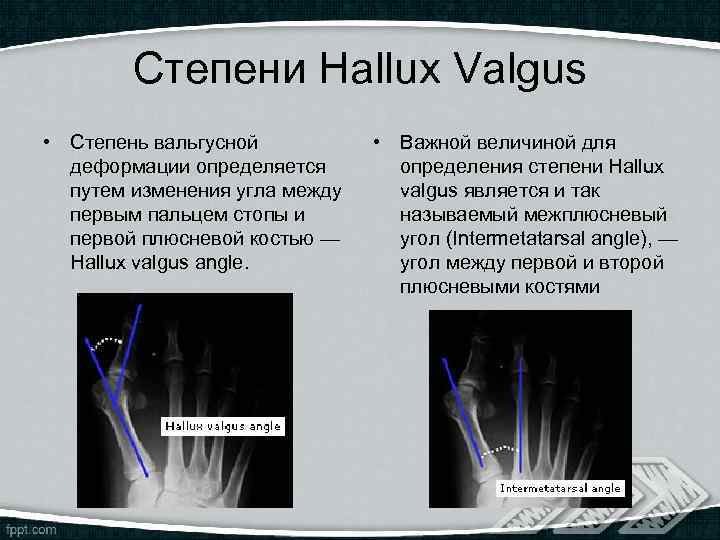
Степени Hallux Valgus • Степень вальгусной деформации определяется путем изменения угла между первым пальцем стопы и первой плюсневой костью — Hallux valgus angle. • Важной величиной для определения степени Hallux valgus является и так называемый межплюсневый угол (Intermetatarsal angle), — угол между первой и второй плюсневыми костями

В зависимости от величин данных углов различают. 3 степени вальгусного отклонения первого пальца — Hallux valgus angle Intermetatarsal angle I степень <25° <12° II степень >25° <18° III степень >35° >18° От степени деформации и клинических проявлений безусловно зависит тактика и подходы к лечению Hallux Valgus.

Диагностика • • • Жалобы; Анамнез; Объективный осмотр; Рентгенография в трёх проекциях; Плантография (отпечатки ступней для обнаружения поперечного плоскостопия);

Лечение Hallux Valgus Консервативный метод лечения -коррекция образа жизни (снижение веса тела, занятия спортом и т. д. ) -использование ортопедической обуви для устранения взаимодействия в области первого плюснефалангового сустава — в области «болезненной шишки» , -использование межпальцевых прокладок -применение стелек корректирующих своды стопы.

Оперативный метод лечения В настоящее время существует более 400 оперативных методик по коррекции деформаций стопы. Условно их можно разделить на следующие виды: • Операции на мягкотканых структурах (кожа, мышцы, сухожилия, связки, нервы, сосуды) • Операции на костях и костных структурах • Комбинированные вмешательства Оперативное вмешательство достаточно сложное, проводится, как правило, под эпидуральной анестезией после полноценного обследования пациента.

Операции на мягких тканях. • Отсечение сухожилия приводящей мышцы первого пальца (операция Сильвера), либо отсечение с последующей транспозицией и капсулопластикой (операция Мак-Брайда). • Но данные виды вмешательств гарантируют положительный косметический и функциональный эффект у молодых пациентов с мягкими стопами, так как они направлены на устранение следствия, а не причины.
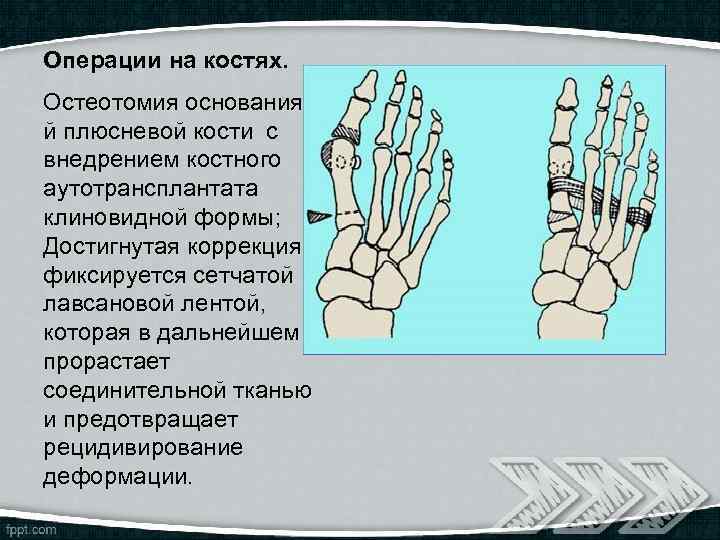
Операции на костях. Остеотомия основания 1 й плюсневой кости с внедрением костного аутотрансплантата клиновидной формы; Достигнутая коррекция фиксируется сетчатой лавсановой лентой, которая в дальнейшем прорастает соединительной тканью и предотвращает рецидивирование деформации.

• При показаниях производится коррекция молоткообразной деформации пальцев. • В первые 2 -3 дня после операции пациенты не наступают на ноги. После спадения раннего послеоперационного отека, т. е. на 3 -4 сутки разрешается постепенная нагрузка на ноги. В среднем сроки пребывания в стационаре 8 -10 дней. • Следует отметить, что результат оперативного лечения, трудности послеоперационного периода и сроки реабилитации впрямую зависят от возраста пациента и степени выраженности деформации.

Молотообразная деформация пальцев стопы Деформация заключается в том, что большой палец стопы искривляется в суставе. Там, где палец трется об обувь, развивается воспаление, сустав утолщается. Причины: -наследственность, молотообразный палец формируется в результате большего, чем в норме, расстояния между суставами; -деформирующий артрит; -в тех случаях, когда на стопы длительное время оказывалось давление, особенно при ношении туфель на высоких каблуках с узкими носками;

Симптомы деформации: -Молотообразный палец обычно заявляет о себе болезненностью сумки на наружной поверхности большого пальца, кожа над ней утолщается, под кожей ощущается выступ, наполненный жидкостью. -По мере того как деформация усиливается, стопа становится более плоской и длинной, пальцы сильно изгибаются, на пятом пальце появляется небольшое утолщение. -Деформация меняет походку человека. Покрасневшее болезненное вздутие делает деформацию очевидной. Рентген подтверждает диагноз, показывая, что палец изогнут.

Лечение назначается в зависимости от степени деформации. -У детей (и иногда у взрослых) уменьшить боль и скорректировать молотообразный палец иногда удается с помощью упражнений и шинирования. - Если деформация прогрессирует, вызывая сильные боли, может потребоваться операция. После операции палец фиксируют в правильном положении короткой гипсовой или бинтовой повязкой. После операции в течение 4— 6 недель могут потребоваться костыли. Иногда прооперированного учат ходить, опираясь на пятки. Хорошо помогают теплые компрессы, специальные упражнения и лекарства, снимающие боль и уменьшающие ригидность.