ca93df737dc3439e1b1c5a65fcfe95b6.ppt
- Количество слайдов: 20

ГУ «Днепропетровская медицинская академия МЗ Украины» Заболевания печени и беременность: подводные камни дифференциальной диагностики Заведующая кафедрой акушерства, гинекологии и перинатологии ФПО, профессор Ю. А. Дубоссарская

Классификация заболеваний печени у беременных 1. Заболевания печени, обусловленные патологией беременности l Не связаны с преэклампсией: l l Чрезмерная рвота беременных Внутрипеченочный холестаз беременных Связаны с преэклампсией: l l Острая жировая дистрофия печени HELLP-синдром Гематома печени и разрыв печени Т. М. Игнатова, Н. А. Мухина, 2007

Классификация заболеваний печени у беременных 2. Заболевания печени, возникающие во время беременности l Острый гепатит различной этиологии (вирусной, лекарственной, токсической) l Острый холестаз, l Синдром Бадда—Киари обусловленный билиарной обструкцией Т. М. Игнатова, Н. А. Мухина, 2007 (острый тромбоз печеночных вен)

Классификация заболеваний печени у беременных 3. Хронические заболевания печени, предшествовавшие беременности l Хронический гепатит и цирроз печени различной этиологии (вирусной, лекарственной, токсической, наследственной, аутоиммунной и др. ) Семейные негемолитические гипербилирубинемии Первичный билиарный цирроз Опухоли печени Внепеченочная портальная гипертензия (тромбоз воротной вены) l l l Состояние после трансплантации печени Т. М. Игнатова, Н. А. Мухина, 2007

Внутрипеченочный холестаз беременных l l l Печеночные клетки с холестазом, микрофотография Доброкачественное заболевание, которое проявляется зудом кожи, обычно в сочетании с умеренной холестатической желтухой. Частота холестаза составляет 1 случай на 500— 6000 беременных. ВХБ развивается, как правило, в III триместре беременности и быстро (48 часов) исчезает после родов. Сезонность – осень-зима. При последующих беременностях обычно рецидивирует в 45 -90%, предрасполагает к ЖКБ.

Внутрипеченочный холестаз беременных l У женщин с ВХБ существует генетически обусловленная повышенная чувствительность к эстрогенам. При беременности наблюдается сгущение и увеличение вязкости желчи, гипотония желчевыводящих путей и повышение проницаемости желчных капилляров вследствие стимулирующего влияния на процессы желчеобразования и одновременно - ингибирующего на процессы желчевыведения. l Предполагается, что у гетерозиготных матерей происходит мутация в генах, кодирующих транспортные протеины, что и обуславливает дисфункцию билиарного транспорта (Dixon P. H. , 2000). l Может наследоваться по аутосомно-доминантному типу.

Внутрипеченочный холестаз беременных Факторы риска: Холестаз при предыдущей беременности l Многоплодная беременность Rioseco et al. AJOG 1994 l ЭКО 2. 7% vs 2% l Сочетание: l Marschallet al. Hepatology 2013 l Длительная рвота беременных l Прием медикаментов (КОК в анамнезе, прогестерон перорально) Koivunova et al. Hum Reprod 2002 Возраст матери старше 35 лет Heinonen & Kirkinen O&G 1999 l Хронический вирусный гепатит С 15, 9% vs 0, 8% l Locatelli A. 1999 Marschallet al. Hepatology 2013 l Наследственные факторы FHx 35%, сестры ОР 12% Williamson et al. BJOG 2004 Geenes et al. Hepatology 2014 ЖКБ в 13% случаев l Снижение витамина Д Reyes et al. J Hepatol 2000 l Снижение селена Wikstrom et al Acta Obst Gynecol Scand 2010
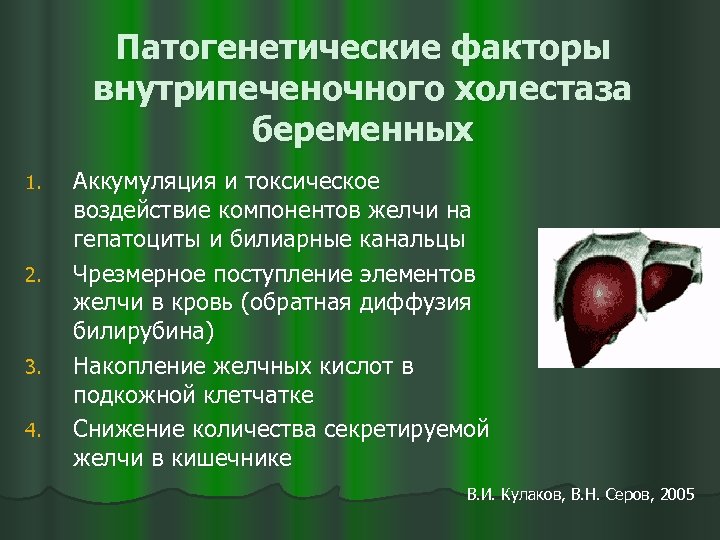
Патогенетические факторы внутрипеченочного холестаза беременных 1. 2. 3. 4. Аккумуляция и токсическое воздействие компонентов желчи на гепатоциты и билиарные канальцы Чрезмерное поступление элементов желчи в кровь (обратная диффузия билирубина) Накопление желчных кислот в подкожной клетчатке Снижение количества секретируемой желчи в кишечнике В. И. Кулаков, В. Н. Серов, 2005

Клинические симптомы внутрипеченочного холестаза беременных 1. Часто - кожный зуд без сыпи - от локализованного характера (живот, ладони, разгибательные поверхности суставов) до 2. 3. генерализованного, бессонница Редко – желтуха 10 -25% через 1 -4 нед. после зуда, темная моча, мальабсорбция, стеаторея, анорексия, дефицит жирорастворимых витаминов, нарушение минерализации костей преждевременные роды 19 -60%, плацентарная дисфункция, дистресс плода, антенатальная гибель плода ЖК>40 мк. М/л

Внутрипеченочный холестаз беременных l Биохимические маркеры холестаза - увеличение прямого билирубина в 2 -5 р. , холестерина, ЩФ в 7 -10 р. , ГГТП и желчных кислот > 10 мк. М/л (в 10 -100 раз) при нормальных или повышенных < 3 раз показателях активности трансаминаз. 3 степени ВХБ по уровню желчных кислот в крови: легкая 10 -39, средняя 40 -99, тяжелая > 100 мк. М/л. ВХБ - ДИАГНОЗ ИСКЛЮЧЕНИЯ! l УЗИ печени, консультация гепатолога, инфекциониста ОЖДП, HELLP-синдром - коагулограмма Вирусный гепатит - маркеры гепатитов А/В/С, EBV, CMV Алкогольный гепатит – анамнез, АСТ/АЛТ >2 -3 и др. Аутоиммунный гепатит - серопозитивны – антинуклеарные антитела ANA, l Первичный билиарный цирроз – серопозитивны антимитохондриальные l l антитела к гладкой мускулатуре SMA, микросомы печени и почек антитела anti. LKM-1 в титрах >1: 80, серонегативны антимитохондриальные антитела - AMA антитела АМА, ↑ЩФ

Внутрипеченочный холестаз беременных l Акушерская тактика - выжидательная рациональное питание l снижение содержания в крови желчных кислот – энтеросорбенты энтеросгель 1 ст. л. (15 г) 3 р/д с интервалом с едой и др. препаратами 2 часа, гепатопротекторы УДХК 10 -15 мг/кг в сутки в 2 -3 приема (1000 мг); холестирамин 1 пакет (4 г) развести на 120180 мл жидкости 2 р/д с интервалом с др. препаратами 4 ч, витамин К ? Роды ведут через естественные родовые пути. В 10 -20% случаев наблюдаются послеродовые кровотечения из-за дефицита и нарушения синтеза витамин К - зависимых факторов свертывания крови. МС 0% l l

HELLP-синдром Наблюдается у беременных в ІІІ триместре (69%) и у родильниц в первую неделю после родов (31%), появляется в сочетании с признаками преэклампсии и характеризуется микроангиопатической гемолитической анемией (Н), значительным повышением ферментов печени (EL) и тромбоцитопенией (LP). l Частота развития HELLP-синдрома составляет 0, 10, 6% среди всех беременных, рожениц и родильниц, при этом материнская смертность составляет до 25%, а перинатальная - до 80 %0. l Подтверждением иммунного генеза заболевания является выявление в печеночных синусоидах высоких титров иммунных комплексов. l Г. А. Сумцов и др. , 2000; И. М. Скрипник, 2007; В. Е. Дашкевич, 2008

Клинические и лабораторные признаки НЕLLР-синдрома Клинические признаки Тошнота, рвота с примесью крови Боль в правом подреберье и эпигастрии Желтуха Кровоизлияния в местах инъекций Лабораторные признаки Гемолитическая анемия Повышение ферментов печени – Ал. АТ, Ас. АТ, ЛДГ Артериальная гипертензия Прогрессирующая печеночная недостаточность Тромбоцитопения Головная боль Судороги, кома Коагулопатия Б. М. Венцковский, В. Н. Запорожан, А. Я. Сенчук, Б. Г. Скачко, 2005

Нет единых критериев HELLP-синдрома

Осложнения HELLP-синдрома l l l l Материнские осложнения Гематологические: ДВС-синдром, кровотечения, гематомы Сердечно-сосудистые: остановка сердца, ишемия миокарда Легочные: отек легких, ДН, легочная эмболия, РДСВ ЦНС: инсульт, отек головного мозга, центральный венозный тромбоз, судороги, отслойка сетчатки Почечные: ОПН, ХПН Печени: субкапсулярные гематомы печени с разрывом, асцит, нефрогенный несахарный диабет Инфекции l Неонатальные осложнения l Преждевременные роды l ЗВУР (39%) l Тромбоцитопения (одна треть новорожденных, родившихся у матерей с HELLP; 4% этих детей будут иметь ВЖК) Author: Huma Khan, MD; Chief Editor: Ronald M Ramus, MD 2015

Принципы патогенетической терапии HELLP-синдрома устранение гемолиза и тромботической микроангиопатии 2. профилактика синдрома полиорганной недостаточности 3. коррекция неврологического статуса, экскреторной функции почек, артериального давления 1. Акушерская тактика: экстренное родоразрешение Диф. диагностика с ОЖДП – ухудшение после родов В подавляющем большинстве случаев признаки HELLP-синдрома спонтанно регрессируют после рождения ребенка. l МС 1 -25 %, повтор при последующей беременности 4 -19% l l l

Острый вирусный гепатит l l диффузное воспаление печени вирусной этиологии, сопровождается желтухой и причина которого не связана с беременностью. Клиническая классификация ВГ По этиологии: вирусный гепатит А, В, С, Е, D, G, F По выраженности клинических проявлений: 1. Бессимптомные формы: инапарантная; субклиническая. 2. Манифестные формы: безжелтушная; желтушная. l По цикличности течения: 1. Циклические. 2. Ациклические. l По степени тяжести: 1. Легкая. 2. Средней тяжести. 3. Тяжелая. 4. Крайне тяжелая (фульминантная). l l Приказ МЗ Украины № 676 от 31. 12. 2004 Вирус гепатита С
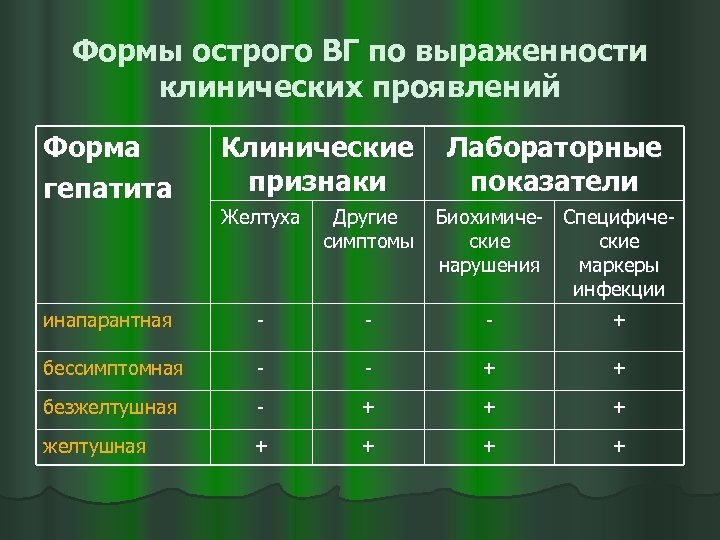
Формы острого ВГ по выраженности клинических проявлений Форма гепатита Клинические признаки Желтуха Лабораторные показатели Другие Биохимиче- Специфичесимптомы ские нарушения маркеры инфекции инапарантная - - - + бессимптомная - - + + безжелтушная - + + + желтушная + +

Острый вирусный гепатит Специфическое противовирусное лечение вирусных гепатитов во время беременности не проводится. l При легкой и средней степени тяжести гепатита l лечение ограничивается предоставлением лечебноохранительного режима и диетой (А). l При тяжелой форме - дезинтоксикационная терапия, энтеросорбенты, ферменты. l В период реконвалесценции – гепатопротекторы. Лабораторный контроль - ОАК, БАК, коагулограмма. l Роды ведут через естественные родовые пути. l Приказ МЗ Украины № 676 от 31. 12. 2004

Острый вирусный гепатит В случае подтверждения диагноза острого вирусного гепатита l беременная в сроке до 21+6 нед. госпитализируется в инфекционную больницу, l после 22 нед. – в боксированные палаты акушерских стационаров ІІ –ІІІ уровня перинатальной помощи l l Острый вирусный гепатит - противопоказание к прерыванию беременности в любом сроке!!! Тактика направлена на сохранение беременности, поскольку начавшиеся в разгаре острого вирусного гепатита роды могут привести к существенно более тяжелому течению вирусного гепатита. Приказ МЗ Украины № 676 от 31. 12. 2004
ca93df737dc3439e1b1c5a65fcfe95b6.ppt