СЛЦР в особых случаях 2012.ppt
- Количество слайдов: 54
 ГУ «Днепропетровская медицинская академия МОЗУ» Кафедра анестезиологии и интенсивной терапии ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ ПРИ РАЗЛИЧНЫХ КЛИНИЧЕСКИХ СИТУАЦИЯХ Член-корр. НАН и НАМН Украины, проф. Л. В. Усенко, к. мед. н. А. В. Царев, проф. Ю. Ю. Кобеляцкий
ГУ «Днепропетровская медицинская академия МОЗУ» Кафедра анестезиологии и интенсивной терапии ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ ПРИ РАЗЛИЧНЫХ КЛИНИЧЕСКИХ СИТУАЦИЯХ Член-корр. НАН и НАМН Украины, проф. Л. В. Усенко, к. мед. н. А. В. Царев, проф. Ю. Ю. Кобеляцкий
 Анатомо-физиологические особенности в детском возрасте Центральная нервная система • Лабильность и незрелость ЦНС • Дифференциация нервных волокон полностью завершается к 8 годам. Недостаточно развита ретикулярная формация и другие подкорковые отделы у детей раннего возраста. • Характерна бóльшая возбудимость, в ответ на раздражение развиваются судороги. • Гидрофильность тканей мозга предрасполагает к развитию отека и набухания головного мозга. Вещество мозга очень чувствительно к повышению ВЧД. • Повышенная проницаемость ГЭБ создает условия для накопления токсических веществ и метаболитов.
Анатомо-физиологические особенности в детском возрасте Центральная нервная система • Лабильность и незрелость ЦНС • Дифференциация нервных волокон полностью завершается к 8 годам. Недостаточно развита ретикулярная формация и другие подкорковые отделы у детей раннего возраста. • Характерна бóльшая возбудимость, в ответ на раздражение развиваются судороги. • Гидрофильность тканей мозга предрасполагает к развитию отека и набухания головного мозга. Вещество мозга очень чувствительно к повышению ВЧД. • Повышенная проницаемость ГЭБ создает условия для накопления токсических веществ и метаболитов.
 Анатомо-физиологические особенности в детском возрасте Система дыхания • Грудная клетка новорожденного конусообразной формы, ребра приподняты и не могут опускаться так низко, как у взрослых. • Дыхательные пути ребенка намного меньше, чем у взрослого, их размеры изменяются с возрастом. Функциональные различия больше выражены у младенцев и у маленьких детей. Верхние дыхательные пути расположены выше и поверхностнее. При чрезмерном разгибании головы развивается обструкция дыхательных путей вследствие перегиба трахеи, имеющей слабую хрящевую основу у младенцев. • Гипервентиляция в результате частого, поверхностного дыхания, частота дыхания в 3 -3, 5 раза больше, чем у взрослых.
Анатомо-физиологические особенности в детском возрасте Система дыхания • Грудная клетка новорожденного конусообразной формы, ребра приподняты и не могут опускаться так низко, как у взрослых. • Дыхательные пути ребенка намного меньше, чем у взрослого, их размеры изменяются с возрастом. Функциональные различия больше выражены у младенцев и у маленьких детей. Верхние дыхательные пути расположены выше и поверхностнее. При чрезмерном разгибании головы развивается обструкция дыхательных путей вследствие перегиба трахеи, имеющей слабую хрящевую основу у младенцев. • Гипервентиляция в результате частого, поверхностного дыхания, частота дыхания в 3 -3, 5 раза больше, чем у взрослых.
 Анатомо-физиологические особенности в детском возрасте Сердечно-сосудистая система • Сердце расположено выше, чем у взрослых. Проекция его из l. V межреберья в V опускается к 1, 5 годам. • До 11 -12 лет сердце относительно больших размеров. • Более широкий просвет артерий обуславливает более низкое систолическое давление. • Для обеспечения потребности в О₂ отмечается учащение сердечной деятельности у новорожденных в 2 раза по сравнению со взрослыми. • Пульс неустойчив, резко меняется в ответ на эмоции и изменение мышечной нагрузки.
Анатомо-физиологические особенности в детском возрасте Сердечно-сосудистая система • Сердце расположено выше, чем у взрослых. Проекция его из l. V межреберья в V опускается к 1, 5 годам. • До 11 -12 лет сердце относительно больших размеров. • Более широкий просвет артерий обуславливает более низкое систолическое давление. • Для обеспечения потребности в О₂ отмечается учащение сердечной деятельности у новорожденных в 2 раза по сравнению со взрослыми. • Пульс неустойчив, резко меняется в ответ на эмоции и изменение мышечной нагрузки.
 Анатомо-физиологические особенности в детском возрасте Желудочно-кишечный тракт • Малая ротовая полость. • Относительно большой язык, практически заполняющий всю ротовую полость. • Слизистая ротовой полости сухая, много сосудов, легко ранима. Терморегуляция • Чрезмерная теплоотдача в связи с относительно большой поверхностью тела и недостаточная теплопродукция из-за небольшой мышечной массы. Морфологически и функционально ряд важных систем вначале недоразвиты. Имеет место несоответствие в темпах созревания различных систем – «дисфункция созревания» . В результате меняются механизмы функционирования кровообращения, дыхания, энергетического обмена, выделения. системы
Анатомо-физиологические особенности в детском возрасте Желудочно-кишечный тракт • Малая ротовая полость. • Относительно большой язык, практически заполняющий всю ротовую полость. • Слизистая ротовой полости сухая, много сосудов, легко ранима. Терморегуляция • Чрезмерная теплоотдача в связи с относительно большой поверхностью тела и недостаточная теплопродукция из-за небольшой мышечной массы. Морфологически и функционально ряд важных систем вначале недоразвиты. Имеет место несоответствие в темпах созревания различных систем – «дисфункция созревания» . В результате меняются механизмы функционирования кровообращения, дыхания, энергетического обмена, выделения. системы
 Причины асфиксии новорожденных q Нарушения пуповинного кровотока • истинные узлы пуповины; • сдавление пуповины; • тугое обвитие пуповины вокруг шеи; • выпадение петель пуповины. q Нарушения плацентарного газообмена • инфаркты, кальцификаты; • отек и воспалительные изменения плаценты; • предлежание плаценты. q Недостаточная гемоперфузия материнской плаценты • артериальная гипотензия ли гипертензия у матери; • нарушение сократительной деятельности матки. части
Причины асфиксии новорожденных q Нарушения пуповинного кровотока • истинные узлы пуповины; • сдавление пуповины; • тугое обвитие пуповины вокруг шеи; • выпадение петель пуповины. q Нарушения плацентарного газообмена • инфаркты, кальцификаты; • отек и воспалительные изменения плаценты; • предлежание плаценты. q Недостаточная гемоперфузия материнской плаценты • артериальная гипотензия ли гипертензия у матери; • нарушение сократительной деятельности матки. части
 Причины асфиксии новорожденных q Нарушения оксигенации крови матери • анемия; • шок; • сердечно-сосудистая и/или дыхательная недостаточность. q Нарушения ранней неонатальной адаптации с неспособностью перехода от плодного к постнатальному кровообращению • врожденные пороки развития мозга, сердечно-сосудистой, дыхательных систем; • недоношенности и перезрелости; • родовые травмы головного и спинного мозга; • водянка плода; • генерализованные врожденные инфекции. q Действие лекарственных средств и наркотиков.
Причины асфиксии новорожденных q Нарушения оксигенации крови матери • анемия; • шок; • сердечно-сосудистая и/или дыхательная недостаточность. q Нарушения ранней неонатальной адаптации с неспособностью перехода от плодного к постнатальному кровообращению • врожденные пороки развития мозга, сердечно-сосудистой, дыхательных систем; • недоношенности и перезрелости; • родовые травмы головного и спинного мозга; • водянка плода; • генерализованные врожденные инфекции. q Действие лекарственных средств и наркотиков.
 Причины повышения ВЧД с опасностью развития отека мозга • отсасывание из эндотрахеальной трубки; • физиопроцедуры на грудной клетке; • неврологическое обследование; • внутримышечные и внутривенные инъекции; • венепункция, венесенция; • купание; • кормление через зонд; • переодевание; • пассивные упражнения.
Причины повышения ВЧД с опасностью развития отека мозга • отсасывание из эндотрахеальной трубки; • физиопроцедуры на грудной клетке; • неврологическое обследование; • внутримышечные и внутривенные инъекции; • венепункция, венесенция; • купание; • кормление через зонд; • переодевание; • пассивные упражнения.
 Причины остановки кровообращения у детей • асфиксия вследствие обструкции дыхательных путей; • болезни сердца; • травмы; • анафилаксия; • рефлекторная остановка; • крово-, плазмопотеря; • гипертермия; • нарушение электролитного обмена.
Причины остановки кровообращения у детей • асфиксия вследствие обструкции дыхательных путей; • болезни сердца; • травмы; • анафилаксия; • рефлекторная остановка; • крово-, плазмопотеря; • гипертермия; • нарушение электролитного обмена.
 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года • Определение пульса у детей до 1 года рекомендуется на плечевой или бедренной артерии. (У детей >1 года – сонной или бедренной артерии). Вместе с тем, проверка пульса для медицинского персонала не является больше важным звеном алгоритма. Если в течение 10 сек. ребенок без сознания не дышит и пульс не удается определить – следует приступать к проведению СЛР. • Алгоритм СЛР (А-В-С) модифицирован в С-А-В, за исключением новорожденных, где он сохранен как и прежде А-В-С, так как остановка сердца у них чаще обусловлена асфиксией. Соотношение у новорожденных составляет: 3: 1 (90 компрессий : 30 вдохов в 1 мин. ) Соотношение у детей составляет: 15: 2
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года • Определение пульса у детей до 1 года рекомендуется на плечевой или бедренной артерии. (У детей >1 года – сонной или бедренной артерии). Вместе с тем, проверка пульса для медицинского персонала не является больше важным звеном алгоритма. Если в течение 10 сек. ребенок без сознания не дышит и пульс не удается определить – следует приступать к проведению СЛР. • Алгоритм СЛР (А-В-С) модифицирован в С-А-В, за исключением новорожденных, где он сохранен как и прежде А-В-С, так как остановка сердца у них чаще обусловлена асфиксией. Соотношение у новорожденных составляет: 3: 1 (90 компрессий : 30 вдохов в 1 мин. ) Соотношение у детей составляет: 15: 2
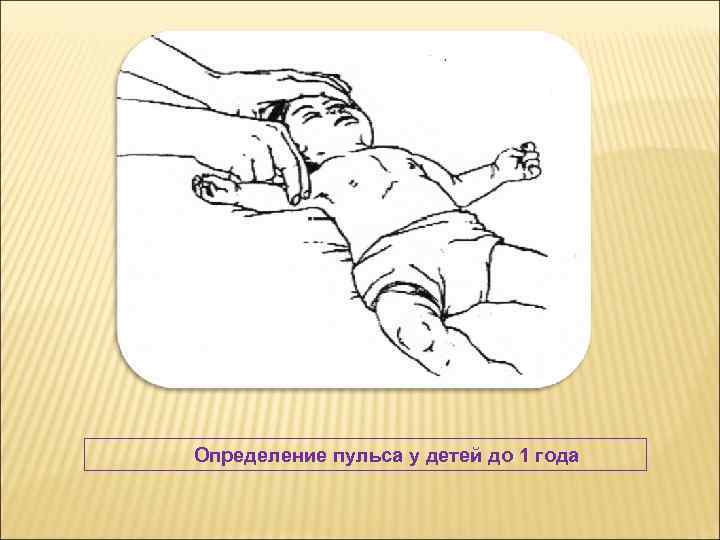 Определение пульса у детей до 1 года
Определение пульса у детей до 1 года
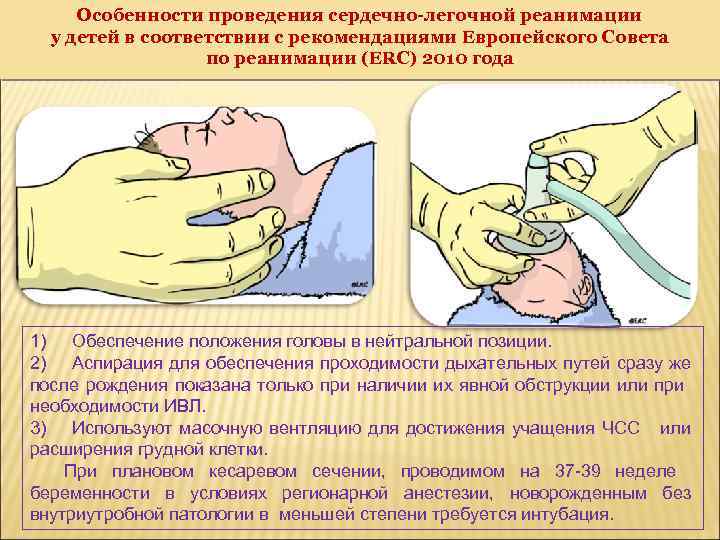 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года 1) Обеспечение положения головы в нейтральной позиции. 2) Аспирация для обеспечения проходимости дыхательных путей сразу же после рождения показана только при наличии их явной обструкции или при необходимости ИВЛ. 3) Используют масочную вентляцию для достижения учащения ЧСС или расширения грудной клетки. При плановом кесаревом сечении, проводимом на 37 -39 неделе беременности в условиях регионарной анестезии, новорожденным без внутриутробной патологии в меньшей степени требуется интубация.
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года 1) Обеспечение положения головы в нейтральной позиции. 2) Аспирация для обеспечения проходимости дыхательных путей сразу же после рождения показана только при наличии их явной обструкции или при необходимости ИВЛ. 3) Используют масочную вентляцию для достижения учащения ЧСС или расширения грудной клетки. При плановом кесаревом сечении, проводимом на 37 -39 неделе беременности в условиях регионарной анестезии, новорожденным без внутриутробной патологии в меньшей степени требуется интубация.
 Обеспечение положения головы в нейтральной позиции
Обеспечение положения головы в нейтральной позиции
 Обеспечение положения головы в нейтральной позиции путем подкладки валика
Обеспечение положения головы в нейтральной позиции путем подкладки валика

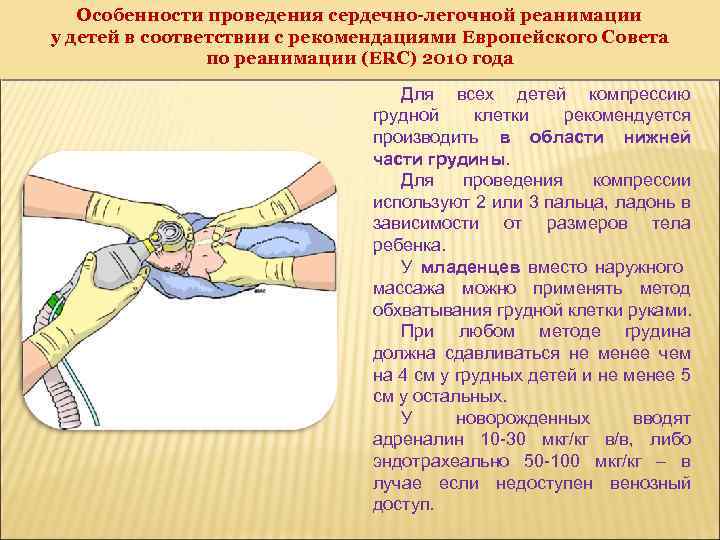 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Для всех детей компрессию грудной клетки рекомендуется производить в области нижней части грудины. Для проведения компрессии используют 2 или 3 пальца, ладонь в зависимости от размеров тела ребенка. У младенцев вместо наружного массажа можно применять метод обхватывания грудной клетки руками. При любом методе грудина должна сдавливаться не менее чем на 4 см у грудных детей и не менее 5 см у остальных. У новорожденных вводят адреналин 10 -30 мкг/кг в/в, либо эндотрахеально 50 -100 мкг/кг – в лучае если недоступен венозный доступ.
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Для всех детей компрессию грудной клетки рекомендуется производить в области нижней части грудины. Для проведения компрессии используют 2 или 3 пальца, ладонь в зависимости от размеров тела ребенка. У младенцев вместо наружного массажа можно применять метод обхватывания грудной клетки руками. При любом методе грудина должна сдавливаться не менее чем на 4 см у грудных детей и не менее 5 см у остальных. У новорожденных вводят адреналин 10 -30 мкг/кг в/в, либо эндотрахеально 50 -100 мкг/кг – в лучае если недоступен венозный доступ.
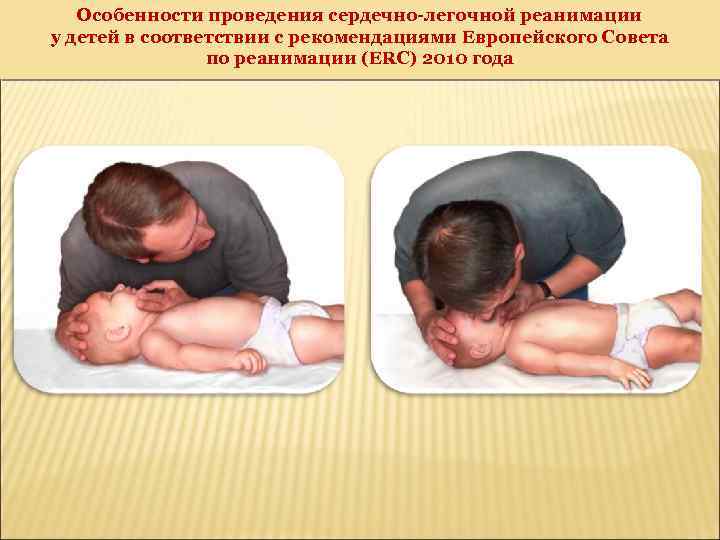 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года
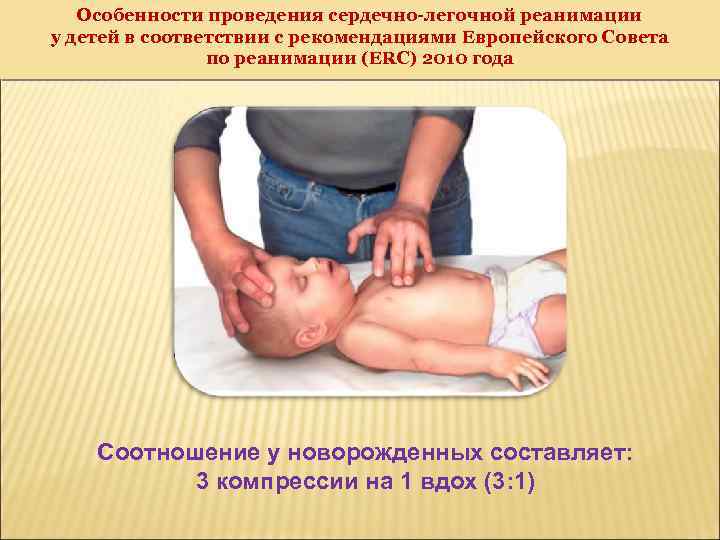 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Соотношение у новорожденных составляет: 3 компрессии на 1 вдох (3: 1)
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Соотношение у новорожденных составляет: 3 компрессии на 1 вдох (3: 1)

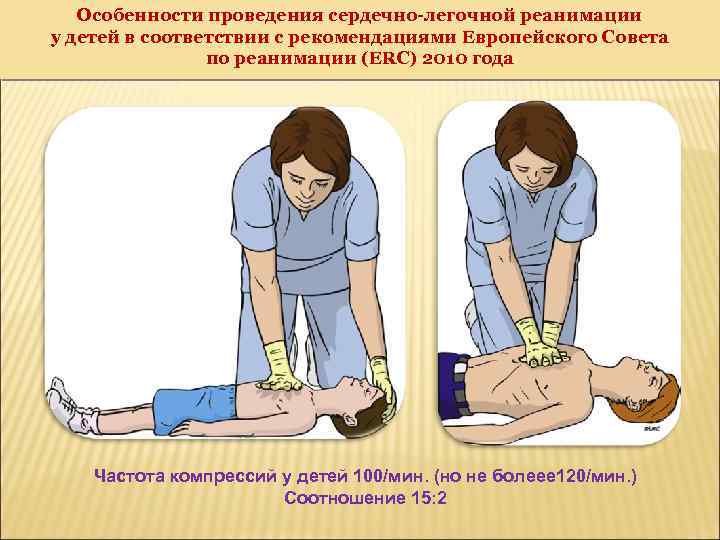 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Частота компрессий у детей 100/мин. (но не болеее 120/мин. ) Соотношение 15: 2
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Частота компрессий у детей 100/мин. (но не болеее 120/мин. ) Соотношение 15: 2

 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Рекомендуется у новорожденных, грудных и у детей более старшего возраста капнография/капнометрия выдыхаемого воздуха как дополнение к клинической оценке для подтверждения нахождения эндотрахеальной трубки в дыхательных путях, а также отслеживания эффективности компрессионных сжатий грудной клетки. • Следует титровать подачу О₂ для поддержания насыщения Hb. O₂ артериальной крови на уровне ≥ 94%, избегать гипероксии с целью предупреждения оксидативного поражения вследствие ишемии/реперфузии после успешной реанимации. • Для введения лекарственных препаратов рекомендуется 2 доступа: внутривенный и внутрикостный. • Особую проблему составляет дозировка лекарственных средств. Точная их дозировка требует знания массы тела, доз препаратов, правил их расчета, правильного выбора пути введения. Рекомендуется использовать специальные карты с предварительно рассчитанными дозами лекарственных средств.
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Рекомендуется у новорожденных, грудных и у детей более старшего возраста капнография/капнометрия выдыхаемого воздуха как дополнение к клинической оценке для подтверждения нахождения эндотрахеальной трубки в дыхательных путях, а также отслеживания эффективности компрессионных сжатий грудной клетки. • Следует титровать подачу О₂ для поддержания насыщения Hb. O₂ артериальной крови на уровне ≥ 94%, избегать гипероксии с целью предупреждения оксидативного поражения вследствие ишемии/реперфузии после успешной реанимации. • Для введения лекарственных препаратов рекомендуется 2 доступа: внутривенный и внутрикостный. • Особую проблему составляет дозировка лекарственных средств. Точная их дозировка требует знания массы тела, доз препаратов, правил их расчета, правильного выбора пути введения. Рекомендуется использовать специальные карты с предварительно рассчитанными дозами лекарственных средств.
 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Прекращение реанимационных мероприятий у новорожденных осуществляется при отсутствии сердечных сокращений в течение 10 минут. Решение продолжать реанимационные мероприятия после 10 минут исходит из учета следующих факторов: • предполагаемая причина остановки сердца; • гестационный возраст; • наличие или отсутствие осложнений; • возможности применения терапевтической гипотермии. Если гестационный возраст, масса тела, врожденная патология говорят о высокой вероятности ранней смерти или высоком риске развития заболеваний в случае выживаемости – реанимация не показана.
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Прекращение реанимационных мероприятий у новорожденных осуществляется при отсутствии сердечных сокращений в течение 10 минут. Решение продолжать реанимационные мероприятия после 10 минут исходит из учета следующих факторов: • предполагаемая причина остановки сердца; • гестационный возраст; • наличие или отсутствие осложнений; • возможности применения терапевтической гипотермии. Если гестационный возраст, масса тела, врожденная патология говорят о высокой вероятности ранней смерти или высоком риске развития заболеваний в случае выживаемости – реанимация не показана.
 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года • Лечение аритмий в реанимации детей играет небольшую роль, так как они носят вторичный характер (вследствие остановки дыхания) и не обусловлены первичным поражением сердца. Поэтому основное внимание должно быть уделено коррекции гипоксии и ацидоза, балансу жидкостей, прежде всего вентиляции и оксигенации. • Наиболее частым видом аритмии, наблюдаемой при остановке сердца у детей, является брадикардия, которая при отсутствии лечения приводит к асистолии.
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года • Лечение аритмий в реанимации детей играет небольшую роль, так как они носят вторичный характер (вследствие остановки дыхания) и не обусловлены первичным поражением сердца. Поэтому основное внимание должно быть уделено коррекции гипоксии и ацидоза, балансу жидкостей, прежде всего вентиляции и оксигенации. • Наиболее частым видом аритмии, наблюдаемой при остановке сердца у детей, является брадикардия, которая при отсутствии лечения приводит к асистолии.
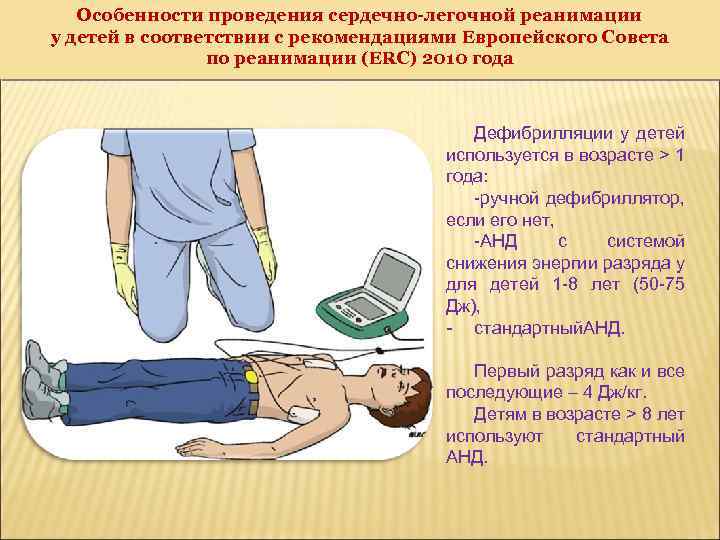 Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Дефибрилляции у детей используется в возрасте > 1 года: -ручной дефибриллятор, если его нет, -АНД с системой снижения энергии разряда у для детей 1 -8 лет (50 -75 Дж), - стандартный. АНД. Первый разряд как и все последующие – 4 Дж/кг. Детям в возрасте > 8 лет используют стандартный АНД.
Особенности проведения сердечно-легочной реанимации у детей в соответствии с рекомендациями Европейского Совета по реанимации (ERC) 2010 года Дефибрилляции у детей используется в возрасте > 1 года: -ручной дефибриллятор, если его нет, -АНД с системой снижения энергии разряда у для детей 1 -8 лет (50 -75 Дж), - стандартный. АНД. Первый разряд как и все последующие – 4 Дж/кг. Детям в возрасте > 8 лет используют стандартный АНД.

 При остановке кровооброщения по механизум ФЖ/ЖТ, после 3 неэффективного разряда дефибрилляции вводят адреналин 10 мкг/кг и амиодарон 5 мг/кг. В случае сохранения рефрактерности ФЖ адреналин вводят каждые 3 -5 мин. СЛР, разряда дефибрилляции. амиодарон повторно вводят после 5
При остановке кровооброщения по механизум ФЖ/ЖТ, после 3 неэффективного разряда дефибрилляции вводят адреналин 10 мкг/кг и амиодарон 5 мг/кг. В случае сохранения рефрактерности ФЖ адреналин вводят каждые 3 -5 мин. СЛР, разряда дефибрилляции. амиодарон повторно вводят после 5
 Нововведения ЕRC’ 2010 • терапевтическая гипотермия (32 -34˚С) у детей с гипоксически/ишемической энцефалопатией средней или тяжелой степени, рожденным на 36 неделе беременности и позже, показана в строгом соответствии с протоколом, что значительно снижает уровень смертности и задержки нервно-психического развития в течение 18 месяцев. Терапевтическая гипотермия благоприятна у детей подросткового возраста, остающихся в коматозном состоянии после реанимации.
Нововведения ЕRC’ 2010 • терапевтическая гипотермия (32 -34˚С) у детей с гипоксически/ишемической энцефалопатией средней или тяжелой степени, рожденным на 36 неделе беременности и позже, показана в строгом соответствии с протоколом, что значительно снижает уровень смертности и задержки нервно-психического развития в течение 18 месяцев. Терапевтическая гипотермия благоприятна у детей подросткового возраста, остающихся в коматозном состоянии после реанимации.
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Физиологические изменения во время беременности Сердечно-сосудистая система: • увеличение ОЦК на 50%, при этом ОЦЭ увеличивается на 30%; • увеличение сердечного выброса на 35 -40%; • снижение сосудистого сопротивления за счет расслабления гладкой мускулатуры сосудов под влиянием гормонов беременности (эстроген, прогестерон); • при беременности более 20 недель в горизонтальном положении на спине сдавление маткой нижней полой вены и аорты ведет к снижению венозного возврата к сердцу и уменьшению сердечного выброса (опасность аорто-кавальной компрессии).
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Физиологические изменения во время беременности Сердечно-сосудистая система: • увеличение ОЦК на 50%, при этом ОЦЭ увеличивается на 30%; • увеличение сердечного выброса на 35 -40%; • снижение сосудистого сопротивления за счет расслабления гладкой мускулатуры сосудов под влиянием гормонов беременности (эстроген, прогестерон); • при беременности более 20 недель в горизонтальном положении на спине сдавление маткой нижней полой вены и аорты ведет к снижению венозного возврата к сердцу и уменьшению сердечного выброса (опасность аорто-кавальной компрессии).
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Физиологические изменения во время беременности Дыхательная система: • повышение потребности в кислороде на 20%; • учащение дыхания вследствие смещения диафрагмы вверх с увеличением минутного объема вентиляции; • умеренный дыхательный алкалоз (PH - 7. 50; p СO₂ - 27 -31 мм рт. ст. ). • уменьшение комплайнса грудной клетки и остаточной емкости легких; • опасность развития отека легких и смещение при этом трахеи кпереди затрудняют интубацию. Отек легких усугубляют сопутствующие заболевания (сахарный диабет и др. ), использование стероидов и токолитиков в предродовом периоде.
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Физиологические изменения во время беременности Дыхательная система: • повышение потребности в кислороде на 20%; • учащение дыхания вследствие смещения диафрагмы вверх с увеличением минутного объема вентиляции; • умеренный дыхательный алкалоз (PH - 7. 50; p СO₂ - 27 -31 мм рт. ст. ). • уменьшение комплайнса грудной клетки и остаточной емкости легких; • опасность развития отека легких и смещение при этом трахеи кпереди затрудняют интубацию. Отек легких усугубляют сопутствующие заболевания (сахарный диабет и др. ), использование стероидов и токолитиков в предродовом периоде.
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Физиологические изменения во время беременности Желудочно-кишечная система: • расслабление гладкой мускулатуры кишечника за счет увеличения уровня эстрогена и прогестерона, что замедляет подвижность кишечника и расслабляет кардиальный сфинктер и увеличивает риск аспирации желудочного содержимого, особенно во время реанимации; • уменьшается РН желудочного сока, что усиливает его повреждающее действие на легкие. Матка: • увеличение матки к l триместру беременности с достижением брюшной полости вызывает смещение желудка, кищечника и легких; • снижение АД < 80 мм рт. ст. обуславливает неадекватную перфузию матки вследствие снижения плацентарного кровотока и уменьшения эмбрионального кислородонасыщения, что может приводить к патологическому состоянию плода, эмбриональной асфиксии и внутриутробной смерти.
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Физиологические изменения во время беременности Желудочно-кишечная система: • расслабление гладкой мускулатуры кишечника за счет увеличения уровня эстрогена и прогестерона, что замедляет подвижность кишечника и расслабляет кардиальный сфинктер и увеличивает риск аспирации желудочного содержимого, особенно во время реанимации; • уменьшается РН желудочного сока, что усиливает его повреждающее действие на легкие. Матка: • увеличение матки к l триместру беременности с достижением брюшной полости вызывает смещение желудка, кищечника и легких; • снижение АД < 80 мм рт. ст. обуславливает неадекватную перфузию матки вследствие снижения плацентарного кровотока и уменьшения эмбрионального кислородонасыщения, что может приводить к патологическому состоянию плода, эмбриональной асфиксии и внутриутробной смерти.
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Причины внезапной остановки кровообращения: • наличие сопутствующих заболеваний сердечно-сосудистой системы (легочная гипертензия, кардиомиопатия, инфаркт миокарда, аневризма аорты с расслоением, острый коронарный синдром). • тромбоэмболия; • гипертония беременных; • внематочная беременность; • кровотечение (преждевременная отслойка плаценты, предлежание плаценты, разрыв матки); • эмболия околоплодными водами; • сепсис • не связанные с беременностью: анафилаксия, отравление, травма. Летальность у беременных в развитых странах составляет 1 : 30 000
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Причины внезапной остановки кровообращения: • наличие сопутствующих заболеваний сердечно-сосудистой системы (легочная гипертензия, кардиомиопатия, инфаркт миокарда, аневризма аорты с расслоением, острый коронарный синдром). • тромбоэмболия; • гипертония беременных; • внематочная беременность; • кровотечение (преждевременная отслойка плаценты, предлежание плаценты, разрыв матки); • эмболия околоплодными водами; • сепсис • не связанные с беременностью: анафилаксия, отравление, травма. Летальность у беременных в развитых странах составляет 1 : 30 000
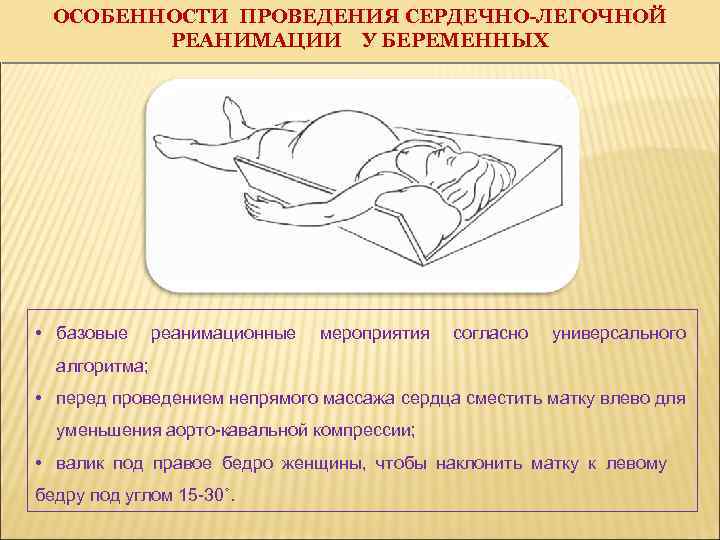 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ • базовые реанимационные мероприятия согласно универсального алгоритма; • перед проведением непрямого массажа сердца сместить матку влево для уменьшения аорто-кавальной компрессии; • валик под правое бедро женщины, чтобы наклонить матку к левому бедру под углом 15 -30˚.
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ • базовые реанимационные мероприятия согласно универсального алгоритма; • перед проведением непрямого массажа сердца сместить матку влево для уменьшения аорто-кавальной компрессии; • валик под правое бедро женщины, чтобы наклонить матку к левому бедру под углом 15 -30˚.
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Ручное смещение матки: деликатно обеими руками матку влево; сместить
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Ручное смещение матки: деликатно обеими руками матку влево; сместить
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ • для компрессии требуется усилий больше, чем обычно, из-за сниженного комплайнса грудной клетки. За время материнской остановки сердца кровь шунтируется далеко от матки. Успешная реанимация матери – залог выживания плода: • немедленно вызвать в помощь врача-акушера и неонатолога; • руки проведении наружного массажа сердца следует распологать выше на грудине, чем в обычных условиях, в связи со смещением маткой диафрагмы и органов брюшной полости кверху;
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ • для компрессии требуется усилий больше, чем обычно, из-за сниженного комплайнса грудной клетки. За время материнской остановки сердца кровь шунтируется далеко от матки. Успешная реанимация матери – залог выживания плода: • немедленно вызвать в помощь врача-акушера и неонатолога; • руки проведении наружного массажа сердца следует распологать выше на грудине, чем в обычных условиях, в связи со смещением маткой диафрагмы и органов брюшной полости кверху;
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ При проведении дефибрилляции следует: • убрать руки проводящего ручное смещение матки ; • удалить любое внутреннее устройство контроля жизнедеятельности плода, которое могло бы провести к нему электричество; • после трехкратной дефибрилляции ввести адреналин, что улучшает эффективность дефибрилляции, увеличивает плацентарный кровоотток; • при беременности нет ограничений в применении антиаритмических средств. • Если в течение 4 -5 минут реанимационные мероприятия безуспешны – рассмотреть возможность выполнения кесарева сечения.
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ При проведении дефибрилляции следует: • убрать руки проводящего ручное смещение матки ; • удалить любое внутреннее устройство контроля жизнедеятельности плода, которое могло бы провести к нему электричество; • после трехкратной дефибрилляции ввести адреналин, что улучшает эффективность дефибрилляции, увеличивает плацентарный кровоотток; • при беременности нет ограничений в применении антиаритмических средств. • Если в течение 4 -5 минут реанимационные мероприятия безуспешны – рассмотреть возможность выполнения кесарева сечения.
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Проведение кесарева сечения: 1) Продолжать проведение СЛЦР; 2) Решить следующие вопросы: • <20 недель КС не показано; • 20 -23 недели – экстренная гистеротомия без сохранения жизни ребенка; • ≥ 24 -25 недель -экстренная гистеротомия с сохраненияем жизни матери и ребенка 3) При беременности 20 недель и больше при извлечении плода: • уменьшится аутокавальная компрессия, что увеличит венозный возврат крови к сердцу и сердечный выброс; • на 25% - 56% увеличится ОЦК; • уменьшится сдавление легких диафрагмой, что увеличит вентиляцию легких; • повысится эффективность компрессии грудной клетки из-за уменьшения ее сопротивления.
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Проведение кесарева сечения: 1) Продолжать проведение СЛЦР; 2) Решить следующие вопросы: • <20 недель КС не показано; • 20 -23 недели – экстренная гистеротомия без сохранения жизни ребенка; • ≥ 24 -25 недель -экстренная гистеротомия с сохраненияем жизни матери и ребенка 3) При беременности 20 недель и больше при извлечении плода: • уменьшится аутокавальная компрессия, что увеличит венозный возврат крови к сердцу и сердечный выброс; • на 25% - 56% увеличится ОЦК; • уменьшится сдавление легких диафрагмой, что увеличит вентиляцию легких; • повысится эффективность компрессии грудной клетки из-за уменьшения ее сопротивления.
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Постреанимационный период: • контроль проходимости дыхательных путей; повышенный риск аспирации кислого желудочного содержимого; • поддержание насыщения О₂ > 95% и адекватного режима вентиляции; • наблюдение за риском возникновения дыхательных осложнений беременности, прежде всего развитие отека легких (увеличенный сердечный выброс, снижение коллоидо-осмотическое давление); • непрерывный контроль сердечного ритма; • обеспечение адекватного восполнения жидкости и препаратов крови. Лабораторный мониторинг: анализ крови, электролитов, показателей коагулограммы, диуреза (минимум 30 мл/час).
ОСОБЕННОСТИ ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У БЕРЕМЕННЫХ Постреанимационный период: • контроль проходимости дыхательных путей; повышенный риск аспирации кислого желудочного содержимого; • поддержание насыщения О₂ > 95% и адекватного режима вентиляции; • наблюдение за риском возникновения дыхательных осложнений беременности, прежде всего развитие отека легких (увеличенный сердечный выброс, снижение коллоидо-осмотическое давление); • непрерывный контроль сердечного ритма; • обеспечение адекватного восполнения жидкости и препаратов крови. Лабораторный мониторинг: анализ крови, электролитов, показателей коагулограммы, диуреза (минимум 30 мл/час).
 Анатомо-физиологические особенности у пожилых Центральная нервная система А. Атрофия вещества мозга • снижение церебрального кровотока; • снижение колатерального кровообращения в вилизиевом круге; • при высоком системном давлении недостаточность ауторегуляции мозгового кровообращения. Б. Снижение количества нейронов • снижение активности ЦНС. Дыхательная система • ригидность грудной клетки; • снижение податливости и эластичности легких; • сужение и спадение бронхиол; • расширение альвеол; • потеря перегородок; • уменьшение объема дыхания и легочного резерва.
Анатомо-физиологические особенности у пожилых Центральная нервная система А. Атрофия вещества мозга • снижение церебрального кровотока; • снижение колатерального кровообращения в вилизиевом круге; • при высоком системном давлении недостаточность ауторегуляции мозгового кровообращения. Б. Снижение количества нейронов • снижение активности ЦНС. Дыхательная система • ригидность грудной клетки; • снижение податливости и эластичности легких; • сужение и спадение бронхиол; • расширение альвеол; • потеря перегородок; • уменьшение объема дыхания и легочного резерва.
 Анатомо-физиологические особенности у пожилых Сердечно-сосудистая система • уменьшение массы миокарда, сократительной способности; • снижение сердечного индекса; • снижение сердечного резерва; • атеросклероз - систолическая гипертензия, предрасположенность к ишемии; • гиперчувствительность к нейромедиаторам, парадоксальная реакция. ЖКТ и внутренние органы • потеря зубов, снижение тощей массы тела; • снижение состоятельности нижнего сфинктера пищевода; • повышение РН желудочного сока; • снижение саливации, фарингеального и ларингеального рефлексов • увеличение соотношения жир/масса тела; • снижение функции печени.
Анатомо-физиологические особенности у пожилых Сердечно-сосудистая система • уменьшение массы миокарда, сократительной способности; • снижение сердечного индекса; • снижение сердечного резерва; • атеросклероз - систолическая гипертензия, предрасположенность к ишемии; • гиперчувствительность к нейромедиаторам, парадоксальная реакция. ЖКТ и внутренние органы • потеря зубов, снижение тощей массы тела; • снижение состоятельности нижнего сфинктера пищевода; • повышение РН желудочного сока; • снижение саливации, фарингеального и ларингеального рефлексов • увеличение соотношения жир/масса тела; • снижение функции печени.
 Анатомо-физиологические особенности у пожилых Функция почек • уменьшение массы и числа функционирующих клубочков; • уменьшение клубочковой фильтрации, замедление канальцевой секреции; • уменьшение общего содержания воды в организме, что приводит к клеточной дегидратации; • уменьшение мышечной массы перерождение ее в жировую. Другие особенности • снижение уровня обменных процессов на 1 % с каждым годом жизни после 30 лет; • нарушение терморегуляции; • сопутствующие болезни, часто с хроническим и атипичным течением; • социально-психологическая дезадаптация.
Анатомо-физиологические особенности у пожилых Функция почек • уменьшение массы и числа функционирующих клубочков; • уменьшение клубочковой фильтрации, замедление канальцевой секреции; • уменьшение общего содержания воды в организме, что приводит к клеточной дегидратации; • уменьшение мышечной массы перерождение ее в жировую. Другие особенности • снижение уровня обменных процессов на 1 % с каждым годом жизни после 30 лет; • нарушение терморегуляции; • сопутствующие болезни, часто с хроническим и атипичным течением; • социально-психологическая дезадаптация.
 Особенности СЛЦР у пожилых 1. Остановка кровообращения чаще развивается постепенно, как конечный этап сердечной недостаточности, в связи с чем легче очертить показания и противопоказания. 2. Больше опасность переломов ребер и грудины. В связи с этим во избежание переломов грудины не следует располагать ладони слишком близко к нижнему ее концу. 3. Перед началом проведения реанимационных мероприятий удалить зубные протезы при их наличии. 4. У пожилых людей длительность клинической смерти короче, так как необратимые изменения возникают быстрее. Сердечную деятельность можно восстановить, но возникают необратимые изменения в ЦНС. 5. В постреанимационном периоде тяжелее возращаются к нормальной жизни.
Особенности СЛЦР у пожилых 1. Остановка кровообращения чаще развивается постепенно, как конечный этап сердечной недостаточности, в связи с чем легче очертить показания и противопоказания. 2. Больше опасность переломов ребер и грудины. В связи с этим во избежание переломов грудины не следует располагать ладони слишком близко к нижнему ее концу. 3. Перед началом проведения реанимационных мероприятий удалить зубные протезы при их наличии. 4. У пожилых людей длительность клинической смерти короче, так как необратимые изменения возникают быстрее. Сердечную деятельность можно восстановить, но возникают необратимые изменения в ЦНС. 5. В постреанимационном периоде тяжелее возращаются к нормальной жизни.
 Особенности СЛЦР у пожилых Выживаемость после проведения сердечно-легочной и церебральной реанимации в зависимости от возраста: < 10 лет – 73, 9 % 11 -70 лет – 28, 5 – 30, 2% > 70 лет до 12, 2%
Особенности СЛЦР у пожилых Выживаемость после проведения сердечно-легочной и церебральной реанимации в зависимости от возраста: < 10 лет – 73, 9 % 11 -70 лет – 28, 5 – 30, 2% > 70 лет до 12, 2%
 Противопоказания к проведению СЛЦР у пожилых • злокачественные неоперабельные опухоли; • хронические сердечная, почечная, печеночноя недостаточность; • острое нарушение мозгового кровообращения; • тяжелая старческая деменция; • травмы, несовместимые с жизнью; • отказ от проведения СЛЦР, заранее оформленный юридически; • если точно известно, что прошло более 25 минут в условиях нормотермии; • наличие признаков биологической смерти.
Противопоказания к проведению СЛЦР у пожилых • злокачественные неоперабельные опухоли; • хронические сердечная, почечная, печеночноя недостаточность; • острое нарушение мозгового кровообращения; • тяжелая старческая деменция; • травмы, несовместимые с жизнью; • отказ от проведения СЛЦР, заранее оформленный юридически; • если точно известно, что прошло более 25 минут в условиях нормотермии; • наличие признаков биологической смерти.
 СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Анафилактический шок Причины внезапной остановки кровообращения: остановка дыхания вследствие спазма бронхов или непроходимости верхних дыхательных путей; кардиогенный шок в результате непосредственного влияния на сердце медиаторов, высвобождаюшихся во время анафилактической реакции; • расширение сосудов с развитием относительной гиповолемии, которая усиливается потерей жидкости, переходящей во внесосудистое пространство вследствие повышения проницаемости стенок сосудов. Реанимационные мероприятия: • базовые реанимационные мероприятия согласно универсального алгоритма; • обеспечить венозный доступ (2 вены). Инфузионная терапия в виду развития гиповолемии у этих пациентов; • антигистаминные препараты, если они не вводились перед остановкой кровообращения; • кортикостероиды. Не дают эффекта немедленно при введении во время остановки кровообращения, но необходимо применять в комплексе интенсивной терапии в постреанимационном периоде; • при нарастающей непроходимости дыхательных путей – ларингомаска, комбитьюб. При невозможности интубации может возникнуть необходимость в коникотомии или трахеотомии.
СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Анафилактический шок Причины внезапной остановки кровообращения: остановка дыхания вследствие спазма бронхов или непроходимости верхних дыхательных путей; кардиогенный шок в результате непосредственного влияния на сердце медиаторов, высвобождаюшихся во время анафилактической реакции; • расширение сосудов с развитием относительной гиповолемии, которая усиливается потерей жидкости, переходящей во внесосудистое пространство вследствие повышения проницаемости стенок сосудов. Реанимационные мероприятия: • базовые реанимационные мероприятия согласно универсального алгоритма; • обеспечить венозный доступ (2 вены). Инфузионная терапия в виду развития гиповолемии у этих пациентов; • антигистаминные препараты, если они не вводились перед остановкой кровообращения; • кортикостероиды. Не дают эффекта немедленно при введении во время остановки кровообращения, но необходимо применять в комплексе интенсивной терапии в постреанимационном периоде; • при нарастающей непроходимости дыхательных путей – ларингомаска, комбитьюб. При невозможности интубации может возникнуть необходимость в коникотомии или трахеотомии.
 СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Астматический статус Причины внезапной остановки кровообращения: • спазм бронхов и обтурация их просвета густым слизистым секретом, что приводит к асфиксии и гипоксии; • нарушение ритма сердца вследствие гипоксии, действия лекарств (агонисты β-рецепторов, аминофиллин) или электролитными нарушениями; • постепенное повышение давления в легочных альвеолах, что уменьшает венозный возврат крови к сердцу; • напряженный пневмоторакс (часто двухсторонний). Реанимационные мероприятия: • базовые реанимационные мероприятия согласно универсального алгоритма; • срочная интубация трахеи; • режим ИВЛ с объемом вдоха, достаточным для поднятия грудной клетки. • диагностика пневмоторакса: ассиметрия движений грудной клетки при вентиляции, смещение трахеи, подкожная эмфизема.
СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Астматический статус Причины внезапной остановки кровообращения: • спазм бронхов и обтурация их просвета густым слизистым секретом, что приводит к асфиксии и гипоксии; • нарушение ритма сердца вследствие гипоксии, действия лекарств (агонисты β-рецепторов, аминофиллин) или электролитными нарушениями; • постепенное повышение давления в легочных альвеолах, что уменьшает венозный возврат крови к сердцу; • напряженный пневмоторакс (часто двухсторонний). Реанимационные мероприятия: • базовые реанимационные мероприятия согласно универсального алгоритма; • срочная интубация трахеи; • режим ИВЛ с объемом вдоха, достаточным для поднятия грудной клетки. • диагностика пневмоторакса: ассиметрия движений грудной клетки при вентиляции, смещение трахеи, подкожная эмфизема.
 СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Гипотермия Пролонгируется СЛР. Смерть не подтверждается, пока пациент не будет согрет или попытки согревания оказались безрезультатными: • базовые реанимационные мероприятия согласно универсального алгоритма; • при проведении компрессий грудной клетки необходимо помнить, что она имеет большую резистентность, чем при нормотермии; • при гипотермии сердце может не реагировать на введение лекарств и дефибрилляцию, посколько замедляется метаболизм препаратов, что при их чрезмерном введении может обусловить токсическое действие. Избегать введения адреналина и других препаратов пока пациент не будет согрет выше 30˚С. Если t˚ тела достигает 30˚С – вдвое увеличить промежуток между последующими введениями. Этот принцип удерживается до достижения нормальной t˚ тела (>35˚С). • по возможности использовать центральные вены; • во время реанимации и в постреанимационном периоде обязателен постоянный мониторинг: электролитов, глюкозы, газов крови, так как могут быть внезапные изменения этих показателей.
СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Гипотермия Пролонгируется СЛР. Смерть не подтверждается, пока пациент не будет согрет или попытки согревания оказались безрезультатными: • базовые реанимационные мероприятия согласно универсального алгоритма; • при проведении компрессий грудной клетки необходимо помнить, что она имеет большую резистентность, чем при нормотермии; • при гипотермии сердце может не реагировать на введение лекарств и дефибрилляцию, посколько замедляется метаболизм препаратов, что при их чрезмерном введении может обусловить токсическое действие. Избегать введения адреналина и других препаратов пока пациент не будет согрет выше 30˚С. Если t˚ тела достигает 30˚С – вдвое увеличить промежуток между последующими введениями. Этот принцип удерживается до достижения нормальной t˚ тела (>35˚С). • по возможности использовать центральные вены; • во время реанимации и в постреанимационном периоде обязателен постоянный мониторинг: электролитов, глюкозы, газов крови, так как могут быть внезапные изменения этих показателей.
 СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Гипертермия • базовые реанимационные мероприятия согласно универсального алгоритма; • одновременно проводить охлаждение пациента: холодные растворы; использование вентилятора, орошение тела холодной водой, пузыри со льдом или холодные компрессы над местами прохождения крупных сосудов (подмышечная, паховая область, область шеи), промывание холодными растворами желудка, брюшной полости, мочевого пузыря, в/в инфузия холодных растворов. Использование аппаратных методов охлаждения.
СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Гипертермия • базовые реанимационные мероприятия согласно универсального алгоритма; • одновременно проводить охлаждение пациента: холодные растворы; использование вентилятора, орошение тела холодной водой, пузыри со льдом или холодные компрессы над местами прохождения крупных сосудов (подмышечная, паховая область, область шеи), промывание холодными растворами желудка, брюшной полости, мочевого пузыря, в/в инфузия холодных растворов. Использование аппаратных методов охлаждения.
 СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Электролитные нарушения Гиперкалиемия • базовые реанимационные мероприятия согласно универсального алгоритма; • выведение К⁺ из организма и перевод его в клетку: - Ca. CL₂ 10% -10. 0; - Na. HCO₃ - 50 ммоль в/в болюсно (при декомпенсированном метаболическом ацидозе или недостаточности почек); - глюкоза/инсулин 10 ЕД инсулина короткого действия, 25 г глюкозы в/в болюсно; - гемодиализ в случаях остановки сердца вследствие стойкой к лечению гиперкалиемии.
СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Электролитные нарушения Гиперкалиемия • базовые реанимационные мероприятия согласно универсального алгоритма; • выведение К⁺ из организма и перевод его в клетку: - Ca. CL₂ 10% -10. 0; - Na. HCO₃ - 50 ммоль в/в болюсно (при декомпенсированном метаболическом ацидозе или недостаточности почек); - глюкоза/инсулин 10 ЕД инсулина короткого действия, 25 г глюкозы в/в болюсно; - гемодиализ в случаях остановки сердца вследствие стойкой к лечению гиперкалиемии.
 СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Электролитные нарушения Гипокалиемия • базовые реанимационные мероприятия согласно универсального алгоритма; • введение калия с большей, чем обычно скоростью 2 ммоль/мин. в течение 10 мин. и 10 ммоль в течение 5 -10 последующих минут (максимально допустимая – 20 ммоль/час) в/в. Обязателен постоянный мониторинг калия в плазме крови.
СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Электролитные нарушения Гипокалиемия • базовые реанимационные мероприятия согласно универсального алгоритма; • введение калия с большей, чем обычно скоростью 2 ммоль/мин. в течение 10 мин. и 10 ммоль в течение 5 -10 последующих минут (максимально допустимая – 20 ммоль/час) в/в. Обязателен постоянный мониторинг калия в плазме крови.
 СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Травма • базовые реанимационные мероприятия согласно универсального алгоритма; • вентиляция легких воздушной смесью с высоким содержанием кислорода; • помнить о возможности напряженного пневмоторакса; • быстрая остановка кровотечения, восстановление ОЦК; • в случаях неконтролируемого кровотечения введение большого объема инфузионных растворов до остановки кровотечения может ее усилить.
СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Травма • базовые реанимационные мероприятия согласно универсального алгоритма; • вентиляция легких воздушной смесью с высоким содержанием кислорода; • помнить о возможности напряженного пневмоторакса; • быстрая остановка кровотечения, восстановление ОЦК; • в случаях неконтролируемого кровотечения введение большого объема инфузионных растворов до остановки кровотечения может ее усилить.
 СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Утопление • базовые реанимационные мероприятия согласно универсального алгоритма; • помнить об особенностях проведения реанимации в случаях переохлаждения; • если доступен АНД провести дефибрилляцию согласно указаний АНД. При t˚ тела ниже 30˚С не более 3 разрядов. Последующие после повышения t˚ тела выше 30˚С; • помнить об опасности регургитации; • как можно раньше обеспечить подачу кислорода; • ввести через нос желудочный зонд для удаления желудочного содержимого; • предосторожность при проведении предупреждения развития отека легких. инфузионной терапии для
СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ В ОСОБЫХ СЛУЧАЯХ Утопление • базовые реанимационные мероприятия согласно универсального алгоритма; • помнить об особенностях проведения реанимации в случаях переохлаждения; • если доступен АНД провести дефибрилляцию согласно указаний АНД. При t˚ тела ниже 30˚С не более 3 разрядов. Последующие после повышения t˚ тела выше 30˚С; • помнить об опасности регургитации; • как можно раньше обеспечить подачу кислорода; • ввести через нос желудочный зонд для удаления желудочного содержимого; • предосторожность при проведении предупреждения развития отека легких. инфузионной терапии для



