Tuberculosis.ppt
- Количество слайдов: 28
 ГУ «Днепропетровская Медицинская Академия МОЗ Укрины» Кафедра патологической анатомии и судебной медицины Туберкулезный гранулематоз Выполнила: Власова А. В III курс, I мед. ф-т, 5 гр. (14 десяток).
ГУ «Днепропетровская Медицинская Академия МОЗ Укрины» Кафедра патологической анатомии и судебной медицины Туберкулезный гранулематоз Выполнила: Власова А. В III курс, I мед. ф-т, 5 гр. (14 десяток).
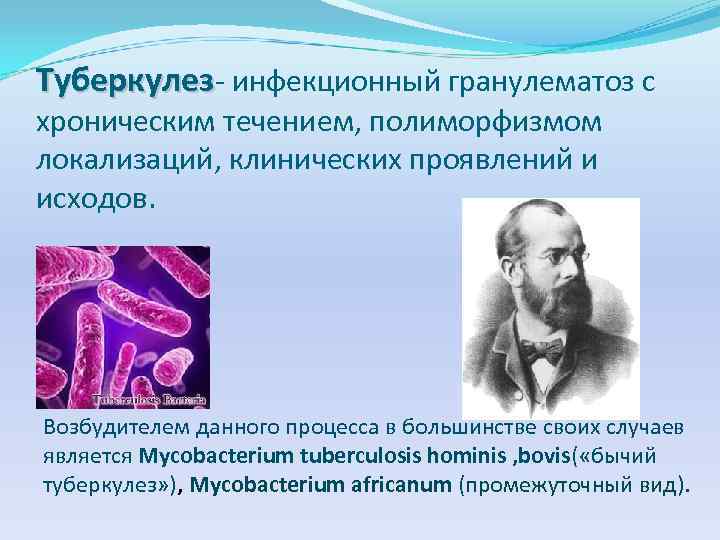 Туберкулез- инфекционный гранулематоз с хроническим течением, полиморфизмом локализаций, клинических проявлений и исходов. Возбудителем данного процесса в большинстве своих случаев является Mycobacterium tuberculosis hominis , bovis( «бычий туберкулез» ), Mycobacterium africanum (промежуточный вид).
Туберкулез- инфекционный гранулематоз с хроническим течением, полиморфизмом локализаций, клинических проявлений и исходов. Возбудителем данного процесса в большинстве своих случаев является Mycobacterium tuberculosis hominis , bovis( «бычий туберкулез» ), Mycobacterium africanum (промежуточный вид).
 В XVII веке Франциск Сильвий впервые связал гранулёмы, обнаруженные в различных тканях при вскрытии трупа, с признаками чахотки. Инфекционную природу туберкулёза подтвердил немецкий патолог Юлиус Конгейм в 1879 году. Он помещал кусочки органов больных туберкулёзом в переднюю камеру глаза кролика и наблюдал образование туберкулёзных бугорков. В 1882 году в Германии Роберт Кох после 17 лет работы в лаборатории открыл возбудителя туберкулёза, которого назвали бациллой Коха (БК). Он обнаружил возбудителя при микроскопическом исследовании мокроты больного
В XVII веке Франциск Сильвий впервые связал гранулёмы, обнаруженные в различных тканях при вскрытии трупа, с признаками чахотки. Инфекционную природу туберкулёза подтвердил немецкий патолог Юлиус Конгейм в 1879 году. Он помещал кусочки органов больных туберкулёзом в переднюю камеру глаза кролика и наблюдал образование туберкулёзных бугорков. В 1882 году в Германии Роберт Кох после 17 лет работы в лаборатории открыл возбудителя туберкулёза, которого назвали бациллой Коха (БК). Он обнаружил возбудителя при микроскопическом исследовании мокроты больного
 Туберкулёз Легких • мочеполовых органов (37 %); • глаз (5, 5 %); • мозговых оболочек (менингит – 4 %); • лимфатических узлов (2, 5 %); • брюшины (1, 5 %); • кожи (1, 5%). • костно-суставный (встречается у 47 % всех больных внелегочным туберкулезом);
Туберкулёз Легких • мочеполовых органов (37 %); • глаз (5, 5 %); • мозговых оболочек (менингит – 4 %); • лимфатических узлов (2, 5 %); • брюшины (1, 5 %); • кожи (1, 5%). • костно-суставный (встречается у 47 % всех больных внелегочным туберкулезом);
 Три основных вида патогенетических и клиникоморфологических проявлений туберкулеза: - первичный туберкулез; - гематогенный туберкулез; - вторичный туберкулез.
Три основных вида патогенетических и клиникоморфологических проявлений туберкулеза: - первичный туберкулез; - гематогенный туберкулез; - вторичный туберкулез.
 Первичный туберкулезный комплекс состоит из трех компонентов (триада): 1)очаг в пораженном органе (первичный очаг, или аффект), 2)воспаление отводящих лимфатических сосудов (лимфангит) 3)туберкулезное воспаление в регионарных лимфатических узлах (лимфаденит).
Первичный туберкулезный комплекс состоит из трех компонентов (триада): 1)очаг в пораженном органе (первичный очаг, или аффект), 2)воспаление отводящих лимфатических сосудов (лимфангит) 3)туберкулезное воспаление в регионарных лимфатических узлах (лимфаденит).
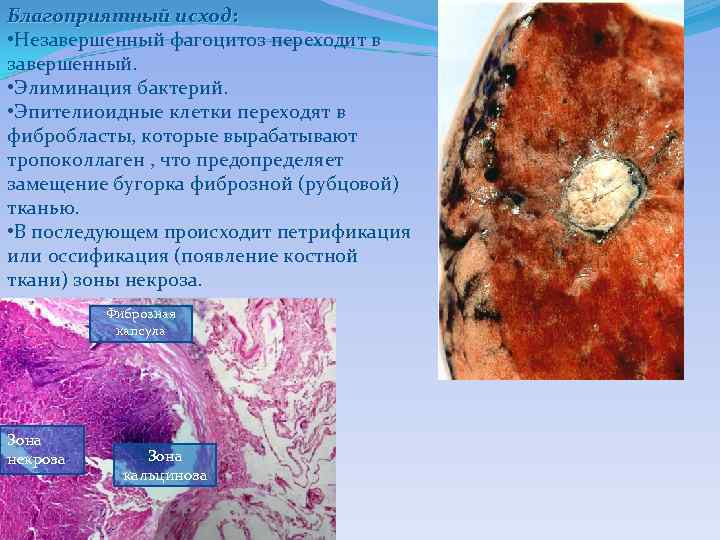 Благоприятный исход: • Незавершенный фагоцитоз переходит в завершенный. • Элиминация бактерий. • Эпителиоидные клетки переходят в фибробласты, которые вырабатывают тропоколлаген , что предопределяет замещение бугорка фиброзной (рубцовой) тканью. • В последующем происходит петрификация или оссификация (появление костной ткани) зоны некроза. Фиброзная капсула Зона некроза Зона кальциноза
Благоприятный исход: • Незавершенный фагоцитоз переходит в завершенный. • Элиминация бактерий. • Эпителиоидные клетки переходят в фибробласты, которые вырабатывают тропоколлаген , что предопределяет замещение бугорка фиброзной (рубцовой) тканью. • В последующем происходит петрификация или оссификация (появление костной ткани) зоны некроза. Фиброзная капсула Зона некроза Зона кальциноза
 Гематогенная форма (генерализация) развивается в связи с ранним попаданием микобактерий в кровь (диссеминация) из первичного аффекта или из казеозно измененных лимфоузлов. Микобактерий в органах вызывают образование бугорков размером от милиарных — милиарный туберкулез — 1 -2 мм до крупных величиной с горошину и более. Милиарный туберкулез легких: легкое маловоздушное, под плеврой и на разрезе видны множественные, диффузно расположенные, просовидные, сероватого цвета, плотной консистенции очаги ( «бугорки» ) диаметром 0, 1 -0, 2 см. Значительно усилен сетчатый рисунок ткани легкого (за счет разрастания соединительной ткани - склероза). Плевра местами утолщена (склерозирована), с обрывками спаек.
Гематогенная форма (генерализация) развивается в связи с ранним попаданием микобактерий в кровь (диссеминация) из первичного аффекта или из казеозно измененных лимфоузлов. Микобактерий в органах вызывают образование бугорков размером от милиарных — милиарный туберкулез — 1 -2 мм до крупных величиной с горошину и более. Милиарный туберкулез легких: легкое маловоздушное, под плеврой и на разрезе видны множественные, диффузно расположенные, просовидные, сероватого цвета, плотной консистенции очаги ( «бугорки» ) диаметром 0, 1 -0, 2 см. Значительно усилен сетчатый рисунок ткани легкого (за счет разрастания соединительной ткани - склероза). Плевра местами утолщена (склерозирована), с обрывками спаек.
 Гранулема- очаг продуктивного воспаления, имеющий вид плотного узелка. Название «гранулема» происходит от латинского слова «зерно» — впервые оно было использовано Рудольфом Вирховом (1818) для описания опухолей, которые способны изъязвляться и давать рост грануляционной ткани.
Гранулема- очаг продуктивного воспаления, имеющий вид плотного узелка. Название «гранулема» происходит от латинского слова «зерно» — впервые оно было использовано Рудольфом Вирховом (1818) для описания опухолей, которые способны изъязвляться и давать рост грануляционной ткани.
 Стадии образования гранулём: 1. Скопление моноцитов в очаге воспаления (из кровяного русла). 2. Созревание моноцитов и образование макрофагов. 3. Трансформация макрофагов в эпителиоидные клетки. 4. Слияние между собой эпителиоидных клеток с образованием гигантских многоядерных клеток(Пирогова-Лангханса).
Стадии образования гранулём: 1. Скопление моноцитов в очаге воспаления (из кровяного русла). 2. Созревание моноцитов и образование макрофагов. 3. Трансформация макрофагов в эпителиоидные клетки. 4. Слияние между собой эпителиоидных клеток с образованием гигантских многоядерных клеток(Пирогова-Лангханса).
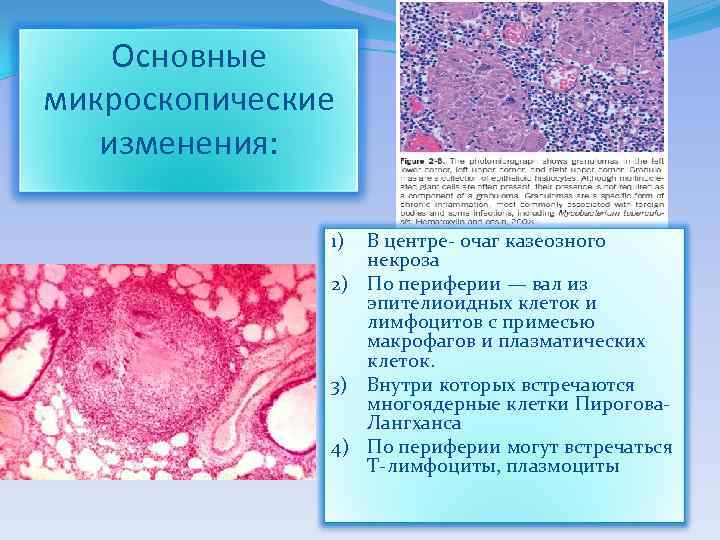 Основные микроскопические изменения: В центре- очаг казеозного некроза 2) По периферии — вал из эпителиоидных клеток и лимфоцитов с примесью макрофагов и плазматических клеток. 3) Внутри которых встречаются многоядерные клетки Пирогова. Лангханса 4) По периферии могут встречаться Т-лимфоциты, плазмоциты 1)
Основные микроскопические изменения: В центре- очаг казеозного некроза 2) По периферии — вал из эпителиоидных клеток и лимфоцитов с примесью макрофагов и плазматических клеток. 3) Внутри которых встречаются многоядерные клетки Пирогова. Лангханса 4) По периферии могут встречаться Т-лимфоциты, плазмоциты 1)
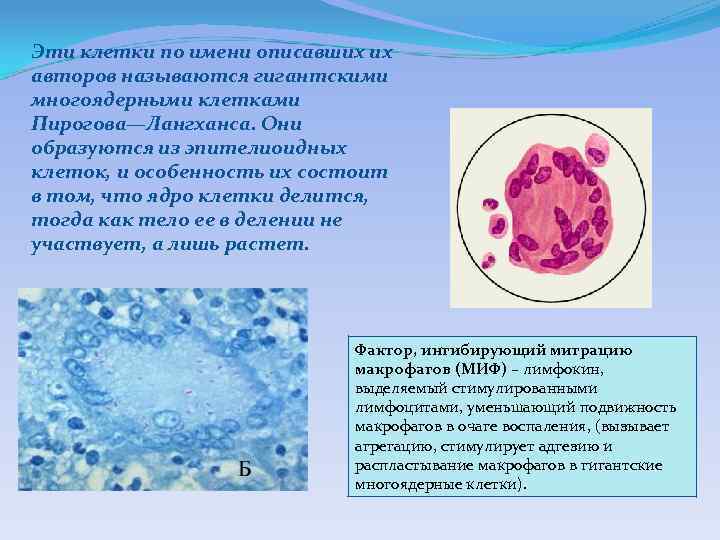 Эти клетки по имени описавших их авторов называются гигантскими многоядерными клетками Пирогова—Лангханса. Они образуются из эпителиоидных клеток, и особенность их состоит в том, что ядро клетки делится, тогда как тело ее в делении не участвует, а лишь растет. Фактор, ингибирующий миграцию макрофагов (МИФ) – лимфокин, выделяемый стимулированными лимфоцитами, уменьшающий подвижность макрофагов в очаге воспаления, (вызывает агрегацию, стимулирует адгезию и распластывание макрофагов в гигантские многоядерные клетки).
Эти клетки по имени описавших их авторов называются гигантскими многоядерными клетками Пирогова—Лангханса. Они образуются из эпителиоидных клеток, и особенность их состоит в том, что ядро клетки делится, тогда как тело ее в делении не участвует, а лишь растет. Фактор, ингибирующий миграцию макрофагов (МИФ) – лимфокин, выделяемый стимулированными лимфоцитами, уменьшающий подвижность макрофагов в очаге воспаления, (вызывает агрегацию, стимулирует адгезию и распластывание макрофагов в гигантские многоядерные клетки).
 Туберкулез мочеполовых органов Первичные очаги формируются в корковом слое почки (паренхиматозная форма туберкулеза почки). В последующем развивается казеозный некроз с образованием каверн, в процесс может быстро вовлекаться чашечнолоханочная система. В результате дальнейшего прогрессирования заболевания патологический процесс распространяется на мочеточник, мочевой пузырь, половые органы. При туберкулезе женских половых органов чаще всего поражаются маточные трубы (у 70 -80 % больных), реже - эндометрий (у 1530%), еще реже - шейка матки и наружные половые органы (1 -3 %).
Туберкулез мочеполовых органов Первичные очаги формируются в корковом слое почки (паренхиматозная форма туберкулеза почки). В последующем развивается казеозный некроз с образованием каверн, в процесс может быстро вовлекаться чашечнолоханочная система. В результате дальнейшего прогрессирования заболевания патологический процесс распространяется на мочеточник, мочевой пузырь, половые органы. При туберкулезе женских половых органов чаще всего поражаются маточные трубы (у 70 -80 % больных), реже - эндометрий (у 1530%), еще реже - шейка матки и наружные половые органы (1 -3 %).
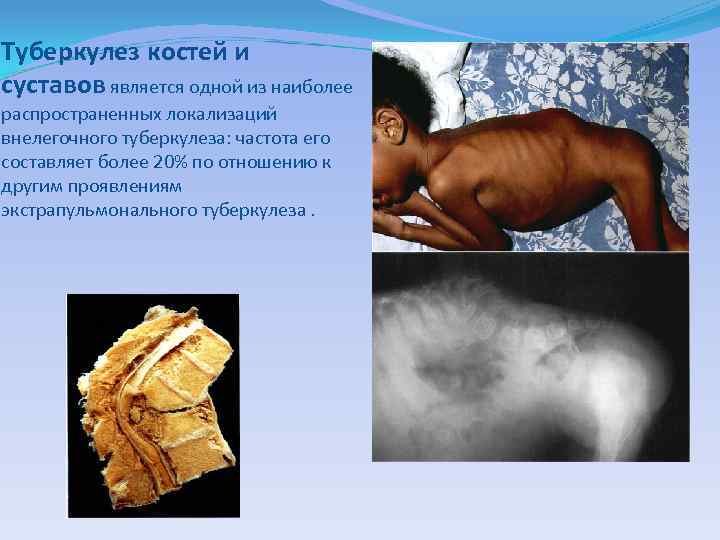 Туберкулез костей и суставов является одной из наиболее распространенных локализаций внелегочного туберкулеза: частота его составляет более 20% по отношению к другим проявлениям экстрапульмонального туберкулеза.
Туберкулез костей и суставов является одной из наиболее распространенных локализаций внелегочного туберкулеза: частота его составляет более 20% по отношению к другим проявлениям экстрапульмонального туберкулеза.
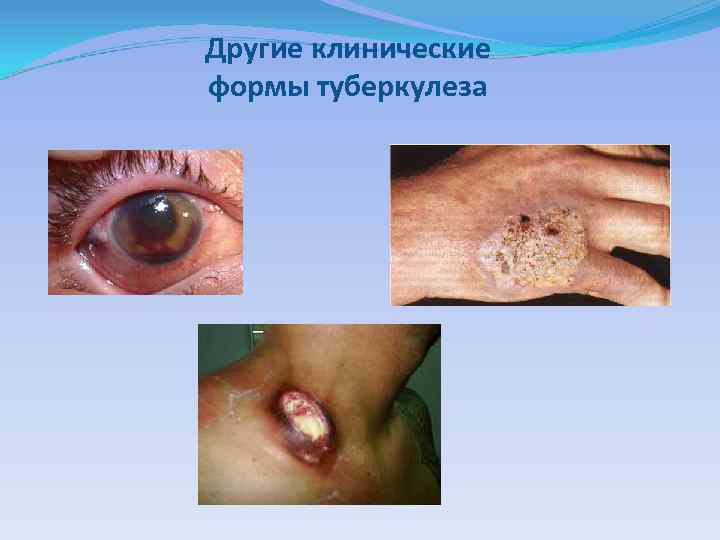 Другие клинические формы туберкулеза
Другие клинические формы туберкулеза
 Вторичный туберкулез (реинфицированный) развивается в организме взрослого человека, перенесшего ранее первичную инфекцию, которая обеспечила ему относительный иммунитет, но не оградила от возможности повторного заболевания — после первичного туберкулеза. Выделяют восемь форм вторичного туберкулеза, каждая из которых представляет собой дальнейшее развитие предшествующей формы. Среди форм-фаз различают: • острый очаговый; • фиброзно-очаговый; • инфильтративный туберкулез; • туберкулему; • казеозную пневмонию; • острый кавернозный; • фиброзно-кавернозный; • цирротический.
Вторичный туберкулез (реинфицированный) развивается в организме взрослого человека, перенесшего ранее первичную инфекцию, которая обеспечила ему относительный иммунитет, но не оградила от возможности повторного заболевания — после первичного туберкулеза. Выделяют восемь форм вторичного туберкулеза, каждая из которых представляет собой дальнейшее развитие предшествующей формы. Среди форм-фаз различают: • острый очаговый; • фиброзно-очаговый; • инфильтративный туберкулез; • туберкулему; • казеозную пневмонию; • острый кавернозный; • фиброзно-кавернозный; • цирротический.
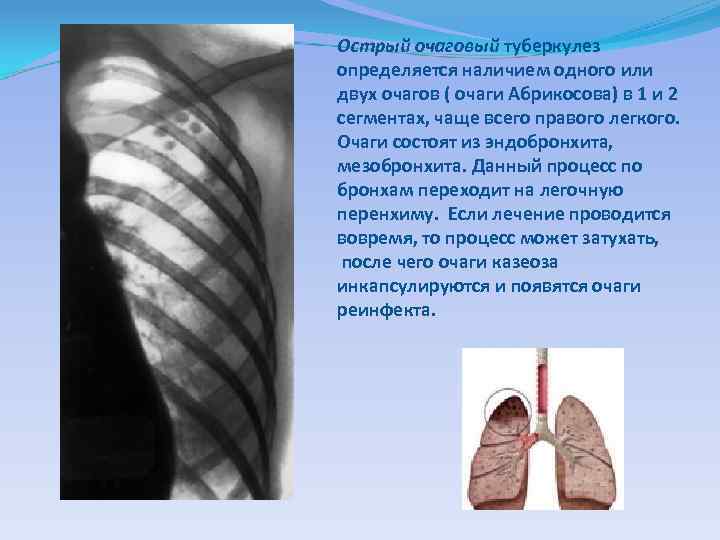 Острый очаговый туберкулез определяется наличием одного или двух очагов ( очаги Абрикосова) в 1 и 2 сегментах, чаще всего правого легкого. Очаги состоят из эндобронхита, мезобронхита. Данный процесс по бронхам переходит на легочную перенхиму. Если лечение проводится вовремя, то процесс может затухать, после чего очаги казеоза инкапсулируются и появятся очаги реинфекта.
Острый очаговый туберкулез определяется наличием одного или двух очагов ( очаги Абрикосова) в 1 и 2 сегментах, чаще всего правого легкого. Очаги состоят из эндобронхита, мезобронхита. Данный процесс по бронхам переходит на легочную перенхиму. Если лечение проводится вовремя, то процесс может затухать, после чего очаги казеоза инкапсулируются и появятся очаги реинфекта.
 Фиброзно-очаговый туберкулез представляет собой ту фазу течения острого очагового туберкулеза, когда после заживления очагов Абрикосова процесс вспыхивает снова. Источником обострения являются ашофф-пулевские очаги. Вокруг них возникают ацинозные, лобулярные очаги казеозной пневмонии, которые затем подвергаются инкапсуляции, частично петрифицируются.
Фиброзно-очаговый туберкулез представляет собой ту фазу течения острого очагового туберкулеза, когда после заживления очагов Абрикосова процесс вспыхивает снова. Источником обострения являются ашофф-пулевские очаги. Вокруг них возникают ацинозные, лобулярные очаги казеозной пневмонии, которые затем подвергаются инкапсуляции, частично петрифицируются.
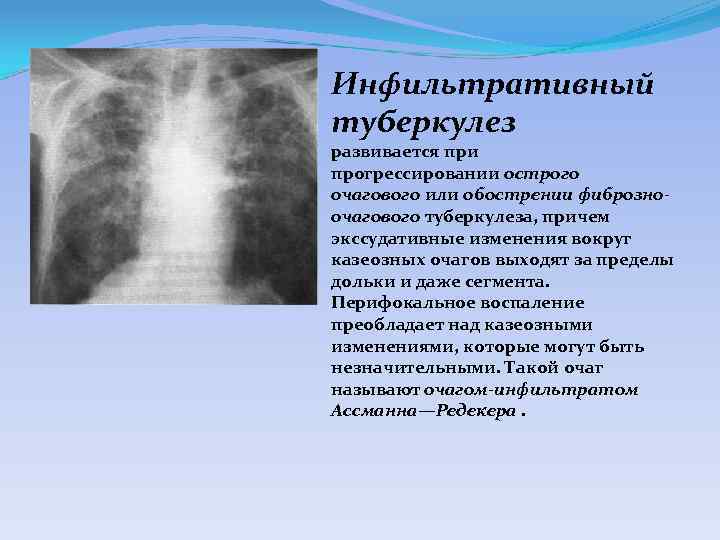 Инфильтративный туберкулез развивается при прогрессировании острого очагового или обострении фиброзноочагового туберкулеза, причем экссудативные изменения вокруг казеозных очагов выходят за пределы дольки и даже сегмента. Перифокальное воспаление преобладает над казеозными изменениями, которые могут быть незначительными. Такой очаг называют очагом-инфильтратом Ассманна—Редекера.
Инфильтративный туберкулез развивается при прогрессировании острого очагового или обострении фиброзноочагового туберкулеза, причем экссудативные изменения вокруг казеозных очагов выходят за пределы дольки и даже сегмента. Перифокальное воспаление преобладает над казеозными изменениями, которые могут быть незначительными. Такой очаг называют очагом-инфильтратом Ассманна—Редекера.
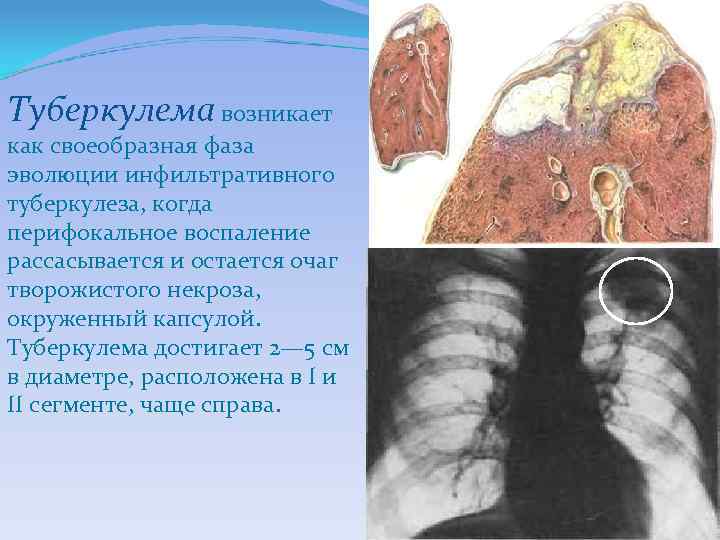 Туберкулема возникает как своеобразная фаза эволюции инфильтративного туберкулеза, когда перифокальное воспаление рассасывается и остается очаг творожистого некроза, окруженный капсулой. Туберкулема достигает 2— 5 см в диаметре, расположена в I и II сегменте, чаще справа.
Туберкулема возникает как своеобразная фаза эволюции инфильтративного туберкулеза, когда перифокальное воспаление рассасывается и остается очаг творожистого некроза, окруженный капсулой. Туберкулема достигает 2— 5 см в диаметре, расположена в I и II сегменте, чаще справа.
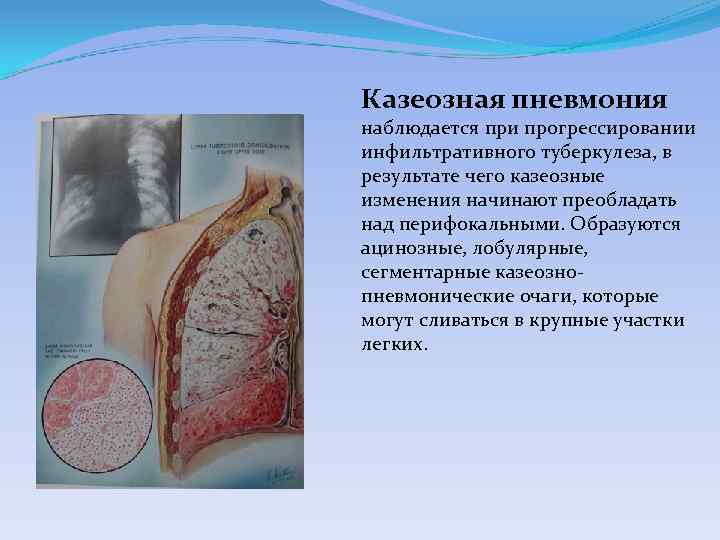 Казеозная пневмония наблюдается при прогрессировании инфильтративного туберкулеза, в результате чего казеозные изменения начинают преобладать над перифокальными. Образуются ацинозные, лобулярные, сегментарные казеознопневмонические очаги, которые могут сливаться в крупные участки легких.
Казеозная пневмония наблюдается при прогрессировании инфильтративного туберкулеза, в результате чего казеозные изменения начинают преобладать над перифокальными. Образуются ацинозные, лобулярные, сегментарные казеознопневмонические очаги, которые могут сливаться в крупные участки легких.
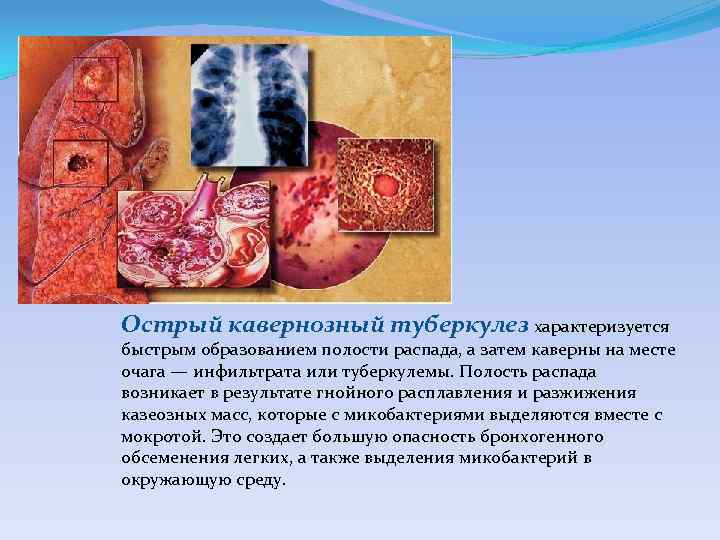 Острый кавернозный туберкулез характеризуется быстрым образованием полости распада, а затем каверны на месте очага — инфильтрата или туберкулемы. Полость распада возникает в результате гнойного расплавления и разжижения казеозных масс, которые с микобактериями выделяются вместе с мокротой. Это создает большую опасность бронхогенного обсеменения легких, а также выделения микобактерий в окружающую среду.
Острый кавернозный туберкулез характеризуется быстрым образованием полости распада, а затем каверны на месте очага — инфильтрата или туберкулемы. Полость распада возникает в результате гнойного расплавления и разжижения казеозных масс, которые с микобактериями выделяются вместе с мокротой. Это создает большую опасность бронхогенного обсеменения легких, а также выделения микобактерий в окружающую среду.
 Фибрознокавернозный туберкулез возникает из острого кавернозного туберкулеза, когда процесс принимает хроническое течение. Внутренний слой каверны — пиогенный (некротический), богат распадающимися лейкоцитами, средний — слой туберкулезной грануляционной ткани; наружный — соединительнотканный. Каверна занимает один или оба сегмента. Вокруг нее определяются разнообразные очаги, бронхоэктазы. Процесс постепенно спускается с верхних сегментов на нижние как контактным путем, так и по бронхам.
Фибрознокавернозный туберкулез возникает из острого кавернозного туберкулеза, когда процесс принимает хроническое течение. Внутренний слой каверны — пиогенный (некротический), богат распадающимися лейкоцитами, средний — слой туберкулезной грануляционной ткани; наружный — соединительнотканный. Каверна занимает один или оба сегмента. Вокруг нее определяются разнообразные очаги, бронхоэктазы. Процесс постепенно спускается с верхних сегментов на нижние как контактным путем, так и по бронхам.
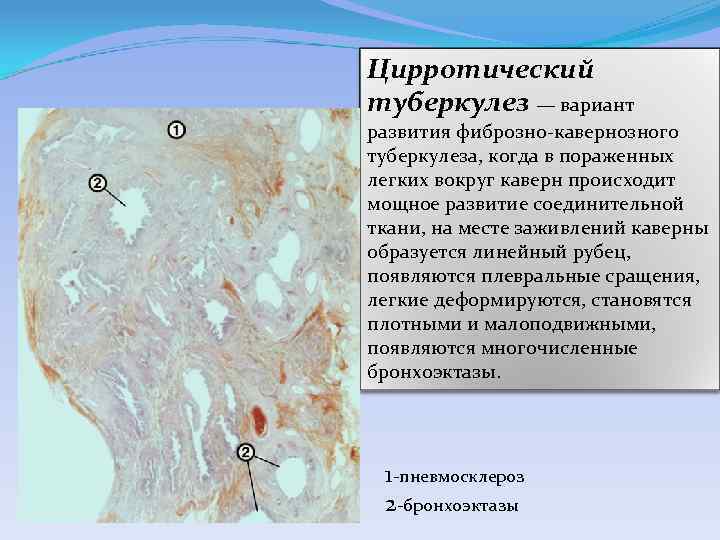 Цирротический туберкулез — вариант развития фиброзно-кавернозного туберкулеза, когда в пораженных легких вокруг каверн происходит мощное развитие соединительной ткани, на месте заживлений каверны образуется линейный рубец, появляются плевральные сращения, легкие деформируются, становятся плотными и малоподвижными, появляются многочисленные бронхоэктазы. 1 -пневмосклероз 2 -бронхоэктазы
Цирротический туберкулез — вариант развития фиброзно-кавернозного туберкулеза, когда в пораженных легких вокруг каверн происходит мощное развитие соединительной ткани, на месте заживлений каверны образуется линейный рубец, появляются плевральные сращения, легкие деформируются, становятся плотными и малоподвижными, появляются многочисленные бронхоэктазы. 1 -пневмосклероз 2 -бронхоэктазы
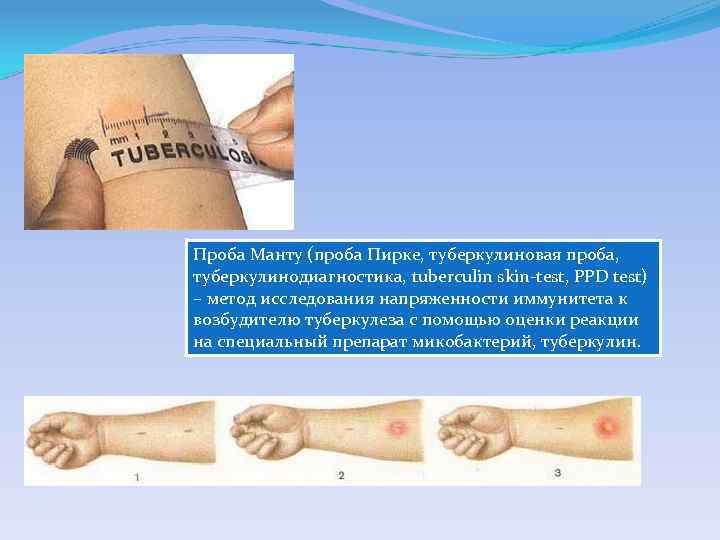 Проба Манту (проба Пирке, туберкулиновая проба, туберкулинодиагностика, tuberculin skin-test, PPD test) – метод исследования напряженности иммунитета к возбудителю туберкулеза с помощью оценки реакции на специальный препарат микобактерий, туберкулин.
Проба Манту (проба Пирке, туберкулиновая проба, туберкулинодиагностика, tuberculin skin-test, PPD test) – метод исследования напряженности иммунитета к возбудителю туберкулеза с помощью оценки реакции на специальный препарат микобактерий, туберкулин.
 Бугорок трупный (tuberculum cadaverinum; син. : бородавка трупная, бугорок анатомов) - туберкулезный бугорок, возникающий на коже пальцев рук вследствие внедрения в нее через мелкие травмы микобактерий туберкулеза; может возникать у патологоанатомов и прозекторов после вскрытия трупов людей, болевших туберкулезом, или у лиц, связанных с разделкой туш животных, пораженных туберкулезом.
Бугорок трупный (tuberculum cadaverinum; син. : бородавка трупная, бугорок анатомов) - туберкулезный бугорок, возникающий на коже пальцев рук вследствие внедрения в нее через мелкие травмы микобактерий туберкулеза; может возникать у патологоанатомов и прозекторов после вскрытия трупов людей, болевших туберкулезом, или у лиц, связанных с разделкой туш животных, пораженных туберкулезом.
 Таким образом, заживление и обострение при туберкулезе являются противоположными, но вместе с тем взаимосвязанными фазами развития туберкулеза. На любом этапе один из этих процессов может перейти в другой, и причины этого перехода заложены не в самом очаге, а в закономерностях общей жизнедеятельности организма. Любой возникший в организме туберкулезный очаг не может рассматриваться как изолированное образование.
Таким образом, заживление и обострение при туберкулезе являются противоположными, но вместе с тем взаимосвязанными фазами развития туберкулеза. На любом этапе один из этих процессов может перейти в другой, и причины этого перехода заложены не в самом очаге, а в закономерностях общей жизнедеятельности организма. Любой возникший в организме туберкулезный очаг не может рассматриваться как изолированное образование.
 СПАСИБО ЗА ВНИМАНИЕ!
СПАСИБО ЗА ВНИМАНИЕ!


