Mikrobiologia_2_semestr_obschaya.ppt
- Количество слайдов: 115
 Грипп
Грипп
 Классификация • Подцарство: РНК-содержащие • Семейство: Orthomyxoviridae • Род: Influenzavirus A, B, C
Классификация • Подцарство: РНК-содержащие • Семейство: Orthomyxoviridae • Род: Influenzavirus A, B, C
 Строение вириона
Строение вириона
 Эпидемиология Антропонозная, эпидемическая инфекция, возникающая преимущественно в осенне-зимний период Источник: больные люди, носители Пути передачи: аэрогенный- воздушнокапельный (кашель, чихание), контактный Восприимчивый коллектив: любой человек, не имеющий специфического иммунитета.
Эпидемиология Антропонозная, эпидемическая инфекция, возникающая преимущественно в осенне-зимний период Источник: больные люди, носители Пути передачи: аэрогенный- воздушнокапельный (кашель, чихание), контактный Восприимчивый коллектив: любой человек, не имеющий специфического иммунитета.
 Патогенез Входные ворота: верхние дыхательные пути Прикрепление НА к рецепторам клеток эндоцитоз Выход нуклеокапсида в цитоплазму, транспортировка в ядро, репродукция вируса
Патогенез Входные ворота: верхние дыхательные пути Прикрепление НА к рецепторам клеток эндоцитоз Выход нуклеокапсида в цитоплазму, транспортировка в ядро, репродукция вируса
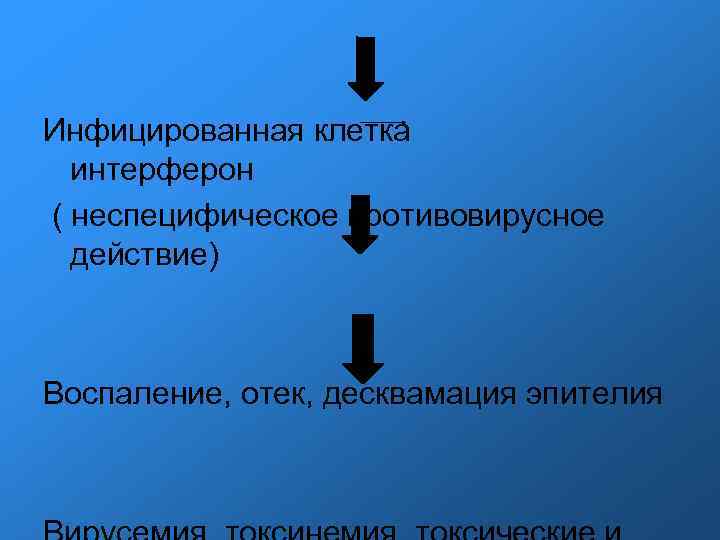 Инфицированная клетка интерферон ( неспецифическое противовирусное действие) Воспаление, отек, десквамация эпителия
Инфицированная клетка интерферон ( неспецифическое противовирусное действие) Воспаление, отек, десквамация эпителия
 Клиника Формы: типичный, атипичный (афебрильный, акатаральный, молниеносный) По тяжести: легкий, среднетяжелый, тяжелый и очень тяжелый По наличию осложнений: осложненный, неосложненный Стадии: • Инкубационный период: 1 -2 дня • Клинические проявления: 3 -7 дней • Реконвалесценция: 7 -10 дней
Клиника Формы: типичный, атипичный (афебрильный, акатаральный, молниеносный) По тяжести: легкий, среднетяжелый, тяжелый и очень тяжелый По наличию осложнений: осложненный, неосложненный Стадии: • Инкубационный период: 1 -2 дня • Клинические проявления: 3 -7 дней • Реконвалесценция: 7 -10 дней
 Грипп А: Интоксикация (лихорадка, озноб, головная боль, мышечные и суставные боли) Катар ВДП (сухой кашель, боли за грудиной, ринит, риноррея) Геморрагический синдром Нейротоксикоз Грипп В: Протекает легче, чем грипп А, но может сопровождаться конъюктивитом, глазной болью и фотофобией Грипп С: Чаще протекает легко
Грипп А: Интоксикация (лихорадка, озноб, головная боль, мышечные и суставные боли) Катар ВДП (сухой кашель, боли за грудиной, ринит, риноррея) Геморрагический синдром Нейротоксикоз Грипп В: Протекает легче, чем грипп А, но может сопровождаться конъюктивитом, глазной болью и фотофобией Грипп С: Чаще протекает легко
 Лабораторная диагностика • Исследуемый материал: смыв из носоглотки, мазок из полости носа, мокрота, сыворотка крови. • Экспресс-диагностика: РИФ, ИФА, ПЦР
Лабораторная диагностика • Исследуемый материал: смыв из носоглотки, мазок из полости носа, мокрота, сыворотка крови. • Экспресс-диагностика: РИФ, ИФА, ПЦР
 Вирусологический метод • Накопление: куриный эмбрион, культуры клеток ( клетки почек обезьян, собак, человека, телят) • Индикация: РГАдс, РГА (через 3 -4 дня) • Идентификация: РТГА со специфическими противогриппозными диагностическими сыворотками
Вирусологический метод • Накопление: куриный эмбрион, культуры клеток ( клетки почек обезьян, собак, человека, телят) • Индикация: РГАдс, РГА (через 3 -4 дня) • Идентификация: РТГА со специфическими противогриппозными диагностическими сыворотками
 Серологический метод: РСК, РТГА с гриппозными антигенами исследуем парные сыворотки, взятые у больных в острый период болезни и в период реконвалесценции
Серологический метод: РСК, РТГА с гриппозными антигенами исследуем парные сыворотки, взятые у больных в острый период болезни и в период реконвалесценции
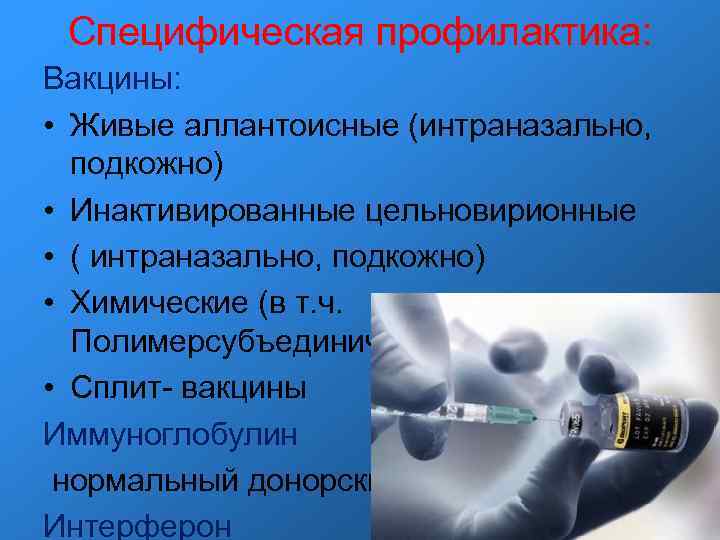 Специфическая профилактика: Вакцины: • Живые аллантоисные (интраназально, подкожно) • Инактивированные цельновирионные • ( интраназально, подкожно) • Химические (в т. ч. Полимерсубъединичная) • Сплит- вакцины Иммуноглобулин нормальный донорский Интерферон
Специфическая профилактика: Вакцины: • Живые аллантоисные (интраназально, подкожно) • Инактивированные цельновирионные • ( интраназально, подкожно) • Химические (в т. ч. Полимерсубъединичная) • Сплит- вакцины Иммуноглобулин нормальный донорский Интерферон
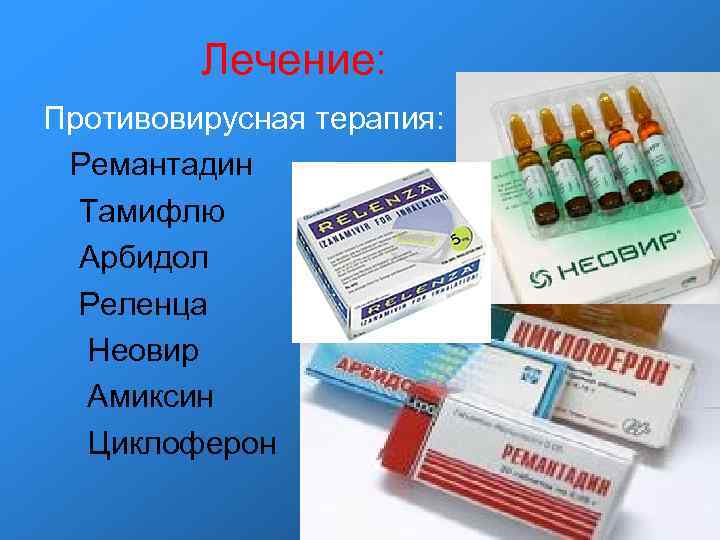 Лечение: Противовирусная терапия: Ремантадин Тамифлю Арбидол Реленца Неовир Амиксин Циклоферон
Лечение: Противовирусная терапия: Ремантадин Тамифлю Арбидол Реленца Неовир Амиксин Циклоферон
 Симптоматическая и патогенетическая терапия: • Жаропонижающие средства (аспирин, колдрекс) • Анальгетики (панадол, темпалгин, седалгин, парацетамол) • Комплекс витаминов (ревит, гексавит, ундевит) • При рините : нафтизин, галазолин • Бронходилататоры
Симптоматическая и патогенетическая терапия: • Жаропонижающие средства (аспирин, колдрекс) • Анальгетики (панадол, темпалгин, седалгин, парацетамол) • Комплекс витаминов (ревит, гексавит, ундевит) • При рините : нафтизин, галазолин • Бронходилататоры
 Вирусы парагриппа
Вирусы парагриппа
 Классификация Царство: Вирусы Отряд: Mononegavirales Семейство: Paramyxoviridae Подсемейство: Paramyxovirinae род Morbillivirus вирус кори, вирус чумки собак род Respirovirus вирус парагриппа человека серотипов 1, 3 род Rubulavirus вирус парагриппа человека серотипов 2 и 4, паротита подсемейство Pneumovirinae род Pneumovirus — респираторный синцитиальный вирус род Metapneumovirus неклассифицированные вирусы
Классификация Царство: Вирусы Отряд: Mononegavirales Семейство: Paramyxoviridae Подсемейство: Paramyxovirinae род Morbillivirus вирус кори, вирус чумки собак род Respirovirus вирус парагриппа человека серотипов 1, 3 род Rubulavirus вирус парагриппа человека серотипов 2 и 4, паротита подсемейство Pneumovirinae род Pneumovirus — респираторный синцитиальный вирус род Metapneumovirus неклассифицированные вирусы
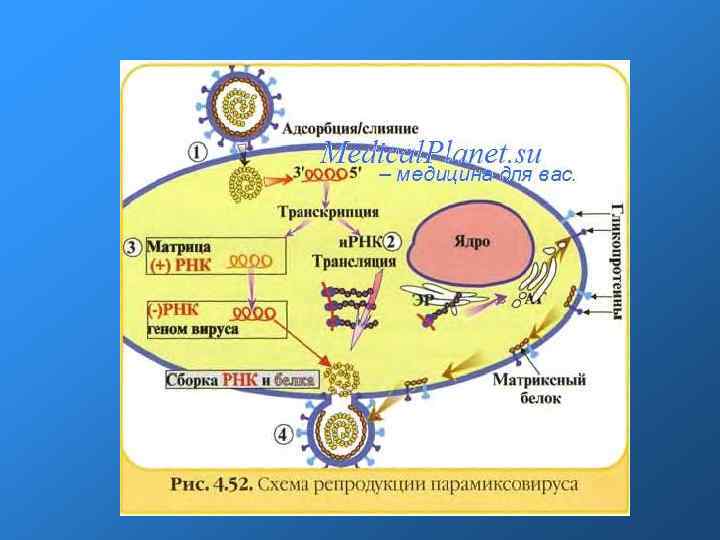
 Строение вириона Вирион имеют сферическую форму, диаметр 150— 200 нм. Содержит негативный РНК геном в нуклеокапсиде и окружен оболочкой с гликопротеиновыми шипами F и HN Проникновение в клетку происходит слиянием оболочки с плазмолеммой. Репродукция и сборка вириона происходит в цитоплазме. Выход почкованием.
Строение вириона Вирион имеют сферическую форму, диаметр 150— 200 нм. Содержит негативный РНК геном в нуклеокапсиде и окружен оболочкой с гликопротеиновыми шипами F и HN Проникновение в клетку происходит слиянием оболочки с плазмолеммой. Репродукция и сборка вириона происходит в цитоплазме. Выход почкованием.
 Эпидемиология парагриппа Источник инфекции – больные и вирусоносители. Путь передачи – воздушно-капельный. Восприимчивый коллектив-любой человек Вирусы парагриппа — очень распространенные возбудители ОРЗ. У взрослых эти заболевания протекают легче. При этом ВПГЧ чаще поражает клетки гортани, поэтому заболевание протекает с явлениями ларингита (сухой болезненный «лающий кашель» , охрипший голос).
Эпидемиология парагриппа Источник инфекции – больные и вирусоносители. Путь передачи – воздушно-капельный. Восприимчивый коллектив-любой человек Вирусы парагриппа — очень распространенные возбудители ОРЗ. У взрослых эти заболевания протекают легче. При этом ВПГЧ чаще поражает клетки гортани, поэтому заболевание протекает с явлениями ларингита (сухой болезненный «лающий кашель» , охрипший голос).
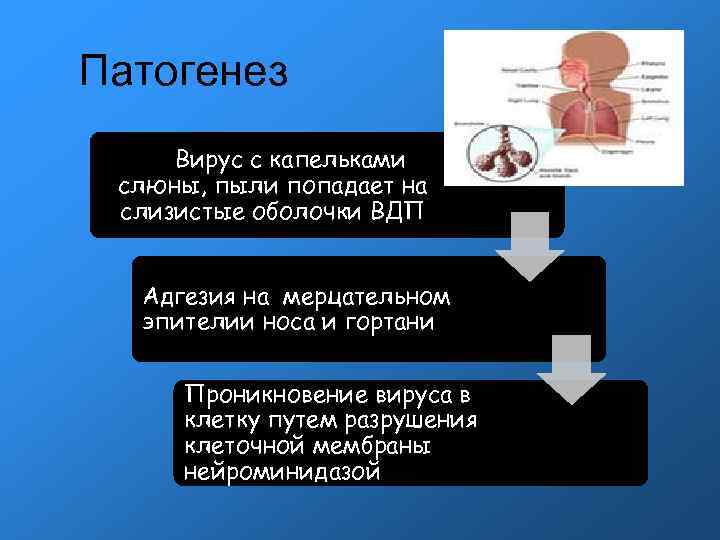 Патогенез Вирус с капельками слюны, пыли попадает на слизистые оболочки ВДП Адгезия на мерцательном эпителии носа и гортани Проникновение вируса в клетку путем разрушения клеточной мембраны нейроминидазой
Патогенез Вирус с капельками слюны, пыли попадает на слизистые оболочки ВДП Адгезия на мерцательном эпителии носа и гортани Проникновение вируса в клетку путем разрушения клеточной мембраны нейроминидазой
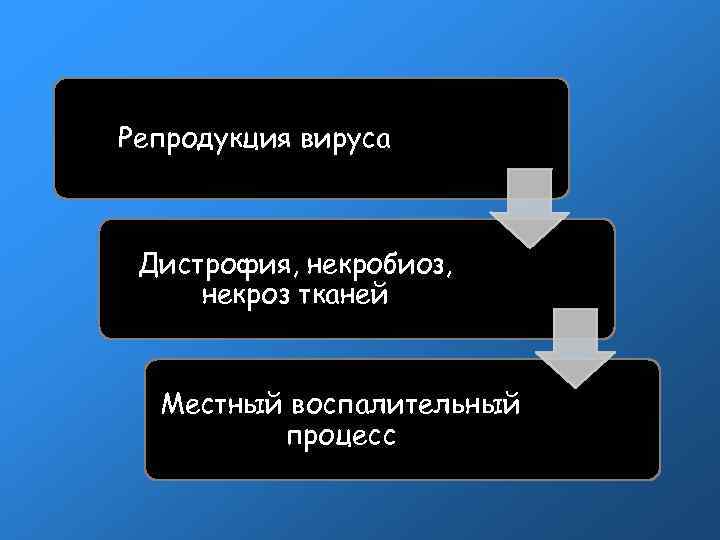 Репродукция вируса Дистрофия, некробиоз, некроз тканей Местный воспалительный процесс
Репродукция вируса Дистрофия, некробиоз, некроз тканей Местный воспалительный процесс
 Накопление слизистого экссудата отек
Накопление слизистого экссудата отек
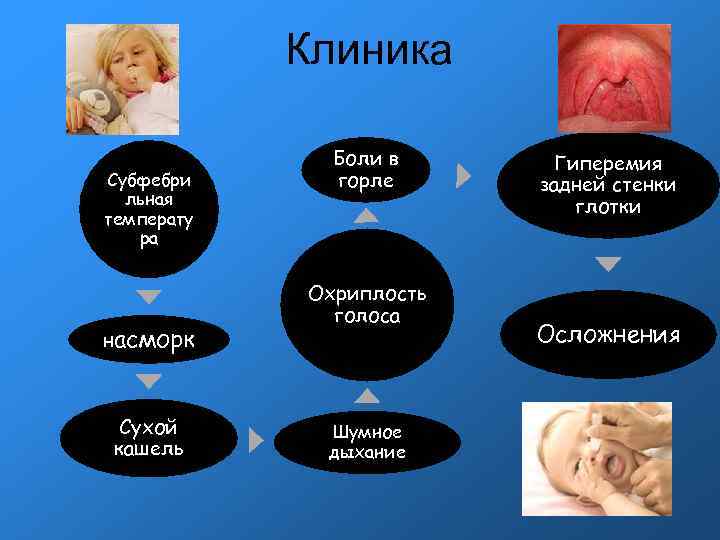 Клиника Субфебри льная температу ра насморк Сухой кашель Боли в горле Охриплость голоса Шумное дыхание Гиперемия задней стенки глотки Осложнения
Клиника Субфебри льная температу ра насморк Сухой кашель Боли в горле Охриплость голоса Шумное дыхание Гиперемия задней стенки глотки Осложнения
 Особенности течения заболевания у детей Заболевания, вызываемые ВПГЧ, протекают более тяжело, у детей чаще развивается интоксикация. Особенно у детей первого года жизни. ВПГЧ-3 является виновником 60— 70 % заболеваний нижних отделов дыхательных путей (бронхиолиты, пневмонии) у детей первых полутора лет жизни. Для заболеваний, вызываемых вирусами парагриппа 1 -го и 2 -го типов, характерен симптом ложного крупа. Осложнения – пневмония.
Особенности течения заболевания у детей Заболевания, вызываемые ВПГЧ, протекают более тяжело, у детей чаще развивается интоксикация. Особенно у детей первого года жизни. ВПГЧ-3 является виновником 60— 70 % заболеваний нижних отделов дыхательных путей (бронхиолиты, пневмонии) у детей первых полутора лет жизни. Для заболеваний, вызываемых вирусами парагриппа 1 -го и 2 -го типов, характерен симптом ложного крупа. Осложнения – пневмония.
 Лабораторная диагностика Исследуемый материал - глоточный смыв, мазок с задней стенки глотки, сыворотка крови. 1. Экспресс – диагностика – РИФ, реже риноцитоскопия при окраске по Романовскому. 2. Вирусологический метод выделение вируса в культурах клеток обезьян «МК 2» или эмбриона человека ЦПД не выявляется индикация – реакция гемадсорбции.
Лабораторная диагностика Исследуемый материал - глоточный смыв, мазок с задней стенки глотки, сыворотка крови. 1. Экспресс – диагностика – РИФ, реже риноцитоскопия при окраске по Романовскому. 2. Вирусологический метод выделение вируса в культурах клеток обезьян «МК 2» или эмбриона человека ЦПД не выявляется индикация – реакция гемадсорбции.
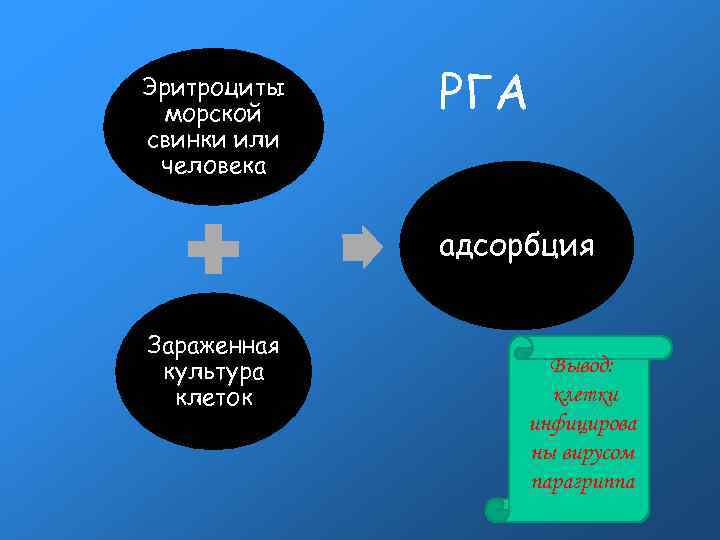 Эритроциты морской свинки или человека РГА адсорбция Зараженная культура клеток Вывод: клетки инфицирова ны вирусом парагриппа
Эритроциты морской свинки или человека РГА адсорбция Зараженная культура клеток Вывод: клетки инфицирова ны вирусом парагриппа
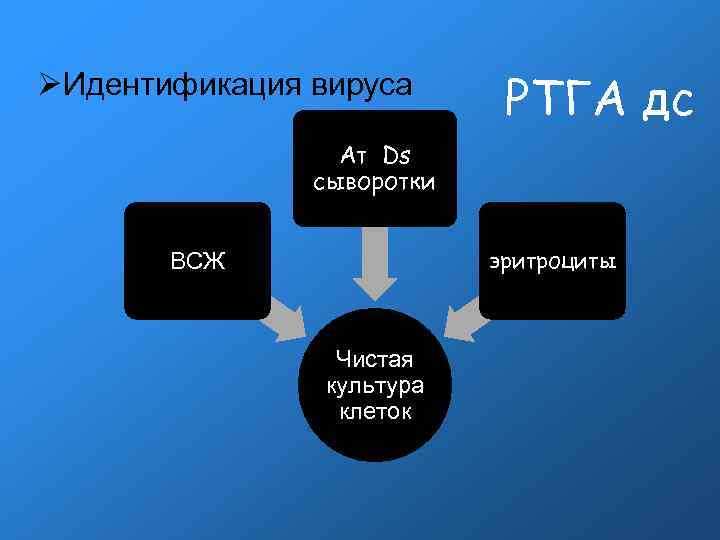 Идентификация вируса РТГА дс Ат Ds сыворотки эритроциты ВСЖ Чистая культура клеток
Идентификация вируса РТГА дс Ат Ds сыворотки эритроциты ВСЖ Чистая культура клеток
 Учет РТГАдс Vi + ат Ds сыворотки Vi + ат Ds сыворотки Адсорбции нет Адсорбция есть Реакция + Реакция -
Учет РТГАдс Vi + ат Ds сыворотки Vi + ат Ds сыворотки Адсорбции нет Адсорбция есть Реакция + Реакция -
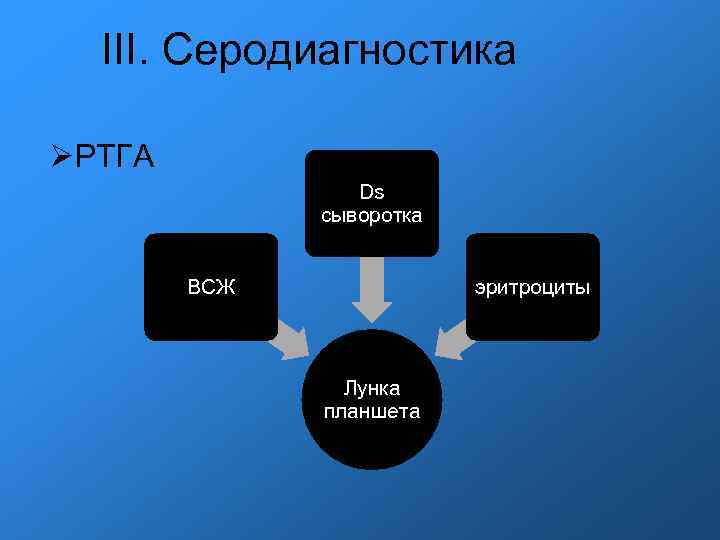 III. Серодиагностика РТГА Ds сыворотка ВСЖ эритроциты Лунка планшета
III. Серодиагностика РТГА Ds сыворотка ВСЖ эритроциты Лунка планшета
 Учет РТГА Ат +гемагглютинины вируса Ат + гемагглютинины Агглютинации + Агглютинация + Реакция +(пуговка) Реакция – (зонтик)
Учет РТГА Ат +гемагглютинины вируса Ат + гемагглютинины Агглютинации + Агглютинация + Реакция +(пуговка) Реакция – (зонтик)
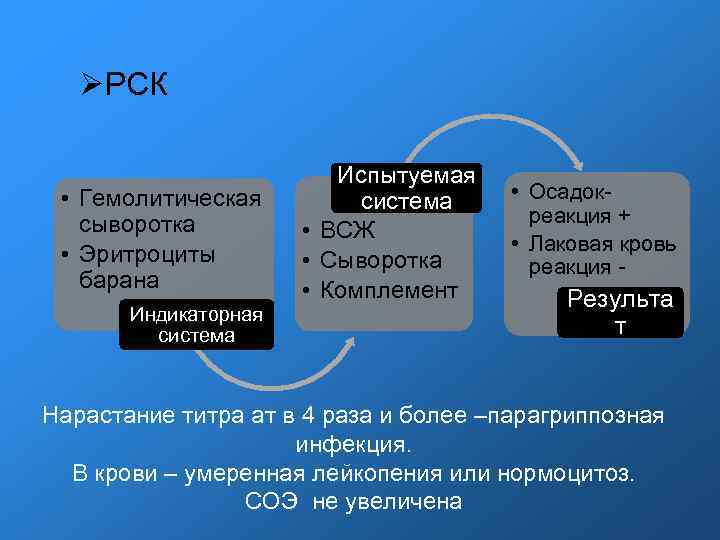 РСК • Гемолитическая сыворотка • Эритроциты барана Индикаторная система Испытуемая система • ВСЖ • Сыворотка • Комплемент • Осадокреакция + • Лаковая кровь реакция - Результа т Нарастание титра ат в 4 раза и более –парагриппозная инфекция. В крови – умеренная лейкопения или нормоцитоз. СОЭ не увеличена
РСК • Гемолитическая сыворотка • Эритроциты барана Индикаторная система Испытуемая система • ВСЖ • Сыворотка • Комплемент • Осадокреакция + • Лаковая кровь реакция - Результа т Нарастание титра ат в 4 раза и более –парагриппозная инфекция. В крови – умеренная лейкопения или нормоцитоз. СОЭ не увеличена
 Специфической профилактики и лечения нет
Специфической профилактики и лечения нет
 Выполнили: студентки 349 гр Клюнк О. А. Колебина Е. Д.
Выполнили: студентки 349 гр Клюнк О. А. Колебина Е. Д.
 Надцарство: Вирусы (неклеточные) Царство: Вирусы Группа: (-)ss. RNA Семейство: Paramyxoviridae Подсемейство: Paramyxovirinae Род: Morbillivirus Вид: Measles virus
Надцарство: Вирусы (неклеточные) Царство: Вирусы Группа: (-)ss. RNA Семейство: Paramyxoviridae Подсемейство: Paramyxovirinae Род: Morbillivirus Вид: Measles virus
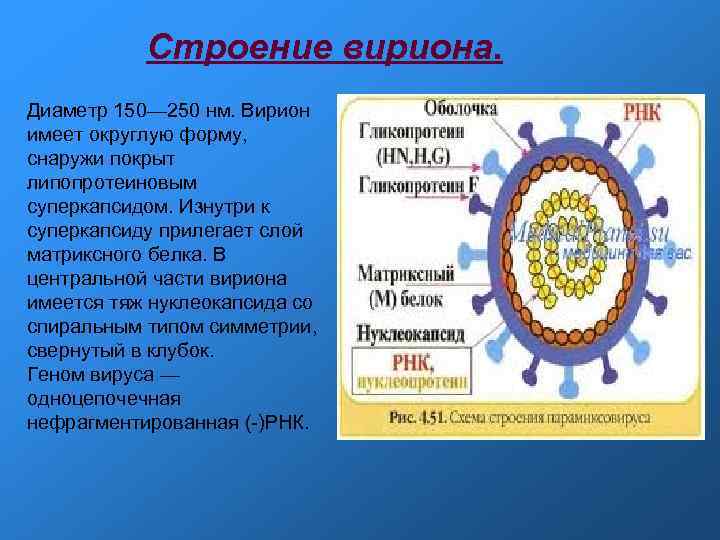 Строение вириона. Диаметр 150— 250 нм. Вирион имеет округлую форму, снаружи покрыт липопротеиновым суперкапсидом. Изнутри к суперкапсиду прилегает слой матриксного белка. В центральной части вириона имеется тяж нуклеокапсида со спиральным типом симметрии, свернутый в клубок. Геном вируса — одноцепочечная нефрагментированная (-)РНК.
Строение вириона. Диаметр 150— 250 нм. Вирион имеет округлую форму, снаружи покрыт липопротеиновым суперкапсидом. Изнутри к суперкапсиду прилегает слой матриксного белка. В центральной части вириона имеется тяж нуклеокапсида со спиральным типом симметрии, свернутый в клубок. Геном вируса — одноцепочечная нефрагментированная (-)РНК.
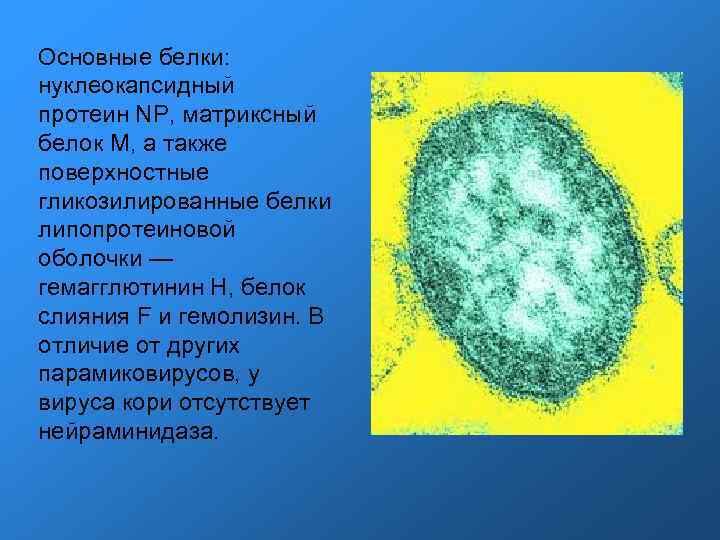 Основные белки: нуклеокапсидный протеин NP, матриксный белок M, а также поверхностные гликозилированные белки липопротеиновой оболочки — гемагглютинин H, белок слияния F и гемолизин. В отличие от других парамиковирусов, у вируса кори отсутствует нейраминидаза.
Основные белки: нуклеокапсидный протеин NP, матриксный белок M, а также поверхностные гликозилированные белки липопротеиновой оболочки — гемагглютинин H, белок слияния F и гемолизин. В отличие от других парамиковирусов, у вируса кори отсутствует нейраминидаза.
 Эпидемиология заболевания Источник заболевания: только больной человек, который выделяет вирус кори во внешнюю среду с последних 2 дней инкубационного периода до 4 -го дня после высыпания. Пути передачи: воздушно-капельный Восприимчивый коллектив: Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. Наблюдаются вспышки кори и среди вакцинированных (67 -70% всех вспышек). Большое число заболевших отмечается среди более старших возрастных групп (дети школьного возраста, подростки, военнослужащие, студенты и пр. ). Это связано со значительным снижением иммунитета через 10 -15 лет после иммунизации. Высока заболеваемость в странах Африки, корь здесь протекает особенно тяжело.
Эпидемиология заболевания Источник заболевания: только больной человек, который выделяет вирус кори во внешнюю среду с последних 2 дней инкубационного периода до 4 -го дня после высыпания. Пути передачи: воздушно-капельный Восприимчивый коллектив: Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. Наблюдаются вспышки кори и среди вакцинированных (67 -70% всех вспышек). Большое число заболевших отмечается среди более старших возрастных групп (дети школьного возраста, подростки, военнослужащие, студенты и пр. ). Это связано со значительным снижением иммунитета через 10 -15 лет после иммунизации. Высока заболеваемость в странах Африки, корь здесь протекает особенно тяжело.
 Патогенез. Воротами инфекции служит слизистая оболочка верхних дыхательных путей. В. размножается в эпителии респираторного тракта, а также в других эпителиальных клетках. Инкубационный период 9 -11 дней. Возбудитель гематогенно разносится по всему организму, фиксируется в органах ретикулоэндотелиальной системы, где размножается и накапливается. В конце инкубационного периода наблюдается 2 волна вирусемии. С 3 -го дня высыпания вирусемия резко снижается, а с 4 -го дня вирус обычно не обнаруживается. С этого времени в крови начинают обнаруживаться вируснейтрализующие антитела. При кори развивается специфическая аллергическая перестройка организма, сохраняющаяся длительное время. У привитых со временем резко снижаются титры антител к вирусу кори, тогда как аллергизация сохраняется длительно. Это обусловливает атипичное течение кори у привитых, заболевших спустя 57 лет после прививки.
Патогенез. Воротами инфекции служит слизистая оболочка верхних дыхательных путей. В. размножается в эпителии респираторного тракта, а также в других эпителиальных клетках. Инкубационный период 9 -11 дней. Возбудитель гематогенно разносится по всему организму, фиксируется в органах ретикулоэндотелиальной системы, где размножается и накапливается. В конце инкубационного периода наблюдается 2 волна вирусемии. С 3 -го дня высыпания вирусемия резко снижается, а с 4 -го дня вирус обычно не обнаруживается. С этого времени в крови начинают обнаруживаться вируснейтрализующие антитела. При кори развивается специфическая аллергическая перестройка организма, сохраняющаяся длительное время. У привитых со временем резко снижаются титры антител к вирусу кори, тогда как аллергизация сохраняется длительно. Это обусловливает атипичное течение кори у привитых, заболевших спустя 57 лет после прививки.
 Возбудитель обладает выраженной эпителиотропностью и поражает кожные покровы, коньюктивы, слизистые оболочки респираторного тракта и ротовой полости (пятна Бельского. Филатова-Коплика). Вирус можно обнаружить также в слизистой оболочке трахеи, бронхов, иногда в моче. В отдельных случаях вирус может заноситься в головной мозг, обусловливая развитие специфического коревого энцефалита. В гиперплазированных лимфоидных тканях, в частности в лимфатических узлах, миндалинах, селезенке, вилочковой железе, можно обнаружить гигантские ретикулоэндотелиоциты (клетки Уортина. Финкельдея). Во многих лейкоцитах выявляются разрушенные хромосомы. Эпителий дыхательных путей может некротизироваться, что способствует наслоению вторичной бактериальной инфекции.
Возбудитель обладает выраженной эпителиотропностью и поражает кожные покровы, коньюктивы, слизистые оболочки респираторного тракта и ротовой полости (пятна Бельского. Филатова-Коплика). Вирус можно обнаружить также в слизистой оболочке трахеи, бронхов, иногда в моче. В отдельных случаях вирус может заноситься в головной мозг, обусловливая развитие специфического коревого энцефалита. В гиперплазированных лимфоидных тканях, в частности в лимфатических узлах, миндалинах, селезенке, вилочковой железе, можно обнаружить гигантские ретикулоэндотелиоциты (клетки Уортина. Финкельдея). Во многих лейкоцитах выявляются разрушенные хромосомы. Эпителий дыхательных путей может некротизироваться, что способствует наслоению вторичной бактериальной инфекции.
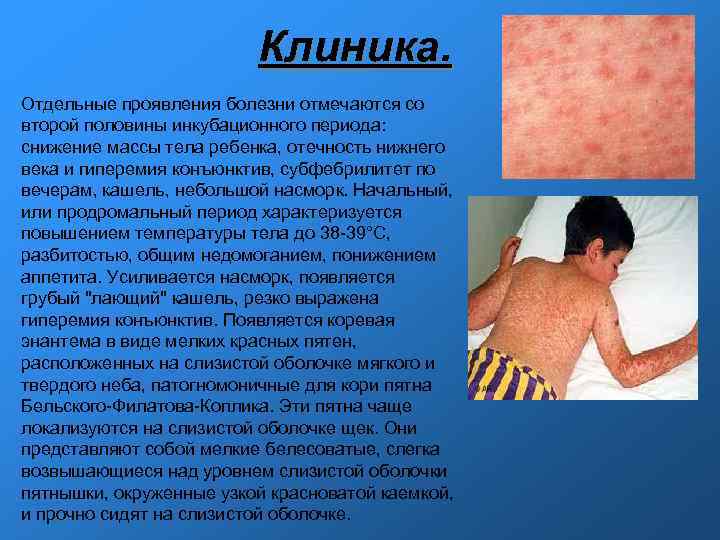 Клиника. Отдельные проявления болезни отмечаются со второй половины инкубационного периода: снижение массы тела ребенка, отечность нижнего века и гиперемия конъюнктив, субфебрилитет по вечерам, кашель, небольшой насморк. Начальный, или продромальный период характеризуется повышением температуры тела до 38 -39°С, разбитостью, общим недомоганием, понижением аппетита. Усиливается насморк, появляется грубый "лающий" кашель, резко выражена гиперемия конъюнктив. Появляется коревая энантема в виде мелких красных пятен, расположенных на слизистой оболочке мягкого и твердого неба, патогномоничные для кори пятна Бельского-Филатова-Коплика. Эти пятна чаще локализуются на слизистой оболочке щек. Они представляют собой мелкие белесоватые, слегка возвышающиеся над уровнем слизистой оболочки пятнышки, окруженные узкой красноватой каемкой, и прочно сидят на слизистой оболочке.
Клиника. Отдельные проявления болезни отмечаются со второй половины инкубационного периода: снижение массы тела ребенка, отечность нижнего века и гиперемия конъюнктив, субфебрилитет по вечерам, кашель, небольшой насморк. Начальный, или продромальный период характеризуется повышением температуры тела до 38 -39°С, разбитостью, общим недомоганием, понижением аппетита. Усиливается насморк, появляется грубый "лающий" кашель, резко выражена гиперемия конъюнктив. Появляется коревая энантема в виде мелких красных пятен, расположенных на слизистой оболочке мягкого и твердого неба, патогномоничные для кори пятна Бельского-Филатова-Коплика. Эти пятна чаще локализуются на слизистой оболочке щек. Они представляют собой мелкие белесоватые, слегка возвышающиеся над уровнем слизистой оболочки пятнышки, окруженные узкой красноватой каемкой, и прочно сидят на слизистой оболочке.
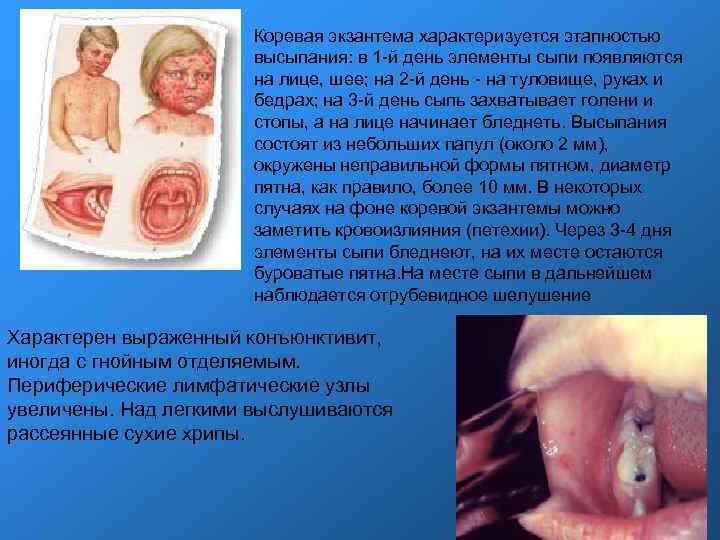 Коревая экзантема характеризуется этапностью высыпания: в 1 -й день элементы сыпи появляются на лице, шее; на 2 -й день - на туловище, руках и бедрах; на 3 -й день сыпь захватывает голени и стопы, а на лице начинает бледнеть. Высыпания состоят из небольших папул (около 2 мм), окружены неправильной формы пятном, диаметр пятна, как правило, более 10 мм. В некоторых случаях на фоне коревой экзантемы можно заметить кровоизлияния (петехии). Через 3 -4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение Характерен выраженный конъюнктивит, иногда с гнойным отделяемым. Периферические лимфатические узлы увеличены. Над легкими выслушиваются рассеянные сухие хрипы.
Коревая экзантема характеризуется этапностью высыпания: в 1 -й день элементы сыпи появляются на лице, шее; на 2 -й день - на туловище, руках и бедрах; на 3 -й день сыпь захватывает голени и стопы, а на лице начинает бледнеть. Высыпания состоят из небольших папул (около 2 мм), окружены неправильной формы пятном, диаметр пятна, как правило, более 10 мм. В некоторых случаях на фоне коревой экзантемы можно заметить кровоизлияния (петехии). Через 3 -4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение Характерен выраженный конъюнктивит, иногда с гнойным отделяемым. Периферические лимфатические узлы увеличены. Над легкими выслушиваются рассеянные сухие хрипы.
 Лабораторная диагностика Исследуемый материал: Смыв из носоглотки Моча Сыворотка крови 1. Экспресс-диагностика Реакция прямой иммунофлюоресценции. Реже применяется цитоскопия при окраске по Романовскому, при которой обнаруживают многоядерные симпласты.
Лабораторная диагностика Исследуемый материал: Смыв из носоглотки Моча Сыворотка крови 1. Экспресс-диагностика Реакция прямой иммунофлюоресценции. Реже применяется цитоскопия при окраске по Романовскому, при которой обнаруживают многоядерные симпласты.
 2. Вирусологический метод. Выделение вируса осуществляют в культурах фибробластах японских перепелок, культурах He. La, Hep 2, A-1, почек обезьян. Индикацию осуществляют по цитопатическому действию вируса- образование гигантских многоядерных клеток. Идентификация осуществляется с помощью иммунных сывороток в РТГАдс.
2. Вирусологический метод. Выделение вируса осуществляют в культурах фибробластах японских перепелок, культурах He. La, Hep 2, A-1, почек обезьян. Индикацию осуществляют по цитопатическому действию вируса- образование гигантских многоядерных клеток. Идентификация осуществляется с помощью иммунных сывороток в РТГАдс.
 3. Серодиагностика(основной метод) Исследование сыворотки крови больного на наличие противовирусных антител в РТГА, РСК и РПГА.
3. Серодиагностика(основной метод) Исследование сыворотки крови больного на наличие противовирусных антител в РТГА, РСК и РПГА.
 Специфическая профилактика. Осуществляется путем иммунизации детей в возрасте от 3 месяцев до 1 года живой ослабленной вакциной(вакцинный штамм Ленинград-16, культивируемый на клетках почек морских свинок или фибробластах японских перепелок). Плановая ревакцинация проводится в 9 лет. Кроме того, как средство экстренной профилактики применим иммуноглобулин нормальной донорской(противокоревой). Спецефического лечения нет.
Специфическая профилактика. Осуществляется путем иммунизации детей в возрасте от 3 месяцев до 1 года живой ослабленной вакциной(вакцинный штамм Ленинград-16, культивируемый на клетках почек морских свинок или фибробластах японских перепелок). Плановая ревакцинация проводится в 9 лет. Кроме того, как средство экстренной профилактики применим иммуноглобулин нормальной донорской(противокоревой). Спецефического лечения нет.
 Выполнили: студентки 349 гр Клюнк О. А. Колебина Е. Д.
Выполнили: студентки 349 гр Клюнк О. А. Колебина Е. Д.
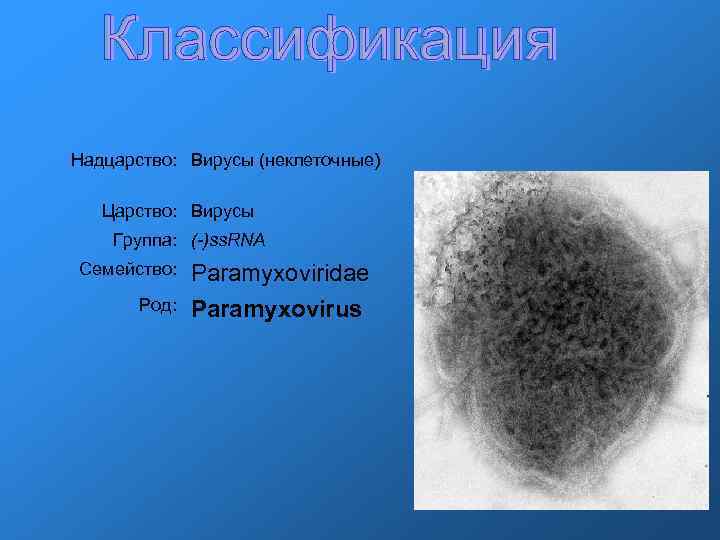 Надцарство: Вирусы (неклеточные) Царство: Вирусы Группа: (-)ss. RNA Семейство: Род: Paramyxoviridae Paramyxovirus
Надцарство: Вирусы (неклеточные) Царство: Вирусы Группа: (-)ss. RNA Семейство: Род: Paramyxoviridae Paramyxovirus
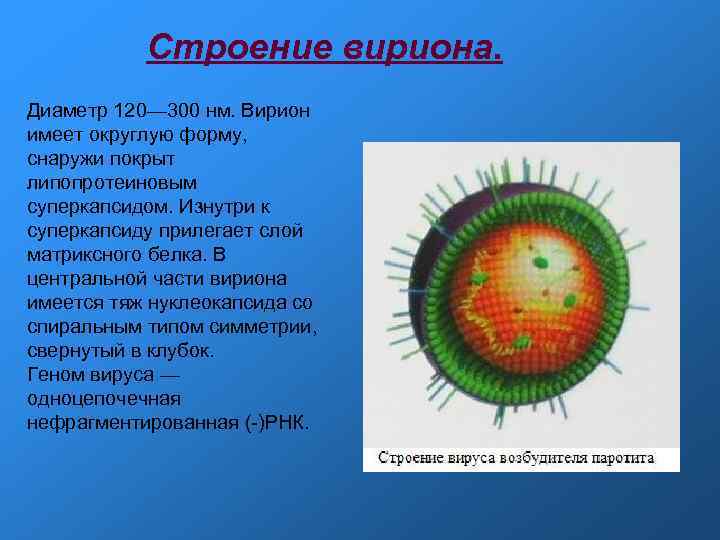 Строение вириона. Диаметр 120— 300 нм. Вирион имеет округлую форму, снаружи покрыт липопротеиновым суперкапсидом. Изнутри к суперкапсиду прилегает слой матриксного белка. В центральной части вириона имеется тяж нуклеокапсида со спиральным типом симметрии, свернутый в клубок. Геном вируса — одноцепочечная нефрагментированная (-)РНК.
Строение вириона. Диаметр 120— 300 нм. Вирион имеет округлую форму, снаружи покрыт липопротеиновым суперкапсидом. Изнутри к суперкапсиду прилегает слой матриксного белка. В центральной части вириона имеется тяж нуклеокапсида со спиральным типом симметрии, свернутый в клубок. Геном вируса — одноцепочечная нефрагментированная (-)РНК.
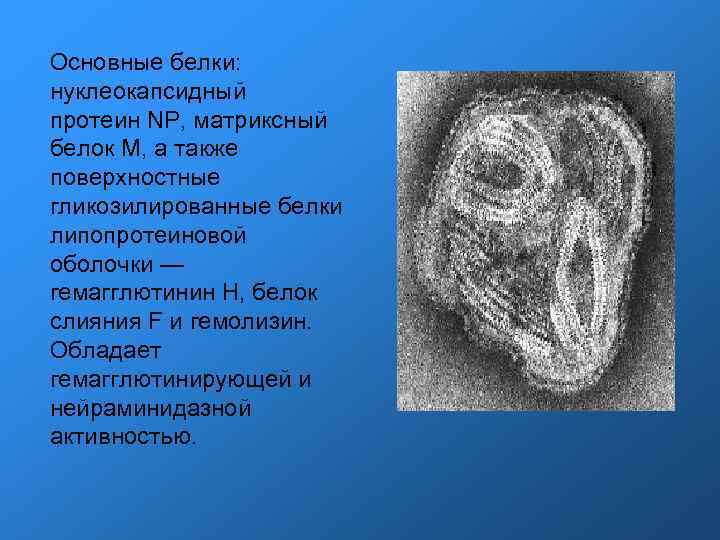 Основные белки: нуклеокапсидный протеин NP, матриксный белок M, а также поверхностные гликозилированные белки липопротеиновой оболочки — гемагглютинин H, белок слияния F и гемолизин. Обладает гемагглютинирующей и нейраминидазной активностью.
Основные белки: нуклеокапсидный протеин NP, матриксный белок M, а также поверхностные гликозилированные белки липопротеиновой оболочки — гемагглютинин H, белок слияния F и гемолизин. Обладает гемагглютинирующей и нейраминидазной активностью.
 Эпидемиология заболевания Источник: Источником инфекции является только человек (больные манифестными и инаппарантными формами паротита). Больной становится заразным за 1 -2 дня до появления клинических симптомов и в первые 5 дней болезни. После исчезновения симптомов болезни пациент незаразен Пути передачи: Воздушно-капельный и контактно-бытовой Восприимчивый коллектив: Дети от 5 до 15 лет и взрослые в закрытых коллективах
Эпидемиология заболевания Источник: Источником инфекции является только человек (больные манифестными и инаппарантными формами паротита). Больной становится заразным за 1 -2 дня до появления клинических симптомов и в первые 5 дней болезни. После исчезновения симптомов болезни пациент незаразен Пути передачи: Воздушно-капельный и контактно-бытовой Восприимчивый коллектив: Дети от 5 до 15 лет и взрослые в закрытых коллективах
 Патогенез. Эпителий слизистых оболочек носоглотки и полости рта, половым путем По стеновому протоку вирус проникает в околоушную слюнную железу Лимфогенным путём вирус может попадать в кровеносное русло Способен поражать внутренние органы — яички, яичники, поджелудочную и щитовидную железы, почки, головной мозг.
Патогенез. Эпителий слизистых оболочек носоглотки и полости рта, половым путем По стеновому протоку вирус проникает в околоушную слюнную железу Лимфогенным путём вирус может попадать в кровеносное русло Способен поражать внутренние органы — яички, яичники, поджелудочную и щитовидную железы, почки, головной мозг.
 Клиника. Инкубационный период от 11 до 23 дней (чаще 13 -19 дней). У некоторых за 1 -2 дня продромальные явления (разбитость, недомогания, боли в мышцах, головные боли, познабливания, нарушения сна и аппетита). С развитием воспалительных изменений слюнной железы интоксикации становятся более выраженными, отмечаются признаки поражения слюнных желез: сухость во рту, боли в области уха, усиливающиеся при жевании, разговоре. [править] Классификация А. Манифестные формы: Неосложнённые: поражение только слюнных желёз, одной или нескольких. Осложнённые: поражение слюнных желёз и других органов (менингит, менингоэнцефалит, панкреатит, орхит, мастит, миокардит, артриты, Нефрит). По тяжести течения: легкие (в том числе стертые и атипичные); среднетяжёлые; тяжелые.
Клиника. Инкубационный период от 11 до 23 дней (чаще 13 -19 дней). У некоторых за 1 -2 дня продромальные явления (разбитость, недомогания, боли в мышцах, головные боли, познабливания, нарушения сна и аппетита). С развитием воспалительных изменений слюнной железы интоксикации становятся более выраженными, отмечаются признаки поражения слюнных желез: сухость во рту, боли в области уха, усиливающиеся при жевании, разговоре. [править] Классификация А. Манифестные формы: Неосложнённые: поражение только слюнных желёз, одной или нескольких. Осложнённые: поражение слюнных желёз и других органов (менингит, менингоэнцефалит, панкреатит, орхит, мастит, миокардит, артриты, Нефрит). По тяжести течения: легкие (в том числе стертые и атипичные); среднетяжёлые; тяжелые.
 «Хомячок с орехом за щекой»
«Хомячок с орехом за щекой»
 С развитием воспалительных изменений слюнной железы интоксикации становятся более выраженными, отмечаются признаки поражения слюнных желез: сухость во рту, боли в области уха, усиливающиеся при жевании, разговоре.
С развитием воспалительных изменений слюнной железы интоксикации становятся более выраженными, отмечаются признаки поражения слюнных желез: сухость во рту, боли в области уха, усиливающиеся при жевании, разговоре.
 Лабораторная диагностика Исследуемый материал: Слюна или спинномозговая жидкость, сыворотка крови 1. Вирусологический метод Выделение вируса осуществляют в 7 -0 дневных куриных эмбрионах или клеточных культурах. Материал вводят в амниотическую полость. Вирус обычно не вызывает видимых изменений в тканях экмбриона. Индикация в рекации гемагглютинации или РГФдс с эритроцитами морской свинки. Идентификация стандартной антисывороткой РТГА и РТГАдс.
Лабораторная диагностика Исследуемый материал: Слюна или спинномозговая жидкость, сыворотка крови 1. Вирусологический метод Выделение вируса осуществляют в 7 -0 дневных куриных эмбрионах или клеточных культурах. Материал вводят в амниотическую полость. Вирус обычно не вызывает видимых изменений в тканях экмбриона. Индикация в рекации гемагглютинации или РГФдс с эритроцитами морской свинки. Идентификация стандартной антисывороткой РТГА и РТГАдс.
 2. Серодиагностика Исследование парных проб сыворотки крови больного (интервал 10 -14 дней) на наличие противовирусных тел в РТГА. Нарастание титра антител во второй сыворотке в 4 и более раз указывает на парагриппозную инфекцию.
2. Серодиагностика Исследование парных проб сыворотки крови больного (интервал 10 -14 дней) на наличие противовирусных тел в РТГА. Нарастание титра антител во второй сыворотке в 4 и более раз указывает на парагриппозную инфекцию.
 Специфическая профилактика. Иммунизация проводится однократно на первом году жизни с помощью живой ослабленной вакцины, полученной из куриных эмбрионов. Вакцинация: от кори, краснухи и паротита. Специфического лечения нет
Специфическая профилактика. Иммунизация проводится однократно на первом году жизни с помощью живой ослабленной вакцины, полученной из куриных эмбрионов. Вакцинация: от кори, краснухи и паротита. Специфического лечения нет
 РЕСПИРАТОРНОСИНЦИТИАЛЬНЫЙ ВИРУС (РСВИРУС)
РЕСПИРАТОРНОСИНЦИТИАЛЬНЫЙ ВИРУС (РСВИРУС)
 РС-ВИРУС- вирус, вызывающий инфекции дыхательных путей
РС-ВИРУС- вирус, вызывающий инфекции дыхательных путей
 КЛАССИФИКАЦИЯ • • • ЦАРСТВО-Vira ПОДЦАРСТВО-РНК-вирус СЕМЕЙСТВО-Paramyxoviridae РОД-Metamyxovirus ВИД-Human respiratory syncytial virus
КЛАССИФИКАЦИЯ • • • ЦАРСТВО-Vira ПОДЦАРСТВО-РНК-вирус СЕМЕЙСТВО-Paramyxoviridae РОД-Metamyxovirus ВИД-Human respiratory syncytial virus
 СТРОЕНИЕ ВИРИОНА • Вирион сферической формы, диаметр его варьирует у отдельных частиц от 120 до 200 нм. Геном представлен однонитевой нефрагментированной негативной РНК-спиралевидной формы и имеет комплиментсвязывающий аитиген; она несет 10 генов, кодирующих 10 вирусспецифических белков, из которых 7 входят в состав вириона, а остальные являются неструктурными. RS-вирус отличается от других парамиксовирусов тем, что у него не обнаружены гемагглютинин и нейраминидаза, и он не обладает гемолитической активностью. • Белки G и F — гликопротеиды, которые входят в состав суперкапсида и образуют поверхностные шипы. • Белки N, Р и L (полимеразный комплекс, содержащий транскриптазу) входят в состав нуклеокапсида. • Белки М и К связаны с внутренней поверхностью суперкапсида вириона.
СТРОЕНИЕ ВИРИОНА • Вирион сферической формы, диаметр его варьирует у отдельных частиц от 120 до 200 нм. Геном представлен однонитевой нефрагментированной негативной РНК-спиралевидной формы и имеет комплиментсвязывающий аитиген; она несет 10 генов, кодирующих 10 вирусспецифических белков, из которых 7 входят в состав вириона, а остальные являются неструктурными. RS-вирус отличается от других парамиксовирусов тем, что у него не обнаружены гемагглютинин и нейраминидаза, и он не обладает гемолитической активностью. • Белки G и F — гликопротеиды, которые входят в состав суперкапсида и образуют поверхностные шипы. • Белки N, Р и L (полимеразный комплекс, содержащий транскриптазу) входят в состав нуклеокапсида. • Белки М и К связаны с внутренней поверхностью суперкапсида вириона.
 • Источник инфекции-человек (больной или носитель) • Пути передачи-воздушно-капельный • -при Эпидемиология непосредственном контакте через загрязненные руки или предметы и заносится пальцами на конъюнктиву и в переднюю часть носовых ходов • Восприимчивость наибольшая у детей первых двух лет жизни.
• Источник инфекции-человек (больной или носитель) • Пути передачи-воздушно-капельный • -при Эпидемиология непосредственном контакте через загрязненные руки или предметы и заносится пальцами на конъюнктиву и в переднюю часть носовых ходов • Восприимчивость наибольшая у детей первых двух лет жизни.
 ПАТОГЕНЕЗ 1 Входныеворота -слизистая оболочка верхних дыхательных путей. 2 Размножение вируса в цитоплазме эпителиальных клеток носоглотки. 3 Вирусемии продолжается не более 10 дней. 4 РСВ может распространяться от клетки к клетке без выхода во внеклеточную среду.
ПАТОГЕНЕЗ 1 Входныеворота -слизистая оболочка верхних дыхательных путей. 2 Размножение вируса в цитоплазме эпителиальных клеток носоглотки. 3 Вирусемии продолжается не более 10 дней. 4 РСВ может распространяться от клетки к клетке без выхода во внеклеточную среду.
 5 У детей младшего возраста вирус бронхогенно и (или) гематогенно распространяется в нижние отделы респираторного тракта. Наибольшая выраженность патологического процесса наблюдается в эпителии бронхов среднего и мелкого калибра, бронхиолах, альвеолах. В процессе пролиферации в них появляются многоклеточные сосочкообразные разрастания эпителия. Просветы бронхов и альвеол заполняются слущенным эпителием, воспалительным экссудатом, что приводит к нарушению бронхиальной проходимости. Развиваются типичные для РС -инфекции бронхиты и бронхиолиты с обструкцией дыхательных путей. В патогенезе заболевания большое значение имеет наслоение вторичной бактериальной микрофлоры. 6 Элиминация вируса из макроорганизма и клиническое выздоровление наступают вследствие образования вирусспецифических секреторных и сывороточных антител. У иммунокомпроментированных пациентов РС-инфекция может приобрести персистирующий характер.
5 У детей младшего возраста вирус бронхогенно и (или) гематогенно распространяется в нижние отделы респираторного тракта. Наибольшая выраженность патологического процесса наблюдается в эпителии бронхов среднего и мелкого калибра, бронхиолах, альвеолах. В процессе пролиферации в них появляются многоклеточные сосочкообразные разрастания эпителия. Просветы бронхов и альвеол заполняются слущенным эпителием, воспалительным экссудатом, что приводит к нарушению бронхиальной проходимости. Развиваются типичные для РС -инфекции бронхиты и бронхиолиты с обструкцией дыхательных путей. В патогенезе заболевания большое значение имеет наслоение вторичной бактериальной микрофлоры. 6 Элиминация вируса из макроорганизма и клиническое выздоровление наступают вследствие образования вирусспецифических секреторных и сывороточных антител. У иммунокомпроментированных пациентов РС-инфекция может приобрести персистирующий характер.
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ • Инкубационный период варьирует от нескольких дней до 1 нед. • В зависимости от преимущественного поражения тех или иных отделов дыхательной системы выделяют несколько клинических вариантов PC-инфекции: назофарингит, бронхит и бронхиолит, пневмонию. • У взрослых и детей старшего возраста обычно развивается назофарингит, клинически не отличимый от аналогичных состояний при других ОРВИ. На фоне субфебрильной температуры тела отмечают незначительные проявления общей интоксикации - познабливание, умеренную головную боль, слабость, несильную миалгию. У больных появляются заложенность носа с необильными серозными выделениями, чувство першения в носоглотке, чиханье, сухой кашель, слабую или умеренную гиперемию слизистой оболочки носовых ходов и задней стенки глотки, инъекцию сосудов склер, иногда увеличение шейных и подчелюстных лимфатических узлов.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ • Инкубационный период варьирует от нескольких дней до 1 нед. • В зависимости от преимущественного поражения тех или иных отделов дыхательной системы выделяют несколько клинических вариантов PC-инфекции: назофарингит, бронхит и бронхиолит, пневмонию. • У взрослых и детей старшего возраста обычно развивается назофарингит, клинически не отличимый от аналогичных состояний при других ОРВИ. На фоне субфебрильной температуры тела отмечают незначительные проявления общей интоксикации - познабливание, умеренную головную боль, слабость, несильную миалгию. У больных появляются заложенность носа с необильными серозными выделениями, чувство першения в носоглотке, чиханье, сухой кашель, слабую или умеренную гиперемию слизистой оболочки носовых ходов и задней стенки глотки, инъекцию сосудов склер, иногда увеличение шейных и подчелюстных лимфатических узлов.
 • Развитие патологических процессов в нижних отделах дыхательных путей более характерно для детей младшего возраста. С 3 -4 -го дня болезни состояние больного ухудшается. Нарастает температура тела, постепенно усиливается кашель - сначала сухой, а затем со слизистой мокротой. Чувство тяжести в груди, иногда возникает одышка экспираторного типа. Кашель могут сопровождать симптомы удушья. При осмотре больных можно отметить конъюнктивит, инъекцию склер, иногда цианоз губ. Слизистая оболочка носа, ротоглотки и задней стенки глотки умеренно гиперемирована, с небольшой зернистостью. В лёгких выслушивают жёсткое дыхание, большое количество сухих хрипов в различных отделах. Эта симптоматика соответствует картине острого бронхита.
• Развитие патологических процессов в нижних отделах дыхательных путей более характерно для детей младшего возраста. С 3 -4 -го дня болезни состояние больного ухудшается. Нарастает температура тела, постепенно усиливается кашель - сначала сухой, а затем со слизистой мокротой. Чувство тяжести в груди, иногда возникает одышка экспираторного типа. Кашель могут сопровождать симптомы удушья. При осмотре больных можно отметить конъюнктивит, инъекцию склер, иногда цианоз губ. Слизистая оболочка носа, ротоглотки и задней стенки глотки умеренно гиперемирована, с небольшой зернистостью. В лёгких выслушивают жёсткое дыхание, большое количество сухих хрипов в различных отделах. Эта симптоматика соответствует картине острого бронхита.
 • Пневмония может развиваться в первые дни PCинфекции даже при отсутствии выраженных признаков интоксикации и нормальной температуре тела. В этом случае пневмонию рассматривают как следствие репродукции респираторно-синцитиального вируса. Её отличает быстрое нарастание дыхательной недостаточности. В течение нескольких часов усиливаются общая слабость и одышка. Одышка может приобрести экспираторный характер (с удлинённым свистящим выдохом). • Кожные покровы становятся бледными, возникает цианоз губ и ногтевых фаланг. Нарастает тахикардия. • Развитие пневмонии в более поздние сроки PCинфекции может быть связано с активацией собственной бактериальной флоры; в этом случае её расценивают как осложнение. Пневмония чаще поражает нижние доли лёгких и по характеру может быть различной: интерстициальной, очаговой, сегментарной.
• Пневмония может развиваться в первые дни PCинфекции даже при отсутствии выраженных признаков интоксикации и нормальной температуре тела. В этом случае пневмонию рассматривают как следствие репродукции респираторно-синцитиального вируса. Её отличает быстрое нарастание дыхательной недостаточности. В течение нескольких часов усиливаются общая слабость и одышка. Одышка может приобрести экспираторный характер (с удлинённым свистящим выдохом). • Кожные покровы становятся бледными, возникает цианоз губ и ногтевых фаланг. Нарастает тахикардия. • Развитие пневмонии в более поздние сроки PCинфекции может быть связано с активацией собственной бактериальной флоры; в этом случае её расценивают как осложнение. Пневмония чаще поражает нижние доли лёгких и по характеру может быть различной: интерстициальной, очаговой, сегментарной.
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА • Исследуемый материал: смесь из носоглотки, сыворотка крови. 1. Экспресс-диагностика: • Реакция прямой иммунофлюоресценции: • Исслед. материал+люминесцирующая диагностическая сыворотка(содержит а/т к а/г вируса) • Если наблюдается свечение, то реакция «+» .
ЛАБОРАТОРНАЯ ДИАГНОСТИКА • Исследуемый материал: смесь из носоглотки, сыворотка крови. 1. Экспресс-диагностика: • Реакция прямой иммунофлюоресценции: • Исслед. материал+люминесцирующая диагностическая сыворотка(содержит а/т к а/г вируса) • Если наблюдается свечение, то реакция «+» .
 2. Вирусологический метод • Первый этап- накопление вируса: в культурах клеток почек обезьян «МК-2» , He. La, Hep-2 или почки эмбриона человека Второй этап-индикация вируса: Осуществляется по цитопатическому действию вируса-образование синцития. Третий этап-идентификация вируса: с помощью иммунных сывороток в РИФ, РН, РСК.
2. Вирусологический метод • Первый этап- накопление вируса: в культурах клеток почек обезьян «МК-2» , He. La, Hep-2 или почки эмбриона человека Второй этап-индикация вируса: Осуществляется по цитопатическому действию вируса-образование синцития. Третий этап-идентификация вируса: с помощью иммунных сывороток в РИФ, РН, РСК.
 3. Серодиагностика • Парные сыворотки, взятые с интервалом 10 -14 дней. Реакции РН, РСК, РПГА. • Диагностическим является нарастание титра а/т в 4 раза и более.
3. Серодиагностика • Парные сыворотки, взятые с интервалом 10 -14 дней. Реакции РН, РСК, РПГА. • Диагностическим является нарастание титра а/т в 4 раза и более.
 Средства специфической профилактики и лечения • Специфическая профилактика и лечение отсутствует. Назначают средства, уменьшающие ринорею. Показаны сосудосуживающие капли в нос, щелочные ингаляции, УВЧ на область носа, теплое питье. Лечение проводят дома.
Средства специфической профилактики и лечения • Специфическая профилактика и лечение отсутствует. Назначают средства, уменьшающие ринорею. Показаны сосудосуживающие капли в нос, щелочные ингаляции, УВЧ на область носа, теплое питье. Лечение проводят дома.
 Аденовирусы
Аденовирусы
 Классификация. Царство: Вирусы. Семейство: Аденовириде. Род: Аденовирус. Вид: Аденовирус человека.
Классификация. Царство: Вирусы. Семейство: Аденовириде. Род: Аденовирус. Вид: Аденовирус человека.
 Строение Вириона. А. имеют величину от 70 до 90 нм. Внутренняя структура вирусной частицы — вириона — состоит из наружной белковой мембраны и внутренних субъединиц величиной 7 нм (рис. 1 и 2). Число субъединиц, называемых капсомерами, у всех исследованных А. имеет постоянную величину и равно 252. Вирионы имеют кубическую структуру. А. содержат двунитчатую ДНК с мол. весом 20— 25 млн. дальтон, составляющую 12— 14% массы вириона с меньшим содержанием аденина и тимидина (43%), чем гуанина и цитозина (57%). В случае выраженной онкогенной активности (12 -й и 18 -й серотипы) соотношение гуанина к цитозину падает до 48— 49% против 50 — 60% у неонкогенных А. Белок составляет 87% массы очищенного вириона с мол. весом менее 35 000. Липиды, углеводы, собственные энзимы отсутствуют.
Строение Вириона. А. имеют величину от 70 до 90 нм. Внутренняя структура вирусной частицы — вириона — состоит из наружной белковой мембраны и внутренних субъединиц величиной 7 нм (рис. 1 и 2). Число субъединиц, называемых капсомерами, у всех исследованных А. имеет постоянную величину и равно 252. Вирионы имеют кубическую структуру. А. содержат двунитчатую ДНК с мол. весом 20— 25 млн. дальтон, составляющую 12— 14% массы вириона с меньшим содержанием аденина и тимидина (43%), чем гуанина и цитозина (57%). В случае выраженной онкогенной активности (12 -й и 18 -й серотипы) соотношение гуанина к цитозину падает до 48— 49% против 50 — 60% у неонкогенных А. Белок составляет 87% массы очищенного вириона с мол. весом менее 35 000. Липиды, углеводы, собственные энзимы отсутствуют.
 Эпидемиология заболевания. Источником заражения является больной человек и/или носитель. После перенесённой болезни человек может выделять вирус до 25 дней. Путь передачи — воздушно-капельный. Восприимчивость высокая, иммунитет типоспецифический. Заболеваемость может быть и в форме эпидемии, и в виде спорадических случаев. Часто болеют организованные детские коллективы — волнообразно, в течение 10 -12 дней. Для всех типов аденовирусов характерно наличие общего комплемент связывающего антигена
Эпидемиология заболевания. Источником заражения является больной человек и/или носитель. После перенесённой болезни человек может выделять вирус до 25 дней. Путь передачи — воздушно-капельный. Восприимчивость высокая, иммунитет типоспецифический. Заболеваемость может быть и в форме эпидемии, и в виде спорадических случаев. Часто болеют организованные детские коллективы — волнообразно, в течение 10 -12 дней. Для всех типов аденовирусов характерно наличие общего комплемент связывающего антигена
 Патогенез. Вирус проникает в эпителиальные клетки слизистой верхних дыхательных путей при вдыхании, иногда возможно проникновение вируса через слизистую коньюктивы или через кишечник. Вирусы внедряются в клетки эпителия, проникая в ядро, где начинают активно размножаться. Пораженные клетки прекращают делиться и к моменту выхода размноженных вирусов через 16– 20 ч гибнут. Вирус также способен размножаться в клетках лимфатических узлов. Этот период от проникновения вируса в организм до его однократного размножения занимает около суток и соответствует инкубационному периоду аденовирусной инфекции. Новое поколение вирусных клеток выходит из разрушившейся клетки эпителия или лимфатического узла и попадает в кровь, откуда разносится по организму, а часть внедряется в близлежащие непораженные клетки.
Патогенез. Вирус проникает в эпителиальные клетки слизистой верхних дыхательных путей при вдыхании, иногда возможно проникновение вируса через слизистую коньюктивы или через кишечник. Вирусы внедряются в клетки эпителия, проникая в ядро, где начинают активно размножаться. Пораженные клетки прекращают делиться и к моменту выхода размноженных вирусов через 16– 20 ч гибнут. Вирус также способен размножаться в клетках лимфатических узлов. Этот период от проникновения вируса в организм до его однократного размножения занимает около суток и соответствует инкубационному периоду аденовирусной инфекции. Новое поколение вирусных клеток выходит из разрушившейся клетки эпителия или лимфатического узла и попадает в кровь, откуда разносится по организму, а часть внедряется в близлежащие непораженные клетки.
 Первоначальный удар приходится на слизистую глотки, носовой полости и миндалин. Возникает воспаление слизистой дыхательных путей и миндалин с отеком и обильным серозным отделяемым. Конъюнктива поражается по такому же принципу. Слизистая конъюнктивы отекает, инъецируется сосудами, возникает слезотечение, ребенок не может смотреть на яркий свет, щурится и отворачивается, со слизистой конъюнктивы отделяется выпот фибринозного характера в виде пленки, склеивающей ресницы. По мере распространения вируса кровью по организму в процесс внедряются новые группы лимфатических узлов. Вирусы из крови могут проникать в ткань легкого и размножаться в эпителии бронхов, вызывая пневмонии и бронхиты. Наличие вируса в крови создает риск вовлечения в патологический процесс других органов и систем, например почек, печени и селезенки.
Первоначальный удар приходится на слизистую глотки, носовой полости и миндалин. Возникает воспаление слизистой дыхательных путей и миндалин с отеком и обильным серозным отделяемым. Конъюнктива поражается по такому же принципу. Слизистая конъюнктивы отекает, инъецируется сосудами, возникает слезотечение, ребенок не может смотреть на яркий свет, щурится и отворачивается, со слизистой конъюнктивы отделяется выпот фибринозного характера в виде пленки, склеивающей ресницы. По мере распространения вируса кровью по организму в процесс внедряются новые группы лимфатических узлов. Вирусы из крови могут проникать в ткань легкого и размножаться в эпителии бронхов, вызывая пневмонии и бронхиты. Наличие вируса в крови создает риск вовлечения в патологический процесс других органов и систем, например почек, печени и селезенки.
 Клиника. Первым признаком начала болезни является температура на фоне возникновения явления воспаления верхних дыхательных путей в виде насморка, боли в горле, чувства заложенности носа и затруднения носового дыхания. С первого дня болезни появляются выделения серозного характера из носа (прозрачные), которые вскоре приобретают слизистогнойный характер (зеленоватый цвет слизистой консистенции). Дыхание через нос затруднено. Небные миндалины увеличены, выступают за края небных дужек, небные дужки красные, отекшие. Задняя стенка глотки красная и отекшая с яркими очагами ярко-красного цвета. Слизистую глотки покрывает слизь, а на фолликулах могут обнаруживаться белесоватые наложения, которые легко снимаются шпателем при осмотре. Бронхит является частым и ранним осложнением аденовирусной инфекции, поэтому сухой кашель может наблюдаться с первых дней болезни. Кашель может сильно беспокоить ребенка, особенно если он сухой и навязчивый, в легких могут прослушиваться сухие хрипы. Через некоторое время кашель становится продуктивным, присоединяется откашливающаяся мокрота.
Клиника. Первым признаком начала болезни является температура на фоне возникновения явления воспаления верхних дыхательных путей в виде насморка, боли в горле, чувства заложенности носа и затруднения носового дыхания. С первого дня болезни появляются выделения серозного характера из носа (прозрачные), которые вскоре приобретают слизистогнойный характер (зеленоватый цвет слизистой консистенции). Дыхание через нос затруднено. Небные миндалины увеличены, выступают за края небных дужек, небные дужки красные, отекшие. Задняя стенка глотки красная и отекшая с яркими очагами ярко-красного цвета. Слизистую глотки покрывает слизь, а на фолликулах могут обнаруживаться белесоватые наложения, которые легко снимаются шпателем при осмотре. Бронхит является частым и ранним осложнением аденовирусной инфекции, поэтому сухой кашель может наблюдаться с первых дней болезни. Кашель может сильно беспокоить ребенка, особенно если он сухой и навязчивый, в легких могут прослушиваться сухие хрипы. Через некоторое время кашель становится продуктивным, присоединяется откашливающаяся мокрота.
 Лабораторная диагностика. Исследуемый материал: смывы из носоглотки, сыворотка крови. 1. Экспресс – диагностика: Прямая РИФ.
Лабораторная диагностика. Исследуемый материал: смывы из носоглотки, сыворотка крови. 1. Экспресс – диагностика: Прямая РИФ.
 2. Вирусологический метод: а) Выделение вируса в культурах Hep-2, He. La, клеток почек эмбриона человека. б) Индикация по цитопатическому действию вируса (внутриядерные включения) в) Идентификация с помощью иммунных сывороток в РИФ и РСК. 3. Серодиагностика: исследуют парные сыворотки, взятые с интервалом 10 -14 дней, при помощи РСК и РТГА. Диагностическим является нарастание титра в 4 раза и более.
2. Вирусологический метод: а) Выделение вируса в культурах Hep-2, He. La, клеток почек эмбриона человека. б) Индикация по цитопатическому действию вируса (внутриядерные включения) в) Идентификация с помощью иммунных сывороток в РИФ и РСК. 3. Серодиагностика: исследуют парные сыворотки, взятые с интервалом 10 -14 дней, при помощи РСК и РТГА. Диагностическим является нарастание титра в 4 раза и более.
 Специфическая профилактика и лечение. Инактивированная (формалином) аденовирусная вакцина серотипов 3, 4, 7. Специфическая терапия отсутствует.
Специфическая профилактика и лечение. Инактивированная (формалином) аденовирусная вакцина серотипов 3, 4, 7. Специфическая терапия отсутствует.
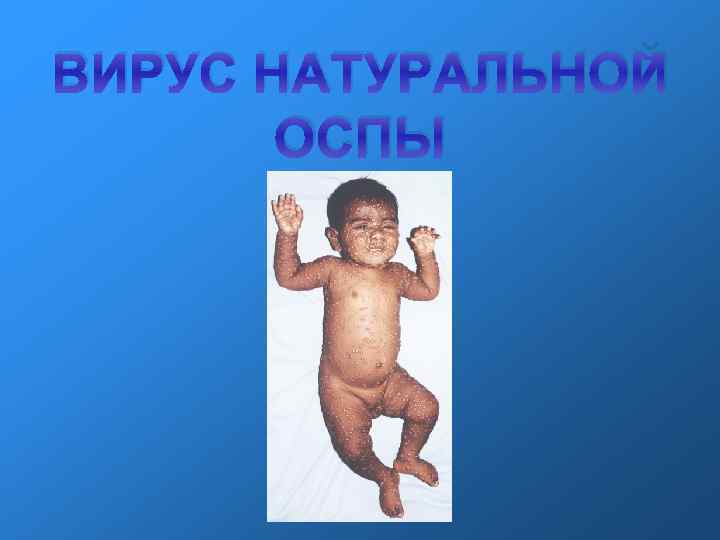 ВИРУС НАТУРАЛЬНОЙ ОСПЫ
ВИРУС НАТУРАЛЬНОЙ ОСПЫ
 Оспа натуральная – острое высоко-контагиозное инфекционное заболевание вирусной природы, характеризующееся типичной температурной кривой, явлениями интоксикации и папулезнопустулезной сыпью на коже и слизистых оболочках, оставляющей после себя рубцы. Возбудитель натуральной оспы был открыт в 1892 году Г. Гварниери, который описал околоядерные включения (тельца Гварниери) в клетках роговицы глаза инфицированного кролика. В 1906 году Э. Пашен обнаружил вирусные корпускулы в жидкости оспенных пузырей (тельца Пашена) в жидкости оспенных везикул, использовав для этого особый метод окраски.
Оспа натуральная – острое высоко-контагиозное инфекционное заболевание вирусной природы, характеризующееся типичной температурной кривой, явлениями интоксикации и папулезнопустулезной сыпью на коже и слизистых оболочках, оставляющей после себя рубцы. Возбудитель натуральной оспы был открыт в 1892 году Г. Гварниери, который описал околоядерные включения (тельца Гварниери) в клетках роговицы глаза инфицированного кролика. В 1906 году Э. Пашен обнаружил вирусные корпускулы в жидкости оспенных пузырей (тельца Пашена) в жидкости оспенных везикул, использовав для этого особый метод окраски.
 КЛАССИФИКАЦИЯ Царство: вирусы (Vira) Подцарство: ДНК – содержащие Семейство: Poxviridae Подсемейство: Chordopoxviridae Род: Orthopoxvirus
КЛАССИФИКАЦИЯ Царство: вирусы (Vira) Подцарство: ДНК – содержащие Семейство: Poxviridae Подсемейство: Chordopoxviridae Род: Orthopoxvirus
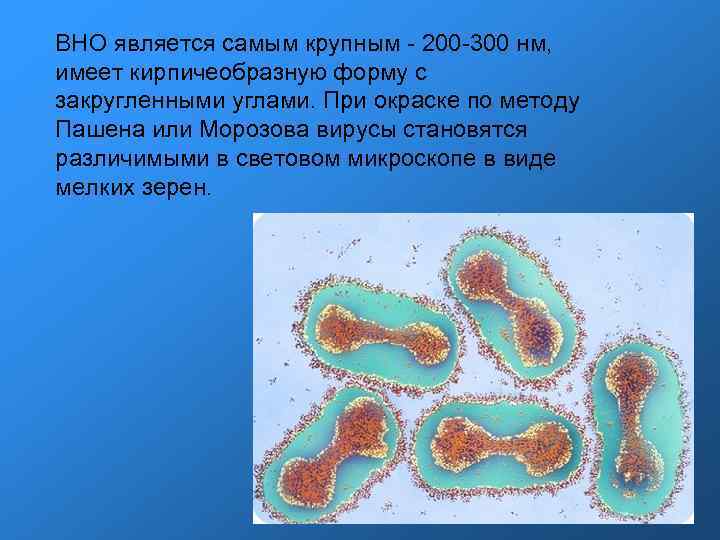 ВНО является самым крупным - 200 -300 нм, имеет кирпичеобразную форму с закругленными углами. При окраске по методу Пашена или Морозова вирусы становятся различимыми в световом микроскопе в виде мелких зерен.
ВНО является самым крупным - 200 -300 нм, имеет кирпичеобразную форму с закругленными углами. При окраске по методу Пашена или Морозова вирусы становятся различимыми в световом микроскопе в виде мелких зерен.
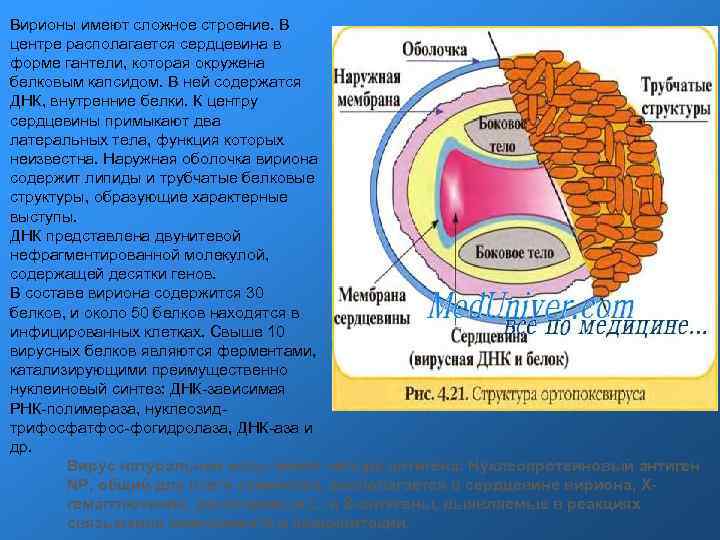 Вирионы имеют сложное строение. В центре располагается сердцевина в форме гантели, которая окружена белковым капсидом. В ней содержатся ДНК, внутренние белки. К центру сердцевины примыкают два латеральных тела, функция которых неизвестна. Наружная оболочка вириона содержит липиды и трубчатые белковые структуры, образующие характерные выступы. ДНК представлена двунитевой нефрагментированной молекулой, содержащей десятки генов. В составе вириона содержится 30 белков, и около 50 белков находятся в инфицированных клетках. Свыше 10 вирусных белков являются ферментами, катализирующими преимущественно нуклеиновый синтез: ДНК-зависимая РНК-полимераза, нуклеозидтрифосфатфос-фогидролаза, ДНК-аза и др. Вирус натуральной оспы имеет четыре антигена: Нуклеопротеиновый антиген NP, общий для всего семейства, располагается в сердцевине вириона, Хгемагглютинин, растворимые L- и S-антигены, выявляемые в реакциях связывания комплемента и преципитации.
Вирионы имеют сложное строение. В центре располагается сердцевина в форме гантели, которая окружена белковым капсидом. В ней содержатся ДНК, внутренние белки. К центру сердцевины примыкают два латеральных тела, функция которых неизвестна. Наружная оболочка вириона содержит липиды и трубчатые белковые структуры, образующие характерные выступы. ДНК представлена двунитевой нефрагментированной молекулой, содержащей десятки генов. В составе вириона содержится 30 белков, и около 50 белков находятся в инфицированных клетках. Свыше 10 вирусных белков являются ферментами, катализирующими преимущественно нуклеиновый синтез: ДНК-зависимая РНК-полимераза, нуклеозидтрифосфатфос-фогидролаза, ДНК-аза и др. Вирус натуральной оспы имеет четыре антигена: Нуклеопротеиновый антиген NP, общий для всего семейства, располагается в сердцевине вириона, Хгемагглютинин, растворимые L- и S-антигены, выявляемые в реакциях связывания комплемента и преципитации.
 ЭПИДЕМИОЛОГИЯ Вирус устойчив к высушиванию. Он длительное время остается жизнеспособным в корочке пустул, в жидкости везикул, инфицируя соприкасающиеся с ними предметы. Вирус оспы устойчив к действию обычных концентраций дезинфектантов. При нагревании до 50°С инактивируется в течение 30 мин. , при 100°С - через несколько секунд. Источником инфекции являются больные люди в течение всего периода болезни. Инфекция передается воздушно-капельным и контактным путем через предметы обихода и одежду больного. Наиболее заразительным является период, когда у больного вскрываются пузырьки на слизистой ротовой полости и вирус попадает во внешнюю среду. Особую опасность для окружающих представляет геморрагическая форма заболевания в период цветения сыпи. Перенесенное заболевание дает стойкий иммунитет.
ЭПИДЕМИОЛОГИЯ Вирус устойчив к высушиванию. Он длительное время остается жизнеспособным в корочке пустул, в жидкости везикул, инфицируя соприкасающиеся с ними предметы. Вирус оспы устойчив к действию обычных концентраций дезинфектантов. При нагревании до 50°С инактивируется в течение 30 мин. , при 100°С - через несколько секунд. Источником инфекции являются больные люди в течение всего периода болезни. Инфекция передается воздушно-капельным и контактным путем через предметы обихода и одежду больного. Наиболее заразительным является период, когда у больного вскрываются пузырьки на слизистой ротовой полости и вирус попадает во внешнюю среду. Особую опасность для окружающих представляет геморрагическая форма заболевания в период цветения сыпи. Перенесенное заболевание дает стойкий иммунитет.
 ПАТОГЕНЕЗ Вирус проникает в организм через слизистую оболочку верхних дыхательных путей локализуется в регионарных лимфатических узлах. после первичной репродукции поступает в кровь разносится по всему организму и локализуется в клетках лимфоидной ткани происходит вторичная репродукция вируса.
ПАТОГЕНЕЗ Вирус проникает в организм через слизистую оболочку верхних дыхательных путей локализуется в регионарных лимфатических узлах. после первичной репродукции поступает в кровь разносится по всему организму и локализуется в клетках лимфоидной ткани происходит вторичная репродукция вируса.
 Вирус выделяется из крови только в первые дни болезни. Кожные поражения появляются после его проникновения из крови в клетки эпидермиса. На 4 -й день наблюдается снижение температуры тела, ослабляются клинические симптомы начального периода, но появляются типичные оспины на коже, которые проходят стадии пятна, папулы, пузырька, пустулы, образования корочек, отторжения корочек, и образование рубца. Образующиеся на коже пустулы могут быть контаминированы стафилококком, что приводит к бактериемии и даже сепсису. Одновременно появляются оспины на слизистой оболочке носа, ротоглотки, гортани, трахеи, бронхах, конъюнктивах, прямой кишке, женских половых органов, мочеиспускательного канала. Они вскоре превращаются в эрозии. Интенсивное выделение вируса из организма происходит с 6 -го по 9 -й день болезни из очагов поражения слизистых оболочек рта. Происходит нагноение пузырьков и вновь ухудшается самочувствие больных, возникают признаки токсической энцефалопатии (нарушение сознания, бред, возбуждение, у детей – судороги). На месте пустул развивается некроз кожи, в результате у перенесших заболевание остаются рубцы. В клетках кожи появляются цитоплазматические, ацидофильные включения - тельца Гварниери.
Вирус выделяется из крови только в первые дни болезни. Кожные поражения появляются после его проникновения из крови в клетки эпидермиса. На 4 -й день наблюдается снижение температуры тела, ослабляются клинические симптомы начального периода, но появляются типичные оспины на коже, которые проходят стадии пятна, папулы, пузырька, пустулы, образования корочек, отторжения корочек, и образование рубца. Образующиеся на коже пустулы могут быть контаминированы стафилококком, что приводит к бактериемии и даже сепсису. Одновременно появляются оспины на слизистой оболочке носа, ротоглотки, гортани, трахеи, бронхах, конъюнктивах, прямой кишке, женских половых органов, мочеиспускательного канала. Они вскоре превращаются в эрозии. Интенсивное выделение вируса из организма происходит с 6 -го по 9 -й день болезни из очагов поражения слизистых оболочек рта. Происходит нагноение пузырьков и вновь ухудшается самочувствие больных, возникают признаки токсической энцефалопатии (нарушение сознания, бред, возбуждение, у детей – судороги). На месте пустул развивается некроз кожи, в результате у перенесших заболевание остаются рубцы. В клетках кожи появляются цитоплазматические, ацидофильные включения - тельца Гварниери.
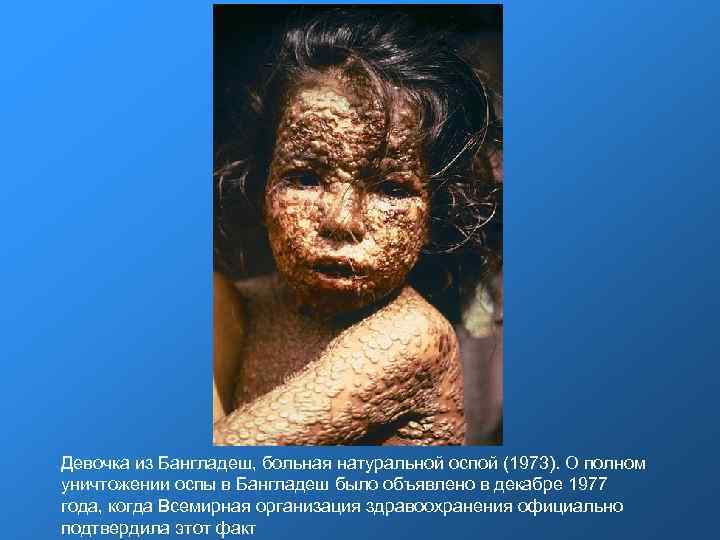 Девочка из Бангладеш, больная натуральной оспой (1973). О полном уничтожении оспы в Бангладеш было объявлено в декабре 1977 года, когда Всемирная организация здравоохранения официально подтвердила этот факт
Девочка из Бангладеш, больная натуральной оспой (1973). О полном уничтожении оспы в Бангладеш было объявлено в декабре 1977 года, когда Всемирная организация здравоохранения официально подтвердила этот факт
 Новорожденный получает материнские антитела, которые исчезают через несколько месяцев после рождения. После заболевания развивается пожизненный постинфекционный иммунитет. При вакцинации антитела появляются через 8 -9 дней и достигают максимальных титров через 3 недели. Механизм иммунитета связан как с вируснейтрализующими антителами, так и с клеточными факторами. В клеточном иммунитете большую роль играет реакция ГЗТ, которая подавляет репродукцию вируса и его распространение в организме, и интерферон.
Новорожденный получает материнские антитела, которые исчезают через несколько месяцев после рождения. После заболевания развивается пожизненный постинфекционный иммунитет. При вакцинации антитела появляются через 8 -9 дней и достигают максимальных титров через 3 недели. Механизм иммунитета связан как с вируснейтрализующими антителами, так и с клеточными факторами. В клеточном иммунитете большую роль играет реакция ГЗТ, которая подавляет репродукцию вируса и его распространение в организме, и интерферон.
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА В качестве исследуемого материала используют содержимое оспенных везикул и пустул. 1. Экспресс-диагностика: - Приготовленные мазки обрабатываются методом серебрения по Морозову. Под иммерсионным микроскопом обнаруживаются тельца Пашена в виде мелких круглых образований темно-коричневого или черного цвета. - Дополнительное электронномикроскопическое исследование позволяет уточнить ультроструктуру элементарных телец. - Непрямая РИФ - Используя кроличью иммунную сыворотку, можно обнаружить оспенные антигены в реакции микропреципитации в агаровом геле.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА В качестве исследуемого материала используют содержимое оспенных везикул и пустул. 1. Экспресс-диагностика: - Приготовленные мазки обрабатываются методом серебрения по Морозову. Под иммерсионным микроскопом обнаруживаются тельца Пашена в виде мелких круглых образований темно-коричневого или черного цвета. - Дополнительное электронномикроскопическое исследование позволяет уточнить ультроструктуру элементарных телец. - Непрямая РИФ - Используя кроличью иммунную сыворотку, можно обнаружить оспенные антигены в реакции микропреципитации в агаровом геле.
 2. Вирусологический метод: 1)Накопление и индикация вирусов. - Производится на 3 -12 -дневных куриных эмбрионах. При нанесении материала, содержащего вирус, на хорионаллантоисную оболочку образуются белые, точечные и куполообразные бляшки. - Вирус оспы натуральной выращивают также на различных культурах клеток. В первичных культурах вирус вызывает разобщение, округление и увеличение клеток с последующим разрушением монослоя. В зараженных клетках через 10 -72 ч вирус образует цитоплазматические включения или тельца Гварниери размером 1 -10 мкм. Под иммерсионным микроскопом они имеют шаровидную, серповидную или неправильную форму и по Романовскому-Гимзе окрашиваются в пурпурно-красный цвет. Вирус спустя 72 -96 ч образует бляшки и дает положительный феномен гемадсорбции. 2) Идентификация проводится с помощью РН и РТГА сывороткой или гамма-глобулином.
2. Вирусологический метод: 1)Накопление и индикация вирусов. - Производится на 3 -12 -дневных куриных эмбрионах. При нанесении материала, содержащего вирус, на хорионаллантоисную оболочку образуются белые, точечные и куполообразные бляшки. - Вирус оспы натуральной выращивают также на различных культурах клеток. В первичных культурах вирус вызывает разобщение, округление и увеличение клеток с последующим разрушением монослоя. В зараженных клетках через 10 -72 ч вирус образует цитоплазматические включения или тельца Гварниери размером 1 -10 мкм. Под иммерсионным микроскопом они имеют шаровидную, серповидную или неправильную форму и по Романовскому-Гимзе окрашиваются в пурпурно-красный цвет. Вирус спустя 72 -96 ч образует бляшки и дает положительный феномен гемадсорбции. 2) Идентификация проводится с помощью РН и РТГА сывороткой или гамма-глобулином.
 3. Серологический метод: - Противооспенные антитела обнаруживаются в крови больных к концу первой недели заболевания. Для их выявления ставятся РН на куриных эмбрионах, РСК и РТГА. В качестве антигена служит вирус вакцины. Так как вируснейтрализующие, комплементсвязывающие антитела и гемагглютинина имеются у вакцинированных лиц, то диагноз подтверждается лишь при четырехкратном нарастании титра антител в повторно взятой через 7 -10 дней сыворотке.
3. Серологический метод: - Противооспенные антитела обнаруживаются в крови больных к концу первой недели заболевания. Для их выявления ставятся РН на куриных эмбрионах, РСК и РТГА. В качестве антигена служит вирус вакцины. Так как вируснейтрализующие, комплементсвязывающие антитела и гемагглютинина имеются у вакцинированных лиц, то диагноз подтверждается лишь при четырехкратном нарастании титра антител в повторно взятой через 7 -10 дней сыворотке.
 Специфическая профилактика и терапия. В качестве средства для специфической профилактики натуральной оспы Э. Дженнер в 1796 году предложил использовать возбудителя другой инфекции - коровьей оспы (вирус осповакцины). Оказалось, что вирус натуральной оспы и вирус осповакцины антигенно очень близки. Натуральная оспа является единственной инфекцией, для борьбы с которой применяют возбудителя другой инфекции. Благодаря успехам всеобщей вакцинации в 1980 году ВОЗ объявила о том, что земной шар свободен от заболеваний натуральной оспой. Вакцинация была отменена. В качестве специфического химиотерапевтического средства применяют метисазон.
Специфическая профилактика и терапия. В качестве средства для специфической профилактики натуральной оспы Э. Дженнер в 1796 году предложил использовать возбудителя другой инфекции - коровьей оспы (вирус осповакцины). Оказалось, что вирус натуральной оспы и вирус осповакцины антигенно очень близки. Натуральная оспа является единственной инфекцией, для борьбы с которой применяют возбудителя другой инфекции. Благодаря успехам всеобщей вакцинации в 1980 году ВОЗ объявила о том, что земной шар свободен от заболеваний натуральной оспой. Вакцинация была отменена. В качестве специфического химиотерапевтического средства применяют метисазон.
 Мероприятия в очаге Натуральная оспа относится к особо опасным инфекциям. Больные и подозрительные на эту инфекцию подлежат строгой изоляции, клиническому обследованию и лечению в специальных стационарах. Медицинский персонал работает в противочумной одежде III типа с маской. Проводят тщательную текущую и заключительную дезинфекцию помещения, где находится больной. Карантин для лиц, находящихся в контакте с больным натуральной оспой, устанавливают на 17 дней. Все они вакцинируются против оспы. Им вводят однократно донорский гамма-глобулин в количестве 3 мл и назначают внутрь метисазон: взрослым по 0, 6 г 2 раза в сутки, детям-разовую дозу из расчета 10 мл на 1 кг массы тела ребенка 4 -6 дней подряд.
Мероприятия в очаге Натуральная оспа относится к особо опасным инфекциям. Больные и подозрительные на эту инфекцию подлежат строгой изоляции, клиническому обследованию и лечению в специальных стационарах. Медицинский персонал работает в противочумной одежде III типа с маской. Проводят тщательную текущую и заключительную дезинфекцию помещения, где находится больной. Карантин для лиц, находящихся в контакте с больным натуральной оспой, устанавливают на 17 дней. Все они вакцинируются против оспы. Им вводят однократно донорский гамма-глобулин в количестве 3 мл и назначают внутрь метисазон: взрослым по 0, 6 г 2 раза в сутки, детям-разовую дозу из расчета 10 мл на 1 кг массы тела ребенка 4 -6 дней подряд.
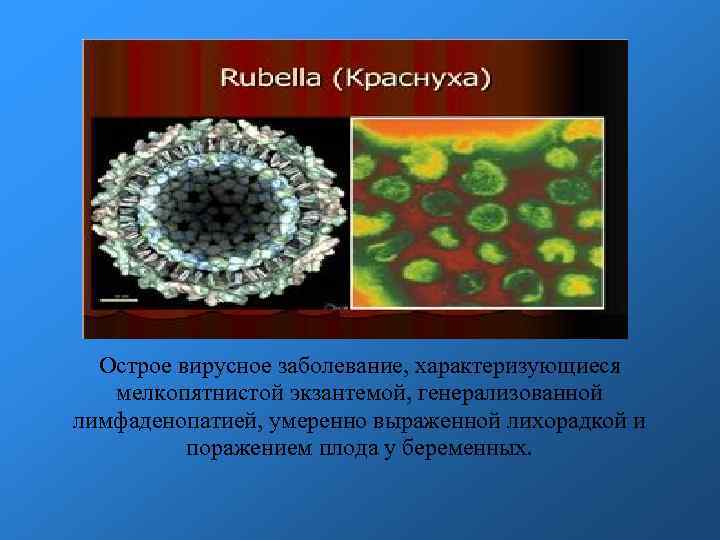 Острое вирусное заболевание, характеризующиеся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
Острое вирусное заболевание, характеризующиеся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
 Вирус Краснухи Вирус краснухи относится к тогавирусам (семейство Togaviridae, род Rubivirus). Вирионы представляют собой сферические частицы диаметром 60 -70 нм, на поверхности расположены редкие ворсинки длиной 8 нм, содержат РНК. В отличие от других тогавирусов вирус краснухи содержит нейраминидазу. Вирус патогенен для некоторых видов обезьян. Способен размножаться на многих клеточных культурах, но цитопатическое действие оказывает лишь на немногих, в частности на культуре ВНК-21 (хомячковые). Вирус краснухи агглютинирует эритроциты голубей, гусей, обладает гемолитическими свойствами. Во внешней среде вирус нестоек, быстро погибает при высушивании, при изменениях р. Н (ниже 6, 8 и выше 8, 0), под влиянием ультрафиолетовых лучей, эфира, формалина и других дезинфицирующих веществ.
Вирус Краснухи Вирус краснухи относится к тогавирусам (семейство Togaviridae, род Rubivirus). Вирионы представляют собой сферические частицы диаметром 60 -70 нм, на поверхности расположены редкие ворсинки длиной 8 нм, содержат РНК. В отличие от других тогавирусов вирус краснухи содержит нейраминидазу. Вирус патогенен для некоторых видов обезьян. Способен размножаться на многих клеточных культурах, но цитопатическое действие оказывает лишь на немногих, в частности на культуре ВНК-21 (хомячковые). Вирус краснухи агглютинирует эритроциты голубей, гусей, обладает гемолитическими свойствами. Во внешней среде вирус нестоек, быстро погибает при высушивании, при изменениях р. Н (ниже 6, 8 и выше 8, 0), под влиянием ультрафиолетовых лучей, эфира, формалина и других дезинфицирующих веществ.
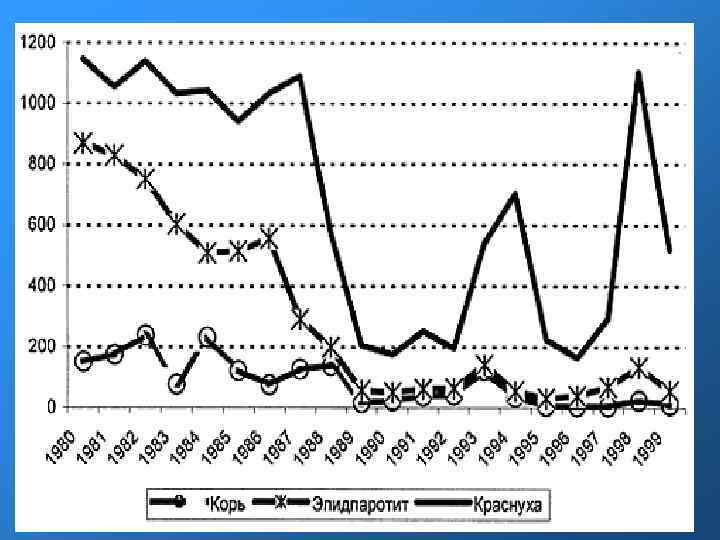
 Эпидемиология Источником инфекции является только человек. Это или больные клинически выраженной формой краснухи, или лица, у которых краснуха протекает атипично, без сыпи, а также дети с врожденной краснухой, в организме которых вирус может сохраняться в течение многих месяцев (до 1, 5 лет и более). До введения в практику активной иммунизации краснуха встречалась в виде эпидемических вспышек с интервалом 6 -9 лет. Введение прививок проявилось в резком снижении заболеваемости. Так, в США в 1964 г. зарегистрировано более 1, 8 млн больных краснухой, причем в результате врожденной краснухи родилось свыше 20 000 детей с аномалиями развития. В 1984 г. краснухой заболело всего 745 человек. В межэпидемическое время наблюдаются спорадические случаи. Максимальное число заболеваний регистрируется в апреле-июне. Во время эпидемической вспышки заболевают не только дети, но и взрослые, особенно в организованных коллективах (военно-служащие и др. ). Особую опасность краснуха представляет для беременных вследствие внутриутробной инфекции плода. Вирус краснухи выделяется во внешнюю среду за неделю до появления сыпи и в течение недели после высыпания. Заражение происходит воздушно-капельным путем (у беременных - трансплацентарно).
Эпидемиология Источником инфекции является только человек. Это или больные клинически выраженной формой краснухи, или лица, у которых краснуха протекает атипично, без сыпи, а также дети с врожденной краснухой, в организме которых вирус может сохраняться в течение многих месяцев (до 1, 5 лет и более). До введения в практику активной иммунизации краснуха встречалась в виде эпидемических вспышек с интервалом 6 -9 лет. Введение прививок проявилось в резком снижении заболеваемости. Так, в США в 1964 г. зарегистрировано более 1, 8 млн больных краснухой, причем в результате врожденной краснухи родилось свыше 20 000 детей с аномалиями развития. В 1984 г. краснухой заболело всего 745 человек. В межэпидемическое время наблюдаются спорадические случаи. Максимальное число заболеваний регистрируется в апреле-июне. Во время эпидемической вспышки заболевают не только дети, но и взрослые, особенно в организованных коллективах (военно-служащие и др. ). Особую опасность краснуха представляет для беременных вследствие внутриутробной инфекции плода. Вирус краснухи выделяется во внешнюю среду за неделю до появления сыпи и в течение недели после высыпания. Заражение происходит воздушно-капельным путем (у беременных - трансплацентарно).
 Патогенез Вирус краснухи при естественной инфекции проникает в организм через слизистые оболочки дыхательных путей, хотя в эксперименте на добровольцах удавалось вызвать заболевание и при интрадермальном введении вируса. В дальнейшем наступает вирусемия. Гематогенно вирус разносится по всему организму, обладает дерматотропными свойствами, вызывает изменения лимфатических узлов, которые увеличиваются уже в конце инкубационного периода. В это время вирус можно выделить из носоглотки. С появлением сыпи вирус в крови и в носоглотке не обнаруживается, но в некоторых случаях выделение его продолжается 1 -2 нед после высыпания. Антитела в сыворотке появляются через 1 -2 дня после высыпания. В дальнейшем титр их нарастает. После перенесенного заболевания антитела сохраняются в течение всей жизни. Титр комплементсвязывающих антител постепенно снижается. Иммунитет стойкий пожизненный. Вирус краснухи обладает тропизмом к эмбриональной ткани, значительно нарушает развитие плода. Частота поражений плода зависит от сроков беременности. Заболевание краснухой на 3 -4 -й неделе беременности обусловливает врожденные уродства в 60% случаев, на 9 -12 -й неделе - в 15% и на 13 -16 -й неделе - в 7% случаев. При заболевании беременных краснухой во время вирусемии вирус попадает в плаценту, там размножается и инфицирует плод. Инфекция вызывает нарушения митотической активности, хромосомные изменения, что приводит к отставанию в физическом и умственном развитии. При врожденной краснухе, несмотря на наличие в сыворотке крови антител к вирусу краснухи, возбудитель длительное время (до 31 мес) сохраняется в организме ребенка. Ребенок в течение всего этого времени может быть источником инфекции для других детей.
Патогенез Вирус краснухи при естественной инфекции проникает в организм через слизистые оболочки дыхательных путей, хотя в эксперименте на добровольцах удавалось вызвать заболевание и при интрадермальном введении вируса. В дальнейшем наступает вирусемия. Гематогенно вирус разносится по всему организму, обладает дерматотропными свойствами, вызывает изменения лимфатических узлов, которые увеличиваются уже в конце инкубационного периода. В это время вирус можно выделить из носоглотки. С появлением сыпи вирус в крови и в носоглотке не обнаруживается, но в некоторых случаях выделение его продолжается 1 -2 нед после высыпания. Антитела в сыворотке появляются через 1 -2 дня после высыпания. В дальнейшем титр их нарастает. После перенесенного заболевания антитела сохраняются в течение всей жизни. Титр комплементсвязывающих антител постепенно снижается. Иммунитет стойкий пожизненный. Вирус краснухи обладает тропизмом к эмбриональной ткани, значительно нарушает развитие плода. Частота поражений плода зависит от сроков беременности. Заболевание краснухой на 3 -4 -й неделе беременности обусловливает врожденные уродства в 60% случаев, на 9 -12 -й неделе - в 15% и на 13 -16 -й неделе - в 7% случаев. При заболевании беременных краснухой во время вирусемии вирус попадает в плаценту, там размножается и инфицирует плод. Инфекция вызывает нарушения митотической активности, хромосомные изменения, что приводит к отставанию в физическом и умственном развитии. При врожденной краснухе, несмотря на наличие в сыворотке крови антител к вирусу краснухи, возбудитель длительное время (до 31 мес) сохраняется в организме ребенка. Ребенок в течение всего этого времени может быть источником инфекции для других детей.
 Клинические проявления Инкубационный период длится от 11 до 24 дней (чаще 16 -20). Общее состояние больных краснухой страдает мало, поэтому часто первым симптомом, обращающим на себя внимание, является экзантема. Больные отмечают небольшую слабость, недомогание, умеренную головную боль, иногда боли в мышцах и суставах. Температура тела чаще остается субфебрильной, хотя иногда достигает 38 -39°С и держится 1 -3 дня. При объективном обследовании отмечаются слабо выраженные симптомы катара верхних дыхательных путей, небольшая гиперемия зева, инъекция сосудов конъюнктивы. С первых дней болезни появляется генерализованная лимфаденопатия. Особенно выражены увеличение и болезненность заднешейных и затылочных лимфатических узлов. Иногда все эти симптомы выражены слабо, и болезнь обращает на себя внимание лишь при появлении сыпи. Заболевание может протекать в разных формах.
Клинические проявления Инкубационный период длится от 11 до 24 дней (чаще 16 -20). Общее состояние больных краснухой страдает мало, поэтому часто первым симптомом, обращающим на себя внимание, является экзантема. Больные отмечают небольшую слабость, недомогание, умеренную головную боль, иногда боли в мышцах и суставах. Температура тела чаще остается субфебрильной, хотя иногда достигает 38 -39°С и держится 1 -3 дня. При объективном обследовании отмечаются слабо выраженные симптомы катара верхних дыхательных путей, небольшая гиперемия зева, инъекция сосудов конъюнктивы. С первых дней болезни появляется генерализованная лимфаденопатия. Особенно выражены увеличение и болезненность заднешейных и затылочных лимфатических узлов. Иногда все эти симптомы выражены слабо, и болезнь обращает на себя внимание лишь при появлении сыпи. Заболевание может протекать в разных формах.
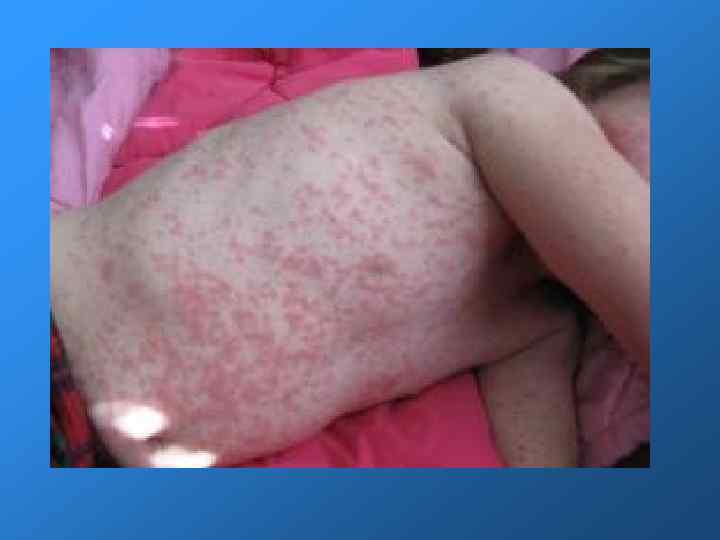
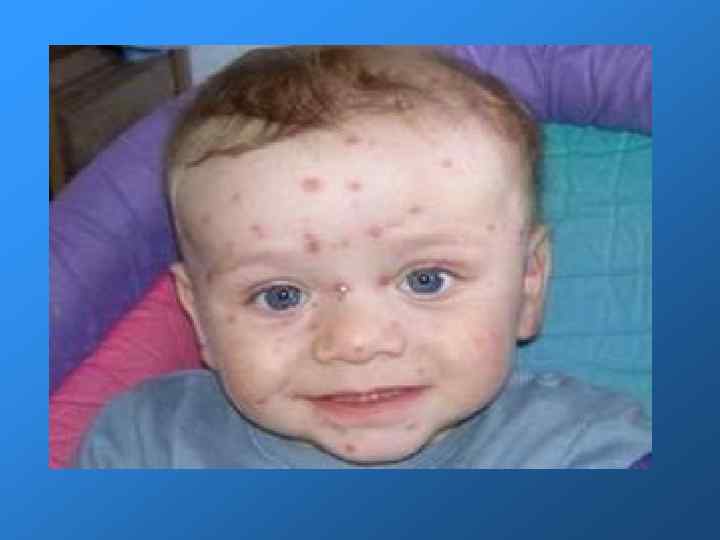
 Необходимо выделить следующие клинические формы краснухи: А. Приобретенная краснуха: Типичная форма: легкая, средней тяжести, тяжелая. Атипичная форма (без сыпи). Инаппарантная форма (субклиническая). Б. Врожденная краснуха: Поражение нервной системы. Врожденные пороки сердца. Форма с поражением слуха. Форма с поражением глаз. Смешанные формы. Резидуальные явления врожденной краснухи.
Необходимо выделить следующие клинические формы краснухи: А. Приобретенная краснуха: Типичная форма: легкая, средней тяжести, тяжелая. Атипичная форма (без сыпи). Инаппарантная форма (субклиническая). Б. Врожденная краснуха: Поражение нервной системы. Врожденные пороки сердца. Форма с поражением слуха. Форма с поражением глаз. Смешанные формы. Резидуальные явления врожденной краснухи.
 Типичные формы могут быть неосложненными и осложненными (артрит, энцефалит, тромбоцитопеническая пурпура, акушерская патология). Неосложненные формы типичной приобретенной краснухи протекают легко или в форме средней тяжести, симптомы общей интоксикации выражены слабо. Температура тела может оставаться нормальной на всем протяжении болезни (у 22%) или повышаться до субфебрильной (48%), у остальных больных температура колеблется в пределах 38 -39°С. Лихорадка чаще всего длится от 2 до 4 дней и лишь у отдельных больных (10%) дольше 5 дней. Очень частым проявлением краснухи является воспаление верхних дыхательных путей в виде ринита (у 70%) и фарингита (у 90%). Больные жалуются на умеренно выраженный сухой кашель, неприятные ощущения в горле (саднение, першение, сухость). На мягком небе иногда можно увидеть мелкие красные элементы (пятна Форхгеймера). У большинства больных (около 70%) наблюдается конъюнктивит, но менее выраженный, чем у больных корью
Типичные формы могут быть неосложненными и осложненными (артрит, энцефалит, тромбоцитопеническая пурпура, акушерская патология). Неосложненные формы типичной приобретенной краснухи протекают легко или в форме средней тяжести, симптомы общей интоксикации выражены слабо. Температура тела может оставаться нормальной на всем протяжении болезни (у 22%) или повышаться до субфебрильной (48%), у остальных больных температура колеблется в пределах 38 -39°С. Лихорадка чаще всего длится от 2 до 4 дней и лишь у отдельных больных (10%) дольше 5 дней. Очень частым проявлением краснухи является воспаление верхних дыхательных путей в виде ринита (у 70%) и фарингита (у 90%). Больные жалуются на умеренно выраженный сухой кашель, неприятные ощущения в горле (саднение, першение, сухость). На мягком небе иногда можно увидеть мелкие красные элементы (пятна Форхгеймера). У большинства больных (около 70%) наблюдается конъюнктивит, но менее выраженный, чем у больных корью
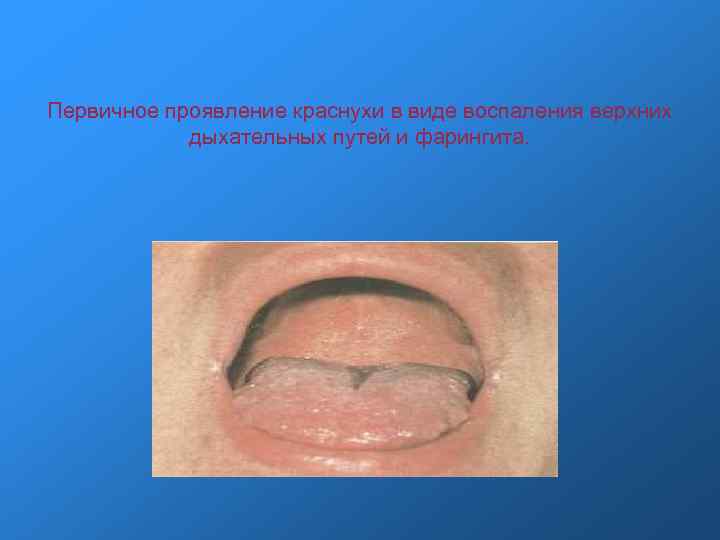 Первичное проявление краснухи в виде воспаления верхних дыхательных путей и фарингита.
Первичное проявление краснухи в виде воспаления верхних дыхательных путей и фарингита.
 Характерным проявлением краснухи является экзантема. Часто сыпь появляется уже в первый день болезни (40%), но может появиться на второй (35%), третий (15%) и даже на четвертый день (у 10% больных). В некоторых случаях именно сыпь обращала на себя внимание, так как легкое недомогание перед высыпанием не считалось каким-либо заболеванием. Чаще сыпь вначале замечают на лице, а затем в течение суток она появляется на туловище и на конечностях. В отличие от кори отсутствует этапность высыпания. Сыпь более обильна на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. На лице сыпь менее выражена, чем на туловище (при кори наоборот). В отличие от скарлатины элементы сыпи расположены на фоне нормальной (негиперемированной) кожи. Основным элементом сыпи является маленькое пятно (диаметром 5 -7 мм), не возвышающееся над уровнем кожи, исчезающее при надавливании на кожу или при растягивании ее. Типичной является мелкопятнистая сыпь (у 95%), хотя у отдельных больных она может быть и крупнопятнистой (диаметр пятен 10 мм и более). Наряду с пятнами могут встречаться плоские розеолы диаметром 2 -4 мм, реже наблюдаются папулы. Элементы сыпи, как правило, раздельны, однако некоторые из них могут сливаться, образуя более крупные пятна с фестончатыми краями, но никогда не образуется обширных эритоматозных поверхностей (как это бывает при кори или инфекционной эритеме), очень редко выявляются единичные петехии (у 5%)
Характерным проявлением краснухи является экзантема. Часто сыпь появляется уже в первый день болезни (40%), но может появиться на второй (35%), третий (15%) и даже на четвертый день (у 10% больных). В некоторых случаях именно сыпь обращала на себя внимание, так как легкое недомогание перед высыпанием не считалось каким-либо заболеванием. Чаще сыпь вначале замечают на лице, а затем в течение суток она появляется на туловище и на конечностях. В отличие от кори отсутствует этапность высыпания. Сыпь более обильна на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. На лице сыпь менее выражена, чем на туловище (при кори наоборот). В отличие от скарлатины элементы сыпи расположены на фоне нормальной (негиперемированной) кожи. Основным элементом сыпи является маленькое пятно (диаметром 5 -7 мм), не возвышающееся над уровнем кожи, исчезающее при надавливании на кожу или при растягивании ее. Типичной является мелкопятнистая сыпь (у 95%), хотя у отдельных больных она может быть и крупнопятнистой (диаметр пятен 10 мм и более). Наряду с пятнами могут встречаться плоские розеолы диаметром 2 -4 мм, реже наблюдаются папулы. Элементы сыпи, как правило, раздельны, однако некоторые из них могут сливаться, образуя более крупные пятна с фестончатыми краями, но никогда не образуется обширных эритоматозных поверхностей (как это бывает при кори или инфекционной эритеме), очень редко выявляются единичные петехии (у 5%)
 Атипичная краснуха протекает легко, без экзантемы, она характеризуется легким катаральным воспалением верхних дыхательных путей и умеренно выраженной лимфаденопатией. Если больной отмечает контакт с краснухой, то в таких случаях можно подумать о данном заболевании. Это особенно важно при диагностике краснухи у беременных. Еще более сложной задачей является распознавание инаппарантной краснухи. Частота этих форм остается неясной. При заражении 7 добровольцев лишь у 2 возникла клинически выраженная краснуха. По данным других наблюдений было установлено, что инаппарантное течение краснухи наблюдается в 5 -6 раз чаще, чем клинически выраженное. Единственным способом выявления бессимптомных форм является обнаружение нарастания титра противокраснушных антител
Атипичная краснуха протекает легко, без экзантемы, она характеризуется легким катаральным воспалением верхних дыхательных путей и умеренно выраженной лимфаденопатией. Если больной отмечает контакт с краснухой, то в таких случаях можно подумать о данном заболевании. Это особенно важно при диагностике краснухи у беременных. Еще более сложной задачей является распознавание инаппарантной краснухи. Частота этих форм остается неясной. При заражении 7 добровольцев лишь у 2 возникла клинически выраженная краснуха. По данным других наблюдений было установлено, что инаппарантное течение краснухи наблюдается в 5 -6 раз чаще, чем клинически выраженное. Единственным способом выявления бессимптомных форм является обнаружение нарастания титра противокраснушных антител
 Врожденная краснуха. Течение болезни при внутриутробном заражении значительно отличается от обычной краснухи. К синдрому врожденной краснухи принято относить пороки развития сердца - незаращение артериального протока, дефекты межжелудочковой перегородки, стеноз Врожденная катаракта у ребенка в следствие заболевания матери краснухой в первом триместре беременности. легочного ствола; поражение глаз - помутнение роговицы, катаракты, хориоретинит, микрофтальмия; характерна также микроцефалия, умственная отсталость, глухота. В последующие годы проявлениями этого синдрома дополнительно стали считать тромбоцитопеническую пурпуру, увеличение печени и селезенки, задержку внутриутробного развития, интерстициальную пневмонию, миокардит или некроз миокарда и поражение костей в области метафиза. Перечень этих проявлений стали именовать расширенным синдромом врожденной краснухи. У некоторых детей выявлялись признаки гуморального и клеточного иммунодефицита, в дальнейшем у лиц с врожденной краснухой развивался сахарный диабет или прогрессирующий подострый панэнцефалит. Следует отметить, что врожденная краснуха может развиться и после бессимптомной (инаппарантной) краснухи у матери
Врожденная краснуха. Течение болезни при внутриутробном заражении значительно отличается от обычной краснухи. К синдрому врожденной краснухи принято относить пороки развития сердца - незаращение артериального протока, дефекты межжелудочковой перегородки, стеноз Врожденная катаракта у ребенка в следствие заболевания матери краснухой в первом триместре беременности. легочного ствола; поражение глаз - помутнение роговицы, катаракты, хориоретинит, микрофтальмия; характерна также микроцефалия, умственная отсталость, глухота. В последующие годы проявлениями этого синдрома дополнительно стали считать тромбоцитопеническую пурпуру, увеличение печени и селезенки, задержку внутриутробного развития, интерстициальную пневмонию, миокардит или некроз миокарда и поражение костей в области метафиза. Перечень этих проявлений стали именовать расширенным синдромом врожденной краснухи. У некоторых детей выявлялись признаки гуморального и клеточного иммунодефицита, в дальнейшем у лиц с врожденной краснухой развивался сахарный диабет или прогрессирующий подострый панэнцефалит. Следует отметить, что врожденная краснуха может развиться и после бессимптомной (инаппарантной) краснухи у матери
 Осложнения. При приобретенной краснухе наиболее частым осложнением являются артриты. У взрослых больных они наблюдаются чаще, чем у детей (30% у мужчин, 5 -6% у женщин). Припухлость и болезненность суставов появляются через 1 -2 дня после исчезновения сыпи и держатся 510 дней. Более редкое осложнение - тромбоцитопеническая пурпура. Она характеризуется петехиальной или более крупной геморрагической сыпью на коже, кровотечением из десен, гематурией. Наиболее тяжелое осложнение - краснушный энцефалит, один случай которого наблюдается на 5000 -7000 заболеваний краснухой. Признаки энцефалита появляются вскоре после исчезновения сыпи или на фоне экзантемы. Больные отмечают усиление головной боли, ухудшение общего самочувствия, в дальнейшем развиваются судороги, коматозное состояние, гемипарезы. Иногда возможны и менингеальные симптомы. Летальность при энцефалитах довольно велика.
Осложнения. При приобретенной краснухе наиболее частым осложнением являются артриты. У взрослых больных они наблюдаются чаще, чем у детей (30% у мужчин, 5 -6% у женщин). Припухлость и болезненность суставов появляются через 1 -2 дня после исчезновения сыпи и держатся 510 дней. Более редкое осложнение - тромбоцитопеническая пурпура. Она характеризуется петехиальной или более крупной геморрагической сыпью на коже, кровотечением из десен, гематурией. Наиболее тяжелое осложнение - краснушный энцефалит, один случай которого наблюдается на 5000 -7000 заболеваний краснухой. Признаки энцефалита появляются вскоре после исчезновения сыпи или на фоне экзантемы. Больные отмечают усиление головной боли, ухудшение общего самочувствия, в дальнейшем развиваются судороги, коматозное состояние, гемипарезы. Иногда возможны и менингеальные симптомы. Летальность при энцефалитах довольно велика.
 Лабораторная диагностика Диагноз краснухи можно подтвердить или посредством выделения и идентификации вируса, или по нарастанию титров специфических антител. Для этой цели используют различные реакции: РСК, ИФА, РИФ, а также выявление специфических антител. Серологические реакции ставят с парными сыворотками с интервалом 10 -14 дней. Диагностическим является нарастание титра антител в 4 раза и более. Выделение и идентификация вируса довольно сложны и в практической работе почти не используются.
Лабораторная диагностика Диагноз краснухи можно подтвердить или посредством выделения и идентификации вируса, или по нарастанию титров специфических антител. Для этой цели используют различные реакции: РСК, ИФА, РИФ, а также выявление специфических антител. Серологические реакции ставят с парными сыворотками с интервалом 10 -14 дней. Диагностическим является нарастание титра антител в 4 раза и более. Выделение и идентификация вируса довольно сложны и в практической работе почти не используются.
 Специфическая профилактика Для специфической профилактики разработана и успешно апробирована живая ослабленная вакцина. Основной целью иммунизации является предупреждение врождённой краснухи, в связи с этим основным контингентом являются девушки в возрасте 14 -15 лет. Прививка сопровождается умеренно выраженными вакцинальными реакциями и у 95% иммунизированных приводит к выработке противокраснушных антител. Напряженность и длительность иммунитета нуждаются в дополнительном изучении. Прививка взрослых женщин не практикуется, так как нельзя вакцинировать беременных женщин, кроме того, беременность нежелательна в течение 3 месяцев после прививок. Нельзя исключить риск вакцинально поражения плода, хотя достоверных случаев поствакцинальной врождённой краснухи не описано.
Специфическая профилактика Для специфической профилактики разработана и успешно апробирована живая ослабленная вакцина. Основной целью иммунизации является предупреждение врождённой краснухи, в связи с этим основным контингентом являются девушки в возрасте 14 -15 лет. Прививка сопровождается умеренно выраженными вакцинальными реакциями и у 95% иммунизированных приводит к выработке противокраснушных антител. Напряженность и длительность иммунитета нуждаются в дополнительном изучении. Прививка взрослых женщин не практикуется, так как нельзя вакцинировать беременных женщин, кроме того, беременность нежелательна в течение 3 месяцев после прививок. Нельзя исключить риск вакцинально поражения плода, хотя достоверных случаев поствакцинальной врождённой краснухи не описано.
 Специфическое лечение Не разработано.
Специфическое лечение Не разработано.
 Спасибо за внимание!
Спасибо за внимание!


