323 группа;вирусы.pptx
- Количество слайдов: 120
 ГРИПП (INFLUENZA, GRIPPUS) Выполнили: студентки 323 группы Семёнова Анастасия Дмитриевна Назарова Полина Михайловна
ГРИПП (INFLUENZA, GRIPPUS) Выполнили: студентки 323 группы Семёнова Анастасия Дмитриевна Назарова Полина Михайловна
 Грипп Это острое респираторное заболевание вирусной этиологии, протекающее с явлениями общей интоксикации и поражением респираторного тракта.
Грипп Это острое респираторное заболевание вирусной этиологии, протекающее с явлениями общей интоксикации и поражением респираторного тракта.
 Классификация Царство - Vira Подцарство РНК-содержащие Семейство - Orthomyxoviridae Роды - Influenza A, B, С. (Антигенные свойства внутренних белков вириона (M 1 и NP) определяют принадлежность вируса гриппа к роду) Подтипы– по гемагглютинину (HA)-16 по нейраминидазы (NA) - 9
Классификация Царство - Vira Подцарство РНК-содержащие Семейство - Orthomyxoviridae Роды - Influenza A, B, С. (Антигенные свойства внутренних белков вириона (M 1 и NP) определяют принадлежность вируса гриппа к роду) Подтипы– по гемагглютинину (HA)-16 по нейраминидазы (NA) - 9
 Вирус гриппа РНК-содержащий (одна нить) 80 -120 нм Сферическая или нитевидная форма В центре – нуклеопротеид, который покрыт белковым капсидом и суперкапсидом
Вирус гриппа РНК-содержащий (одна нить) 80 -120 нм Сферическая или нитевидная форма В центре – нуклеопротеид, который покрыт белковым капсидом и суперкапсидом
 Вирионы это внеклеточные вирусные частицы Они состоят из фрагментированного нуклеокапсида спиральной симметрии и липопротеиновой оболочки, представляющей собой центральнорасположенный двойной липидный слой, окруженный снаружи и изнутри белками.
Вирионы это внеклеточные вирусные частицы Они состоят из фрагментированного нуклеокапсида спиральной симметрии и липопротеиновой оболочки, представляющей собой центральнорасположенный двойной липидный слой, окруженный снаружи и изнутри белками.
 Эпидемиология Источник – больной человек (возможно птицы) Пути передачи –воздушно-капельный (контактно-бытовой) Восприимчивый коллектив – любой человек, не имеющий иммунитета к новому варианту вируса.
Эпидемиология Источник – больной человек (возможно птицы) Пути передачи –воздушно-капельный (контактно-бытовой) Восприимчивый коллектив – любой человек, не имеющий иммунитета к новому варианту вируса.
 Патогенез Воздушно-капельный путь передачи Поражение эпителия респираторного тракта( преимущ. трахеии) Проникновение в клетки ( при участии гемаглютининов и нейраминидазы) Репродукция вируса в клетках дыхательных путей Происходят дегениративные изменения в клетке Пострение новых вирусных частиц
Патогенез Воздушно-капельный путь передачи Поражение эпителия респираторного тракта( преимущ. трахеии) Проникновение в клетки ( при участии гемаглютининов и нейраминидазы) Репродукция вируса в клетках дыхательных путей Происходят дегениративные изменения в клетке Пострение новых вирусных частиц
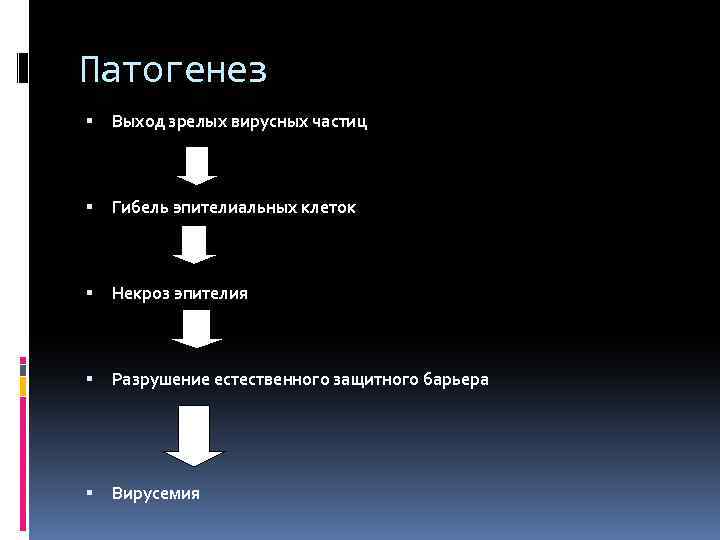 Патогенез Выход зрелых вирусных частиц Гибель эпителиальных клеток Некроз эпителия Разрушение естественного защитного барьера Вирусемия
Патогенез Выход зрелых вирусных частиц Гибель эпителиальных клеток Некроз эпителия Разрушение естественного защитного барьера Вирусемия
 Осложнения гриппа: Кровоизлияния в головной мозг, в альвеолы – синдром инфикционнотоксической энцефалопатии или геморрагический токсический отек легких, острая пневмония, бактериальные инфекции.
Осложнения гриппа: Кровоизлияния в головной мозг, в альвеолы – синдром инфикционнотоксической энцефалопатии или геморрагический токсический отек легких, острая пневмония, бактериальные инфекции.
 Клинические проявления гриппа. Инкубационный период 12 -48 часов I. Клинические формы: 1. Типичный грипп 2. Атипичный грипп (афибрильный, акатаральный и молниеносный) II. По тяжести : 1. Легкий 2. Среднетяжелый 3. Тяжелый 4. Очень тяжелый III. По наличию осложнений 1. Осложненный 2. Неосложненный
Клинические проявления гриппа. Инкубационный период 12 -48 часов I. Клинические формы: 1. Типичный грипп 2. Атипичный грипп (афибрильный, акатаральный и молниеносный) II. По тяжести : 1. Легкий 2. Среднетяжелый 3. Тяжелый 4. Очень тяжелый III. По наличию осложнений 1. Осложненный 2. Неосложненный
 Лабораторная диагностика Исслед. материал : смыв из носоглотки, мазок из полости носа, мокрота, сыворотка крови 1. Экспресс-диагностика: • использование флюоресцирующих АТ (обнаружение вируса) обработка мазков специфическими гриппозными флюоресцирующими сыворотками => комплекс АГ-АТ светится в ядре и цитоплазме клеток цилиндрического эпителия. Ответ ч/з 2 -3 часа
Лабораторная диагностика Исслед. материал : смыв из носоглотки, мазок из полости носа, мокрота, сыворотка крови 1. Экспресс-диагностика: • использование флюоресцирующих АТ (обнаружение вируса) обработка мазков специфическими гриппозными флюоресцирующими сыворотками => комплекс АГ-АТ светится в ядре и цитоплазме клеток цилиндрического эпителия. Ответ ч/з 2 -3 часа
 Лабораторная диагностика 2. Вирусологический метод • Культивирование вируса на курином эмбрионе или клеточных культурах • Для индикации проводится РГАдс или РГА ч/з 3 -4 дня • Для идентификации – РТГА со специфическими противогриппозными диагностическими сыворотками.
Лабораторная диагностика 2. Вирусологический метод • Культивирование вируса на курином эмбрионе или клеточных культурах • Для индикации проводится РГАдс или РГА ч/з 3 -4 дня • Для идентификации – РТГА со специфическими противогриппозными диагностическими сыворотками.
 Лабораторная диагностика 3. Серодиагностика • исследуют парные сыворотки крови, взятые у больных в острый период болезни ( до 5 дня) и в период реконвалесценции ( ч/з 12 -14 дней). Показательными являются РСК и РТГА с гриппозными АГ Диагностическим считается нарастание титра АТ в 4 раза и более
Лабораторная диагностика 3. Серодиагностика • исследуют парные сыворотки крови, взятые у больных в острый период болезни ( до 5 дня) и в период реконвалесценции ( ч/з 12 -14 дней). Показательными являются РСК и РТГА с гриппозными АГ Диагностическим считается нарастание титра АТ в 4 раза и более
 Специфическая профилактика 1. Вакцинация - 12 вакцин ( H 1 N 1, H 3 N 2, B) а)живые(2)-интраназальные не применяются б)инактиврованные цельновирионные(3)интраназальные или инъекционные в)субъединичные (7) – гриппол (с иммуномодулятором полиоксидонием), аггрипак, ваксегрипп, инфлювак, флюорикс и др. 2. Иммуноглобулин нормальный донорский 3. Интерферон лейкоцитарный человеческий - интраназально
Специфическая профилактика 1. Вакцинация - 12 вакцин ( H 1 N 1, H 3 N 2, B) а)живые(2)-интраназальные не применяются б)инактиврованные цельновирионные(3)интраназальные или инъекционные в)субъединичные (7) – гриппол (с иммуномодулятором полиоксидонием), аггрипак, ваксегрипп, инфлювак, флюорикс и др. 2. Иммуноглобулин нормальный донорский 3. Интерферон лейкоцитарный человеческий - интраназально
 Лечение. Противовирусная терапия Ø Ремантадин – лечение гриппа, вызванного вирусом типа А ( в первые часы и сутки) Ø Озельтамивир (тамифлю) – лечение гриппа, вызванного вирусов типа А и В Ø Реленца (занамивир) – структурный аналог нейраминовой кислоты Ø Арбидол – эффективен в отношении вирусов гриппа А и В и возбудителей других ОРВИ. Ø Амиксин – эффективен как против вирусов гриппа, так и против возбудителей всех ОРВИ. Ø Неовир – лечение гриппа и ОРВИ, вызванных вирусами парагриппа, реновирусами, РС – вирусом, аденовирусами, герпесвирусами. Ø Циклоферон – противовирусная и противовоспалительная активность Ø альфа-Интерферон – применяют при гриппе протекающем в легкой и среднетяжелой неосложненной форме
Лечение. Противовирусная терапия Ø Ремантадин – лечение гриппа, вызванного вирусом типа А ( в первые часы и сутки) Ø Озельтамивир (тамифлю) – лечение гриппа, вызванного вирусов типа А и В Ø Реленца (занамивир) – структурный аналог нейраминовой кислоты Ø Арбидол – эффективен в отношении вирусов гриппа А и В и возбудителей других ОРВИ. Ø Амиксин – эффективен как против вирусов гриппа, так и против возбудителей всех ОРВИ. Ø Неовир – лечение гриппа и ОРВИ, вызванных вирусами парагриппа, реновирусами, РС – вирусом, аденовирусами, герпесвирусами. Ø Циклоферон – противовирусная и противовоспалительная активность Ø альфа-Интерферон – применяют при гриппе протекающем в легкой и среднетяжелой неосложненной форме
 Лечение. Симптоматическая и патогенетическая терапия Лихорадочный период: постельный режим, тепло, обильное горячее питье с большим количеством витаминов особенно С и рутина. Для уменьшения сильной головной и мышечной боли: антигриппин ( колдрекс, аспирин-упса) Жаропонижающие применяют лишь при высокой t тела Обязательно принимать витамины(ревит, гексавит, ундевит, декамевит) Для улучшения дренажной функции бронхов и усиления эвакуации слизи и мокроты проводят теплые влажные ингаляции содержащие соду и бронходилататоры.
Лечение. Симптоматическая и патогенетическая терапия Лихорадочный период: постельный режим, тепло, обильное горячее питье с большим количеством витаминов особенно С и рутина. Для уменьшения сильной головной и мышечной боли: антигриппин ( колдрекс, аспирин-упса) Жаропонижающие применяют лишь при высокой t тела Обязательно принимать витамины(ревит, гексавит, ундевит, декамевит) Для улучшения дренажной функции бронхов и усиления эвакуации слизи и мокроты проводят теплые влажные ингаляции содержащие соду и бронходилататоры.
 Спасибо за внимание.
Спасибо за внимание.
 Парагрипп Выполнили: студенты 323 группы Анисимов Александр Минеев Виталий
Парагрипп Выполнили: студенты 323 группы Анисимов Александр Минеев Виталий
 Парагрипп Это острая респираторная инфекция, распространенная у детей младшего возраста. Вирусы парагриппа поражают нижние дыхательные пути; самое важное из этих поражений в клиническом и эпидемиологическом отношении — ложный круп. Инфекция может протекать также в форме бронхиолита и пневмонии. Первичная инфекция обычно развивается в первые годы жизни, часто встречаются повторные инфекции.
Парагрипп Это острая респираторная инфекция, распространенная у детей младшего возраста. Вирусы парагриппа поражают нижние дыхательные пути; самое важное из этих поражений в клиническом и эпидемиологическом отношении — ложный круп. Инфекция может протекать также в форме бронхиолита и пневмонии. Первичная инфекция обычно развивается в первые годы жизни, часто встречаются повторные инфекции.
 Классификация Царство – вирусы Подцарство – РНК-содержащие вирусы Семейство – Paramyxoviridae Подсемейство – Paramyxovirinae Род – Paramyxovirus Типы – ВПГЧ 1 -5 серотипы ( в России 1 -3)
Классификация Царство – вирусы Подцарство – РНК-содержащие вирусы Семейство – Paramyxoviridae Подсемейство – Paramyxovirinae Род – Paramyxovirus Типы – ВПГЧ 1 -5 серотипы ( в России 1 -3)
 Этиология По антигенной структуре выделяют 4 типа вируса со стабильным набором антигенов; подтипы 1, 2 и 3 родственны между собой. Вирионы хорошо размножаются в живых тканевых культурах, обладают гемадсорбирующими и гемагглютинирующими свойствами, проявляют тропность к эпителию дыхательных путей. Вирусы нестойки во внешней среде, при комнатной температуре сохраняются не более 4 ч, полная их инактивация происходит после прогревания в течение 30 мин при 50 °С.
Этиология По антигенной структуре выделяют 4 типа вируса со стабильным набором антигенов; подтипы 1, 2 и 3 родственны между собой. Вирионы хорошо размножаются в живых тканевых культурах, обладают гемадсорбирующими и гемагглютинирующими свойствами, проявляют тропность к эпителию дыхательных путей. Вирусы нестойки во внешней среде, при комнатной температуре сохраняются не более 4 ч, полная их инактивация происходит после прогревания в течение 30 мин при 50 °С.
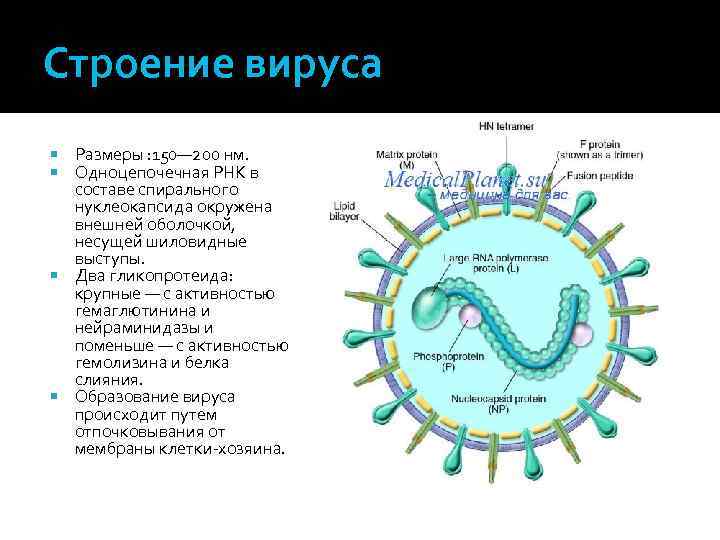 Строение вируса Размеры : 150— 200 нм. Одноцепочечная РНК в составе спирального нуклеокапсида окружена внешней оболочкой, несущей шиловидные выступы. Два гликопротеида: крупные — с активностью гемаглютинина и нейраминидазы и поменьше — с активностью гемолизина и белка слияния. Образование вируса происходит путем отпочковывания от мембраны клетки-хозяина.
Строение вируса Размеры : 150— 200 нм. Одноцепочечная РНК в составе спирального нуклеокапсида окружена внешней оболочкой, несущей шиловидные выступы. Два гликопротеида: крупные — с активностью гемаглютинина и нейраминидазы и поменьше — с активностью гемолизина и белка слияния. Образование вируса происходит путем отпочковывания от мембраны клетки-хозяина.
 Эпидемиология Резервуар и источник инфекции - больной с клинически выраженной или стертой формой болезни. Наибольшую эпидемическую опасность больные представляют в первые 2 -3 дня болезни, но выделение возбудителя происходит в среднем в течение 7 -10 суток. Механизм передачи инфекции аэрозольный, путь передачи – воздушно-капельный. Естественная восприимчивость людей высокая. Постинфекционный иммунитет несовершенен и непродолжителен. Пассивный иммунитет у новорожденных сохраняется до 6 месяцев, в случае заражения заболевание у них протекает легче. Распространено заболевание повсеместно, сезонность осеннезимняя, но заболевание может встречаться в любое время года. Вирусы парагриппа обуславливают до 20% ОРВИ у взрослых, до 30% - у детей. Регистрируют как спорадические случаи, так и эпидемические вспышки. Заболеванию подвержены все возрастные группы, но чаще болеют дети, особенно в возрасте до 1 года
Эпидемиология Резервуар и источник инфекции - больной с клинически выраженной или стертой формой болезни. Наибольшую эпидемическую опасность больные представляют в первые 2 -3 дня болезни, но выделение возбудителя происходит в среднем в течение 7 -10 суток. Механизм передачи инфекции аэрозольный, путь передачи – воздушно-капельный. Естественная восприимчивость людей высокая. Постинфекционный иммунитет несовершенен и непродолжителен. Пассивный иммунитет у новорожденных сохраняется до 6 месяцев, в случае заражения заболевание у них протекает легче. Распространено заболевание повсеместно, сезонность осеннезимняя, но заболевание может встречаться в любое время года. Вирусы парагриппа обуславливают до 20% ОРВИ у взрослых, до 30% - у детей. Регистрируют как спорадические случаи, так и эпидемические вспышки. Заболеванию подвержены все возрастные группы, но чаще болеют дети, особенно в возрасте до 1 года
 Патогенез Попадание вируса аэрогенным путем на слизистые оболочки верхних дыхательных путей Инкубационный период 1– 6 дней Проникновение в эпителиальные клетки носа, гортани и трахеи Репродукция вирионов
Патогенез Попадание вируса аэрогенным путем на слизистые оболочки верхних дыхательных путей Инкубационный период 1– 6 дней Проникновение в эпителиальные клетки носа, гортани и трахеи Репродукция вирионов
 Патогенез Разрушение эпителия слизистой (воспалительная реакция, сопровождающуюся гиперемией и отечностью слизистой оболочки) Возможно проникновение в кровь => умеренными явлениями интоксикации. Возможно развитие ложного крупа, особенно у детей раннего возраста.
Патогенез Разрушение эпителия слизистой (воспалительная реакция, сопровождающуюся гиперемией и отечностью слизистой оболочки) Возможно проникновение в кровь => умеренными явлениями интоксикации. Возможно развитие ложного крупа, особенно у детей раннего возраста.
 Лабораторная диагностика 1. Экспресс-диагностика Ø Реакция прямой имунофлюресценции со стандартными типовыми антисыворотками (даёт ответ в течении нескольких минут о наличии комплекса Аг-Ат , т. е он указывает на наличие вируса из отделяемого носа и наличие специфических антител. ) Ø Ринитоскопия при окраске по Романовскому (редко)
Лабораторная диагностика 1. Экспресс-диагностика Ø Реакция прямой имунофлюресценции со стандартными типовыми антисыворотками (даёт ответ в течении нескольких минут о наличии комплекса Аг-Ат , т. е он указывает на наличие вируса из отделяемого носа и наличие специфических антител. ) Ø Ринитоскопия при окраске по Романовскому (редко)
 Лабораторная диагностика 2. Вирусологический метод Ø Выделение вируса осуществляют в культурах клеток почек обезьян «МК-2» или эмбриона человека. ВПГЧ редко дают выраженный цитопатогенный эффект. Ø Индикацию проводят с помощью реакции гемадсорбции. Для этого к зараженным культурам клеток прибавляют эритроциты морской свинки или человека. Если клетки инфицированы вирусом гриппа, они адсорбируют эритроциты. Ø Идентификация осуществляется с помощью иммунных сывороток в РТГАдс или РСК
Лабораторная диагностика 2. Вирусологический метод Ø Выделение вируса осуществляют в культурах клеток почек обезьян «МК-2» или эмбриона человека. ВПГЧ редко дают выраженный цитопатогенный эффект. Ø Индикацию проводят с помощью реакции гемадсорбции. Для этого к зараженным культурам клеток прибавляют эритроциты морской свинки или человека. Если клетки инфицированы вирусом гриппа, они адсорбируют эритроциты. Ø Идентификация осуществляется с помощью иммунных сывороток в РТГАдс или РСК
 Лабораторная диагностика 3. Серодиагностика Ø Исследование парных проб сыворотки крови больного (интервал 10 -14 дней) на наличие противовирусных АТ в РТГА или РСК. Нарастание титра АТ во второй сыворотке в 4 и более раз указывает на парагриппозную инфекцию. 4. Анализ крови Ø Нормоцитоз или умеренная лейкопения. СОЭ не увеличена.
Лабораторная диагностика 3. Серодиагностика Ø Исследование парных проб сыворотки крови больного (интервал 10 -14 дней) на наличие противовирусных АТ в РТГА или РСК. Нарастание титра АТ во второй сыворотке в 4 и более раз указывает на парагриппозную инфекцию. 4. Анализ крови Ø Нормоцитоз или умеренная лейкопения. СОЭ не увеличена.
 Специфическая профилактика и терапия отсутствует
Специфическая профилактика и терапия отсутствует
 Вирус эпидемического паротита(свинки)
Вирус эпидемического паротита(свинки)
 Определение • Эпидемический паротит (лат. parotitis epidemica: свинка, заушница) — острое доброкачественное инфекционное заболевание, с негнойным поражением железистых органов (слюнные железы, поджелудочная железа, семенники) и ЦНС, вызванное парамиксовирусом.
Определение • Эпидемический паротит (лат. parotitis epidemica: свинка, заушница) — острое доброкачественное инфекционное заболевание, с негнойным поражением железистых органов (слюнные железы, поджелудочная железа, семенники) и ЦНС, вызванное парамиксовирусом.
 Классификация • • • Царство Вирус (Vira) Подцарства РНК содержащие Семейство Paramyxoviridae Род Paramyxovirus Вид parotitis epidemica
Классификация • • • Царство Вирус (Vira) Подцарства РНК содержащие Семейство Paramyxoviridae Род Paramyxovirus Вид parotitis epidemica
 Строение вирионов • Возбудитель паротита был впервые выделен и изучен в 1934 Э. Гудпасчером и К. Джонсоном. • РНК-содержащий вирус из семейства парамиксовирусов (Paramyxoviridae). • Вирионы полиморфны, округлые вирионы имеют диаметр 120— 300 нм, имеют плотное внутреннее ядро, содержащее однонитевую и нефрагментированную РНК и покрытая внешней оболочкой, состоящей из липидов и протеинов. В составе вириона имеются два компонента, способные фиксировать комплемент. Они включают растворимые, или S, антигены нуклеокапсидного происхождения, и антиген V, источником которого является поверхностный гемагглютинин. • Вирус обладает гемагглютинирующей, нейраминидазной и гемолитической активностью.
Строение вирионов • Возбудитель паротита был впервые выделен и изучен в 1934 Э. Гудпасчером и К. Джонсоном. • РНК-содержащий вирус из семейства парамиксовирусов (Paramyxoviridae). • Вирионы полиморфны, округлые вирионы имеют диаметр 120— 300 нм, имеют плотное внутреннее ядро, содержащее однонитевую и нефрагментированную РНК и покрытая внешней оболочкой, состоящей из липидов и протеинов. В составе вириона имеются два компонента, способные фиксировать комплемент. Они включают растворимые, или S, антигены нуклеокапсидного происхождения, и антиген V, источником которого является поверхностный гемагглютинин. • Вирус обладает гемагглютинирующей, нейраминидазной и гемолитической активностью.
 Эпидемиология заболевания • Источник инфекции: Человек является единственным естественным хозяином вируса эпидемического паротита. • Пути передачи: воздушно-капельный путь (при кашле, чихании, разговоре) от больного человека; также существует несколько мутаций вируса, передающихся половым путём (из-за этого болезнь иногда классифицируют как венерическую). • Восприимчивый коллектив: наиболее часто поражает детей от 5 до 15 лет; и взрослых, особенно в закрытых коллективах(в армейских казармах, общежитиях).
Эпидемиология заболевания • Источник инфекции: Человек является единственным естественным хозяином вируса эпидемического паротита. • Пути передачи: воздушно-капельный путь (при кашле, чихании, разговоре) от больного человека; также существует несколько мутаций вируса, передающихся половым путём (из-за этого болезнь иногда классифицируют как венерическую). • Восприимчивый коллектив: наиболее часто поражает детей от 5 до 15 лет; и взрослых, особенно в закрытых коллективах(в армейских казармах, общежитиях).
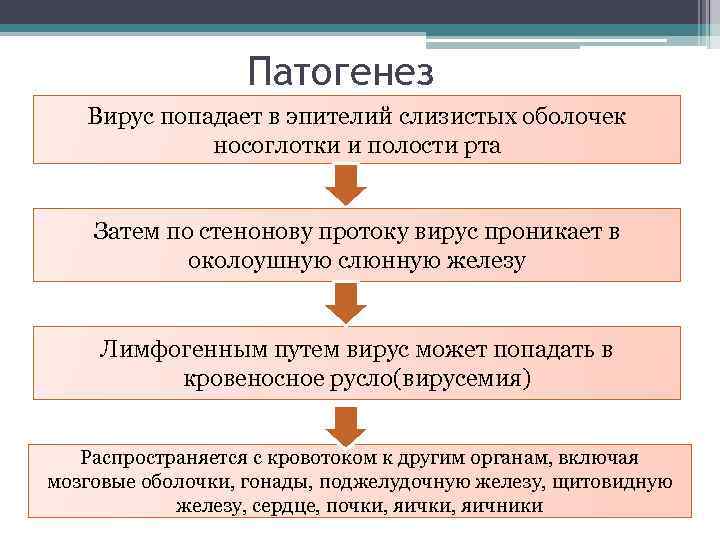 Патогенез Вирус попадает в эпителий слизистых оболочек носоглотки и полости рта Затем по стенонову протоку вирус проникает в околоушную слюнную железу Лимфогенным путем вирус может попадать в кровеносное русло(вирусемия) Распространяется с кровотоком к другим органам, включая мозговые оболочки, гонады, поджелудочную железу, щитовидную железу, сердце, почки, яичники
Патогенез Вирус попадает в эпителий слизистых оболочек носоглотки и полости рта Затем по стенонову протоку вирус проникает в околоушную слюнную железу Лимфогенным путем вирус может попадать в кровеносное русло(вирусемия) Распространяется с кровотоком к другим органам, включая мозговые оболочки, гонады, поджелудочную железу, щитовидную железу, сердце, почки, яичники
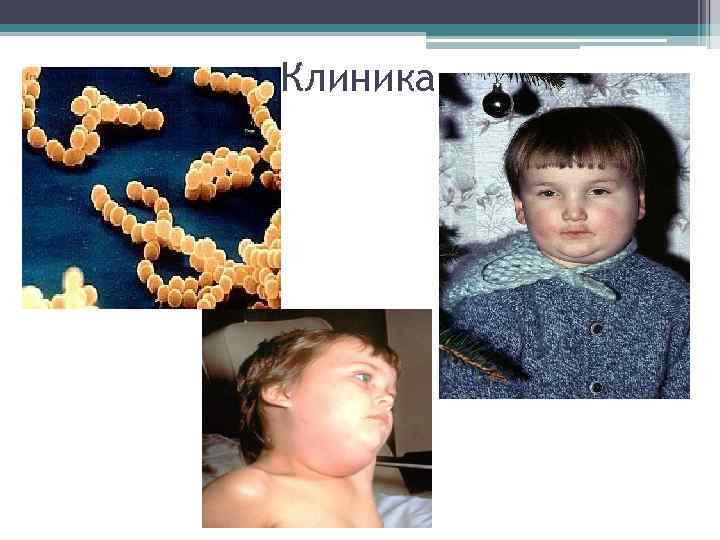
 Клиника • Инкубационный период от 13 до 19 дней. Продолжительность острого периода- 7 -1 о дней. У некоторых за 1 -2 дня продромальные явления (разбитость, недомогания, боли в мышцах, головные боли, озноб, нарушения сна и аппетита). С развитием воспалительных изменений слюнной железы интоксикации становятся более выраженными, отмечаются признаки поражения слюнных желез: сухость во рту, боли в области уха, усиливающиеся при жевании, разговоре. Обычно по мере уменьшения отечности одной железы, как правило, через 4— 5 дней после начала заболевания начинает набухать другая железа. Однако системные симптомы могут практически отсутствовать, в особенности у детей.
Клиника • Инкубационный период от 13 до 19 дней. Продолжительность острого периода- 7 -1 о дней. У некоторых за 1 -2 дня продромальные явления (разбитость, недомогания, боли в мышцах, головные боли, озноб, нарушения сна и аппетита). С развитием воспалительных изменений слюнной железы интоксикации становятся более выраженными, отмечаются признаки поражения слюнных желез: сухость во рту, боли в области уха, усиливающиеся при жевании, разговоре. Обычно по мере уменьшения отечности одной железы, как правило, через 4— 5 дней после начала заболевания начинает набухать другая железа. Однако системные симптомы могут практически отсутствовать, в особенности у детей.
 Клиника
Клиника
 Лабораторная диагностика • Исследуемый материал: слюна или спинномозговая жидкость, сыворотка крови. • Методы: v. Вирусологический v. Серодиагностика
Лабораторная диагностика • Исследуемый материал: слюна или спинномозговая жидкость, сыворотка крови. • Методы: v. Вирусологический v. Серодиагностика
 Вирусологический метод • Выделение вируса относится к методам ранней диагностики, хотя для его проведения требуется много времени. Слюну берут в первые 3 дня болезни в количестве 2 -3 мл в стерильную пробирку и разводят пополам изотоническим раствором хлорида натрия. После центрифугирования добавляют по 500 ЕД пенициллина и стрептомицина на 1 мл жидкости, выдерживают 30 мин при комнатной температуре, проверяют на бактериальную стерильность и используют для выделения вируса. Спинномозговую жидкость берут стерильно в первые 6 дней от появления менингеального синдрома.
Вирусологический метод • Выделение вируса относится к методам ранней диагностики, хотя для его проведения требуется много времени. Слюну берут в первые 3 дня болезни в количестве 2 -3 мл в стерильную пробирку и разводят пополам изотоническим раствором хлорида натрия. После центрифугирования добавляют по 500 ЕД пенициллина и стрептомицина на 1 мл жидкости, выдерживают 30 мин при комнатной температуре, проверяют на бактериальную стерильность и используют для выделения вируса. Спинномозговую жидкость берут стерильно в первые 6 дней от появления менингеального синдрома.
 Вирусологический метод • Выделение вируса осуществляется в 7 -9 дневных куриных эмбрионах или клеточных культурах. Материал вводят в амниотическую полость. Вирус обычно не вызывает видимых изменений в тканях эмбриона. • Индикацию чаще проводят в реакции гемагглютинации(эмбрион) или РГАдс с эритроцитами морской свинки(культуры клеток). • Идентификация осуществляется помощью стандартной антисыворотки в РТГА и РТГАдс.
Вирусологический метод • Выделение вируса осуществляется в 7 -9 дневных куриных эмбрионах или клеточных культурах. Материал вводят в амниотическую полость. Вирус обычно не вызывает видимых изменений в тканях эмбриона. • Индикацию чаще проводят в реакции гемагглютинации(эмбрион) или РГАдс с эритроцитами морской свинки(культуры клеток). • Идентификация осуществляется помощью стандартной антисыворотки в РТГА и РТГАдс.
 Серодиагностика • Исследование парных проб сыворотки крови больного (интервал 10 -14 дней) на наличие противовирусных антител в РТГА. Нарастание титра антител во второй сыворотке в 4 и более раз указывает на парагриппозную инфекцию. • Может быть использована внутрикожная проба с антигеном (аллергеном). Диагностическим считается переход отрицательной пробы в положительную. Если кожная проба будет положительной уже в первые дни болезни, то это свидетельствует о том, что человек ранее перенес паротит.
Серодиагностика • Исследование парных проб сыворотки крови больного (интервал 10 -14 дней) на наличие противовирусных антител в РТГА. Нарастание титра антител во второй сыворотке в 4 и более раз указывает на парагриппозную инфекцию. • Может быть использована внутрикожная проба с антигеном (аллергеном). Диагностическим считается переход отрицательной пробы в положительную. Если кожная проба будет положительной уже в первые дни болезни, то это свидетельствует о том, что человек ранее перенес паротит.
 Серодиагностика • РТГА v. Принцип реакции основан на способности АТ связывать различные вирусы и нейтрализовать их, лишая возможности агглютинировать эритроциты. Визуально этот эффект и проявляется в «торможении» гемагглютинации. РТГА применяют при диагностике вирусных инфекций для выявления специфических антигемагглютининов и идентификации различных вирусов по их гемагглютининам, проявляющим свойства Аг.
Серодиагностика • РТГА v. Принцип реакции основан на способности АТ связывать различные вирусы и нейтрализовать их, лишая возможности агглютинировать эритроциты. Визуально этот эффект и проявляется в «торможении» гемагглютинации. РТГА применяют при диагностике вирусных инфекций для выявления специфических антигемагглютининов и идентификации различных вирусов по их гемагглютининам, проявляющим свойства Аг.
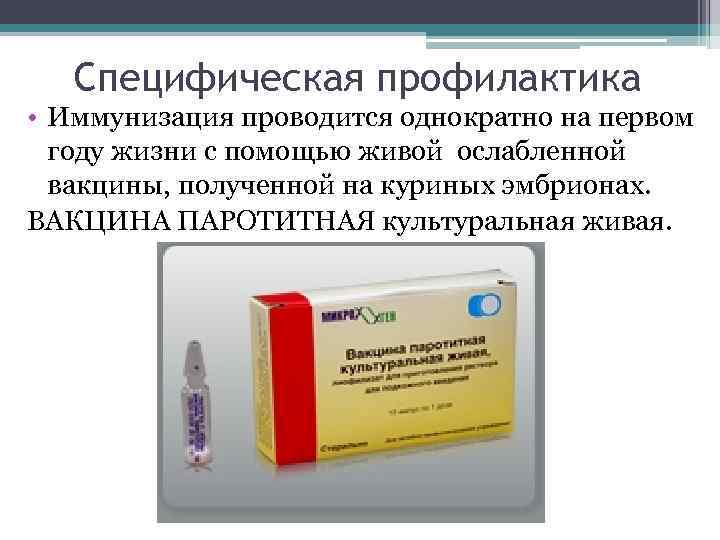 Специфическая профилактика • Иммунизация проводится однократно на первом году жизни с помощью живой ослабленной вакцины, полученной на куриных эмбрионах. ВАКЦИНА ПАРОТИТНАЯ культуральная живая.
Специфическая профилактика • Иммунизация проводится однократно на первом году жизни с помощью живой ослабленной вакцины, полученной на куриных эмбрионах. ВАКЦИНА ПАРОТИТНАЯ культуральная живая.
 Специфическая профилактика • ВАКЦИНА ПАРОТИТНАЯ культуральная живая. v готовится методом культивирования аттенуированного штамма вируса паротита Ленинград-3 на первичной культуре клеток эмбрионов перепелов.
Специфическая профилактика • ВАКЦИНА ПАРОТИТНАЯ культуральная живая. v готовится методом культивирования аттенуированного штамма вируса паротита Ленинград-3 на первичной культуре клеток эмбрионов перепелов.
 • Плановые прививки проводят двукратно в возрасте 12 месяцев и 6 лет детям, не болевшим эпидемическим паротитом. • Экстренную профилактику проводят детям с 12 месяцев, подросткам и взрослым, имевшим контакт с больным паротитом, не болевшим эпидемическим паротитом или ранее не привитым против этой инфекции. При отсутствии противопоказаний вакцину вводят не позднее, чем через 72 часа с момента контакта с больным. • Специфического лечения нет.
• Плановые прививки проводят двукратно в возрасте 12 месяцев и 6 лет детям, не болевшим эпидемическим паротитом. • Экстренную профилактику проводят детям с 12 месяцев, подросткам и взрослым, имевшим контакт с больным паротитом, не болевшим эпидемическим паротитом или ранее не привитым против этой инфекции. При отсутствии противопоказаний вакцину вводят не позднее, чем через 72 часа с момента контакта с больным. • Специфического лечения нет.
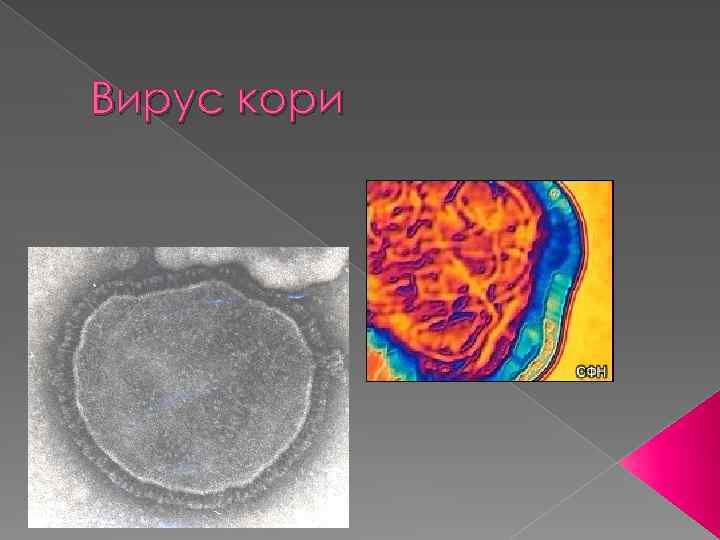 Вирус кори
Вирус кори
 Корь (лат. Morbilli)- острая вирусная болезнь, характеризующаяся лихорадкой, общей интоксикацией, энантемой макулопапулезной сыпью, поражением конъюнктивы и верхних отделов респираторного тракта. Вирусная природа кори установлена Дж. Андерсеном и Дж. Гольдбергом в 1911 году. В 1954 году Дж. Эндерс и Т. Пиблс выделил вирус кори в культуре клеток.
Корь (лат. Morbilli)- острая вирусная болезнь, характеризующаяся лихорадкой, общей интоксикацией, энантемой макулопапулезной сыпью, поражением конъюнктивы и верхних отделов респираторного тракта. Вирусная природа кори установлена Дж. Андерсеном и Дж. Гольдбергом в 1911 году. В 1954 году Дж. Эндерс и Т. Пиблс выделил вирус кори в культуре клеток.
 Классификация Царство – Vira Подцарство – РНК-содержащие Семейство – Paramyxoviridae Род - Morbillivirus
Классификация Царство – Vira Подцарство – РНК-содержащие Семейство – Paramyxoviridae Род - Morbillivirus
 Строение вириона • • • Содержит минус - цепь РНК, которая служит матрицей для синтеза комплементарной ей цепи, на которой в последующем и синтезируются вирусные белки; Размер генома 16 -20; Парамиксовирусы относятся к сложно организованным вирусам, имеют сферическую форму, d=100 -300 нм; Вирионы имеют сравнительно крупный нуклеокапсид спиралевидной формы, покрытый снаружи суперкапсидом с шиповидными выростами. В состав суперкапсида входят также поверхностные гликозилированные белки H, F. Белок Н является вирусным рецептором, обладает гемагглютинирующей активностью. Белок F выполняет функцию слияния с мембраной чувствительной клетки. Под суперкапсидом находится слой матриксного М-белка.
Строение вириона • • • Содержит минус - цепь РНК, которая служит матрицей для синтеза комплементарной ей цепи, на которой в последующем и синтезируются вирусные белки; Размер генома 16 -20; Парамиксовирусы относятся к сложно организованным вирусам, имеют сферическую форму, d=100 -300 нм; Вирионы имеют сравнительно крупный нуклеокапсид спиралевидной формы, покрытый снаружи суперкапсидом с шиповидными выростами. В состав суперкапсида входят также поверхностные гликозилированные белки H, F. Белок Н является вирусным рецептором, обладает гемагглютинирующей активностью. Белок F выполняет функцию слияния с мембраной чувствительной клетки. Под суперкапсидом находится слой матриксного М-белка.
 Резистентность Неустойчивы во внешней среде. Быстро инактивируются при высыхании, нагревании, облучении УФО.
Резистентность Неустойчивы во внешней среде. Быстро инактивируются при высыхании, нагревании, облучении УФО.
 Эпидемиология Источник – больной человек; Механизм передачи – аэрогенный; Путь передачи – воздушно-капельный; Восприимчивый коллектив – любой человек без специфического иммунитета.
Эпидемиология Источник – больной человек; Механизм передачи – аэрогенный; Путь передачи – воздушно-капельный; Восприимчивый коллектив – любой человек без специфического иммунитета.
 Патогенез Входные ворота - слизистая респираторного тракта, возможно заражение при попадании вируса в конъюнктиву глаза. Вирус кори проникает в клетки эпителия респираторного тракта, где происходит его репродукция. Лимфогенным путем поступают в кровеносное русло (вирусемия) и распространяется по всему организму. Вирус поражает клетки ретикуло-эндотелиальной системы, в частности эндотелий кровеносных капилляров, вследствие некротизации этих клеток появляется сыпь. Также поражает Т-лимфоциты, что приводит к развитию вторичного иммунодефицита. Редко проникает в ЦНС, вызывая энцефаломиелит.
Патогенез Входные ворота - слизистая респираторного тракта, возможно заражение при попадании вируса в конъюнктиву глаза. Вирус кори проникает в клетки эпителия респираторного тракта, где происходит его репродукция. Лимфогенным путем поступают в кровеносное русло (вирусемия) и распространяется по всему организму. Вирус поражает клетки ретикуло-эндотелиальной системы, в частности эндотелий кровеносных капилляров, вследствие некротизации этих клеток появляется сыпь. Также поражает Т-лимфоциты, что приводит к развитию вторичного иммунодефицита. Редко проникает в ЦНС, вызывая энцефаломиелит.
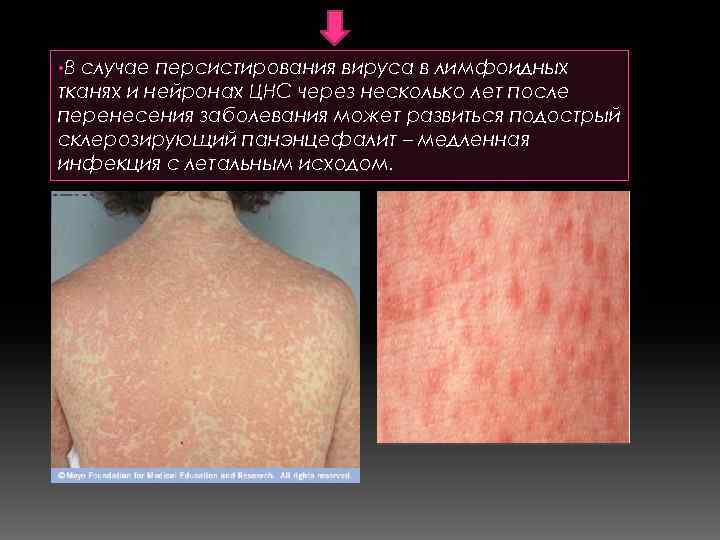 • В случае персистирования вируса в лимфоидных тканях и нейронах ЦНС через несколько лет после перенесения заболевания может развиться подострый склерозирующий панэнцефалит – медленная инфекция с летальным исходом.
• В случае персистирования вируса в лимфоидных тканях и нейронах ЦНС через несколько лет после перенесения заболевания может развиться подострый склерозирующий панэнцефалит – медленная инфекция с летальным исходом.
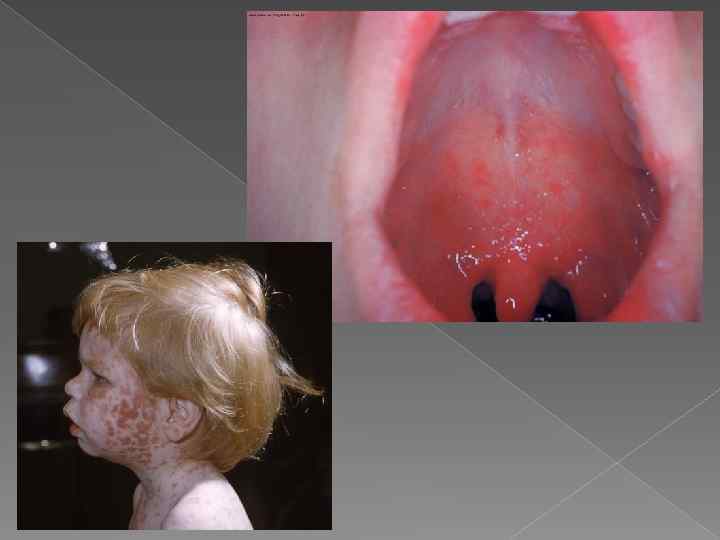
 Клинические проявления В продромальный период – лихорадка, ринит, фарингит, симптомы интоксикации, на коже больных появляется пятнисто-папулёзная сыпь. Первые элементы сыпи возникают в области лба и за ушными раковинами. Затем сыпь быстро распространяется на лицо, шею, грудь, туловище, конечности (элементы сыпи не заразны). Появление на слизистой оболочке рта точечных некрозов, окруженных участками воспаления, так называемых пятен Бельского – Филатова - Коплика. Появление сыпи сопровождается высокой лихородкой, конъюнктивитом и повышением интоксикации. Высокая температура у детей может сопровождаться судорогами и помутнением сознания. Кашель, резь в глазах, фотофобия, конъюнктивит утяжеляют состояние больных детей.
Клинические проявления В продромальный период – лихорадка, ринит, фарингит, симптомы интоксикации, на коже больных появляется пятнисто-папулёзная сыпь. Первые элементы сыпи возникают в области лба и за ушными раковинами. Затем сыпь быстро распространяется на лицо, шею, грудь, туловище, конечности (элементы сыпи не заразны). Появление на слизистой оболочке рта точечных некрозов, окруженных участками воспаления, так называемых пятен Бельского – Филатова - Коплика. Появление сыпи сопровождается высокой лихородкой, конъюнктивитом и повышением интоксикации. Высокая температура у детей может сопровождаться судорогами и помутнением сознания. Кашель, резь в глазах, фотофобия, конъюнктивит утяжеляют состояние больных детей.
 Период высыпаний продолжается 3 -4 дня, после чего температура нормализуется, элементы сыпи бледнеют, в течение нескольких дней сохраняются в виде пигментированных пятен и в дальнейшем исчезают. Коревая инфекция сопровождается ослаблением и неспецифической резистентости организма, что часто приводит к развитию вторичных бактериальных инфекций (бронхопневмония, синуситы, воспаление среднего уха, мастоидит). На фоне иммунодефицитного состояния у маленьких детей иногда развивается первичная коревая пневмония и коревой энцефалит.
Период высыпаний продолжается 3 -4 дня, после чего температура нормализуется, элементы сыпи бледнеют, в течение нескольких дней сохраняются в виде пигментированных пятен и в дальнейшем исчезают. Коревая инфекция сопровождается ослаблением и неспецифической резистентости организма, что часто приводит к развитию вторичных бактериальных инфекций (бронхопневмония, синуситы, воспаление среднего уха, мастоидит). На фоне иммунодефицитного состояния у маленьких детей иногда развивается первичная коревая пневмония и коревой энцефалит.
 Иммунитет Перенесенное заболевание оставляет прочный гуморальный иммунитет. Иммунитет пожизненный. В сыворотке крови присутствуют комплементсвязывающие антитела и антигемагглютинины. Полученные от матери антитела защищают ребенка до 6 -месячного возраста.
Иммунитет Перенесенное заболевание оставляет прочный гуморальный иммунитет. Иммунитет пожизненный. В сыворотке крови присутствуют комплементсвязывающие антитела и антигемагглютинины. Полученные от матери антитела защищают ребенка до 6 -месячного возраста.
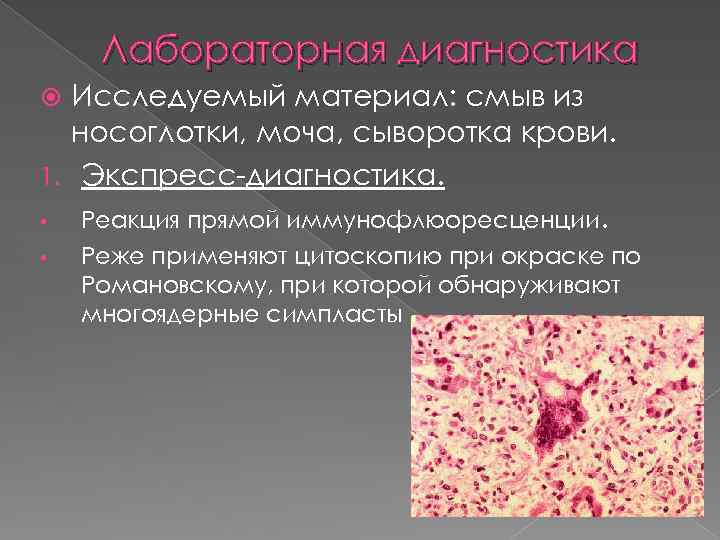 Лабораторная диагностика Исследуемый материал: смыв из носоглотки, моча, сыворотка крови. 1. Экспресс-диагностика. • Реакция прямой иммунофлюоресценции. • Реже применяют цитоскопию при окраске по Романовскому, при которой обнаруживают многоядерные симпласты
Лабораторная диагностика Исследуемый материал: смыв из носоглотки, моча, сыворотка крови. 1. Экспресс-диагностика. • Реакция прямой иммунофлюоресценции. • Реже применяют цитоскопию при окраске по Романовскому, при которой обнаруживают многоядерные симпласты
 2. Вирусологический метод. • Выделение вируса осуществляют в культурах фибробластов японских перепелок, культурах He. La, Hep 2, A-1, почек обезьян. Индикацию осуществляют по цпд – образование гигантских многоядерных клеток. • Неповрежденные клетки культуры Vero-Slam Цпд в культуре клеток Vero-Slam
2. Вирусологический метод. • Выделение вируса осуществляют в культурах фибробластов японских перепелок, культурах He. La, Hep 2, A-1, почек обезьян. Индикацию осуществляют по цпд – образование гигантских многоядерных клеток. • Неповрежденные клетки культуры Vero-Slam Цпд в культуре клеток Vero-Slam
 • Идентификация осуществляется с помощью иммунных сывороток в РТГАдс. 3. Серодиагностика. • Исследование сыворотки крови больного на наличие противовирусных антител в РТГА, РСК, РПГА.
• Идентификация осуществляется с помощью иммунных сывороток в РТГАдс. 3. Серодиагностика. • Исследование сыворотки крови больного на наличие противовирусных антител в РТГА, РСК, РПГА.
 Профилактика и лечение Осуществляется путем иммунизации детей в возрасте от трех месяцев до одного года живой ослабленной вакциной ( вакцинный штамм Ленинград-16, культивируемый на клетках почек морских свинок или фибробластах японских перепелок). Плановая ревакцинация проводится в 9 лет. Кроме того, как средство экстренной профилактики применим иммуноглобулин нормальный донорский (противокоревой). Продолжительность пассивного иммунитета до 1 месяца. Всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин. Экстренная профилактика нормальным иммуноглобулином человека проводится в первые 5 дней после контакта детям от 3 до 12 месяцев и беременным.
Профилактика и лечение Осуществляется путем иммунизации детей в возрасте от трех месяцев до одного года живой ослабленной вакциной ( вакцинный штамм Ленинград-16, культивируемый на клетках почек морских свинок или фибробластах японских перепелок). Плановая ревакцинация проводится в 9 лет. Кроме того, как средство экстренной профилактики применим иммуноглобулин нормальный донорский (противокоревой). Продолжительность пассивного иммунитета до 1 месяца. Всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин. Экстренная профилактика нормальным иммуноглобулином человека проводится в первые 5 дней после контакта детям от 3 до 12 месяцев и беременным.
 Специфического лечения нет.
Специфического лечения нет.
 РЕСПИРАТОРНОСИНЦИТИАЛЬНЫЙ ВИРУС (РС-ВИРУС)
РЕСПИРАТОРНОСИНЦИТИАЛЬНЫЙ ВИРУС (РС-ВИРУС)
 классификация • • Царство- VIRA Подцарство- РНК-овые Семейство- PARAMYXOVIRIDAE Род- METAMYXOVIRIDAE • Human respiratory syncytial virus • Выделяют три серовара типа респираторно-синцитиального вируса; антигенные различия обусловливает специфический поверхностный антиген. Серологические различия выражены слабо.
классификация • • Царство- VIRA Подцарство- РНК-овые Семейство- PARAMYXOVIRIDAE Род- METAMYXOVIRIDAE • Human respiratory syncytial virus • Выделяют три серовара типа респираторно-синцитиального вируса; антигенные различия обусловливает специфический поверхностный антиген. Серологические различия выражены слабо.
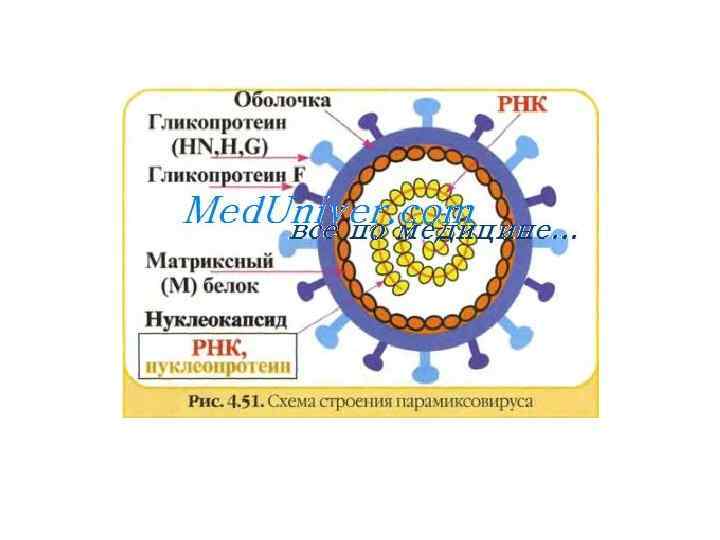
 • Вирионы РС-вируса сферической формы, диаметром 120200 нм. Геном образован несегментированной молекулой РНК. С ним связаны нуклеокапсидиый белок N и белки Р и L полимеразного комплекса (содержащего транскриптазу). Белки М и N прилегают к внутренней поверхности суперкапсида. • Суперкапсид респираторно-синцитиального вируса пронизывают шипы, образованные гликопротеинами G и F. Белок G обеспечивает взаимодействие с клеточными рецепторами. Белок F обеспечивает слияние оболочки вируса с клеточной мембраной и мембраной лизосом, а также слияние инфицированной клетки с прилегающими незаражёнными клетками. В результате слияния клеток образуется синцитий — структура из клеток, соединённых выростами цитоплазмы. У PC-вируса отсутствует гемагглютинин; его отличает меньшая гемадсорбционная и гемолитическая активность.
• Вирионы РС-вируса сферической формы, диаметром 120200 нм. Геном образован несегментированной молекулой РНК. С ним связаны нуклеокапсидиый белок N и белки Р и L полимеразного комплекса (содержащего транскриптазу). Белки М и N прилегают к внутренней поверхности суперкапсида. • Суперкапсид респираторно-синцитиального вируса пронизывают шипы, образованные гликопротеинами G и F. Белок G обеспечивает взаимодействие с клеточными рецепторами. Белок F обеспечивает слияние оболочки вируса с клеточной мембраной и мембраной лизосом, а также слияние инфицированной клетки с прилегающими незаражёнными клетками. В результате слияния клеток образуется синцитий — структура из клеток, соединённых выростами цитоплазмы. У PC-вируса отсутствует гемагглютинин; его отличает меньшая гемадсорбционная и гемолитическая активность.
 • Респираторно-синцитиальная вирусная инфекция относится к воздушно-капельным инфекциям. • Источником инфекции являются больные люди или носители. • Вспышки респираторно-синцитиальной вирусной инфекции носят локальный характер и наблюдаются ежегодно в осенне-весеннее время года, в течение 2— 3 месяцев, во всех странах мира, независимо от широты распространения других вирусных инфекций и эпидемий гриппа в том числе. • Малоустойчив во внешней среде и склонен к самораспаду. Быстро инактивируется под действием высокой температуры и дезинфектантов. • Естественная восприимчивость людей высокая, особенно у детей. Постинфекционный иммунитет нестоек. Возможны повторные заболевания через несколько лет.
• Респираторно-синцитиальная вирусная инфекция относится к воздушно-капельным инфекциям. • Источником инфекции являются больные люди или носители. • Вспышки респираторно-синцитиальной вирусной инфекции носят локальный характер и наблюдаются ежегодно в осенне-весеннее время года, в течение 2— 3 месяцев, во всех странах мира, независимо от широты распространения других вирусных инфекций и эпидемий гриппа в том числе. • Малоустойчив во внешней среде и склонен к самораспаду. Быстро инактивируется под действием высокой температуры и дезинфектантов. • Естественная восприимчивость людей высокая, особенно у детей. Постинфекционный иммунитет нестоек. Возможны повторные заболевания через несколько лет.
 • Вирус проникает через дыхательные пути; • Внедряется в эпителий слизистой оболочки (у детей характерно поражение нижних дыхательных путей, распространение процесса на трахею, бронхиолы, альвеолы); • Идет формирование воспалительного процесса; • Вследствие репродукции вируса происходит некроз клеточного эпителия бронхов и бронхиол;
• Вирус проникает через дыхательные пути; • Внедряется в эпителий слизистой оболочки (у детей характерно поражение нижних дыхательных путей, распространение процесса на трахею, бронхиолы, альвеолы); • Идет формирование воспалительного процесса; • Вследствие репродукции вируса происходит некроз клеточного эпителия бронхов и бронхиол;
 • Формируется лимфоидная перибронхиальная инфильтрация; • При прогрессировании воспаление с выраженным аллергическим компонентом образуется многоклеточные выросты эпителия; • В просвет альвеол выделяется мононуклеарный экссудат; • Обтурация дыхательных путей; • Развитие ателектазов и эмфиземы.
• Формируется лимфоидная перибронхиальная инфильтрация; • При прогрессировании воспаление с выраженным аллергическим компонентом образуется многоклеточные выросты эпителия; • В просвет альвеол выделяется мононуклеарный экссудат; • Обтурация дыхательных путей; • Развитие ателектазов и эмфиземы.
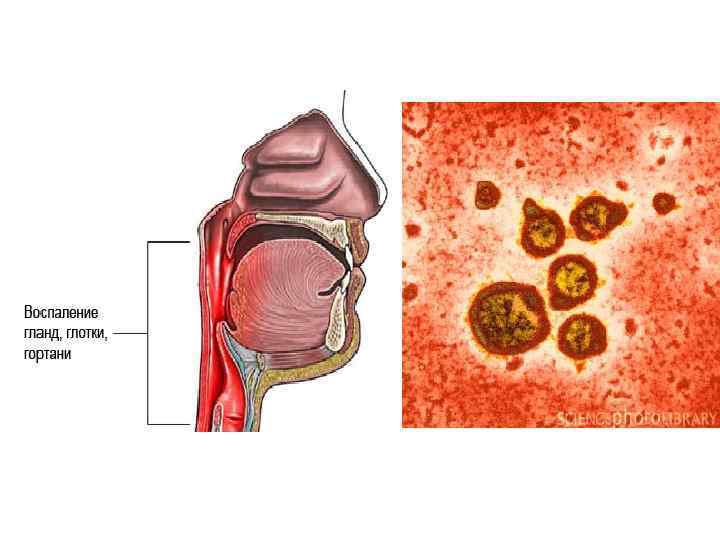
 • Инкубационный период варьирует от нескольких дней до 1 нед. Заболевание развивается постепенно. В зависимости от преимущественного поражения тех или иных отделов дыхательной системы выделяют несколько клинических вариантов PC-инфекции: назофарингит, бронхит и бронхиолит, пневмонию. На фоне субфебрильной температуры тела отмечают незначительные проявления общей интоксикации - познабливание, умеренную головную боль, слабость, несильную миалгию. У больных появляются заложенность носа с необильными серозными выделениями, чувство першения в носоглотке, чиханье, сухой кашель.
• Инкубационный период варьирует от нескольких дней до 1 нед. Заболевание развивается постепенно. В зависимости от преимущественного поражения тех или иных отделов дыхательной системы выделяют несколько клинических вариантов PC-инфекции: назофарингит, бронхит и бронхиолит, пневмонию. На фоне субфебрильной температуры тела отмечают незначительные проявления общей интоксикации - познабливание, умеренную головную боль, слабость, несильную миалгию. У больных появляются заложенность носа с необильными серозными выделениями, чувство першения в носоглотке, чиханье, сухой кашель.
 • При осмотре отмечают слабую или умеренную гиперемию слизистой оболочки носовых ходов и задней стенки глотки, инъекцию сосудов склер, иногда увеличение шейных и подчелюстных лимфатических узлов. Нередко через несколько дней наступает выздоровление.
• При осмотре отмечают слабую или умеренную гиперемию слизистой оболочки носовых ходов и задней стенки глотки, инъекцию сосудов склер, иногда увеличение шейных и подчелюстных лимфатических узлов. Нередко через несколько дней наступает выздоровление.
 • Развитие патологических процессов в нижних отделах дыхательных путей более характерно для детей младшего возраста, но возможно и у взрослых. С 3 -4 -го дня болезни состояние больного ухудшается. Нарастает температура тела, достигая иногда высоких цифр, постепенно усиливается кашель - сначала сухой, а затем со слизистой мокротой. Появляется чувство тяжести в груди, иногда возникает одышка экспираторного типа. Кашель могут сопровождать симптомы удушья. При осмотре больных можно отметить конъюнктивит, инъекцию склер, иногда цианоз губ. Слизистая оболочка носа, ротоглотки и задней стенки глотки умеренно гиперемирована, с небольшой зернистостью. В лёгких выслушивают жёсткое дыхание, большое количество сухих хрипов в различных отделах. Эта симптоматика соответствует картине острого бронхита.
• Развитие патологических процессов в нижних отделах дыхательных путей более характерно для детей младшего возраста, но возможно и у взрослых. С 3 -4 -го дня болезни состояние больного ухудшается. Нарастает температура тела, достигая иногда высоких цифр, постепенно усиливается кашель - сначала сухой, а затем со слизистой мокротой. Появляется чувство тяжести в груди, иногда возникает одышка экспираторного типа. Кашель могут сопровождать симптомы удушья. При осмотре больных можно отметить конъюнктивит, инъекцию склер, иногда цианоз губ. Слизистая оболочка носа, ротоглотки и задней стенки глотки умеренно гиперемирована, с небольшой зернистостью. В лёгких выслушивают жёсткое дыхание, большое количество сухих хрипов в различных отделах. Эта симптоматика соответствует картине острого бронхита.
 • Пневмония может развиваться в первые дни PCинфекции даже при отсутствии выраженных признаков интоксикации и нормальной температуре тела. В этом случае пневмонию рассматривают как следствие репродукции респираторно-синцитиального вируса. Её отличает быстрое нарастание дыхательной недостаточности. В течение нескольких часов усиливаются общая слабость и одышка. При развитии астматического синдрома, характерного для PC-инфекции, особенно у детей младшего возраста, одышка может приобрести экспираторный характер (с удлинённым свистящим выдохом).
• Пневмония может развиваться в первые дни PCинфекции даже при отсутствии выраженных признаков интоксикации и нормальной температуре тела. В этом случае пневмонию рассматривают как следствие репродукции респираторно-синцитиального вируса. Её отличает быстрое нарастание дыхательной недостаточности. В течение нескольких часов усиливаются общая слабость и одышка. При развитии астматического синдрома, характерного для PC-инфекции, особенно у детей младшего возраста, одышка может приобрести экспираторный характер (с удлинённым свистящим выдохом).
 Лаб. диагностика • Исслед. матер. : выделение вируса из носоглоточных смывов, сыворотка крови; • Экспресс: р-ия прямой иммунофлюоресценции • Культуры для выделения: • МК-2 (из почек обезьяны) • He. La (злокачественные кл. из раковой опухоли шейки матки) • Hep-2 (злокачественные кл. опухоли гортани человека) • Почки эмбриона человека
Лаб. диагностика • Исслед. матер. : выделение вируса из носоглоточных смывов, сыворотка крови; • Экспресс: р-ия прямой иммунофлюоресценции • Культуры для выделения: • МК-2 (из почек обезьяны) • He. La (злокачественные кл. из раковой опухоли шейки матки) • Hep-2 (злокачественные кл. опухоли гортани человека) • Почки эмбриона человека
 • Индикацию осуществляют по цитопатическому действию вируса – своё название вирус получил благодаря способности вызывать образование синцитиальных полей в клетках тканевых культур. • Идентификация: РИФ, РН и РСК • Серодиагностика: РН, РСК, РПГА • Исследуют парные сыворотки, взятые с интервалом 10 -14 дней. Диагностическим является нарастание титра антител в 4 раза и более. • Специфическая профилактика и терапия отсутствует.
• Индикацию осуществляют по цитопатическому действию вируса – своё название вирус получил благодаря способности вызывать образование синцитиальных полей в клетках тканевых культур. • Идентификация: РИФ, РН и РСК • Серодиагностика: РН, РСК, РПГА • Исследуют парные сыворотки, взятые с интервалом 10 -14 дней. Диагностическим является нарастание титра антител в 4 раза и более. • Специфическая профилактика и терапия отсутствует.
 Аденовирусная инфекция
Аденовирусная инфекция
 n Аденовирусная инфекция - антропонозная острая вирусная инфекционная болезнь с аспирационным механизмом передачи возбудителя. Протекает с преимущественным поражением органов дыхания, глаз и лимфатических узлов, реже кишечника. Возбудители — ДНК-содержащие вирусы рода Mastadenovirus.
n Аденовирусная инфекция - антропонозная острая вирусная инфекционная болезнь с аспирационным механизмом передачи возбудителя. Протекает с преимущественным поражением органов дыхания, глаз и лимфатических узлов, реже кишечника. Возбудители — ДНК-содержащие вирусы рода Mastadenovirus.
 классификация n n Царство – вирусы Подцарство – ДНК-содержащие Семейство – adenoviridae Это семейство содержит следующие роды: Род Atadenovirus Род Aviadenovirus Род Ichtadenovirus Род Mastadenovirus Род Siadenovirus
классификация n n Царство – вирусы Подцарство – ДНК-содержащие Семейство – adenoviridae Это семейство содержит следующие роды: Род Atadenovirus Род Aviadenovirus Род Ichtadenovirus Род Mastadenovirus Род Siadenovirus
 n Аденовирусы были выделены в 1953 г. У. Роу и др. из культуры клеток аденоидов (миндалин) детей, в которых они вызывали ЦПД. В настоящее время известно более 90 серотипов аденовирусов млекопитающих. Из них 49 серотипов являются патогенными для человека. n Инфекции нижних отделов дыхательных путей (бронхиолиты, пневмонии) — серотипы 1, 2, 3, 5, 6, 7, 21 Фарингоконъюнктивиты — серотипы 1, 2, 3, 4, 6, 7, 14 ОРВИ — серотипы 3, 4, 7 Гастроэнтериты — серотипы 2, 3, 5, 40, 41 Конъюнктивиты — серотипы 2, 3, 5, 7, 8, 19, 21 Эпидемические кератоконъюнктивиты — серотипы 8, 19, 37 Геморрагические циститы — серотипы 11, 21 Менингоэнцефалиты — серотипы 2, 6, 7, 12, 32 Диссеминированные поражения — серотипы 5, 34, 35, 39 Цервициты и уретриты — серотип 37 n n n n n
n Аденовирусы были выделены в 1953 г. У. Роу и др. из культуры клеток аденоидов (миндалин) детей, в которых они вызывали ЦПД. В настоящее время известно более 90 серотипов аденовирусов млекопитающих. Из них 49 серотипов являются патогенными для человека. n Инфекции нижних отделов дыхательных путей (бронхиолиты, пневмонии) — серотипы 1, 2, 3, 5, 6, 7, 21 Фарингоконъюнктивиты — серотипы 1, 2, 3, 4, 6, 7, 14 ОРВИ — серотипы 3, 4, 7 Гастроэнтериты — серотипы 2, 3, 5, 40, 41 Конъюнктивиты — серотипы 2, 3, 5, 7, 8, 19, 21 Эпидемические кератоконъюнктивиты — серотипы 8, 19, 37 Геморрагические циститы — серотипы 11, 21 Менингоэнцефалиты — серотипы 2, 6, 7, 12, 32 Диссеминированные поражения — серотипы 5, 34, 35, 39 Цервициты и уретриты — серотип 37 n n n n n
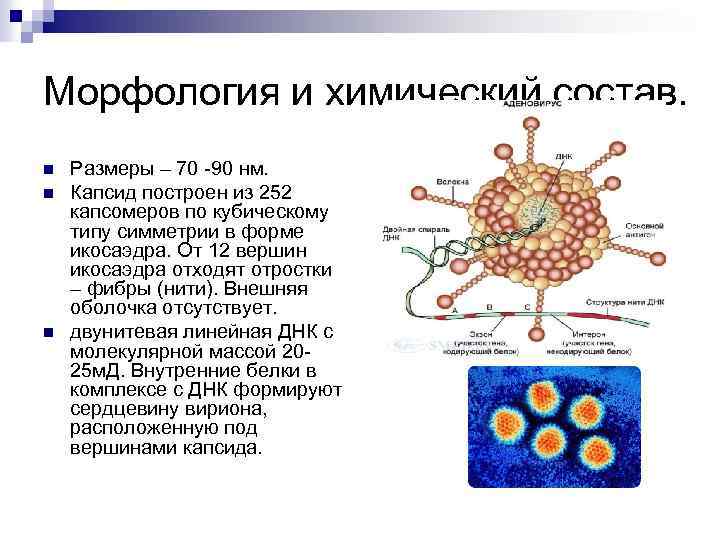 Морфология и химический состав. n n n Размеры – 70 -90 нм. Капсид построен из 252 капсомеров по кубическому типу симметрии в форме икосаэдра. От 12 вершин икосаэдра отходят отростки – фибры (нити). Внешняя оболочка отсутствует. двунитевая линейная ДНК с молекулярной массой 2025 м. Д. Внутренние белки в комплексе с ДНК формируют сердцевину вириона, расположенную под вершинами капсида.
Морфология и химический состав. n n n Размеры – 70 -90 нм. Капсид построен из 252 капсомеров по кубическому типу симметрии в форме икосаэдра. От 12 вершин икосаэдра отходят отростки – фибры (нити). Внешняя оболочка отсутствует. двунитевая линейная ДНК с молекулярной массой 2025 м. Д. Внутренние белки в комплексе с ДНК формируют сердцевину вириона, расположенную под вершинами капсида.
 Антигенные свойства. n 1. А-антиген, гексон, — групповой, общий для всех серотипов вируса антиген, локализованный в 240 капсомерах капсида, каждый из которых граничит с шестью соседними капсомерами, что определило название антигена (hexon). в составе гексонного антигена имеются две реактивные группы, одна из которых стимулирует образование группоспецифических, а другая — типоспецифических антител. n 2. В-антиген, пентон, — токсический антиген, вызывающий округление и скучивание (агрегация) чувствительных клеток однослойной культуры и отделение клеток с поверхности стекла. Локализован в капсомерах, расположенных на вершине двенадцати угловых участков вириона, каждый из которых граничит с пятью соседними капсомерами (penton). Чувствителен к действию трипсина. Ингибирует активность интерферона и повышает тяжесть ассоциированных респираторных инфекций. n 3. С-антиген — нитевой (fiber) антиген, имеет морфологически форму нити с узловым утолщением, прикрепленной к пентонному антигену. Представляет собой типоспецифический антиген, устойчив к действию трипсина, способствует адсорбции аденовирусов на эритроцитах и их агглютинации.
Антигенные свойства. n 1. А-антиген, гексон, — групповой, общий для всех серотипов вируса антиген, локализованный в 240 капсомерах капсида, каждый из которых граничит с шестью соседними капсомерами, что определило название антигена (hexon). в составе гексонного антигена имеются две реактивные группы, одна из которых стимулирует образование группоспецифических, а другая — типоспецифических антител. n 2. В-антиген, пентон, — токсический антиген, вызывающий округление и скучивание (агрегация) чувствительных клеток однослойной культуры и отделение клеток с поверхности стекла. Локализован в капсомерах, расположенных на вершине двенадцати угловых участков вириона, каждый из которых граничит с пятью соседними капсомерами (penton). Чувствителен к действию трипсина. Ингибирует активность интерферона и повышает тяжесть ассоциированных респираторных инфекций. n 3. С-антиген — нитевой (fiber) антиген, имеет морфологически форму нити с узловым утолщением, прикрепленной к пентонному антигену. Представляет собой типоспецифический антиген, устойчив к действию трипсина, способствует адсорбции аденовирусов на эритроцитах и их агглютинации.
 Культивирование. Резистентность. n Аденовирусы культивируют в первичной культуре клеток почки эмбриона человека, линии клеток Hela, Нер-2. n инактивируются прогреванием при t° 56° в течение 5 мин, 20— 30 мин. при t° 50°; сохраняют активность в течение 7 дней при t° 36°, 14 дней — при t° 22— 23°, 70 дней — при t° 4°. Устойчивы в кислой зоне р. Н от 6, 5 до 3, 0; при р. Н 1, 5— 2, 5 частично инактивируются в течение 30 мин. при t° 36°. При комнатной температуре хорошо сохраняются в зоне р. Н от 6, 0 до 9, 5, более чувствительны к повышению щелочной, чем кислой, границы р. Н. Аденовирусы инактивируются через несколько минут при температуре выше 56°С и при УФ-облучении. Резистентны к органическим растворителям (эфиру, хлороформу, флуорокарбону), а также к трипсину, папаину, рибонуклеазе, дезоксирибонуклеазе и к желчи. n n n
Культивирование. Резистентность. n Аденовирусы культивируют в первичной культуре клеток почки эмбриона человека, линии клеток Hela, Нер-2. n инактивируются прогреванием при t° 56° в течение 5 мин, 20— 30 мин. при t° 50°; сохраняют активность в течение 7 дней при t° 36°, 14 дней — при t° 22— 23°, 70 дней — при t° 4°. Устойчивы в кислой зоне р. Н от 6, 5 до 3, 0; при р. Н 1, 5— 2, 5 частично инактивируются в течение 30 мин. при t° 36°. При комнатной температуре хорошо сохраняются в зоне р. Н от 6, 0 до 9, 5, более чувствительны к повышению щелочной, чем кислой, границы р. Н. Аденовирусы инактивируются через несколько минут при температуре выше 56°С и при УФ-облучении. Резистентны к органическим растворителям (эфиру, хлороформу, флуорокарбону), а также к трипсину, папаину, рибонуклеазе, дезоксирибонуклеазе и к желчи. n n n
 Эпидемиология. n Источником инфекции являются больные с острой или латентной аденовирусной инфекцией. Возбудитель выделяется из организма с секретом верхних дыхательных путей до 25 -го дня болезни, более 1, 5 месяцев - с фекалиями. n Инфекция передается воздушно-капельным путем. «Кишечные» аденовирусы выделяются с фекалиями и распространяются фекально-оральным путем. n Восприимчивый коллектив: чаще болеют дети в возрасте от 6 мес. до 2 лет. Перенесенное заболевание оставляет типоспецифический иммунитет, возможны повторные заболевания.
Эпидемиология. n Источником инфекции являются больные с острой или латентной аденовирусной инфекцией. Возбудитель выделяется из организма с секретом верхних дыхательных путей до 25 -го дня болезни, более 1, 5 месяцев - с фекалиями. n Инфекция передается воздушно-капельным путем. «Кишечные» аденовирусы выделяются с фекалиями и распространяются фекально-оральным путем. n Восприимчивый коллектив: чаще болеют дети в возрасте от 6 мес. до 2 лет. Перенесенное заболевание оставляет типоспецифический иммунитет, возможны повторные заболевания.
 Патогенез n n Входные ворота инфекции: верхние дыхательные пути; ЖКТ(при заглатывании слизи из верхних дыхательных путей). Верхние дыхательные пути. Репродукция вируса в эпителии верхних дыхательных путей → дистрофия и дегенерация клеток эпителия (поражение трахеи и бронхов выражено в меньшей степени, но изменения в них и иммуносупрессия, свойственная вирусной инфекции, облегчают присоединение бактериальных осложнений, чаще в виде бактериальной пневмонии) → проникновение и накопление вирусных частиц в лимфоидных образованиях слизистых оболочек ротоглотки и регионарных лимфатических узлах подавляет фагоцитарную реакцию макрофагальной системы →
Патогенез n n Входные ворота инфекции: верхние дыхательные пути; ЖКТ(при заглатывании слизи из верхних дыхательных путей). Верхние дыхательные пути. Репродукция вируса в эпителии верхних дыхательных путей → дистрофия и дегенерация клеток эпителия (поражение трахеи и бронхов выражено в меньшей степени, но изменения в них и иммуносупрессия, свойственная вирусной инфекции, облегчают присоединение бактериальных осложнений, чаще в виде бактериальной пневмонии) → проникновение и накопление вирусных частиц в лимфоидных образованиях слизистых оболочек ротоглотки и регионарных лимфатических узлах подавляет фагоцитарную реакцию макрофагальной системы →
 n подавление активности макрофагов и повышение проницаемости тканей приводят к развитию вирусемии с диссеминацией возбудителя по различным органам и системам и проникновением вируса в клетки эндотелия сосудов, приводящее к их повреждению. При этом часто наблюдается синдром интоксикации. Фиксация вируса макрофагами в печени и селезенке вызывает изменения в этих органах с увеличением их размеров (гепатолиенальный синдром). ЖКТ. n n n Репродукция вируса в клетках эпителия → в очагах поражения развивается воспалительная реакция, сопровождаемая расширением капилляров слизистой оболочки и гиперплазией подслизистой ткани с инфильтрацией мононуклеарными лейкоцитами. Клинически это проявляется тонзиллитом, фарингитом, конъюнктивитом (чаще пленчатым) и диареей. → лимфогенным путем возбудитель попадает в регионарные лимфатические узлы, вызывая гиперплазию лимфоидной ткани, проявлениями которой является периферическая лимфаденопатия и мезаденит.
n подавление активности макрофагов и повышение проницаемости тканей приводят к развитию вирусемии с диссеминацией возбудителя по различным органам и системам и проникновением вируса в клетки эндотелия сосудов, приводящее к их повреждению. При этом часто наблюдается синдром интоксикации. Фиксация вируса макрофагами в печени и селезенке вызывает изменения в этих органах с увеличением их размеров (гепатолиенальный синдром). ЖКТ. n n n Репродукция вируса в клетках эпителия → в очагах поражения развивается воспалительная реакция, сопровождаемая расширением капилляров слизистой оболочки и гиперплазией подслизистой ткани с инфильтрацией мононуклеарными лейкоцитами. Клинически это проявляется тонзиллитом, фарингитом, конъюнктивитом (чаще пленчатым) и диареей. → лимфогенным путем возбудитель попадает в регионарные лимфатические узлы, вызывая гиперплазию лимфоидной ткани, проявлениями которой является периферическая лимфаденопатия и мезаденит.
 Клиническая картина. n Аденовирусные болезни, как правило, протекают в виде фарингоконъюнктивальной лихорадки, катара верхних дыхательных путей, кишечной формы. Реже наблюдаются изолированные поражения глотки, конъюнктивы, мезентериальных лимф, узлов. n Аденовирусный катар дыхательных путей — частая и наиболее легкая форма аденовирусной болезни. Она проявляется лихорадкой (продолжительностью в среднем 3— 6 дней), умеренным или легким нарушением общего состояния больного и выраженными симптомами катара дыхательных путей: ринитом, трахеобронхитом. Изредка (в 3— 4% случаев) возможно развитие астматического синдрома и ларингита. Частыми проявлениями болезни являются фарингит с выраженной зернистостью слизистой оболочки и припухание шейных и подчелюстных лимфатических, узлов. Иногда отмечается рвота и учащенный жидкий стул.
Клиническая картина. n Аденовирусные болезни, как правило, протекают в виде фарингоконъюнктивальной лихорадки, катара верхних дыхательных путей, кишечной формы. Реже наблюдаются изолированные поражения глотки, конъюнктивы, мезентериальных лимф, узлов. n Аденовирусный катар дыхательных путей — частая и наиболее легкая форма аденовирусной болезни. Она проявляется лихорадкой (продолжительностью в среднем 3— 6 дней), умеренным или легким нарушением общего состояния больного и выраженными симптомами катара дыхательных путей: ринитом, трахеобронхитом. Изредка (в 3— 4% случаев) возможно развитие астматического синдрома и ларингита. Частыми проявлениями болезни являются фарингит с выраженной зернистостью слизистой оболочки и припухание шейных и подчелюстных лимфатических, узлов. Иногда отмечается рвота и учащенный жидкий стул.
 n n n Конъюнктивит — частое и характерное проявление болезни. Вначале он бывает обычно односторонним; второй глаз может поражаться позже. Различают катаральный, фолликулярный и пленчатый конъюнктивит. Последняя форма особенно типична для аденовирусных болезней. Конъюнктива век гиперемирована, зерниста и несколько набухшая; отмечается необильное выделение секрета. Через 1— 3 дня на конъюнктиве век, иногда и переходных складок, появляются нежные белого или сероватобелого цвета пленчатые налеты. Частый симптом — отек век, иногда резко выражен, мягкий на ощупь. Поражение роговицы (аденовирусный керато-конъюнктивит) у детей раннего возраста встречается очень редко. Фаринго-конъюнктивальная лихорадка — типичная форма аденовирусных болезней, проявляющаяся сочетанием катара дыхательных путей, фарингита и конъюнктивита. Кишечная форма (аденовирусная диарея) наблюдается преимущественно у детей первого года жизни и характеризуется умеренно учащенным жидким стулом, иногда с примесью слизи, расстройством аппетита; изредка наблюдается рвота. Температура повышена; весьма часты явления катара дыхательных путей.
n n n Конъюнктивит — частое и характерное проявление болезни. Вначале он бывает обычно односторонним; второй глаз может поражаться позже. Различают катаральный, фолликулярный и пленчатый конъюнктивит. Последняя форма особенно типична для аденовирусных болезней. Конъюнктива век гиперемирована, зерниста и несколько набухшая; отмечается необильное выделение секрета. Через 1— 3 дня на конъюнктиве век, иногда и переходных складок, появляются нежные белого или сероватобелого цвета пленчатые налеты. Частый симптом — отек век, иногда резко выражен, мягкий на ощупь. Поражение роговицы (аденовирусный керато-конъюнктивит) у детей раннего возраста встречается очень редко. Фаринго-конъюнктивальная лихорадка — типичная форма аденовирусных болезней, проявляющаяся сочетанием катара дыхательных путей, фарингита и конъюнктивита. Кишечная форма (аденовирусная диарея) наблюдается преимущественно у детей первого года жизни и характеризуется умеренно учащенным жидким стулом, иногда с примесью слизи, расстройством аппетита; изредка наблюдается рвота. Температура повышена; весьма часты явления катара дыхательных путей.
 n Мезаденит — редкое проявление аденовирусной болезни; наблюдается либо на фоне других ее проявлений, либо как основной синдром. Характеризуется остро возникающими сильными, приступообразными болями в животе (преимущественно в его нижней части, нередко в правой подвздошной области), лихорадочным состоянием, тошнотой и иногда рвотой. Явления раздражения брюшины отсутствуют или выражены слабо. Нередко ошибочно диагностируется аппендицит, и больных подвергают операции. Описаны случаи осложнения мезаденита инвагинацией кишок. n У новорожденных отмечаются некоторые особенности течения аденовирусной болезни: субфебрильная температура, частота диспептических расстройств и пневмонии и, наоборот, редкость пленчатого конъюнктивита и увеличения лимфатических, узлов. У недоношенных детей болезнь обычно протекает при нормальной или сниженной температуре. n Осложнения: отиты, синуситы, ангины и пневмонии — обусловливаются присоединением бактериальной инфекции. Аденовируснаяе болезнь может быть причиной обострения различных хронических воспалительных процессов и образования хронического тонзиллита.
n Мезаденит — редкое проявление аденовирусной болезни; наблюдается либо на фоне других ее проявлений, либо как основной синдром. Характеризуется остро возникающими сильными, приступообразными болями в животе (преимущественно в его нижней части, нередко в правой подвздошной области), лихорадочным состоянием, тошнотой и иногда рвотой. Явления раздражения брюшины отсутствуют или выражены слабо. Нередко ошибочно диагностируется аппендицит, и больных подвергают операции. Описаны случаи осложнения мезаденита инвагинацией кишок. n У новорожденных отмечаются некоторые особенности течения аденовирусной болезни: субфебрильная температура, частота диспептических расстройств и пневмонии и, наоборот, редкость пленчатого конъюнктивита и увеличения лимфатических, узлов. У недоношенных детей болезнь обычно протекает при нормальной или сниженной температуре. n Осложнения: отиты, синуситы, ангины и пневмонии — обусловливаются присоединением бактериальной инфекции. Аденовируснаяе болезнь может быть причиной обострения различных хронических воспалительных процессов и образования хронического тонзиллита.
 Лабораторная диагностика. n Исследуемый материал: смывы из носоглотки, мокрота, сыворотка крови, фекалии. n 1) экспресс-диагностика. n - реакция прямой иммунофлюоресценции. Компоненты реакции: И. М. + поливалентная противоаденовирусная сыворотка. Учет в люминесцентном микроскопе. При микроскопии препаратов обращают внимание на светящиеся вирусные частицы, располагающиеся в ядрах клеток. n n 2) вирусологический метод n - выделение вируса осуществляют в культурах Hep-2, He. La, клеток почек эмбриона человека.
Лабораторная диагностика. n Исследуемый материал: смывы из носоглотки, мокрота, сыворотка крови, фекалии. n 1) экспресс-диагностика. n - реакция прямой иммунофлюоресценции. Компоненты реакции: И. М. + поливалентная противоаденовирусная сыворотка. Учет в люминесцентном микроскопе. При микроскопии препаратов обращают внимание на светящиеся вирусные частицы, располагающиеся в ядрах клеток. n n 2) вирусологический метод n - выделение вируса осуществляют в культурах Hep-2, He. La, клеток почек эмбриона человека.
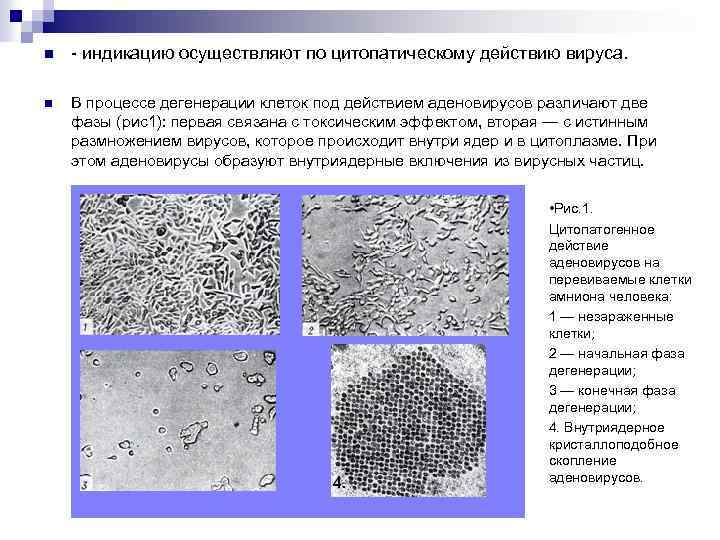 n - индикацию осуществляют по цитопатическому действию вируса. n В процессе дегенерации клеток под действием аденовирусов различают две фазы (рис1): первая связана с токсическим эффектом, вторая — с истинным размножением вирусов, которое происходит внутри ядер и в цитоплазме. При этом аденовирусы образуют внутриядерные включения из вирусных частиц. • Рис. 1. Цитопатогенное действие аденовирусов на перевиваемые клетки амниона человека: 1 — незараженные клетки; 2 — начальная фаза дегенерации; 3 — конечная фаза дегенерации; 4. Внутриядерное кристаллоподобное скопление аденовирусов.
n - индикацию осуществляют по цитопатическому действию вируса. n В процессе дегенерации клеток под действием аденовирусов различают две фазы (рис1): первая связана с токсическим эффектом, вторая — с истинным размножением вирусов, которое происходит внутри ядер и в цитоплазме. При этом аденовирусы образуют внутриядерные включения из вирусных частиц. • Рис. 1. Цитопатогенное действие аденовирусов на перевиваемые клетки амниона человека: 1 — незараженные клетки; 2 — начальная фаза дегенерации; 3 — конечная фаза дегенерации; 4. Внутриядерное кристаллоподобное скопление аденовирусов.
 n - идентификация осуществляется с помощью иммунных сывороток в РИФ и РСК. n 3) серодиагностика. n Исследуют парные сыворотки, взятые с интервалом 10 -14 дней, при помощи РСК и РТГА. Диагностическим является нарастание титра антител в 4 раз и более.
n - идентификация осуществляется с помощью иммунных сывороток в РИФ и РСК. n 3) серодиагностика. n Исследуют парные сыворотки, взятые с интервалом 10 -14 дней, при помощи РСК и РТГА. Диагностическим является нарастание титра антител в 4 раз и более.
 Специфическая профилактика. Лечение. n Имеется инактивированная (формалином) аденовирусная вакцина серотипов 3, 4, 7 – содержит аденовирусы 3, 4, 7 серотипов, инактивированные формалином при t° 37°. Вводится в дозе 1 мл подкожно или внутримышечно в разведении 1: 4000. n Специфическая терапия отсутствует. n В терапии аденовирусной инфекции широко используются препараты интерферона: лейкоцитарный интерферон (не позднее конца первых суток заболевания). Применяют также препараты из группы иммуномодуляторов: арбидон, Афлубин (комплексный гомеопатический препарат с противовоспалительным и иммуномодулирующим действием); ИРС-19 (спрей). В нос можно также закладывать противовирусные мази: оксолиновую, бонафтон, теброфен, флореналь. Назначается десенсибилизирующая и витаминотерапия в возрастных дозировках, а также симптоматические средства. Антибиотики показаны только при наличии осложнений, хронических очагов инфекции и микстинфекции.
Специфическая профилактика. Лечение. n Имеется инактивированная (формалином) аденовирусная вакцина серотипов 3, 4, 7 – содержит аденовирусы 3, 4, 7 серотипов, инактивированные формалином при t° 37°. Вводится в дозе 1 мл подкожно или внутримышечно в разведении 1: 4000. n Специфическая терапия отсутствует. n В терапии аденовирусной инфекции широко используются препараты интерферона: лейкоцитарный интерферон (не позднее конца первых суток заболевания). Применяют также препараты из группы иммуномодуляторов: арбидон, Афлубин (комплексный гомеопатический препарат с противовоспалительным и иммуномодулирующим действием); ИРС-19 (спрей). В нос можно также закладывать противовирусные мази: оксолиновую, бонафтон, теброфен, флореналь. Назначается десенсибилизирующая и витаминотерапия в возрастных дозировках, а также симптоматические средства. Антибиотики показаны только при наличии осложнений, хронических очагов инфекции и микстинфекции.
 ВИРУС НАТУРАЛЬНОЙ ОСПЫ
ВИРУС НАТУРАЛЬНОЙ ОСПЫ
 Классификация вируса Семейство Poxviridae Подсемейство Chordopoxviridae Род Orthopoxvirus
Классификация вируса Семейство Poxviridae Подсемейство Chordopoxviridae Род Orthopoxvirus
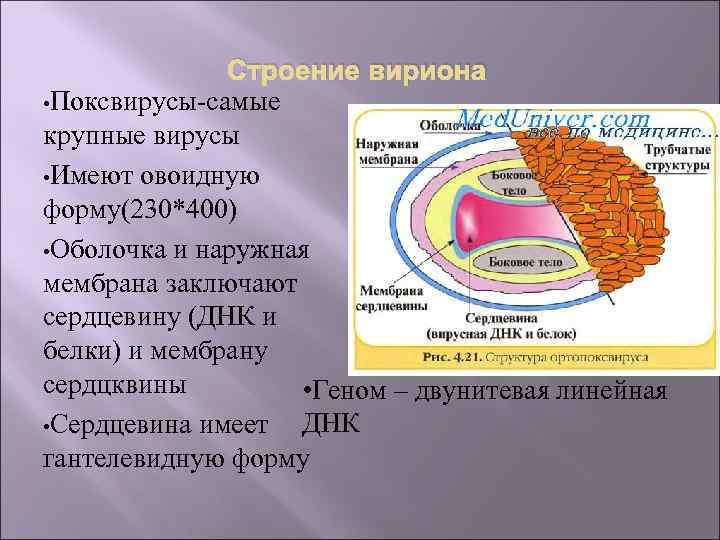 Строение вириона • Поксвирусы-самые крупные вирусы • Имеют овоидную форму(230*400) • Оболочка и наружная мембрана заключают сердцевину (ДНК и белки) и мембрану сердцквины • Геном – двунитевая линейная ДНК • Сердцевина имеет гантелевидную форму
Строение вириона • Поксвирусы-самые крупные вирусы • Имеют овоидную форму(230*400) • Оболочка и наружная мембрана заключают сердцевину (ДНК и белки) и мембрану сердцквины • Геном – двунитевая линейная ДНК • Сердцевина имеет гантелевидную форму
 Эпидемиология • Источником инфекции является больной человек. • Самый распространенный путь – воздушно - пылевой • Контактный путь заражения встречается гораздо реже. В основном при уходе за больными… • Встречается алиментарный путь. • При вертикальном пути передачи смертность плода достигает 80%
Эпидемиология • Источником инфекции является больной человек. • Самый распространенный путь – воздушно - пылевой • Контактный путь заражения встречается гораздо реже. В основном при уходе за больными… • Встречается алиментарный путь. • При вертикальном пути передачи смертность плода достигает 80%
 Клиника Инкубационный период 5 -15 суток, но при контактом пути заражения период может быть короче. Клиническая картина включает 4 стадии: стадия предвестников (2 -4 -е сутки) –озноб, повышение температуры, сильные рвущие боли в пояснице, жажда, рвота
Клиника Инкубационный период 5 -15 суток, но при контактом пути заражения период может быть короче. Клиническая картина включает 4 стадии: стадия предвестников (2 -4 -е сутки) –озноб, повышение температуры, сильные рвущие боли в пояснице, жажда, рвота
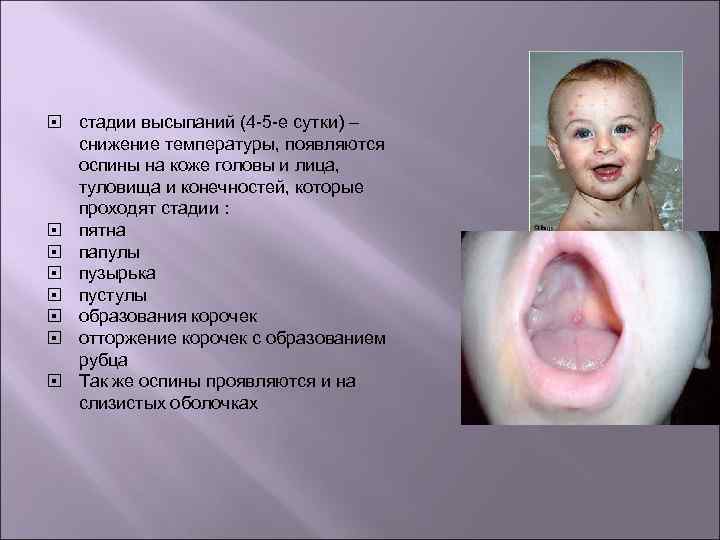 стадии высыпаний (4 -5 -е сутки) – снижение температуры, появляются оспины на коже головы и лица, туловища и конечностей, которые проходят стадии : пятна папулы пузырька пустулы образования корочек отторжение корочек с образованием рубца Так же оспины проявляются и на слизистых оболочках
стадии высыпаний (4 -5 -е сутки) – снижение температуры, появляются оспины на коже головы и лица, туловища и конечностей, которые проходят стадии : пятна папулы пузырька пустулы образования корочек отторжение корочек с образованием рубца Так же оспины проявляются и на слизистых оболочках
 нагноений (7 -10 -е сутки) –вновь ухудшается самочувствие, возникают признаки токсической энцефалопатии (нарушение сознания, бред. Судороги у детей ) стадия выздоровления (20 -30 -е сутки).
нагноений (7 -10 -е сутки) –вновь ухудшается самочувствие, возникают признаки токсической энцефалопатии (нарушение сознания, бред. Судороги у детей ) стадия выздоровления (20 -30 -е сутки).
 Патогенез вируса Проникновение через слизистые оболочки верхних дыхательных путей (реже через кожу). Попадание вируса в регионарные лимфатические узлы и размножение в них. Попадание вируса в кровь. Гематогенный занос в кожу и лимфоидные ткани и размножение в них. Формирование очагов поражения в коже, слизистых оболочках и паренхиматозых органах.
Патогенез вируса Проникновение через слизистые оболочки верхних дыхательных путей (реже через кожу). Попадание вируса в регионарные лимфатические узлы и размножение в них. Попадание вируса в кровь. Гематогенный занос в кожу и лимфоидные ткани и размножение в них. Формирование очагов поражения в коже, слизистых оболочках и паренхиматозых органах.
 Лабораторная диагностика Исследуемый материал: содержимое оспенных везикул и пустул. Экспресс-диагностика: Микроскопический метод: мазки обрабатываются методом серебрения по Морозову. Обнаруживают тельца Пашена в виде мелких круглых образований темнокоричневого или черного цвета. ЭМ. Непрямая РИФ. Микропреципитация в агаровом геле.
Лабораторная диагностика Исследуемый материал: содержимое оспенных везикул и пустул. Экспресс-диагностика: Микроскопический метод: мазки обрабатываются методом серебрения по Морозову. Обнаруживают тельца Пашена в виде мелких круглых образований темнокоричневого или черного цвета. ЭМ. Непрямая РИФ. Микропреципитация в агаровом геле.
 Вирусологический метод. Накопление вирусов производится на: 3 -12 -дневных куриных эмбрионах; различных культурах клеток. Индикация вирусов: На ХАО куриных эмбрионов образуется белые, точечные и куполообразные бляшки. На первичных культурах клеток обнаруживается ЦПД. На перевиваемых культурах клеток через 10 -72 ч обнаруживается тельца Гварниери, а спустя 72 -96 ч образуется бляшки (негативные колонии). Дает положительный феномен гемадсорбции.
Вирусологический метод. Накопление вирусов производится на: 3 -12 -дневных куриных эмбрионах; различных культурах клеток. Индикация вирусов: На ХАО куриных эмбрионов образуется белые, точечные и куполообразные бляшки. На первичных культурах клеток обнаруживается ЦПД. На перевиваемых культурах клеток через 10 -72 ч обнаруживается тельца Гварниери, а спустя 72 -96 ч образуется бляшки (негативные колонии). Дает положительный феномен гемадсорбции.
 Идентификация вирусов: РН. РТГА. Серологический метод: РН на куриных эмбрионах. РСК. РТГА. В качестве антигена служит вирус вакцины и диагноз подтверждается лишь при четырехкратном нарастании титра антител в повторно взятой через 7 -10 дней сыворотке.
Идентификация вирусов: РН. РТГА. Серологический метод: РН на куриных эмбрионах. РСК. РТГА. В качестве антигена служит вирус вакцины и диагноз подтверждается лишь при четырехкратном нарастании титра антител в повторно взятой через 7 -10 дней сыворотке.
 Специфическая профилактика и лечение. Вакцина натуральной оспы – ослабленная живая из вируса осповакцины (видоизмененный вирус коровьей оспы). Противооспенный гамма-глобулин. Лечение: симтоматическое. Целесообразно назначение индукторов интерферона и противовирусных препаратов.
Специфическая профилактика и лечение. Вакцина натуральной оспы – ослабленная живая из вируса осповакцины (видоизмененный вирус коровьей оспы). Противооспенный гамма-глобулин. Лечение: симтоматическое. Целесообразно назначение индукторов интерферона и противовирусных препаратов.
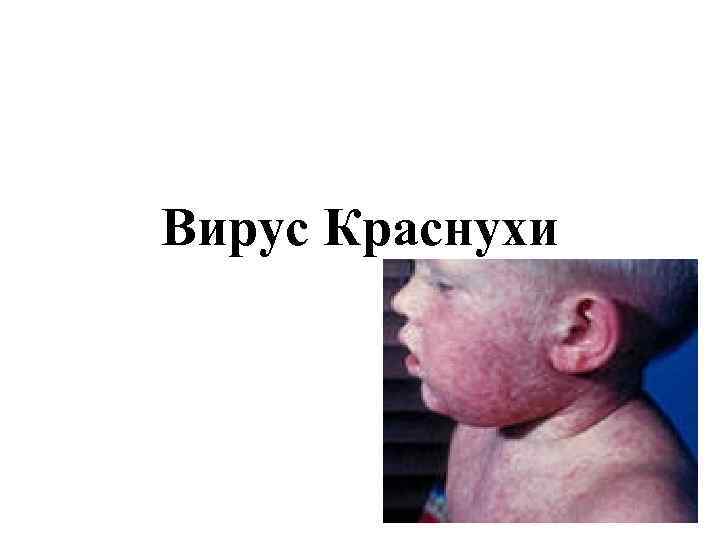 Вирус Краснухи
Вирус Краснухи
 • Краснуха(RUBEOLA) - острая вирусная болезнь, характеризующаяся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
• Краснуха(RUBEOLA) - острая вирусная болезнь, характеризующаяся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
 классификация • • царство: вирусы подцарство: рибоксивирусы семейство: Togaviridae род: Rubivirus
классификация • • царство: вирусы подцарство: рибоксивирусы семейство: Togaviridae род: Rubivirus
 Строение -сферические частицы d=60 -70 нм -на поверхности расположены редкие ворсинки длиной 8 нм -содержат РНК; нейроминидазу
Строение -сферические частицы d=60 -70 нм -на поверхности расположены редкие ворсинки длиной 8 нм -содержат РНК; нейроминидазу
 Эпидемиология Источник инфекции: человек Пути передачи: -воздушно-капельный -трансплацентарный Восприимчивый коллектив: любой человек
Эпидемиология Источник инфекции: человек Пути передачи: -воздушно-капельный -трансплацентарный Восприимчивый коллектив: любой человек
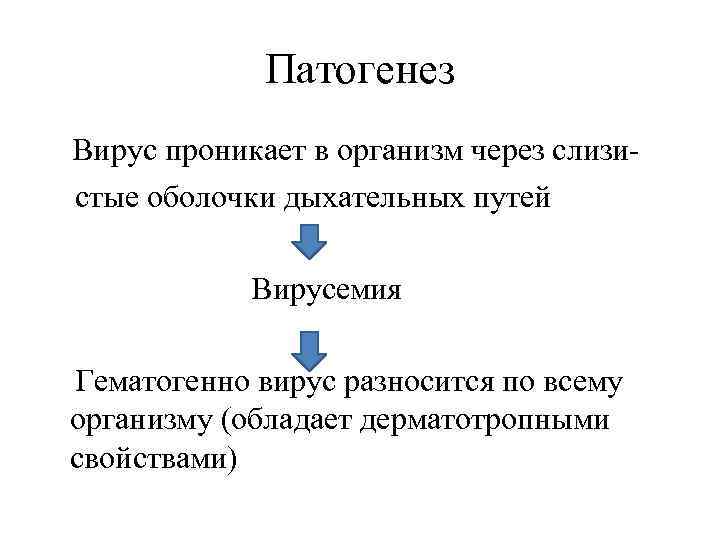 Патогенез Вирус проникает в организм через слизистые оболочки дыхательных путей Вирусемия Гематогенно вирус разносится по всему организму (обладает дерматотропными свойствами)
Патогенез Вирус проникает в организм через слизистые оболочки дыхательных путей Вирусемия Гематогенно вирус разносится по всему организму (обладает дерматотропными свойствами)
 Вызывает изменения лимфатических узлов(увеличиваются в конце инкубационного периода) Появление сыпи(вирус из крови и носоглотки выделяется до 1 -2 нед. после высыпания; АТ в сыворотке появляются через 1 -2 дня после высыпания, в дальнейшем титр их нарастает)
Вызывает изменения лимфатических узлов(увеличиваются в конце инкубационного периода) Появление сыпи(вирус из крови и носоглотки выделяется до 1 -2 нед. после высыпания; АТ в сыворотке появляются через 1 -2 дня после высыпания, в дальнейшем титр их нарастает)
 Клиника Клинические формы: -приобретенная краснуха 1. Типичная форма 2. Атипичная форма 3. Инаппаратная форма -врожденная краснуха 1. Поражение нервной системы 2. Врожденные пороки сердца 3. Форма с поражением слуха 4. Форма с поражением глаз 5. Смешанные формы 6. Резидуальные явления врожденной краснухи
Клиника Клинические формы: -приобретенная краснуха 1. Типичная форма 2. Атипичная форма 3. Инаппаратная форма -врожденная краснуха 1. Поражение нервной системы 2. Врожденные пороки сердца 3. Форма с поражением слуха 4. Форма с поражением глаз 5. Смешанные формы 6. Резидуальные явления врожденной краснухи
 Врожденная краснуха • развивается в результате внутриутробного трансплацентарного заражения плода, персистенции вируса в его тканях, где он оказывает тератогенное действие. Она характеризуется развитием катаракты, глухоты и пороков сердца. Слепота в сочетании с глухотой и поражением ЦНС приводит к умственной отсталости. Иммунитет после врожденной краснухи менее стоек так как формирование его происходит в условиях незрелой иммунной системы плода, у лиц с врожденной краснухой в течении второго десятилетия жизни может развиться прогрессирующий краснушный панэнцефалит - медленная вирусная инфекция, характеризующаяся комплексом прогрессирующих нарушений двигательной и умственной функции ЦНС и завершается летальным исходом.
Врожденная краснуха • развивается в результате внутриутробного трансплацентарного заражения плода, персистенции вируса в его тканях, где он оказывает тератогенное действие. Она характеризуется развитием катаракты, глухоты и пороков сердца. Слепота в сочетании с глухотой и поражением ЦНС приводит к умственной отсталости. Иммунитет после врожденной краснухи менее стоек так как формирование его происходит в условиях незрелой иммунной системы плода, у лиц с врожденной краснухой в течении второго десятилетия жизни может развиться прогрессирующий краснушный панэнцефалит - медленная вирусная инфекция, характеризующаяся комплексом прогрессирующих нарушений двигательной и умственной функции ЦНС и завершается летальным исходом.
 Приобретенная краснуха • повышение температуры, и легкие катаральные симптомы, конъюктивит увеличение заднешейных и затылочных лимфоузлов, затем появляется пятнистопапулезная сыпь, расположенная по всему телу, вирус выделяется из организма больных с секретом слизистых оболочек верхних дыхательных путей, а так же с мочой и фекалиями.
Приобретенная краснуха • повышение температуры, и легкие катаральные симптомы, конъюктивит увеличение заднешейных и затылочных лимфоузлов, затем появляется пятнистопапулезная сыпь, расположенная по всему телу, вирус выделяется из организма больных с секретом слизистых оболочек верхних дыхательных путей, а так же с мочой и фекалиями.
 • Инкубационный период длится от 11 до 24 дней • Иммунитет стойкий пожизненный
• Инкубационный период длится от 11 до 24 дней • Иммунитет стойкий пожизненный
 Лаб. диагностика Исследуемый материал: смывы со слизистой оболочки носа и зева, крови, мочи, реже испражнений, а также внутренних органов погибших детей и обнаружение антител в парных сыворотках и цереброспинальной жидкости при врожденной краснухе диагноз краснухи можно подтвердить: -посредством выделения и идентификации вируса -по нарастанию титра антител!
Лаб. диагностика Исследуемый материал: смывы со слизистой оболочки носа и зева, крови, мочи, реже испражнений, а также внутренних органов погибших детей и обнаружение антител в парных сыворотках и цереброспинальной жидкости при врожденной краснухе диагноз краснухи можно подтвердить: -посредством выделения и идентификации вируса -по нарастанию титра антител!
 Используют различные реакции: -РСК -ИФА -РИФ выявление специфических антител серологические реакции ставят с парными сыворотками с интервалом 10 -14 дней ! Диагностическим является нарастание титра антител в 4 раза и более. Выделение и идентификация вируса довольно сложны и в практической работе почти не используются.
Используют различные реакции: -РСК -ИФА -РИФ выявление специфических антител серологические реакции ставят с парными сыворотками с интервалом 10 -14 дней ! Диагностическим является нарастание титра антител в 4 раза и более. Выделение и идентификация вируса довольно сложны и в практической работе почти не используются.
 Профилактика • Краснушная живая моновакцина «Рудивакс» • Живая вакцина против кори, краснухи и паротита Обе вакцины содержат живой аттенуированный и лиофилизированный штамм вируса краснухи. Вирус культивируют на диплоидных клетках человека. Препарат вводят однократно подкожно или внутримышчно. Иммунитет развивается через 15 -20 дней и сохраняется до 20 лет.
Профилактика • Краснушная живая моновакцина «Рудивакс» • Живая вакцина против кори, краснухи и паротита Обе вакцины содержат живой аттенуированный и лиофилизированный штамм вируса краснухи. Вирус культивируют на диплоидных клетках человека. Препарат вводят однократно подкожно или внутримышчно. Иммунитет развивается через 15 -20 дней и сохраняется до 20 лет.


