Грибовидный микоз • Микоз грибовидный —


Грибовидный микоз
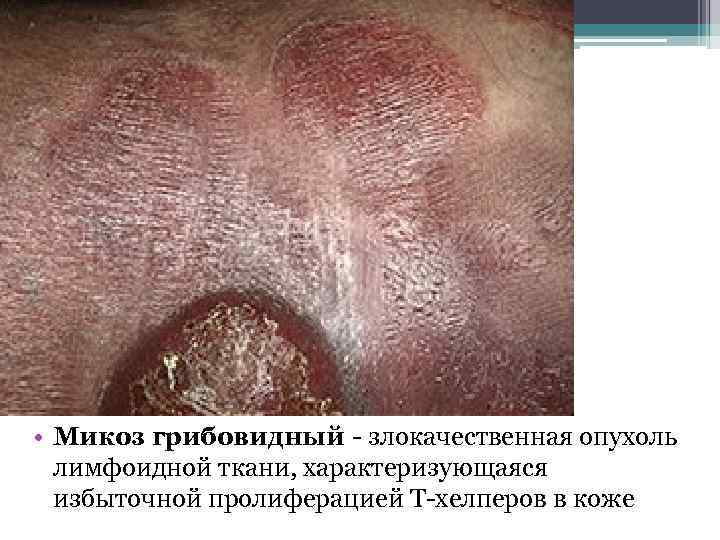
• Микоз грибовидный - злокачественная опухоль лимфоидной ткани, характеризующаяся избыточной пролиферацией Т-хелперов в коже

• Этиология и патогенез • По представлениям современных дерматологов в основе грибовидного микоза лежит опухолевое поражение ретикуло- гистиоцитарной (лимфоидно-ретикулярной) системы кожи. В настоящее время грибовидный микоз относится к группе злокачественных лимфом и является Т- клеточной лимфомой, которая начинается во многих участках с лимфоидно-ретикулярного инфильтрата преимущественно в коже.

• Классическая форма грибовидного микоза разделяется на три стадии: • 1) экзематоидно-эритродермическую, 2) бляшечную 3) опухолевую.

• В экзематоидно-эритродермической стадии высыпания могут напоминать парапсориаз, экзему, псориаз, нейродермит или же имеется картина генерализованной эритродермии. Для диагностики этой стадии известное значение имеют длительность и упорство течения, резкость границ очагов поражения, увеличение периферических лимфатических узлов, непрекращающийся зуд, резистентность к противовспалительной и десенсибилизирующей терапии.

• Инфильтративно-бляшечная стадия характеризуется резко ограниченными, несколько возвышающимися плоскими инфильтративными бляшками с грубой шагреневой поверхностью, размерами от фасоли до ладони и больше. Бляшки отличаются насыщенным темно-красным или синюшным цветом с буроватым оттенком.

• Опухолевая стадия характеризуется появлением опухолевых поражений. Только опухолевые поражения встречаются у небольшого числа больных; у подавляющего же большинства обнаруживаются проявления всех периодов заболевания, т. е. наряду с опухолями встречаются экзематоидные и инфильтративно-бляшечные изменения.

• Насыщенно-красные с синюшно-багровым оттенком опухоли достигают величины от вишни до куриного яйца и больше, плотны на ощупь, реже имеют плотно эластическую консистенцию, возвышаются на 1 -4 см над уровнем кожи. Характерны быстрый рост и распад опухолей (несколько недель), в результате чего образуются глубокие язвы с валикообразно-утолщенными краями, кровянисто-гнойным отделяемым и остатками гангренозно распавшихся тканей. У многих больных в этот период появляется слабость, недомогание, теряется аппетит, повышается температура тела и т. д.

• Количественные и качественные изменения периферической крови в различных стадиях грибовидного микоза бывают неодинаковыми. На ранних стадиях наиболее часто отмечается лейкоцитоз, нейтрофилез с палочко-ядерным сдвигом, лимфоцитоз, а в терминальном периоде и при эритро-дермической форме - лейкопения, лимфопения и увеличение СОЭ; эозинофилия регистрируется почти у 70% больных во всех стадиях заболевания. У многих больных (95 -97%) грибовидный микоз протекает без существенных признаков нарушения костно-мозгового кроветворения.

• Гистопатология • В первой стадии - акантоз, отек и экзоцитоз в нижних рядах клеток шиповидного слоя эпидермиса, расширение кровеносных и лимфатических сосудов дермы. Основную массу полосовидного пролиферата в дерме составляют лимфоциты, фибробласты, плазматические клетки, различное количество эозинофилов, тучных клеток и нейтрофильных гранулоцитов. Во второй, инфильтративно-бляшечной стадии, отмечается резко выраженный акантоз с образованием небольших гнезд лимфоцитов и гистиоцитов (микроабсцессы Pautrier), которым придается большое диагностическое значение. В третьей, опухолевой стадии, пролиферат занимает всю толщину дермы, распространяясь вглубь, иногда захватывая подкожную клетчатку и подлежащие ткани. Среди пролиферирующих элементов значительно чаще наблюдаются лимфэидно-ретикулярные и ретикулярные клетки в разных стадиях развития, что создает картину, сходную с опухолевым процессом

• Лечение грибовидного микоза (ГМ) по стадиям Стадия 1 а: ГМ ограничен кожей (TI, N 0) (поражено < 10% поверхности). • Местные кортикостероиды. • Фототерапия УФБ. Стадия 16: ГМ ограничен кожей (Т 2, N 0) (поражено > 10% поверхности). • Фототерапия УФБ. • Фотохимиотерапия (ПУВА). • Фотохимиотерпия с ретиноидами (ре. ПУВА). • Фотохимиотерапия с интерфероном-а. • Местно мехлорэтамин (азотистый иприт). • Местно кармустин (BCNU). • Местное облучение кожи пучком электронов. • Местная лучевая терапия единичных опухолей. Стадия II: ГМ с дерматопатической лимфаденопатией (Т 1 - 3, N 0 -1). • Как при стадии 16. Стадия III: ГМ с поражением лимфатических узлов (Т 1 -4, N 2). • Системная (поли)химиотерапия. • Локальная лучевая терапия опухолей. Стадия IV: ГМ с поражением внутренних органов (Т 1 -4, N 2, Ml). • Как при стадии III.

• Местные кортикостероиды класса III. Назначают в качестве дополнительного лечения. • Фототерапия ультрафиолетом Б (УФБ). Применяют 2 -3 раза в неделю. УФБ необходимо начинать с 50% от минимальной дозы эритемы, с последующим повышением дозы, в зависимости от индивидуальной реакции кожи. • Фототерапия ультрафиолетом А (УФА). ПУВА-терапия требует приема внутрь 0, 6 мг/кг 8 -метоксипсорапена за 2 ч до облучения всей кожи УФА. Лечение следует начинать с 2 -3 сеансов в неделю при 50% от минимальной фо- тотоксической дозы УФА, которую увеличивают каждый раз, в зависимости от наличия эритемы. Эту схему применяют в течение 3 -6 мес. до достижения ПР. Для поддерживающей терапии облучение проводят 1 раз в неделю или 1 раз в 2 нед. в течение нескольких месяцев. Комбинация ПУВА-терапии с ретиноидами (ре. ПУВА) дает полную ремиссию, сравнимую с отдельной ПУВА-терапией. Однако добавление ретиноидов уменьшает количество необходимых сеансов ПУВА-терапии. Изотретиноин назначается в дозе 0, 5 мг/кг.

• Комбинация ПУВА-терапии с интерфероном-α 2 увеличивает эффект ПУВА. Интерферон назначают внутримышечно (3 млн. ME 3 раза в неделю). УФА-1 (340 -400 нм) является эффективным и хорошо переносимым лечением для пациентов с ГМ в стадии I и II. У 11 из 13 пациентов наступила ПР. • Местная химиотерапия мехлорэтамином (азотистым ипритом HN) 10 мг HN 2 растворяют в 50 мл водопроводной воды и наносят свежеприготовленный раствор на всю поверхность кожи (за исключением век и губ) ежедневно. Начинают с ежедневного применения препарата в течение 5 дней в неделю при длительности лечения, как минимум, 3 мес. Если очаги исчезают, назначают поддерживающее лечение 1 -2 раза в неделю в течение нескольких месяцев или даже лет. • Местная химиотерапия кармустином (BCNU) Облучение всей кожи пучком электронов: применяют 4 Мэ. В с общей дозой 30 -35 Гр. Волосистую часть головы, промежность и подошвы облучают дополнительно. Побочные эффекты включают сухость кожи, пигментацию, телеан- гиэктазию и иногда - постоянную потерю волос на волосистой части головы. Возможен вторичный рак кожи, особенно у пациентов, получающих последующее местное лечение с применением HN 2, или ПУВА- терапию.

• Местная лучевая терапия Она рекомендуется при единичных опухолях или торпидных бляшках у пациентов с ГМ. • ГМ стадии III и IV Системная химиотерапия с применением нескольких препаратов (схема ЦАВП). Схема ЦАВП является лечением первого выбора при ГМ в стадии III и IV. Каждый цикл включает: - Циклофосфамид 750 мг/м 2 внутривенно в 1 -й день. - Адриамицин 50 мг/м 2 внутривенно в 1 -й день. - Винкристин (Онковина) 1, 4 мг/м 2 внутривенно в 1 -й день. - Преднизон 40 мг/м 2 внутрь в дни 1 -5. Лечение состоит из 6 -8 циклов каждые 4 недели.

• Прогноз При современных методах лечения грибовидного микоза в большинстве случаев можно добиться длительной ремиссии. В этих случаях летальный исход может наступить в результате осложнений ли интеркуррентных заболеваний. В опухолевой стадии прогноз уже.
Грибовидный микоз.pptx
- Количество слайдов: 15

