2013 Грибковые болезни кожи.ppt
- Количество слайдов: 122

ГРИБКОВЫЕ ЗАБОЛЕВАНИЯ КОЖИ И СЛИЗИСТЫХ Д. МЕД. Н. , ПРОФ. СОЛОШЕНКО Э. Н.

Известно около 500 видов грибов: Сапрофиты; Факультативно патогенные; Зоофилы - грибы, обуславливающие грибковые заболевания только у животных; Дерматофиты - грибы, патогенные для человека, вызывающие поражение кожи и слизистых.

Среди дерматофитов выделяют: Антропофилы - грибы, обуславливающие грибковые заболевания кожи только у человека; Антропозоофилы, или зооантропофилы - грибы, обуславливающие грибковые заболевания кожи как у человека, так и у животных.

Грибы состоят из: Мицелия (круглые переплетающиеся нити, имеющие на концах разветвления и образования разной формы); Спор (скопления называются друзами) средство размножения грибов, при этом у одних из них они располагаются внутри мицелия ( эндоспоры), а у других - вне мицелия ( эктоспоры).

ПУТИ ЗАРАЖЕНИЯ ГРИБАМИ от больного человека; от больных животных (кошки, мыши и др. ); через предметы (головные уборы, расчески, постельные принадлежности , банные коврики). Инкубационный период длится 3 -7 дней, но не более 4 -6 недель.

ПРИЧИНЫ ОПАСНОСТИ ГРИБКОВОЙ ИНФЕКЦИИ Нарушение функции (кожи, волос, ногтей, внутренних органов); Длительное хроническое течение с развитием серьезных осложнений (эритродермии, бактериальные осложнения, экзематизация, гранулематозные процессы); Формирование микотоксикозов; Непереносимость антибиотиков из-за общих антигенных детерминантов с грибами, а также антибиотиков, производных плесневых грибов; Развитие вторичного иммунодефицита; Развитие микогенной аллергии (возможно индуцирование экземы, атопического дерматита, бронхиальной астмы, васкулитов, ринита и др. ).

Классификация микозов кожи (общепринятой классификации нет) Классификация по возбудителю Кератомикозы (Малоссезиозы); Дерматомикозы: рубромикоз (руброфития); эпидермомикоз (эпидермофития); микроспороз (микроспория); трихомикоз (трихофития); Кандидозы; Глубокие микозы.

Классификация микозов кожи по локализации: Кератомикозы (малоссезиозы); Микозы стоп; Микозы крупных складок; Микозы туловища; Микозы волосистой части головы; Онихомикозы.

КЛАССИФИКАЦИЯ МИКОЗОВ • МАЛОССЕЗИОЗЫ (КЕРАТОМИКОЗЫ) • • • (разноцветный или отрубевидный лишай; эритразма), развивающиеся только в роговом слое эпидермиса; ЭПИДЕРМОМИКОЗЫ (эпидермофития паховая, эпидермофития стоп, руброфития, трихофития, микроспория, фавус); ОНИХОМИКОЗЫ (поражение ногтей); ТРИХОМИКОЗЫ (трихофития, микроспория, фавус) -- поражение волос;

КАНДИДОЗ (поверхностный, хронический, генерализованный, висцеральный); ПСЕВДОМИКОЗЫ (эритразма, актиномикоз); ГЛУБОКИЕ МИКОЗЫ (бластомикозы, (бластомикозы споротрихоз, хромомикоз, аспергиллез, гистоплазмоз, мукороз, цефалосприоз, риноспоридиоз); МИКИДЫ (аллергические высыпания).

КЕРАТОМИКОЗЫ (МАЛОССЕЗИОЗЫ) (поражение грибками рогового слоя эпидермиса): ОТРУБЕВИДНЫЙ (РАЗНОЦВЕТНЫЙ) ЛИШАЙ; ЭРИТРАЗМА.

ОТРУБЕВИДНЫЙ (РАЗНОЦВЕТНЫЙ) ЛИШАЙ Возбудитель – грибы Pityrosporum orbiculare или furfur (располагаются в роговом слое эпидермиса и в устьях фолликул).

ПУТИ ПЕРЕДАЧИ ИНФЕКЦИИ: при непосредственном контакте с больным; через зараженное белье. Болеют преимущественно взрослые. Инкубационный период варьирует от 2 недель до 2 -х месяцев.

ФАКТОРЫ РИСКА: потливость; гиперсекреция сальных желез; нарушение физиологического шелушения рогового слоя; пониженное питание; хронические астенизирующие состояния; патология внутренних органов; патология желез внутренней секреции; нерациональный гигиенический режим.

КЛИНИКА РАЗНОЦВЕТНОГО ЛИШАЯ: Пятна невоспалительного характера розовосерого цвета, точечных размеров, резко отграниченных и медленно растущих по периферии (могут сливаться и захватывать обширные участки); Беспорядочное расположение пятен по периферии устьев волосяных фолликулов, не выступающих над уровнем кожи и субъективно не беспокоящих; Характерная смена оттенков цвета пятен (в процессе эволюции пятна меняют розовосерый цвет на темно-бурый или кофейный, что является основанием для названия заболевания - разноцветный лишай);

Поверхность пятен покрыта нежными отрубевидными или муковидными чешуйками, (отслаиваются в виде стружки вследствие разрыхления рогового слоя грибом); Наличие псевдолейкодермы (в летний период на местах высыпаний кожа не загорает, т. к. разрыхленный роговой слой препятствует проникновению УФО в глубину эпидермиса и поэтому пораженные отрубевидным лишаем участки кожи после удаления чешуек представляются более светлыми, чем окружающая кожа); Излюбленная локализация - кожа плеч, живота, спины, боковых поверхностей груди, реже бедер (никогда не поражаются кисти и стопы).
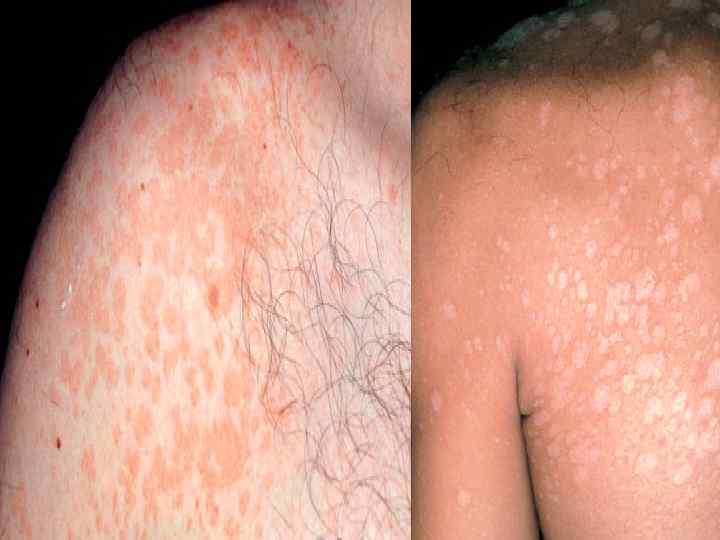



ДИАГНОЗ РАЗНОЦВЕТНОГО ЛИШАЯ: Характерная окраска пятен; Отсутствие воспалительной реакции; Мелкоотрубевидное шелушение; Проба с йодом (проба Бальцера) или другими анилиновыми красителями, основанная на поглощении красящего вещества разрыхленным слоем эпидермиса;

Симптом Бенье (феномен стружки); Люминесцентная диагностика (видна характерная флюоресценция очагов темно-коричневого или красноватожелтого оттенка); Данные микроскопического исследования чешуек из очагов поражения (обнаруживают скопления мицелия и споры гриба).

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Сифилис (с сифилитической розеолой и лейкодермой). Диагноз сифилиса подтверждают: положительными результатами КСР, реакцией иммобилизации бледных трепонем (РИБТ), реакцией иммунофлюоресценции (РИФ); свойствами и цветом розеолы (при вторичном сифилисе имеет розовато- ливидный оттенок, исчезает при надавливании, не шелушится, не флюоресцирует в свете люминесцентной лампы); отрицательной пробой Бальцера; отсутствием сливных гиперпигментированных пятен и микрополициклических краев при сифилитической лейкодерме (поражение носит характер кружевной сеточки в области шеи, подмышечных впадин и боковых поверхностей туловища);

Розовый лишай Жибера (эритематозные пятна островоспалительные, округлых или овальных очертаний по линиям натяжения кожи Лангера, со своеобразным шелушением в центре по типу "медальонов"); Витилиго; Себорея; Псориаз.

ЛЕЧЕНИЕ • • • Наружные отшелушивающие и фунгицидные средства: 3 -5% салициловый (резорциновый) спирт; 2 -5% спиртовый раствор иода; 5 -10% серная или дегтярная мази; 20% эмульсии бензилбензоата; Спрей "Ламизил"; Мазь Клотримазол (дважды в день в течение 21 дня);

Лечение по Демьяновичу (60% гипосульфит натрия и 6% соляная кислота); Гелиотерапия и УФО (используют как для лечения, так и предупреждения рецидивов); Системные антимикотики (при неэффективности наружной терапии): Флуконазол по 300 мг один раз в неделю на протяжении 2 или 3 недель; Кетоконазол по 200 мг ежедневно в течение 1 --14 дней; Интраконазол по 200 мг ежедневно в течение 7 дней.

ПРОФИЛАКТИКА: Закаливание; Ежедневные водно-солевые и водно -уксусные обтирания; Лечение вегетодистоний; Лечение повышенной потливости; Не рекомендуется ношение белья из синтетических тканей.

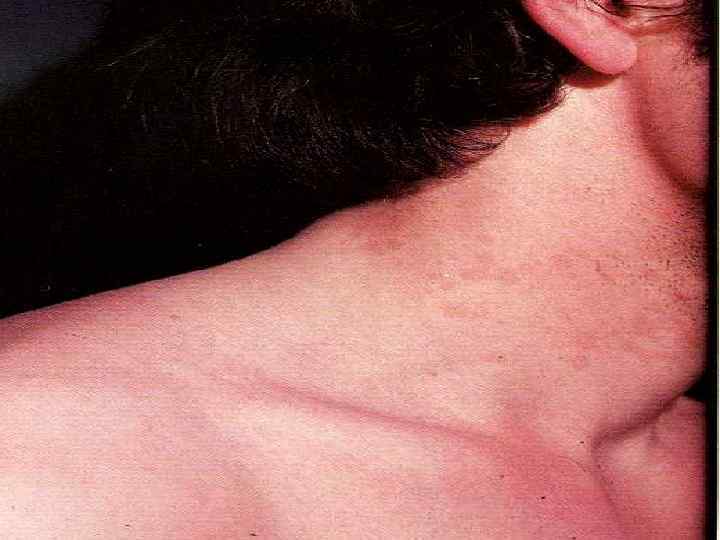
ЭРИТРАЗМА (поражение рогового слоя эпидермиса) Возбудитель - коринебактерия минутисимум. Предрасполагающий фактор повышенная потливость.

КЛИНИКА ЭРИТРАЗМЫ: Наличие невоспалительных пятен светлокоричневого цвета, с резко очерченными границами, на поверхности которых выявляется незначительное отрубевидное шелушение. Пятна имеют склонность к периферическому росту и очаги поражения могут достигать значительных размеров Излюбленная локализация - паховобедренные и подмышечные складки, а также складки под молочными железами.



ДИАГНОЗ ЭРИТРАЗМЫ: подтверждается данными: Клиники; Бактериоскопических исследований; Люминесцентной диагностики (в лучах лампы Вуда очаги эритразмы имеют кирпично-красное свечение).

ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ЭРИТРАЗМЫ Паховая эпидермофития; Рубромикоз.

ЭПИДЕРМОМИКОЗЫ (поражение всех слоев эпидермиса и дермы) В зависимости от возбудителя различают: ПАХОВУЮ ЭПИДЕРМОФИТИЮ; ЭПИДЕРМОФИТИЮ СТОП.

ПАХОВАЯ ЭПИДЕРМОФИТИЯ Возбудитель - паховый эпидермофитон - эпидермофитон ингвинале, не поражающий волосы. Факторы риска: Повышенная потливость; Изменение состава и р. Н пота; Гормональные расстройства.

КЛИНИКА ПАХОВОЙ ЭПИДЕРМОФИТИИ: Очаги поражения с четко отграниченными овальными шелушащимися пятнами красного цвета, имеющими склонность к эксцентрическому росту, сливающимися, с образованием обширных очагов с приподнятым периферическим валиком. В пределах валика – мелкие везикулы, пустулы, корочки на фоне регресса патологического процесса в центре; Излюбленная локализация очагов поражения паховые складки, подмышечные впадины, кожа под молочными железами. Течение хронически-рецидивирующее.


ДИАГНОЗ ПАХОВОЙ ЭПИДЕРМОФИТИИ ПОДТВЕРЖДАЮТ: Результатами микроскопических исследований; Результатами культуральных исследований.

ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ПАХОВОЙ ЭПИДЕРМОФИТИИ Руброфития (микоз складок, вызванный красным трихофитоном); Эритразма; Кандидоз.

МИКОЗЫ СТОП (КИСТЕЙ) термин собирательный и включает в себя заболевания, вызываемые трихофитон рубрум, интердигитале (эпидермофитон Кауфман-Вольф), редко – дрожжеподобными организмами рода кандида и плесневыми грибами.

Заражение происходит: при непосредственном контакте здоровых с больным; при пользовании одеждой, обувью, вещами, бывшими в употреблении у больного; при посещении учреждений общего пользования (бани, души, бассейны, педикюрные кабинеты).

РУБРОМИКОЗ СТОП КЛИНИКА Первичные проявления рубромикоза – везикулы на своде стоп (очаги поражения нередко «выползают» на тыл стопы); Отрубевидное (муковидное) шелушение в кожных бороздах (кожные борозды четко выявляются как бы прорисованные мелом);

Утолщение рогового слоя на фоне застойной гиперемии на подошвенной поверхности стоп; Множественное поражение ногтевых пластинок стоп; Повышение температуры; Регионарный лимфаденит, лимфангоит, микиды на лице, туловище, конечностях.





Выделяют три формы рубромикоза гладкой кожи: Эритематозно-сквамозную; Фолликулярно-узелковую; Инфильтративнонагноительную.

ДИАГНОСТИКА РУБРОМИКОЗА СТОП: Проявление микоза в трех-четырех межпальцевых складках каждой стопы; Эритематозно-сквамозное поражнение кожи подошв; Изменения кожи кистей; Множественное поражение ногтей на стопах и кистях; Сопутствующее поражение кожи крупных складок, шеи, лица. Нахождение в чешуйках из очагов поражения и ногтевых пластинках нитей патогенного мицелия с последующим культуральным исследованием.

ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ РУБРОМИКОЗА СТОП: Псориаз; Экзема; Эритразма; Паховая эпидермофития; Пиодермиты.

ЭПИДЕРМОФИТИЯ СТОП Возбудитель - эпидермофитон Кауфман-Вольф или трихофитон интердигитале. КЛИНИКА: Очаги поражения – только на стопах; Вовлечение в процесс сводов, боковых поверхностей и отдельных (от третьей до пятой) межпальцевых складок стоп (на тыл стопы и голень очаги не распространяются; Поражение ногтей преимущественно первых и пятых пальцев; На фоне микотической сенсибилизации – развитие аллергодерматозов – экземы, васкулита, рожистого воспаления.

Клинические разновидности эпидермофитии стоп: Сквамозная форма; Интертригинозная форма; Дисгидротическая форма.


КЛИНИЧЕСКИЕ ФОРМЫ КАНДИДОЗОВ Поверхностные кандидозы: кандидоз кожи кандидоз слизистых кандидоз ногтей Хронический генерализованный гранулематозный кандидоз Висцеральный кандидоз


КАНДИДОЗ СТОП ВОЗБУДИТЕЛЬ – дрожжеподобный грибок рода кандида. КЛИНИКА: Начало процесса с 3 -й или 4 -й межпальцевой складки (отличается более интенсивным воспалением, чем рубромикоз и эпидермофития стоп); Отечность и резкая гиперемия кожи (мясо-красный цвет) боковых поверхностей пальцев стоп, наличие эрозий, по краям которых – венчик отслаивающегося эпидермиса; Интенсивный зуд; Паронихия (отек и гиперемия ногтевых валиков, отсутствие ногтевой кожицы, появление капли гноя при надавливании на ногтевой валик) и онихия.
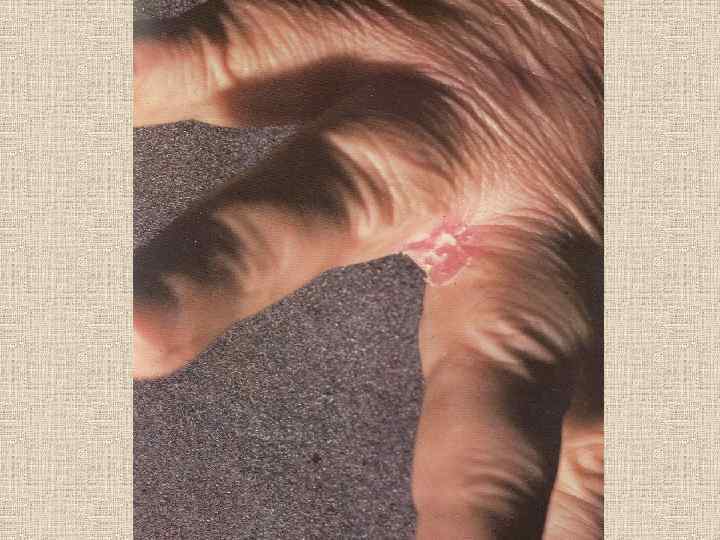

ДИАГНОСТИКА КАНДИДОЗА СТОП: Характерная клиника (локализация очагов поражения с 3 по 5 межпальцевые складки стоп); Наличие очагов кандидоза в крупных складках, углах рта, на кистях, других участках кожного покрова; Обнаружение в гное и чешуйках с ногтевой кожицы псевдомицелия и почкующихся спор.

ТРИХОФИТИЯ КОЖИ Возбудитель – антропофильные (Tr. violaceum, Tr. . crateriforme – tr. Endothrix) и зооантропофильные грибы (tr. Gypseum, Tr. verrucosum – tr. Ectothrix) Заражение антропофильными грибами – при непосредственном контакте с больным или при соприкосновении с предметами обихода и вещами. Заражение зооантропофильными грибами – от больных животных (мышей, крыс, кроликов, морских свинок, телят, коров, лошадей).

Клинические разновидности трихофитии: ПОВЕРХНОСТНАЯ ТРИХОФИТИЯ КОЖИ; ХРОНИЧЕСКАЯ ТРИХОФИТИЯ КОЖИ; ИНФИЛЬТРАТИВНОНАГНОИТЕЛЬНАЯ ТРИХОФИТИЯ КОЖИ.

КЛИНИКА ПОВЕРХНОСТНОЙ ТРИХОФИТИИ КОЖИ: Хорошо очерченные, приподнятые над уровнем кожи округлые (овальные) очаги поражения с периферическим валиком пятнистого, узелкового и пузырькового характера с корочками; В центре очага при разрешении патологического процесса бледное окрашивание и шелушение; Склонность очагов к периферическому росту с образованием причудливых рисунков. Излюбленная локализация очагов поражения лицо, шея, предплечья, туловище.
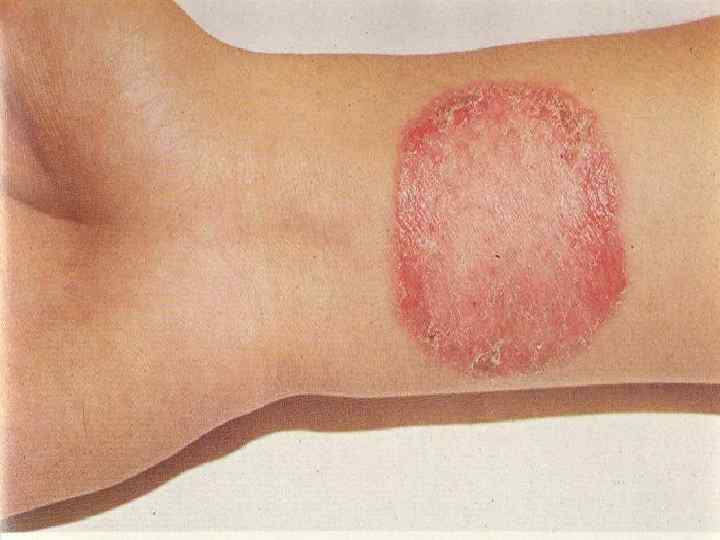

КЛИНИКА ХРОНИЧЕСКОЙ ТРИХОФИТИИ КОЖИ: Расположение очагов на коже голеней, ягодиц, в области коленных суставов; Очаги без резких границ, застойносинюшного цвета, покрытые чешуйками, постепенно переходящие в нормальную кожу; Отсутствие субъективных жалоб (легкий зуд).

КЛИНИКА ИНФИЛЬТРАТИВНОНАГНОИТЕЛЬНОЙ ТРИХОФИТИИ КОЖИ: Гиперемированная бляшка, резко отрганиченная от окружающей здоровой кожи; Бляшка округлых очертаний, инфильтрированная, с большим количеством фолликулярных пустул и гнойных корочек, покрытых отрубевидными или пластинчатыми чешуйками; Склонность очагов поражения к периферическому росту, достигающих в процессе эволюции крупных размеров и самопроизвольно разрешающихся (оставляя гиперпигментацию или рубцовую атрофию).

МИКРОСПОРИЯ КОЖИ Возбудителей микроспории подразделяют на: Антропофильные грибы - M. ferrugineum (заражение происходит при непосредственном контакте с больным или через вещи и предметы обихода, инфицированными грибами); Зооантропофильные грибы – M. lanosum (основным распространителем зооантропофильной микроспории являются котята и кошки). Болеют преимущественно дети.

КЛИНИКА МИКРОСПОРИИ КОЖИ: Очаги поражения эритематозного характера с округлыми или овальными очертаниями, хорошо выделяющиеся на фоне неизмененной кожи, покрытые сероватыми чешуйками; Края очагов слегка приподняты, с отдельными пузырьками или корочками и чешуйками (очаги поражения в виде фигур причудливых очертаний).
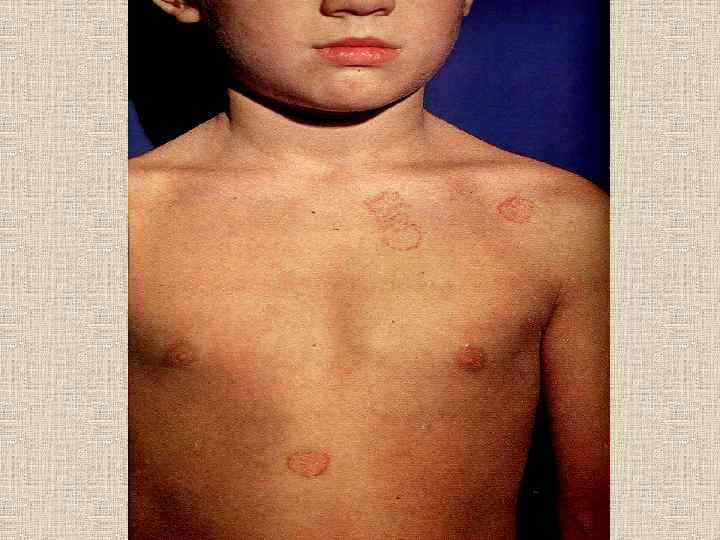

ФАВУС КОЖИ (ПАРША) Возбудитель – антропофильный гриб – Tr. schonleinii. Заражение происходит при: Прямом контакте с больными людьми; Через зараженные грибами предметы. Инкубационный период - 2 -3 недели. Начало процесса – с детского возраста у ослабленных детей, страдающих эндокринными расстройствами, желудочнокишечными заболеваниями, перенесших различные инфекции. Течение хроническое.

КЛИНИКА ФАВУСА Вторичное поражение кожи вслед за поражением волосистой части головы, реже - как самостоятельное заболевание. Поражение ограниченных участков кожи (иногда процесс носит распространенный характер).

Клинические формы фавуса: Скутулярная типичная (очаги поражения на гиперемированном фоне в виде охряножелтых корок с вдавлением в центре, напоминающих перевернутое блюдечко; состоят из чистой культуры гриба, имеют склонность к периферическому росту; сливаясь, достигают больших размеров; Сквамозная (питириоидная) атипичная (очаги поражения эритематозные с шелушением); Импетигинозная атипичная (очаги поражения напоминают остиофолликулиты). На коже после разрешения очагов поражения рубцовой атрофии не остается.

ТРИХОМИКОЗЫ (грибковые поражения волос) МИКРОСПОРИЯ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ Возбудители - те же, что вызывают развитие и микроспории кожи. Болеют, как правило, дети до 14 лет. К половозрелому возрасту заболевание может самоизлечиваться.

КЛИНИКА МИКРОСПОРИИ, ВЫЗВАННОЙ АНТРОПОФИЛЬНЫМИ ГРИБАМИ Обилие мелких очагов неправильных очертаний с нечеткими границами; Склонность очагов к периферическому росту и слиянию с образованием одного крупного очага поражения застойно-розовой окраски с полициклическими краями; Расположение очагов преимущественно в краевых зонах, когда одна часть очага находится на гладкой коже, а другая – в области волосистой части головы; Склонность очагов образовывать кольцевидные формы (ирисы), когда одно кольцо расположено как бы в другом кольце; Выраженность фолликулярного гиперкератоза; Высокое обламывание пораженных волос (на 5 -8 мм над общим уровнем кожи) с наличием белесоватого чехлика у основания волоса; Сплошное поражение волос в очаге поражения.

КЛИНИКА МИКРОСПОРИИ, ВЫЗВАННОЙ ЗООАНТРОПОФИЛЬНЫМИ ГРИБАМИ Единичные крупные очаги поражения; Правильно округлые или овальные очертания очагов поражения с хорошо контурированными границами (штампованные очаги), покрытых серыми, асбестовидными чешуйками; Высокое обламывание пораженных волос (на 5 -8 мм над общим уровнем кожи) с наличием белесоватого чехлика у основания волоса; Сплошное поражение волос в очагах поражения.

ДИАГНОЗ МИКРОСПОРИИ: Клиника; Данные лабораторных исследований; Люминесцентная диагностика: метод скрининга - при массовых обследованиях детских коллективов и подозрительных на заболевание микроспорией кошек и собак); для дифференциальной диагностики с другими грибковыми поражениями волосистой части головы; критерий излеченности.

ТРИХОФИТИЯ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ Поверхностная трихофития (мелкои крупноочаговая разновидности); Хроническая трихофития; Инфильтративно-нагноительная форма трихофитии. Течение зооантропофильной трихофитии более тяжелое, чем антропофильной.

ПОВЕРХНОСТНАЯ ТРИХОФИТИЯ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ Клиника Единичные или множественные очаги; Очаги без резких воспалительных явлений, неправильно округлой формы, с нечеткими границами, покрыты белесоватыми отрубевидными чешуйками, по периферии очагов - пузырьки, пустулы. корочки; Поражение волос в очагах не сплошное, а в виде поредения волос; Корткое обламывание волос (на 1 -2 мм от общего уровня кожи) в виде запятых или "пеньков"; Отсутствие субъективных жалоб.

ХРОНИЧЕСКАЯ ТРИХОФИТИЯ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ Клиника: Излюбленная локализация - затылочная и височные области; Очаги поражения - небольшие, бледнорозового цвета с синюшным оттенком, без резких границ, иногда в виде атрофических плешинок; Обломанность волос на одном уровне с гладкой кожей (очаги напоминают комедоны, черные точки).

ИНФИЛЬТРАТИВНО-НАГНОИТЕЛЬНАЯ ТРИХОФИТИЯ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ Клиника Единичные крупные очаги поражения, резко очерченные, гиперемированные, инфильтрированные, покрытые большим количеством гнойных корок; Выделение гноя в виде меда из фолликулов в очагах поражения после снятия корок - симптом «медовых сот» (напоминает «симптом сита» , патогномоничный для хронической язвенной пиодермии и бородавчатого туберкулеза); Резкая болезненность при пальпации инфильтрата; Общие явления в виде недомогания, головной боли, температурной реакции, увеличения и болезненности регионарных лимфоузлов.

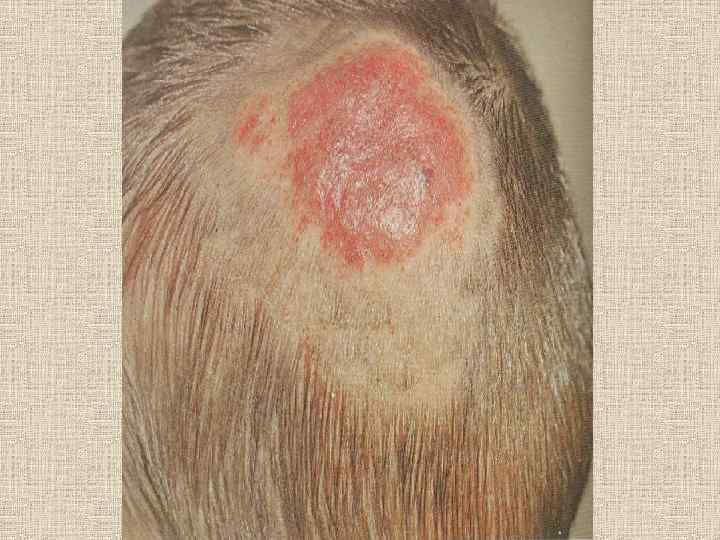


ФАВУС ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ (ПАРША) Возбудитель - антропофильный гриб – Tr. Schonleinii (малоконтагеозен) Инкубационный период - 2 -3 недели. Заражение происходит при прямом контакте с больным или через зараженные предметы; Заболевание начинается в детском возрасте, у ослабленных детей, страдающих эндокринными расстройствами, желудочнокишечными заболеваниями, перенесших различные инфекции; Самоизлечение не свойственно.

КЛИНИКА ФАВУСА ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ СКУТУЛЯРНАЯ форма (типичная): Образование на гиперемированных пятнах охряножелтых корок с вдавлением в центре (скутулы, фавозные щитки, состоящие из чистой культуры гриба с небольшим количеством роговых масс) в виде перевернутого блюдечка (после снятия скутулы - рубцы или рубцовая атрофия кожи). По краю очагов поражения волосистой части головы - полоска здоровых волос; Отсутствие обламывания пораженных волос, их истонченность, тусклость, серость (запыленность), потеря естественного блеска (волосистая часть головы напоминают парик или паклю); Специфический "мышиный" или "амбарный" запах от пораженных волос.

СКВАМОЗНАЯ (атипичная) форма: очаги поражения с застойногиперемированными участками кожи с обильным мелкопластинчатым шелушением, напоминающим себорею. ИМПЕТИГИНОЗНАЯ (атипичная) форма: образование в устьях волосяных фолликулов пустул, подсыхающих с образованием корок, напоминающих иметиго.


ОНИХОМИКОЗЫ (по данным ВОЗ болеет до 18% населения). Вызываются дерматофитами (первоначально поражают ногтевое ложе, а затем инфицируют ногтевые пластинки): трихофитон рубрум (руброфития); трихофитон интердигитале (эпидермофития); Tr. violaceum, Tr. . crateriforme (трихофития); Tr. schonleinii (фавус); дрожжевыми или плесневыми грибами (кандидоз).

ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ ВОЗНИКНОВЕНИЯ ОНИХОМИКОЗА ü нарушения периферического кровообращения; ü наличие интеркуррентных заболеваний (онкопатология, нарушение обмена веществ, эндокринопатия и др. ); ü пожилой возраст; ü травмы ногтей; ü первичные и вторичные иммунодефицитные состояния.

Факторы риска • Инфицированию ногтей подвержены лица: • С соматическими и эндокринными заболеваниями (особенно сахарным диабетом); • С расстройствами кровообращения в нижних конечностях; • Со снижением иммунитета; • Получающие кортикостероидную, иммуносупрессивную и массивную антибиотикотерапию; • Пожилого и старческого возраста (84% населения).

ВОЗМОЖНЫЕ ПРИЧИНЫ ПОРАЖЕНИЯ НОГТЕВЫХ ПЛАСТИНОК • онихии и паронихии при различных кожных заболеваниях (псориаз, экзема, красный плоский лишай, красная волчанка, склеродермия, красный волосяной лишай, буллезные дерматозы и т. д. ) • поражение ногтей и их придатков грибковой природы • поражения ногтей и их придатков при инфекционных заболеваниях негрибковой этиологии (сифилис, лепра, туберкулез, малярия, брюшной тиф и др. ) • поражения ногтей и придатков при нервно-психических и эндокринных заболеваниях • поражения ногтей и их придатков при поражении внутренних органов (легких, сердца и крупных сосудов) • травматические поражения ногтей • новообразования ногтей и их придатков • врожденные и наследственные поражения ногтей • профессиональные поражения ногтей

ИЗМЕНЕНИЕ РАЗМЕРОВ НОГТЯ • идиопатический (пожилой возраст) • • • Онихогрифоз: Подногтевой гиперкератоз: идиопатический (пожилой возраст) при hallux valgus травма воспалительный процесс ногтевого ложа (сифилис, грибковая инфекция и др. ) нарушение циркуляции крови • • псориаз красный плоский лишай • • дерматофитная инфекция экзема и др. Микронихия: • у лиц, грызущих ногти • прогрессирующая склеродермия • генуинная эпилепсия • Пахионихия конгенитальная: • трофоневрозы и др. гипертрофия всех ногтей, сочетающаяся с гиперкератозом, диссеминированным фолликулярным кератозом, лейкокератозом языка Ногти Гиппократа • сердечно-сосудистые заболевания (пороки сердца и др. ) (барабанные • легочные заболевания (туберкулез и рак легких) пальцы): • рак и цирроз печени • диспротеинемия и др.

ИЗМЕНЕНИЕ ЦВЕТА НОГТЕЙ Белый: • • • травма сильный стресс болезни сердца болезни желудочнокишечного тракта болезни почек инфекционные болезни • • • аутоиммунные заболевания метаболические расстройства злокачественные опухоли псориаз дерматофитные инфекции точечные или линейные белые пятна (лейонихии) • • травма грибковые инфекции трофические нарушения различного генеза отравление мышьяком и др. Черный или темно-коричневый: Зеленый: • • • невус травма меланома грибковые инфекции тромбоз диабетическая гангрена воздействие лекарств (резохин) кандидоз аспергиллез pseudomonas Желтый: • • • кандидозная инфекция синдром желтых ногтей воздействие лекарств

ИЗМЕНЕНИЕ ФОРМЫ НОГТЕЙ Плоские ногти Вогнутые (ложкообразные) ногти Онихолизис Атрофия ногтей Полированные ногти Продольные борозды: • возраст • красный плоский лишай • ревматоидный артрит • нарушение периферического кровообращения Одиночный продольный дефект: Поперечные борозды: • • • круговидное облысение болезнь Дарье травма ряд генетических заболеваний срединная каналиформная дистрофия ногтя перенесенные ранее заболевания (полосы • красная волчанка Бо) (корь, скарлатина, пневмония, тиф, • пузырные дерматозы инфекционный гепатит и др. ) • грибовидный микоз • хроническая экзема • травма • псориаз • хроническая паронихия • псориаз Точечные углубления: • экзема • Микоз • заболевания, сопровождающиеся лихорадкой • атаки ревматизма (симптом Розенау) • легочный туберкулез

КЛИНИЧЕСКИЕ ФОРМЫ ОНИХОМИКОЗОВ ü дистально-латеральная подногтевая; ü поверхностная белая; ü проксимальная подногтевая; ü тотальная дистрофическая.









Факторы риска Инфицированию ногтей подвержены лица: • С соматическими и эндокринными заболеваниями (особенно сахарным • • заболеваниями (особенно сахарным диабетом); С расстройствами кровообращения в нижних конечностях; Со снижением иммунитета; Получающие кортикостероидную, иммуносупрессивную и массивную антибиотикотерапию; Пожилого и старческого возраста (84% населения).

КЛИНИКА ОНИХОМИКОЗОВ: Клинически различают 3 типа поражения ногтевых пластинок: Нормотрофический (частичное изменение ногтевых пластинок в виде краевого поражения или полос в толще ногтя белого или желтого цвета); Гипертрофический (утолщение ногтевых пластинок, подногтевой гиперкератоз, разрушение ногтевой пластинки со свободного края); Атрофический (значительное разрушение ногтевой пластинки с частичным сохранением ее у ногтевого валика).

При ОНИХОМИКОЗЕ, вызываемым трихофитоном рубрум - множественное поражение ногтевых пластинок стоп и кистей по гипертрофическому и атрофическому типам, иногда – по типу онихолизиса (ногтевая пластинка отделяется от ногтевого ложа); При ОНИХОМИКОЗЕ, вызванном ТРИХОФИТОНОМ ИНТЕРДИГИТАЛЕ поражение только ногтевых пластинок 1 -го и 5 -го пальцев стоп (ногтевые пластинки на кистях не изменяются); При ТРИХОФИТИИ ногтей – начало процесса с гладкой кожи вокруг ногтевой пластинки, а затем - разрушение ногтя с изменением его цвета;

ФАВУС НОГТЕЙ – медленное (в течение нескольких лет) вовлечение в процесс ногтевой пластинки с образованием в центре желтокоричневого пятнышка, в дальнейшем захватывающее всю ногтевую пластинку; ДРОЖЖЕВАЯ ОНИХИЯ комбинируется с паронихией (гиперемия и отечность околоногтевого валика, из-под которого при надавливании выдавливается капля гноя).

ДИАГНОЗ ОНИХОМИКОЗОВ: Клиника; Обнаружение возбудителя и правильная оценка этиологической роли этого возбудителя (данные бактериоскопических и бактериологических исследований); Учет всех патогенетических факторов, устранение которых предотвратит рецидивы заболевания и будет способствовать полной санации.

ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ОНИХОМИКОЗОВ: Псориаз - ногтевая пластинка в виде наперстка (наперстковидная истыканность ногтя); Экзема и пиодермия ногтей – расположение очагов поражения в окружности ногтевой пластинки; Красный плоский лишай - розовые, желтоватые, белесоватые полоски, идущие продольно ногтевой пластинке; Ониходистрофия – симметричность поражения и вовлечение в дистрофический процесс всех ногтевых пластинок.

ПСЕВДОМИКОЗЫ. АКТИНОМИКОЗ Возбудитель – актиномицеты (род бактерий). Длительность инкубационного периода неизвестна (от 1 до 3 недель или через 2 -3 года после травмы). Различают: Аэробные актиномицеты (встречаются в почве, воде, на злаках) внедряются через поврежденную кожу и слизистые оболочки, если на раневую поверхность попадают земля, пыль, части растений;

Анаэробные актиномицеты (сапрофитируют на слизистых оболочках животных и человека), приводят к развитию болезни: путем аутоинокуляции (при ослаблении защитных сил организма и активизации патогенности и вирулентности возбудителя); путем метастазирования или "пер контуитатем" (процесс на коже возникает вторично, при распространении процесса с глубжележащих тканей и органов).

КЛИНИКА АКТИНОМИКОЗА: • • • Кожный процесс развивается вторично в результате проникновения инфекции из очагов в абдоминальной, плевральной полостей, в полости рта и носа (кариозные зубы, миндалины). Шейно-челюстно-лицевой актиномикоз; Торакальный актиномикоз; Абдоминальный актиномикоз.




Клинические формы актиномикоза кожи: Гуммозно-узловатая (подкожные инфильтрированные бляшки дерявинистой плотности и опухолевидные ливидного цвета узловатые образования с дольчатой поверхностью); Бугорково-пустулезная (бугорки, быстро некротизирующиеся и изъязвляющиеся; свищи с выделением серовато-желтых, гнойных с неприятным запахом крошкообразныех масс, содержащих колонии – друзы актиномицетов); Язвенная (язвы с мягкими подрытыми краями и гранулирующим папиллломатозным дном).

ДИАГНОЗ АКТИНОМИКОЗА: Данные клиники (инфильтраты дерявянистой плотности, свищи и язвы); Данные лабораторных исследований (обнаружение друз актиномицетов при микроскопическом исследовании гнойного отделяемого и гистологическом исследовании биопсированных тканей). ПРОФИЛАКТИКА – санация полости рта, борьба с мелким травматизмом.

МИКИДЫ Вторичные аллергические высыпания как следствие раздражения первичных очагов микоза нерациональной терапией или – повышенной реактивности организма в ответ на внедрение грибов; Характеризуются отсутствием грибов в высыпных элементах; Характеризуются общими явлениями (головная боль, недомогание, слабость, повышение температуры).
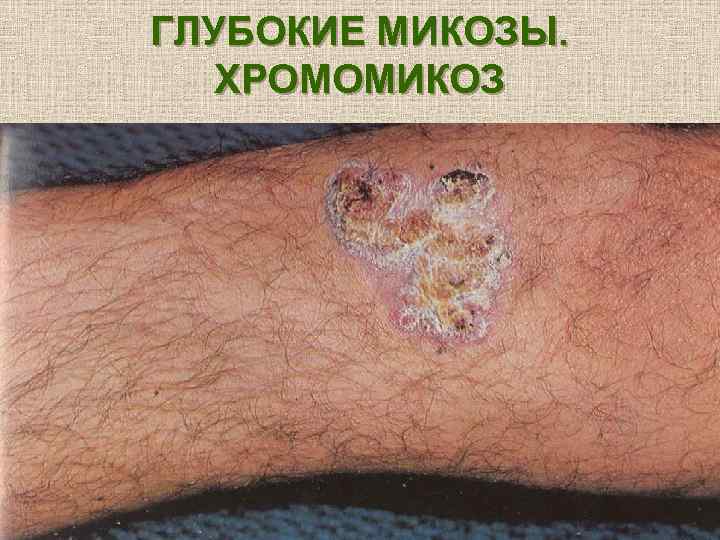
ГЛУБОКИЕ МИКОЗЫ. ХРОМОМИКОЗ

ЛЕЧЕНИЕ МИКОЗОВ: Системные антимикотики: Гризеофульвин; Орунгал; Ламизил; Наружные фунгицидные средства.

ПРЕИМУЩЕСТВА ЛАМИЗИЛА Широкий спектр фунгицидного действия; Высокий профиль безопасности; Выраженный антибактериальный и противовоспалительный эффект, лимфатический транспорт; Отсутствие взаимодействия с другими медикаментами; р. Н желудочного сока не влияет на фармакодинамику препарата; Удобство применения – 1 раз в сутки; Выраженная кератофильность – длительное сохранение фунгицидной концентрации после отмены препарата;



БЛАГОДАРЮ ЗА ВНИМАНИЕ!
2013 Грибковые болезни кожи.ppt