CANDIDA.PPT
- Количество слайдов: 123

Грибкова інфекція у новонароджених Кончаковська Т. В.

Актуальність проблеми Третя за поширеністю пізня інфекція у ВІТН Частота 2, 6 -16, 7% серед дітей з ДММТ, 5, 5 -20% серед дітей з НММТ Смертність до 30% 73% дітей з НММТ з грибковою інфекцією помирають або стають інвалідами

Епідеміологія Найбільш поширені серед дітей з ДММТ – C. albicans і C. parapsilosis Прередача – вертикальна (C. albicans) і горизонтальна (C. parapsilosis) 62% дітей з ДММТ у віці 6 тижнів колонізовано , частина з них – в перші 2 тижні

Фактори ризику кандидемії ГВ менше 32 тиж Апгар менше 5 на 5 хв Шок Більше 2 антибіотиків Парентеральне харчування довше 5 днів Застосування ліпідів в/в довше 7 днів Центральний катетер Н 2 -блокатори Госпіталізація довше 7 днів Інтубація Не є фактором ризику колонізація ШКТ

Фактори ризику кандидемії додаткові Тривалість антибіотикотерапії Цефалоспорини ІІІ генерації Тривалість інтубації Системні кортикостероїди Попередні колонізація грибами Інвазивний грибковий дерматит Абдомінальна операція ГВ менше 26 тижнів

Діагностика Культура крові (чутливість 50 -80%) Виявлення грибів у звичайно стерильний локусах Ефективність протигрибкової терапії Майже не використовують біохімічні, антигенні дослідження, ПЛР

Лікування Вийняти центральний катетер Медикаменти – Амфотерицин В – Флуцитозін – Флуконазол Нові генерації азолів, ехінокандіни ?

Гриби Організми-еукаріоти, гетеротрофні за способом харчування (споживають органічні речовини) Одноклітинні або багатоклітинні з нитками, що розгалужуються. Більшість – багатоклітинні організми Заселяють різні середовища і можуть бути у стані симбіозу або паразитизму з іншими організмами Розмножуються статевим або безстатевим шляхом за допомогою спор

Гриби не здaтні до фотосинтезу, нерухомі, мають товсту стінку і не можуть поглинати великі частки. Харчуються шляхом абсорбції речовин, для цього вони мають рости на джерелі харчових речовин або у ньому. Нерозчинні речовини вони перетравлюють ззовні за допомогою екзоферментів

Гриби Гетеротрофні Аеробні Люблять кисле середовище Здатні рости при 20 -30°С Candida при 37°С переходить з пліснявої форми на дріжджову і може викликати глибокі мікози

Гриби Життєвий цикл гриба складається з двох фаз – статевої та безстатевої У безстатевій фазі тіло гриба – талом – складається зі схожих клітин, які харчуються і розмножуються незалежно

Гриби Плісняві гриби утворюють міцелій: талом із ниток-гіфів, складених із багатьох клітин, що покриті загальною стінкою. Дріжджові гриби складаються з одноклітинного талому і розмножуються утворенням дочірніх бруньок з материнської клітини Диморфні гриби можуть існувати в двох формах – як плісняві і як дріжджові гриби. Candida spp. існують у двох формах

Особливості будови гриба Наявна клітинна стінка (відсутня у людини) Склад клітинної мембрани відрізняється (ергостерин замість холестерину) У гриба, на відміну від людини, наявні транспортні системи, які доставляють протигрибкові препарати до кінцевої мішені, тому є ліки відносно безпечні для людини

Гриби Розмноження грибів відбувається за допомогою спор При безстатевому розмноженні гриби утворюють спори-конідії, розташовані на конідієносцях різної форми Переживання несприятливих умов відбувається у вигляді хламідоспор – товстостінних клітин або багатоклітинних утворень

Candida Відомо близько 150 видів Candida Кандидоз викликають 20 видів Серед них найчастіше виділяють 8 видів Серед цих восьми головними збудниками є – – C. albicans С. tropicalis C. parapsilosis C. glabrata Рідше зустрічаються – – C. krusei C. kefyr C. guilliermondii C. lysitanie
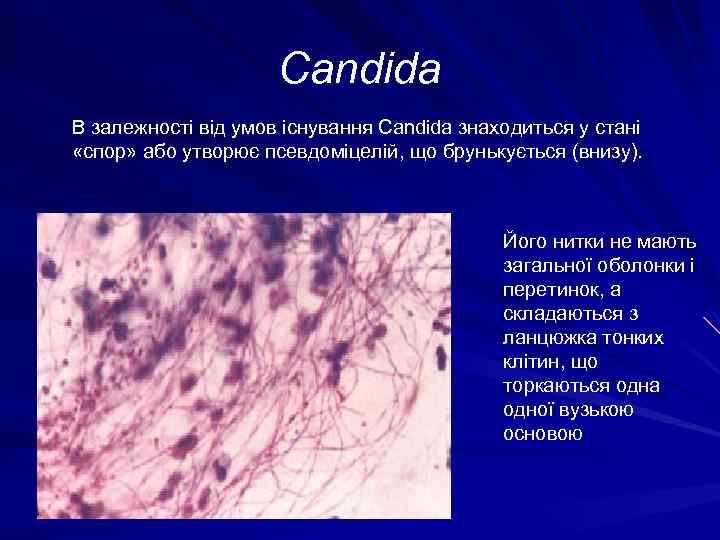
Candida В залежності від умов існування Candida знаходиться у стані «спор» або утворює псевдоміцелій, що брунькується (внизу). Його нитки не мають загальної оболонки і перетинок, а складаються з ланцюжка тонких клітин, що торкаються одна одної вузькою основою
Сandida
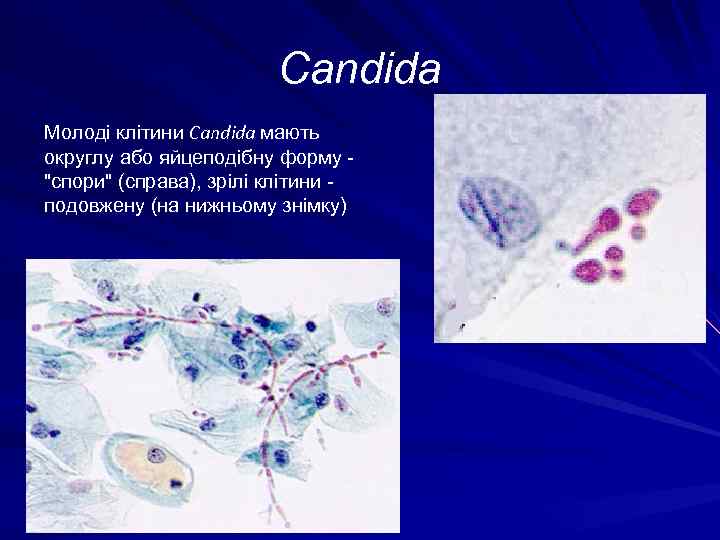
Candida Молоді клітини Candida мають округлу або яйцеподібну форму "спори" (справа), зрілі клітини - подовжену (на нижньому знімку)

Candida За наявністю факторів патогенності Candida є найбільш патогенним грибом Фактори патогенності умовно розділяють на 3 групи: – Змінність і лабільність морфофізіологічних властивостей – Рецептори адгезії – Літичні ферменти

Змінність і лабільність морфофізіологічних властивостей Зумовлена генетичними механізмами і дозволяє вижити в різних умовах (температура, кислотність, вміст кисню, харчових речовин) Це єдиний збудник мікозу, який існує у диморфному стані. В залежності від умов переходить від дріжджової до пліснявої форми і навпаки (поліморфізм), змінює фенотип або структуру поверхні, тобто рецептори та антигени

Рецептори адгезії Має рецептори до фібриногену, ламінину, фібронектину, факторам системи комплементу. Це забезпечує можливість швидкого прикріплення та інвазії, а також “антигенну мімікрію” – тобто представлення цих рецепторів факторам імунітету людини

Літичні ферменти Описано щонайменше 9 протеїназ, які здатні руйнувати кератин, білки ендотелію, сполучної тканини, фактори плазми крові, комплементу і фрагменти імуноглобулінів Також існують фосфоліпаза, гіалуронідаза і гемолітичний фактор

Інші фактори патогенності Нечутливість до протигрибкових засобів – гриби можуть їх швидко виводити, а також змінювати або переключати внутрішньоклітині мішені

Нечутливість до сучасних антимікотиків – головна причина, яка спонукає звертати увагу на етіологічну неоднорідність кандидозу. Якби всі антимікотики мали широкий спектр дії, а всі види – однакову чутливість, не потрібно було б проводити видову діагностику Проблемою є нечутливість до флуконазолу – сучасної основи системної терапії кандидозу

Мікози Збудників мікозів – більше 400, але реально викликають захворювання набагато менше Грибкова етіологія захворювання встановлюється по морфології (нитки, бруньки гриба) та за ростом на живильному середовищі Встановлюють, чи це пліснявий, чи дріжджовий грибок, вирощуючи його на середовищі (характер колоній, швидкість росту, мікроскопія з КОН) Ідентифікація дріжджових грибків потребує спеціальних методик

Кандидоз Для встановлення діагнозу “кандидоз” не потрібно видової і родової ідентифікації, отримання культури гриба Достатньо клінічної картини, позитивної мікроскопії або даних гістологічного чи імунологічного обстеження (при глибоких або дисемінованих мікозах) Виділення культури гриба та видова ідентифікація проводиться при плануванні лікування системними антимікотиками

Кадидоз 70 -80% мікозів викликані C. albacans, і його ідентифікація або виключення дозволяє швидко встановити характер кандидозу За допомогою швидких тестів це можна визначити за 24 -48 годин При класичному дослідженні застосовують спеціальні середовища, підвищену температуру вирощування, уреазну активність, тощо

Кандидоз Позитивна проросткова проба (визначення проросткових трубок) дозволяє швидко встановити наявність C. albacans Якщо проба негативна, але наявний дріжджовий грибок, - він ідентифікується до визначення виду Виділення C. glabrata i C. krusei передбачає неефективність терапії флуконазолом

Екологія та епідеміологія Кандидоз відрізняється тим, що є, головним чином, ендогенною інфекцією Candida постійно або тимчасово живе на слизовій оболонці або шкірі, найчастіше – в кишечнику Екзогенне інфікування зустрічається рідко Останнім часом почастішало ятрогенне інфікування

Шлях інфікування Антенатальний – контакт з інфікованими водами Вражається шкіра, шлунково-кишковий тракт, дихальні шляхи, легені Інтранатальний – при проходженні через інфіковані пологові шляхи Постнатальний – контакт або дисемінація Ендогенний шлях Екзогенний, в т. ч. нозокоміальний Дисемінація

Джерело інфікування Навколоплідні води Пологовий канал Кишково-шлунковий тракт Руки персоналу, рот матері та персоналу Пелюшки, соски, інтубаційні трубки, апарати ШВЛ, судинні катетери Груди матері Інша дитина – через предмети догляду

Фактори, що сприяють інфікуванню Антибактеріальна терапія Кортикостероїдна терапія Венозні катетери Ендотрахеальна інтубація Порушення цілісності шкіри та слизових оболонок Низька маса при народженні Парентеральне харчування Імунодефіцитні стани – вроджені та набуті Множинні вади розвитку Ендокринні захворювання Зригування

Патогенез Candida – умовно-патогенний мікроорганізм. Зустрічається на шкірі, на слизовій травного каналу і дихальних шляхів, навіть у крові у вигляді транзиторної кандидемії Захворювання характеризується трансформацією носійства в кандидоз

Патогенез кандидозу слизових оболонок і шкіри Головною відмінністю поверхневого кандидозу від глибокого є рівень імунологічного захисту від інфекції При поверхневому кандидозі захисними системами є – – – макрофаги та інші антиген-презентуючі клітини периферичні Т-лімфоцити гуморальні фактори, що секретуються Дефекти цих захисних систем самі по собі ніколи не призводять до глибокого мікозу

Патогенез глибокого кандидозу Головні ланки захисту при глибокому мікозі – нейтрофіли – циркулюючі антитіла Умовою розвитку глибокого кандидозу майже завжди є нейтропенія Вражаються, головним чином, уже пошкоджені органи

Класифікація кандидозу Вроджений кандидоз Набутий кандидоз шкіри та слизових оболонок Вісцеральний кандидоз Дисемінований кандидоз (кандидосепсіс)

Вроджений кандидоз Типовим є ураження шкіри і легень плода, пошкодження пуповини та оболонок у вигляді гранульом (папули 1 -3 мм) Висип на шкірі: макуло-папульозний на еритематозному тлі, пустули, везикули, мікроабсцеси. Долоні також можуть бути ураженими. Можливий розвиток пароніхій, рідше – молочниця. В постнатальному періоді може відбутись дисемінація процесу

Вроджений кандидоз Ураження легень відмічається при низькій масі тіла при народженні і комбінується з ураженням шкіри (дерматит, шелушіння, поверхневі ерозії) Не відмічається ураження внутрішніх органів, оскільки інфікування відбувається лише через води

Набутий кандидоз шкіри та слизових оболонок Поверхневі форми кандидозу (В 37) – Кандидоз порожнини рота (кандидозний стоматит), молочниця В 37. 0 – Кандидоз шкіри та нігтів В 37. 2 – Вульвовагінальний кандидоз В 37. 3 – Кандидозні оніхії та пароніхії

Поверхневі форми кандидозу. Локалізовані форми: – 1. 1 Кандидоз слизових оболонок – 1. 2 Кандидоз шкіри та її придатків 2. Генералізовані форми: – 2. 1. Вроджений кандидоз шкіри 1

Кандидоз порожнини рота Джерело інфекції може бути ендогенним – слизові пошкоджуються грибами, які там уже існують Або екзогенним – від матері під час пологів, або частіше з рук матері та персоналу Головне джерело молочниці – рот матері та медсестер Молочниця зустрічається у 5% новонароджених

Кандидозний стоматит Білі нальоти на язиці, щоках, губах, деснах, глотці Діагноз підтверджується мікроскопією мазку, фіксованого з 10% КОН

Кандидоз шкіри Джерело інфекції ендогенне – з кишечнику, або при внутрішньоутробному інфікуванні Моніліаз розвивається у 4 -6% новонароджених Везикули, папули, пустули на еритематозній основі, іноді на місці опрілостей Пошкоджуються промежина, складки шкіри, навколо пупка, міжпальцеві складки

Поверхневий кандидоз Вульвовагініт, баланопостит Гіперемія, набряк, білуваті налети, ерозії, тріщини Оніхії, пароніхії Нігті не блищать, деформуються, кришаться, валики гіперемовані, припухлі, виділяється гній

Глибокий кандидоз (В 37) Вроджений – з ураженням дихальних шляхів, легень Вісцеральний – при контактному розповсюдженні Дисемінований – при розповсюдженні з током крові

Глибокий кандидоз Кандидозний езофагіт Кандидозний ентероколіт Кандидозний гепатит Легеневий кандидоз Серцево-судинний кандидоз Кандидоз сечовивідної системи Кандидозний ендофтальміт Кандидозний остеомієліт, артрит Кандидоз ЦНС

Дисемінований кандидоз Вісцеральний кандидоз у межах однієї системи ШКТ Органи сечовиділення Дихальні шляхи Дисемінований кандидоз (кандидний сепсис) Вторинний ізольований Первинний генералізований Кандидоз ран, травматичних та ятрогенних пошкоджень Перитоніт, менінгіт, ендокардит, раневий

Дисемінований кандидоз Кандидосепсис (В 37. 7) Частіше у недоношених масою менше 1500 г, на 4 -5 тиж життя Результати бак. обстеження негативні Клініка нагадує бактеріальний сепсис Дихальні порушення, апное, брадикардія, гіпотензія, вздутий живіт, температурна нестабільність, жовтяниця, гіперглікемія, пронос, кров у калі

Дисемінований кандидоз У доношених – на тлі вроджених вад розвитку, тривалої госпіталізації у ВІТН, парентерального харчування, антибактеріальної, кортикостероїдної терапії Клініка Менінгіт, енцефаліт, гепатоспленомегалія, жовтяниця, діарея, ендофтальміт, ураження нирок, висипання на шкірі у 10 -15% В аналізі крові – анемія, лейкоцитоз, нейтрофільоз, ДВЗ-синдром

Кандидозно-бактеріальний менінгіт, енцефаліт Клінічні критерії – гіпертензія та гідроцефалія при початковій ефективності антибіотиків, або затяжний перебіг захворювання із зростаючою білковоклітинною дисоціацією в лікворі Непрямий доказ – ефект від застосування дифлюкану вже на 3 -5 день терапії Підтвердження діагнозу – виділення культури гриба з ліквору, крові, сечі, калу, діагностичні титри антитіл та антигену в лікворі та крові

Кандидозно-бактеріальний менінгіт, енцефаліт Оцінка перебігу захворювання на менінгіт, енцефаліт за допомогою НСГ, КТ, МРТ – для виявлення структурних порушень тканини мозку Лікування – антимікотична терапія, поєднана терапія антибіотиками і дифлюканом. Можливе введення фунгізону парентерально через резервуар Оммая

Дисемінований кандидоз лише в 50% випадків викликається C. albicans, друга за частотою C. parapsilosis, рідше С. tropicalis Саме при дисемінованому кандидозі спостерігається видова різноманітність, можливо за рахунок екзогенного джерела інфікування. Це має клінічне значення, у зв*язку з різною чутливістю до антимікотичних препаратів

Епідеміологія та патогенез дисемінованого кандидозу Джерелом інфікування є ендогенна, а також екзогенна внутрішньолікарняна інфекція Ураження внутрішніх органів відбувається шляхом інвазії, або насильного внесення (пункція, розрізи. . . ) Серед нозокоміальних інфекцій 1015% викликається кандидами

Епідеміологія та патогенез дисемінованого кандидозу Головним фактором ризику є нейтропенія та неефективний фагоцитоз Сприяє інвазії, крім антибактеріальної терапії, проведення ШВЛ, інвазивний моніторинг, катетери, розчини для парентерального харчування, операції та ін. Незавершений фагоцитоз сприяє рознесенню гриба по кров*яному руслу макрофагами

Епідеміологія та патогенез дисемінованого кандидозу Інший шлях інвазії – без нейтропенії, лікування антибіотиками. При ньому збудник заноситься в кров ятрогенно Групу ризику складають недоношені діти, пацієнти відділення інтенсивної терапії Можливо зараження внутрішніх органів – менінгіт, перитоніт, ендокардит – без дисемінації, як наслідок пункції, діалізу, стояння катетеру

Діагностика кандидозу Клінічні дані – типові висипання на шкірі та слизовій оболонці Додаткове мікологічне дослідження в типових випадках можна не проводити Ефект від лікування підтверджує діагноз При відсутності ефекту проводять мікологічне обстеження та шукають імунодефіцит

Діагностика вісцерального та дисемінованого кандидозу Мікроскопія нативного матеріалу Зіскоб, ліквор, осад сечі, кров, харкотиння Проводиться фіксація в 10% КОН з наступною окраскою по Граму або Романовському-Гімзі Виділення культури гриба, його ідентифікація, чутливість Середа Сабуро з 4% глюкозою та антибіотиками Для крові середа Сабуро та м*ясо-пептонний бульон з 2% глюкозою без антибіотиків

Діагностика вісцерального та дисемінованого кандидозу Визначення титрів антитіл у крові, лікворі УЗ-обстеження органів живота, позабрюшинних органів, мозку

Лікування кандидозу порожнини рота Етіотропне – ерадикація збудника – Місцеве Антисептики Антимікотики – Системне Профілактика рецидивів Корекція місцевих та сприяючих факторів

Антимікотики Розчини, гелі, краплі, аерозолі. Препарат має довго знаходитись в порожнині рота, не ковтатись Полієнові антибіотики (ністатин, леворин, натаміцин, амфотерицин) Імідазоли (міконазол, еконазол, клотримазол, та ін) Тривалість лікування місцевими антимікотиками - до 2 тиж (до зникнення симптомів + 1 тиждень)

Антисептики Змазують суху поверхню. Недолік – розвивається нечутливість, подразнення слизової оболонки Бриліантовий зелений 1 -2% Метиленовий синій Розчин Люголя розведений 1: 1, 1: 2 Розчин бури у гліцерині 15% Марганцевокислий калій 1: 5000 Борна кислота 1% Йодна вода 1 крап на 40 мл води Хлоргексидину біглюконат 0, 12% Гексетидин 0, 15% “гексорал”

Системна терапія Показана при наявності факторів ризику дисемінованого кандидозу – Недоношеність, нейтропенія, поширене ураження Призначається рідко. Має недоліки – дорога, розвивається нечутливість Флюконазол Інтраконазол Кетоконазол Ністатин – як протирецидивний препарат

Лікування кандидозу шкіри Ерадикація збудника на шкірі Пригнічення ендогенного джерела Корекція станів, які сприяють розвитку кандидозного інтертриго

Ерадикація збудника на шкірі Місцеві засоби: тривалість лікування до зникнення + 1 тиждень Антисептики – Метиленова синька 2 -3% – Бриліантовий зелений 1% – Рідина Кастелані – Борна кислота

Ерадикація збудника на шкірі Антимікотики - препарати місцевої дії, креми, мазі 1 -2% – біфоназол – клотримазол – эконазол – ізоконазол – кетоконазол – оксиназол – міконазол – ністатин – натаміцин

Лікування кандидозу шкіри Елімінація ендогенного збудника – особливо при наявності факторів ризику дисемінації процесу – Амфотеріцин В - 0, 5 -1, 0 мг/кг/день (сумарна доза 10 -25 мг/кг) – Ністатин, натаміцин – Флуконазол, інтраконазол, кетоконазол Корекція станів, які сприяють інфікуванню – Гігієна – Паста з протигрибковою маззю
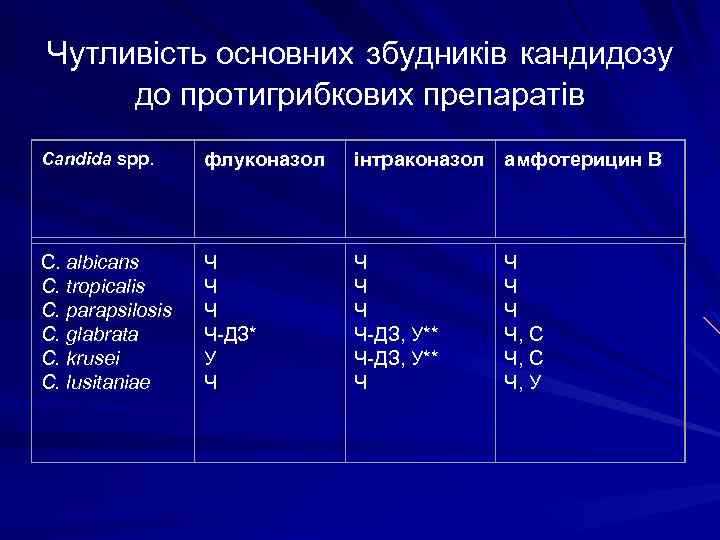
Чутливість основних збудників кандидозу до протигрибкових препаратів Candida spp. флуконазол інтраконазол амфотерицин В С. albicans С. tropicalis С. parapsilosis С. glabrata С. krusei С. lusitaniae Ч Ч-ДЗ* У Ч Ч Ч-ДЗ, У** Ч Ч Ч, С Ч, У

Лікування дисемінованого кандидозу Амфотеріцин-В 0, 6 -1, 0 мг/ кг/д в/в; Або флуконазол 6 -12 мг/кг/д в/в Альтернатива - Каспофунгін Тривалість 14 -21 день після розрішення ознак і симптомів та негативного повторного культурального дослідження крові

Сучасні антимікотики і принципи протигрибкової терапії

Сучасні антимікотики і принципи протигрибкової терапії За джерелом отримання – антибіотики – хіміотерапевтичні препарати За хімічною структурою і механізмом дії За способом призначення – – системні – місцеві специфічні неспецифічні
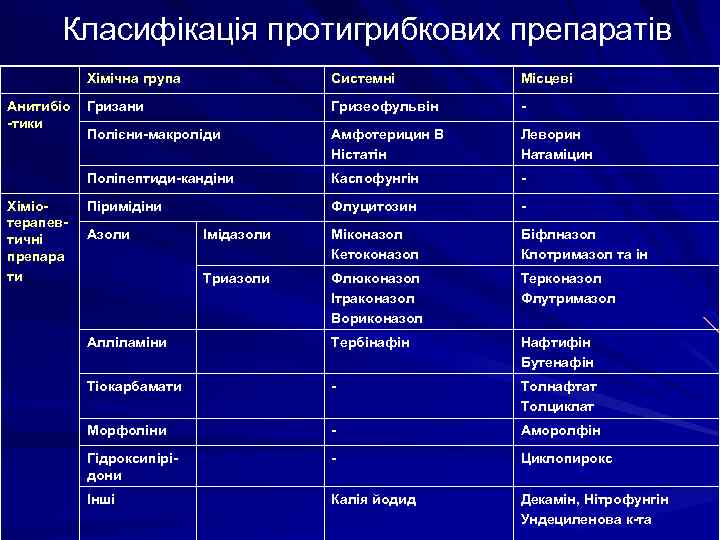
Класифікація протигрибкових препаратів Хімічна група Хіміотерапевтичні препара ти Місцеві Гризани Гризеофульвін - Полієни-макроліди Амфотерицин В Ністатін Леворин Натаміцин Поліпептиди-кандіни Анитибіо -тики Системні Каспофунгін - Піримідіни Флуцитозин - Імідазоли Міконазол Кетоконазол Біфлназол Клотримазол та ін Триазоли Флюконазол Ітраконазол Вориконазол Терконазол Флутримазол Алліламіни Тербінафін Нафтифін Бутенафін Тіокарбамати - Толнафтат Толциклат Морфоліни - Аморолфін Гідроксипірідони - Циклопирокс Інші Калія йодид Декамін, Нітрофунгін Ундециленова к-та Азоли
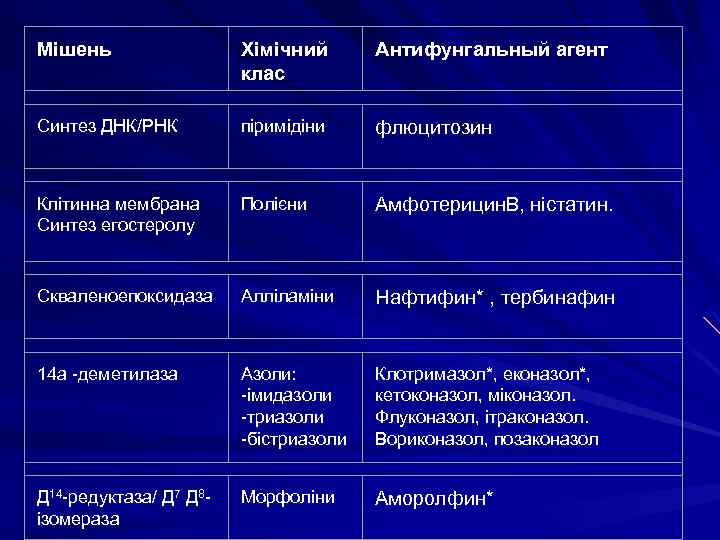
Мішень Хімічний клас Антифунгальный агент Синтез ДНК/РНК піримідіни флюцитозин Клітинна мембрана Синтез егостеролу Полієни Амфотерицин. В, ністатин. Скваленоепоксидаза Алліламіни Нафтифин* , тербинафин 14 a -деметилаза Азоли: -імидазоли -триазоли -бістриазоли Клотримазол*, еконазол*, кетоконазол, міконазол. Флуконазол, ітраконазол. Вориконазол, позаконазол Д 14 -редуктаза/ Д 7 Д 8 - ізомераза Морфоліни Аморолфин*

Мішені Хімічний клас Антифунгальний агент Мітоз Гризеофульвін Синтез 1, 3 -b-D-глюкану Эхинокандіни Каспофунгін Синтез хітину Ніккоміцин K, Z, T Клітинна стінка Прадиміцин BMS-181184 Фактор елонгації 2 Солдарини GM-193663, GM-237354

Класифікація антимікотиків за ефектом Фунгістатичні (оцінюється за мінімальною пригнічуючою концентрацією) – Зупинка процесів синтезу (наприклад, синтезу ергостерилу) – Зупинка процесу розмноження (мікротрубочок веретена ділення) Фунгіцидні (оцінюється за мінімальною фунгіцидною концентрацією) – Руйнування структур – Зупинка процесів життєдіяльності (частіше - мембрани) – у полієнових препаратів

Класифікація антимікотиків за механізмом дії Препарати, що пошкоджують зовнішні оболонки – клітинну стінку та мембрану Препарати, що діють на внутрішньоклітинні процеси (розмноження, синтез білків, нуклеїнових білків і ін)

Класифікація протигрибкових препаратів Мішень Хімічний клас Синтез ДНК/РНК Піримідіни Клітинна мембрана Синтез егостеролу Полієни Скваленоепоксидаза Алліламіни 14 a -деметилаза Азоли: імидазоли, триазоли, бістриазоли Д 14 -редуктаза/ Д 7 Д 8 - ізомераза Морфоліни Мітоз Гризани Синтез 1, 3 -b-D-глюкану Эхинокандіни Синтез хітину Ніккоміцин Клітинна стінка Прадиміцин Фактор елонгації 2 Солдарини

Препарати, що пошкоджують зовнішні оболонки – клітинну стінку та мембрану Препарати, що пошкоджують будову клітинної мембрани за рахунок взаємодії з егростерином – Безпосередньо взаємодіють з ергостерином Полієнові макролідні антибіотики (амфотеріцин В, ністатін та ін) – Порушують синтез ергостерину Азоли, алліламіни, тіокарбамати, морфоліни Порушують синтез сфінголіпідів Антибіотики ауреобазидин А, гальбоноліди, хафрефунгін Взаємодіють з компонентами мембрани – Порушують синтез хітіну Поліоксіни, ніккоміцини, протигрибкові антибіотики – Порушують синтез глюкану Протигрибкові антибіотики ехінокандіни, папулакандіни

Препарати, що діють на внутрішньоклітинні процеси Порушують синтез нуклеїнових кислот Флуцитозін (5 -фторурацил зупиняє синтез білку на рибосомах) (зупиняє синтез ДНК) Порушують синтез білків Антимікотичні антибіотики сордаріни, циспентацин, азоксибацилін Зупиняють процес розмноження Гризеофульвін

Резистентність до анитмікотиків Показник резистентності – підвищення МПК вище концентрації препарату в плазмі, відсутність ефекту від лікування Резистентність існуюча – Відсутність взаємодії з препаратом – Виживання при дії препарату Резистентність набута – Мутація грибів (флуцитозін, флуконазол)

Чинники, які зумовлюють резистентність до протигрибкових препаратів Неадекватна добова доза Неправильний режим призначення Недостатня тривалість лікування і курсова доза Порушення абсорбції, метаболізму, виведення Взаємодія препаратів Порушення схеми лікування Нейтропенія, пізній початок лікування Важка супутня патологія Поширеність ураження Важкодоступність локалізації

Особливості фармакокінетики антимікотиків Шляхи введення – – – в/в - амфотеріцин В в/в та перорально – флюконазол, ітраконазол Перорально – кетоконазол, тербінафіл, гризеофульвін Водорозчинні – флуконазол, флуцитозін, не зв‘язані з білками, виводяться нирками у незмінній формі Жиророзчинні – амфотеріцин, кетоконазол, ітраконазол, гризеофульвін, тербінафіл, зв‘язані з білками, не проникають у ліквор, метаболізуються в печінці, виводяться з калом і сечею у вигляді метаболітів

Причини специфічної дії антимікотиків Препарати, що діють на спіцифічну для грибів мішень – Інгібітори синтезу глюкану і хітіну клітинної стінки Препарати, що діють на мішень спільну для клітин еукаріотів – Чутливість грибів вища за таку в організмі людини Стеріни мембрани - ергостерін – Препарат досягає лише мішені в клітині гриба (приклад – флуцитозін, для утворення якого потрібна цитозин-деаміназа, а також грізеофульвін, який потребує транспортної системи)

Амфотеріцин В Протигрибковий антибіотик з ряду полієнівмакролідів. Незворотньо зв*язується з ергостерином клітинної мембрани грибів, також зв*язується з холестерином клітинної мембрани людини, що зумовлює його токсичність. Спектр дії широкий, діє на більшість мікозів Ефект, як правило, фунгіцидний Резистентність є нечастою, визначення чутливості до початку лікування не потрібне

Амфотеріцин В Фармакокінетика: Ліпофільний. Не проникає через слизові оболонки, шкіру. Швидко, до 90%, проникає в тканини – печінку, нирки, селезінку, легені, в крові існує у зв язку з білками, в рідинах організму концентрація низька, в лікворі 4090% від концентрації в плазмі (при менінгіті – комбінована терапія з флюконазолом, флюцитозіном). Метаболізується в печінці. Період напівжиття в плазмі – 24 -48 годин. Виводиться нирками на протязі тижнів

Амфотеріцин В Показання – Глибокі мікози – Важкий перебіг мікозу – Менінгіт (інтратекальне введення) – Ендофтальміт (введення у скловидне тіло) – Інфекція сечових шляхів (інстилляція в сечовий міхур)

Амфотеріцин В Доза 0, 5 -1 мг/кг на добу Швидкість введення за 6 (1 год) Розчиняється у 5% глюкозі (додається) Через 1 тиждень застосування можливо введення препарату через 48 -72 год Стійкість – C. parapsilosis, Потребують більших доз C. glabrata, C. crusei При нирковій недостатності дози зменшують

Амфотерицин В фунгіцидна та фунгістатична дія, поникає у СМР, період напіввиведення – 15 днів. Доза: 0, 5 -1, 0 мг/кг/д кожні 24 год протягом 4 -6 год У пацієнтів з нирковою недостатністю доза нижча. Ефективність підвищується у поєднанні з флюконазолом. Моніторинг: електроліти, рівень креатиніну сироватки. Ускладнення: флебіти у місці введення, анемія, тромбоцитопенія, гіпокаліємія, блювота, лихоманка.

Амфотеріцин В Тривалість лікування сепсису 14 днів після стерилізації крові При локальній інфекції до 4 -12 тижнів Середня курсова доза 25 -30 мг/кг При катетер-асоційованій інфекції – 10 -15 мг/кг

Побічна дія Лихоманка, головний біль, тошнота, блювота (лікування – протиалергічні, нестероїдні протизапальні, гідрокортизон, повільне введення препарату) Анафілактичні реакції - задишка, гіпотензія Тромбофлебіт (попередження – повільне вливання) Ниркова недостатність, некроз канальців, нефрокальціноз, кіпокаліємія, гіпомагніємія, азотемія (попередження – вливання сольових розчинів, дофамін) Нормохромна нормоцитарна анемія, тромбоцитопенія Нейротоксичні ефекти – гіпотензія, гіпертермія, порушення свідомості, порушення зору, слуху Легеневі порушення – диспное, гіпоксемія, інтерстиціальні інфільтрати Стимуляція ФНП-альфа, ІЛ-1 Гальмування проліферації лімфоцитів, фагоцитозу нейтрофілами

Контроль – креатинін, азот сечовини, калій, натрій, магній – загальний аналіз крові Взаємодія з препаратами – посилює нефротоксичність аміноглікозидів – кортикостероїди і діуретики посилюють втрату калію – антагонізм з кетоконазолом, міконазолом – синергізм із флуцитозином

Флуконазол Азол, синтетичне похідне біс-тріазолу Пригнічує утворення ергостерину, впливаючи на фермент 14 -альфа стерол деметилазу системи цитохрому Р 450 (гепатотоксичність) Дія фунгістатична Є специфічним до ферментів гриба, не має побічної дії на синтез стероїдів та інших метаболічних процесів

Флуконазол Фармакокінетика: Водорозчинний, швидко всмоктується з ШКТ - до 90%, так само, як і з плазми. З білками зв*язано до 12% препарату, до 90% вільний, проникає в рідини організму, в лікворі – 90% від концентрації в плазмі. Виводиться нирками, 75% у незмінній формі. Період полужиття 30 год. Спектр дії широкий Резистентні штами - С. krusei, C. glabrata, c. parapsilosis Бажано визначати резистентність до лікування, як правило, за результатами проросткової проби Резистентність розвивається зрідка, при тривалому лікуванні малими дозами препарату

Флюконазол І генерація тріазолів, дія фунгістатична, пік концентрації досягається протягом 12 год. Доза: 12 мг/кг – доза насичення, потім 6 мг/кг, в/в, протягом 30 хв.

Флуконазол Дози 6 -12 мг/кг раз на 72 години – у віці до 2 тижнів життя 6 -12 мг/кг раз на 48 годин – у віці від 2 до 3 тижнів життя
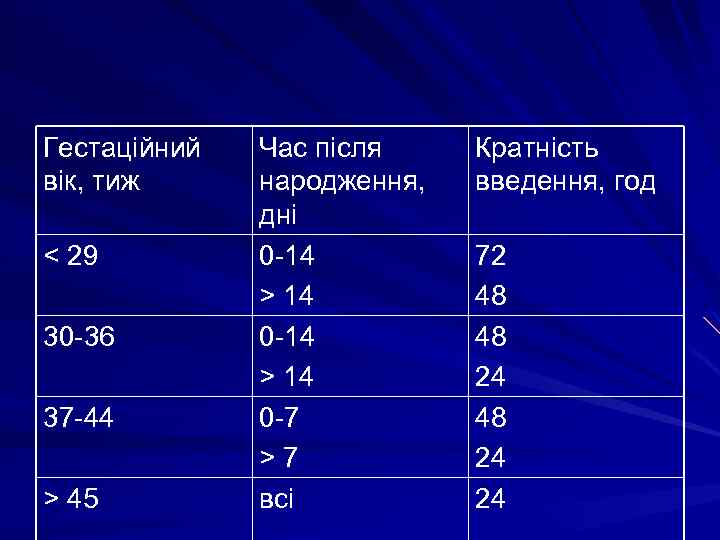
Гестаційний вік, тиж < 29 30 -36 37 -44 > 45 Час після народження, дні 0 -14 > 14 0 -7 > 7 всі Кратність введення, год 72 48 48 24 24

Флуконазол Показання Не показаний рутинно всім недоношеним Поверхневий кандидоз Глибокий кандидоз Профілактика кандидозу Криптококкоз Дерматофітія Кокцидіомікоз Не ефективний при аспергільозі, мукорозі Малоефективний при нейтропенії для профілактики і лікування кандидозу

Флуконазол Побічна дія – Тошнота, блювота – Алергічна шкірна реакція – Не рекомендується при захворюванні печінки Взаємодія з препаратами – Потенціює дію непрямих антикоагулянтів, фенітоїну

Воріконазол Триазол другої генерації Впливає на резистентні до флюконазолу штами кандіда Фармакокінетика у новонароджених не досліджена, але діти потребують більших доз на кг маси тіла

Флуцитозін Аналог нуклеозидів Гальмує тиміділат-синтетазу, порушує синтез ДНК Дія не обмежується грибами – препарат має побічні ефекти При монотерапії швидко розвивається резмстентність (комбінують з амфотерицином) Форма – пероральна Доза 50 -150 мг/кг в день за 2 прийоми

Ехінокандіни Каспофунгін, мікафунгін, анідулафунгін Інгібує 1, 3 -бета-D-глюкан-синтетази Впливають на клітинну стінку грибів, гальмуючи утворення полімерів глюкану клітиної стінки (не мембрани) – компоненту, якого немає у клітинах людини, що зменшує ризик токсичності Резистентність – невисока Застосовують разом з амфотеріцином В

Профілактика кандидозу Миття рук Швидкий перехід на периферичні катетери при можливості, не застосовувати сечові катетери Обережне застосування антибіотиків, особливо цефалоспоринів 3 генерації Протигрибкові препарати

Ітраконазол Азол. Похідне триазолу. Пригнічує синтез ергостерину, впливаючи на 14 -альфа деметилазу системи цитохрому Р 450 Має фунгістатичний ефект, а також фунгіцидний В терапевтичних дозах не впливає на метаболізм стероїдів Має самий широкий спектр дії серед антимікотиків, що призначаються внутрішньо

Ітраконазол Всмоктується 55% дози, краще – з їжею, в кислому середовищі. В крові 99% зв*язано з білками. Ліпофільний. Метаболізується печінкою, виводиться з калом. Є кератофільним, накопичується в нігтях, шкірі, де зберігається до 1 -9 місяців.

Ітраконазол “Орунгал” Показання до застосування – Іфекції шкіри та слизових оболонок, при глибоких мікозах Застосування у дітей не вивчене Побічна дія – Тошнота, головний біль, блювота, алергія, АЛТ, АСТ. Взаємодіє з дігоксином, фенітоїном, ріфампіцином

Кетоконазол Азол. Похідне імідазолу Пригнічує синтез ергостерину, впливаючи на 14 -альфа деметилазу системи цитохрому Р 450 Має фунгістатичний ефект, у дуже високих дозах – фунгіцидний Пригнічує синтез стероїдів і цитохром Соксидазу Спектр дії широкий, але С. albicans може бути стійкою

Висновки Дисемінований кандидоз – амфотерицин В 0, 5 -1, 5 мг/кг/день до кумулятивної дози 25 -30 мг/кг + вилучення катерів Катетер-асоційована кандидемія - амфотерицин В 0, 5 -1, 5 мг/кг/день до кумулятивної дози 10 -15 мг/кг + вилучення катерів

Висновки Інфекція ЦНС – флуцитозін 50 -150 мг/кг/день за 2 прийоми + амфотеріцин В 1 -1, 5 мг/кг/день Слід визначати чутливість до протигрибкових препаратів

Кандидоз шкіри та слизових Лікування – місцевими препаратами Ністатин, місцеві азоли Флуконазол

Кетоконазол Добре всмоктується. Зв*язується з білками – 99%. Ліпофільний. Метаболізується печінкою, виводиться з калом до 50% у незмінній формі. Накопичується в кератині. Місцеві форми препарату не всмоктуються Показання – Поверхневі мікози. Профілактика кандидозу. При глибокому кандидозі не застосовують. Доза у дітей 3 -6 мг/кг, для профілактики кандидозу 4 -8 мг/кг.

Кетоконазол Побічна дія – Тошнота, блювота, АЛТ, АСТ, гепатит. У високих дозах пригнічує синтез стероїдів, тестостерону Взаємодія з препаратами: дігоксин, фенітоїн, ріфампіцин, ізоніазід, кортикостероїди.

Ністатін Антибіотик з ряду полієнів-макролідів (схожий на амфотеріцин), продукується актиноміцетами. Має фунгістатичну дію, зв*язується з ергостерином. У великих концентраціях – фунгіцидний. Спектр дії – кандида, аспергіллюс Стійкості до препарату майже немає, але є невідповідні дози та призначення Не всмоктується в ШКТ (3 -5%)

Ністатін Показання – Профілактика та лікування кадидозу порожнини рота і кишечника. – Лікування кандидозу шкіри. – У вигляді інгаляцій – при лікуванні кандидозу бронхів. Дози – 75. 000 -100. 000 ОД/кг, тривалість 10 -14 днів Побічна дія – Тошнота, блювота, пронос, алергія

Принципи етіотропної терапії глибоких мікозів Протигрибкових препаратів для терапії глибоких мікозів небагато: Амфотерицин Флуконазол Ітраконазол Кетоконазол

Знання етіології інфекції – Ідентифікація збудника до рівня виду – Визначення чутливості до препарату Спектр дії та показання до призначення препарату Знання фармакокінетики препарату – Раціональний шлях введення – Розповсюдження в ураженому органі – Час утворення ефективної концентрації

Знання побічної дії і токсичності препарату – Вигода та ризик – Протипокази – Підбір адекватної дози Контроль лікування – Регулярне обстеження – Коригуюча терпія Знання взаємодії та сумісності препарату – Виключення несумісних препаратів – Корекція дози та режиму

Етіологія Амфотерицин або Флюконазол при невизначеному мікозі (-) не діють на деякі види кандида Визначення чутливості потрібне при неефективності проводимої терапі, при сумнівах у ефективності призначаємого препарату (глибокий дисемінований кандидоз)

Форма захворювання Менінгіт, синуїт, плеврит, перитоніт – флуконазол або флуцитозін на додачу до амфотерицину При менінгіті - амфотерицин В або міконазол інтратекально При ураженні легень, печінки, селезінки - ітраконазол, кетоконазол (ліпофільні) При дисемінованих важких формах – амфотерицин (в/в, фунгіцидний) При хронічних неважких формах – пероральні препарати При кандидозі сечових шляхів - флуконазол

Безпека лікування Кандидоз ШКТ і нижніх сечових шляхів – не потрібні системні препарати Амфотерицин протипоказаний при нирковій недостатності Доза препарату: починати з великої ефективної дози. Амфотерицин – не вище 1, 5 мг/кг, Флуконазол, флуцитозин - зменшують дозу при зниженні клубочкової фільтрації

Контроль лікування Клінічне обстеження Загальний аналіз крові 1 -2 рази на тиждень (амфотерицин – анемія, тромбоцитопенія) Ферменти печінки (азольні препарати) Креатинін (амфотерицин, флуконазол)

Коригуюча терапія Водно-сольове навантаження – амфотерицин Ессенціалє – ітраконазол, кетоконазол Призначення амфотерицину через день, пульсова схема ітраконазолу, кетоконазолу - при стабільному стані

Системні протигрибкові препарати Амфотерицин В Флуцитозін Флуконазол Кетоконазол (-) ентерально Ітраконазол (-) ентерально Можливо в майбутньому – вориконазол, каспофунгін Перевага парентеральним формам - амфотерицин В, флуцитозін, флуконазол Розпочинати з більших доз, поступово зменшуючи їх, або перходячи на інший режим

Профілактичне лікування Для попередження потенційного джерела інфекції на слизових оболонках при імунодефіциті, нейтропенії, важкому стані, при порушенні балансу мікрофлори (масивна антибактеріальна терапія) Слизова роту і кишечнику – ністатін, леворін, натаміцин, клотримазол, міконазол Кандидоз геніталій – місцеві форми антимікотиків Профілактика кандидозу при важких чинниках ризику – системні азольні препарати, амфотерицин Найліпші профілактичні препарати – флуконазол, ітраконазол, можливо - кетоконазол, допустимо амфотерицин Загальні рекомендації з профілактики відсутні

Протирецидивна терапія Різновид профілактичної терапії, проводиться після агресивної етіотропної терапії у пацієнтів групи ризику Проводиться хворим з нейтропенією або імунодефіцитом – тому застосовують системні антимікотики (амфотерицин, флуконазол, ітраконазол, кетоконазол) Застосовують, як правило, той самий препарат, що і при агресивному лікуванні Дози – низькі або середні, схеми переривчасті Тривалість – зумовлена нейтропенією Низькі дози фунгистатичного препарату можуть викликати резистетнтність – можуть бути потрібні вищі дози При загрозі пліснявих грибків призначають амфотерицин
CANDIDA.PPT