trombozy_ven.ppt
- Количество слайдов: 43

ГОУ ВПО Уральская Государственная Медицинская Академия Росздрава. Тромбозы вен. Д. м. н. , проф. Макарова Н. П. Екатеринбург, 2008.

Строение вен нижних конечностей Глубокие вены Стопа Кровь по тыльным плюсневым венам оттекает в передние большеберцовые вены. На подошвенной поверхности стопы подошвенные пальцевые вены дают начало 5 подошвенным плюсневым венам, образующим подошвенную венозную дугу. Кровь из неё оттекает через подошвенную венозную сеть в задние большеберцовые вены. Голень Передние большеберцовые вены лежат спереди от межкостной перепонки голени. Вместе с задними большеберцовыми и малоберцовыми венами они формируют подколенную вену (то есть данная непарная вена формируется из шести вен). Задние большеберцовые и малоберцовые вены расположены в заднем фасциальном пространстве голени, проходят вместе с одноимёнными артериями. Малоберцовые вены впадают в задние большеберцовые. Кроме того, в данные вены открываются синусовидные вены камбаловидной мышцы (латеральные и медиальные). Отличие этих вен в том, что они не имеют клапанов. Подколенная вена идёт до сухожильной щели приводящего канала и переходит в глубокую вену бедра или в бедренную вену. Бедро Бедренная вена начинается от сухожильной щели приводящего канала и продолжается до паховой складки. Иногда её сегмент ниже впадения глубокой вены бедра обозначается как поверхностная бедренная вена, а выше – как общая бедренная вена. В бедренную вену выше впадения глубокой вены бедра впадает большая подкожная вена.
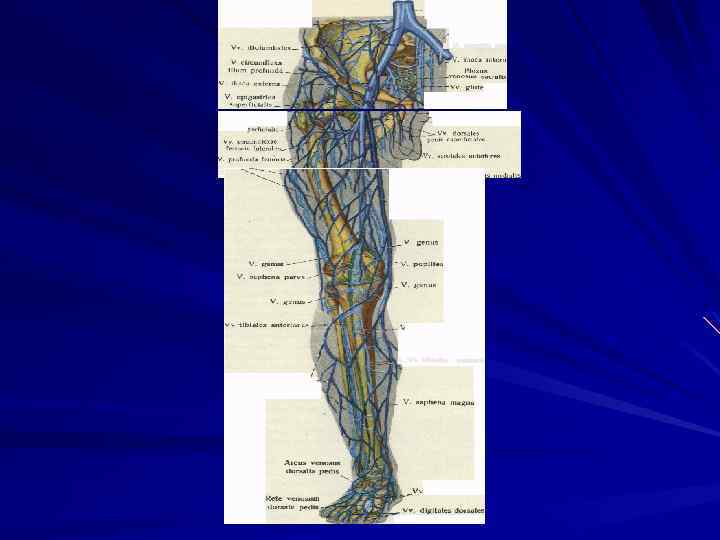

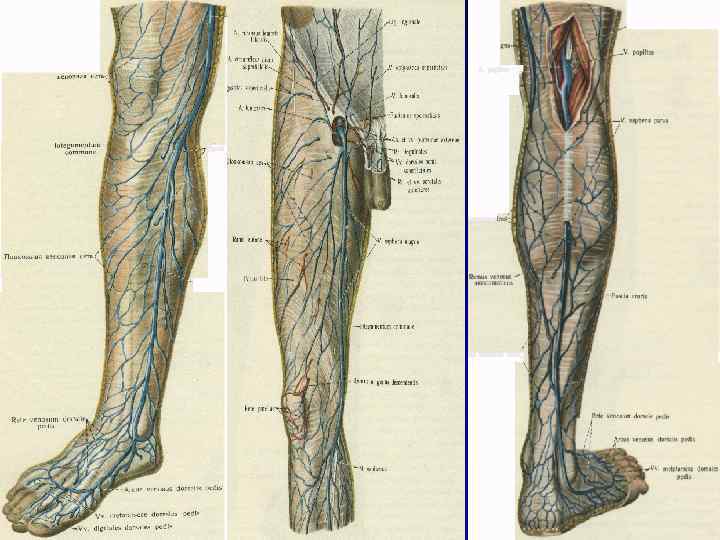
Поверхностные вены нижних конечностей Большая подкожная вена (БПВ) – самая длинная вена в организме человека. Она получает кровь от медиальной краевой вены стопы. Вена начинается кпереди от медиальной лодыжки и в конце впадает в бедренную вену на 4 см дистальнее паховой складки. Малая подкожная вена (МПВ) получает кровь от латеральной краевой вены на тыльной поверхности стопы, проходит позади латеральной лодыжки и заканчивается впадением в подколенную вену.

Перфорантные вены связывают поверхностные и глубокие вены нижних конечностей. В них имеются клапаны, которые обеспечивают однонаправленный ток крови: из поверхностных вен в глубокие. Венозные клапаны имеются во всех венах, в норме створки венозных клапанов закрываются и соприкасаются друг с другом.

Определение. В настоящее время условно под термином «тромбофлебит» понимают поражение подкожных вен, при котором клинически преобладают признаки местного асептического воспаления поверхностно расположенных сосудов и паравазальной клетчатки. Термин «флеботромбоз» применяют при тромботическом поражении глубоких вен, проявляющемся признаками острого нарушения венозного оттока из поражённой конечности. Подразделение на флеботромбоз и тромбофлебит, с точки зрения клиники, важно, так как флеботромбоз часто сопровождается эмболией благодаря рыхлому спаянию тромба со стенкой вены.

Определение. При тромбофлебите тромб образуется в вене с воспалительно изменёнными до того стенками, прочно фиксируется, хорошо организуется. При флеботромбозе же тромб образуется в здоровом сегменте вены, не изменённом патологическим процессом. Тромб при флеботромбозе обычно рыхлый, мягкий, не достигает большой величины, слабо прикрепляется к стенке вены.

Причины возникновения – Варикозное расширение и / или воспаление вен нижних конечностей, тазовых вен. – Операции: все ортопедические (особенно эндопротезирование), на органах брюшной полости и малого таза, на магистральных сосудах, а также нейрохирургические. – Травмы: переломы голени, бедра, таза, размозжение мягких тканей с гематомами, кровотечения, ожоговая болезнь – Злокачественные новообразования

Причины возникновения – Длительная иммобилизация (инфаркт миокарда, нарушение мозгового кровообращения, травмы, тяжелые инфекции) – Медицинские манипуляции: катетеризация вен системы нижней полой вены, повторные переливания крови. – Сердечная недостаточность с нарушениями ритма, отеками ног. Применение диуретиков, обильный неконтролируемый диурез. – Химиотерапия и гормонотерапия (лечение опухолей, климакса, психотропные химиопрепараты, гормональная контрацепция).

Причины возникновения – Сахарный диабет, атеросклероз, ожирение. – Беременность, роды. – Тромбофилии (врожденные дефекты различных факторов свертывания крови и фибринолиза, такие как дефицит антитромбина 3, протеинов С и лейденовская мутация, антифосфолипидный синдром, миелопролиферативные заболевания). – Пожилой возраст. – Предшествующий эпизод тромбоза глубоких вен и тромбоэмболии легочной артерии.

Патогенез. Стабильное жидкое состояние крови и сохранение её текучих свойств, физиологический гемостаз и развитие внутрисосудистого тромбоза непосредственно связаны со свёртывающей и противосвёртывающей системами крови, активным тонусом сосудистой стенки. Тромбоз возникает только тогда, когда нарушается баланс между тромбогенными факторами и защитными реакциями. К тромбогенным факторам традиционно относят факторы триады Вирхова: 1. замедление скорости кровотока, 2. изменение сосудистой стенки, 3. изменение физико химического состава крови.

Патогенез. К защитным – антитромбогенные свойства интактного эндотелия, нейтрализацию активированных факторов коагуляции естественными ингибиторами, вымывание и разведение активированных факторов коагуляции током крови, инактивацию данных факторов в печени, функцию фибринолитической системы. К генетически обусловленным нарушениям состава крови относят врождённый дефицит антитромбина III, протеинов C и S, мутации гена протромбина, фактора V и др (тромбофилии).

Патогенез. Циркулирующие в крови протеины коагуляции после контакта с повреждённой поверхностью сосуда переходят в активную форму (всё начинается с активации фактора Хагемана), после чего запускается т. н. коагуляционный каскад. При этом одну из ключевых ролей в процессе гемостаза играют тромбоциты, которые после повреждения сосуда прилипают к коллагену эндотелия в виде одноклеточного слоя, затем в этой зоне продолжается процесс адгезии и агрегации тромбоцитов, при этом меняется их форма – из диска тромбоциты превращаются в покрытую выростами сферу. К этим «выростам» (или рецепторам на поверхности тромбоцитов) присоединяются адреналин, АДФ, тромбин, коллаген, переводя их в «активированное» состояние. Активированные тромбоциты секретируют множество биологически активных соединений, которые, в свою очередь, ускоряют коагуляцию.

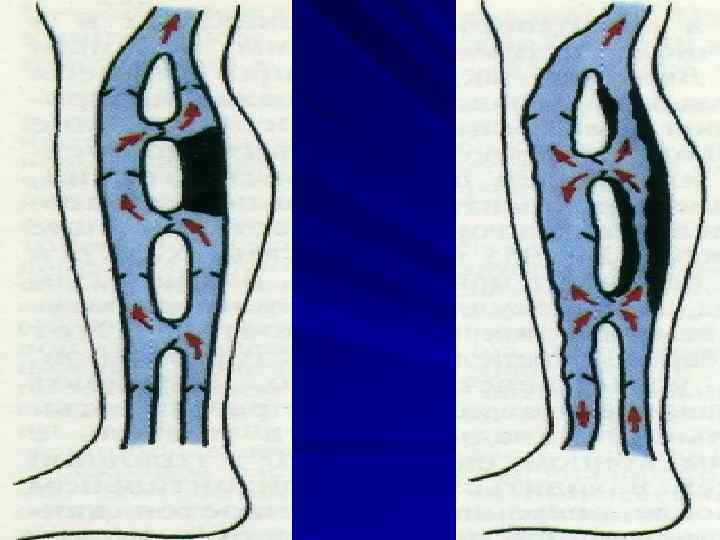
Классификации венозных тромбозов Локализация: – Сосудистый бассейн: верхняя или нижняя полая вена. Илеофеморальный венозный тромбоз. – Венозная система: поверхностная, глубокая, перфорантная. – Вены, поражённые тромботическим процессом: проксимальный и дистальный уровни поражения; моно и мультиполярный тромбоз. Направление распространения тромботического процесса: – проксимальное (восходящее), восходящая форма поверхностного тромбофлебита. – дистальное (нисходящее). Характер тромбоза: – окклюзионный, – неокклюзионный: пристеночный, флотирующий (эмболоопасный). Степень гемодинамических расстройств: – лёгкая, – средней тяжести, – тяжёлая. Осложнения: – ТЭЛА, – венозная гангрена, – посттромбофлебитическая болезнь (хроническая венозная недостаточность).

Клиническая картина острого поверхностного тромбофлебита: умеренный локальный болевой синдром отсутствие отека пораженного сегмента конечности признаки местного воспаления по ходу поверхностной вены: уплотнение, болезненность, гиперемия кожи, локальный отек умеренное ограничение функции конечности.
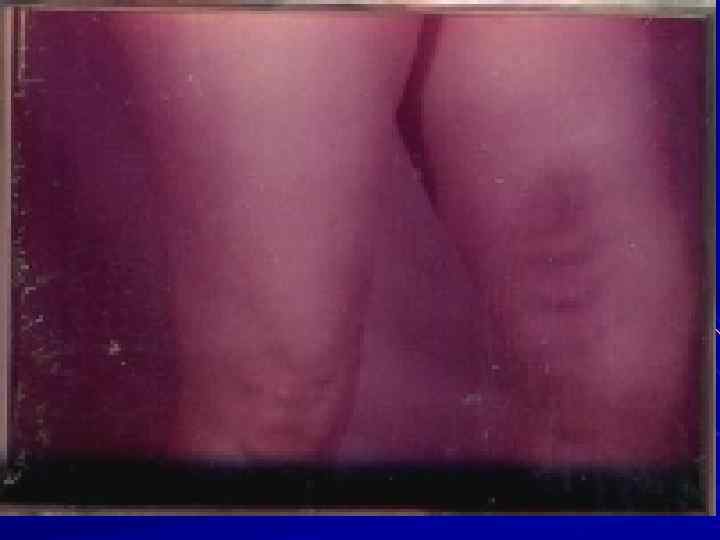

Клиническая картина тромбоза глубоких вен. Частота встречаемости заболевания среди женщин в 2 раза выше, чем у мужчин. Клинические проявления ТГВ складываются из комплекса симптомов, характеризующих внезапно возникшее нарушение венозного оттока при сохранённом притоке артериальной крови к конечности. Клинические проявления зависят от калибра тромбированной вены Для ТГВ любой локализации характерны отёк, цианоз конечности, распирающие боли, локальное повышение кожной температуры, переполнение подкожных вен, боли по ходу сосудистого пучка. Движения в суставах конечности и чувствительность практически не изменяются. Общие признаки асептического флебита в виде субфебрильной температуры, слабости, адинамии, а также небольшой лейкоцитоз встречаются у большей части больных.

Клиническая картина острого глубокого венозного тромбоза: незначительный или умеренный болевой синдром (иногда неясной локализации) отек и увеличение объема конечности (как правило, плотный) с распространением в зависимости от уровня окклюзии глубоких вен цианоз кожного покрова конечности усиление поверхностного подкожного венозного рисунка (на 5 7 сутки от начала заболевания) болезненность икроножных мышц (с м Мозеса) и (+) симптом Хоманса, Малера, Ловенберга.

Диагностика Жалобы больного, анамнез заболевания и соответствующая симптоматика в большинстве случаев позволяют диагностировать ТГВ и ориентировочно определить его локализацию. Однако у значительного числа больных тромботическое поражение вен протекает бессимптомно.

Лабораторная диагностика. В качестве лабораторного метода используют экспресс определение избыточного количества фибрин мономера, продуктов деградации фибрина и фибриногена, уровня D димера в плазме (D димер – продукт распада перекрёстно связанного фибрина; степень нарастания этого соединения служит маркером внутрисосудистого свёртывания крови, повышение уровня данного показателя выше 0, 5 мкг/мл отмечается почти у всех больных с острыми венозными тромбозами).

Инструментальные методы исследования. Задачи : подтвердить или опровергнуть диагноз венозного тромбоза; определить локализацию тромба и его протяжённость; установить характер проксимальной части тромба, наличие флотации; обнаружить бессимптомно протекающий венозный тромбоз в других сосудистых бассейнах; выявить причину венозного тромбоза.

УЗДГ. Ультразвуковая диагностика. Ультразвук – механические колебания с частотой более 20 к. Гц. В основе УЗИ допплерографии лежит эффект Допплера (Кристиан Допплер – австрийский физик, в 1842 году показавший: если приёмник и источник колебаний движутся относительно друга, то частота воспринимаемого сигнала будет отличаться от частоты испускаемого). Впервые в медицине эффект Допплера был использован в 1956 году Сатомуро (Япония).

УЗДС. Дуплексное сканирование позволяет осуществить структурную диагностику тромба. Схематично в тромбе выделяют 3 части: головка – первичный белый тромб – состоит, преимущественно, из тромбоцитов; тело тромба состоит из фибрина, тромбоцитов и эритроцитов (в венозном тромбе, в отличие от артериального, больше относительное содержание эритроцитов); Дуплексное УЗ ангиосканирование с использованием цветного доплеровского картирования. Основное преимущество данного метода – возможность визуализировать кровоток.

Ангиографический метод. Чаще используется рентгеноконтрастная ретроградная иликавография. С помощью этого метода удаётся чётко определить проксимальную границу тромба и его характер. Кроме этого, во время ангиографии возможен переход диагностической процедуры в лечебную (имплантация кава фильтра, катетерная Тромбэктомия и др. ). Окклюзивный тромбоз рентгенографически характеризуется отсутствием контрастирования магистральной вены и её «ампутацией» на том или ином уровне. При флотирующем или пристеночном тромбозе отмечается наличие «дефекта контрастирования» . Наиболее серьезный недостаток данного метода – лучевая нагрузка.
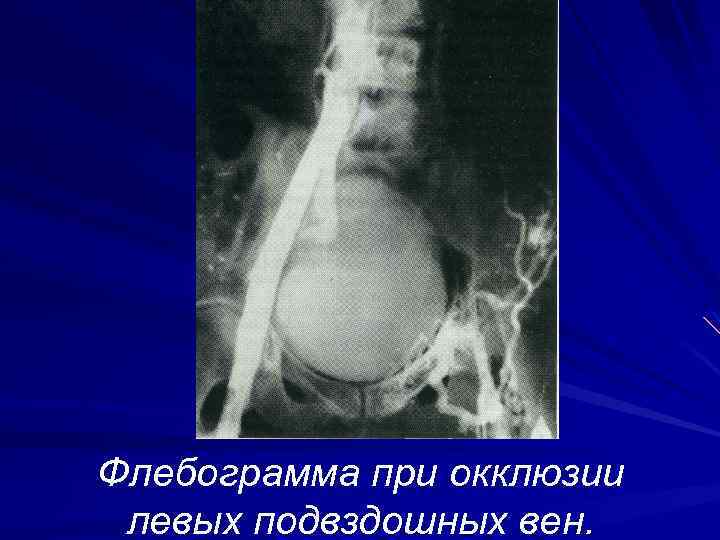
Флебограмма при окклюзии левых подвздошных вен.

Дифференциальный диагноз (Поверхностный тромбофлебит). 1. следует обязательно осмотреть обе нижние конечности, так как возможно двустороннее поражение как поверх ностных, так и глубоких вен в различных сочетаниях. 2. лимфангит, сопровождающийся ярко крас ными полосами на коже в проекции большой подкож ной вены, позволяет наличие первичного очага инфек ции (межпальцевые трещины, язвы, раны). Боли по ходу пораженных лимфатических сосудов обычно не значительные, чаще беспокоят зуд и чувство жжения. Плотный шнуровидный тяж в зоне гиперемии при лимфангите не пальпируется. Как правило, увеличе ны и болезненны регионарные лимфатические узлы. Характерны ознобы, гипертермия выше 39 °С. 3. Для рожистого воспаления типично острое начало, со провождающееся внезапным потрясающим ознобом, резким и быстрым повышением температуры до 39— 40 °С, головной болью, нередко рвотой и даже бредом. Пятно гиперемии имеет неровные, зазубренные или в виде языков пламени края, напоминающие географи ческую карту. В области покрасневшего участка кожи больной ощущает чувство жара, напряжения и жгу чей боли. Столь яркие местные проявления и общая реакция не характерны для тромбофлебита, даже ес ли имеется тромботическое поражение конгломерата варикозных вен. Плотные болезненные тяжи при рожистом воспалении в области гиперемии также не определяются.

4. 5. 6. Дифференциальный диагноз (Поверхностный тромбофлебит). При узловатой эритеме имеются плотные воспалитель ные инфильтраты размерами от горошины до грецкого ореха. Кожа над ними меняет окраску от синюшной до зеленовато желтой. Отличить это патологическое со стояние от тромбофлебита помогает прослеживающий ся в большинстве случаев инфекционно аллергический его генез, поскольку оно развивается после перенесен ных инфекционных заболеваний (грипп, ангина, скарла тина, глубокая трихофития). Появлению высыпаний предшествует продромальный период. Локализуются узлы при эритеме симметрично, преимущественно по передней поверхности голени вне проекции подкожных вен. Заболевание чаще возникает у подростков и моло дых женщин, когда значительного расширения подкож ных вен не наблюдается. Аллергический дерматит напоминает тромбофлебит местной гиперемией и отеком кожи, но ведущей жало бой при дерматите служит выраженный кожный зуд и жжение. Боли в области воспаления отсутствуют или носят незначительный характер. Возникает дер матит при местном применении медикаментов в виде электрофореза, присыпок, мазей, капель, при контак те с химическими соединениями, может развиться после укуса насекомого. Шнуровидные тяжи в зоне гиперемии при дерматите не пальпируются. Встречается еще одна клиническая ситуация, когда при ограниченном тромбофлебите аневризматически расширенного приустьевого отдела большой подкожной вены ошибочно диагностируется ущемленная бедренная грыжа. Резкая локальная болезненность, пальпируемое опухолевидное образование, которое не вправляется в брюшную полость, и сходная локализация – общие проявления этих заболеваний. В обоих случаях в анамнезе у пациентов отмечаются опухолевидные образования ниже проекции паховой связки, исчезающие в положении лежа. Избежать диагностической ошибки помогает внимательный осмотр раздетого больного в вертикальном положении, когда отчетливо проявляется варикозное расширение вен ниже этой зоны на протяжении всей конечности.

Дифференциальный диагноз (тромбоз глубоких вен) Лимфостаз. Данному состоянию предшествует ряд заболеваний, при которых ухудшается отток лимфы из конечности. А именно: рожистое воспаление, лимфангоит, паховый лимфаденит, травматичные оперативные вмешательства, воспалительные процессы в области лимфатических узлов, опухоли мягких тканей, лучевая терапия и др. Приобретенный лимфостаз поражает чаще одну конечность, обычно развивается медленно (в течение нескольких месяцев). Первоначально отеки появляются на тыле стопы, в области голеностопных суставов, а затем распространяются на проксимальные отделы конечности. Отёк мягкий, безболезненный, кожа над ним легко собирается в складку. При пальпации остаются глубокие ямки в рыхлой клетчатке. Отёк при лимфостазе не спадает со временем, прогрессирует и может достигать огромных размеров (разница в окружности поражённой и здоровой конечности может составить до 30 40 см и более). Недостаточность кровообращения. Отёки нижних конечностей при сердечной недостаточности всегда развиваются на фоне предшествующей кардиальной патологии. В анамнезе у этой категории больных присутствуют такие заболевания, как врожденные и приобретённые пороки сердца, постинфарктный кардиосклероз, нарушения ритма, гипертоническая болезнь и др. Отек, как правило, развивается постепенно и на обеих конечностях, сопровождается тахикардией, одышкой, увеличением печени и скоплением жидкости в серозных полостях.

Дифференциальный диагноз (тромбоз глубоких вен) Травматический отек всегда развивается в результате тяжелой травмы, сопровождается деформацией конечности, крепитацией костных отломков и повреждением кожных покровов. Гематома мышц голени. Может возникать на фоне антикоагулянтной терапии, после травмы (закрытой, в виде ушиба мягких тканей), при разрыве мышц или синовиальной кисты. Такой отек напряженного характера, локализуется чаще всего на голени, резко болезненный, через 2 3 суток гематома «спускается» вниз и в области лодыжек можно увидеть кровоподтёк. Опухоли костей и мягких тканей. Причиной отека могут стать как доброкачественные, так и злокачественные опухоли, исходящие из любых мягких тканей, например, рабдомиосаркома, липосаркома, фибросаркома и др. Заподозрить опухоль позволяет более длительный анамнез (до 5 8 мес. ), иной характер болевого синдрома (боли по мере заболевания усиливаются и становятся постоянными, особенно по ночам; при остром ТГВ, наоборот, происходит довольно быстрое стихание болевого синдрома, который в основном локализуется по ходу сосудстого пучка). Увеличение лимфатических узлов. При увеличении лимфатических узлов, расположенных в области бедренного треугольника, происходит сдавление бедренного сосудисто нервного пучка и проксимального отдела БПВ. При этом отёк появляется на фоне какого либо воспалительного процесса, так как лимфатические узлы являются своеобразным фильтром инфекционных агентов, циркулирующих в крови.

Лечение ТГВ Лечение тромботического поражения глубоких вен необходимо проводить, исходя из возможной опасности развития ТЭЛА, а также локализации тромбоза и его распространённости, длительности заболевания, наличия сопутствующей патологии и тяжести состояния больного. Задачи лечения венозного тромбоза: остановить распространение тромбоза и предотвратить его нарастание; предотвратить ТЭЛА, угрожающую жизни больного; не допустить прогрессирования отёка; восстановить проходимость вен, чтобы в последующем избежать развития посттромбофлебитической болезни; предупредить рецидив тромбоза, который существенно ухудшает прогноз заболевания.

Консервативное лечение Подозрение на острый ТГВ является абсолютным показанием к экстренной госпитализации больного. Если позволяют условия, пациент должен быть помещён в специализированный хирургический стационар. Транспортировка больного в медицинский центр должна осуществляться в положении лёжа, в последующем обязателен постельный режим. 1. 2. 3. Основные составляющие консервативного лечения: Режим: постельный до уменьшения отека (2 3 дня), так как длительное обездвиживание больного чревато прогрессированием тромбоза за счёт замедления скорости кровотока в венах нижних конечностей. Поражённая конечность помещается на шину Беллера или приподнимается ножной конец кровати под углом 15 20 о. Эластическая компрессия. Она необходима для ускорения венозного оттока, включения мышечных коллатералей и предотвращения варикозной трансформации подкожных вен. При этом используются эластические бинты 2 класса компрессии.

Консервативное лечение Фармакотерапия, составляющие: – – Антикоагулянтная терапия. Показана всем больныи с ТГВ. Это наиболее действенное средство для предотвращения прогрессирования тромбоза. Антикоагулянтная терапия предполагает последовательное применение прямых (НФГ (гепарин) или НМГ (клексан, фраксипарин)) и непрямых (фенилин, синкумар, варфарин) антикоагулянтов. Дозы и длительность применения антикоагулянтов подбираются индивидуально, в зависимости от тяжести тромбоза. Реологическая терапия. При венозном тромбозе используется для улучшения микроциркуляции, снижения вязкости крови, уменьшения агрегации форменных элементов крови, повышения эластичности эритроцитов, а следовательно, для улучшения регионарной гемодинамики. С этой целью применяют реополиглюкин (внутривенно в течение 3 5 дней), трентал, препараты никотиновой кислоты, а также большую группу флеботоников (детралекс, флебодиа 600, троксерутины и др. – 4 6 недель). Последние не только улучшают венозный и лимфатический отток, но и уменьшают проницаемость капилляров, повышают тонус стенок и оказывают противоотёчное действие. НПВС (производные диклофенака и кетопрофена). Необходимость их применения обусловлена наличием воспалительной реакции в венозной стенке и паравазальных тканях, а также болевым синдромом. Местное лечение (рекомендуется некоторыми авторами (В. С. Савельев). В первые дни заболевания оно должно заключаться в локальной гипотермии (в зоне проекции сосудистых пучков). Затем целесообразно использование мазей на основе гепарина и НПВС.

Хирургическое лечение ТГВ. Задачами оперативного лечения острых ТГВ являются: предотвращение ТЭЛА и восстановление проходимости венозного русла. С целью предотвращения ТЭЛА применяют следующие виды оперативных вмешательств: Эндоваскулярные операции Выполняются только в условиях рентгеноперационных специализированных сосудистых центров. Одна из разновидностей данных операций – катетерная тромбэктомия (с помощью тромбэкстрактора); вторая разновидность – эндоваскулярная профилактика ТЭЛА с помощью различных кава фильтров, фильтров стентов. Пликация нижней полой вены Суть данного вмешательства заключается в аппаратном механическом прошивании нижней полой вены ниже почечных сосудов, при этом просвет вены разделяется на ряд каналов диаметром около 5 мм.

Хирургическое лечение ТГВ. Перевязка магистральных вен Блокада венозного оттока на уровне нижней полой вены – фактор для гемодинамики весьма неблагоприятный. Если есть анатомическая возможность блокировать только ту часть кровотока, откуда угрожает вероятность эмболии, целесообразно ею воспользоваться. Чаще выполняется перевязка поверхностной бедренной вены, подвздошных вен или БПВ. Тромбэктомия Данный вид оперативного вмешательства является наиболее простым в плане техники выполнения, но само по себе малоэффективно, в связи с частым развитием ретромбоза. По этому одновременно с тромбэктомией в настоящее время рекомендуется временное наложение артериовенозных шунтов в зоне имевшего место тромбоза.



Хирургическое лечение. При восходящей форме поверхностного тромбофлебита показано выполнение кроссэктомии (операция Троянова Треанделенбурга)

Реабилитации больных 1. 2. 3. Реабилитации больных, перенёсших ТГВ комплексная, включает 3 обязательных пункта: надёжная профилактика рецидива заболевания; компенсация венозного оттока, предотвращение возникновения и прогрессирования хронической венозной недостаточности; социальная адаптация пациента с сохранением им привычного уровня качества жизни.
trombozy_ven.ppt