Менингококковая инфекция.ppt
- Количество слайдов: 70
 ГОУ ВПО Ст. ГМА Минздравсоцразвития России Кафедра инфекционных болезней с эпидемиологией Доц. Попов П. Н. Менингококковая инфекция г. Ставрополь
ГОУ ВПО Ст. ГМА Минздравсоцразвития России Кафедра инфекционных болезней с эпидемиологией Доц. Попов П. Н. Менингококковая инфекция г. Ставрополь
 Инфекционые заболевания нервной системы занимают первые места в детской и взрослой патологии. В процесс могут вовлекаться все отделы центральной, периферической и вегетативной нервной системы, оболочки и сосуды мозга. По топографии нейроинфекции делятся на: менингиты, арахноидиты, энцефалиты, миелиты, миелополирадикулоневриты и др. Менингит – обобщённое название заболеваний, при которых ведущим признаком является воспаление оболочек головного и спинного мозга. Различают: ► пахименингит - воспаление твёрдой мозговой оболочки; ► арахноидит - воспаление паутинной мозговой оболочки; ► лептоменингит - воспаление мягкой и паутинной мозговых оболочек. Термином “менингит” в клинике чаще всего обозначают лептоменингит. По преимущественной локализации менингиты делят на церебральные и спинальные формы.
Инфекционые заболевания нервной системы занимают первые места в детской и взрослой патологии. В процесс могут вовлекаться все отделы центральной, периферической и вегетативной нервной системы, оболочки и сосуды мозга. По топографии нейроинфекции делятся на: менингиты, арахноидиты, энцефалиты, миелиты, миелополирадикулоневриты и др. Менингит – обобщённое название заболеваний, при которых ведущим признаком является воспаление оболочек головного и спинного мозга. Различают: ► пахименингит - воспаление твёрдой мозговой оболочки; ► арахноидит - воспаление паутинной мозговой оболочки; ► лептоменингит - воспаление мягкой и паутинной мозговых оболочек. Термином “менингит” в клинике чаще всего обозначают лептоменингит. По преимущественной локализации менингиты делят на церебральные и спинальные формы.
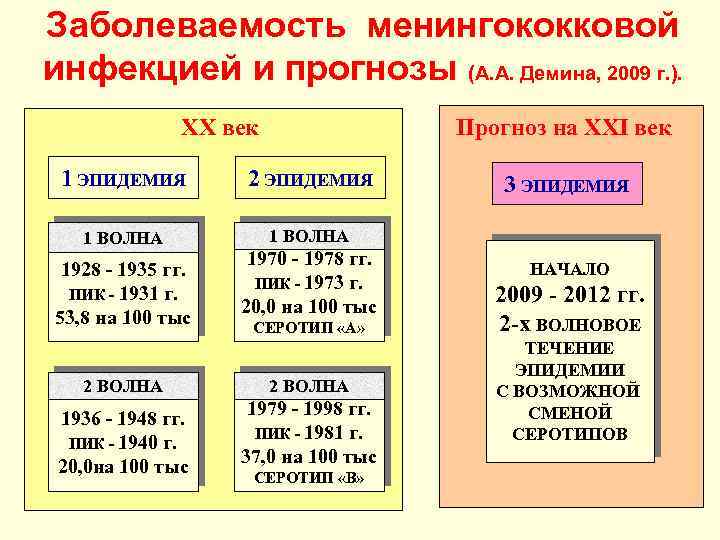 Заболеваемость менингококковой инфекцией и прогнозы (А. А. Демина, 2009 г. ). XX век Прогноз на XXI век 1 ЭПИДЕМИЯ 2 ЭПИДЕМИЯ 1 ВОЛНА 1928 - 1935 гг. ПИК - 1931 г. 53, 8 на 100 тыс 2 ВОЛНА 1936 - 1948 гг. ПИК - 1940 г. 20, 0 на 100 тыс 1970 - 1978 гг. ПИК - 1973 г. 20, 0 на 100 тыс СЕРОТИП «А» 2 ВОЛНА 1979 - 1998 гг. ПИК - 1981 г. 37, 0 на 100 тыс СЕРОТИП «В» 3 ЭПИДЕМИЯ НАЧАЛО 2009 - 2012 гг. 2 -х ВОЛНОВОЕ ТЕЧЕНИЕ ЭПИДЕМИИ С ВОЗМОЖНОЙ СМЕНОЙ СЕРОТИПОВ
Заболеваемость менингококковой инфекцией и прогнозы (А. А. Демина, 2009 г. ). XX век Прогноз на XXI век 1 ЭПИДЕМИЯ 2 ЭПИДЕМИЯ 1 ВОЛНА 1928 - 1935 гг. ПИК - 1931 г. 53, 8 на 100 тыс 2 ВОЛНА 1936 - 1948 гг. ПИК - 1940 г. 20, 0 на 100 тыс 1970 - 1978 гг. ПИК - 1973 г. 20, 0 на 100 тыс СЕРОТИП «А» 2 ВОЛНА 1979 - 1998 гг. ПИК - 1981 г. 37, 0 на 100 тыс СЕРОТИП «В» 3 ЭПИДЕМИЯ НАЧАЛО 2009 - 2012 гг. 2 -х ВОЛНОВОЕ ТЕЧЕНИЕ ЭПИДЕМИИ С ВОЗМОЖНОЙ СМЕНОЙ СЕРОТИПОВ
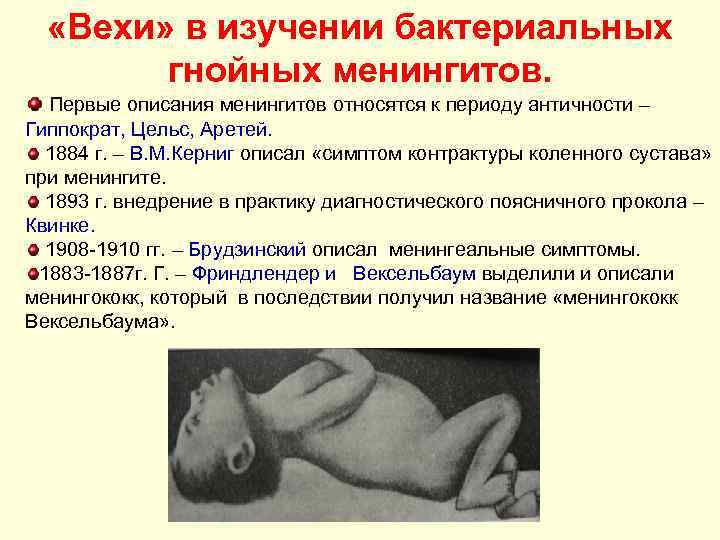 «Вехи» в изучении бактериальных гнойных менингитов. Первые описания менингитов относятся к периоду античности – Гиппократ, Цельс, Аретей. 1884 г. – В. М. Керниг описал «симптом контрактуры коленного сустава» при менингите. 1893 г. внедрение в практику диагностического поясничного прокола – Квинке. 1908 -1910 гг. – Брудзинский описал менингеальные симптомы. 1883 -1887 г. Г. – Фриндлендер и Вексельбаум выделили и описали менингококк, который в последствии получил название «менингококк Вексельбаума» .
«Вехи» в изучении бактериальных гнойных менингитов. Первые описания менингитов относятся к периоду античности – Гиппократ, Цельс, Аретей. 1884 г. – В. М. Керниг описал «симптом контрактуры коленного сустава» при менингите. 1893 г. внедрение в практику диагностического поясничного прокола – Квинке. 1908 -1910 гг. – Брудзинский описал менингеальные симптомы. 1883 -1887 г. Г. – Фриндлендер и Вексельбаум выделили и описали менингококк, который в последствии получил название «менингококк Вексельбаума» .
 Структура заболеваемости гнойными менингитами. Этиология менингитов в регионах зависит от ряда факторов, среди которых наиболее значимы региональные особенности циркулирующих возбудителей и состояние коллективного иммунитета. Подтверждением тому служит исчезновение гемофильных менингитов в тех странах, которые ввели в программу иммунизации вакцинацию против Hib-инфекции. Заболеваемость в них менингитами гемофильной этиологии снизилась с 15 -29 до 0, 3 -1, 0 на 100 тыс. населения. В России, при отсутствии обязательной вакцинации против Hib, в этиологии бакериальных гнойных менингитовт доминируют 3 основных возбудителя: N. meningitidis, H. influenzae, Str. pneumoniae.
Структура заболеваемости гнойными менингитами. Этиология менингитов в регионах зависит от ряда факторов, среди которых наиболее значимы региональные особенности циркулирующих возбудителей и состояние коллективного иммунитета. Подтверждением тому служит исчезновение гемофильных менингитов в тех странах, которые ввели в программу иммунизации вакцинацию против Hib-инфекции. Заболеваемость в них менингитами гемофильной этиологии снизилась с 15 -29 до 0, 3 -1, 0 на 100 тыс. населения. В России, при отсутствии обязательной вакцинации против Hib, в этиологии бакериальных гнойных менингитовт доминируют 3 основных возбудителя: N. meningitidis, H. influenzae, Str. pneumoniae.
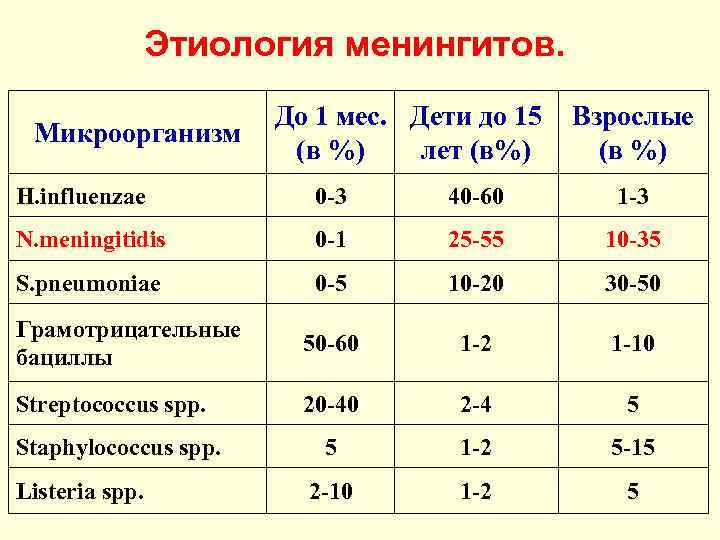 Этиология менингитов. Микроорганизм До 1 мес. Дети до 15 Взрослые (в %) лет (в%) (в %) H. influenzae 0 -3 40 -60 1 -3 N. meningitidis 0 -1 25 -55 10 -35 S. pneumoniae 0 -5 10 -20 30 -50 Грамотрицательные бациллы 50 -60 1 -2 1 -10 Streptococcus spp. 20 -40 2 -4 5 5 1 -2 5 -15 2 -10 1 -2 5 Staphylococcus spp. Listeria spp.
Этиология менингитов. Микроорганизм До 1 мес. Дети до 15 Взрослые (в %) лет (в%) (в %) H. influenzae 0 -3 40 -60 1 -3 N. meningitidis 0 -1 25 -55 10 -35 S. pneumoniae 0 -5 10 -20 30 -50 Грамотрицательные бациллы 50 -60 1 -2 1 -10 Streptococcus spp. 20 -40 2 -4 5 5 1 -2 5 -15 2 -10 1 -2 5 Staphylococcus spp. Listeria spp.
 Классификация менингитов. По этиологии. А. Бактериальные менингиты. 1. ♦ Гнойные: первичные (менингококк, пневмококк, Hib-инфекция, листерии); ♦ вторичные (стафилококк, стрептококк, протей, синегнойная палочка и др. ). 2. Серозные (при туберкулезе, сифилисе, бруцеллезе, лептоспирозе, орнитозе, брюшном тифе и др. ). В. Вирусные менингиты (серозные): ♦ ♦ первичные (энтеровирусы, вирусы клещевого энцефалита, герпеса, паротита и др. ); вторичные (вирусы гриппа, парагриппа, герпеса, RS-вирусы, аденовирусы, микоплазмы и др. ) С. Грибковые (серозно-гнойные). D. Протозойные (серозные).
Классификация менингитов. По этиологии. А. Бактериальные менингиты. 1. ♦ Гнойные: первичные (менингококк, пневмококк, Hib-инфекция, листерии); ♦ вторичные (стафилококк, стрептококк, протей, синегнойная палочка и др. ). 2. Серозные (при туберкулезе, сифилисе, бруцеллезе, лептоспирозе, орнитозе, брюшном тифе и др. ). В. Вирусные менингиты (серозные): ♦ ♦ первичные (энтеровирусы, вирусы клещевого энцефалита, герпеса, паротита и др. ); вторичные (вирусы гриппа, парагриппа, герпеса, RS-вирусы, аденовирусы, микоплазмы и др. ) С. Грибковые (серозно-гнойные). D. Протозойные (серозные).
 Классификация менингитов-2. По течению: ♦ ♦ молниеносное; острое; подострое; хроническое. По степени тяжести: ♦ ♦ легкая; среднетяжелая; крайне тяжелая. По наличию осложнений: По наличию осложнений ♦ с осложнениями; ♦ без осложнений.
Классификация менингитов-2. По течению: ♦ ♦ молниеносное; острое; подострое; хроническое. По степени тяжести: ♦ ♦ легкая; среднетяжелая; крайне тяжелая. По наличию осложнений: По наличию осложнений ♦ с осложнениями; ♦ без осложнений.
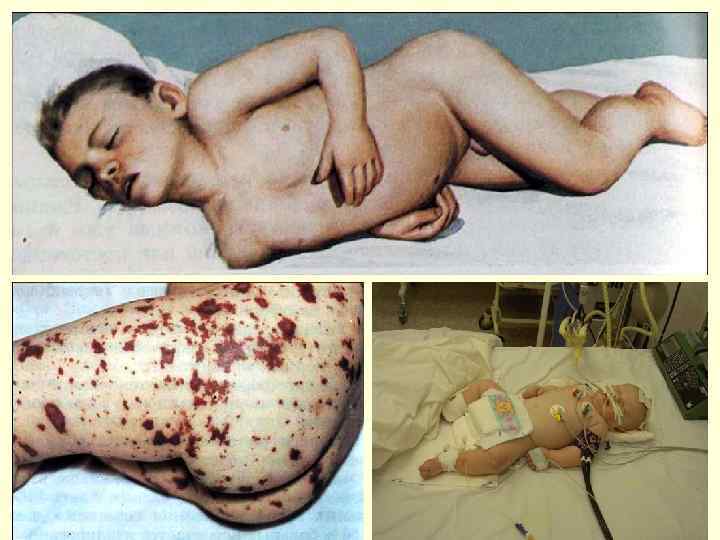
 Группы и факторы риска тяжелого течения менингитов: ► ► ► онкологические заболевания; хронические гематологические заболевания; дистрофии различного генеза; наркомания, хронический алкоголизм; частые ЧМТ, операции на костях черепа и их последствия; эндокринная патология; иммунодефициты; возраст до 1 года и старше 70 лет; госпитализация позже 3 суток; неадекватная помощь на догоспитальном этапе или её отсутствие; Хронические заболевания легких, гипертоническая болезнь, атеросклероз.
Группы и факторы риска тяжелого течения менингитов: ► ► ► онкологические заболевания; хронические гематологические заболевания; дистрофии различного генеза; наркомания, хронический алкоголизм; частые ЧМТ, операции на костях черепа и их последствия; эндокринная патология; иммунодефициты; возраст до 1 года и старше 70 лет; госпитализация позже 3 суток; неадекватная помощь на догоспитальном этапе или её отсутствие; Хронические заболевания легких, гипертоническая болезнь, атеросклероз.
 Менингококковая инфекция антропонозное заболевание, передающееся воздушно-капельным путем и характеризующееся многообразием клинических проявлений – от носительства менингококка до менингита и тяжелой менингококкцемии. Этиология. Возбудитель (Neisseria meningitidis) – грамотрицательные кокки, неустойчивые во внешней среде, чувствительные практически ко всем антибиотикам. Менингококки располагаются внутри- и внеклеточно попарно (диплококки), в виде кофейных зерен. Все менингококки содержат эндотоксин. По антигенной структуре делятся на серогруппы – А, В, С, D, Н, I, К, L, X, Y, Z, 29 -E и W-135. Ранее в период эпидемических подъемов заболеваемости от больных чаще выделяли менингококки группы А. В настоящее время чаще выделяются менингококки серогрупп В и С.
Менингококковая инфекция антропонозное заболевание, передающееся воздушно-капельным путем и характеризующееся многообразием клинических проявлений – от носительства менингококка до менингита и тяжелой менингококкцемии. Этиология. Возбудитель (Neisseria meningitidis) – грамотрицательные кокки, неустойчивые во внешней среде, чувствительные практически ко всем антибиотикам. Менингококки располагаются внутри- и внеклеточно попарно (диплококки), в виде кофейных зерен. Все менингококки содержат эндотоксин. По антигенной структуре делятся на серогруппы – А, В, С, D, Н, I, К, L, X, Y, Z, 29 -E и W-135. Ранее в период эпидемических подъемов заболеваемости от больных чаще выделяли менингококки группы А. В настоящее время чаще выделяются менингококки серогрупп В и С.
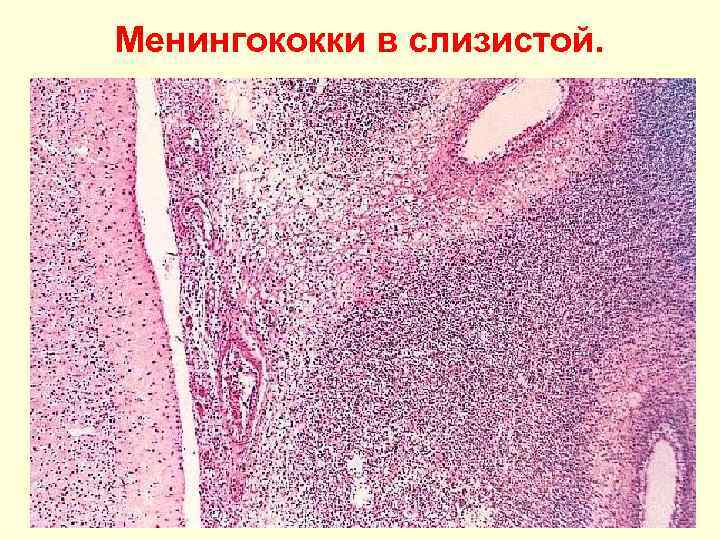 Менингококки в слизистой.
Менингококки в слизистой.
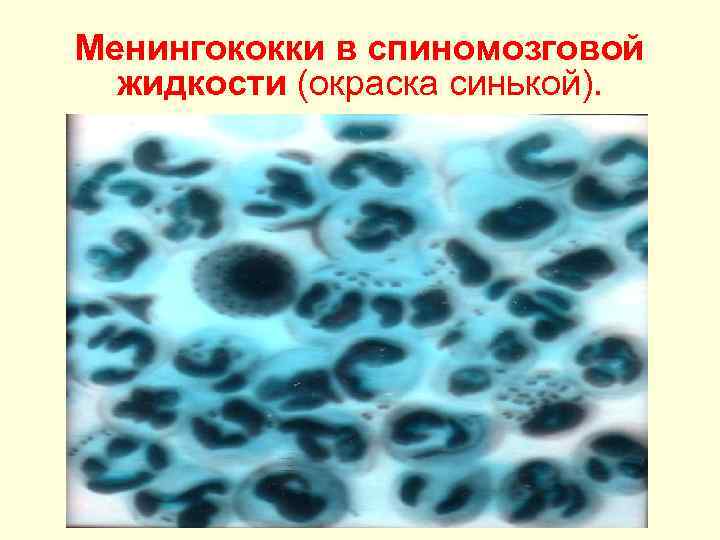 Менингококки в спиномозговой жидкости (окраска синькой).
Менингококки в спиномозговой жидкости (окраска синькой).
 Эпидемиология и патогенез. Распространение убиквитарное. Источником возбудителя является инфицированный человек. Наибольшую эпидемическую опасность представляют носители и больные назофарингитом. Сезонность зимне-весенняя. Чаще болеют дети – до 80% всех случаев. Эпидемические подъемы заболеваемости наблюдаются каждые 10 -12 лет, что связывается со сменой возбудителя и снижением коллективного иммунитета. Возбудитель имеет тропизм к слизистой носоглотки, на которой размножается и выделяется со слизью во внешнюю среду. При снижении местного иммунитета менингококк внедряется вглубь слизистой, вызывая назофарингит. У 5% больных назофарингитом местные барьеры преодолеваются, менингококк проникает в подслизистую и распространяется гематогенно. Диссеминация возбудителя вызывает генерализованную инфекцию. Менингококки могут проникать в кожу, мозговые оболочки, суставы, легкие, миокард и др.
Эпидемиология и патогенез. Распространение убиквитарное. Источником возбудителя является инфицированный человек. Наибольшую эпидемическую опасность представляют носители и больные назофарингитом. Сезонность зимне-весенняя. Чаще болеют дети – до 80% всех случаев. Эпидемические подъемы заболеваемости наблюдаются каждые 10 -12 лет, что связывается со сменой возбудителя и снижением коллективного иммунитета. Возбудитель имеет тропизм к слизистой носоглотки, на которой размножается и выделяется со слизью во внешнюю среду. При снижении местного иммунитета менингококк внедряется вглубь слизистой, вызывая назофарингит. У 5% больных назофарингитом местные барьеры преодолеваются, менингококк проникает в подслизистую и распространяется гематогенно. Диссеминация возбудителя вызывает генерализованную инфекцию. Менингококки могут проникать в кожу, мозговые оболочки, суставы, легкие, миокард и др.
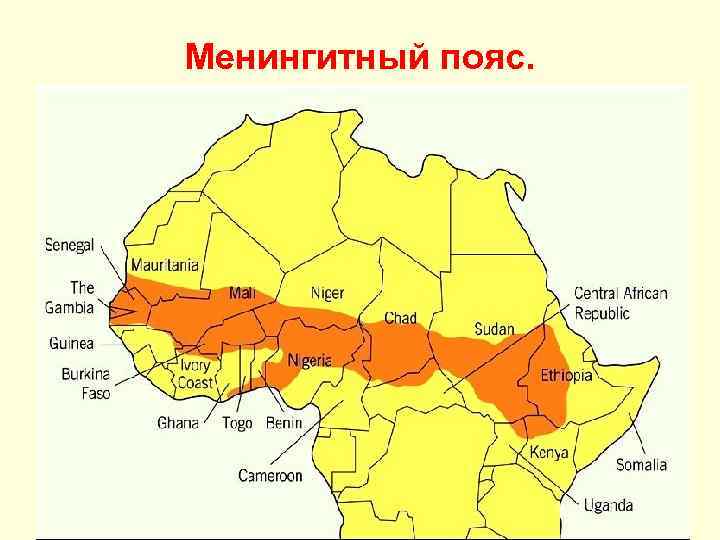 Менингитный пояс.
Менингитный пояс.
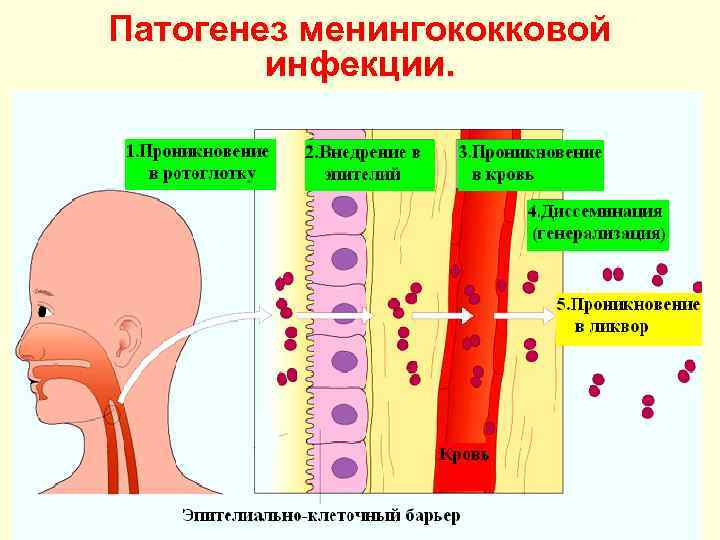 Патогенез менингококковой инфекции.
Патогенез менингококковой инфекции.
 Внедрение менингококка в слизистую и подслизистую.
Внедрение менингококка в слизистую и подслизистую.
 Классификация менингококковой инфекции. Инкубационный период от 2 до 10 дней. В клинической классификации В. И. Покровского выделяют. 1. Локализованные формы: ü ü менингококконосительство; острый назофарингит. 2. Генерализованные формы: Генерализованные формы ü ü менингит; менингоэнцефалит; менингококцемия (типичная, молниеносная, хроническая); смешанная форма (менингит+менингококцемия). 3. Редкие формы: ü ü менингококковый эндокардит; менингококковый артрит; менингококковая пневмония; менингококковый иридоциклит.
Классификация менингококковой инфекции. Инкубационный период от 2 до 10 дней. В клинической классификации В. И. Покровского выделяют. 1. Локализованные формы: ü ü менингококконосительство; острый назофарингит. 2. Генерализованные формы: Генерализованные формы ü ü менингит; менингоэнцефалит; менингококцемия (типичная, молниеносная, хроническая); смешанная форма (менингит+менингококцемия). 3. Редкие формы: ü ü менингококковый эндокардит; менингококковый артрит; менингококковая пневмония; менингококковый иридоциклит.
 Локализованные формы. Менингококконосительство – самая частая форма – инфекции. Диагноз подтверждается только бактериологическим и/или бактериоскопическим исследованием носоглоточной слизи. У 70% носительство менингококка кратковременное и не превышает 2 недели. Однако отмечается и длительноге «резидентное» носительство, имеющее высокую эпидемиологическую значимость. Острый назофаринзит проявляется субфебрильной лихорадкой в течение 3 -5 дней, слабовыраженной интоксикацией и ринофарингитом (ринорея, заложенность носа, охриплость голоса, гиперемия и отечность задней стенки глотки, гиперплазия лимфоидных фолликулов). По клиническим симптомам назофарингит существенно не отличается от других ОРЗ. Диагноз устанавливается только на основании положительных результатов бактериологического/бактериоскопического и серологического исследования.
Локализованные формы. Менингококконосительство – самая частая форма – инфекции. Диагноз подтверждается только бактериологическим и/или бактериоскопическим исследованием носоглоточной слизи. У 70% носительство менингококка кратковременное и не превышает 2 недели. Однако отмечается и длительноге «резидентное» носительство, имеющее высокую эпидемиологическую значимость. Острый назофаринзит проявляется субфебрильной лихорадкой в течение 3 -5 дней, слабовыраженной интоксикацией и ринофарингитом (ринорея, заложенность носа, охриплость голоса, гиперемия и отечность задней стенки глотки, гиперплазия лимфоидных фолликулов). По клиническим симптомам назофарингит существенно не отличается от других ОРЗ. Диагноз устанавливается только на основании положительных результатов бактериологического/бактериоскопического и серологического исследования.
 Критерии клинической диагностики назофарингита: Диагноз назофарингита вне очага инфекции установить сложно. При менингококковой инфекции назофарингит характеризуется: § легким или среднетяжелым течением с субфебрильной температурой от 1 до 5 дней; § сухим назофарингитом (слизистые раздражены, но эксудации нет), кашлем и першением в горле; § отёчностью и гиперемией задней стенки глотки; § незначительныйм лейкоцитозом. Назофарингит может существовать самостоятельно, либо предшествовать генерализованной форме, появляющейся через 3 -4 дня. Генерализованная форма инфекции после назофарингита возникает до 20 % случаев.
Критерии клинической диагностики назофарингита: Диагноз назофарингита вне очага инфекции установить сложно. При менингококковой инфекции назофарингит характеризуется: § легким или среднетяжелым течением с субфебрильной температурой от 1 до 5 дней; § сухим назофарингитом (слизистые раздражены, но эксудации нет), кашлем и першением в горле; § отёчностью и гиперемией задней стенки глотки; § незначительныйм лейкоцитозом. Назофарингит может существовать самостоятельно, либо предшествовать генерализованной форме, появляющейся через 3 -4 дня. Генерализованная форма инфекции после назофарингита возникает до 20 % случаев.
 Генерализации процесса при МИ способствуют: предшествовавшие ОРВИ, чаще грипп; вакцинация детей АКДС с нарушением правил вакцинации (например, сразу после болезни); ЧМТ накануне заболевания, т. к. при травме головного мозга происходит повышение проницаемости гематоэнцефалического барьера, что способствует беспрепятственному проникновению микробов в головной мозг; первичные или вторичные иммунодефициты, несостоятельность иммуноглобулина класса G, комплемента С 3 и С 5.
Генерализации процесса при МИ способствуют: предшествовавшие ОРВИ, чаще грипп; вакцинация детей АКДС с нарушением правил вакцинации (например, сразу после болезни); ЧМТ накануне заболевания, т. к. при травме головного мозга происходит повышение проницаемости гематоэнцефалического барьера, что способствует беспрепятственному проникновению микробов в головной мозг; первичные или вторичные иммунодефициты, несостоятельность иммуноглобулина класса G, комплемента С 3 и С 5.
 Менингит начинается остро с озноба, лихорадки и общемозговыех симптомов – сильной головной боли и рвоты. Развиваются светобоязнь, гиперакузия, гиперестезия кожи, возбуждение и двигательное беспокойство. Отмечаются сонливость, мышечная ригидность, рвота, судороги, расстройство психики. Характерны нарушения сознания различной степени (от сопора до комы). Появляются и нарастают менингеальные симптомы: ригидность мышц затылка, симптомы Кернига, Брудзинского. Наблюдается оживление сухожильных рефлексов с последующим их снижением. Возможно поражение VI, VIII пар черепных нервов. Бурное начало, судороги, эпилептиформные припадки свидетельствуют о присоединении энцефалита. Это подтверждается и стойкой очаговой симптоматикой: парезы черепных нервов, атаксия, гемипарезы и параличи, нистагм, мозжечковые нарушения. Люмбальная пункция с исследованием ликвора позволяет подтвердить синдромный диагноз – менингит.
Менингит начинается остро с озноба, лихорадки и общемозговыех симптомов – сильной головной боли и рвоты. Развиваются светобоязнь, гиперакузия, гиперестезия кожи, возбуждение и двигательное беспокойство. Отмечаются сонливость, мышечная ригидность, рвота, судороги, расстройство психики. Характерны нарушения сознания различной степени (от сопора до комы). Появляются и нарастают менингеальные симптомы: ригидность мышц затылка, симптомы Кернига, Брудзинского. Наблюдается оживление сухожильных рефлексов с последующим их снижением. Возможно поражение VI, VIII пар черепных нервов. Бурное начало, судороги, эпилептиформные припадки свидетельствуют о присоединении энцефалита. Это подтверждается и стойкой очаговой симптоматикой: парезы черепных нервов, атаксия, гемипарезы и параличи, нистагм, мозжечковые нарушения. Люмбальная пункция с исследованием ликвора позволяет подтвердить синдромный диагноз – менингит.
 Характеристика менингеального синдрома. Гипертермический синдром и интоксикация. Упорная, не снимаемая головная боль. Рвота, не связанная с приемом пищи и не приносящая облегчение. Симптомы раздражения мозговых оболочек, повышенное давление ликвора. Плеоцитоз. Положительные глобулиновые реакции. Гиперпротеинархия. Гипоглюкоархия. Гипохлорархия. Увеличение уровня иммуноглобулинов.
Характеристика менингеального синдрома. Гипертермический синдром и интоксикация. Упорная, не снимаемая головная боль. Рвота, не связанная с приемом пищи и не приносящая облегчение. Симптомы раздражения мозговых оболочек, повышенное давление ликвора. Плеоцитоз. Положительные глобулиновые реакции. Гиперпротеинархия. Гипоглюкоархия. Гипохлорархия. Увеличение уровня иммуноглобулинов.
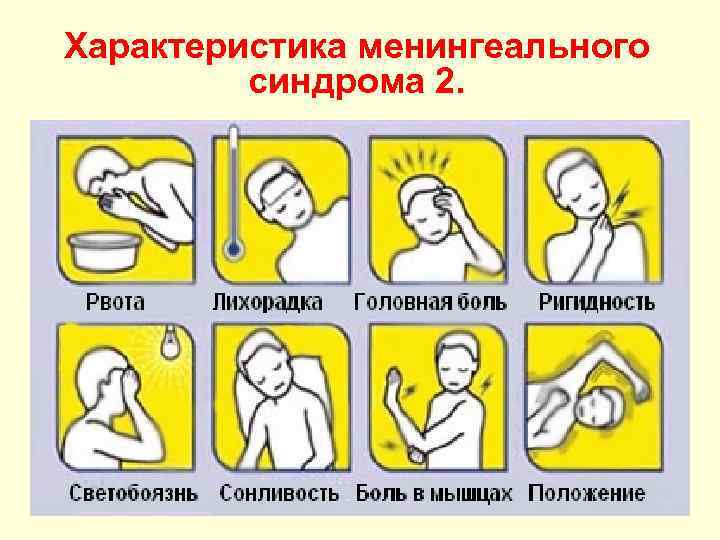 Характеристика менингеального синдрома 2.
Характеристика менингеального синдрома 2.
 Алгоритм диагностики менингитов Острое, бурное начало, лихорадка, озноб, сильная головная боль распирающего характера, рвота Есть Гиперестезия, светобоязнь Есть Резко выраженный менингеальный синдром Есть Очаговые неврологические симптомы Есть Диагноз: менингит (менингоэнцефалит) Диагноз: менингит (менингоэнцефалит
Алгоритм диагностики менингитов Острое, бурное начало, лихорадка, озноб, сильная головная боль распирающего характера, рвота Есть Гиперестезия, светобоязнь Есть Резко выраженный менингеальный синдром Есть Очаговые неврологические симптомы Есть Диагноз: менингит (менингоэнцефалит) Диагноз: менингит (менингоэнцефалит
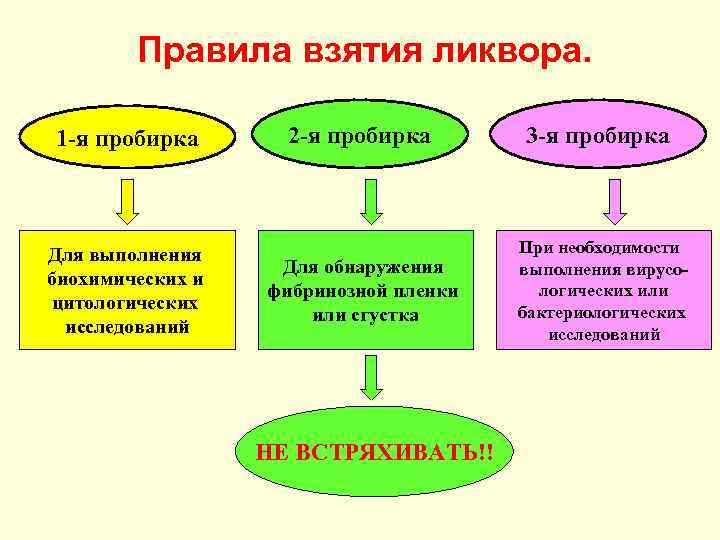 Правила взятия ликвора. 1 -я пробирка Для выполнения биохимических и цитологических исследований 2 -я пробирка Для обнаружения фибринозной пленки или сгустка НЕ ВСТРЯХИВАТЬ!! 3 -я пробирка При необходимости выполнения вирусологических или бактериологических исследований
Правила взятия ликвора. 1 -я пробирка Для выполнения биохимических и цитологических исследований 2 -я пробирка Для обнаружения фибринозной пленки или сгустка НЕ ВСТРЯХИВАТЬ!! 3 -я пробирка При необходимости выполнения вирусологических или бактериологических исследований
 Объем представляемого материала. С помощью люмбальной пункции у взрослого человека можно без осложнений получить 8 -10 мл ликвора, у детей, включая детей младшего возраста – 5 мл, у грудных детей – 2 -3 мл. В первую пробирку необходимо взять не менее 1, 5 мл ликвора для выполнения стандартного набора тестов (физические свойства, определение цитоза, глобулиновых реакций и общего белка). Ликвор доставляется в лабораторию сразу после взятия и немедленно исследуется.
Объем представляемого материала. С помощью люмбальной пункции у взрослого человека можно без осложнений получить 8 -10 мл ликвора, у детей, включая детей младшего возраста – 5 мл, у грудных детей – 2 -3 мл. В первую пробирку необходимо взять не менее 1, 5 мл ликвора для выполнения стандартного набора тестов (физические свойства, определение цитоза, глобулиновых реакций и общего белка). Ликвор доставляется в лабораторию сразу после взятия и немедленно исследуется.
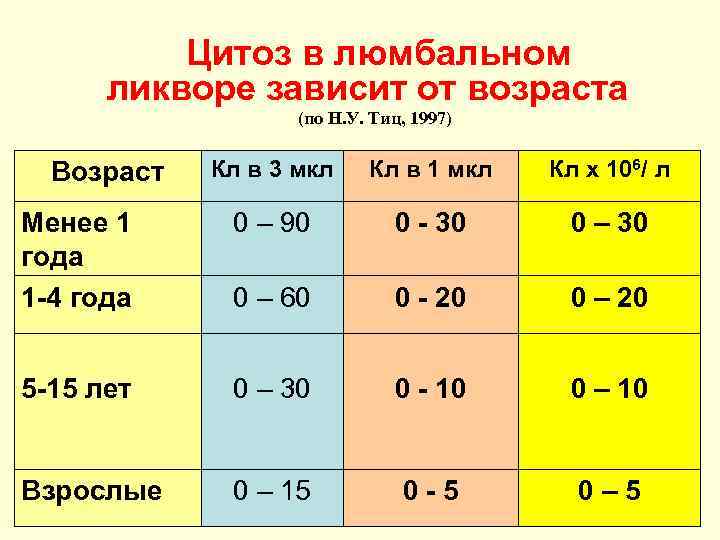 Цитоз в люмбальном ликворе зависит от возраста (по Н. У. Тиц, 1997) Кл в 3 мкл Кл в 1 мкл Кл х 106/ л Менее 1 года 1 -4 года 0 – 90 0 - 30 0 – 60 0 - 20 0 – 20 5 -15 лет 0 – 30 0 - 10 0 – 10 Взрослые 0 – 15 0 - 5 0 – 5 Возраст
Цитоз в люмбальном ликворе зависит от возраста (по Н. У. Тиц, 1997) Кл в 3 мкл Кл в 1 мкл Кл х 106/ л Менее 1 года 1 -4 года 0 – 90 0 - 30 0 – 60 0 - 20 0 – 20 5 -15 лет 0 – 30 0 - 10 0 – 10 Взрослые 0 – 15 0 - 5 0 – 5 Возраст
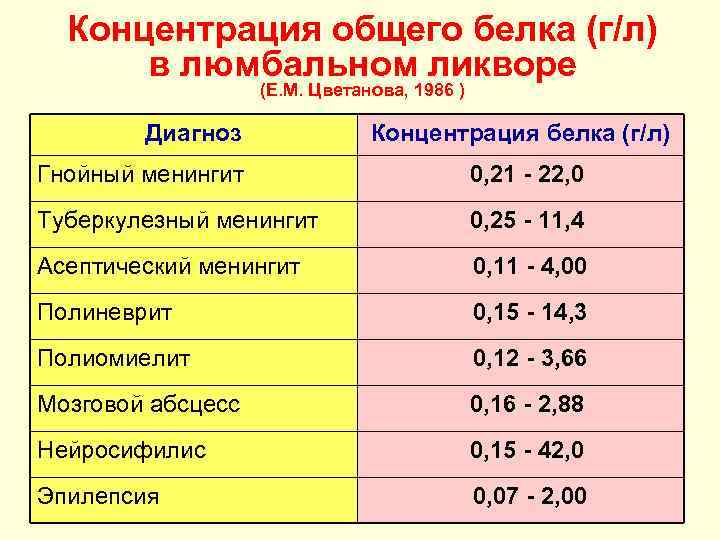 Концентрация общего белка (г/л) в люмбальном ликворе (Е. М. Цветанова, 1986 ) Диагноз Концентрация белка (г/л) Гнойный менингит 0, 21 - 22, 0 Туберкулезный менингит 0, 25 - 11, 4 Асептический менингит 0, 11 - 4, 00 Полиневрит 0, 15 - 14, 3 Полиомиелит 0, 12 - 3, 66 Мозговой абсцесс 0, 16 - 2, 88 Нейросифилис 0, 15 - 42, 0 Эпилепсия 0, 07 - 2, 00
Концентрация общего белка (г/л) в люмбальном ликворе (Е. М. Цветанова, 1986 ) Диагноз Концентрация белка (г/л) Гнойный менингит 0, 21 - 22, 0 Туберкулезный менингит 0, 25 - 11, 4 Асептический менингит 0, 11 - 4, 00 Полиневрит 0, 15 - 14, 3 Полиомиелит 0, 12 - 3, 66 Мозговой абсцесс 0, 16 - 2, 88 Нейросифилис 0, 15 - 42, 0 Эпилепсия 0, 07 - 2, 00
 Глобулиновые реакции. Ликвор - белесый, мутный или гнойный. Через 1 - 2 ч после пункции при стоянии образуется грубая фибринозная сетка вследствие проникновения фибриногена из плазмы крови. Реакция Нонне-Апельта дает относительное представление о содержании глобулинов в ликворе. Реакция Панди не представляется чисто глобулиновой и зависит от общего содержания белка в ликворе. Осаждаются белковые фракции, которые остаются неосажденными в реакции Нонне-Апельта, поэтому целесообразно ставить обе реакции одновременно. Реакция Фридмана-Ференца используется для ранней диагностики менингита.
Глобулиновые реакции. Ликвор - белесый, мутный или гнойный. Через 1 - 2 ч после пункции при стоянии образуется грубая фибринозная сетка вследствие проникновения фибриногена из плазмы крови. Реакция Нонне-Апельта дает относительное представление о содержании глобулинов в ликворе. Реакция Панди не представляется чисто глобулиновой и зависит от общего содержания белка в ликворе. Осаждаются белковые фракции, которые остаются неосажденными в реакции Нонне-Апельта, поэтому целесообразно ставить обе реакции одновременно. Реакция Фридмана-Ференца используется для ранней диагностики менингита.
 Гнойные менингиты. Глюкоза в ликворе снижается с первых дней и достигает очень низких цифр - около 0, 8 ммоль/л. При стрептококковом и менингококковом менингите глюкоза в СМЖ может отсутствовать. При переходе процесса от экссудативного к пролиферативному уровень глюкозы в СМЖ повышается. При гнойном менингите отмечается умеренное уменьшение количества хлоридов (менее выраженное, чем при туберкулезном менингите). Содержание белка достигает 2, 5 - 3, 0 г/л и иногда – 5 - 30 г/л и соответствует интенсивности плеоцитоза. Глобулиновые реакции – положительны. Сочетание высокого уровня белка с низким плеоцитозом – плохой прогностический признак.
Гнойные менингиты. Глюкоза в ликворе снижается с первых дней и достигает очень низких цифр - около 0, 8 ммоль/л. При стрептококковом и менингококковом менингите глюкоза в СМЖ может отсутствовать. При переходе процесса от экссудативного к пролиферативному уровень глюкозы в СМЖ повышается. При гнойном менингите отмечается умеренное уменьшение количества хлоридов (менее выраженное, чем при туберкулезном менингите). Содержание белка достигает 2, 5 - 3, 0 г/л и иногда – 5 - 30 г/л и соответствует интенсивности плеоцитоза. Глобулиновые реакции – положительны. Сочетание высокого уровня белка с низким плеоцитозом – плохой прогностический признак.
 Гнойные менингиты. В острой экссудативной фазе плеоцитоз почти всегда нейтрофильный. Лейкограмма: § 80– 95 % клеток - сегментоядерные нейтрофилы; § 1 -3 % - палочкоядерные гранулоциты; § 1 -2% - моноциты. Плеоцитоз нарастает очень быстро и часто находится в пределах: 660 -1600 х106/ л клеток, в отдельных случаях – 3000 -4000 х106/л клеток. Бактериальные менингиты в экссудативной фазе не различаются по числу и виду клеток. ü В пролиферативной фазе общее число клеток быстро уменьшается. Число моноцитов увеличивается, они становятся активнее и трансформируются в макрофаги. ü В репаративной фазе в ликворограмме гранулоциты исчезают, преобладают лимфоциты, моноциты, встречаются плазматические клетки, макрофаги. ü При нормализации числа клеток в ликворе преобладают лимфоциты.
Гнойные менингиты. В острой экссудативной фазе плеоцитоз почти всегда нейтрофильный. Лейкограмма: § 80– 95 % клеток - сегментоядерные нейтрофилы; § 1 -3 % - палочкоядерные гранулоциты; § 1 -2% - моноциты. Плеоцитоз нарастает очень быстро и часто находится в пределах: 660 -1600 х106/ л клеток, в отдельных случаях – 3000 -4000 х106/л клеток. Бактериальные менингиты в экссудативной фазе не различаются по числу и виду клеток. ü В пролиферативной фазе общее число клеток быстро уменьшается. Число моноцитов увеличивается, они становятся активнее и трансформируются в макрофаги. ü В репаративной фазе в ликворограмме гранулоциты исчезают, преобладают лимфоциты, моноциты, встречаются плазматические клетки, макрофаги. ü При нормализации числа клеток в ликворе преобладают лимфоциты.
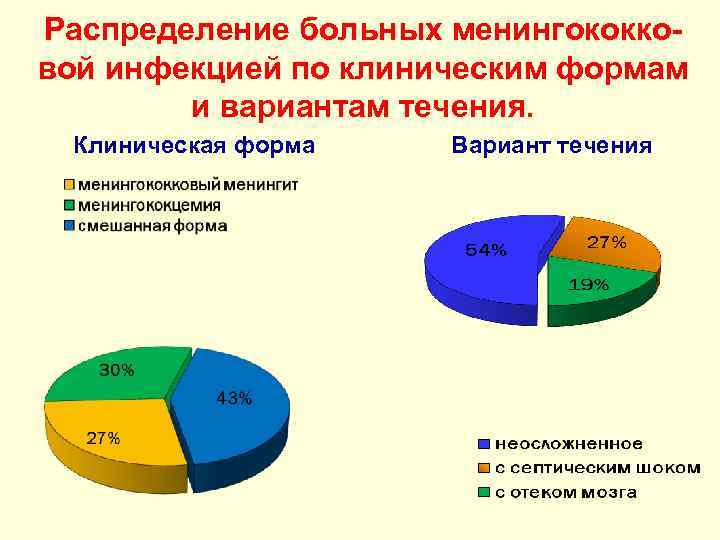 Распределение больных менингококковой инфекцией по клиническим формам и вариантам течения. Клиническая форма Вариант течения
Распределение больных менингококковой инфекцией по клиническим формам и вариантам течения. Клиническая форма Вариант течения
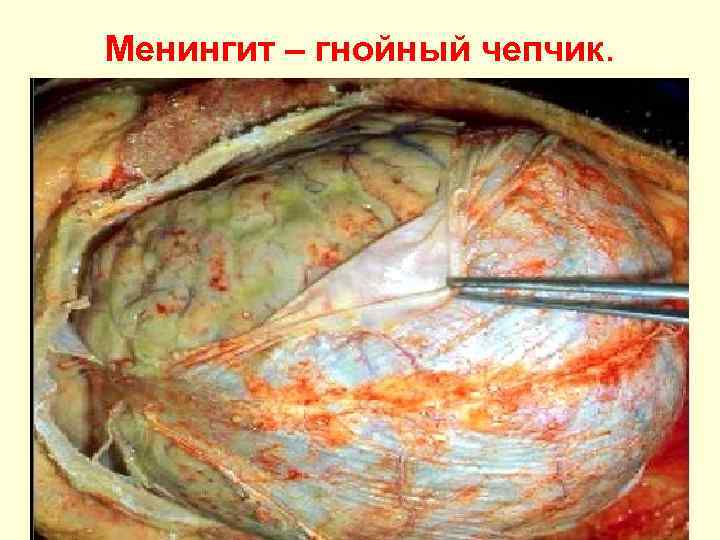 Менингит – гнойный чепчик.
Менингит – гнойный чепчик.
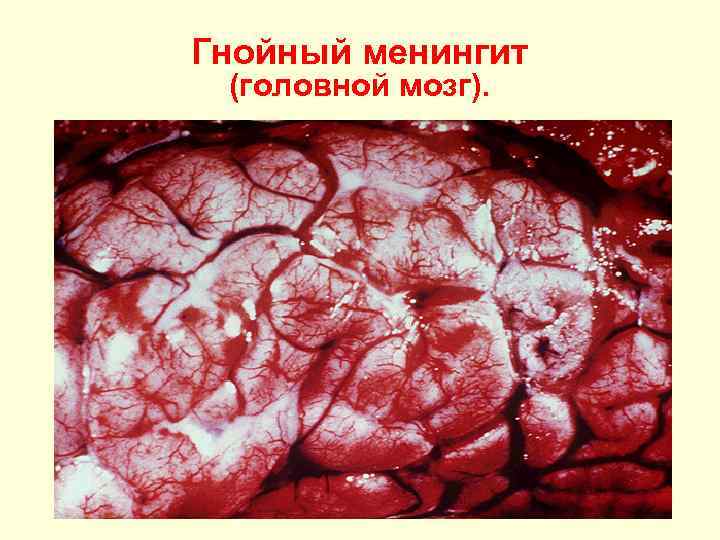 Гнойный менингит (головной мозг).
Гнойный менингит (головной мозг).
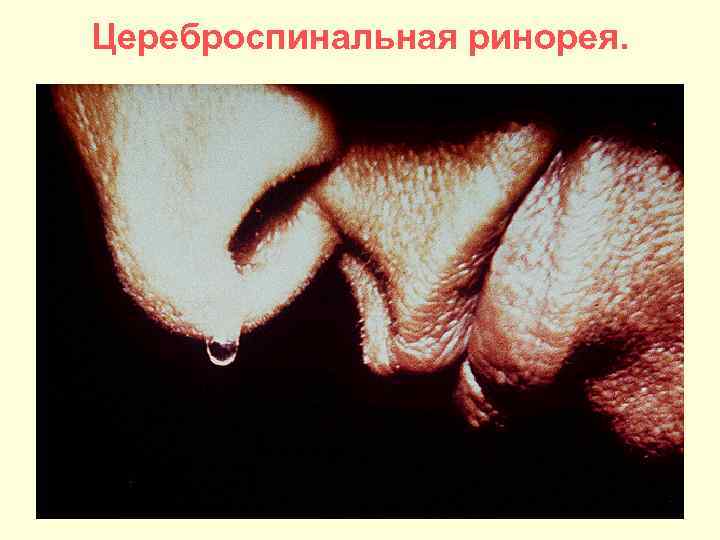 Цереброспинальная ринорея.
Цереброспинальная ринорея.
 Серозный менингит. Давление СМЖ повышается незначительно. Жидкость бесцветная, прозрачная. Количество общего белка умеренно повышено. Отмечается клеточно-белковая диссоциация. Глобулиновые реакции – положительные. Уровень глюкозы обычно нормальный, что отличает серозные менингиты от гнойных. Цитограмма характеризуется быстропроходящей, Цитограмма нейтрофильной фазой, после неё появляется лимфоцитоз. Плеоцитоз: обычно незначительный 30 – 200 • 106/ л; высокий 300 – 700 • 106/ л при энтеровирусном менингите; низкий или отсутствует при герпетическом менингите. Корреляция между плеоцитозом и тяжестью заболевания часто отсутствует.
Серозный менингит. Давление СМЖ повышается незначительно. Жидкость бесцветная, прозрачная. Количество общего белка умеренно повышено. Отмечается клеточно-белковая диссоциация. Глобулиновые реакции – положительные. Уровень глюкозы обычно нормальный, что отличает серозные менингиты от гнойных. Цитограмма характеризуется быстропроходящей, Цитограмма нейтрофильной фазой, после неё появляется лимфоцитоз. Плеоцитоз: обычно незначительный 30 – 200 • 106/ л; высокий 300 – 700 • 106/ л при энтеровирусном менингите; низкий или отсутствует при герпетическом менингите. Корреляция между плеоцитозом и тяжестью заболевания часто отсутствует.
 Вспышки ЭВИ регистрируются в различных странах вне зависимости от экономического развития и географического положения. 1991 г. США, штат Род Айленд - 408 случаев асептического менингита за одно лето 1998 г. Тайвань 90 тыс. случаев симптомов рука-нога-рот, 320 случаев поражения ЦНС (ЭВ-71) 2003 г. США заболеваемость менингитами: Аризона – 465 сл. , Калифорния – 1753 сл. , Джорджия – 320 сл. , Южная Каролина -130 сл. (ЕСНО 9 и 30) 2004 г. Новосибирск – 364 сл. вирусного менингита 2004 г. Екатеринбург – 274 сл. асептического менингита 2006 г. Хабаровск – более 1 тыс. случаев асептического менингита 2007 г. Нижний Новгород – более 300 случаев вирусного менингита
Вспышки ЭВИ регистрируются в различных странах вне зависимости от экономического развития и географического положения. 1991 г. США, штат Род Айленд - 408 случаев асептического менингита за одно лето 1998 г. Тайвань 90 тыс. случаев симптомов рука-нога-рот, 320 случаев поражения ЦНС (ЭВ-71) 2003 г. США заболеваемость менингитами: Аризона – 465 сл. , Калифорния – 1753 сл. , Джорджия – 320 сл. , Южная Каролина -130 сл. (ЕСНО 9 и 30) 2004 г. Новосибирск – 364 сл. вирусного менингита 2004 г. Екатеринбург – 274 сл. асептического менингита 2006 г. Хабаровск – более 1 тыс. случаев асептического менингита 2007 г. Нижний Новгород – более 300 случаев вирусного менингита
 Другие проявления энтеровирусной инфекции: катаральные проявления (72, 6%), экзантема (5, 4%), кишечные расстройства (25, 1%), миалгии (6, 7%), герпангина (4, 5%), увеличение печени (15, 7%), поражение сердечно-сосудистой системы – 50, 3%.
Другие проявления энтеровирусной инфекции: катаральные проявления (72, 6%), экзантема (5, 4%), кишечные расстройства (25, 1%), миалгии (6, 7%), герпангина (4, 5%), увеличение печени (15, 7%), поражение сердечно-сосудистой системы – 50, 3%.
 Туберкулезный менингит. Давление ликвора стойко повышено. Ликвор бесцветный, прозрачный, слегка опалесцирующий. В нем обнаруживается тонкая фибринозная сетка. Характерным признаком является сочетание бесцветного и прозрачного ликвора с наличием фибринозной сетки. Цитоз: в начале лимфоцитарно-нейтрофильный, позже – лимфоцитарный. Содержание белка в СМЖ всегда повышено. Повышение белка начинается раньше, чем изменения Повышение белка начинается раньше цитоза, глюкозы и хлоридов. Типична белково-клеточная диссоциация. Содержания глюкозы в ликворе постоянно снижено с одержания глюкозы первых дней болезни, что является ранним диагностическим признаком. Уменьшение хлоридов является ранним и стойким признаком.
Туберкулезный менингит. Давление ликвора стойко повышено. Ликвор бесцветный, прозрачный, слегка опалесцирующий. В нем обнаруживается тонкая фибринозная сетка. Характерным признаком является сочетание бесцветного и прозрачного ликвора с наличием фибринозной сетки. Цитоз: в начале лимфоцитарно-нейтрофильный, позже – лимфоцитарный. Содержание белка в СМЖ всегда повышено. Повышение белка начинается раньше, чем изменения Повышение белка начинается раньше цитоза, глюкозы и хлоридов. Типична белково-клеточная диссоциация. Содержания глюкозы в ликворе постоянно снижено с одержания глюкозы первых дней болезни, что является ранним диагностическим признаком. Уменьшение хлоридов является ранним и стойким признаком.
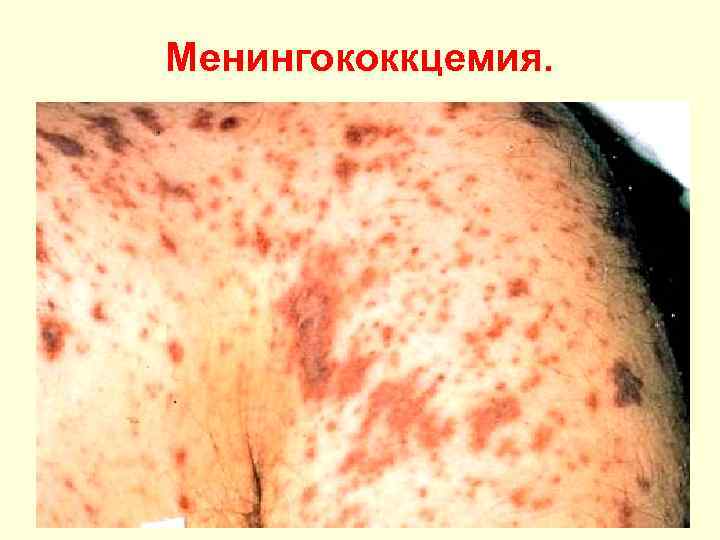
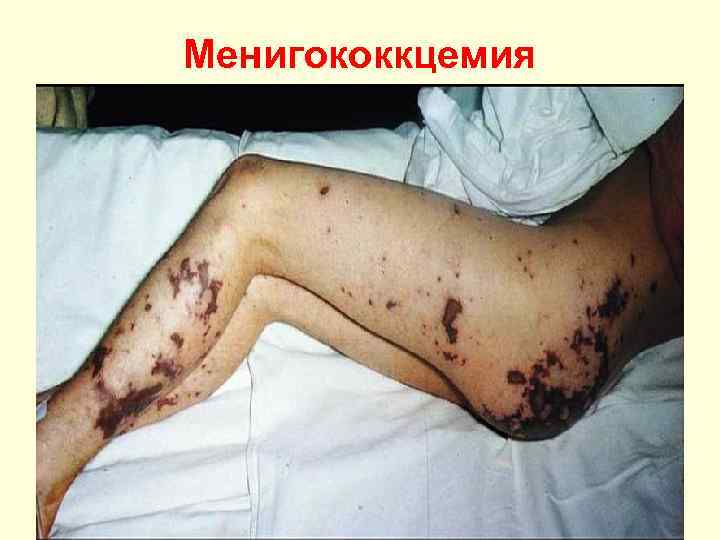
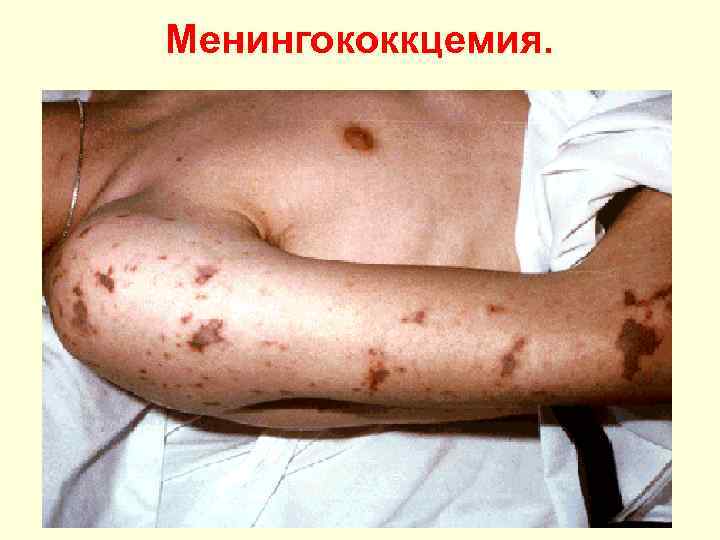
 Менингококкцемия. • Менингококкцемия начинается остро с озноба и лихо. Менингококкцемия радки. Острому началу предшествует назофарингит. Тº повышается до 40º С и выше, выражена интоксикация. Через 12 -48 ч появляется геморрагическая сыпь, локализующаяся на туловище, конечностях, ягодицах. • Элементы сыпи багрового цвета, различных размеров, Элементы сыпи с неровными краями и выступают над поверхностью. У детей и подростков в начале появляется кореподобная сыпь, быстро сменяющаяся геморрагической. Некрозы в центре кровоизлияний и фиолетовый оттенок сыпи свидетельствуют о крайне тяжелом состоянии. • Молниеносная менингококкцемия отличается бурным началом. Тº быстро повышается до 40 -41º С, но по мере развития ИТШ быстро снижается. Появляется геморрагическая сыпь с синюшным оттенком и некрозами в центре, участками кожа багрово-цианотичная, напоминающая трупные пятна. Нарастают одышка, тахикардия, падает А/Д. Симптоматику этой формы болезни определяет нарастающий ИТШ.
Менингококкцемия. • Менингококкцемия начинается остро с озноба и лихо. Менингококкцемия радки. Острому началу предшествует назофарингит. Тº повышается до 40º С и выше, выражена интоксикация. Через 12 -48 ч появляется геморрагическая сыпь, локализующаяся на туловище, конечностях, ягодицах. • Элементы сыпи багрового цвета, различных размеров, Элементы сыпи с неровными краями и выступают над поверхностью. У детей и подростков в начале появляется кореподобная сыпь, быстро сменяющаяся геморрагической. Некрозы в центре кровоизлияний и фиолетовый оттенок сыпи свидетельствуют о крайне тяжелом состоянии. • Молниеносная менингококкцемия отличается бурным началом. Тº быстро повышается до 40 -41º С, но по мере развития ИТШ быстро снижается. Появляется геморрагическая сыпь с синюшным оттенком и некрозами в центре, участками кожа багрово-цианотичная, напоминающая трупные пятна. Нарастают одышка, тахикардия, падает А/Д. Симптоматику этой формы болезни определяет нарастающий ИТШ.
 Особенность сыпи при менингококцемии. Появлению геморрагической сыпи предшествует пятнисто-папулёзная сыпь, возвышающаяся над поверхностью кожи. При надавливании пальцем по- или рядом с элементом, сыпь не исчезает, а может усиливаться. Сыпь вначале появляется на голенях, бёдрах, ягодицах и внизу живота. Сыпь разных размеров, обычо звёздчатая, элементы имеют тенденцию к слиянию. Элементы сыпи багрово-синюшного цвета, в центре элементов могут образовываться очаги некроза. Некрозы обычно появляются на пальцах рук и ног, в последующем на местах крупных некрозов образуются рубцы. Прогностически неблагоприятный признак – появление сыпи на грудной клетке и лице.
Особенность сыпи при менингококцемии. Появлению геморрагической сыпи предшествует пятнисто-папулёзная сыпь, возвышающаяся над поверхностью кожи. При надавливании пальцем по- или рядом с элементом, сыпь не исчезает, а может усиливаться. Сыпь вначале появляется на голенях, бёдрах, ягодицах и внизу живота. Сыпь разных размеров, обычо звёздчатая, элементы имеют тенденцию к слиянию. Элементы сыпи багрово-синюшного цвета, в центре элементов могут образовываться очаги некроза. Некрозы обычно появляются на пальцах рук и ног, в последующем на местах крупных некрозов образуются рубцы. Прогностически неблагоприятный признак – появление сыпи на грудной клетке и лице.
 Инфекционно-токсический шок. Различают 3 степени шока. Шок 1 степени (компенсированный). Состояние (компенсированный). тяжелое, возбуждение и двигательное беспокойство. Сыпь чаще мелкая. Отмечаются тахикардия, умеренная одышка, АД в пределах нормы или снижено. Возможна олигоурия. Шок II степени (субкомпенсированный). Возбуждение (субкомпенсированный). сменяется заторможенностью. Кожа бледная, акроцианоз. Сыпь крупная, с некрозами. Тахикардия, одышка, АД снижено, составляя у нормотоников 85/6060/20 мм рт. ст. Олигоурия. Шок III степени (декомпенсированный). Тотальный (декомпенсированный). цианоз ( «трупные пятна» ), гипотермия, анурия. Пульс нитевидный или не определяется. АД 50/20 – 0/0 мм рт. ст. Сознание может быть сохранено. При развитии отека головного мозга – потеря сознания, клонические или клонико-тонические судороги. Судьбу больного решают своевременная диагностика и неотложная помощь на догоспитальном этапе.
Инфекционно-токсический шок. Различают 3 степени шока. Шок 1 степени (компенсированный). Состояние (компенсированный). тяжелое, возбуждение и двигательное беспокойство. Сыпь чаще мелкая. Отмечаются тахикардия, умеренная одышка, АД в пределах нормы или снижено. Возможна олигоурия. Шок II степени (субкомпенсированный). Возбуждение (субкомпенсированный). сменяется заторможенностью. Кожа бледная, акроцианоз. Сыпь крупная, с некрозами. Тахикардия, одышка, АД снижено, составляя у нормотоников 85/6060/20 мм рт. ст. Олигоурия. Шок III степени (декомпенсированный). Тотальный (декомпенсированный). цианоз ( «трупные пятна» ), гипотермия, анурия. Пульс нитевидный или не определяется. АД 50/20 – 0/0 мм рт. ст. Сознание может быть сохранено. При развитии отека головного мозга – потеря сознания, клонические или клонико-тонические судороги. Судьбу больного решают своевременная диагностика и неотложная помощь на догоспитальном этапе.
 Алгоритм диагностики менингококцемии. Острое, бурное начало, лихорадка Есть Энантема на переходной складке конъюнктивы Есть Геморрагическая сыпь неправильной формы и различных размеров, выступающая над уровнем кожи, плотная на ощупь Есть Появление сыпи на 1 -2 день болезни Есть Локализация сыпи – ягодицы, задняя поверхность бедер и голеней, туловище, лицо Есть Тахикардия, снижение АД, цианоз, одышка Есть Диагноз: менингококковая инфекция, менингококцемия
Алгоритм диагностики менингококцемии. Острое, бурное начало, лихорадка Есть Энантема на переходной складке конъюнктивы Есть Геморрагическая сыпь неправильной формы и различных размеров, выступающая над уровнем кожи, плотная на ощупь Есть Появление сыпи на 1 -2 день болезни Есть Локализация сыпи – ягодицы, задняя поверхность бедер и голеней, туловище, лицо Есть Тахикардия, снижение АД, цианоз, одышка Есть Диагноз: менингококковая инфекция, менингококцемия
 Nota bene! Оценивая результаты лабораторного исследования СМЖ при различной патологии можно сделать вывод, что для ряда менингитов характерны схожие изменения показателей (цвет, мутность, содержание белка, цитоз и т. п. ). Следовательно, лабораторные тесты должны рассматриваться в комплексе клинико-эпидемиологических данных, результатов бактериоскопических, бактериологических, биохимических данных и ПЦРдиагностики.
Nota bene! Оценивая результаты лабораторного исследования СМЖ при различной патологии можно сделать вывод, что для ряда менингитов характерны схожие изменения показателей (цвет, мутность, содержание белка, цитоз и т. п. ). Следовательно, лабораторные тесты должны рассматриваться в комплексе клинико-эпидемиологических данных, результатов бактериоскопических, бактериологических, биохимических данных и ПЦРдиагностики.
 Показатели ликвора. Показатели Норма Менингизм Цвет и прозрачн. Бесцветн. , прозрачн. бесцветный, прозрачный, прозрачный опалесцирует опалесцирующий. белесоватый и зеленовато-бурый, мутный Давление 130 -180 200 -250 200 -300 250 -500 повышенно, очень трудно определить. Цитоз • 106/л Возрастна я норма Возрастная норма 30 – 200 100 – 300 на 5 -7 день болезни – до 800 660 – 1600 95 -100 90 -95 80 -100 40 -60 0 -40 нейтрофилы % 0 0 -1 0 -20 20 -40 60 -100 Белок в г/л 0, 22 -0, 33 0, 16 -0, 45 0, 11 -4, 00 0, 25 -11, 4 0, 21 -22, 0 Глобулинов. реакции отр + (++) +++ (++++) Глюкоза (ммоль/л) 2, 8 -3, 9 норма 2, 5 -3, 4 2, 1 -2, 9, может снижаться до 0, 8 -1, 9, иногда снижается до 0 Хлориды: (ммоль/л) 120 -130 норма или снижение сниженно значительно умеренно снижено лимфоциты % Серозный менингит Туберкулёзный Гнойный менингит
Показатели ликвора. Показатели Норма Менингизм Цвет и прозрачн. Бесцветн. , прозрачн. бесцветный, прозрачный, прозрачный опалесцирует опалесцирующий. белесоватый и зеленовато-бурый, мутный Давление 130 -180 200 -250 200 -300 250 -500 повышенно, очень трудно определить. Цитоз • 106/л Возрастна я норма Возрастная норма 30 – 200 100 – 300 на 5 -7 день болезни – до 800 660 – 1600 95 -100 90 -95 80 -100 40 -60 0 -40 нейтрофилы % 0 0 -1 0 -20 20 -40 60 -100 Белок в г/л 0, 22 -0, 33 0, 16 -0, 45 0, 11 -4, 00 0, 25 -11, 4 0, 21 -22, 0 Глобулинов. реакции отр + (++) +++ (++++) Глюкоза (ммоль/л) 2, 8 -3, 9 норма 2, 5 -3, 4 2, 1 -2, 9, может снижаться до 0, 8 -1, 9, иногда снижается до 0 Хлориды: (ммоль/л) 120 -130 норма или снижение сниженно значительно умеренно снижено лимфоциты % Серозный менингит Туберкулёзный Гнойный менингит
 Больным с подозрением на менингит проводить обследование: ü вирусологическое исследование проб носоглоточной слизи, фекалий, спинномозговой жидкости; ü методом серодиагностики – исследование парных сывороток на 1 и 10 -14 дни заболевания; ü ПЦР - идентификация вирусов в ликворе, сыворотке крови. Для исключения бактериальной природы менингита: ü иммуноиндикация в ликворе наиболее частых возбудителей бактериальных менингитов (N. meningitidis, H. influenzae, S. pneumoniae) с помощью реакции латекс - агглютинации ü Бактериоскопическое и бактериологическое исследование проб ликвора; ü определение в сыворотке крови уровня прокальцитонина при менинкококкцемии (индикатор сепсиса). при менинкококкцемии
Больным с подозрением на менингит проводить обследование: ü вирусологическое исследование проб носоглоточной слизи, фекалий, спинномозговой жидкости; ü методом серодиагностики – исследование парных сывороток на 1 и 10 -14 дни заболевания; ü ПЦР - идентификация вирусов в ликворе, сыворотке крови. Для исключения бактериальной природы менингита: ü иммуноиндикация в ликворе наиболее частых возбудителей бактериальных менингитов (N. meningitidis, H. influenzae, S. pneumoniae) с помощью реакции латекс - агглютинации ü Бактериоскопическое и бактериологическое исследование проб ликвора; ü определение в сыворотке крови уровня прокальцитонина при менинкококкцемии (индикатор сепсиса). при менинкококкцемии
 Методы исследования для выявления возбудителей. Для выявления менингококка взятые смывы (мазки) и СМЖ немедленно отсылают для бактериоскопии и в бактериологическую лабораторию для посева, с соблюдением правил доставки (температурный режим). При охлаждении менингококк быстро погибает. Для бактериоскопического исследования мазки красят по Граму. Менингококки – граммотрицательные диплококки. Другие возбудители гнойных менингитов лококки. также обнаруживаются при микроскопии. Арбитражным тестом является бактериологическое исследование ликвора и ПЦР-диагностика.
Методы исследования для выявления возбудителей. Для выявления менингококка взятые смывы (мазки) и СМЖ немедленно отсылают для бактериоскопии и в бактериологическую лабораторию для посева, с соблюдением правил доставки (температурный режим). При охлаждении менингококк быстро погибает. Для бактериоскопического исследования мазки красят по Граму. Менингококки – граммотрицательные диплококки. Другие возбудители гнойных менингитов лококки. также обнаруживаются при микроскопии. Арбитражным тестом является бактериологическое исследование ликвора и ПЦР-диагностика.
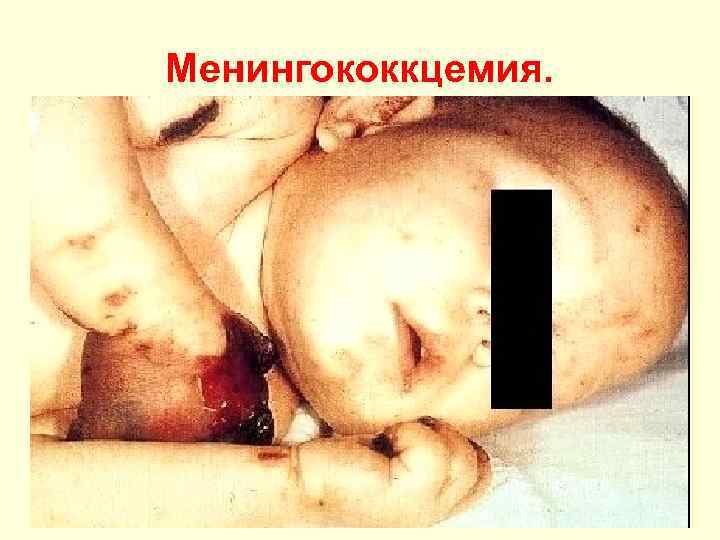 Менингококкцемия.
Менингококкцемия.
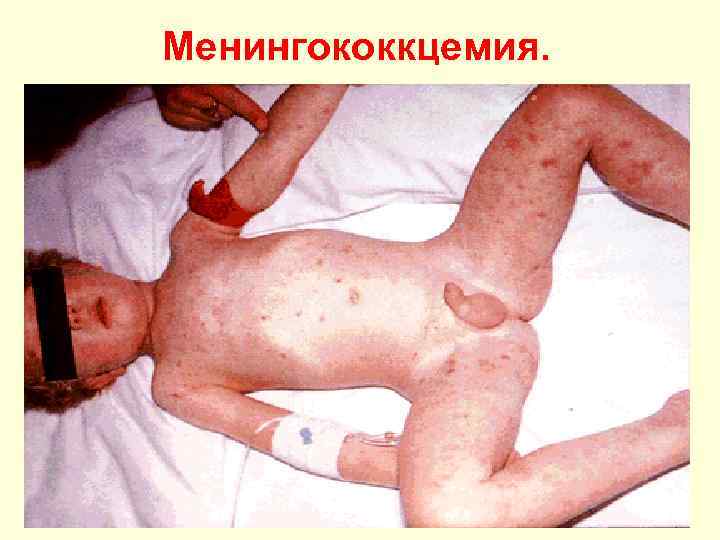 Менингококкцемия.
Менингококкцемия.
 Менингококкцемия.
Менингококкцемия.
 Менигококкцемия
Менигококкцемия
 Менингококкцемия.
Менингококкцемия.
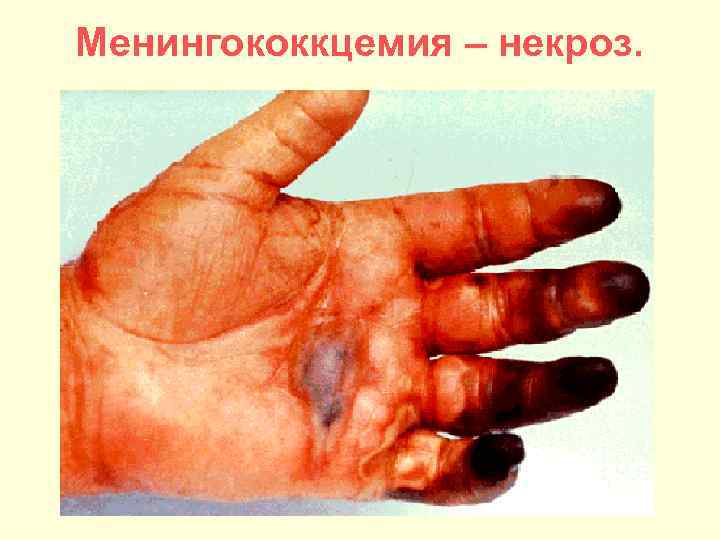 Менингококкцемия – некроз.
Менингококкцемия – некроз.
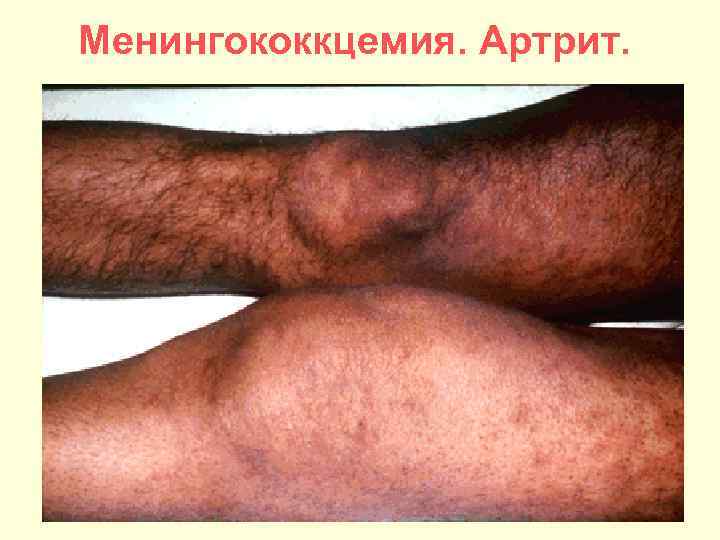 Менингококкцемия. Артрит.
Менингококкцемия. Артрит.
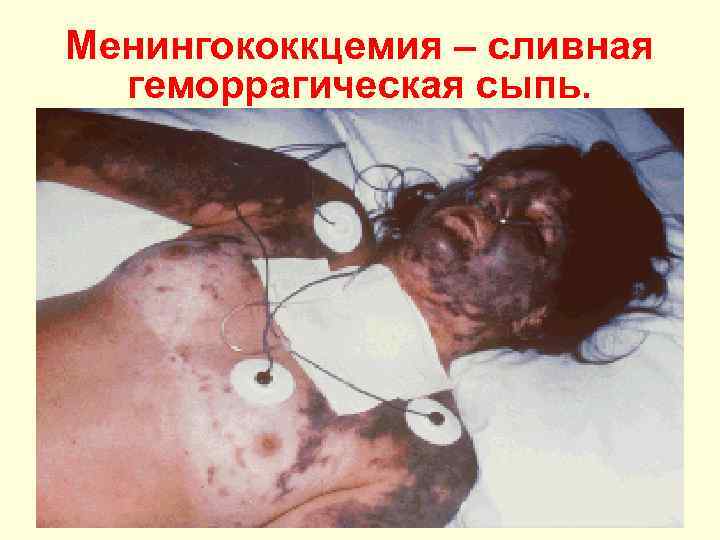 Менингококкцемия – сливная геморрагическая сыпь.
Менингококкцемия – сливная геморрагическая сыпь.
 Диагностика. ● Диагностируются менингит и менингококкцемия на основании острого начала, лихорадки, менингеального симптомокомплекса и геморрагической сыпи. Лучше гипердиагностика, чем несвоевременно поставленный диагноз. ● Специфическая лабораторная диагностика проводится преимущественно в стационаре – исследуется носоглоточная слизь, кровь, цереброспинальная жидкость. ● На догоспитальном этапе проводят только исследование слизи из носоглотки. Материал забирают стерильным тампоном, пока пациент не чистил зубы и не полоскал рот. ● Серологический метод (РНГА) основан на обнаружении антител в парных сыворотках. ● Экспресс-диагностика – микроскопия капли крови (диплококки, расположенные внутри нейтрофилов). ● В периферической крови у больных с генерализованной формой болезни отмечаются гиперлейкоцитоз, резкий сдвиг формулы влево, повышенная СОЭ.
Диагностика. ● Диагностируются менингит и менингококкцемия на основании острого начала, лихорадки, менингеального симптомокомплекса и геморрагической сыпи. Лучше гипердиагностика, чем несвоевременно поставленный диагноз. ● Специфическая лабораторная диагностика проводится преимущественно в стационаре – исследуется носоглоточная слизь, кровь, цереброспинальная жидкость. ● На догоспитальном этапе проводят только исследование слизи из носоглотки. Материал забирают стерильным тампоном, пока пациент не чистил зубы и не полоскал рот. ● Серологический метод (РНГА) основан на обнаружении антител в парных сыворотках. ● Экспресс-диагностика – микроскопия капли крови (диплококки, расположенные внутри нейтрофилов). ● В периферической крови у больных с генерализованной формой болезни отмечаются гиперлейкоцитоз, резкий сдвиг формулы влево, повышенная СОЭ.
 Лечение. Амбулаторно лечатся только больные с локализованными формами МИ: носители и нетяжелые больные назофарингитом, при отсутствии в семье детей дошкольного возраста и работников дошкольных учреждений. По эпидемиологическим показаниям и при выраженной интоксикации больные подлежат госпитализации. Обязательна госпитализация (машиной скорой помощи) больных с генерализованной формой инфекции. Больным менингококкцемией на догоспитальном этапе оказывается неотложная помощь, характер которой зависит от ведущего синдрома. При ИТШ необходимо ввести левомицетин-сукцинат на фоне инфузионной терапии (лактасоль, реополиглюкин) и адекватную дозу кортикостероидов. Если после введения стероидов А/Д остается низким, назначают дофамин 5 мг/кг или 5 мл (200 мг) в 200 -400 мл 10 % раствора глюкозы в/в капельно медленно, под контролем АД до его стабилизации.
Лечение. Амбулаторно лечатся только больные с локализованными формами МИ: носители и нетяжелые больные назофарингитом, при отсутствии в семье детей дошкольного возраста и работников дошкольных учреждений. По эпидемиологическим показаниям и при выраженной интоксикации больные подлежат госпитализации. Обязательна госпитализация (машиной скорой помощи) больных с генерализованной формой инфекции. Больным менингококкцемией на догоспитальном этапе оказывается неотложная помощь, характер которой зависит от ведущего синдрома. При ИТШ необходимо ввести левомицетин-сукцинат на фоне инфузионной терапии (лактасоль, реополиглюкин) и адекватную дозу кортикостероидов. Если после введения стероидов А/Д остается низким, назначают дофамин 5 мг/кг или 5 мл (200 мг) в 200 -400 мл 10 % раствора глюкозы в/в капельно медленно, под контролем АД до его стабилизации.
 Принципы этиопатогенетической терапии при менингококковой инфекции. 1 -4 день • • • Адекватная антибактериальная терапия. Лечение эндотоксикоза. Лечение проявлений органных дисфункций Нутритивная поддержка Заместительная терапия обогащенными препаратами иммуноглобулинов • Адекватная иммунокоррекция 10 -12 день • Рекомбинантный интерлейкин-2 • Системная энзимотерапия
Принципы этиопатогенетической терапии при менингококковой инфекции. 1 -4 день • • • Адекватная антибактериальная терапия. Лечение эндотоксикоза. Лечение проявлений органных дисфункций Нутритивная поддержка Заместительная терапия обогащенными препаратами иммуноглобулинов • Адекватная иммунокоррекция 10 -12 день • Рекомбинантный интерлейкин-2 • Системная энзимотерапия
 Лечение-1. 1. Антибиотикотерапия должна быть начата немедленно. При выборе а/б можно не ориентироваться на результаты бактериологического исследования крови или других материалов. ü Учитывать возраст, вес и предрасполагающие факторы возникновения заболевания. ü Пенициллин в дозе 18 -24 млн. ед. в сутки каждые 4 -6 часов или ампициллин 12 -18 г/сут каждые 4 -6 часов можно сочетать с цефтриаксоном 4 г/сут каждые 12 часов. Курс – 10 дней. ü Левомицетин назначают при менингококкцемии и при менингитах, вызванных кишечной палочкой, пневмококком и сальмонеллами. ü При вирусных менингитах антибиотикотерапия и применение антивирусных препаратов не показано – проводится только симптоматическая терапия.
Лечение-1. 1. Антибиотикотерапия должна быть начата немедленно. При выборе а/б можно не ориентироваться на результаты бактериологического исследования крови или других материалов. ü Учитывать возраст, вес и предрасполагающие факторы возникновения заболевания. ü Пенициллин в дозе 18 -24 млн. ед. в сутки каждые 4 -6 часов или ампициллин 12 -18 г/сут каждые 4 -6 часов можно сочетать с цефтриаксоном 4 г/сут каждые 12 часов. Курс – 10 дней. ü Левомицетин назначают при менингококкцемии и при менингитах, вызванных кишечной палочкой, пневмококком и сальмонеллами. ü При вирусных менингитах антибиотикотерапия и применение антивирусных препаратов не показано – проводится только симптоматическая терапия.
 Лечение-2. 2. Дезинтоксикация. 3. Дегидратация. 4. Гемостатическая терапия. 5. Дексаметазон при ДВС синдроме. 6. Антисудорожная терапия. 7. Антигистаминные препараты. 8. Реабилитационная сосудистая и ноотропная терапия. При раннем и адекватном лечении прогноз благоприятный – на 3 -й день терапии улучшается состояние, к 5 -8 -му дню санируется цереброспинальная жидкость. Выписывают больных при нормализации показателей ликвора после 2 -кратного отрицательного результата бактериологического исследования, проведенного не ранее, чем через 3 суток после окончания антибактериальной терапии.
Лечение-2. 2. Дезинтоксикация. 3. Дегидратация. 4. Гемостатическая терапия. 5. Дексаметазон при ДВС синдроме. 6. Антисудорожная терапия. 7. Антигистаминные препараты. 8. Реабилитационная сосудистая и ноотропная терапия. При раннем и адекватном лечении прогноз благоприятный – на 3 -й день терапии улучшается состояние, к 5 -8 -му дню санируется цереброспинальная жидкость. Выписывают больных при нормализации показателей ликвора после 2 -кратного отрицательного результата бактериологического исследования, проведенного не ранее, чем через 3 суток после окончания антибактериальной терапии.
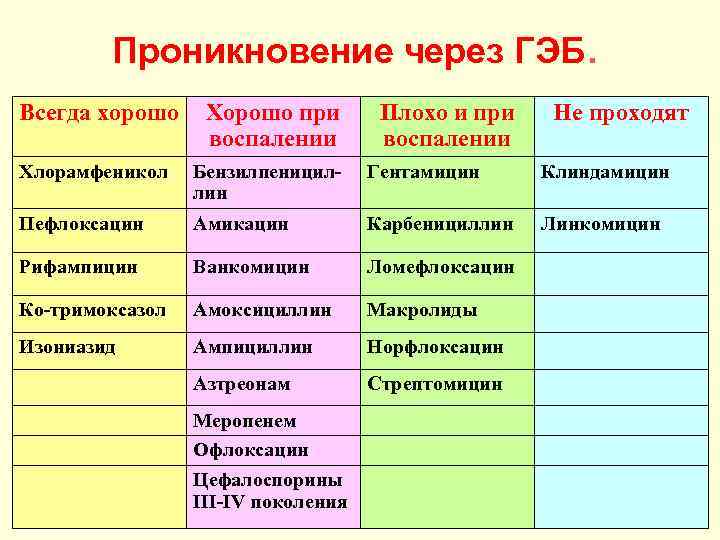 Проникновение через ГЭБ. Всегда хорошо Хорошо при воспалении Плохо и при воспалении Не проходят Хлорамфеникол Бензилпенициллин Гентамицин Клиндамицин Пефлоксацин Амикацин Карбенициллин Линкомицин Рифампицин Ванкомицин Ломефлоксацин Ко-тримоксазол Амоксициллин Макролиды Изониазид Ампициллин Норфлоксацин Азтреонам Стрептомицин Меропенем Офлоксацин Цефалоспорины III-IV поколения
Проникновение через ГЭБ. Всегда хорошо Хорошо при воспалении Плохо и при воспалении Не проходят Хлорамфеникол Бензилпенициллин Гентамицин Клиндамицин Пефлоксацин Амикацин Карбенициллин Линкомицин Рифампицин Ванкомицин Ломефлоксацин Ко-тримоксазол Амоксициллин Макролиды Изониазид Ампициллин Норфлоксацин Азтреонам Стрептомицин Меропенем Офлоксацин Цефалоспорины III-IV поколения
 Эмпирическая антимикробная терапия бактериальных менингитов. Возраст, факторы Препарат 0 -4 нед Ампициллин+Цефотаксим, Ампициллин+ Гентамицин 4 -12 нед Ампициллин+ Цефтриаксон 3 мес-5 лет Цефтриаксон+ Ампициллин+ Хлорамфеникол 5 -50 лет Цефтриаксон, Бензилпенициллин, Хлорамфеникол Старше 50 лет Ампициллин+ Цефтриаксон Иммуносупрессия Ванкомицин+ Ампициллин+ Цефтазидим Перелом основания Цефтриаксон черепа Травмы головы, после нейрохирургических операций Оксациллин+Цефтазидим, Ванкомицин+Цефтазидим
Эмпирическая антимикробная терапия бактериальных менингитов. Возраст, факторы Препарат 0 -4 нед Ампициллин+Цефотаксим, Ампициллин+ Гентамицин 4 -12 нед Ампициллин+ Цефтриаксон 3 мес-5 лет Цефтриаксон+ Ампициллин+ Хлорамфеникол 5 -50 лет Цефтриаксон, Бензилпенициллин, Хлорамфеникол Старше 50 лет Ампициллин+ Цефтриаксон Иммуносупрессия Ванкомицин+ Ампициллин+ Цефтазидим Перелом основания Цефтриаксон черепа Травмы головы, после нейрохирургических операций Оксациллин+Цефтазидим, Ванкомицин+Цефтазидим
 Антимикробная терапия менингитов установленной этиологии. Возбудитель Препарат Альтернатива N. meningitidis Бензилпенициллин, Ампициллин, Цефтриаксон Цефотаксим, Фторхинолоны, Хлорамфеникол, H. influenzae Ампициллин Цефтриаксон Цефотаксим, Цефепим, Хлорамфеникол, Цефепим, Азтреонам, Фторхинолоны S. pneumoniae Бензилпенициллин, Ам. Цефотаксим, Хлорамфепициллин, Цефтриаксон, никол, Ванкомицин, Цефотаксим, Ванкоми. Меропенем цин, Рифампицин S. aureus Оксациллин, Ванкомицин Рифампицин, Котримоксазол Спирохеты Бензилпенициллин, Цефотаксим Цефтриаксон, Доксициклин
Антимикробная терапия менингитов установленной этиологии. Возбудитель Препарат Альтернатива N. meningitidis Бензилпенициллин, Ампициллин, Цефтриаксон Цефотаксим, Фторхинолоны, Хлорамфеникол, H. influenzae Ампициллин Цефтриаксон Цефотаксим, Цефепим, Хлорамфеникол, Цефепим, Азтреонам, Фторхинолоны S. pneumoniae Бензилпенициллин, Ам. Цефотаксим, Хлорамфепициллин, Цефтриаксон, никол, Ванкомицин, Цефотаксим, Ванкоми. Меропенем цин, Рифампицин S. aureus Оксациллин, Ванкомицин Рифампицин, Котримоксазол Спирохеты Бензилпенициллин, Цефотаксим Цефтриаксон, Доксициклин
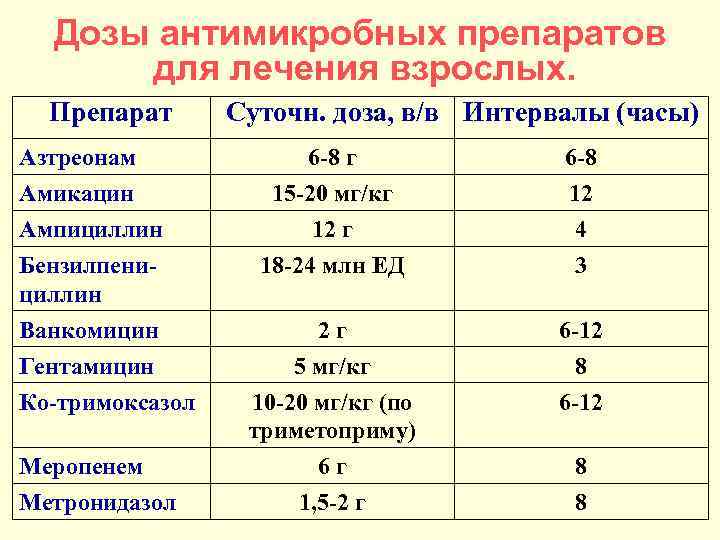 Дозы антимикробных препаратов для лечения взрослых. Препарат Суточн. доза, в/в Интервалы (часы) Азтреонам Амикацин Ампициллин 6 -8 г 15 -20 мг/кг 12 г 6 -8 12 4 Бензилпенициллин 18 -24 млн ЕД 3 2 г 5 мг/кг 10 -20 мг/кг (по триметоприму) 6 г 1, 5 -2 г 6 -12 8 6 -12 Ванкомицин Гентамицин Ко-тримоксазол Меропенем Метронидазол 8 8
Дозы антимикробных препаратов для лечения взрослых. Препарат Суточн. доза, в/в Интервалы (часы) Азтреонам Амикацин Ампициллин 6 -8 г 15 -20 мг/кг 12 г 6 -8 12 4 Бензилпенициллин 18 -24 млн ЕД 3 2 г 5 мг/кг 10 -20 мг/кг (по триметоприму) 6 г 1, 5 -2 г 6 -12 8 6 -12 Ванкомицин Гентамицин Ко-тримоксазол Меропенем Метронидазол 8 8
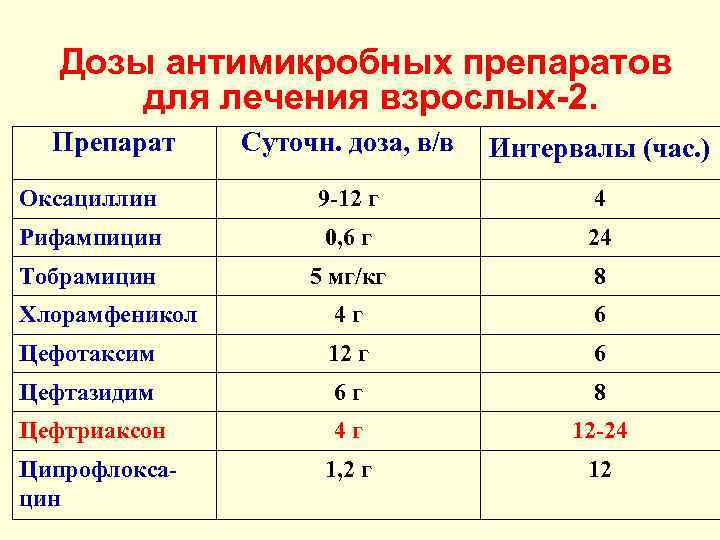 Дозы антимикробных препаратов для лечения взрослых-2. Препарат Суточн. доза, в/в Интервалы (час. ) Оксациллин 9 -12 г 4 Рифампицин 0, 6 г 24 Тобрамицин 5 мг/кг 8 Хлорамфеникол 4 г 6 Цефотаксим 12 г 6 Цефтазидим 6 г 8 Цефтриаксон 4 г 12 -24 Ципрофлоксацин 1, 2 г 12
Дозы антимикробных препаратов для лечения взрослых-2. Препарат Суточн. доза, в/в Интервалы (час. ) Оксациллин 9 -12 г 4 Рифампицин 0, 6 г 24 Тобрамицин 5 мг/кг 8 Хлорамфеникол 4 г 6 Цефотаксим 12 г 6 Цефтазидим 6 г 8 Цефтриаксон 4 г 12 -24 Ципрофлоксацин 1, 2 г 12
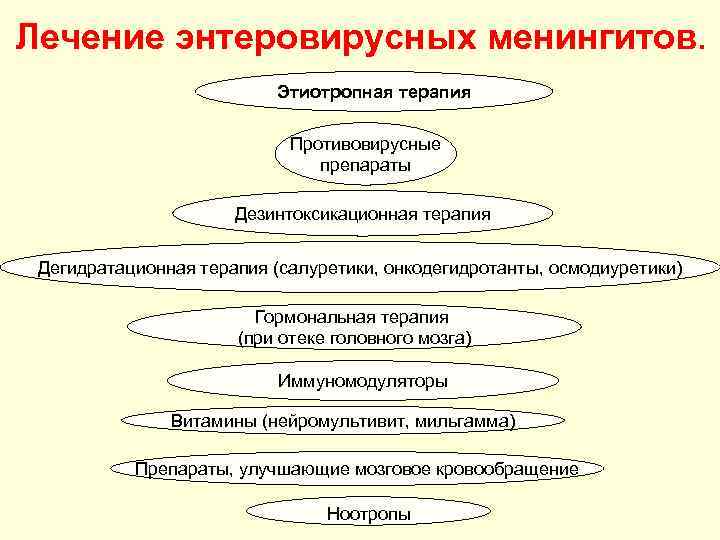 Лечение энтеровирусных менингитов. Этиотропная терапия Противовирусные препараты Дезинтоксикационная терапия Дегидратационная терапия (салуретики, онкодегидротанты, осмодиуретики) Гормональная терапия (при отеке головного мозга) Иммуномодуляторы Витамины (нейромультивит, мильгамма) Препараты, улучшающие мозговое кровообращение Ноотропы
Лечение энтеровирусных менингитов. Этиотропная терапия Противовирусные препараты Дезинтоксикационная терапия Дегидратационная терапия (салуретики, онкодегидротанты, осмодиуретики) Гормональная терапия (при отеке головного мозга) Иммуномодуляторы Витамины (нейромультивит, мильгамма) Препараты, улучшающие мозговое кровообращение Ноотропы
 Диспансеризация. Реконвалесценты генерализованных форм инфекции наблюдаются инфекционистом и невропатологом не менее З лет (в течение первого года – 1 раз в 3 месяца, в последующем году – 1 раз в 6 месяцев и 1 раз в конце 3 го года). В детские сады, школы, другие учебные заведения перенесшие менингококковую инфекцию допускаются после одного отрицательного бактериологического обследования, проведенного через 5 дней после выписки из стационара. Профилактика. В очаге МИ устанавливают медицинское наблюдение за контактными лицами в течение 10 дней с момента разобщения с больным. Посев из носоглотки на менингококк проводится не менее двух раз (с интервалом в 3 -7 дней). Детям первого года жизни показано введение донорского иммуноглобулина. Вакцинация проводится по эпидемическим показаниям.
Диспансеризация. Реконвалесценты генерализованных форм инфекции наблюдаются инфекционистом и невропатологом не менее З лет (в течение первого года – 1 раз в 3 месяца, в последующем году – 1 раз в 6 месяцев и 1 раз в конце 3 го года). В детские сады, школы, другие учебные заведения перенесшие менингококковую инфекцию допускаются после одного отрицательного бактериологического обследования, проведенного через 5 дней после выписки из стационара. Профилактика. В очаге МИ устанавливают медицинское наблюдение за контактными лицами в течение 10 дней с момента разобщения с больным. Посев из носоглотки на менингококк проводится не менее двух раз (с интервалом в 3 -7 дней). Детям первого года жизни показано введение донорского иммуноглобулина. Вакцинация проводится по эпидемическим показаниям.
 При отсутствии государственной программы вакцинации против основных возбудителей гнойных менингитов пациентам необходимо предоставлять полноценную информацию о существующих возможностях их профилактики.
При отсутствии государственной программы вакцинации против основных возбудителей гнойных менингитов пациентам необходимо предоставлять полноценную информацию о существующих возможностях их профилактики.