Гон и негон ИППП 4 дек2012 64сл.ppt
- Количество слайдов: 64
 ГОУ ВПО СОГМА МИНЗДРАВСОЦРАЗВИТИЯ Кафедра дерматовенерологии Лекция Гонорея и негонорейные урогенитальные ИППП Владикавказ, 2012
ГОУ ВПО СОГМА МИНЗДРАВСОЦРАЗВИТИЯ Кафедра дерматовенерологии Лекция Гонорея и негонорейные урогенитальные ИППП Владикавказ, 2012
 ГОНОРЕЯ (от греческого «гонос» - семя, «рея» - истечение; синонимы: бленнорея, триппер, перелой). - венерическое заболевание человека, возбудитель которого гонококк, передаётся преимущественно половым путём, вызывая воспаление, обычно ограничивающееся мочеполовыми органами; может поражаться прямая кишка, глаза, глотка, слизистая рта и миндалины. Ежегодно в мире регистрируется около 60 млн случаев этого заболевания. Патогенный спектр гонококковых поражений весьма широк – от асимптомной инфекции до гонококкового сепсиса и гнойного менингита.
ГОНОРЕЯ (от греческого «гонос» - семя, «рея» - истечение; синонимы: бленнорея, триппер, перелой). - венерическое заболевание человека, возбудитель которого гонококк, передаётся преимущественно половым путём, вызывая воспаление, обычно ограничивающееся мочеполовыми органами; может поражаться прямая кишка, глаза, глотка, слизистая рта и миндалины. Ежегодно в мире регистрируется около 60 млн случаев этого заболевания. Патогенный спектр гонококковых поражений весьма широк – от асимптомной инфекции до гонококкового сепсиса и гнойного менингита.
 • Поражаются в первую очередь половые органы, выстланные цилиндрическим и железистым эпителием (уретра, церви‑ кальный канал); • Слизистые оболочки, покрытые многослойным плоским эпителием (влагалище, вульва), в детском возрасте и в период менопаузы также восприимчивы к данной инфекции; Патологические изменения наблюдаются в прямой кишке, глотке, конъюнктиве глаз; • Кожа поражается редко.
• Поражаются в первую очередь половые органы, выстланные цилиндрическим и железистым эпителием (уретра, церви‑ кальный канал); • Слизистые оболочки, покрытые многослойным плоским эпителием (влагалище, вульва), в детском возрасте и в период менопаузы также восприимчивы к данной инфекции; Патологические изменения наблюдаются в прямой кишке, глотке, конъюнктиве глаз; • Кожа поражается редко.
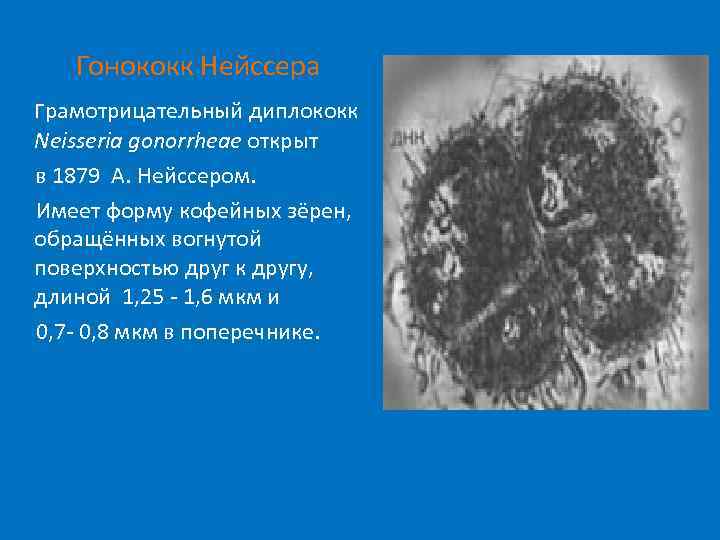 Гонококк Нейссера грамотрицательный диплококк Neisseria gonorrheae открыт в 1879 А. Нейссером. Имеет форму кофейных зёрен, обращённых вогнутой поверхностью друг к другу, длиной 1, 25 - 1, 6 мкм и 0, 7 - 0, 8 мкм в поперечнике.
Гонококк Нейссера грамотрицательный диплококк Neisseria gonorrheae открыт в 1879 А. Нейссером. Имеет форму кофейных зёрен, обращённых вогнутой поверхностью друг к другу, длиной 1, 25 - 1, 6 мкм и 0, 7 - 0, 8 мкм в поперечнике.
 Пути передачи инфекции • Половой (в т. ч. при аногенитальных и орогенитальных контактах) • Бытовой (общая постель, губки, полотенца и т. д. ) • При прохождении через родовые пути инфицированной гонореей матери
Пути передачи инфекции • Половой (в т. ч. при аногенитальных и орогенитальных контактах) • Бытовой (общая постель, губки, полотенца и т. д. ) • При прохождении через родовые пути инфицированной гонореей матери
 Классификация (МКБ Х) • Гонококковая инфекция нижних отделов мочеполового тракта без осложнений • Гонококковая инфекция нижних отделов мочеполового тракта с абсцедированием парауретральных и придаточных желёз • Гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов (эпидидимит, орхит, простатит, ВЗОМТ у женщин) • Гонококковая инфекция глаз • Гонококковый фарингит • Гонококковая инфекция аноректальной области • Гонококковая инфекция другой локализации
Классификация (МКБ Х) • Гонококковая инфекция нижних отделов мочеполового тракта без осложнений • Гонококковая инфекция нижних отделов мочеполового тракта с абсцедированием парауретральных и придаточных желёз • Гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов (эпидидимит, орхит, простатит, ВЗОМТ у женщин) • Гонококковая инфекция глаз • Гонококковый фарингит • Гонококковая инфекция аноректальной области • Гонококковая инфекция другой локализации
 Выделяют гонорею: Свежую (с давностью до 2 мес) острую подострую торпидную Хроническую (с давностью свыше 2 мес) Латентную (нет воспалительной реакции)
Выделяют гонорею: Свежую (с давностью до 2 мес) острую подострую торпидную Хроническую (с давностью свыше 2 мес) Латентную (нет воспалительной реакции)
 Инкубационный период • у мужчин – 3– 5 дней (варьирует от 12 ч до 3 мес) • у женщин - около 10 дней. При смешанной гонорее инкубационный период увеличивается. Гонококковая инфекция распространяется : - по протяжению (per continuitatem) по слизистой оболочке мочеполовых органов или - по лимфатическим сосудам в более отдалённые отделы мочеполового тракта: заднюю уретру, предстательную железу, семенные пузырьки, придатки яичек, фаллопиевы трубы, яичники и т. д.
Инкубационный период • у мужчин – 3– 5 дней (варьирует от 12 ч до 3 мес) • у женщин - около 10 дней. При смешанной гонорее инкубационный период увеличивается. Гонококковая инфекция распространяется : - по протяжению (per continuitatem) по слизистой оболочке мочеполовых органов или - по лимфатическим сосудам в более отдалённые отделы мочеполового тракта: заднюю уретру, предстательную железу, семенные пузырьки, придатки яичек, фаллопиевы трубы, яичники и т. д.
 ГОНОРЕЯ МУЖЧИН Протекает чаще в виде переднего или тотального уретрита (определяется 2 -х стаканной пробой Томпсона). § В первом случае моча будет мутной из-за гнойных включений только в первом стакане, т. К. последующая моча вымывает уретру и остальная порция остаётся не изменённой. § При тотальном уретрите гной из задней уретры попадает в мочевой пузырь, и в результате моча в обеих порциях будет мутной с гнойными хлопьями.
ГОНОРЕЯ МУЖЧИН Протекает чаще в виде переднего или тотального уретрита (определяется 2 -х стаканной пробой Томпсона). § В первом случае моча будет мутной из-за гнойных включений только в первом стакане, т. К. последующая моча вымывает уретру и остальная порция остаётся не изменённой. § При тотальном уретрите гной из задней уретры попадает в мочевой пузырь, и в результате моча в обеих порциях будет мутной с гнойными хлопьями.
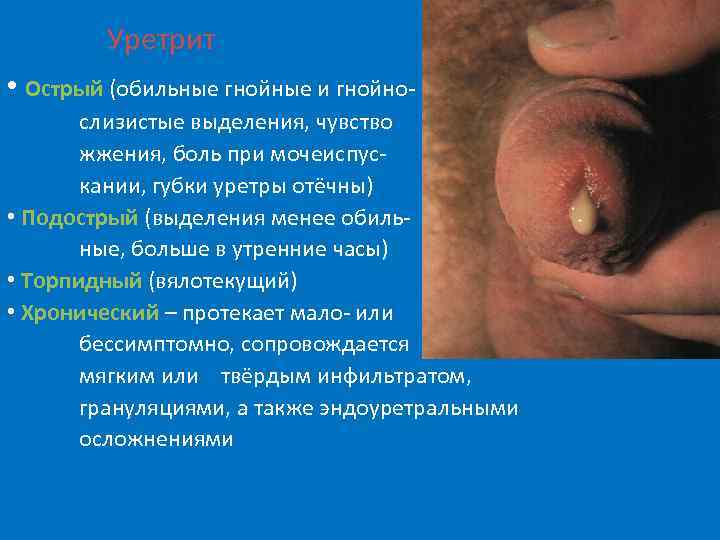 Уретрит • Острый (обильные гнойные и гнойнослизистые выделения, чувство жжения, боль при мочеиспускании, губки уретры отёчны) • Подострый (выделения менее обильные, больше в утренние часы) • Торпидный (вялотекущий) • Хронический – протекает мало- или бессимптомно, сопровождается мягким или твёрдым инфильтратом, грануляциями, а также эндоуретральными осложнениями
Уретрит • Острый (обильные гнойные и гнойнослизистые выделения, чувство жжения, боль при мочеиспускании, губки уретры отёчны) • Подострый (выделения менее обильные, больше в утренние часы) • Торпидный (вялотекущий) • Хронический – протекает мало- или бессимптомно, сопровождается мягким или твёрдым инфильтратом, грануляциями, а также эндоуретральными осложнениями
 Осложнения гонореи у мужчин: • литтреит ‑ воспаление желез Литтре уретры. Они могут быть закупорены и пальпироваться в виде плотных болезненных узелков; • морганит (воспаление лакун Морганьи) ‑ сходен с литтреитом, но более крупных размеров, линей‑ ной формы; • колликулит (воспаление семенного бугорка) проявляется болями с иррадиацией в верхнюю часть бёдер, низ живота, поясницу, penis, а также половыми расстройствами (болезненной, ранней или поздней эякуляцией); • куперит – воспаление бульбоуретральных желёз; проявляется болью в промежности;
Осложнения гонореи у мужчин: • литтреит ‑ воспаление желез Литтре уретры. Они могут быть закупорены и пальпироваться в виде плотных болезненных узелков; • морганит (воспаление лакун Морганьи) ‑ сходен с литтреитом, но более крупных размеров, линей‑ ной формы; • колликулит (воспаление семенного бугорка) проявляется болями с иррадиацией в верхнюю часть бёдер, низ живота, поясницу, penis, а также половыми расстройствами (болезненной, ранней или поздней эякуляцией); • куперит – воспаление бульбоуретральных желёз; проявляется болью в промежности;
 • Простатит острый ‑ проявляется учащением позывов на мочеиспускание, его затруднении, пульсирующими болями в промежности, общим недомоганием, гипертермией до 39°С; • Хронический простатит может явиться исходом острого или развиться первично. Протекает торпидно, проявляется периодическими болями, иррадиирующими в низ живота, промежность, penis, а также дизурическими и сексуальными расстройствами (слабая эрекция, преждевременная эякуляция, утрата оргазма), нарушениями со стороны НС и психики, исчезающими после излечения простатита.
• Простатит острый ‑ проявляется учащением позывов на мочеиспускание, его затруднении, пульсирующими болями в промежности, общим недомоганием, гипертермией до 39°С; • Хронический простатит может явиться исходом острого или развиться первично. Протекает торпидно, проявляется периодическими болями, иррадиирующими в низ живота, промежность, penis, а также дизурическими и сексуальными расстройствами (слабая эрекция, преждевременная эякуляция, утрата оргазма), нарушениями со стороны НС и психики, исчезающими после излечения простатита.
 Примерно у 2/3 больных хронический простатит протекает бессимптомно. Различают: катаральный простатит. Поражаются выводные протоки долек железы; пальпаторно – объём не увеличен, имеется боль; паренхиматозный - вся железа или одна из ее долей увеличена, уплотнена, резко болезненна; фолликулярный - определяются болезненные узлы размером с горошину и более.
Примерно у 2/3 больных хронический простатит протекает бессимптомно. Различают: катаральный простатит. Поражаются выводные протоки долек железы; пальпаторно – объём не увеличен, имеется боль; паренхиматозный - вся железа или одна из ее долей увеличена, уплотнена, резко болезненна; фолликулярный - определяются болезненные узлы размером с горошину и более.
 • Везикулит – воспаление семенных пузырьков; острая форма встречается редко, проявляется высокой температурой тела, гематурией; чаше диагностируется хронический везикулит, который нередко протекает бессимптомно; • Эпидидимит – воспаление придатка яичка, начинается с резких болей в области яичка, повышения температуры тела до 39– 40°С, гиперемии и отёка соответствующей стороны мошонки. Острота стихает через 2– 5 дней и в области хвоста или тела придатка определяется плотный, слегка бугристый инфильтрат, замещающийся рубцом, который вызывает обтурационную аспермию и бесплодие.
• Везикулит – воспаление семенных пузырьков; острая форма встречается редко, проявляется высокой температурой тела, гематурией; чаше диагностируется хронический везикулит, который нередко протекает бессимптомно; • Эпидидимит – воспаление придатка яичка, начинается с резких болей в области яичка, повышения температуры тела до 39– 40°С, гиперемии и отёка соответствующей стороны мошонки. Острота стихает через 2– 5 дней и в области хвоста или тела придатка определяется плотный, слегка бугристый инфильтрат, замещающийся рубцом, который вызывает обтурационную аспермию и бесплодие.
 Гонорея у женщин Характеризуется многоочаговостью и в подавляющем большинстве случаев бессимптомностью, пока не разовьются осложнения – воспалительные заболевания органов малого таза (ВЗОМТ). Именно поэтому только 10– 20% женщин обращаются к врачу самостоятельно, остальные привлекаются к лечению после обнаружения гонореи у полового партнёра. Выявляют при профосмотрах или при обращении в связи с развитием осложнений.
Гонорея у женщин Характеризуется многоочаговостью и в подавляющем большинстве случаев бессимптомностью, пока не разовьются осложнения – воспалительные заболевания органов малого таза (ВЗОМТ). Именно поэтому только 10– 20% женщин обращаются к врачу самостоятельно, остальные привлекаются к лечению после обнаружения гонореи у полового партнёра. Выявляют при профосмотрах или при обращении в связи с развитием осложнений.
 У женщин выделяют гонорею нижнего отдела: • уретрит ‑ у 90% женщин. При остром уретрите больные жалуются на болезненность и жжение при мочеиспускании, учащение мочеиспускания (уретроцистит); губки уретры гиперемированы, отёчны, после массажа уретры из нее выделяется капля гноя. При свежем торпидном и хроническом гонорейном уретритах субъективные ощущения, как правило, отсутствуют; признаков воспаления губок уретры нет. Могут появляться скудные слизисто ‑ гнойные выделения из наружного отверстия уретры;
У женщин выделяют гонорею нижнего отдела: • уретрит ‑ у 90% женщин. При остром уретрите больные жалуются на болезненность и жжение при мочеиспускании, учащение мочеиспускания (уретроцистит); губки уретры гиперемированы, отёчны, после массажа уретры из нее выделяется капля гноя. При свежем торпидном и хроническом гонорейном уретритах субъективные ощущения, как правило, отсутствуют; признаков воспаления губок уретры нет. Могут появляться скудные слизисто ‑ гнойные выделения из наружного отверстия уретры;
 • Вагинит – воспаление стенок влагалища. Развивается у беременных, у женщин во время менопаузы и у девочек (вульвовагинит). В острой стадии беспокоят обильные выделе‑ния, зуд, жжение, покровы влагалища отечны, гиперемированы. При торпидном и хроническом процессах проявления слабые или отсутствуют. • Эндоцервицит – встречается наиболее часто. При остром процессе жалобы на бели; шейка отечна, гиперемирована, из цервикального канала ‑ гнойные выделения, вокруг зева ярко‑красная эрозия. При хроническом процессе шейка матки уплощена, вокруг нее формируется эрозия, выделения менее обильные;
• Вагинит – воспаление стенок влагалища. Развивается у беременных, у женщин во время менопаузы и у девочек (вульвовагинит). В острой стадии беспокоят обильные выделе‑ния, зуд, жжение, покровы влагалища отечны, гиперемированы. При торпидном и хроническом процессах проявления слабые или отсутствуют. • Эндоцервицит – встречается наиболее часто. При остром процессе жалобы на бели; шейка отечна, гиперемирована, из цервикального канала ‑ гнойные выделения, вокруг зева ярко‑красная эрозия. При хроническом процессе шейка матки уплощена, вокруг нее формируется эрозия, выделения менее обильные;
 • Бартолинит – воспаление больших желёз пред‑ дверия, чаще бывает двусторонним; воспаление может ограничиваться только выводным протоком, захватывать просвет железы или распространяться за её пределы. При остром процессе проток железы пальпируется в виде болезненного тяжа или продолговатой припухлости. При надавливании из него может выделяться гной. В случае нарушения оттока развивается ретенционная киста или ложный абсцесс.
• Бартолинит – воспаление больших желёз пред‑ дверия, чаще бывает двусторонним; воспаление может ограничиваться только выводным протоком, захватывать просвет железы или распространяться за её пределы. При остром процессе проток железы пальпируется в виде болезненного тяжа или продолговатой припухлости. При надавливании из него может выделяться гной. В случае нарушения оттока развивается ретенционная киста или ложный абсцесс.
 Восходящая гонорея: • эндометрит – воспаление слизистой матки. В острых случаях : схваткообразные боли внизу живота, повышение температуры тела до 39°С, нарушения менструального цикла, маточные кровотечения, обильные слизисто ‑ гнойные выделения. При пальпации матка увеличена, болезненна. При хроническом процессе нарушается менструальный цикл, выделения из шеечного канала скудные, чаще жидкие или слизисто‑ гнойные.
Восходящая гонорея: • эндометрит – воспаление слизистой матки. В острых случаях : схваткообразные боли внизу живота, повышение температуры тела до 39°С, нарушения менструального цикла, маточные кровотечения, обильные слизисто ‑ гнойные выделения. При пальпации матка увеличена, болезненна. При хроническом процессе нарушается менструальный цикл, выделения из шеечного канала скудные, чаще жидкие или слизисто‑ гнойные.
 Сальпингит – воспаление маточных труб. Острый процесс сопровождается: усилением болей при движении, дефекации, мочеиспускании; температурой до 38– 39°С, тошнотой; учащением мочеиспускания, задержкой стула; слизисто‑гнойными выделениями; нарушением менструального цикла. Хронический процесс характеризуется: болезненностью в подвздошной области; слизистыми выделениями; нарушением менструального цикла.
Сальпингит – воспаление маточных труб. Острый процесс сопровождается: усилением болей при движении, дефекации, мочеиспускании; температурой до 38– 39°С, тошнотой; учащением мочеиспускания, задержкой стула; слизисто‑гнойными выделениями; нарушением менструального цикла. Хронический процесс характеризуется: болезненностью в подвздошной области; слизистыми выделениями; нарушением менструального цикла.
 Гонококковое поражение глаз – гоноофтальмия, гонобленнорея • Наблюдается у новорожденных (заражение происходит при прохождении через родовые пути больной матери); • Реже встречается у неопрятных лиц вследствие загрязнения глаз отделяемым из гениталий. • Инкубационный период 2 -5 дней. • Отёк и гиперемия обоих век, светобоязнь, обильное гнойное отделяемое из глаз • Может переходить на роговицу, вызывая отёк, помутнение и прободение
Гонококковое поражение глаз – гоноофтальмия, гонобленнорея • Наблюдается у новорожденных (заражение происходит при прохождении через родовые пути больной матери); • Реже встречается у неопрятных лиц вследствие загрязнения глаз отделяемым из гениталий. • Инкубационный период 2 -5 дней. • Отёк и гиперемия обоих век, светобоязнь, обильное гнойное отделяемое из глаз • Может переходить на роговицу, вызывая отёк, помутнение и прободение
 Орофарингеальная гонорея: • Возникает вследствие орогенитальных контактов. • У 70 -80% больных протекает асимптомно. • Некоторые больные отмечают боль в горле, осиплость голоса, неприятные ощущения при глотании. • Отмечается гипертрофия миндалин и увеличение лимфатических узлов.
Орофарингеальная гонорея: • Возникает вследствие орогенитальных контактов. • У 70 -80% больных протекает асимптомно. • Некоторые больные отмечают боль в горле, осиплость голоса, неприятные ощущения при глотании. • Отмечается гипертрофия миндалин и увеличение лимфатических узлов.
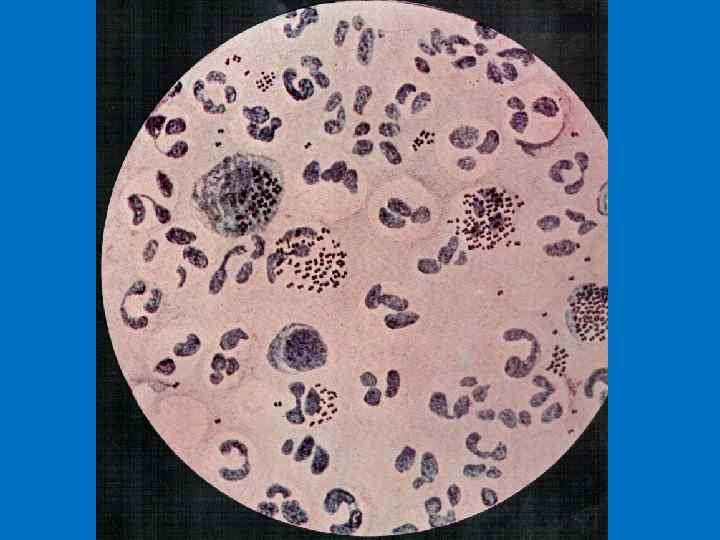
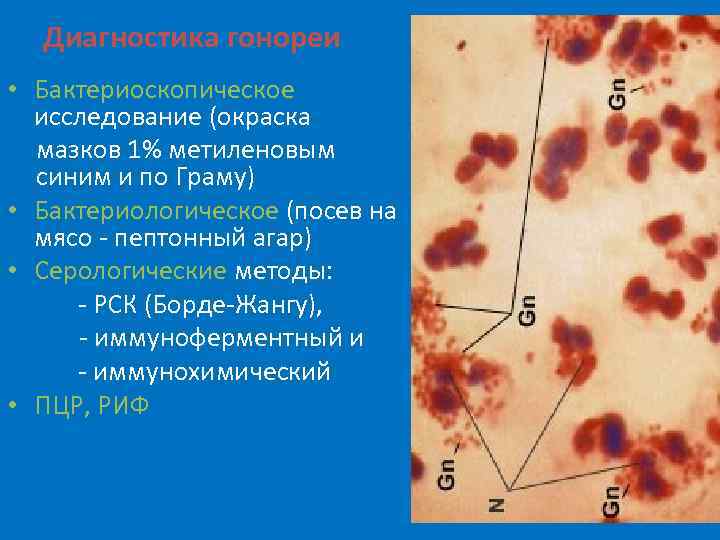 Диагностика гонореи • Бактериоскопическое исследование (окраска мазков 1% метиленовым синим и по Граму) • Бактериологическое (посев на мясо - пептонный агар) • Серологические методы: - РСК (Борде-Жангу), - иммуноферментный и - иммунохимический • ПЦР, РИФ
Диагностика гонореи • Бактериоскопическое исследование (окраска мазков 1% метиленовым синим и по Граму) • Бактериологическое (посев на мясо - пептонный агар) • Серологические методы: - РСК (Борде-Жангу), - иммуноферментный и - иммунохимический • ПЦР, РИФ
 Методы провокации • Алиментарная (острая, солёная пища). • Химическая (мужчинам ‑ инстилляция в уретру 0, 5% р‑ра нитрата серебра; у женщин ‑ мазывание уретры и шейки матки р‑ром Люголя на глицерине или 1– 2% р‑ром нитрата серебра). • Физическая (УВЧ, индуктотермия). • Биологическая (в/м введение гоновакцины в дозе 500 млн микробных тел или 25 мкг пирогенала). • Физиологическая (менструальная фаза). • Механическая (введение металлического бужа).
Методы провокации • Алиментарная (острая, солёная пища). • Химическая (мужчинам ‑ инстилляция в уретру 0, 5% р‑ра нитрата серебра; у женщин ‑ мазывание уретры и шейки матки р‑ром Люголя на глицерине или 1– 2% р‑ром нитрата серебра). • Физическая (УВЧ, индуктотермия). • Биологическая (в/м введение гоновакцины в дозе 500 млн микробных тел или 25 мкг пирогенала). • Физиологическая (менструальная фаза). • Механическая (введение металлического бужа).
 Лечение гонококковой инфекции (2012 г) нижних отделов мочеполового тракта, фарингита и аноректальной области (включая беременных): - цефтриаксон 250 мг однократно в/м, - цефиксим 400 мг однократно внутрь
Лечение гонококковой инфекции (2012 г) нижних отделов мочеполового тракта, фарингита и аноректальной области (включая беременных): - цефтриаксон 250 мг однократно в/м, - цефиксим 400 мг однократно внутрь
 Лечение гонококковой инфекции нижних отделов мочеполового тракта с абсцедированием парауретральных и придаточных желез, пельвиоперитонита: • цефтриаксон 1, 0 г в/м или в/в каждые 24 часа 14 дней или • цефотаксим 1, 0 в/в каждые 8 часов 14 дней. Через 24– 48 часов после начала парентеральной антибактериальной терапии, при условии исчезновения клинических симптомов заболевания, возможно продолжение терапии по схеме: • цефиксим 400 мг внутрь 2 раза в сутки с общей продолжительностью терапии – 14 дней.
Лечение гонококковой инфекции нижних отделов мочеполового тракта с абсцедированием парауретральных и придаточных желез, пельвиоперитонита: • цефтриаксон 1, 0 г в/м или в/в каждые 24 часа 14 дней или • цефотаксим 1, 0 в/в каждые 8 часов 14 дней. Через 24– 48 часов после начала парентеральной антибактериальной терапии, при условии исчезновения клинических симптомов заболевания, возможно продолжение терапии по схеме: • цефиксим 400 мг внутрь 2 раза в сутки с общей продолжительностью терапии – 14 дней.
 Особые ситуации Лечение беременных: • цефтриаксон 250 мг однократно в/м или • цефиксим 400 мг однократно. Лечение детей (при массе тела менее 45 кг): • цефтриаксон 125 мг однократно в/м Лечение офтальмии новорожденных: • цефтриаксон – 25– 50 мг/кг массы тела (не более 125 мг) 1 раз в сутки в/м или в/м в течение 2– 3 дней
Особые ситуации Лечение беременных: • цефтриаксон 250 мг однократно в/м или • цефиксим 400 мг однократно. Лечение детей (при массе тела менее 45 кг): • цефтриаксон 125 мг однократно в/м Лечение офтальмии новорожденных: • цефтриаксон – 25– 50 мг/кг массы тела (не более 125 мг) 1 раз в сутки в/м или в/м в течение 2– 3 дней
 Установление излеченности гонореи • проводится через 14 дней после лечения на основании культурального метода исследования, при отрицатель‑ ных результатах обследования пациенты дальнейшему обследованию не подлежат (2012 г). • Излеченность у детей дошкольного возраста и посещаю‑ щих детские дошкольные учреждения, осуществляют в стационаре, где в течение 1 мес. им проводят 3 контроля излеченности с провокациями.
Установление излеченности гонореи • проводится через 14 дней после лечения на основании культурального метода исследования, при отрицатель‑ ных результатах обследования пациенты дальнейшему обследованию не подлежат (2012 г). • Излеченность у детей дошкольного возраста и посещаю‑ щих детские дошкольные учреждения, осуществляют в стационаре, где в течение 1 мес. им проводят 3 контроля излеченности с провокациями.
 ПРОФИЛАКТИКА ГОНОРЕИ • Своевременное выявление и лечение половых контактов, источников заражения, членов семей, проведение контроля излеченности и т. д. • Качественное проведение профосмотров. • Профилактика гоноофтальмии новорожденных (закапывание 30% р‑ра сульфацила натрия, девочкам ‑ обрабатывают и половые органы). • Использование средств индивидуальной профилактики (презервативы, мирамистин, 0, 05% р‑р хлоргексидина, инфасепт и т. д. ). • Просветительская работа среди групп риска. • Исключение случайных половых контактов.
ПРОФИЛАКТИКА ГОНОРЕИ • Своевременное выявление и лечение половых контактов, источников заражения, членов семей, проведение контроля излеченности и т. д. • Качественное проведение профосмотров. • Профилактика гоноофтальмии новорожденных (закапывание 30% р‑ра сульфацила натрия, девочкам ‑ обрабатывают и половые органы). • Использование средств индивидуальной профилактики (презервативы, мирамистин, 0, 05% р‑р хлоргексидина, инфасепт и т. д. ). • Просветительская работа среди групп риска. • Исключение случайных половых контактов.
 Урогенитальный трихомониаз – инфекция, передаваемая половым путем, возбудителем которой является простейший одноклеточный паразит – Trichomonas vaginalis. • Одна из наиболее распространенных ИППП • По данным ВОЗ ежегодно заболевает более 180 млн человек, • из них 120 млн – женщины. ПУТИ ЗАРАЖЕНИЯ • ПОЛОВОЙ • БЫТОВОЙ (через предметы туалета, индивидуальное белье) • ПРИ ПРОХОЖДЕНИИ ЧЕРЕЗ РОДОВЫЕ ПУТИ БОЛЬНОЙ МАТЕРИ
Урогенитальный трихомониаз – инфекция, передаваемая половым путем, возбудителем которой является простейший одноклеточный паразит – Trichomonas vaginalis. • Одна из наиболее распространенных ИППП • По данным ВОЗ ежегодно заболевает более 180 млн человек, • из них 120 млн – женщины. ПУТИ ЗАРАЖЕНИЯ • ПОЛОВОЙ • БЫТОВОЙ (через предметы туалета, индивидуальное белье) • ПРИ ПРОХОЖДЕНИИ ЧЕРЕЗ РОДОВЫЕ ПУТИ БОЛЬНОЙ МАТЕРИ
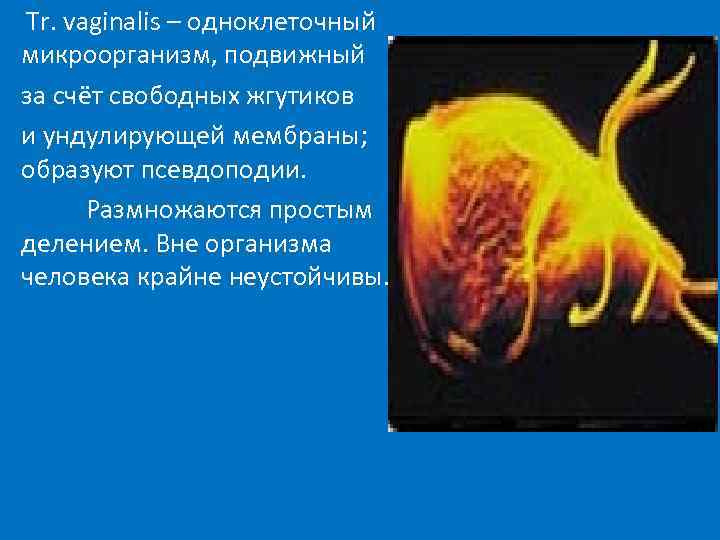 Tr. vaginalis – одноклеточный микроорганизм, подвижный за счёт свободных жгутиков и ундулирующей мембраны; образуют псевдоподии. Размножаются простым делением. Вне организма человека крайне неустойчивы.
Tr. vaginalis – одноклеточный микроорганизм, подвижный за счёт свободных жгутиков и ундулирующей мембраны; образуют псевдоподии. Размножаются простым делением. Вне организма человека крайне неустойчивы.
 Трихомониаз – многоочаговое заболевание при котором поражаются: • мочеполовые органы • миндалины • конъюнктива глаз • прямая кишка • может обнаруживаться в лёгких у новорожденных. Нередко имеет место асимптомная инфекция. Инкубационный период варьирует от 3 дней до 1 мес (в среднем составляет 10– 12 дней). Классификация: ‑ урогенитальный трихомоноз, ‑ трихомоноз других локализаций
Трихомониаз – многоочаговое заболевание при котором поражаются: • мочеполовые органы • миндалины • конъюнктива глаз • прямая кишка • может обнаруживаться в лёгких у новорожденных. Нередко имеет место асимптомная инфекция. Инкубационный период варьирует от 3 дней до 1 мес (в среднем составляет 10– 12 дней). Классификация: ‑ урогенитальный трихомоноз, ‑ трихомоноз других локализаций
 Трихомониаз женщин • Вагинальные выделения зелёно‑ жёлтого цвета, пенистые, неприятного запаха • Зуд/жжение в области половых органов • Диспареуния (болезненность во время полового акта) • Дизурия • Дискомфорт или боль в нижней части живота • Эрозивно‑язвенные поражения слизистой оболочки наруж‑ ных половых органов и/или кожи внутренней поверхности бедер
Трихомониаз женщин • Вагинальные выделения зелёно‑ жёлтого цвета, пенистые, неприятного запаха • Зуд/жжение в области половых органов • Диспареуния (болезненность во время полового акта) • Дизурия • Дискомфорт или боль в нижней части живота • Эрозивно‑язвенные поражения слизистой оболочки наруж‑ ных половых органов и/или кожи внутренней поверхности бедер
 основные осложнения трихомонадной инфекции у женщин • развитие воспалительных заболеваний органов малого таза (сальпингоофорита, эндометрита), пельвиоперитонита, цистита и пиелонефрита. • может неблагоприятно влиять на беременность и её исход.
основные осложнения трихомонадной инфекции у женщин • развитие воспалительных заболеваний органов малого таза (сальпингоофорита, эндометрита), пельвиоперитонита, цистита и пиелонефрита. • может неблагоприятно влиять на беременность и её исход.
 Трихомониаз мужчин • • Слизистые выделения из уретры Зуд / жжение в области уретры Боли в промежности с иррадиацией в прямую кишку Гематоспермия (редко) Диспареуния (болезненный половой акт) Дизурия Эрозивно-язвенные поражения кожи головки полового члена. Осложнения инфекции у мужчин: развитие трихомонадного простатита и везикулита.
Трихомониаз мужчин • • Слизистые выделения из уретры Зуд / жжение в области уретры Боли в промежности с иррадиацией в прямую кишку Гематоспермия (редко) Диспареуния (болезненный половой акт) Дизурия Эрозивно-язвенные поражения кожи головки полового члена. Осложнения инфекции у мужчин: развитие трихомонадного простатита и везикулита.
 Дети • Выделения из половых путей серо-желтого цвета, зелёножёлтые, нередко – пенистые с неприятным запахом. • Зуд/жжение в области наружных половых органов; зуд, жжение, болезненность при мочеиспускании. • Дискомфорт и/или боль в нижней части живота. • Гиперемия и отечность слизистой оболочки наружного отверстия уретры, вульвы, влагалища. • Эрозивно-язвенные поражения слизистой оболочки наружных половых органов и/или кожи внутренней поверхности бедер.
Дети • Выделения из половых путей серо-желтого цвета, зелёножёлтые, нередко – пенистые с неприятным запахом. • Зуд/жжение в области наружных половых органов; зуд, жжение, болезненность при мочеиспускании. • Дискомфорт и/или боль в нижней части живота. • Гиперемия и отечность слизистой оболочки наружного отверстия уретры, вульвы, влагалища. • Эрозивно-язвенные поражения слизистой оболочки наружных половых органов и/или кожи внутренней поверхности бедер.
 Диагностика • Микроскопическое исследование нативного препарата при выраженной клинике • Микроскопическое исследование препарата, окрашенного 1% р-ром метиленового синего и по Граму • Культуральное исследование (является «золотым стандартом» ) • ПЦР
Диагностика • Микроскопическое исследование нативного препарата при выраженной клинике • Микроскопическое исследование препарата, окрашенного 1% р-ром метиленового синего и по Граму • Культуральное исследование (является «золотым стандартом» ) • ПЦР
 ЛЕЧЕНИЕ ТРИХОМОНИАЗА (2012 г): Рекомендованные схемы лечения, внутрь: • метронидазол 500 мг 2 раза в сутки 7 дней или • орнидазол 500 мг 2 раза в сутки 5 дней, или • тинидазол 500 мг 2 раза в сутки 5 дней. Альтернативные схемы внутрь, однократно: • Метронидазол 2, 0 г • Орнидазол 1, 5 г • Тинидазол 2, 0 г
ЛЕЧЕНИЕ ТРИХОМОНИАЗА (2012 г): Рекомендованные схемы лечения, внутрь: • метронидазол 500 мг 2 раза в сутки 7 дней или • орнидазол 500 мг 2 раза в сутки 5 дней, или • тинидазол 500 мг 2 раза в сутки 5 дней. Альтернативные схемы внутрь, однократно: • Метронидазол 2, 0 г • Орнидазол 1, 5 г • Тинидазол 2, 0 г
 Лечение осложнённого, рецидивирующего трихомониаза и трихомониаза других локализаций: • метронидазол 500 мг внутрь 3 раза в сутки 7 дней или 2, 0 г внутрь 1 раз в сутки в течение 5 дней, или • орнидазол 500 мг внутрь 2 раза в сутки 10 дней, или • тинидазол 2, 0 г внутрь 1 раз в сутки 3 дня. При лечении осложненных форм урогенитального трихомониаза возможно одновременное применение местно действующих протистоцидных препаратов: • метронидазол вагин. Таб. 500 мг 1 раз в сутки 6 дней или • метронидазол гель 0, 75% 5 г интравагинально 1 раз в сутки 5 дней.
Лечение осложнённого, рецидивирующего трихомониаза и трихомониаза других локализаций: • метронидазол 500 мг внутрь 3 раза в сутки 7 дней или 2, 0 г внутрь 1 раз в сутки в течение 5 дней, или • орнидазол 500 мг внутрь 2 раза в сутки 10 дней, или • тинидазол 2, 0 г внутрь 1 раз в сутки 3 дня. При лечении осложненных форм урогенитального трихомониаза возможно одновременное применение местно действующих протистоцидных препаратов: • метронидазол вагин. Таб. 500 мг 1 раз в сутки 6 дней или • метронидазол гель 0, 75% 5 г интравагинально 1 раз в сутки 5 дней.
 Особые ситуации Лечение беременных осуществляется на любом сроке для предотвращения преждевременного разрыва плодных оболочек, преждевременных родов и низкой массы плода: ■ метронидазол 2, 0 г однократно. Лечение детей: ■ метронидазол 10 мг/кг массы тела внутрь 3 раза в сутки 5 дней или ■ орнидазол 25 мг/кг массы тела 1 раз в сутки 5 дней.
Особые ситуации Лечение беременных осуществляется на любом сроке для предотвращения преждевременного разрыва плодных оболочек, преждевременных родов и низкой массы плода: ■ метронидазол 2, 0 г однократно. Лечение детей: ■ метронидазол 10 мг/кг массы тела внутрь 3 раза в сутки 5 дней или ■ орнидазол 25 мг/кг массы тела 1 раз в сутки 5 дней.
 КОНТРОЛЬ ИЗЛЕЧЕННОСТИ • Установление излеченности трихомонадной инфекции на основании микроскопического, культурального метода исследования проводится через 14 дней после окончания лечения; на основании ПЦР – не ранее, чем через месяц после окончания лечения. • При отрицательных результатах обследования пациенты дальнейшему наблюдению не подлежат. МЕРЫ ПРОФИЛАКТИКИ как при гонорее!
КОНТРОЛЬ ИЗЛЕЧЕННОСТИ • Установление излеченности трихомонадной инфекции на основании микроскопического, культурального метода исследования проводится через 14 дней после окончания лечения; на основании ПЦР – не ранее, чем через месяц после окончания лечения. • При отрицательных результатах обследования пациенты дальнейшему наблюдению не подлежат. МЕРЫ ПРОФИЛАКТИКИ как при гонорее!
 УРОГЕНИТАЛЬНЫЙ ХЛАМИДИОЗ • • Вызывается Chlamydia trachomatis, серотипы Д - К Наиболе высока заболеваесмость у лиц моложе 25 лет Встречается в 2– 4 раза чаще, чем гонорея У мужчин является причиной уретрита, простатита, эпидидимита, бесплодия У женщин вызывает хронические ВЗОМТ, трубное бесплодие, внематочную беременность. Поражает прямую кишку, заднюю стенку глотки Ведет к невынашиванию беременности, внутриутробному инфицированию, гибели плода Приводит к возникновению конъюнктивита и пневмонии у новорожденных.
УРОГЕНИТАЛЬНЫЙ ХЛАМИДИОЗ • • Вызывается Chlamydia trachomatis, серотипы Д - К Наиболе высока заболеваесмость у лиц моложе 25 лет Встречается в 2– 4 раза чаще, чем гонорея У мужчин является причиной уретрита, простатита, эпидидимита, бесплодия У женщин вызывает хронические ВЗОМТ, трубное бесплодие, внематочную беременность. Поражает прямую кишку, заднюю стенку глотки Ведет к невынашиванию беременности, внутриутробному инфицированию, гибели плода Приводит к возникновению конъюнктивита и пневмонии у новорожденных.
 ПУТИ ПЕРЕДАЧИ У мужчин и женщин: ■ половой контакт (при любых формах половых контактов с больным хламидиозом). У детей: ■ антенатальный; ■ прохождение через родовые пути больной матери; ■ половой контакт.
ПУТИ ПЕРЕДАЧИ У мужчин и женщин: ■ половой контакт (при любых формах половых контактов с больным хламидиозом). У детей: ■ антенатальный; ■ прохождение через родовые пути больной матери; ■ половой контакт.
 Различают 2 основные разные по морфологии и биологическим свойствам формы существования хламидий. Элементарные тельца (ЭТ), зрелые инфекционные малые формы, адаптированы к внеклеточному выживанию, способствуют заражению. Ретикулярные тельца (РТ) - форма внутриклеточного существования паразита, обеспечивающая его Репродукцию. Заражение человека происходит после попадания ЭТ на слизистые. ЭТ после их фагоцитирования цилиндрическим эпителием превращаются через промежуточные формы в РТ, которые, в свою очередь, после процесса реорганизации (около 72 час) производят бинарным делением новое поколение ЭТ с последующим заражением других эпителиа‑ льных клеток.
Различают 2 основные разные по морфологии и биологическим свойствам формы существования хламидий. Элементарные тельца (ЭТ), зрелые инфекционные малые формы, адаптированы к внеклеточному выживанию, способствуют заражению. Ретикулярные тельца (РТ) - форма внутриклеточного существования паразита, обеспечивающая его Репродукцию. Заражение человека происходит после попадания ЭТ на слизистые. ЭТ после их фагоцитирования цилиндрическим эпителием превращаются через промежуточные формы в РТ, которые, в свою очередь, после процесса реорганизации (около 72 час) производят бинарным делением новое поколение ЭТ с последующим заражением других эпителиа‑ льных клеток.
 Персистенция хламидий Персистенция – переживание неблагоприятных условий для репродуктивной жизни Под действием неадекватного лечения и некоторых других причин цикл развития хламидий останавливается на стадии неразмножающихся ЭТ. Хламидия продуцирует белок теплового шока (АГ), инициирующий аутоиммунные реакции
Персистенция хламидий Персистенция – переживание неблагоприятных условий для репродуктивной жизни Под действием неадекватного лечения и некоторых других причин цикл развития хламидий останавливается на стадии неразмножающихся ЭТ. Хламидия продуцирует белок теплового шока (АГ), инициирующий аутоиммунные реакции
 Классификация хламидийной инфекции (МКБ-Х) - Хламидийные инфекции нижних отделов мочеполового тракта: цервицит, цистит, уретрит, вульвовагинит. - Хламидийные инфекции органов малого таза и других мочеполовых органов: эпидидимит, ВЗОМТ у женщин, орхит. - Хламидийная инфекция аноректальной области. - Хламидийный фарингит. - Хламидийные инфекции, передающиеся половым путем, другой локализации. - Хламидийный конъюнктивит.
Классификация хламидийной инфекции (МКБ-Х) - Хламидийные инфекции нижних отделов мочеполового тракта: цервицит, цистит, уретрит, вульвовагинит. - Хламидийные инфекции органов малого таза и других мочеполовых органов: эпидидимит, ВЗОМТ у женщин, орхит. - Хламидийная инфекция аноректальной области. - Хламидийный фарингит. - Хламидийные инфекции, передающиеся половым путем, другой локализации. - Хламидийный конъюнктивит.
 КЛИНИКА ХЛАМИДИОЗА • Различают острую, подострую, торпидную формы. • Чаще наблюдается вялотекущая форма. • У мужчин – уретрит, сопровождаемый скудными слизистыми выделениями. • У женщин патологический процесс характеризуется многоочаговостью. • Осложнения как у мужчин, так и у женщин, аналогичны таковым при гонорее.
КЛИНИКА ХЛАМИДИОЗА • Различают острую, подострую, торпидную формы. • Чаще наблюдается вялотекущая форма. • У мужчин – уретрит, сопровождаемый скудными слизистыми выделениями. • У женщин патологический процесс характеризуется многоочаговостью. • Осложнения как у мужчин, так и у женщин, аналогичны таковым при гонорее.
 Диагностика урогенитального хламидиоза • • • Прямая иммунофлюоресценция (ПИФ). Иммуноферментный анализ (ИФА). Посев на клеточные культуры (Мс‑Соу). Полимеразная цепная реакция (ПЦР). Реакция непрямой гемагглютинации (РНПГА). Наиболее достоверные результаты дает культуральный метод, однако «золотым стандартом» может считаться сочетание культурального и генного методов.
Диагностика урогенитального хламидиоза • • • Прямая иммунофлюоресценция (ПИФ). Иммуноферментный анализ (ИФА). Посев на клеточные культуры (Мс‑Соу). Полимеразная цепная реакция (ПЦР). Реакция непрямой гемагглютинации (РНПГА). Наиболее достоверные результаты дает культуральный метод, однако «золотым стандартом» может считаться сочетание культурального и генного методов.
 ЛЕЧЕНИЕ ХЛАМИДИОЗА Препараты выбора: -Доксициклин: по 100 мг 2 раза в сутки в течение 7 дней, -Джозамицин 500 мг внутрь 3 раза в сутки 7 дней или -Азитромицин: 1, 0 г внутрь однократно Альтернативные методы: -Левофлоксацин 500 мг внутрь 1 раз/ сут 7 дней или -Офлоксацин 400 мг 2 раза/ сут 7 дней Лечение беременных -Джозамицин 500 мг внутрь 3 раза в сутки 7 дней Лечение детей (с массой тела менее 45 кг): -Джозамицин 50 мг/кг массы тела /сут, разделённые на 3 приёма, 7 дней
ЛЕЧЕНИЕ ХЛАМИДИОЗА Препараты выбора: -Доксициклин: по 100 мг 2 раза в сутки в течение 7 дней, -Джозамицин 500 мг внутрь 3 раза в сутки 7 дней или -Азитромицин: 1, 0 г внутрь однократно Альтернативные методы: -Левофлоксацин 500 мг внутрь 1 раз/ сут 7 дней или -Офлоксацин 400 мг 2 раза/ сут 7 дней Лечение беременных -Джозамицин 500 мг внутрь 3 раза в сутки 7 дней Лечение детей (с массой тела менее 45 кг): -Джозамицин 50 мг/кг массы тела /сут, разделённые на 3 приёма, 7 дней
 СИНДРОМ РЕЙТЕРА Этиологическую роль приписывают хламидиям. Представляет собой триаду симптомов: • Уретрит • Коньюнктивит • Артрит - Чаще поражаются коленные суставы. - Определенное значение имеют особенности иммунореактивности организма. - Для постановки диагноза достаточно наличие двух симптомов триады
СИНДРОМ РЕЙТЕРА Этиологическую роль приписывают хламидиям. Представляет собой триаду симптомов: • Уретрит • Коньюнктивит • Артрит - Чаще поражаются коленные суставы. - Определенное значение имеют особенности иммунореактивности организма. - Для постановки диагноза достаточно наличие двух симптомов триады
 Микоплазмоз , уреаплазмоз Из микоплазм, обнаруживаемых в мочеполовой системе человека, заслуживают внимания прежде всего: • Mycoplasma hominis и • Ureaplasma urealyticum) • Пути передачи те же, что и при гонорее. • Инкубационный период от 3 дней до 3‑ 5 недель (в среднем 15‑ 20 дней).
Микоплазмоз , уреаплазмоз Из микоплазм, обнаруживаемых в мочеполовой системе человека, заслуживают внимания прежде всего: • Mycoplasma hominis и • Ureaplasma urealyticum) • Пути передачи те же, что и при гонорее. • Инкубационный период от 3 дней до 3‑ 5 недель (в среднем 15‑ 20 дней).
 M. genitalium, U. urealyticum Ø Частота колонизации выше у женщин Ø Играют этиологическую роль в развитии воспалительных процессов, как в нижнем отделе генитального тракта, так и причин ВЗОМТ Ø Бессимптомное носительство 4‑ 50% Ø Редко протекают остро (при этом поражение органов малого таза может стать многоочаговым с развитием эндометрита, сальпингоофорита) Ø Переносятся сперматозоидами, трихомонадами Ø Обладают высокой устойчивостью к проводимой терапии
M. genitalium, U. urealyticum Ø Частота колонизации выше у женщин Ø Играют этиологическую роль в развитии воспалительных процессов, как в нижнем отделе генитального тракта, так и причин ВЗОМТ Ø Бессимптомное носительство 4‑ 50% Ø Редко протекают остро (при этом поражение органов малого таза может стать многоочаговым с развитием эндометрита, сальпингоофорита) Ø Переносятся сперматозоидами, трихомонадами Ø Обладают высокой устойчивостью к проводимой терапии
 Диагностика • • Для выявления урогенитальных микоплазм применяют: Культуральный метод ИФА – иммуноферментный анализ ПИФ – прямая иммунофлуоресценция ПЦР – полимеразная цепная реакция.
Диагностика • • Для выявления урогенитальных микоплазм применяют: Культуральный метод ИФА – иммуноферментный анализ ПИФ – прямая иммунофлуоресценция ПЦР – полимеразная цепная реакция.
 Лечение микоплазмоза, 10 дней Проводится по тем же принципам лечения гонореи, определяющую роль при этом играет иммунный ответ больного. Препараты выбора : - Доксициклин внутрь по 100 мг 2 раза в сутки, - Джозамицин внутрь по 500 мг 2 раза в день, Альтернативные препараты: ‑ Левофлоксацин 500 мг 1 раз /сут, ‑ Офлоксацин 400 мг внутрь 2 раза /сут.
Лечение микоплазмоза, 10 дней Проводится по тем же принципам лечения гонореи, определяющую роль при этом играет иммунный ответ больного. Препараты выбора : - Доксициклин внутрь по 100 мг 2 раза в сутки, - Джозамицин внутрь по 500 мг 2 раза в день, Альтернативные препараты: ‑ Левофлоксацин 500 мг 1 раз /сут, ‑ Офлоксацин 400 мг внутрь 2 раза /сут.
 Кандидоз урогенитальный может развиваться как при внешнем инфицировании, так и за счёт собственных сапрофитов. Последний путь преобладает. Грибы рода Саndida – аэробы. Для питания особенно охотно усваивают сахара, чем объясняется тропизм к тканям, богатым гликогеном, и частый кандидоз при сахарном диабете.
Кандидоз урогенитальный может развиваться как при внешнем инфицировании, так и за счёт собственных сапрофитов. Последний путь преобладает. Грибы рода Саndida – аэробы. Для питания особенно охотно усваивают сахара, чем объясняется тропизм к тканям, богатым гликогеном, и частый кандидоз при сахарном диабете.
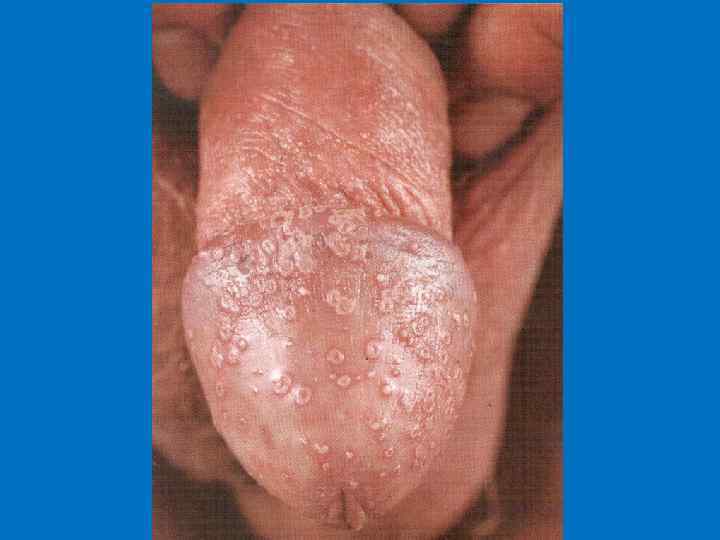
 Кандидоз урогенитальный Проявляется чаше в виде: • кандидозного баланита, • вульвовагинита (острого или хронического). Кандидозный баланит часто сочетается с кандидозным уретритом и возникает в результате заноса возбудителя нередко из прямой кишки, полости рта. Слизистая оболочка головки пениса становится красной, блестящей с эрозиями, мелкими пустулами и творожистым белесоватым налетом.
Кандидоз урогенитальный Проявляется чаше в виде: • кандидозного баланита, • вульвовагинита (острого или хронического). Кандидозный баланит часто сочетается с кандидозным уретритом и возникает в результате заноса возбудителя нередко из прямой кишки, полости рта. Слизистая оболочка головки пениса становится красной, блестящей с эрозиями, мелкими пустулами и творожистым белесоватым налетом.
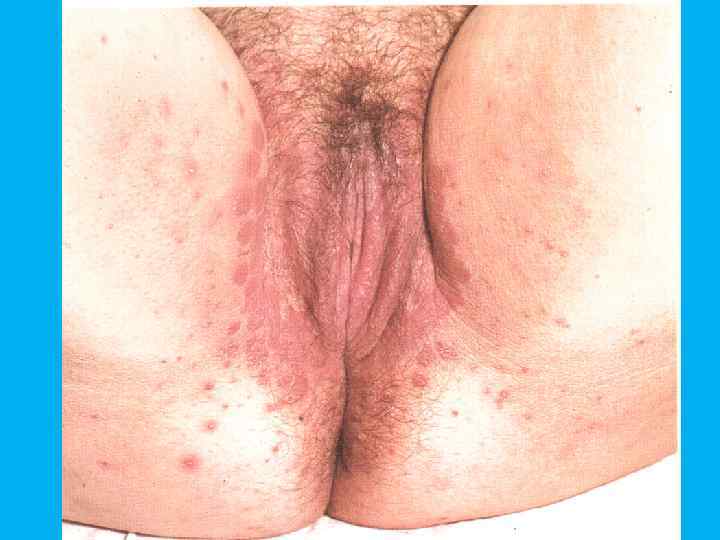
 Вульвовагинит кандидозный характеризуется творожистыми выделениями из половых путей, зудом, жжением. Влагалище, его преддверие и вульва гипереми‑ рованы с наличием белесоватых пятен и мелких пустулёзных сателлитов по периферии очагов гиперемии.
Вульвовагинит кандидозный характеризуется творожистыми выделениями из половых путей, зудом, жжением. Влагалище, его преддверие и вульва гипереми‑ рованы с наличием белесоватых пятен и мелких пустулёзных сателлитов по периферии очагов гиперемии.
 Диагностика кандидоза • Наличие клинических проявлений (отсутствие симптомов не является показанием к лечению) • Микроскопическое выявление грибов рода Candida с преобладанием вегетирующих форм (почкование, псевдомицелий). • Лабораторная диагностика урогенитального кандидоза включает следующие виды: микроскопия мазков, окрашенных анилиновыми красителями; культуральная диагностика.
Диагностика кандидоза • Наличие клинических проявлений (отсутствие симптомов не является показанием к лечению) • Микроскопическое выявление грибов рода Candida с преобладанием вегетирующих форм (почкование, псевдомицелий). • Лабораторная диагностика урогенитального кандидоза включает следующие виды: микроскопия мазков, окрашенных анилиновыми красителями; культуральная диагностика.
 Лечение урогенитального кандидоза • • • Внутрь: Флуконазол по 150 мг однократно; Итраконазол по 200 мг 1 раз в сут. 3. Интравагинально: Клотримазол 100 мг (вагин. табл. )один раз/сутки 7 дней или по 200 мг 3 дня Натамицин (вагин. суппозитории) 100 мг 1 раз/сут 6 дней. При баланопостите наружно: Клотримазол 1% крем 2 раза в сутки 7 дней, Натамицин 2% крем 1‑ 2 раза/сут 7 дней.
Лечение урогенитального кандидоза • • • Внутрь: Флуконазол по 150 мг однократно; Итраконазол по 200 мг 1 раз в сут. 3. Интравагинально: Клотримазол 100 мг (вагин. табл. )один раз/сутки 7 дней или по 200 мг 3 дня Натамицин (вагин. суппозитории) 100 мг 1 раз/сут 6 дней. При баланопостите наружно: Клотримазол 1% крем 2 раза в сутки 7 дней, Натамицин 2% крем 1‑ 2 раза/сут 7 дней.
 Профилактика урогенитального кандидоза • • Устранение предрасполагающих факторов; Соблюдение правил личной гигиены; Эффективное лечение больных; Использование индивидуальных средств профилактики.
Профилактика урогенитального кандидоза • • Устранение предрасполагающих факторов; Соблюдение правил личной гигиены; Эффективное лечение больных; Использование индивидуальных средств профилактики.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ
БЛАГОДАРЮ ЗА ВНИМАНИЕ


