Презентация лекции Бронхиальная астма исправл.ppt
- Количество слайдов: 51
 ГОУ ВПО «СЕВЕРО-ОСЕТИНСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ МЗ РФ» КАФЕДРА ПРОПЕДЕВТИКИ ВНУТРЕННИХ БОЛЕЗНЕЙ Тема лекции: КЛИНИЧЕСКАЯ СИМПТОМАТОЛОГИЯ БРОНХИАЛЬНОЙ АСТМЫ. Эмфизема легких. Д. м. н. , профессор Еналдиева Р. В. Владикавказ 2013
ГОУ ВПО «СЕВЕРО-ОСЕТИНСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ МЗ РФ» КАФЕДРА ПРОПЕДЕВТИКИ ВНУТРЕННИХ БОЛЕЗНЕЙ Тема лекции: КЛИНИЧЕСКАЯ СИМПТОМАТОЛОГИЯ БРОНХИАЛЬНОЙ АСТМЫ. Эмфизема легких. Д. м. н. , профессор Еналдиева Р. В. Владикавказ 2013
 ПЛАН: I. Введение. 1. Определение, современная классификация бронхиальной астмы (БА). 2. Этиология и патогенез ведущего бронхообструктивного синдрома. II. Общая семиотика 1. Основные и дополнительные жалобы больных. 2. Анамнез заболевания; 2. 1. Факторы риска, предрасполагающие к развитию БА: роль атопии, наследственности, профессиональных, бытовых и экологических неблагоприятных факторов.
ПЛАН: I. Введение. 1. Определение, современная классификация бронхиальной астмы (БА). 2. Этиология и патогенез ведущего бронхообструктивного синдрома. II. Общая семиотика 1. Основные и дополнительные жалобы больных. 2. Анамнез заболевания; 2. 1. Факторы риска, предрасполагающие к развитию БА: роль атопии, наследственности, профессиональных, бытовых и экологических неблагоприятных факторов.
 3. Объективное обследование больных: • данные внешнего осмотра (общего состояния больного, положения в постели, осмотр грудной клетки, нарушения акта дыхания: частоты, глубины, ритмичности, симметричности дыхания, глубины дыхательной экскурсии во время приступа удушья и межприступный период); • данные пальпации грудной клетки (определение резистентности грудной клетки и голосового дрожания); • // перкуссии грудной клетки: сравнительной перкуссии; топографической перкуссии; • // аускультации (характеристика основных и дополнительных дыхательных шумов в приступный и межприступный периоды течения БА). Клиническая оценка данных физикального обследования больных, объединение основных симптомов в ведущий бронхообструктивный синдром.
3. Объективное обследование больных: • данные внешнего осмотра (общего состояния больного, положения в постели, осмотр грудной клетки, нарушения акта дыхания: частоты, глубины, ритмичности, симметричности дыхания, глубины дыхательной экскурсии во время приступа удушья и межприступный период); • данные пальпации грудной клетки (определение резистентности грудной клетки и голосового дрожания); • // перкуссии грудной клетки: сравнительной перкуссии; топографической перкуссии; • // аускультации (характеристика основных и дополнительных дыхательных шумов в приступный и межприступный периоды течения БА). Клиническая оценка данных физикального обследования больных, объединение основных симптомов в ведущий бронхообструктивный синдром.
 продолжение 4. Понятие об астматическом статусе. 5. Осложнения БА (легочные и внелегочные). 6. Лабораторные и инструментальные методы исследования при БА: 1. эозинофилия крови и большое количество эозинофилов в мокроте; 2. микроскопия мокроты (Грам+ или Грам- микрофлора), 3. посев мокроты, определение чувствительности к антибиотикам при инфекционно-зависимой БА; 4. определение концентрации иммуноглобулина Е при атопической астме; 5. обзорная рентгенография (эмфизематозность легочных полей); 6. оценка нарушений ФВД методом спирографии (пневмотахометрии), пикфлоуметрии; понятие о бронхолитической пробе; 7. оксигемометрия, р. Н крови (гипоксия, гиперкапния, ацидоз).
продолжение 4. Понятие об астматическом статусе. 5. Осложнения БА (легочные и внелегочные). 6. Лабораторные и инструментальные методы исследования при БА: 1. эозинофилия крови и большое количество эозинофилов в мокроте; 2. микроскопия мокроты (Грам+ или Грам- микрофлора), 3. посев мокроты, определение чувствительности к антибиотикам при инфекционно-зависимой БА; 4. определение концентрации иммуноглобулина Е при атопической астме; 5. обзорная рентгенография (эмфизематозность легочных полей); 6. оценка нарушений ФВД методом спирографии (пневмотахометрии), пикфлоуметрии; понятие о бронхолитической пробе; 7. оксигемометрия, р. Н крови (гипоксия, гиперкапния, ацидоз).
 7. Основные принципы лечения: режим, лечебное питание, понятие об элиминационной терапии (исключить контакт с аллергенами, смена профессии); базисная патогенетическая противовоспалительная терапия (глюкокортикоиды, противовоспалительные нестероидные препараты – кетотифен, задитен, блокаторы мембран тучных клеток – кромогликат натрия, антилейкотриены – зафирлукаст, монтелукаст и т. д. ); симптоматическая терапия (для купирования удушья – бронхолитики короткого и длительного действия; лечение правожелудочковой сердечной недостаточности (легочного сердца); оксигенотерапия, санаторно курортное лечение). • Понятие о ступенчатой терапии.
7. Основные принципы лечения: режим, лечебное питание, понятие об элиминационной терапии (исключить контакт с аллергенами, смена профессии); базисная патогенетическая противовоспалительная терапия (глюкокортикоиды, противовоспалительные нестероидные препараты – кетотифен, задитен, блокаторы мембран тучных клеток – кромогликат натрия, антилейкотриены – зафирлукаст, монтелукаст и т. д. ); симптоматическая терапия (для купирования удушья – бронхолитики короткого и длительного действия; лечение правожелудочковой сердечной недостаточности (легочного сердца); оксигенотерапия, санаторно курортное лечение). • Понятие о ступенчатой терапии.
 Определение Бронхиальная астма – это хроническое неинфекционное воспалительное заболевание дыхательных путей, а именно мелких и мельчайших бронхов, в основе которого лежат нарушения иммунных механизмов (по типу гиперчувствительности немедленного или замедленного типа) или неиммунных механизмов и наследственно обусловленное состояние гиперреактивности бронхов , клинически проявляющееся приступом удушья или приступообразным кашлем (экспираторной одышкой) и свистящими хрипами при контакте с аллергеном или действии триггеров, которые купируются самостоятельно (спонтанно или при элиминации аллергена) или под влиянием лечения бронхолитиками.
Определение Бронхиальная астма – это хроническое неинфекционное воспалительное заболевание дыхательных путей, а именно мелких и мельчайших бронхов, в основе которого лежат нарушения иммунных механизмов (по типу гиперчувствительности немедленного или замедленного типа) или неиммунных механизмов и наследственно обусловленное состояние гиперреактивности бронхов , клинически проявляющееся приступом удушья или приступообразным кашлем (экспираторной одышкой) и свистящими хрипами при контакте с аллергеном или действии триггеров, которые купируются самостоятельно (спонтанно или при элиминации аллергена) или под влиянием лечения бронхолитиками.
 Морфологический субстрат БА – это хроническое эозинофильное воспаление, проявляющееся гиперреактивностью бронхов, т. е. необычной реакцией бронхов (генерализованный бронхоспазм) на действие обычных агентов. Однако и другие клетки - нейтрофилы, базофилы, макрофаги , лимфоциты, тучные клетки участвуют в развитии воспалительного процесса в слизистой бронхиального дерева. Активация воспаления приводит к образованию и выбросу в подслизистое пространство мелких бронхов и бронхиол большого количества биологически активных веществ (гистамина, брадикинина, серотонина, лейкотриенов, ПГ F 2 a), вызывающих 1. Генерализованный бронхоспазм и удушье 2. Отек 3. Гиперсекрецию густой вязкой мокроты 4. Закупорку мокротой просвета бронхиол, т. е. их облитерацию и еще большее нарушение выдоха
Морфологический субстрат БА – это хроническое эозинофильное воспаление, проявляющееся гиперреактивностью бронхов, т. е. необычной реакцией бронхов (генерализованный бронхоспазм) на действие обычных агентов. Однако и другие клетки - нейтрофилы, базофилы, макрофаги , лимфоциты, тучные клетки участвуют в развитии воспалительного процесса в слизистой бронхиального дерева. Активация воспаления приводит к образованию и выбросу в подслизистое пространство мелких бронхов и бронхиол большого количества биологически активных веществ (гистамина, брадикинина, серотонина, лейкотриенов, ПГ F 2 a), вызывающих 1. Генерализованный бронхоспазм и удушье 2. Отек 3. Гиперсекрецию густой вязкой мокроты 4. Закупорку мокротой просвета бронхиол, т. е. их облитерацию и еще большее нарушение выдоха
 Этиология БА: 1. Наследственность 2. Условия антенатального и постнатального развития 3. Факторы внешней среды: • Неинфекционные аллергены (поллютанты – травы, цветы, деревья и т. д. , лекарства, краски и др. ) • Инфекционные аллергены • Механические и химические ирританты (раздражающие факторы внешней среды) • Физические и метеорологические • Нервно-психические, стрессовые
Этиология БА: 1. Наследственность 2. Условия антенатального и постнатального развития 3. Факторы внешней среды: • Неинфекционные аллергены (поллютанты – травы, цветы, деревья и т. д. , лекарства, краски и др. ) • Инфекционные аллергены • Механические и химические ирританты (раздражающие факторы внешней среды) • Физические и метеорологические • Нервно-психические, стрессовые
 ПОНЯТИЕ ОБ АЛЛЕРГИИ Аллергия - состояние измененной реактивности организма, проявляющееся повышением его иммунологически опосредованной чувствительности к различным веществам экзогенного и эндогенного происхождения
ПОНЯТИЕ ОБ АЛЛЕРГИИ Аллергия - состояние измененной реактивности организма, проявляющееся повышением его иммунологически опосредованной чувствительности к различным веществам экзогенного и эндогенного происхождения
 Эпидемиология 10 -30% населения экономически высокоразвитых стран страдают аллергией n У 40% НАСЕЛЕНИЯ СКРЫТАЯ АЛЛЕРГИЯ n Распространенность аллергии в различных регионах России 5 - 20, 5% n По данным ВОЗ ежегодно отмечается повышение показателя смертности от БА, анафилактического шока, острых токсико - аллергических реакций n
Эпидемиология 10 -30% населения экономически высокоразвитых стран страдают аллергией n У 40% НАСЕЛЕНИЯ СКРЫТАЯ АЛЛЕРГИЯ n Распространенность аллергии в различных регионах России 5 - 20, 5% n По данным ВОЗ ежегодно отмечается повышение показателя смертности от БА, анафилактического шока, острых токсико - аллергических реакций n
 Схема аллергологического анамнеза: n n n n n Аллергологические заболевания в семье - у отца, матери и их родственников, у братье и сестер, у детей Перенесенные ранее аллергические заболевания (перечислить) Реакции на введение лекарственных средст ЛС (какие, когда) Реакции на введение сывороток и вакцин (какие, когда) Сезонность заболевания (поллинозы) Влияние климата на течение заболевания Влияние погоды и физических факторов (охлаждение, перегревание и т. д. ) Влияние физических нагрузок, отрицательных эмоций Связь с простудными заболеваниями (ангины, бронхиты, пневмонии)
Схема аллергологического анамнеза: n n n n n Аллергологические заболевания в семье - у отца, матери и их родственников, у братье и сестер, у детей Перенесенные ранее аллергические заболевания (перечислить) Реакции на введение лекарственных средст ЛС (какие, когда) Реакции на введение сывороток и вакцин (какие, когда) Сезонность заболевания (поллинозы) Влияние климата на течение заболевания Влияние погоды и физических факторов (охлаждение, перегревание и т. д. ) Влияние физических нагрузок, отрицательных эмоций Связь с простудными заболеваниями (ангины, бронхиты, пневмонии)
 продолжение n n n Связь с менструацией, грудным вскармливанием, беременностью, родами Где и когда чаще возникают приступы болезни (или ухудшения состояния) - дома, на работе, на улице, в поле и т. д. , днем или ночью Влияние на течение заболевания различных пищевых продуктов, напитков, алкоголя, косметических средств, средств от насекомых, пыли, запахов и т. д. , контакта с различными животными, одеждой, постельными принадлежностями Жилищная обстановка ( дом каменный, деревянный и т. д. ), отопление, сырость, ковры, мягкая мебель, книги, спальные принадлежности, животные, аквариумные рыбки) Условия работы и ее изменения на протяжении жизни, наличие профвредностей
продолжение n n n Связь с менструацией, грудным вскармливанием, беременностью, родами Где и когда чаще возникают приступы болезни (или ухудшения состояния) - дома, на работе, на улице, в поле и т. д. , днем или ночью Влияние на течение заболевания различных пищевых продуктов, напитков, алкоголя, косметических средств, средств от насекомых, пыли, запахов и т. д. , контакта с различными животными, одеждой, постельными принадлежностями Жилищная обстановка ( дом каменный, деревянный и т. д. ), отопление, сырость, ковры, мягкая мебель, книги, спальные принадлежности, животные, аквариумные рыбки) Условия работы и ее изменения на протяжении жизни, наличие профвредностей
 Таким образом, в анамнезе заболевания уточняют, что оно часто начинается с детства, есть указание на аллергию (холодовую, пищевую и т. д. ), диатезы, атопический дерматит, стрессы, непереносимость физических нагрузок при астме физического усилия (АФУ), сопутствующие аутоиммунные заболевания (ревматизм, ревматоидный артрит и др. ), частые простудные вирусные заболевания и хронический бронхит, риносинусопатию, рецидивирующий полипоз носа и непереносимость аспирина (НПВП); проживание в экологически неблагоприятных районах, вдыхание грибков плесени, работа на производстве пенициллина и др. антибиотиков и т. д. - Наследственность часто отягощена (передается наследственная предрасположенность к аллергии).
Таким образом, в анамнезе заболевания уточняют, что оно часто начинается с детства, есть указание на аллергию (холодовую, пищевую и т. д. ), диатезы, атопический дерматит, стрессы, непереносимость физических нагрузок при астме физического усилия (АФУ), сопутствующие аутоиммунные заболевания (ревматизм, ревматоидный артрит и др. ), частые простудные вирусные заболевания и хронический бронхит, риносинусопатию, рецидивирующий полипоз носа и непереносимость аспирина (НПВП); проживание в экологически неблагоприятных районах, вдыхание грибков плесени, работа на производстве пенициллина и др. антибиотиков и т. д. - Наследственность часто отягощена (передается наследственная предрасположенность к аллергии).
 Типы аллергических реакций по скорости развития: n Реакции немедленного типа - развиваются в течение 15 -20 минут n Реакции замедленного типа развиваются в течение от нескольких часов до нескольких суток
Типы аллергических реакций по скорости развития: n Реакции немедленного типа - развиваются в течение 15 -20 минут n Реакции замедленного типа развиваются в течение от нескольких часов до нескольких суток
 Типы аллергических реакций по механизму развития: n Тип I - реагиновый (иммуноглобулином Е опосредованный) n Тип II - цитотоксический n Тип III - иммунокомплексный n Тип IV - гиперчувствительность замедленного типа
Типы аллергических реакций по механизму развития: n Тип I - реагиновый (иммуноглобулином Е опосредованный) n Тип II - цитотоксический n Тип III - иммунокомплексный n Тип IV - гиперчувствительность замедленного типа
 Классификация заболеваний с учетом иммунного механизма приблизительна, так как существуют заболевания, в развитии которых участвуют несколько типов аллергических реакций, а также заболевания, при которых аллергическая реакция является лишь одной из составляющих патогенеза. К таким заболеваниям со сложным патогенезом относится и бронхиальная астма.
Классификация заболеваний с учетом иммунного механизма приблизительна, так как существуют заболевания, в развитии которых участвуют несколько типов аллергических реакций, а также заболевания, при которых аллергическая реакция является лишь одной из составляющих патогенеза. К таким заболеваниям со сложным патогенезом относится и бронхиальная астма.
 Основной формой заболевания является атопическая (аллергическая) БА. Ø Атопия – «а» и «topicus» - переводится как «нетипичный» Ø Аллергия – «allos» - «иной» путь развития иммунных реакций (нетипичный иммунный процесс) n n Атопия (или аллергия I реагинового типа) приводит к выработке избыточного количества Ig. E, связывающегося на тучных клетках со специфическими рецепторами, что провоцирует выброс медиаторов воспаления (гистамина, брадикинина, серотонина, лейкотриенов, ПГ F 2 a) при контакте с аллергеном.
Основной формой заболевания является атопическая (аллергическая) БА. Ø Атопия – «а» и «topicus» - переводится как «нетипичный» Ø Аллергия – «allos» - «иной» путь развития иммунных реакций (нетипичный иммунный процесс) n n Атопия (или аллергия I реагинового типа) приводит к выработке избыточного количества Ig. E, связывающегося на тучных клетках со специфическими рецепторами, что провоцирует выброс медиаторов воспаления (гистамина, брадикинина, серотонина, лейкотриенов, ПГ F 2 a) при контакте с аллергеном.
 Аллергическая реакция немедленного типа (реагинового) приводит к спазму мелких бронхов и бронхиол, в стенке которых нет хрящевых полуколец. Таким образом, при БА ведущим патогенетическим механизмом бронхообструктивного синдрома и приступа удушья является бронхоспазм.
Аллергическая реакция немедленного типа (реагинового) приводит к спазму мелких бронхов и бронхиол, в стенке которых нет хрящевых полуколец. Таким образом, при БА ведущим патогенетическим механизмом бронхообструктивного синдрома и приступа удушья является бронхоспазм.
 Патогенетические механизмы, которые имеют значение в развитии бронхиальной обструкции у больных БА: 1. острый бронхоспазм (основной); 2. воспалительный отек стенки бронха; 3. гипертрофия эпителиальных клеток, выстилающих просвет бронхиол и за счет этого уменьшающих их просвет; 4. гиперпродукция мокроты и дискриния (изменение реологических свойств мокроты) приводит к обтурации просвета мелких бронхов густой вязкой ( «стекловидной» ) мокротой; Пункты 1 -4 составляют обратимый компонент бронхиальной обструкции (купируются при использовании бронхолитиков и противовоспалительных препаратов, элиминации аллергена).
Патогенетические механизмы, которые имеют значение в развитии бронхиальной обструкции у больных БА: 1. острый бронхоспазм (основной); 2. воспалительный отек стенки бронха; 3. гипертрофия эпителиальных клеток, выстилающих просвет бронхиол и за счет этого уменьшающих их просвет; 4. гиперпродукция мокроты и дискриния (изменение реологических свойств мокроты) приводит к обтурации просвета мелких бронхов густой вязкой ( «стекловидной» ) мокротой; Пункты 1 -4 составляют обратимый компонент бронхиальной обструкции (купируются при использовании бронхолитиков и противовоспалительных препаратов, элиминации аллергена).
 5. Необратимый компонент бронхиальной обструкции анатомическая деформация бронхиального дерев вследствие выраженного пневмосклероза, ремоделирования стенки бронха и облитерации бронхиол – заключительный этап морфологических изменений бронхиального дерев Характеризуется тем, что : • не поддается лечению (снижается эффективность бронхолитической и противовоспалительной терапии); неуклонно ведет к • развитию хронического легочного сердца, • прогрессированию дыхательной недостаточности и декомпенсации сердечной деятельности с быстрым летальным исходом.
5. Необратимый компонент бронхиальной обструкции анатомическая деформация бронхиального дерев вследствие выраженного пневмосклероза, ремоделирования стенки бронха и облитерации бронхиол – заключительный этап морфологических изменений бронхиального дерев Характеризуется тем, что : • не поддается лечению (снижается эффективность бронхолитической и противовоспалительной терапии); неуклонно ведет к • развитию хронического легочного сердца, • прогрессированию дыхательной недостаточности и декомпенсации сердечной деятельности с быстрым летальным исходом.
 Норма Бронхиальная астма Патогенез нарушения ФВД + 0 1. Бронхоспазм обратимый необратимый Приступ удушья - компонент бронхиальной обструкции • Повышение сопротивления ДП (дыхательных путей) и • Ограничение экспираторного воздушного потока 2. Отек слизистой мелких бронхов и бронхиол 3. Гиперплазия бокаловидных клеток и гиперсекреция мокроты 4. Дискриния и закупорка густой вязкой мокротой просвета мелких бронхов и бронхиол 5. Анатомическая деформация бронхиального дерева и уменьшение эластической поддержки бронхиол и мелких бронхов l
Норма Бронхиальная астма Патогенез нарушения ФВД + 0 1. Бронхоспазм обратимый необратимый Приступ удушья - компонент бронхиальной обструкции • Повышение сопротивления ДП (дыхательных путей) и • Ограничение экспираторного воздушного потока 2. Отек слизистой мелких бронхов и бронхиол 3. Гиперплазия бокаловидных клеток и гиперсекреция мокроты 4. Дискриния и закупорка густой вязкой мокротой просвета мелких бронхов и бронхиол 5. Анатомическая деформация бронхиального дерева и уменьшение эластической поддержки бронхиол и мелких бронхов l
 Патогенез бронхообструктивного синдрома при БА: особенности бета-2 -адренорецепторного и М-холинорецепторного аппарата бронхов М-холино рецепторы (ацетилхолин) Брадикинин, серотонин, гистамин Простагландин F 2 a Б Л О К А Д А Лейкотриены Б Р О Н Х О Д И Л А Т А Ц И Я ц А М Ф С Т И М У Л Я Ц И Я Бета-адрено рецепторы (адреналин) Расположены преимущественно в средних и мелких бронхах Малочувствительны у лиц младших и старших возрастных групп Подвержены тахифилаксии * * Тахифилаксия снижение чувствительности рецепторов к препарату при повторном его применении.
Патогенез бронхообструктивного синдрома при БА: особенности бета-2 -адренорецепторного и М-холинорецепторного аппарата бронхов М-холино рецепторы (ацетилхолин) Брадикинин, серотонин, гистамин Простагландин F 2 a Б Л О К А Д А Лейкотриены Б Р О Н Х О Д И Л А Т А Ц И Я ц А М Ф С Т И М У Л Я Ц И Я Бета-адрено рецепторы (адреналин) Расположены преимущественно в средних и мелких бронхах Малочувствительны у лиц младших и старших возрастных групп Подвержены тахифилаксии * * Тахифилаксия снижение чувствительности рецепторов к препарату при повторном его применении.
 БОЛЬНОЙ С ЭМФИЗЕМОЙ ВО ВРЕМЯ ПРИСТУПА УДУШЬЯ (образно) Особенность бронхиальной обструкции при БА - полностью обратима самостоятельно или под действием лекарственного препарата (бронхолитиков) Эмфизема и «Чугунный» цианоз Спирива (тиотропия бромид) и другие бронхолити ки. ш пш … ш
БОЛЬНОЙ С ЭМФИЗЕМОЙ ВО ВРЕМЯ ПРИСТУПА УДУШЬЯ (образно) Особенность бронхиальной обструкции при БА - полностью обратима самостоятельно или под действием лекарственного препарата (бронхолитиков) Эмфизема и «Чугунный» цианоз Спирива (тиотропия бромид) и другие бронхолити ки. ш пш … ш
 Смертность от ХОБЛ 2. 5 2. 0 1. 5 Сердечно сосудистые заболевания Инсульты Другие сосудистые заболевания ХОБЛ Все прочие случаи Частота смертей 3. 0 1. 0 0. 5 -59% -64% -35% +163% -7% 1965 -1998 0 1965 -1998 С течением времени в финальной стадии заболевания необратимый компонент преобладает, и бронхиальная астма приобретает черты ХОБЛ с неуклонно прогрессирующей экспираторной одышкой, эмфиземой и хроническим легочным сердцем.
Смертность от ХОБЛ 2. 5 2. 0 1. 5 Сердечно сосудистые заболевания Инсульты Другие сосудистые заболевания ХОБЛ Все прочие случаи Частота смертей 3. 0 1. 0 0. 5 -59% -64% -35% +163% -7% 1965 -1998 0 1965 -1998 С течением времени в финальной стадии заболевания необратимый компонент преобладает, и бронхиальная астма приобретает черты ХОБЛ с неуклонно прогрессирующей экспираторной одышкой, эмфиземой и хроническим легочным сердцем.
 КЛАССИФИКАЦИЯ по степени тяжести течения БА: q БА интермиттирующего ( эпизодического легкого : ) течения • симптомы астмы (приступы удушья, экспираторной одышки, приступообразного кашля и т. д. ) возникают реже 1 раза в неделю (могут не беспокоить годами при отсутствии контакта с аллергеном); • короткие обострения (от нескольких часов до нескольких дней), могут самостоятельно разрешаться при исключении аллергена; • ночные симптомы 2 раза в месяц или реже; • отсутствие симптомов и нормальная функция легких между обострениями; • ПСВ > 80% от должного и суточные колебания ПСВ менее 20% при измерении пикфлоуметром.
КЛАССИФИКАЦИЯ по степени тяжести течения БА: q БА интермиттирующего ( эпизодического легкого : ) течения • симптомы астмы (приступы удушья, экспираторной одышки, приступообразного кашля и т. д. ) возникают реже 1 раза в неделю (могут не беспокоить годами при отсутствии контакта с аллергеном); • короткие обострения (от нескольких часов до нескольких дней), могут самостоятельно разрешаться при исключении аллергена; • ночные симптомы 2 раза в месяц или реже; • отсутствие симптомов и нормальная функция легких между обострениями; • ПСВ > 80% от должного и суточные колебания ПСВ менее 20% при измерении пикфлоуметром.
 Примечание: Больные с интермиттирующей астмой — это чаще всего пациенты, у которых симптомы астмы проявляются лишь при контакте с аллергенами (атопический вариант) или обусловлены физической нагрузкой, а также дети, у которых свистящее дыхание возникает во время респираторной вирусной инфекции нижних дыхательных путей. Интермиттирующая астма — это не обычная форма болезни. Несмотря на легкость течениявозможны , тяжелые обострения , тяжесть которых может значительно варьировать, т. е. обострения могу быть даже угрожающими для жизни, требуют реанимационных мероприятий и все-таки заканчива летальным исходом.
Примечание: Больные с интермиттирующей астмой — это чаще всего пациенты, у которых симптомы астмы проявляются лишь при контакте с аллергенами (атопический вариант) или обусловлены физической нагрузкой, а также дети, у которых свистящее дыхание возникает во время респираторной вирусной инфекции нижних дыхательных путей. Интермиттирующая астма — это не обычная форма болезни. Несмотря на легкость течениявозможны , тяжелые обострения , тяжесть которых может значительно варьировать, т. е. обострения могу быть даже угрожающими для жизни, требуют реанимационных мероприятий и все-таки заканчива летальным исходом.
 БА персистирующего течения: 1. легкого ПСВ > 80% от должного, суточные колебания ПСВ ( менее 20 -30%; прием короткодействующих бронхолитиков по «потребности» ); 2. средней тяжести ( 60— 80% от должного, суточные колебания ПСВ> 30%; ежедневный прием бета 2 -агонистов короткого действия); 3. тяжелого течения: • постоянные симптомы в течение дня; • частые обострения, астматические статусы; • частые ночные симптомы; • физическая активность значительно ограничена; • ПСВ < 60% от должного, суточные колебания ПСВ 20 -30%; • требуется ступенчатая терапия с использованием ингаляционных глюкокортикоидов и длительно действующих бронхолитиков. Примечание: персистирующее течение – благодаря хроническому воспалению симптомы БА носят постоянный характер.
БА персистирующего течения: 1. легкого ПСВ > 80% от должного, суточные колебания ПСВ ( менее 20 -30%; прием короткодействующих бронхолитиков по «потребности» ); 2. средней тяжести ( 60— 80% от должного, суточные колебания ПСВ> 30%; ежедневный прием бета 2 -агонистов короткого действия); 3. тяжелого течения: • постоянные симптомы в течение дня; • частые обострения, астматические статусы; • частые ночные симптомы; • физическая активность значительно ограничена; • ПСВ < 60% от должного, суточные колебания ПСВ 20 -30%; • требуется ступенчатая терапия с использованием ингаляционных глюкокортикоидов и длительно действующих бронхолитиков. Примечание: персистирующее течение – благодаря хроническому воспалению симптомы БА носят постоянный характер.
 Просвет бронха в норме Умеренное воспаление При выраженном воспалении в патогенезе обструкции основное значение имеют отек, гиперсекреция и дискриния, что приводит к закупорке бронхиол густой вязкой не откашливаемой мокротой, в результате чего нарастают симптомы удушья, не купирующиеся приемом бронхолитиков. Таким образом развивается Выраженное воспаление Астматический статус
Просвет бронха в норме Умеренное воспаление При выраженном воспалении в патогенезе обструкции основное значение имеют отек, гиперсекреция и дискриния, что приводит к закупорке бронхиол густой вязкой не откашливаемой мокротой, в результате чего нарастают симптомы удушья, не купирующиеся приемом бронхолитиков. Таким образом развивается Выраженное воспаление Астматический статус
 КЛАССИФИКАЦИЯ по клинико - патогенетическим вариантам (по Г. Б. Федосееву, 1982 г. ) 1 Атопический. 2 Инфекционно - зависимый. 3 Аутоиммунный. 4 Дисгормональный (гормонозависимый). 5 Дизовариальный. 6 Адренергический дисбаланс (блокада бета-адренорецепторов, в том числе ятрогения). 7 Холинэргический. 8 Нервно - психический. 9 Аспириновый (аспириновая триада: непереносимость аспирина, риносинусопатия, рецидивирующий полипоз носа). 10 Первичноизменённая реактивность бронхов.
КЛАССИФИКАЦИЯ по клинико - патогенетическим вариантам (по Г. Б. Федосееву, 1982 г. ) 1 Атопический. 2 Инфекционно - зависимый. 3 Аутоиммунный. 4 Дисгормональный (гормонозависимый). 5 Дизовариальный. 6 Адренергический дисбаланс (блокада бета-адренорецепторов, в том числе ятрогения). 7 Холинэргический. 8 Нервно - психический. 9 Аспириновый (аспириновая триада: непереносимость аспирина, риносинусопатия, рецидивирующий полипоз носа). 10 Первичноизменённая реактивность бронхов.
 Осложнения 1 • • • Лёгочные: Ателектаз, Пневмоторакс, Дыхательная недостаточность Астматический статус Эволюция в ХОБЛ 2 Внелёгочные: острое или подострое лёгочное сердце, правожелудочковая сердечная недостаточность, аритмии и др.
Осложнения 1 • • • Лёгочные: Ателектаз, Пневмоторакс, Дыхательная недостаточность Астматический статус Эволюция в ХОБЛ 2 Внелёгочные: острое или подострое лёгочное сердце, правожелудочковая сердечная недостаточность, аритмии и др.
 ОТЛИЧИЕ НАРУШЕНИЙ ФВД при БА и ХОБЛ: § Особенность нарушения внешнего дыхания при бронхиальной астме – приступообразный характер, т. е. при контакте с аллергеном и другими неспецифическими стимулами (триггерами) возникают приступы удушья или затрудненного дыхания на выдохе (экспираторной одышки), приступообразный кашель, свистящие хрипы, которые могут купироваться самостоятельно (спонтанно) или под влиянием бронхолитиков. § Особенность нарушения внешнего дыхания при ХОБЛ – это постоянный характер , которые носят кашель, экспираторная одышка и затрудненное дыхание с удлиненным выдохом и свистящими хрипами.
ОТЛИЧИЕ НАРУШЕНИЙ ФВД при БА и ХОБЛ: § Особенность нарушения внешнего дыхания при бронхиальной астме – приступообразный характер, т. е. при контакте с аллергеном и другими неспецифическими стимулами (триггерами) возникают приступы удушья или затрудненного дыхания на выдохе (экспираторной одышки), приступообразный кашель, свистящие хрипы, которые могут купироваться самостоятельно (спонтанно) или под влиянием бронхолитиков. § Особенность нарушения внешнего дыхания при ХОБЛ – это постоянный характер , которые носят кашель, экспираторная одышка и затрудненное дыхание с удлиненным выдохом и свистящими хрипами.
 Объективное исследование Общий осмотр и осмотр грудной клетки: • Во время приступа удушья положение вынужденное сидя с упором на кисти рук • Диффузный теплый цианоз • Эмфизематозность грудной клетки (сглажены над- и подключичные пространства, расширены межреберные промежутки, почти горизонтальный ход ребер, эпигастральный угол – тупой) • Выдох затруднен, удлинен, с участием вспомогательной дыхательной мускулатуры • Набухшие шейные сосуды, пастозность лица (застой в системе верхней полой вены при декомпенсации правых отделов сердца) • Отеки на нижних конечностях, распространяющиеся снизу вверх на поясницу
Объективное исследование Общий осмотр и осмотр грудной клетки: • Во время приступа удушья положение вынужденное сидя с упором на кисти рук • Диффузный теплый цианоз • Эмфизематозность грудной клетки (сглажены над- и подключичные пространства, расширены межреберные промежутки, почти горизонтальный ход ребер, эпигастральный угол – тупой) • Выдох затруднен, удлинен, с участием вспомогательной дыхательной мускулатуры • Набухшие шейные сосуды, пастозность лица (застой в системе верхней полой вены при декомпенсации правых отделов сердца) • Отеки на нижних конечностях, распространяющиеся снизу вверх на поясницу
 При пальпации грудная клетка резистентна; голосовое дрожание ослаблено вследствие эмфиземы (воздух - плохой проводник колебаний). При сравнительной перкуссии - коробочный легочный звук; при топографической перкуссии – опущены нижние границы легких на 1 -2 ребра; дыхательная экскурсия нижних краев легких ограничена. Ширина полей Кренига – увеличена с обеих сторон изза эмфиземы верхушек (в норме – 5 -8 см). При аускультации – ослабленное везикулярное дыхание. Бронхофония – ослаблена. Рассеянные сухие свистящие хрипы в конце выдоха (дискантовые хрипы). Проба с форсированным выдохом (проба на скрытый бронхоспазм) - положительная (появление сухих свистящих хрипов при форсированном выдохе); Признаки легочной гипертензии и легочного сердца (перегрузка правых отделов сердца).
При пальпации грудная клетка резистентна; голосовое дрожание ослаблено вследствие эмфиземы (воздух - плохой проводник колебаний). При сравнительной перкуссии - коробочный легочный звук; при топографической перкуссии – опущены нижние границы легких на 1 -2 ребра; дыхательная экскурсия нижних краев легких ограничена. Ширина полей Кренига – увеличена с обеих сторон изза эмфиземы верхушек (в норме – 5 -8 см). При аускультации – ослабленное везикулярное дыхание. Бронхофония – ослаблена. Рассеянные сухие свистящие хрипы в конце выдоха (дискантовые хрипы). Проба с форсированным выдохом (проба на скрытый бронхоспазм) - положительная (появление сухих свистящих хрипов при форсированном выдохе); Признаки легочной гипертензии и легочного сердца (перегрузка правых отделов сердца).
 ЛЕГОЧНОЕ СЕРДЦЕ – гипертрофия и дилатация правых отделов сердца в результате перегрузки сопротивлением, обусловленной высокой легочной гипертензией в результате редукции легочного сосудистого русла, у больных с заболеваниями легких. Основные клинические проявления: - кашель; - одышка; - цианоз диффузный теплый; - гипертрофия (дилатация) правых отделов сердца (смещение правой границы сердца вправо, определяются сердечный толчок и эпигастральная пульсация);
ЛЕГОЧНОЕ СЕРДЦЕ – гипертрофия и дилатация правых отделов сердца в результате перегрузки сопротивлением, обусловленной высокой легочной гипертензией в результате редукции легочного сосудистого русла, у больных с заболеваниями легких. Основные клинические проявления: - кашель; - одышка; - цианоз диффузный теплый; - гипертрофия (дилатация) правых отделов сердца (смещение правой границы сердца вправо, определяются сердечный толчок и эпигастральная пульсация);
 - набухание, пульсация шейных вен (положительный венный пульс); - высокая легочная гипертензия дает акцент П тона на легочной артерии; - систолический шум относительной недостаточности трикуспидального клапана появляется при выраженной дилатации правого желудочка; - тахикардия, нарушения ритма вследствие дилатации правого предсердия и повреждения синусового узла; - снижение АД в результате уменьшения притока крови к левым отделам сердца; - увеличенная застойная болезненная печень , положительный симпто Плеша– набухание шейных сосудов при надавливании в прав подреберье; - отеки на нижних конечностях.
- набухание, пульсация шейных вен (положительный венный пульс); - высокая легочная гипертензия дает акцент П тона на легочной артерии; - систолический шум относительной недостаточности трикуспидального клапана появляется при выраженной дилатации правого желудочка; - тахикардия, нарушения ритма вследствие дилатации правого предсердия и повреждения синусового узла; - снижение АД в результате уменьшения притока крови к левым отделам сердца; - увеличенная застойная болезненная печень , положительный симпто Плеша– набухание шейных сосудов при надавливании в прав подреберье; - отеки на нижних конечностях.
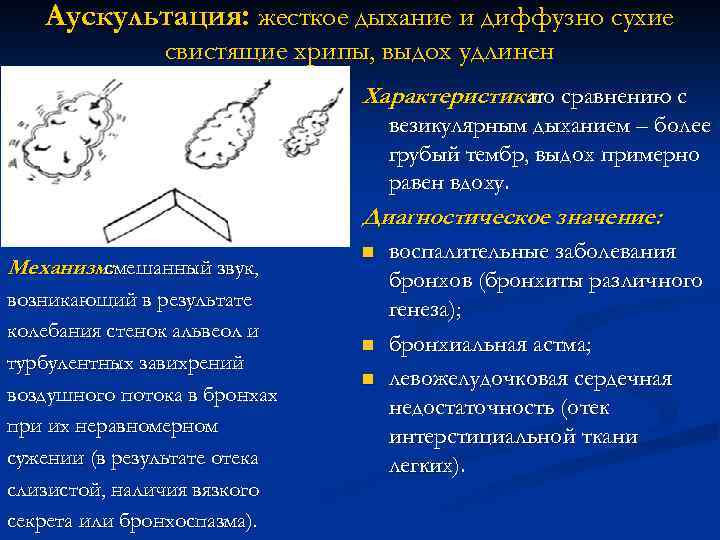 Аускультация: жесткое дыхание и диффузно сухие свистящие хрипы, выдох удлинен Характеристика: сравнению с по везикулярным дыханием – более грубый тембр, выдох примерно равен вдоху. Диагностическое значение: Механизм: смешанный звук, возникающий в результате колебания стенок альвеол и турбулентных завихрений воздушного потока в бронхах при их неравномерном сужении (в результате отека слизистой, наличия вязкого секрета или бронхоспазма). n n n воспалительные заболевания бронхов (бронхиты различного генеза); бронхиальная астма; левожелудочковая сердечная недостаточность (отек интерстициальной ткани легких).
Аускультация: жесткое дыхание и диффузно сухие свистящие хрипы, выдох удлинен Характеристика: сравнению с по везикулярным дыханием – более грубый тембр, выдох примерно равен вдоху. Диагностическое значение: Механизм: смешанный звук, возникающий в результате колебания стенок альвеол и турбулентных завихрений воздушного потока в бронхах при их неравномерном сужении (в результате отека слизистой, наличия вязкого секрета или бронхоспазма). n n n воспалительные заболевания бронхов (бронхиты различного генеза); бронхиальная астма; левожелудочковая сердечная недостаточность (отек интерстициальной ткани легких).
 Сухие хрипы возникают в бронхах при наличии густого вязкого секрета с высокими адгезивными свойствами (феномен «дискринии» ), так что нити мокроты прочно связываются с противоположными стенками бронхов. Воздух, проходя через бронхи, вызывает колебания этих нитей мокроты и образование сухих хрипов. Такие сухие хрипы выслушиваются во время вдоха и выдоха. Если густой вязкий секрет прочно прилипает к стенкам бронхов и бронхиол, то это ведет к сужению их просвета. Подобные изменения наблюдаются при бронхиальной астме. При прохождении воздуха через суженные таким образом мелкие бронхи и бронхиолы возникают сухие хрипы, отличительной особенностью которых является их свистящий характер, лучше всего выслушиваемый на выдохе. Выдох во время приступа удушья затруднен и удлинен. Крепитация и шум трения плевры – не относятся к клиническим симптомам бронхиальной астмы.
Сухие хрипы возникают в бронхах при наличии густого вязкого секрета с высокими адгезивными свойствами (феномен «дискринии» ), так что нити мокроты прочно связываются с противоположными стенками бронхов. Воздух, проходя через бронхи, вызывает колебания этих нитей мокроты и образование сухих хрипов. Такие сухие хрипы выслушиваются во время вдоха и выдоха. Если густой вязкий секрет прочно прилипает к стенкам бронхов и бронхиол, то это ведет к сужению их просвета. Подобные изменения наблюдаются при бронхиальной астме. При прохождении воздуха через суженные таким образом мелкие бронхи и бронхиолы возникают сухие хрипы, отличительной особенностью которых является их свистящий характер, лучше всего выслушиваемый на выдохе. Выдох во время приступа удушья затруднен и удлинен. Крепитация и шум трения плевры – не относятся к клиническим симптомам бронхиальной астмы.
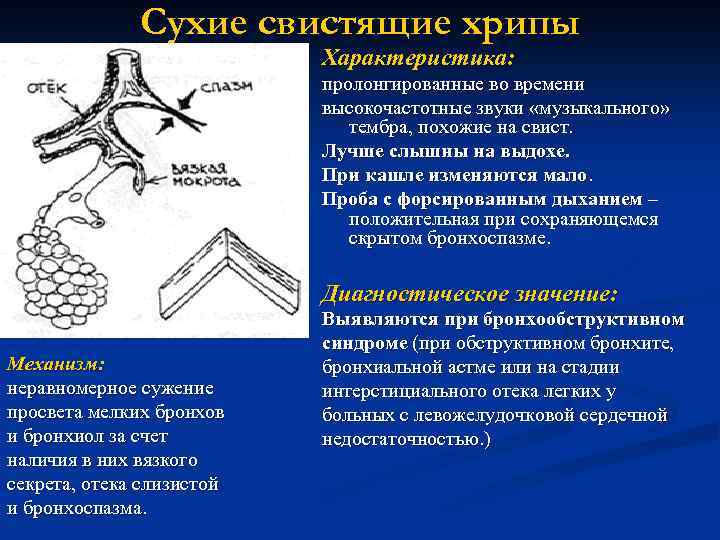 Сухие свистящие хрипы Характеристика: пролонгированные во времени высокочастотные звуки «музыкального» тембра, похожие на свист. Лучше слышны на выдохе. При кашле изменяются мало. Проба с форсированным дыханием – положительная при сохраняющемся скрытом бронхоспазме. Диагностическое значение: Механизм: неравномерное сужение просвета мелких бронхов и бронхиол за счет наличия в них вязкого секрета, отека слизистой и бронхоспазма. Выявляются при бронхообструктивном синдроме (при обструктивном бронхите, бронхиальной астме или на стадии интерстициального отека легких у больных с левожелудочковой сердечной недостаточностью. )
Сухие свистящие хрипы Характеристика: пролонгированные во времени высокочастотные звуки «музыкального» тембра, похожие на свист. Лучше слышны на выдохе. При кашле изменяются мало. Проба с форсированным дыханием – положительная при сохраняющемся скрытом бронхоспазме. Диагностическое значение: Механизм: неравномерное сужение просвета мелких бронхов и бронхиол за счет наличия в них вязкого секрета, отека слизистой и бронхоспазма. Выявляются при бронхообструктивном синдроме (при обструктивном бронхите, бронхиальной астме или на стадии интерстициального отека легких у больных с левожелудочковой сердечной недостаточностью. )
 1. 2. ДИАГНОСТИКА В крови – эозинофилия, высокое содержание Ig E В мокроте: n. Эозинофилы в большом количестве (в норме эозинофилы мокроте встречаются в виде единичных клеток); n. Кристаллы Шарко-Лейдена – остроконечные блестящие ромбы – это белковые продукты, освобождающиеся при распаде эозинофилов; n. Спирали Куршмана – «слепки бронхиол» представляют собой тяжи слизи, состоящие из центральной плотной осевой нити и спиралеобразно окутывающей ее мантии, в которую вкраплены лейкоциты, преимущественно эозинофилы. § Посев для определения микрофлоры и чувствительности к антибиотикам при инфекционно зависимом варианте БА.
1. 2. ДИАГНОСТИКА В крови – эозинофилия, высокое содержание Ig E В мокроте: n. Эозинофилы в большом количестве (в норме эозинофилы мокроте встречаются в виде единичных клеток); n. Кристаллы Шарко-Лейдена – остроконечные блестящие ромбы – это белковые продукты, освобождающиеся при распаде эозинофилов; n. Спирали Куршмана – «слепки бронхиол» представляют собой тяжи слизи, состоящие из центральной плотной осевой нити и спиралеобразно окутывающей ее мантии, в которую вкраплены лейкоциты, преимущественно эозинофилы. § Посев для определения микрофлоры и чувствительности к антибиотикам при инфекционно зависимом варианте БА.
 Спирография необходима для определения характера нарушений функции внешнего дыхания (ФВД) и степени нарушения ФВД. Различают: n обструктивный тип вентиляционных нарушений снижены ОФВ 1, индекс Тиффно (ОФВ 1/ЖЕЛ) и МВЛ. n рестриктивный (ограничительный) тип – снижены ДО, ЖЕЛ и МОД. Компенсаторные механизмы, обеспечивающие адекватную доставку кислорода: 1. увеличение ДО (наиболее физиологичный и энергетически экономичный путь) и/или 2. увеличение ЧДД (тахипноэ).
Спирография необходима для определения характера нарушений функции внешнего дыхания (ФВД) и степени нарушения ФВД. Различают: n обструктивный тип вентиляционных нарушений снижены ОФВ 1, индекс Тиффно (ОФВ 1/ЖЕЛ) и МВЛ. n рестриктивный (ограничительный) тип – снижены ДО, ЖЕЛ и МОД. Компенсаторные механизмы, обеспечивающие адекватную доставку кислорода: 1. увеличение ДО (наиболее физиологичный и энергетически экономичный путь) и/или 2. увеличение ЧДД (тахипноэ).

 Легочные объемы и емкости в норме: n. ДО - дыхательный объем воздуха, вдыхаемый и выдыхаемый при нормальном дыхании. В норме колеблется от 300 до 900 мл (в среднем 500 мл). Из него 150 мл – воздух «мертвого» пространства. • ЖЕЛ - жизненная емкость легких - объем воздуха, который человек в состоянии выдохнуть при самом глубоком выдохе после максимального вдоха; складывается из дыхательного объема и резервных объемов вдоха и выдоха: ЖЕЛ = ДО + РО вдоха + РО выдоха и составляет в среднем 3500 – 5000 мл. При бронхиальной астме ЖЕЛ может незначительно уменьшаться, увеличивается функциональное мертвое пространство за счет эмфиземы. • ЧДД – частота дыхательных движений (в норме до 20/мин). Учащение ЧДД – тахипноэ, урежение – брадипноэ. • МОД (минутный объем дыхания) = ДО х ЧДД, мл/мин
Легочные объемы и емкости в норме: n. ДО - дыхательный объем воздуха, вдыхаемый и выдыхаемый при нормальном дыхании. В норме колеблется от 300 до 900 мл (в среднем 500 мл). Из него 150 мл – воздух «мертвого» пространства. • ЖЕЛ - жизненная емкость легких - объем воздуха, который человек в состоянии выдохнуть при самом глубоком выдохе после максимального вдоха; складывается из дыхательного объема и резервных объемов вдоха и выдоха: ЖЕЛ = ДО + РО вдоха + РО выдоха и составляет в среднем 3500 – 5000 мл. При бронхиальной астме ЖЕЛ может незначительно уменьшаться, увеличивается функциональное мертвое пространство за счет эмфиземы. • ЧДД – частота дыхательных движений (в норме до 20/мин). Учащение ЧДД – тахипноэ, урежение – брадипноэ. • МОД (минутный объем дыхания) = ДО х ЧДД, мл/мин
 ОФВ 1, (%) объем форсированного выдоха за первую секунду – объем воздуха, который человек выдыхает при максимально быстром, форсированном выдохе в течение первой секунды после максимального вдоха; Индекс Тиффно, (%) = ОФВ 1/ЖЕЛ (в норме – 80 100% от должной величины) МВЛ - максимальная вентиляция легких – количество воздуха, которое может провентилироваться легкими при максимальном напряжении дыхательной системы (максимально глубокое и частое дыхание с частотой около 50 в 1 мин. = 8, 0 20, 0 л/мин. ) ОФВ 1, индекс Тиффно, МВЛ – параметры ФВД, в наибольшей степени изменяющиеся при бронхообструктивных вентиляционных нарушениях (бронхиальная астма, обструктивный бронхит). Проба с бронхолитиками – положительная при бронхоспазме (прирост ОФВ 1 на 15 20% и более).
ОФВ 1, (%) объем форсированного выдоха за первую секунду – объем воздуха, который человек выдыхает при максимально быстром, форсированном выдохе в течение первой секунды после максимального вдоха; Индекс Тиффно, (%) = ОФВ 1/ЖЕЛ (в норме – 80 100% от должной величины) МВЛ - максимальная вентиляция легких – количество воздуха, которое может провентилироваться легкими при максимальном напряжении дыхательной системы (максимально глубокое и частое дыхание с частотой около 50 в 1 мин. = 8, 0 20, 0 л/мин. ) ОФВ 1, индекс Тиффно, МВЛ – параметры ФВД, в наибольшей степени изменяющиеся при бронхообструктивных вентиляционных нарушениях (бронхиальная астма, обструктивный бронхит). Проба с бронхолитиками – положительная при бронхоспазме (прирост ОФВ 1 на 15 20% и более).
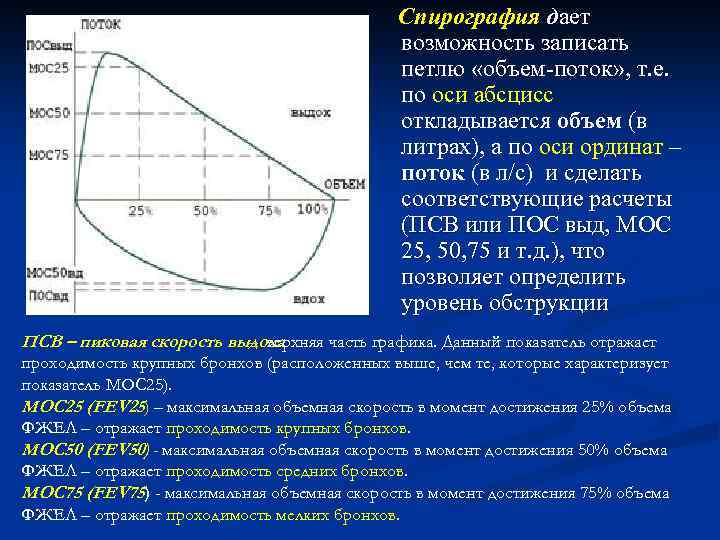 Спирография дает возможность записать петлю «объем поток» , т. е. по оси абсцисс откладывается объем (в литрах), а по оси ординат – поток (в л/с) и сделать соответствующие расчеты (ПСВ или ПОС выд, МОС 25, 50, 75 и т. д. ), что позволяет определить уровень обструкции ПСВ – пиковая скорость выдоха – верхняя часть графика. Данный показатель отражает проходимость крупных бронхов (расположенных выше, чем те, которые характеризует показатель МОС 25). МОС 25 (FEV 25) – максимальная объемная скорость в момент достижения 25% объема ФЖЕЛ – отражает проходимость крупных бронхов. МОС 50 (FEV 50) - максимальная объемная скорость в момент достижения 50% объема ФЖЕЛ – отражает проходимость средних бронхов. МОС 75 (FEV 75) - максимальная объемная скорость в момент достижения 75% объема ФЖЕЛ – отражает проходимость мелких бронхов.
Спирография дает возможность записать петлю «объем поток» , т. е. по оси абсцисс откладывается объем (в литрах), а по оси ординат – поток (в л/с) и сделать соответствующие расчеты (ПСВ или ПОС выд, МОС 25, 50, 75 и т. д. ), что позволяет определить уровень обструкции ПСВ – пиковая скорость выдоха – верхняя часть графика. Данный показатель отражает проходимость крупных бронхов (расположенных выше, чем те, которые характеризует показатель МОС 25). МОС 25 (FEV 25) – максимальная объемная скорость в момент достижения 25% объема ФЖЕЛ – отражает проходимость крупных бронхов. МОС 50 (FEV 50) - максимальная объемная скорость в момент достижения 50% объема ФЖЕЛ – отражает проходимость средних бронхов. МОС 75 (FEV 75) - максимальная объемная скорость в момент достижения 75% объема ФЖЕЛ – отражает проходимость мелких бронхов.
 Оценку данных показателей проводят по отношению к должным величинам (в %). • Их снижение указывает на наличие обструкции. • В зависимости от того, какие показатели сниж можно определить уровень и распространеннос обструкции : - проксимальная (снижен показатель МОС 25 или FEV 75) - дистальная (снижен показатель МОС 75 или FEV 25) -тотальная (снижены все показатели МОС или FEV) Примечание: FEV – flow expiratory volume
Оценку данных показателей проводят по отношению к должным величинам (в %). • Их снижение указывает на наличие обструкции. • В зависимости от того, какие показатели сниж можно определить уровень и распространеннос обструкции : - проксимальная (снижен показатель МОС 25 или FEV 75) - дистальная (снижен показатель МОС 75 или FEV 25) -тотальная (снижены все показатели МОС или FEV) Примечание: FEV – flow expiratory volume
 Пиковая скорость выдоха (ПСВ) Пикфлоуметрияметод определения – Пикфлоуметр пиковой скорости выдоха (ПСВ), характеризует воздушный поток, возникающий в первые 0, 1 сек форсированного выдоха (полученные данные экстраполируют на целую минуту). Этот показатель может быть измерен у постели больного с помощью портативного прибора пикфлоуметра. Должные значения ПСВ определяются по номограммам или расчетным формулам. Пикфлоуметрия имеет особенно важное значение в диагностике, оценке тяжести и эффективности лечения бронхиальной астмы.
Пиковая скорость выдоха (ПСВ) Пикфлоуметрияметод определения – Пикфлоуметр пиковой скорости выдоха (ПСВ), характеризует воздушный поток, возникающий в первые 0, 1 сек форсированного выдоха (полученные данные экстраполируют на целую минуту). Этот показатель может быть измерен у постели больного с помощью портативного прибора пикфлоуметра. Должные значения ПСВ определяются по номограммам или расчетным формулам. Пикфлоуметрия имеет особенно важное значение в диагностике, оценке тяжести и эффективности лечения бронхиальной астмы.
 Характерным для бронхиальной астмы является изменение следующих показателей: ФЖЕЛ – форсированная ЖЕЛ – значительное снижение (в норме ФЖЕЛ меньше ЖЕЛ на 100 -150 мл или на 10 -20%); ОФВ 1 – менее 80% от должной величины; Индекс Тиффно – менее 70% от должной величины; МОС 75 – менее 60% от должной величины. Положительная проба с бронхолитиками (сальбутамол, беротек и т. д. ) – прирост на 15 -20% и более По результатам исследования ПСВ (пикфлоуметрии) судят о степени обструкции бронхов: Легкая степень: ПСВ> 70% от должного Средняя степень: ПСВ - 50 -70% Тяжелая степень: ПСВ < 50% Задержка СО 2 (гиперкапния) при ПСВ < 25% от должного
Характерным для бронхиальной астмы является изменение следующих показателей: ФЖЕЛ – форсированная ЖЕЛ – значительное снижение (в норме ФЖЕЛ меньше ЖЕЛ на 100 -150 мл или на 10 -20%); ОФВ 1 – менее 80% от должной величины; Индекс Тиффно – менее 70% от должной величины; МОС 75 – менее 60% от должной величины. Положительная проба с бронхолитиками (сальбутамол, беротек и т. д. ) – прирост на 15 -20% и более По результатам исследования ПСВ (пикфлоуметрии) судят о степени обструкции бронхов: Легкая степень: ПСВ> 70% от должного Средняя степень: ПСВ - 50 -70% Тяжелая степень: ПСВ < 50% Задержка СО 2 (гиперкапния) при ПСВ < 25% от должного
 Рентгенологический способ изучения. В норме легочная ткань не задерживает Rg лучи, легочная ткань представляется как светлые полосы, покрытых своеобразной сеткой, состоящие из сети сосудов, бронхов. При бронхиальной астме – повышенная прозрачность легочных полей, расширение межреберных промежутков, опущены нижние края легких.
Рентгенологический способ изучения. В норме легочная ткань не задерживает Rg лучи, легочная ткань представляется как светлые полосы, покрытых своеобразной сеткой, состоящие из сети сосудов, бронхов. При бронхиальной астме – повышенная прозрачность легочных полей, расширение межреберных промежутков, опущены нижние края легких.
 Лабораторные и функциональные признаки БА и ХОБЛ Признаки БА ХОБЛ ОФВ 1 и ОФВ 1/ФЖЕЛ Снижаются и восстанавливаются в соответствии с тяжестью БА Нарастающее снижение в соответствии со стадией болезни Изменение ОФВ 1 после Прирост более 15% пробы с бета 2 агонистами Прирост менее 15% Суточные колебания ПСВ 20% и более в зависимости от тяжести БА Менее 15% Гипоксия, гиперкапния Редко, лишь при тяжелых обострениях У большинства больных 3 4 й стадией ХОБЛ Формирование легочного сердца (ЛС) Не характерно, но может быть острое, подострое ЛС приступе удушья Обязательный признак – хроническое ЛС
Лабораторные и функциональные признаки БА и ХОБЛ Признаки БА ХОБЛ ОФВ 1 и ОФВ 1/ФЖЕЛ Снижаются и восстанавливаются в соответствии с тяжестью БА Нарастающее снижение в соответствии со стадией болезни Изменение ОФВ 1 после Прирост более 15% пробы с бета 2 агонистами Прирост менее 15% Суточные колебания ПСВ 20% и более в зависимости от тяжести БА Менее 15% Гипоксия, гиперкапния Редко, лишь при тяжелых обострениях У большинства больных 3 4 й стадией ХОБЛ Формирование легочного сердца (ЛС) Не характерно, но может быть острое, подострое ЛС приступе удушья Обязательный признак – хроническое ЛС
 продолжение Признаки БА ХОБЛ Эозинофилия крови Да Нет Эозинофилы в мокроте Гипер Ig. E Часто, особенно без кортикостероидов Часто, особенно при атопии Редко, не связана с патогенезом ХОБЛ Может быть, но не связана с патогенезом ХОБЛ Эритроцитоз Практически не бывает Характерна Характерен при хронической гипоксии Не характерна Сенсибилизация к стандартным аллергенам
продолжение Признаки БА ХОБЛ Эозинофилия крови Да Нет Эозинофилы в мокроте Гипер Ig. E Часто, особенно без кортикостероидов Часто, особенно при атопии Редко, не связана с патогенезом ХОБЛ Может быть, но не связана с патогенезом ХОБЛ Эритроцитоз Практически не бывает Характерна Характерен при хронической гипоксии Не характерна Сенсибилизация к стандартным аллергенам
 План лечения: 1. Режим 2. Диета 3. Элиминационная (исключение аллергена), десенситизация (микродозы аспирина при его непереносимости) 4. Базисная противовоспалительная терапия: - глюкокортикоиды ингаляционные, системные или - негормональные препараты (кетотифен, интал, ингибиторы лейкотриенов и ФНО и т. д. ) 4. Бронхолитическая терапия короткодействующими средствами «по потребности» и длительного действия эуфиллин, беротек, сальбутамол, форадил, беродуал, тиотропия бромид – Спирива и т. д. ) 5. Симптоматическая
План лечения: 1. Режим 2. Диета 3. Элиминационная (исключение аллергена), десенситизация (микродозы аспирина при его непереносимости) 4. Базисная противовоспалительная терапия: - глюкокортикоиды ингаляционные, системные или - негормональные препараты (кетотифен, интал, ингибиторы лейкотриенов и ФНО и т. д. ) 4. Бронхолитическая терапия короткодействующими средствами «по потребности» и длительного действия эуфиллин, беротек, сальбутамол, форадил, беродуал, тиотропия бромид – Спирива и т. д. ) 5. Симптоматическая


