корь, краснуха, ветряная оспа.pptx
- Количество слайдов: 35
 ГОУ СПО СМК им. Н. Ляпиной Корь. Краснуха. Ветряная оспа.
ГОУ СПО СМК им. Н. Ляпиной Корь. Краснуха. Ветряная оспа.
 Корь — вирусная болезнь, характеризующаяся лихорадкой, вялостью, слабостью, головными болями, мелкопятнистой сыпью, поражением конъюнктивы и насморком.
Корь — вирусная болезнь, характеризующаяся лихорадкой, вялостью, слабостью, головными болями, мелкопятнистой сыпью, поражением конъюнктивы и насморком.
 Этиология Возбудитель кори (Polinosa morbillarum) относится к парамиксовирусам. В род коревых вирусов входят также вирус подострого склерозирующего панэнцефалита, вирус чумы собак и вирус чумы рогатого скота. Оболочка содержит 3 слоя - белковую мембрану, липидный слой и наружные гликопротеидные выступы. Содержит РНК, обладает гемагглютинирующей и гемолизирующей активностью. Культивируется на клетках почек человека и обезьян. Получены аттенуированные штаммы вирусов кори, которые используются в качестве живой противокоревой вакцины. Вирус кори быстро инактивируется при нагревании, ультрафиолетовом облучении, под влиянием дезинфицирующих средств.
Этиология Возбудитель кори (Polinosa morbillarum) относится к парамиксовирусам. В род коревых вирусов входят также вирус подострого склерозирующего панэнцефалита, вирус чумы собак и вирус чумы рогатого скота. Оболочка содержит 3 слоя - белковую мембрану, липидный слой и наружные гликопротеидные выступы. Содержит РНК, обладает гемагглютинирующей и гемолизирующей активностью. Культивируется на клетках почек человека и обезьян. Получены аттенуированные штаммы вирусов кори, которые используются в качестве живой противокоревой вакцины. Вирус кори быстро инактивируется при нагревании, ультрафиолетовом облучении, под влиянием дезинфицирующих средств.
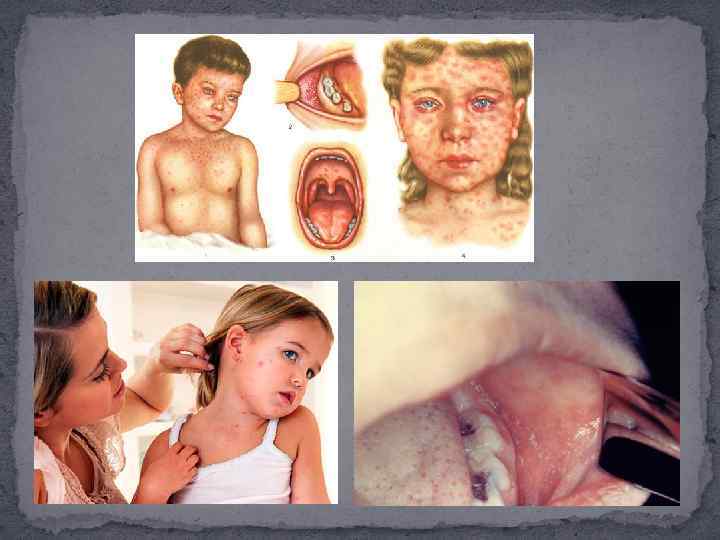
 Эпидемиология Источником инфекции является только больной человек, который выделяет вирус кори во внешнюю среду с последних 2 дней инкубационного периода до 4 -го дня после высыпания. Передача инфекции происходит воздушно-капельным путем. Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. До введения в практику противокоревой вакцинации 95% детей переболевало корью в возрасте до 16 лет. После широкого применения противокоревых прививок заболеваемость корью значительно снизилась, однако заболеваемость корью сохранилась и в последние годы отмечается тенденция к росту. Для полной защиты от кори необходима иммунизация 94 -97% детей до 15 месячного возраста. Это трудно осуществить даже в развитых странах.
Эпидемиология Источником инфекции является только больной человек, который выделяет вирус кори во внешнюю среду с последних 2 дней инкубационного периода до 4 -го дня после высыпания. Передача инфекции происходит воздушно-капельным путем. Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. До введения в практику противокоревой вакцинации 95% детей переболевало корью в возрасте до 16 лет. После широкого применения противокоревых прививок заболеваемость корью значительно снизилась, однако заболеваемость корью сохранилась и в последние годы отмечается тенденция к росту. Для полной защиты от кори необходима иммунизация 94 -97% детей до 15 месячного возраста. Это трудно осуществить даже в развитых странах.
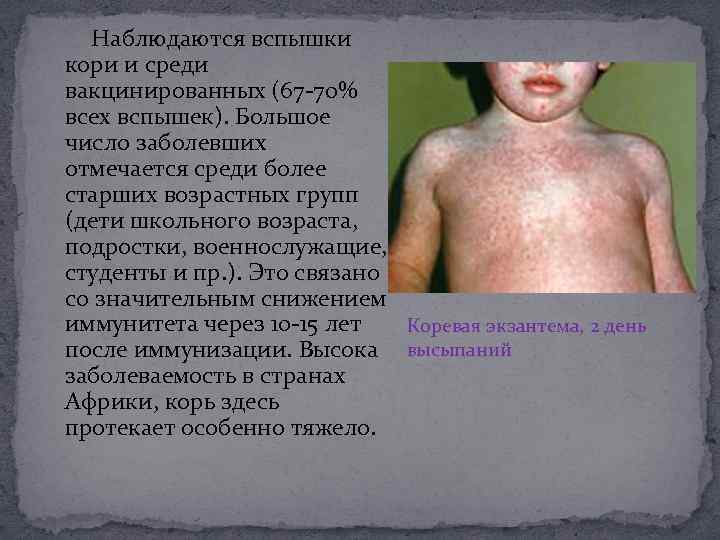 Наблюдаются вспышки кори и среди вакцинированных (67 -70% всех вспышек). Большое число заболевших отмечается среди более старших возрастных групп (дети школьного возраста, подростки, военнослужащие, студенты и пр. ). Это связано со значительным снижением иммунитета через 10 -15 лет Коревая экзантема, 2 день после иммунизации. Высока высыпаний заболеваемость в странах Африки, корь здесь протекает особенно тяжело.
Наблюдаются вспышки кори и среди вакцинированных (67 -70% всех вспышек). Большое число заболевших отмечается среди более старших возрастных групп (дети школьного возраста, подростки, военнослужащие, студенты и пр. ). Это связано со значительным снижением иммунитета через 10 -15 лет Коревая экзантема, 2 день после иммунизации. Высока высыпаний заболеваемость в странах Африки, корь здесь протекает особенно тяжело.
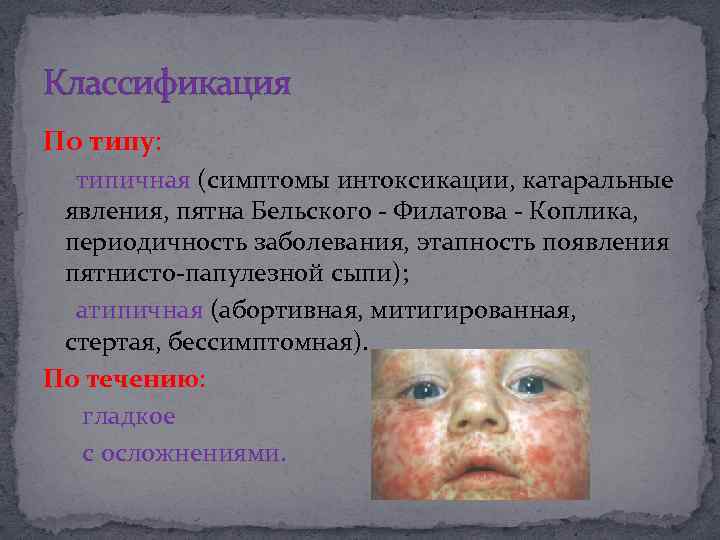 Классификация По типу: типичная (симптомы интоксикации, катаральные явления, пятна Бельского - Филатова - Коплика, периодичность заболевания, этапность появления пятнисто-папулезной сыпи); атипичная (абортивная, митигированная, стертая, бессимптомная). По течению: гладкое с осложнениями.
Классификация По типу: типичная (симптомы интоксикации, катаральные явления, пятна Бельского - Филатова - Коплика, периодичность заболевания, этапность появления пятнисто-папулезной сыпи); атипичная (абортивная, митигированная, стертая, бессимптомная). По течению: гладкое с осложнениями.
 По тяжести: легкая ( слабо выражены симптомы интоксикации, повышение температуры тела не выше 38, 5°С, сыпь со слабой тенденцией к слиянию и бледной пигментацией); среднетяжелая (выражены симптомы интоксикации, вялость, адинамия, снижение аппетита, повышение температуры тела до 39°С, может быть рвота, сыпь обильная пятнисто – папулезная, яркая, сливается); тяжелая ( резко выражены симптомы интоксикации в виде судорог, потери сознания, повторной рвоты, повышения температуры до 40°С и выше, развивается острая сосудистая надпочечниковая недостаточность, сыпь обильная с геморрагическим синдромом).
По тяжести: легкая ( слабо выражены симптомы интоксикации, повышение температуры тела не выше 38, 5°С, сыпь со слабой тенденцией к слиянию и бледной пигментацией); среднетяжелая (выражены симптомы интоксикации, вялость, адинамия, снижение аппетита, повышение температуры тела до 39°С, может быть рвота, сыпь обильная пятнисто – папулезная, яркая, сливается); тяжелая ( резко выражены симптомы интоксикации в виде судорог, потери сознания, повторной рвоты, повышения температуры до 40°С и выше, развивается острая сосудистая надпочечниковая недостаточность, сыпь обильная с геморрагическим синдромом).
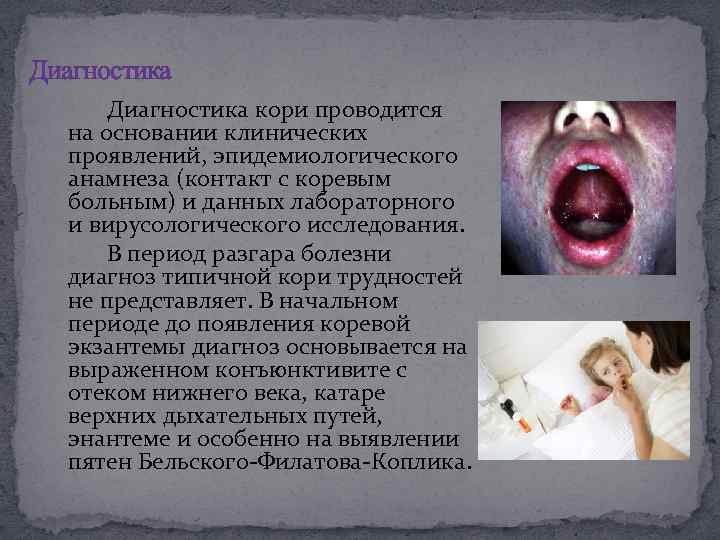 Диагностика кори проводится на основании клинических проявлений, эпидемиологического анамнеза (контакт с коревым больным) и данных лабораторного и вирусологического исследования. В период разгара болезни диагноз типичной кори трудностей не представляет. В начальном периоде до появления коревой экзантемы диагноз основывается на выраженном конъюнктивите с отеком нижнего века, катаре верхних дыхательных путей, энантеме и особенно на выявлении пятен Бельского-Филатова-Коплика.
Диагностика кори проводится на основании клинических проявлений, эпидемиологического анамнеза (контакт с коревым больным) и данных лабораторного и вирусологического исследования. В период разгара болезни диагноз типичной кори трудностей не представляет. В начальном периоде до появления коревой экзантемы диагноз основывается на выраженном конъюнктивите с отеком нижнего века, катаре верхних дыхательных путей, энантеме и особенно на выявлении пятен Бельского-Филатова-Коплика.
 Лечение 1. Лечение неосложнённой кори симптоматическое: при повышении температуры тела более 38 градусов - жаропонижающие (парацетамол), при насморке - нафтизин, санорин, назонекс и др. , при кашле - противокашлевые (стоптуссин, глауцин, глаувент и др. ), при болях в горле - стрепсилс, себидин, динстрил и др.
Лечение 1. Лечение неосложнённой кори симптоматическое: при повышении температуры тела более 38 градусов - жаропонижающие (парацетамол), при насморке - нафтизин, санорин, назонекс и др. , при кашле - противокашлевые (стоптуссин, глауцин, глаувент и др. ), при болях в горле - стрепсилс, себидин, динстрил и др.
 2. При бактериальных осложнениях и туберкулёзе — антибиотики 3. При отёке головного мозга — противовоспалительные средства, препараты, улучшающие мозговое кровообращение 4. При дыхательной недостаточности — спазмолитики, оксигенотерапия
2. При бактериальных осложнениях и туберкулёзе — антибиотики 3. При отёке головного мозга — противовоспалительные средства, препараты, улучшающие мозговое кровообращение 4. При дыхательной недостаточности — спазмолитики, оксигенотерапия
 Профилактика Вакцинация живой вакциной (возможно, в составе комбинированных препаратов) здоровым детям с 12 -месячного возраста. Ревакцинация показана детям перед поступлением их в школу. В течение первых 3 -х суток после контакта с больным вакцинацию используют в качестве экстренной профилактики (желательно в течение первых 72 часов после контакта с больным). У отдельных лиц на введение живой вакцины (на 4— 5 -й день после инъекции) возможно развитие симптомокомплекса, внешне напоминающего стёртый вариант болезни (эти дети для окружающих не опасны) Альтернативный вариант профилактики после контакта с больным (первые 5 суток) — нормальный иммуноглобулин человека (0, 25 мл/кг, не более 15 мл) для детей до 1 года, иммунодефицитных пациентов и беременных женщин. Карантин не распространяется на вакцинированных, переболевших ранее корью и взрослых Введение вакцины лицам, ранее перенёсшим корь, не показано (вследствие развития стойкого постинфекционного иммунитета).
Профилактика Вакцинация живой вакциной (возможно, в составе комбинированных препаратов) здоровым детям с 12 -месячного возраста. Ревакцинация показана детям перед поступлением их в школу. В течение первых 3 -х суток после контакта с больным вакцинацию используют в качестве экстренной профилактики (желательно в течение первых 72 часов после контакта с больным). У отдельных лиц на введение живой вакцины (на 4— 5 -й день после инъекции) возможно развитие симптомокомплекса, внешне напоминающего стёртый вариант болезни (эти дети для окружающих не опасны) Альтернативный вариант профилактики после контакта с больным (первые 5 суток) — нормальный иммуноглобулин человека (0, 25 мл/кг, не более 15 мл) для детей до 1 года, иммунодефицитных пациентов и беременных женщин. Карантин не распространяется на вакцинированных, переболевших ранее корью и взрослых Введение вакцины лицам, ранее перенёсшим корь, не показано (вследствие развития стойкого постинфекционного иммунитета).
 Осложнения Энцефалит (менингоэнцефалит) Полирадикулоневрит Миелит Интерстициальная гигантоклеточная пневмония Тромбоцитопеническая пурпура Вторичные бактериальные бронхиты, пневмонии, отиты, ларингиты, стоматиты, колиты, кератиты 7. Подострый склерозирующий панэнцефалит 8. Рассеянный склероз. 1. 2. 3. 4. 5. 6.
Осложнения Энцефалит (менингоэнцефалит) Полирадикулоневрит Миелит Интерстициальная гигантоклеточная пневмония Тромбоцитопеническая пурпура Вторичные бактериальные бронхиты, пневмонии, отиты, ларингиты, стоматиты, колиты, кератиты 7. Подострый склерозирующий панэнцефалит 8. Рассеянный склероз. 1. 2. 3. 4. 5. 6.
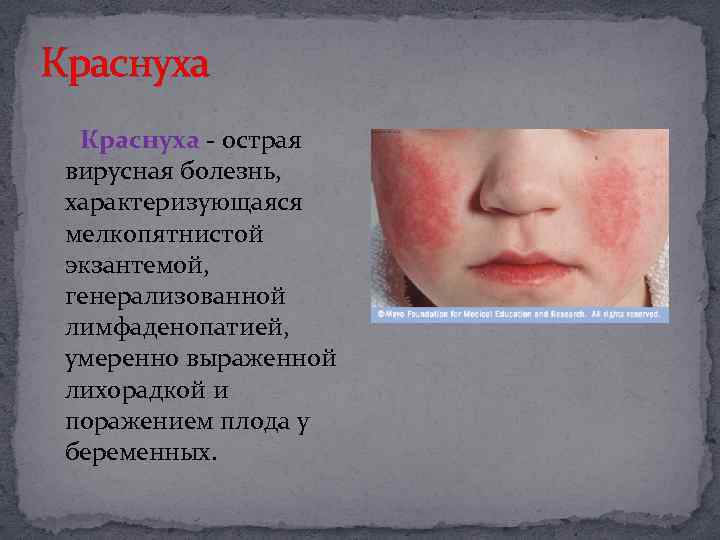 Краснуха - острая вирусная болезнь, характеризующаяся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
Краснуха - острая вирусная болезнь, характеризующаяся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
 Этиология Возбудитель краснухи это РНК-содержащий, фильтрующийся вирус, который обнаруживается в секрете носоглотки, крови. Вирус краснухи во внешней среде нестоек, быстро теряет активность при воздействии ультрафиолетового облучения, нагревания, антисептических средств. Источник заражения больной человек в продромальном периоде и в течение пяти дней от начала заболевания. Заражение происходит воздушно-капельным путём. Допускается вариант заражения контактно-бытовым путём, через игрушки или посуду. Доказан трансплацентарный механизм передачи краснухи от заражённой матери к плоду.
Этиология Возбудитель краснухи это РНК-содержащий, фильтрующийся вирус, который обнаруживается в секрете носоглотки, крови. Вирус краснухи во внешней среде нестоек, быстро теряет активность при воздействии ультрафиолетового облучения, нагревания, антисептических средств. Источник заражения больной человек в продромальном периоде и в течение пяти дней от начала заболевания. Заражение происходит воздушно-капельным путём. Допускается вариант заражения контактно-бытовым путём, через игрушки или посуду. Доказан трансплацентарный механизм передачи краснухи от заражённой матери к плоду.
 Эпидемиология Резервуар и источник инфекции - человек с клинически выраженной или стёртой формой краснухи. Больной выделяет вирус во внешнюю среду за 1 нед до появления сыпи и в течение 5 -7 дней после появления высыпаний. Большое эпидемиологическое значение имеют дети с врождённой краснухой. При последней возбудитель выявляют в слизи носоглотки и моче (реже в фекалиях) на протяжении нескольких недель, иногда - до 12 -20 мес. Механизм передачи - аэрозольный, путь передачи воздушно-капельный. Для заражения необходимо более длительное и тесное общение с больным, чем при кори и ветряной оспе. Существует вертикальный путь передачи (трансплацентарная передача вируса), особенно в первые 3 мес беременности. Руки и предметы ухода не имеют эпидемиологического значения. Исключение составляют игрушки, с помощью которых возможна передача вируса маленькими детьми изо рта в рот
Эпидемиология Резервуар и источник инфекции - человек с клинически выраженной или стёртой формой краснухи. Больной выделяет вирус во внешнюю среду за 1 нед до появления сыпи и в течение 5 -7 дней после появления высыпаний. Большое эпидемиологическое значение имеют дети с врождённой краснухой. При последней возбудитель выявляют в слизи носоглотки и моче (реже в фекалиях) на протяжении нескольких недель, иногда - до 12 -20 мес. Механизм передачи - аэрозольный, путь передачи воздушно-капельный. Для заражения необходимо более длительное и тесное общение с больным, чем при кори и ветряной оспе. Существует вертикальный путь передачи (трансплацентарная передача вируса), особенно в первые 3 мес беременности. Руки и предметы ухода не имеют эпидемиологического значения. Исключение составляют игрушки, с помощью которых возможна передача вируса маленькими детьми изо рта в рот
 Классификация По типу: 1. Типичная (легкая, среднетяжелая, тяжелая). 2. Атипичная (без сыпи). 3. Инаппаратная. Врожденная краснуха: 1. Поражение нервной системы. 2. Врожденные пороки сердца. 3. Форма с поражением слуха. 4. Форма с поражением глаз. 5. Смешанные формы.
Классификация По типу: 1. Типичная (легкая, среднетяжелая, тяжелая). 2. Атипичная (без сыпи). 3. Инаппаратная. Врожденная краснуха: 1. Поражение нервной системы. 2. Врожденные пороки сердца. 3. Форма с поражением слуха. 4. Форма с поражением глаз. 5. Смешанные формы.
 Диагностика В общем анализе крови при краснухе в период инкубации можно обнаружить нейтрофильный лейкоцитоз, в периоде высыпания лейкопения, нейтропения, лимфоцитоз. Также характерно значительное увеличение плазматических клеток. Эозинофилы не исчезают, может быть, повышение их количества. Врожденная катаракта у ребенка в следствие заболевания матери краснухой в первом триместре беременности.
Диагностика В общем анализе крови при краснухе в период инкубации можно обнаружить нейтрофильный лейкоцитоз, в периоде высыпания лейкопения, нейтропения, лимфоцитоз. Также характерно значительное увеличение плазматических клеток. Эозинофилы не исчезают, может быть, повышение их количества. Врожденная катаракта у ребенка в следствие заболевания матери краснухой в первом триместре беременности.
 В диагностике краснухи широко используются серологические методы. Если у беременной произошёл контакт с больным, проводится серологическое исследование. При обнаружении антител в сыворотке, мы делаем вывод о заражении, которое предшествовало контакту. При вирусологическом исследовании на анализ берётся слизь из носоглотки и кровь, до появления сыпи. Используются культуры клеток амниона человека, почек кроликов. В этих культурах клеток вирус способен оказывать цитопатическое действие.
В диагностике краснухи широко используются серологические методы. Если у беременной произошёл контакт с больным, проводится серологическое исследование. При обнаружении антител в сыворотке, мы делаем вывод о заражении, которое предшествовало контакту. При вирусологическом исследовании на анализ берётся слизь из носоглотки и кровь, до появления сыпи. Используются культуры клеток амниона человека, почек кроликов. В этих культурах клеток вирус способен оказывать цитопатическое действие.
 Лечение Неосложненная краснуха лечиться амбулаторно, госпитализация необходима при развитии опасных осложнений. Этиотропного лечения краснухи не проводится. Выздоровление наступает вследствие сформировавшегося иммунного ответа и быстрой элиминации вируса. При тяжёлом течении краснухи проводится симптоматическая терапия, направленная на снятие симптомов интоксикации и снижение температуры. По необходимости назначаются антигистаминные и седативные препараты.
Лечение Неосложненная краснуха лечиться амбулаторно, госпитализация необходима при развитии опасных осложнений. Этиотропного лечения краснухи не проводится. Выздоровление наступает вследствие сформировавшегося иммунного ответа и быстрой элиминации вируса. При тяжёлом течении краснухи проводится симптоматическая терапия, направленная на снятие симптомов интоксикации и снижение температуры. По необходимости назначаются антигистаминные и седативные препараты.
 При развитии неврологических осложнений эффективно назначение глюкокортикоидов и адекватной инфузионной терапии. Средства для лечения врождённой краснухи в настоящее время не разработаны.
При развитии неврологических осложнений эффективно назначение глюкокортикоидов и адекватной инфузионной терапии. Средства для лечения врождённой краснухи в настоящее время не разработаны.
 Профилактика Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. Важно предотвратить контакт больного ребёнка с беременными женщинами. Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцина корь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15 -20 дней почти у 100% привитых и сохраняется более 20 лет.
Профилактика Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. Важно предотвратить контакт больного ребёнка с беременными женщинами. Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцина корь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15 -20 дней почти у 100% привитых и сохраняется более 20 лет.
 Осложнения При приобретенной краснухе наиболее частым осложнением являются артриты. У взрослых больных они наблюдаются чаще, чем у детей (30% у мужчин, 56% у женщин). Припухлость и болезненность суставов появляются через 1 -2 дня после исчезновения сыпи и держатся 5 -10 дней. Более редкое осложнение - тромбоцитопеническая пурпура. Она характеризуется петехиальной или более крупной геморрагической сыпью на коже, кровотечением из десен, гематурией. Наиболее тяжелое осложнение - краснушный энцефалит, один случай которого наблюдается на 5000 -7000 заболеваний краснухой. Летальность при энцефалитах довольно велика.
Осложнения При приобретенной краснухе наиболее частым осложнением являются артриты. У взрослых больных они наблюдаются чаще, чем у детей (30% у мужчин, 56% у женщин). Припухлость и болезненность суставов появляются через 1 -2 дня после исчезновения сыпи и держатся 5 -10 дней. Более редкое осложнение - тромбоцитопеническая пурпура. Она характеризуется петехиальной или более крупной геморрагической сыпью на коже, кровотечением из десен, гематурией. Наиболее тяжелое осложнение - краснушный энцефалит, один случай которого наблюдается на 5000 -7000 заболеваний краснухой. Летальность при энцефалитах довольно велика.
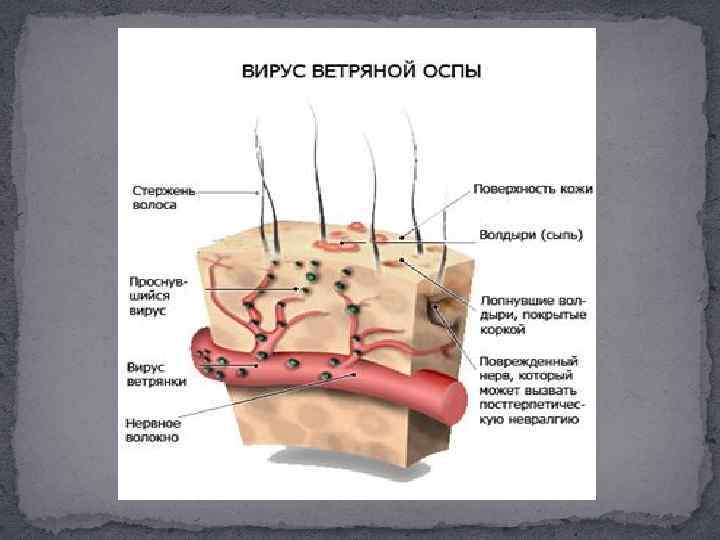
 Ветряная оспа - это заразное инфекционное заболевание, в детском возрасте протекает в достаточно легкой форме; у грудных детей, взрослых, а также людей с ослабленным иммунитетом болезнь может принимать гораздо более тяжелые формы. Вирус ветряной оспы
Ветряная оспа - это заразное инфекционное заболевание, в детском возрасте протекает в достаточно легкой форме; у грудных детей, взрослых, а также людей с ослабленным иммунитетом болезнь может принимать гораздо более тяжелые формы. Вирус ветряной оспы
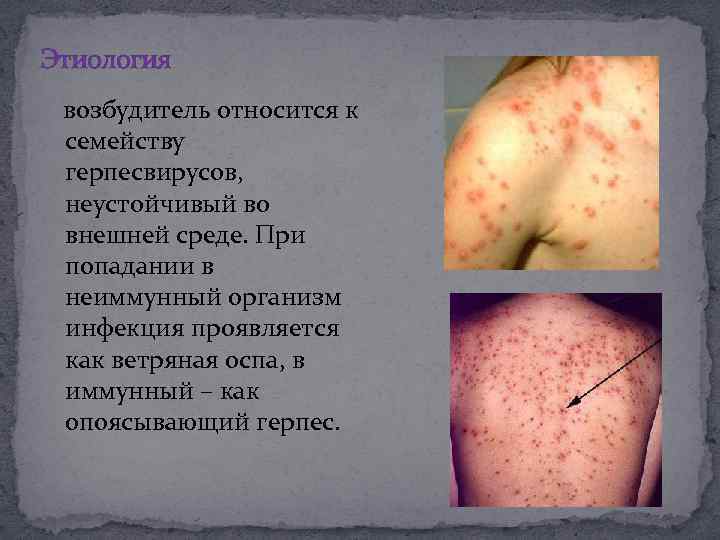 Этиология возбудитель относится к семейству герпесвирусов, неустойчивый во внешней среде. При попадании в неиммунный организм инфекция проявляется как ветряная оспа, в иммунный – как опоясывающий герпес.
Этиология возбудитель относится к семейству герпесвирусов, неустойчивый во внешней среде. При попадании в неиммунный организм инфекция проявляется как ветряная оспа, в иммунный – как опоясывающий герпес.
 Эпидемиология Передача осуществляется воздушно-капельным и редко - контактным путями. Началу болезни предшествует контакт с больным ветряной оспой с последних дней инкубационного периода до момента отпадения корочек (5 дней последнего высыпания). Инкубационный период ветряной оспы (инкубационный период ветрянки) колеблется от 10 до 23 дней, составляя в среднем 13– 17 дней. Заболеваемость возрастает в зимне-весенний период.
Эпидемиология Передача осуществляется воздушно-капельным и редко - контактным путями. Началу болезни предшествует контакт с больным ветряной оспой с последних дней инкубационного периода до момента отпадения корочек (5 дней последнего высыпания). Инкубационный период ветряной оспы (инкубационный период ветрянки) колеблется от 10 до 23 дней, составляя в среднем 13– 17 дней. Заболеваемость возрастает в зимне-весенний период.
 Классификация По типу: 1. Типичные. 2. Атипичные: — рудиментарная; — пустулезная; — буллезная; — геморрагическая; — гангренозная; — генерализованная (висцеральная). По течению (по характеру): 1. Гладкое. 2. Негладкое: — с осложнениями; — с наслоением вторичной инфекции; — с обострением хронических заболеваний.
Классификация По типу: 1. Типичные. 2. Атипичные: — рудиментарная; — пустулезная; — буллезная; — геморрагическая; — гангренозная; — генерализованная (висцеральная). По течению (по характеру): 1. Гладкое. 2. Негладкое: — с осложнениями; — с наслоением вторичной инфекции; — с обострением хронических заболеваний.
 По тяжести: 1. Легкая форма. 2. Среднетяжелая форма. 3. Тяжелая форма. Критерии тяжести: — выраженность синдрома интоксикации; — выраженность местных изменений.
По тяжести: 1. Легкая форма. 2. Среднетяжелая форма. 3. Тяжелая форма. Критерии тяжести: — выраженность синдрома интоксикации; — выраженность местных изменений.
 Диагностика Ветрянку следует отличать от стрептодермии. Дифференциальная диагностика с вариолоидом потеряла актуальность из-за ликвидации натуральной оспы. При выраженной клинической картине ветряной оспы лихорадка, другие признаки интоксикации и экзантема проявляются практически одновременно; на одном участке кожи можно видеть разные стадии последовательной трансформации элементов сыпи: мелкие красные пятна, папулы, однокамерные везикулы без пупкообразного вдавления с прозрачным содержимым, корочки.
Диагностика Ветрянку следует отличать от стрептодермии. Дифференциальная диагностика с вариолоидом потеряла актуальность из-за ликвидации натуральной оспы. При выраженной клинической картине ветряной оспы лихорадка, другие признаки интоксикации и экзантема проявляются практически одновременно; на одном участке кожи можно видеть разные стадии последовательной трансформации элементов сыпи: мелкие красные пятна, папулы, однокамерные везикулы без пупкообразного вдавления с прозрачным содержимым, корочки.
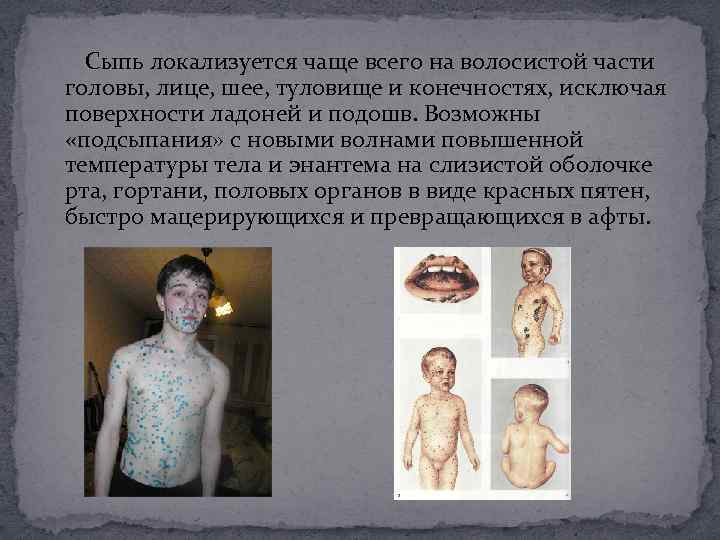 Сыпь локализуется чаще всего на волосистой части головы, лице, шее, туловище и конечностях, исключая поверхности ладоней и подошв. Возможны «подсыпания» с новыми волнами повышенной температуры тела и энантема на слизистой оболочке рта, гортани, половых органов в виде красных пятен, быстро мацерирующихся и превращающихся в афты.
Сыпь локализуется чаще всего на волосистой части головы, лице, шее, туловище и конечностях, исключая поверхности ладоней и подошв. Возможны «подсыпания» с новыми волнами повышенной температуры тела и энантема на слизистой оболочке рта, гортани, половых органов в виде красных пятен, быстро мацерирующихся и превращающихся в афты.
 Лечение При легких и среднетяжелых формах ветряной оспы у иммунокомпетентных пациентов терапия направлена на профилактику вторичных осложнений. Для этого ежедневно меняют одежду, постельное белье, смазывают везикулы 1 -2% раствором калия перманганата или раствором бриллиантовой зелени, после еды полощут рот растворами антисептиков. Средством этиотропной терапии ветряной оспы является ацикловир. Показаниями к применению ацикловира являются: пациенты с онкогематологическими заболеваниями; реципиенты органов, костного мозга; больные, получающие кортикостероидные препараты; дети с врожденными иммунодефицитами дети с ВИЧ-инфекцией; врожденная ветряная оспа; ветряная оспа, осложненная поражением нервной системы, гепатитом, тромбоцитопенией, пневмонией; тяжелые формы ветряной оспы.
Лечение При легких и среднетяжелых формах ветряной оспы у иммунокомпетентных пациентов терапия направлена на профилактику вторичных осложнений. Для этого ежедневно меняют одежду, постельное белье, смазывают везикулы 1 -2% раствором калия перманганата или раствором бриллиантовой зелени, после еды полощут рот растворами антисептиков. Средством этиотропной терапии ветряной оспы является ацикловир. Показаниями к применению ацикловира являются: пациенты с онкогематологическими заболеваниями; реципиенты органов, костного мозга; больные, получающие кортикостероидные препараты; дети с врожденными иммунодефицитами дети с ВИЧ-инфекцией; врожденная ветряная оспа; ветряная оспа, осложненная поражением нервной системы, гепатитом, тромбоцитопенией, пневмонией; тяжелые формы ветряной оспы.
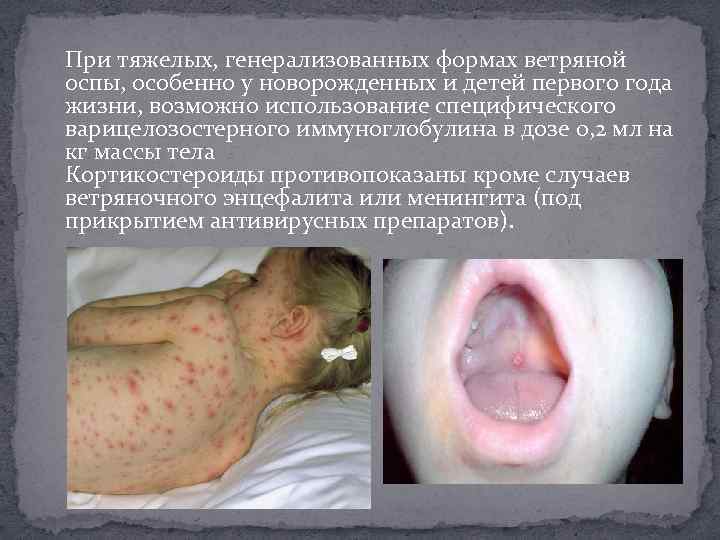 При тяжелых, генерализованных формах ветряной оспы, особенно у новорожденных и детей первого года жизни, возможно использование специфического варицелозостерного иммуноглобулина в дозе 0, 2 мл на кг массы тела Кортикостероиды противопоказаны кроме случаев ветряночного энцефалита или менингита (под прикрытием антивирусных препаратов).
При тяжелых, генерализованных формах ветряной оспы, особенно у новорожденных и детей первого года жизни, возможно использование специфического варицелозостерного иммуноглобулина в дозе 0, 2 мл на кг массы тела Кортикостероиды противопоказаны кроме случаев ветряночного энцефалита или менингита (под прикрытием антивирусных препаратов).
 Профилактика Если у вас существует высокая вероятность заболеть ветрянкой, обратитесь к врачу. Назначенные медикаменты или прививка могут предотвратить заражение. Избегайте контакта с другими людьми во время инфекционного периода (пока все оспины не затянутся коркой). Если люди подвергались вероятности заражения при контакте с вами, посоветуйте им наблюдать за возможным появлением кожных высыпаний в течение 2 недель с момента контакта. Практически невозможно предотвратить распространение болезни в одной семье. Исследования показывают, что в 9 случаях из 10 -ти супруг(а) инфицированного также
Профилактика Если у вас существует высокая вероятность заболеть ветрянкой, обратитесь к врачу. Назначенные медикаменты или прививка могут предотвратить заражение. Избегайте контакта с другими людьми во время инфекционного периода (пока все оспины не затянутся коркой). Если люди подвергались вероятности заражения при контакте с вами, посоветуйте им наблюдать за возможным появлением кожных высыпаний в течение 2 недель с момента контакта. Практически невозможно предотвратить распространение болезни в одной семье. Исследования показывают, что в 9 случаях из 10 -ти супруг(а) инфицированного также
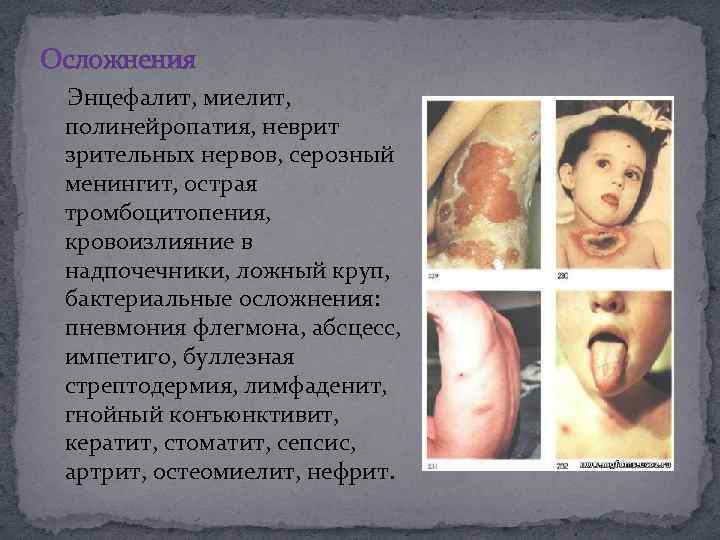 Осложнения Энцефалит, миелит, полинейропатия, неврит зрительных нервов, серозный менингит, острая тромбоцитопения, кровоизлияние в надпочечники, ложный круп, бактериальные осложнения: пневмония флегмона, абсцесс, импетиго, буллезная стрептодермия, лимфаденит, гнойный конъюнктивит, кератит, стоматит, сепсис, артрит, остеомиелит, нефрит.
Осложнения Энцефалит, миелит, полинейропатия, неврит зрительных нервов, серозный менингит, острая тромбоцитопения, кровоизлияние в надпочечники, ложный круп, бактериальные осложнения: пневмония флегмона, абсцесс, импетиго, буллезная стрептодермия, лимфаденит, гнойный конъюнктивит, кератит, стоматит, сепсис, артрит, остеомиелит, нефрит.


