Жерлов..ppt
- Количество слайдов: 64

ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ «СИБИРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ» МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ Кафедра госпитальной хирургии с курсом онкологии Арефлюксные анастомозы в модификации медицинского центра имени Жерлова Георгия Кирилловича Студент ЛФ, 5 курс, группа 1011, Кыркунов А. В.

Арефлюксный инвагинационный эзофагогастроанастомоз с мышечный жомом при проксимальной резекции желудка. Этапы операции: 1) Мобилизация проксимального отдела желудка 2) Мобилизация абдоминального отдела пищевода 3) Формирование мышечного жома на дистальном конце пищевода 4) Прошивание абдоминальной части пищевода и желудка сшивающими аппаратами, резекция 5) Формирование новой малой кривизны желудка 6) Формирование культи желудка 7) Сшивание концов пищевода и желудка, формирование анастомоза.
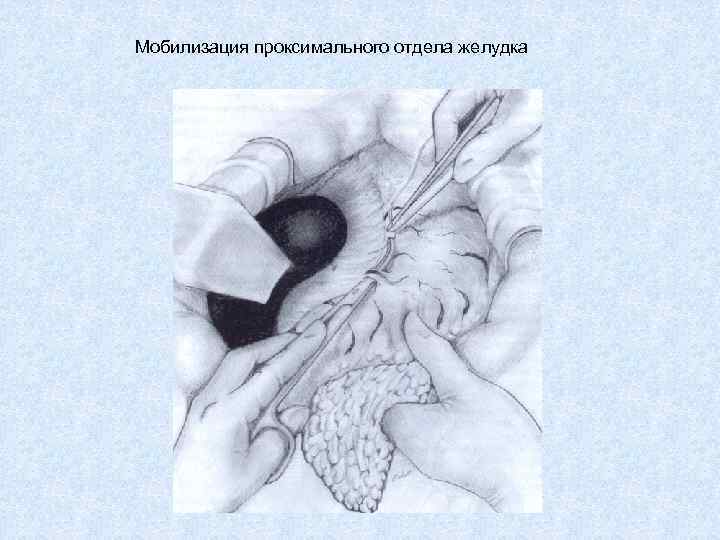
Мобилизация проксимального отдела желудка
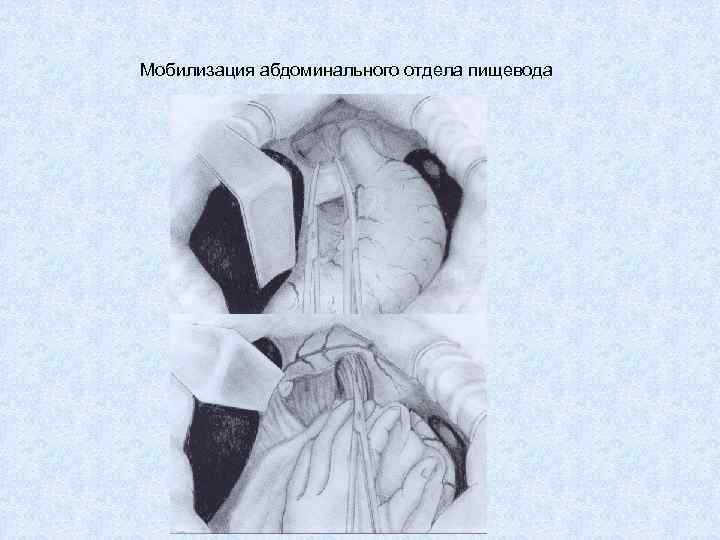
Мобилизация абдоминального отдела пищевода
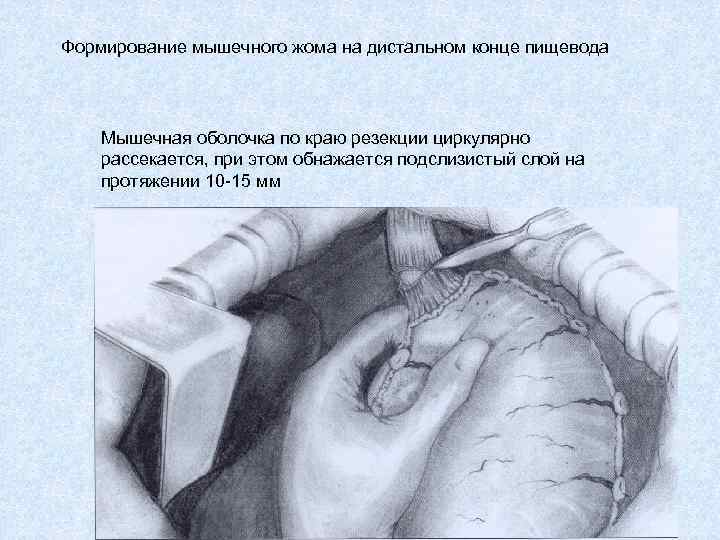
Формирование мышечного жома на дистальном конце пищевода Мышечная оболочка по краю резекции циркулярно рассекается, при этом обнажается подслизистый слой на протяжении 10 -15 мм
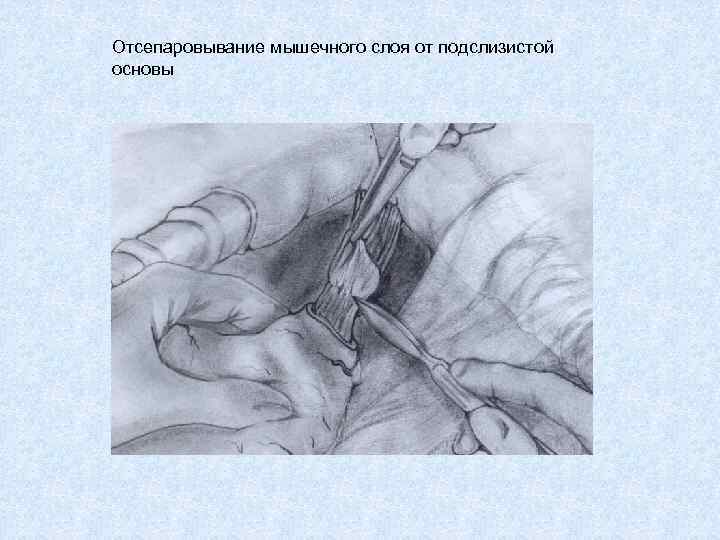
Отсепаровывание мышечного слоя от подслизистой основы
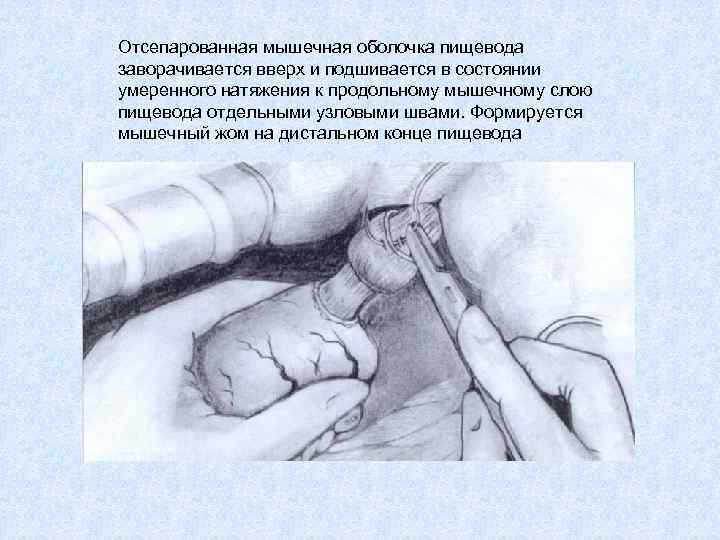
Отсепарованная мышечная оболочка пищевода заворачивается вверх и подшивается в состоянии умеренного натяжения к продольному мышечному слою пищевода отдельными узловыми швами. Формируется мышечный жом на дистальном конце пищевода
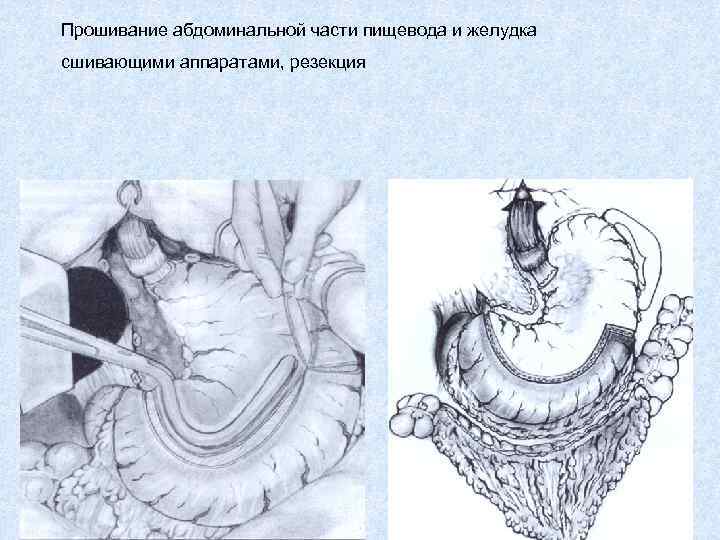
Прошивание абдоминальной части пищевода и желудка сшивающими аппаратами, резекция
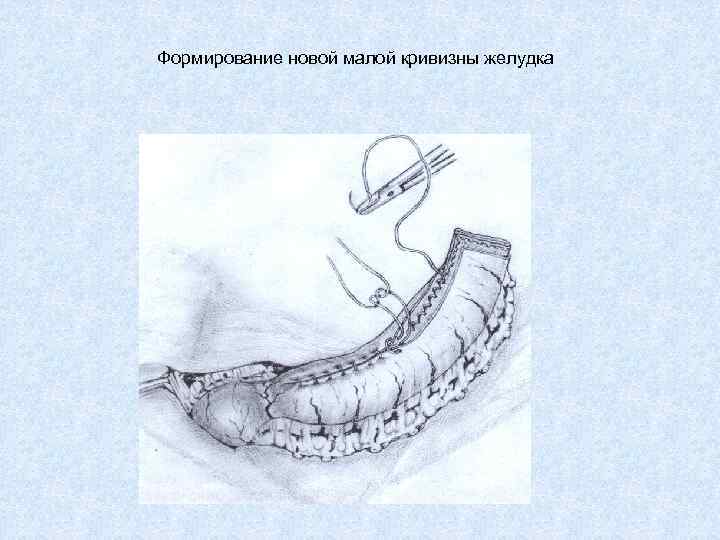
Формирование новой малой кривизны желудка
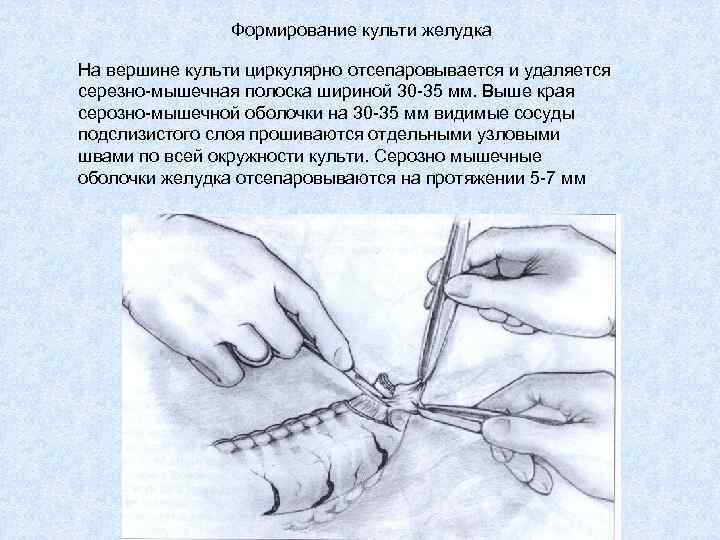
Формирование культи желудка На вершине культи циркулярно отсепаровывается и удаляется серезно-мышечная полоска шириной 30 -35 мм. Выше края серозно-мышечной оболочки на 30 -35 мм видимые сосуды подслизистого слоя прошиваются отдельными узловыми швами по всей окружности культи. Серозно мышечные оболочки желудка отсепаровываются на протяжении 5 -7 мм
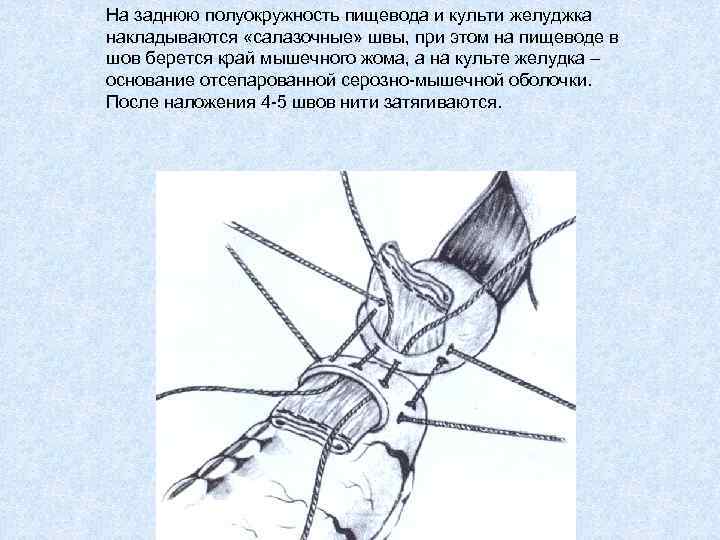
На заднюю полуокружность пищевода и культи желуджка накладываются «салазочные» швы, при этом на пищеводе в шов берется край мышечного жома, а на культе желудка – основание отсепарованной серозно-мышечной оболочки. После наложения 4 -5 швов нити затягиваются.
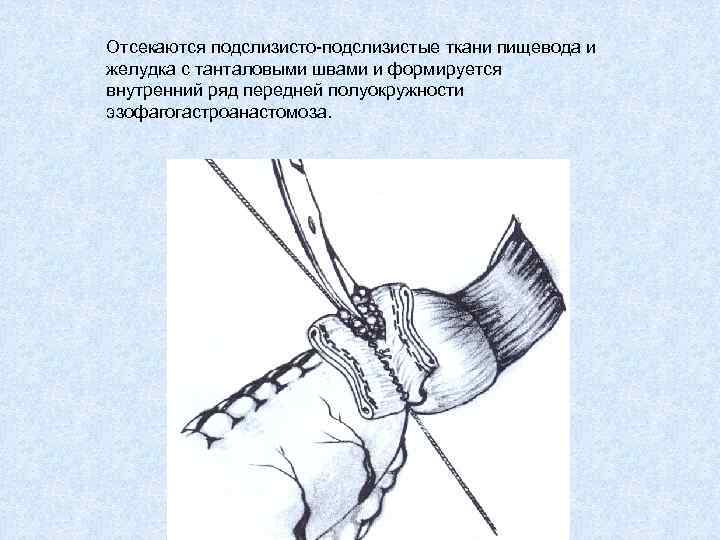
Отсекаются подслизисто-подслизистые ткани пищевода и желудка с танталовыми швами и формируется внутренний ряд передней полуокружности эзофагогастроанастомоза.
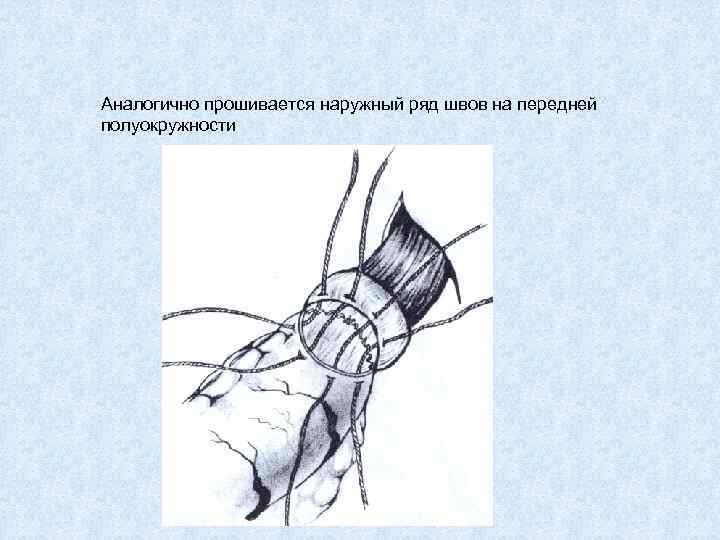
Аналогично прошивается наружный ряд швов на передней полуокружности
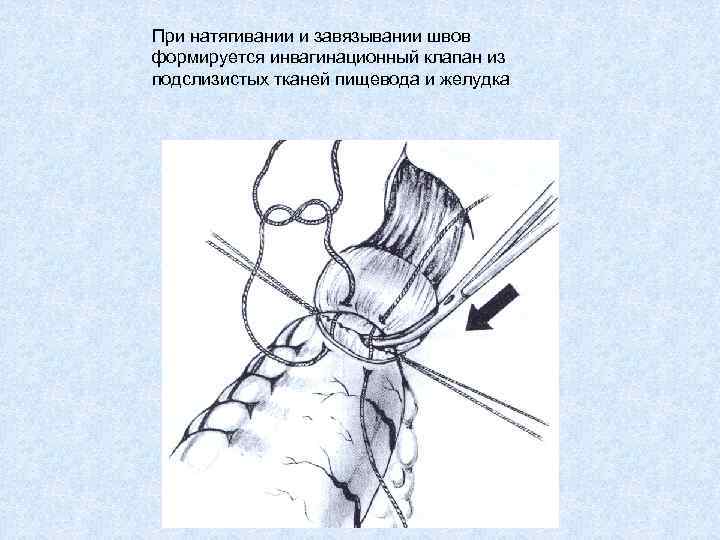
При натягивании и завязывании швов формируется инвагинационный клапан из подслизистых тканей пищевода и желудка
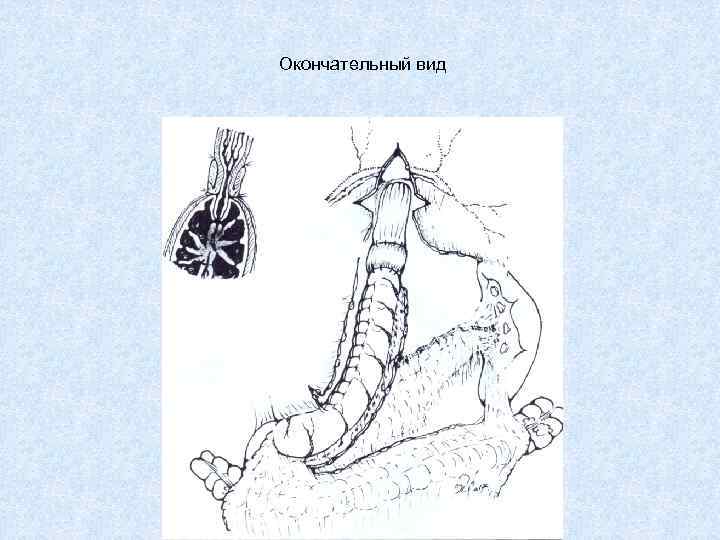
Окончательный вид
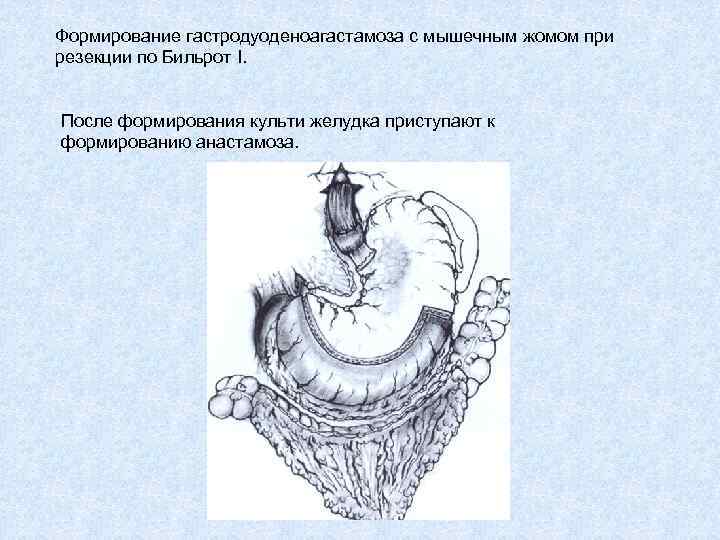
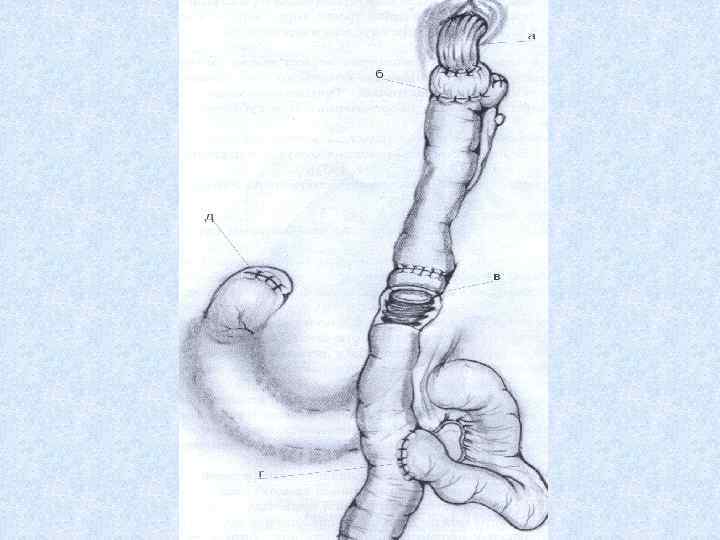
Формирование гастродуоденоагастамоза с мышечным жомом при резекции по Бильрот I. После формирования культи желудка приступают к формированию анастамоза.
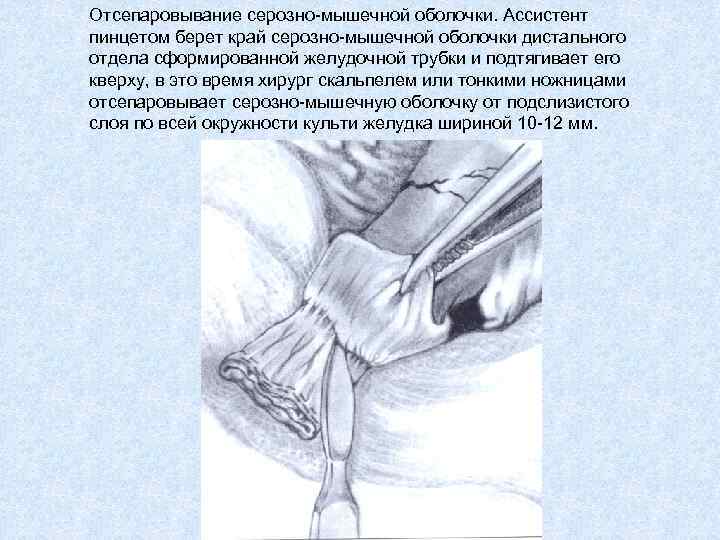
Отсепаровывание серозно-мышечной оболочки. Ассистент пинцетом берет край серозно-мышечной оболочки дистального отдела сформированной желудочной трубки и подтягивает его кверху, в это время хирург скальпелем или тонкими ножницами отсепаровывает серозно-мышечную оболочку от подслизистого слоя по всей окружности культи желудка шириной 10 -12 мм.
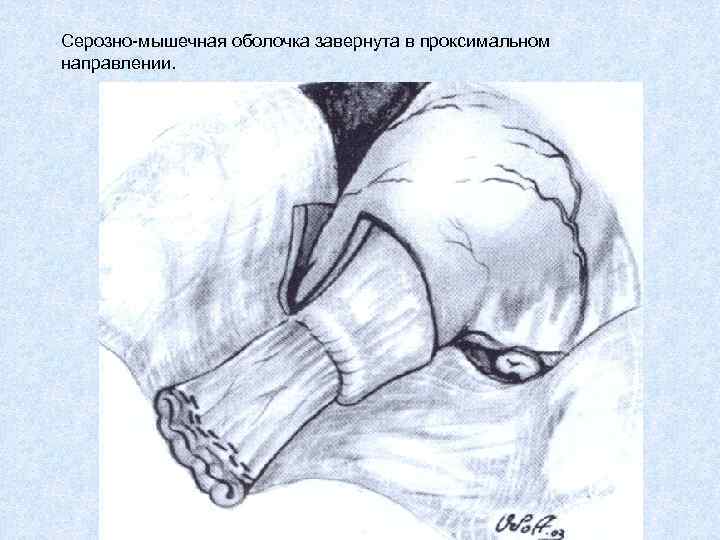
Серозно-мышечная оболочка завернута в проксимальном направлении.
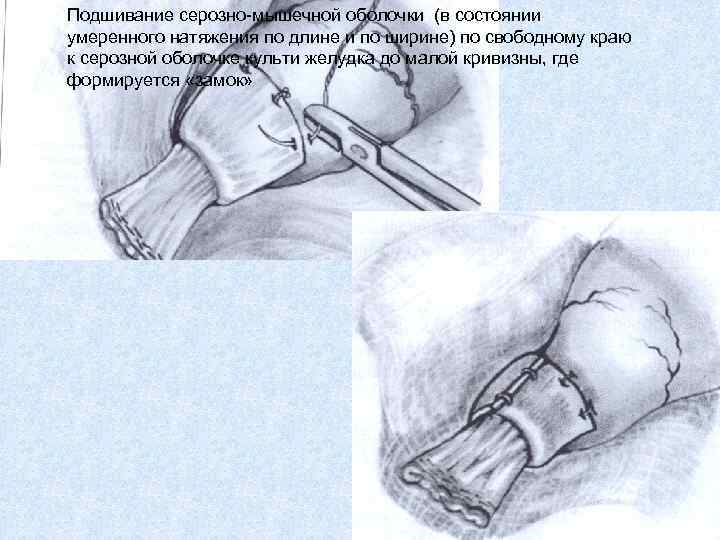
Подшивание серозно-мышечной оболочки (в состоянии умеренного натяжения по длине и по ширине) по свободному краю к серозной оболочке культи желудка до малой кривизны, где формируется «замок»
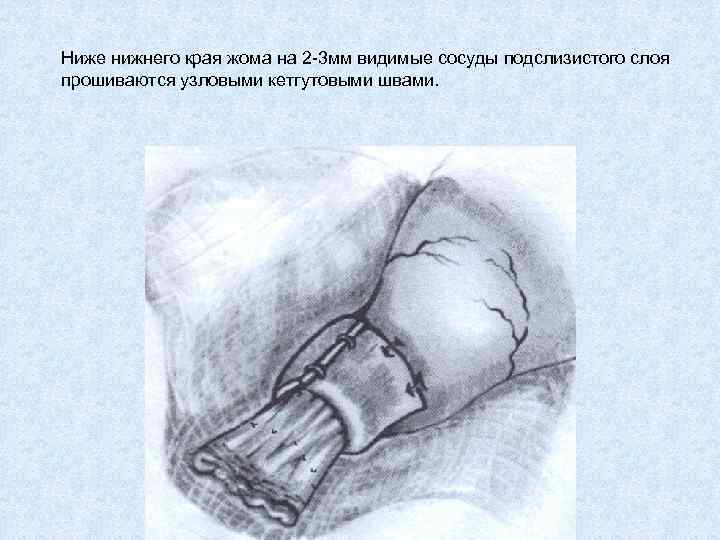
Ниже нижнего края жома на 2 -3 мм видимые сосуды подслизистого слоя прошиваются узловыми кетгутовыми швами.

Далее проводят промывание жудудка до чистых вод. Мышечный жом препятствует вытеканию воды из культи желудка, она удерживается и не инфицирует операционное поле при дальнейшем наложении анастомоза. Дальнейшее продолжение операции в зависимости от результатов дооперационного обследования больных и конкретной ситуации возможно в 3 вариантах: 1) Гастродуоденоанастомоз «конец в конец» , 2) Гастродуоденоанастомоз «конец в бок» , 3) Гастроеюноанастомоз «конец в бок» 4) В клинике Жерлова предпочтение чаще всего отдается гастродуоденоанастомозу «конец в конец» .
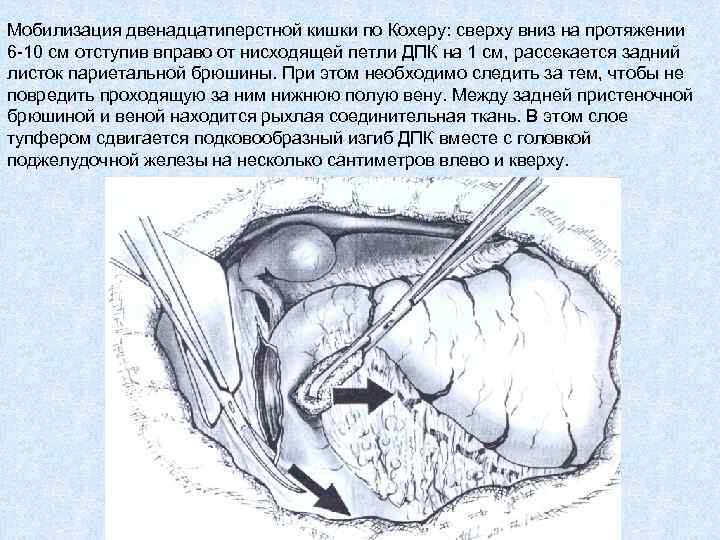
Мобилизация двенадцатиперстной кишки по Кохеру: сверху вниз на протяжении 6 -10 см отступив вправо от нисходящей петли ДПК на 1 см, рассекается задний листок париетальной брюшины. При этом необходимо следить за тем, чтобы не повредить проходящую за ним нижнюю полую вену. Между задней пристеночной брюшиной и веной находится рыхлая соединительная ткань. В этом слое тупфером сдвигается подковообразный изгиб ДПК вместе с головкой поджелудочной железы на несколько сантиметров влево и кверху.
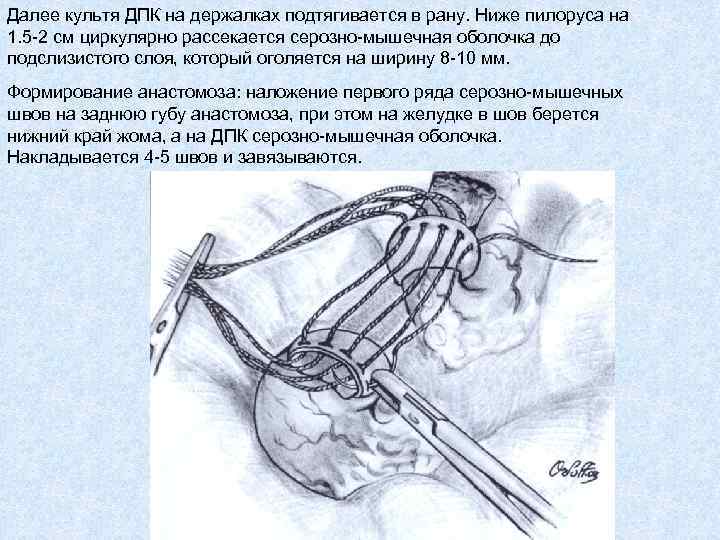
Далее культя ДПК на держалках подтягивается в рану. Ниже пилоруса на 1. 5 -2 см циркулярно рассекается серозно-мышечная оболочка до подслизистого слоя, который оголяется на ширину 8 -10 мм. Формирование анастомоза: наложение первого ряда серозно-мышечных швов на заднюю губу анастомоза, при этом на желудке в шов берется нижний край жома, а на ДПК серозно-мышечная оболочка. Накладывается 4 -5 швов и завязываются.
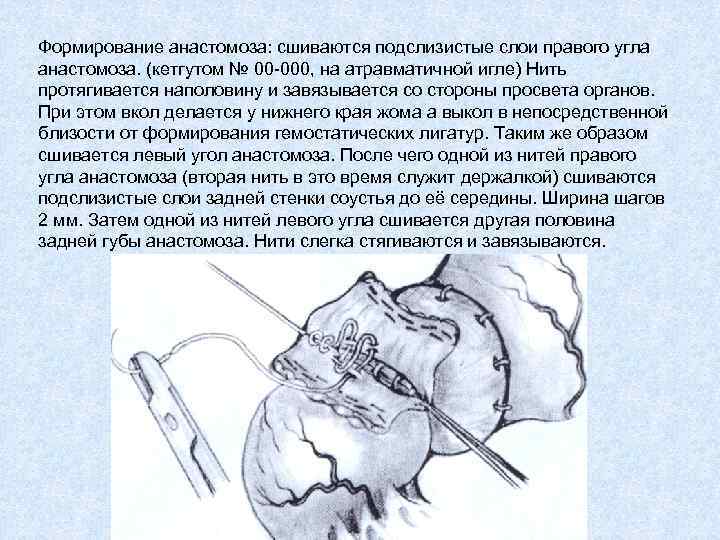
Формирование анастомоза: сшиваются подслизистые слои правого угла анастомоза. (кетгутом № 00 -000, на атравматичной игле) Нить протягивается наполовину и завязывается со стороны просвета органов. При этом вкол делается у нижнего края жома а выкол в непосредственной близости от формирования гемостатических лигатур. Таким же образом сшивается левый угол анастомоза. После чего одной из нитей правого угла анастомоза (вторая нить в это время служит держалкой) сшиваются подслизистые слои задней стенки соустья до её середины. Ширина шагов 2 мм. Затем одной из нитей левого угла сшивается другая половина задней губы анастомоза. Нити слегка стягиваются и завязываются.
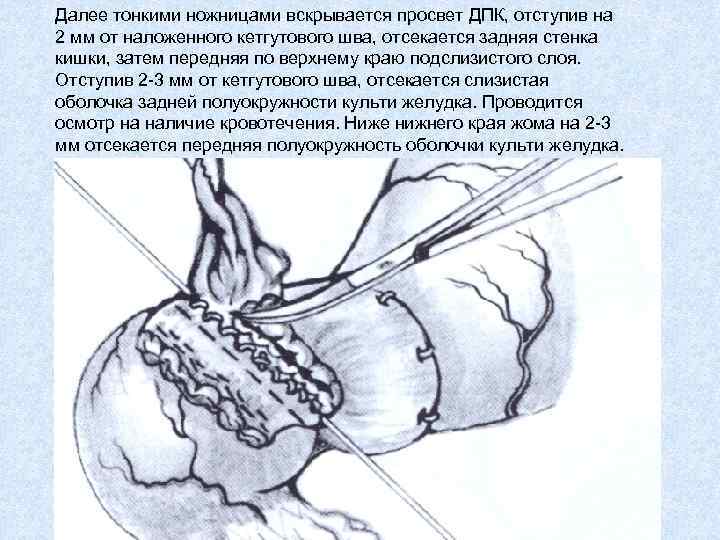
Далее тонкими ножницами вскрывается просвет ДПК, отступив на 2 мм от наложенного кетгутового шва, отсекается задняя стенка кишки, затем передняя по верхнему краю подслизистого слоя. Отступив 2 -3 мм от кетгутового шва, отсекается слизистая оболочка задней полуокружности культи желудка. Проводится осмотр на наличие кровотечения. Ниже нижнего края жома на 2 -3 мм отсекается передняя полуокружность оболочки культи желудка.
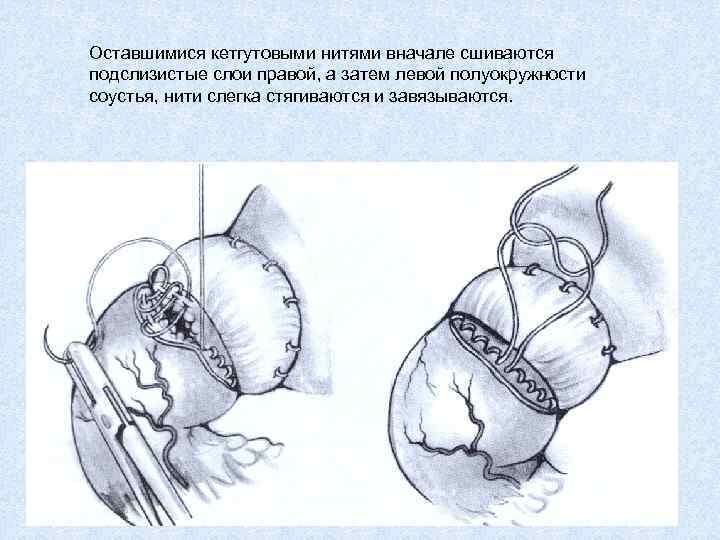
Оставшимися кетгутовыми нитями вначале сшиваются подслизистые слои правой, а затем левой полуокружности соустья, нити слегка стягиваются и завязываются.
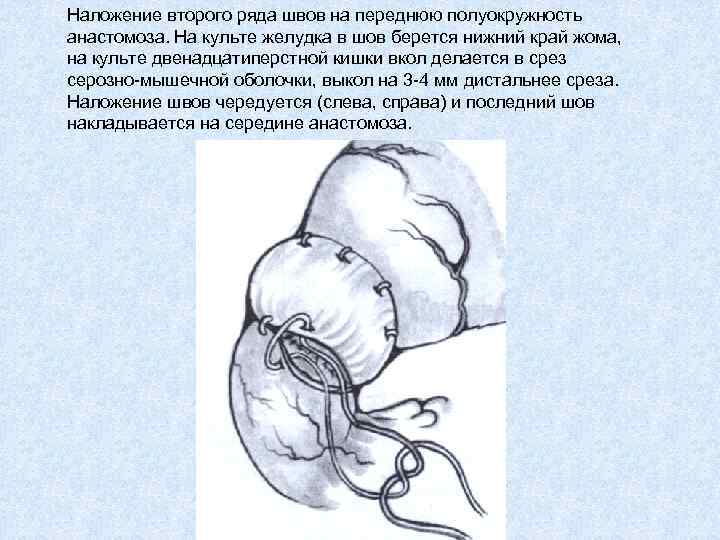
Наложение второго ряда швов на переднюю полуокружность анастомоза. На культе желудка в шов берется нижний край жома, на культе двенадцатиперстной кишки вкол делается в срез серозно-мышечной оболочки, выкол на 3 -4 мм дистальнее среза. Наложение швов чередуется (слева, справа) и последний шов накладывается на середине анастомоза.
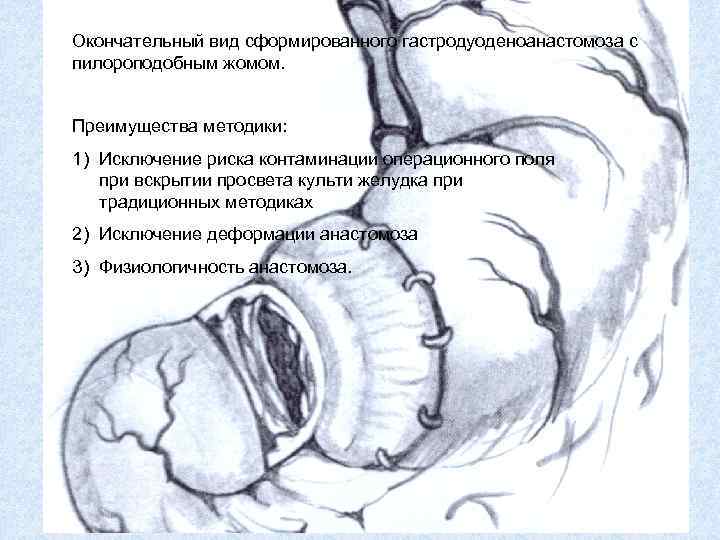
Окончательный вид сформированного гастродуоденоанастомоза с пилороподобным жомом. Преимущества методики: 1) Исключение риска контаминации операционного поля при вскрытии просвета культи желудка при традиционных методиках 2) Исключение деформации анастомоза 3) Физиологичность анастомоза.
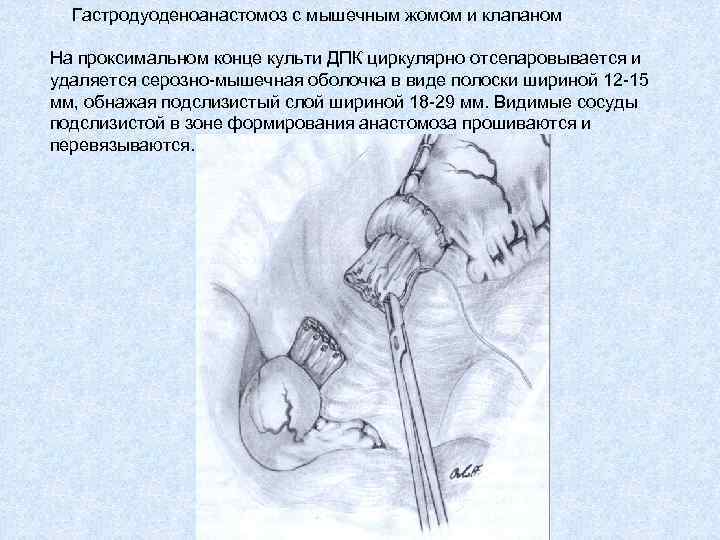
Гастродуоденоанастомоз с мышечным жомом и клапаном На проксимальном конце культи ДПК циркулярно отсепаровывается и удаляется серозно-мышечная оболочка в виде полоски шириной 12 -15 мм, обнажая подслизистый слой шириной 18 -29 мм. Видимые сосуды подслизистой в зоне формирования анастомоза прошиваются и перевязываются.
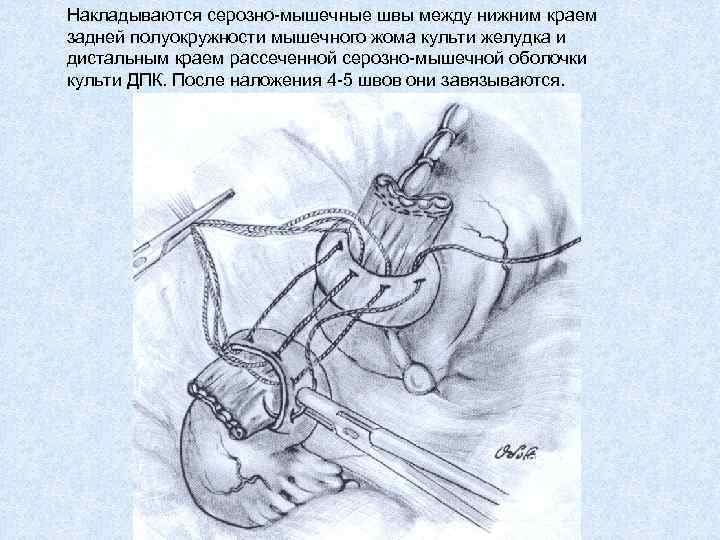
Накладываются серозно-мышечные швы между нижним краем задней полуокружности мышечного жома культи желудка и дистальным краем рассеченной серозно-мышечной оболочки культи ДПК. После наложения 4 -5 швов они завязываются.
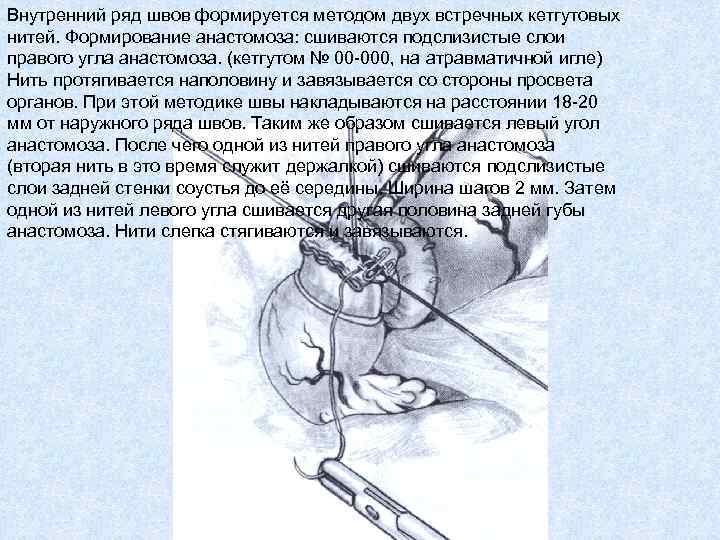
Внутренний ряд швов формируется методом двух встречных кетгутовых нитей. Формирование анастомоза: сшиваются подслизистые слои правого угла анастомоза. (кетгутом № 00 -000, на атравматичной игле) Нить протягивается наполовину и завязывается со стороны просвета органов. При этой методике швы накладываются на расстоянии 18 -20 мм от наружного ряда швов. Таким же образом сшивается левый угол анастомоза. После чего одной из нитей правого угла анастомоза (вторая нить в это время служит держалкой) сшиваются подслизистые слои задней стенки соустья до её середины. Ширина шагов 2 мм. Затем одной из нитей левого угла сшивается другая половина задней губы анастомоза. Нити слегка стягиваются и завязываются.
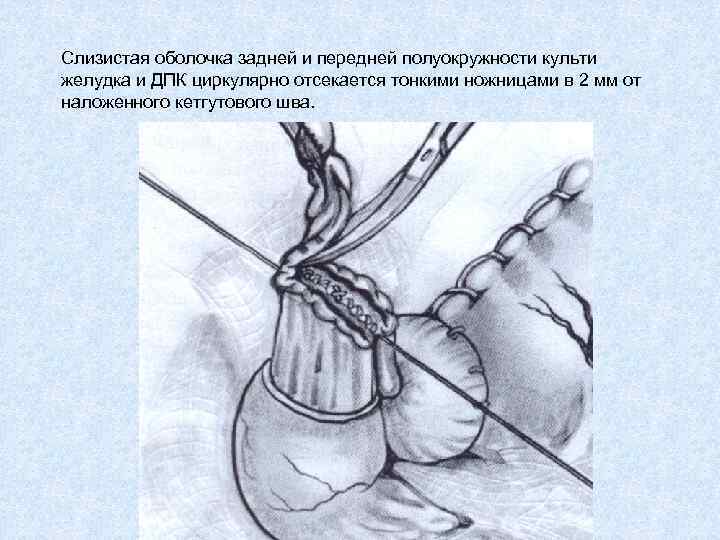
Слизистая оболочка задней и передней полуокружности культи желудка и ДПК циркулярно отсекается тонкими ножницами в 2 мм от наложенного кетгутового шва.
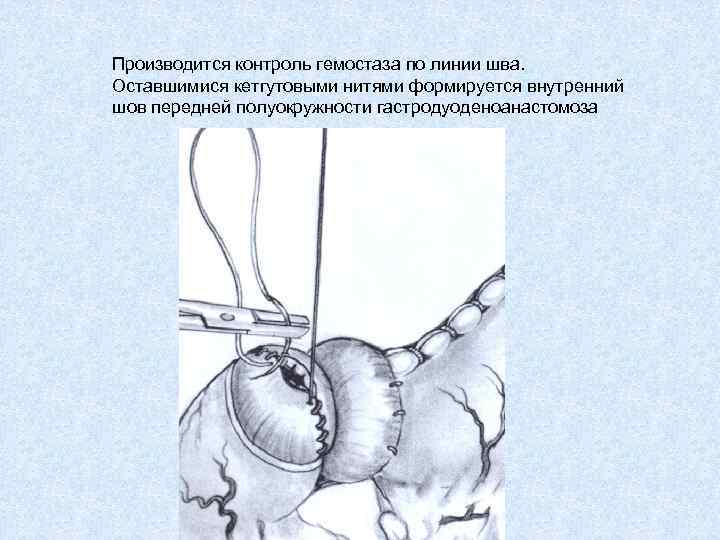
Производится контроль гемостаза по линии шва. Оставшимися кетгутовыми нитями формируется внутренний шов передней полуокружности гастродуоденоанастомоза
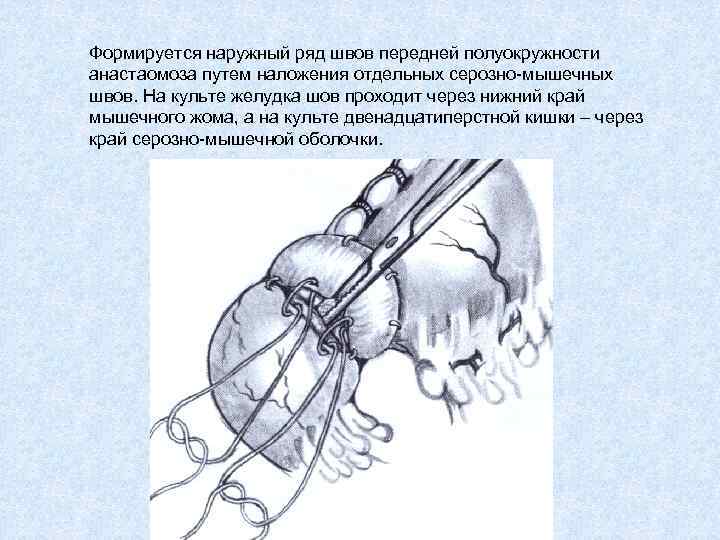
Формируется наружный ряд швов передней полуокружности анастаомоза путем наложения отдельных серозно-мышечных швов. На культе желудка шов проходит через нижний край мышечного жома, а на культе двенадцатиперстной кишки – через край серозно-мышечной оболочки.
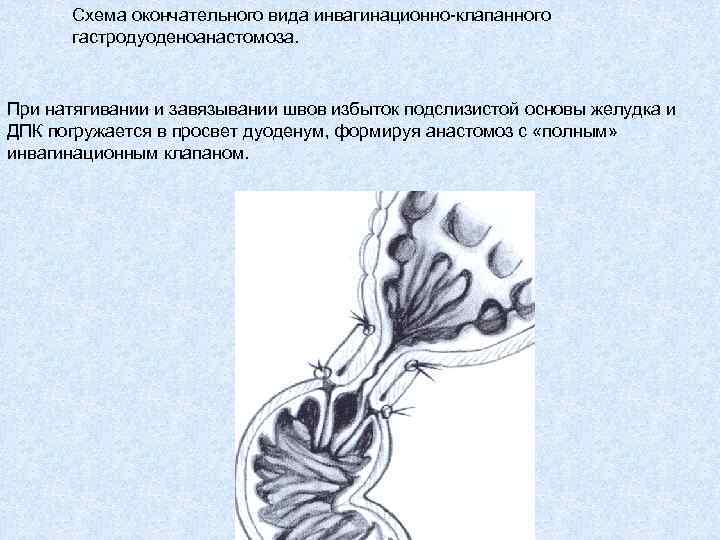
Схема окончательного вида инвагинационно-клапанного гастродуоденоанастомоза. При натягивании и завязывании швов избыток подслизистой основы желудка и ДПК погружается в просвет дуоденум, формируя анастомоз с «полным» инвагинационным клапаном.

Гастродуоденоаностамоз с мышечным жомом и клапаном- «створкой» При выраженной деформации луковицы ДПК при язвах, приводящей к невозможности формирования циркулярного инвагинационного клапана в области соустья.
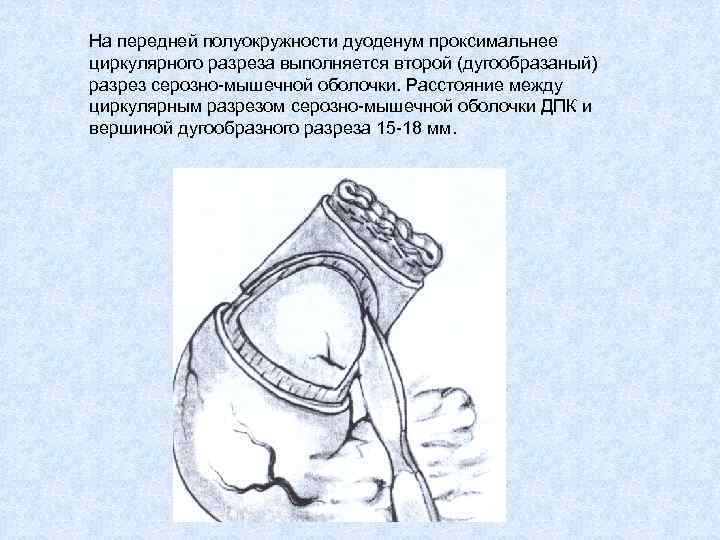
На передней полуокружности дуоденум проксимальнее циркулярного разреза выполняется второй (дугообразаный) разрез серозно-мышечной оболочки. Расстояние между циркулярным разрезом серозно-мышечной оболочки ДПК и вершиной дугообразного разреза 15 -18 мм.

Серозно мышечная оболочка передней полуокружности культи ДПК между циркулярным и дугообразными разрезами отсепаровывается. При этом обнаженный слизисто-подслизистый фрагмент передней полуокружности ДПК напоминает полулунную форму
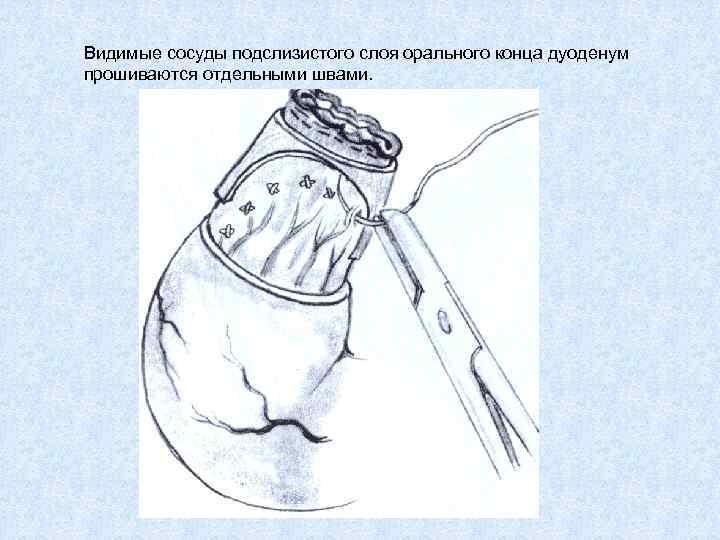
Видимые сосуды подслизистого слоя орального конца дуоденум прошиваются отдельными швами.

После мобилизации и формирования трубчатой культи желудка с искусственным пилороподобным жомом дистальнее нижнего края последнего оставляют подслизисто-слизистые ткани передней полуокружности в виде «лепестка» , вершина которого удалена от нижнего края пилороподобного жома на 15 -18 мм.
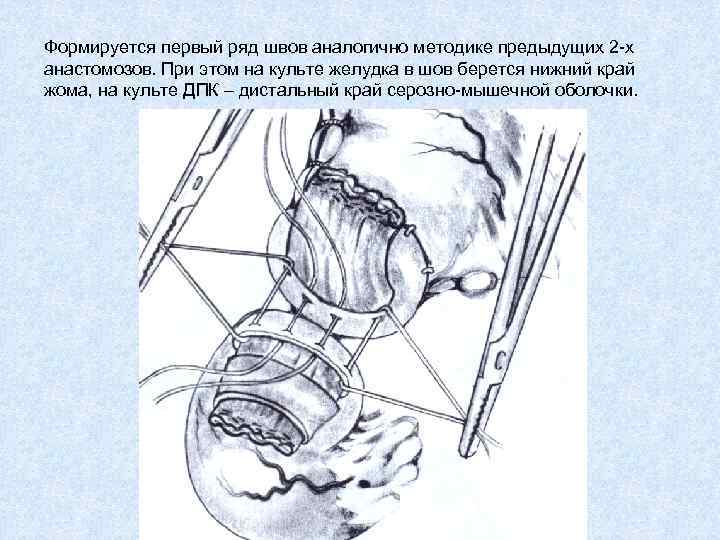
Формируется первый ряд швов аналогично методике предыдущих 2 -х анастомозов. При этом на культе желудка в шов берется нижний край жома, на культе ДПК – дистальный край серозно-мышечной оболочки.
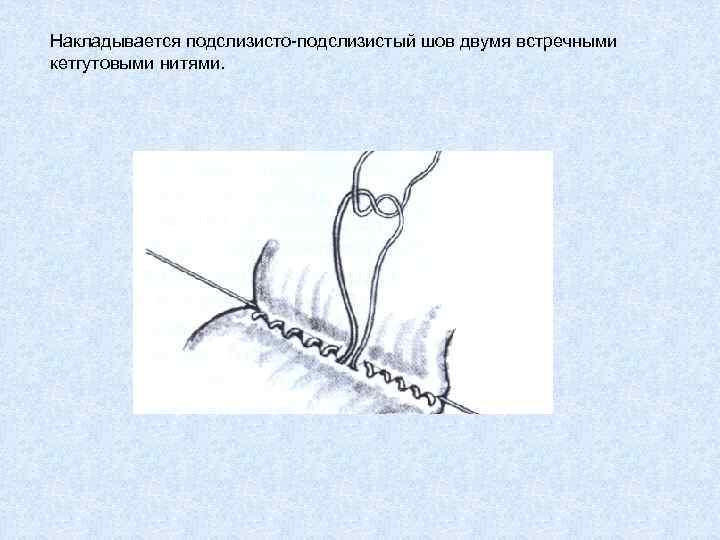
Накладывается подслизисто-подслизистый шов двумя встречными кетгутовыми нитями.
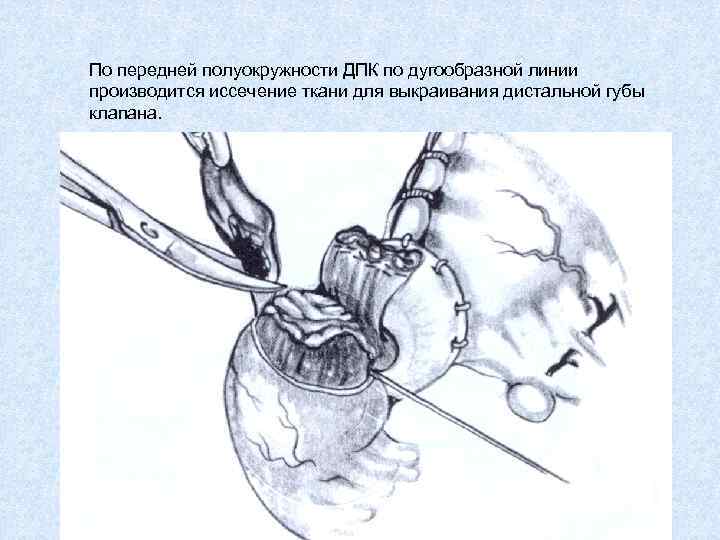
По передней полуокружности ДПК по дугообразной линии производится иссечение ткани для выкраивания дистальной губы клапана.
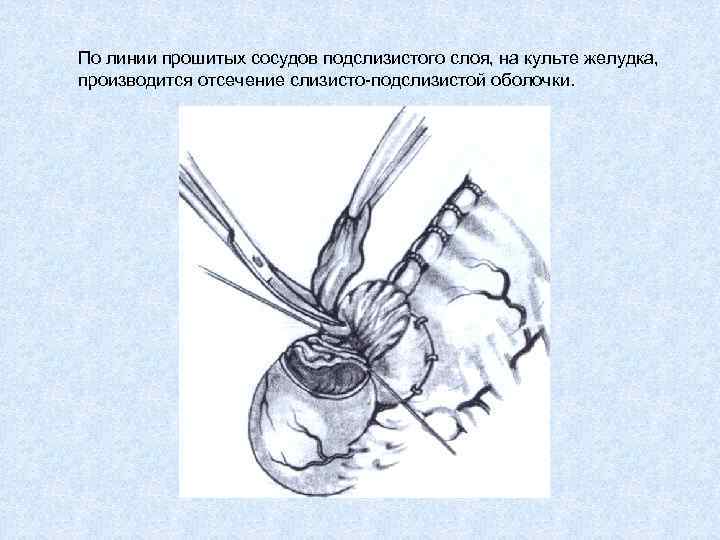
По линии прошитых сосудов подслизистого слоя, на культе желудка, производится отсечение слизисто-подслизистой оболочки.
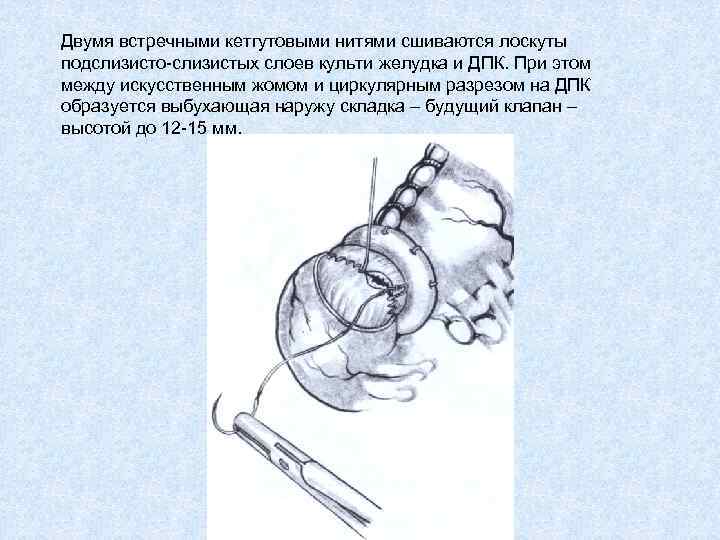
Двумя встречными кетгутовыми нитями сшиваются лоскуты подслизисто-слизистых слоев культи желудка и ДПК. При этом между искусственным жомом и циркулярным разрезом на ДПК образуется выбухающая наружу складка – будущий клапан – высотой до 12 -15 мм.
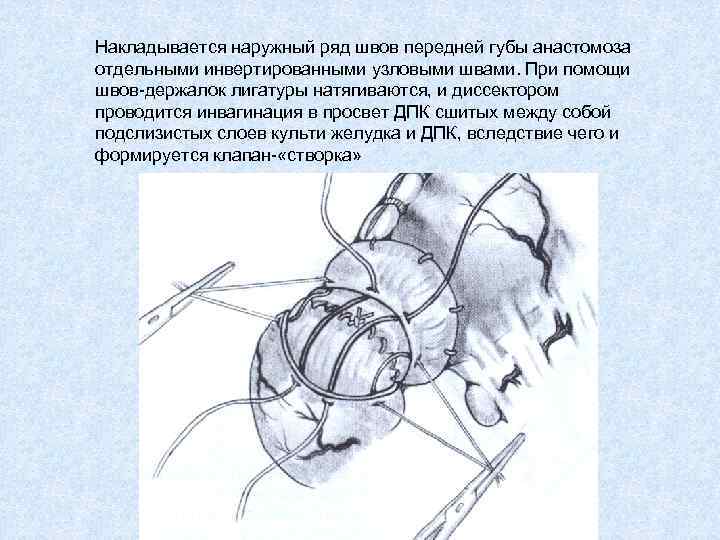
Накладывается наружный ряд швов передней губы анастомоза отдельными инвертированными узловыми швами. При помощи швов-держалок лигатуры натягиваются, и диссектором проводится инвагинация в просвет ДПК сшитых между собой подслизистых слоев культи желудка и ДПК, вследствие чего и формируется клапан- «створка»
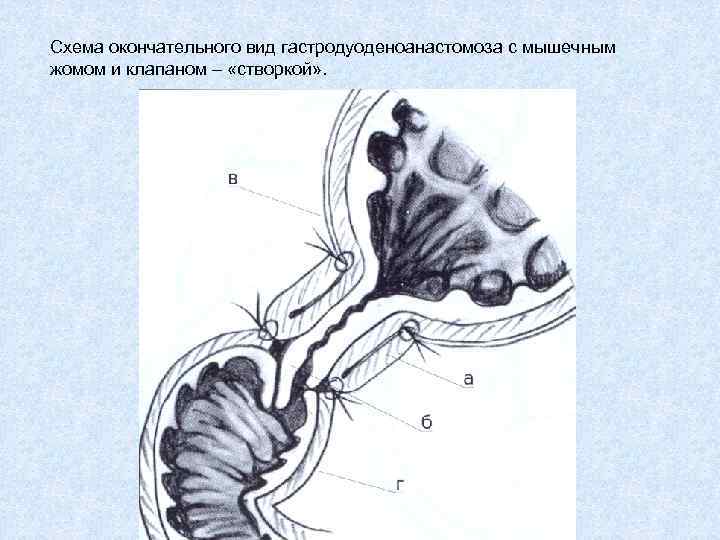
Схема окончательного вид гастродуоденоанастомоза с мышечным жомом и клапаном – «створкой» .
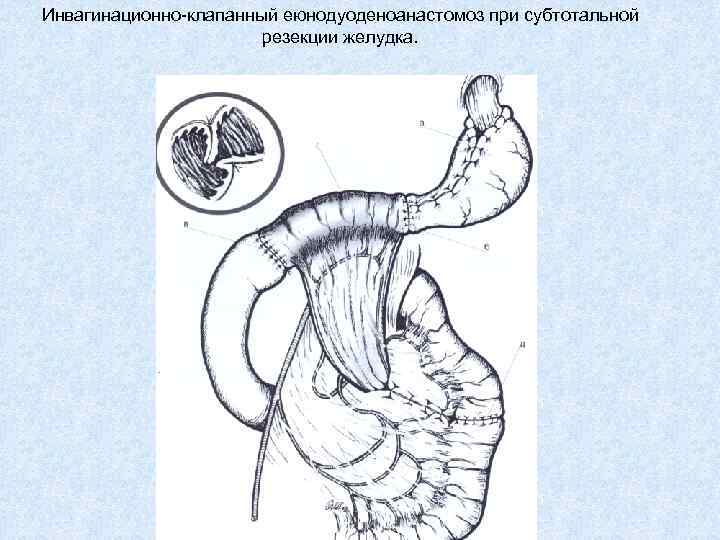
Инвагинационно-клапанный еюнодуоденоанастомоз при субтотальной резекции желудка.
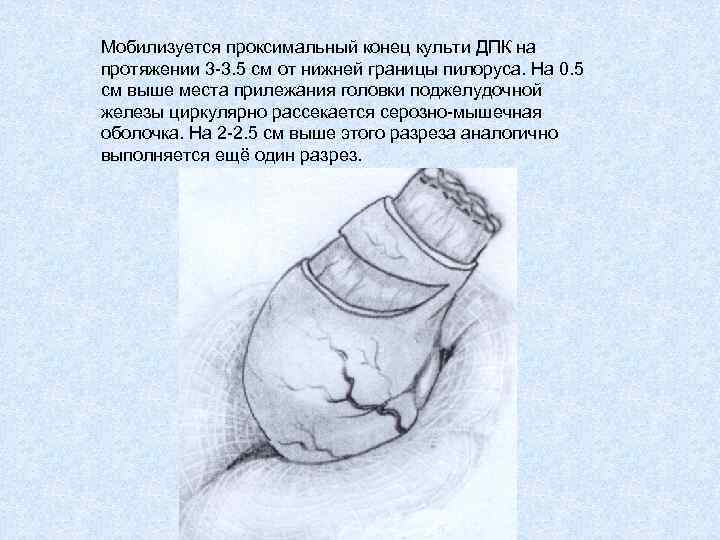
Мобилизуется проксимальный конец культи ДПК на протяжении 3 -3. 5 см от нижней границы пилоруса. На 0. 5 см выше места прилежания головки поджелудочной железы циркулярно рассекается серозно-мышечная оболочка. На 2 -2. 5 см выше этого разреза аналогично выполняется ещё один разрез.
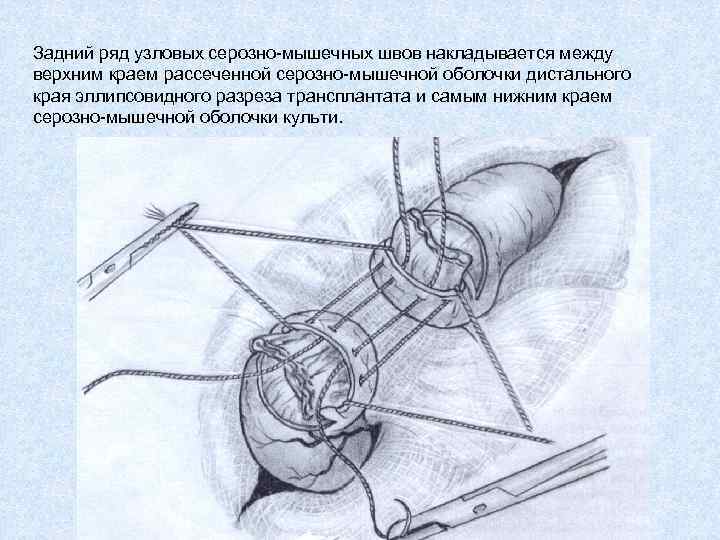
Задний ряд узловых серозно-мышечных швов накладывается между верхним краем рассеченной серозно-мышечной оболочки дистального края эллипсовидного разреза трансплантата и самым нижним краем серозно-мышечной оболочки культи.
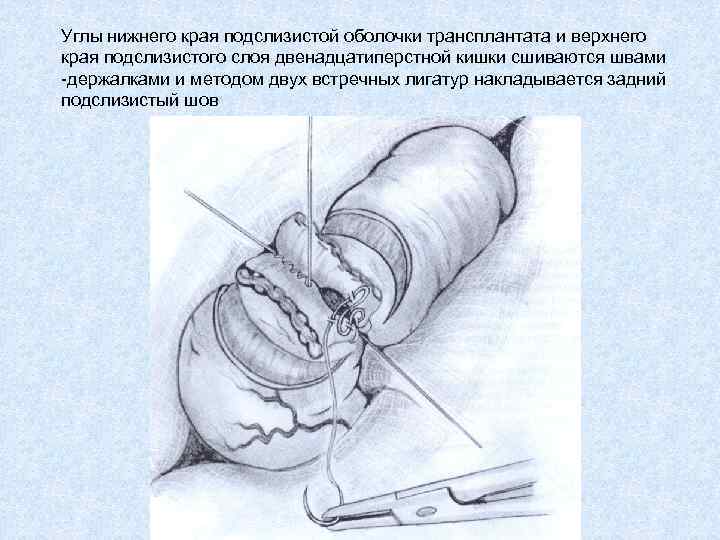
Углы нижнего края подслизистой оболочки трансплантата и верхнего края подслизистого слоя двенадцатиперстной кишки сшиваются швами -держалками и методом двух встречных лигатур накладывается задний подслизистый шов
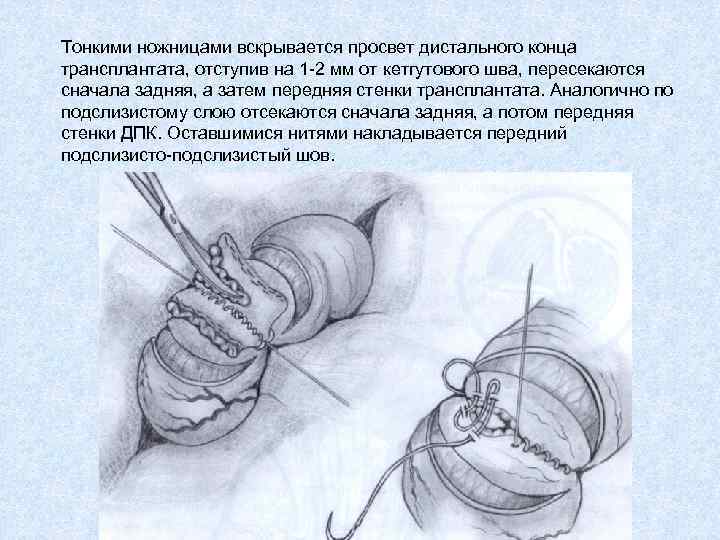
Тонкими ножницами вскрывается просвет дистального конца трансплантата, отступив на 1 -2 мм от кетгутового шва, пересекаются сначала задняя, а затем передняя стенки трансплантата. Аналогично по подслизистому слою отсекаются сначала задняя, а потом передняя стенки ДПК. Оставшимися нитями накладывается передний подслизисто-подслизистый шов.
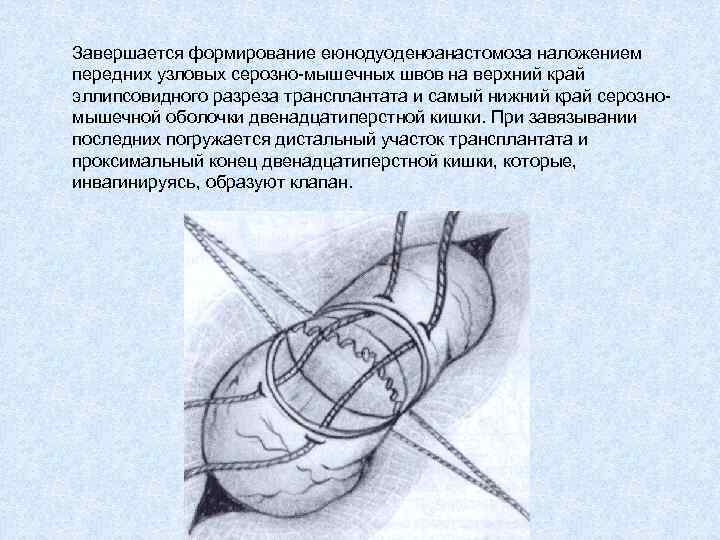
Завершается формирование еюнодуоденоанастомоза наложением передних узловых серозно-мышечных швов на верхний край эллипсовидного разреза трансплантата и самый нижний край серозномышечной оболочки двенадцатиперстной кишки. При завязывании последних погружается дистальный участок трансплантата и проксимальный конец двенадцатиперстной кишки, которые, инвагинируясь, образуют клапан.
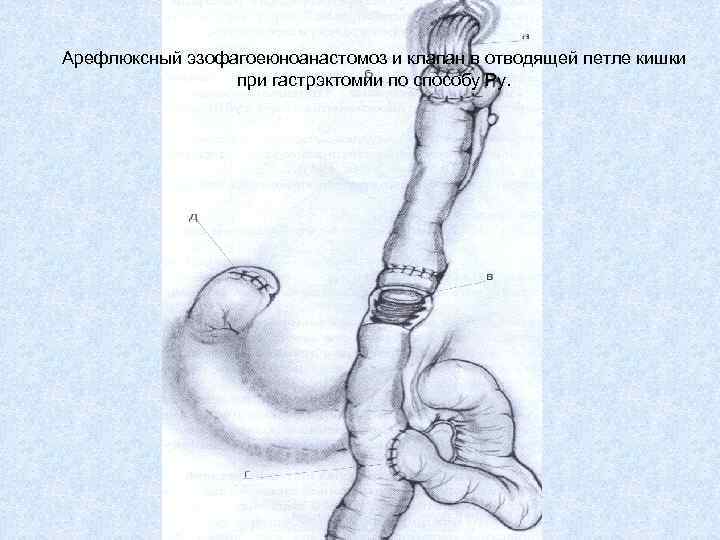
Арефлюксный эзофагоеюноанастомоз и клапан в отводящей петле кишки при гастрэктомии по способу Ру.
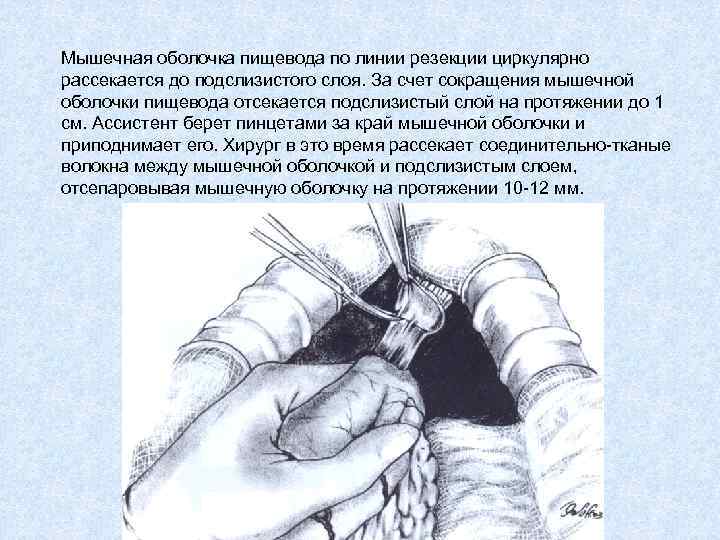
Мышечная оболочка пищевода по линии резекции циркулярно рассекается до подслизистого слоя. За счет сокращения мышечной оболочки пищевода отсекается подслизистый слой на протяжении до 1 см. Ассистент берет пинцетами за край мышечной оболочки и приподнимает его. Хирург в это время рассекает соединительно-тканые волокна между мышечной оболочкой и подслизистым слоем, отсепаровывая мышечную оболочку на протяжении 10 -12 мм.
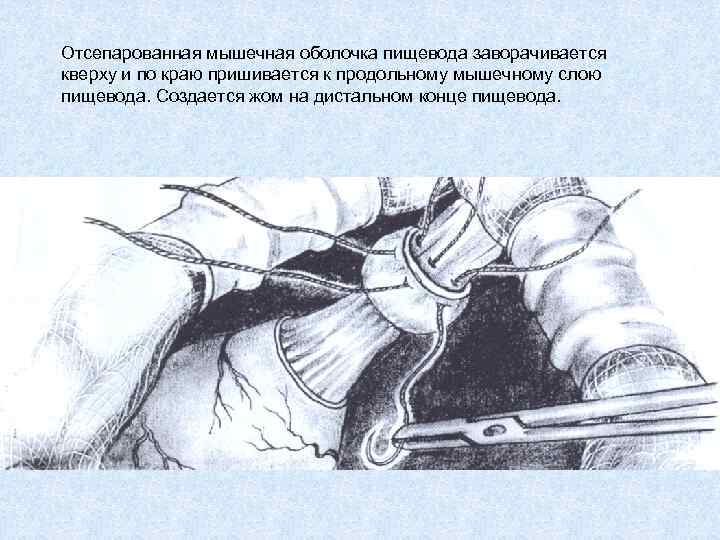
Отсепарованная мышечная оболочка пищевода заворачивается кверху и по краю пришивается к продольному мышечному слою пищевода. Создается жом на дистальном конце пищевода.
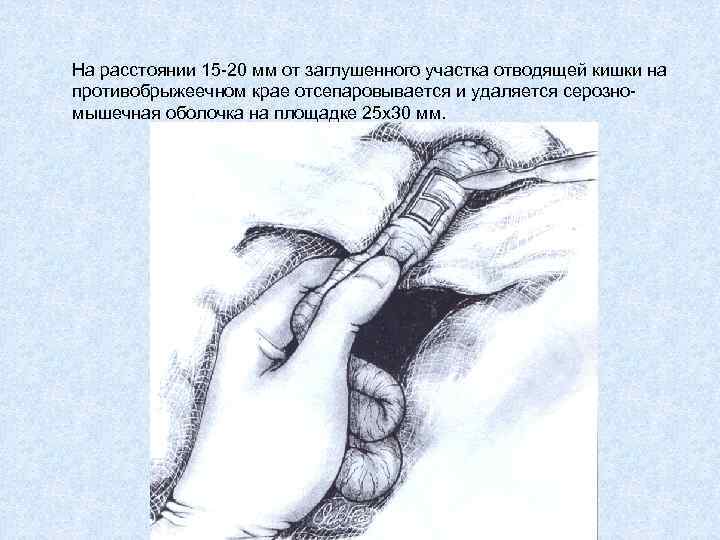
На расстоянии 15 -20 мм от заглушенного участка отводящей кишки на противобрыжеечном крае отсепаровывается и удаляется серозномышечная оболочка на площадке 25 х30 мм.
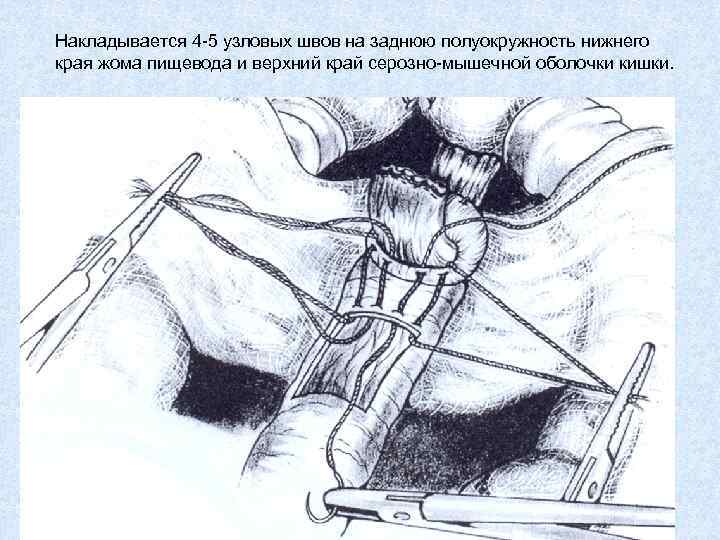
Накладывается 4 -5 узловых швов на заднюю полуокружность нижнего края жома пищевода и верхний край серозно-мышечной оболочки кишки.
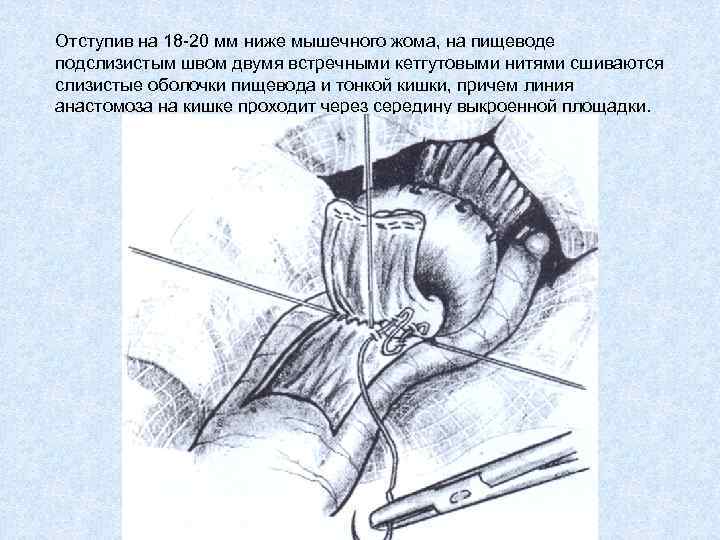
Отступив на 18 -20 мм ниже мышечного жома, на пищеводе подслизистым швом двумя встречными кетгутовыми нитями сшиваются слизистые оболочки пищевода и тонкой кишки, причем линия анастомоза на кишке проходит через середину выкроенной площадки.
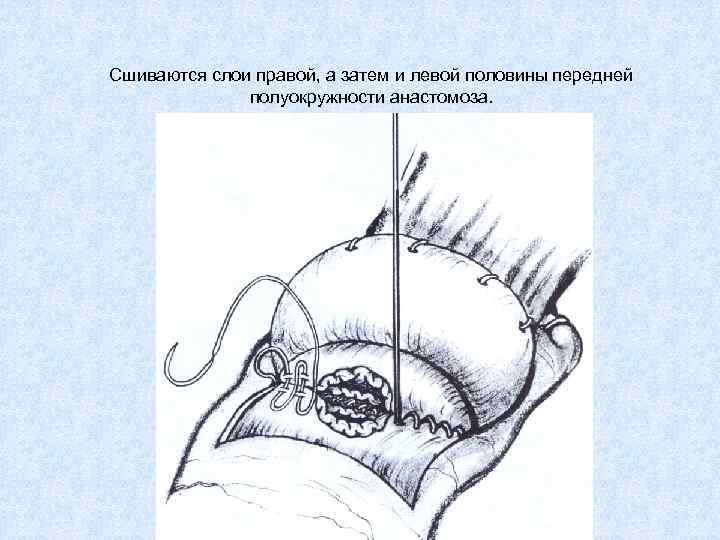
Сшиваются слои правой, а затем и левой половины передней полуокружности анастомоза.
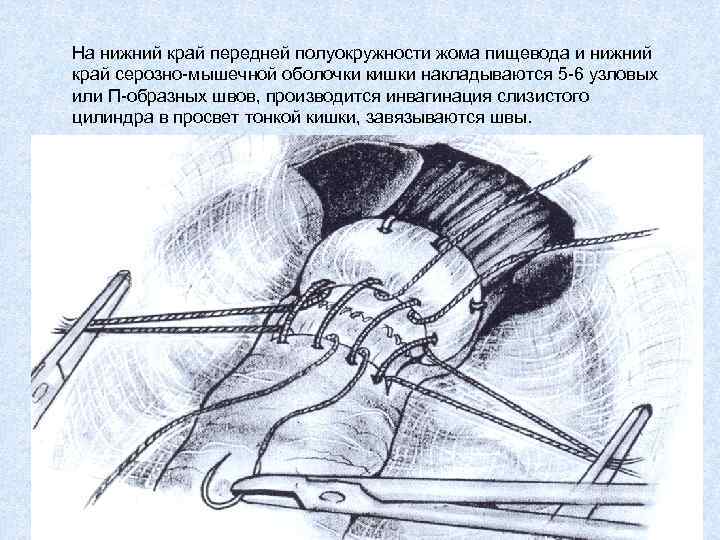
На нижний край передней полуокружности жома пищевода и нижний край серозно-мышечной оболочки кишки накладываются 5 -6 узловых или П-образных швов, производится инвагинация слизистого цилиндра в просвет тонкой кишки, завязываются швы.
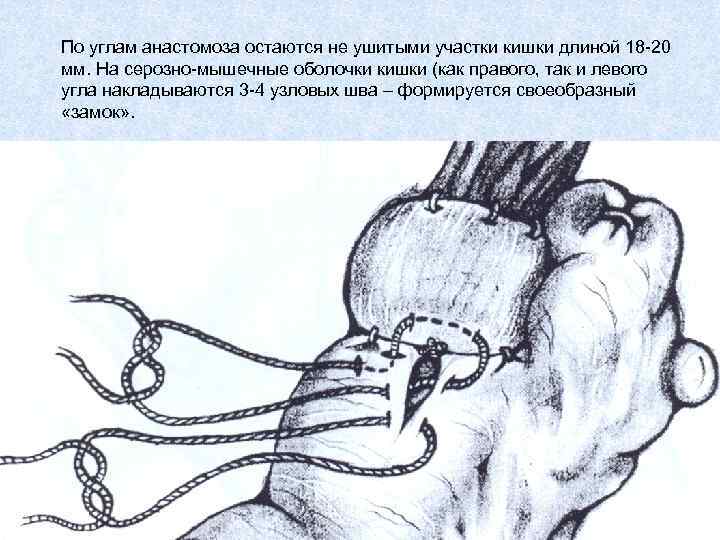
По углам анастомоза остаются не ушитыми участки кишки длиной 18 -20 мм. На серозно-мышечные оболочки кишки (как правого, так и левого угла накладываются 3 -4 узловых шва – формируется своеобразный «замок» .

Жерлов..ppt