b3b4cfc7b3b86376dafc5bf8f4df8db7.ppt
- Количество слайдов: 65

Государственное бюджетное образовательное учреждение высшего профессионального образования «Красноярский государственный медицинский университет имени профессора В. Ф. Войно-Ясенецкого» Министерства здравоохранения Российской Федерации» ГБОУБ ВПО Крас. ГМУ им. проф. В. Ф. Войно-Ясенецкого Минздрава России Кафедра поликлинической терапии, семейной медицины и ЗОЖ с курсом ПО БЕРЕМЕННОСТЬ ПРИ ЭКСТРАГЕНИТАЛЬНОЙ ПАТОЛОГИИ Профессор Захарова Т. Г. Красноярск 2015

Артериальная гипертензия ¡ Артериальная гипертензия (АГ) – одна из наиболее распространенных форм патологии. Частота гипертензивных состояний у беременных колеблется от 15 до 20%, а в некоторых регионах России до 29%. Артериальная гипертензия – ведущая причина материнской и перинатальной смертности. Ее лечение за много лет существенно не изменилось из за незначительного прогресса в понимании патогенеза и отсутствия доказательной базы для внедрения новых терапевтических подходов

Классификация артериальной гипертензии (Департамент здравоохранения и гуманитарных служб США в 1990 г) Ι. Гипертензия не являющаяся специфичной для беременности (хроническая АГ): первичная (эссенциальная гипертензия) – гипертоническая болезнь (ГБ); вторичная гипертензия (симптоматическая) почечная гипертензия: ¡ ренопаренхиматозная гипертензия; ¡ реноваскулярная гипертензия; ¡ посттрансплантационная гипертензия; эндокринная гипертензия: ¡ акромегалия, ¡ гиперпаратиреоз, ¡ гипо- и гипертиреоз, ¡ первичный гиперренинизм, ¡ дезоксикортикостеронпродуцирующие опухоли, ¡ эндотелинпродуцирующие опухоли;

болезни надпочечников: ¡ поражение коркового слоя ¡ синдром Кушинга, ¡ первичный альдостеронизм, ¡ адреногенитальный синдром (врожденная гиперплазия надпочечников); ¡ поражение мозгового вещества ¡ феохромоцитома; сердечно-сосудистая гипертензия: ¡ коартация аорты, ¡ синдром гиперкинеза сердца, ¡ недостаточность аортального клапана, ¡ стеноз аорты, ¡ тяжелая брадикардия (например, атриовентрикулярная блокада 3 -го типа), ¡ незаращение артериального протока; ¡ гипертензия, вызванная лекарственными препаратами или другими веществами; неврогенная гипертензия.

ΙΙ. Преходящая (гестационная, транзиторная) гипертензия ΙΙΙ. Гипертензия, специфичная для беременности: преэклампсия/эклампсия; преэклампсия, сочетающаяся с возникшей ранее хронической гипертензией ("наслоившаяся преэклампсия").

Преэклампсия ¡ Преэклампсия – это осложнение беременности, обусловленное нарушением иммунологической адаптации между матерью и антигенно чужеродным ей плодом, которая приводит к дисфункции эндотелиоцитов, тромбоцитов и трофобласта, волемическим и гемодинамическим нарушениям с развитием синдрома полиорганной недостаточности.


КРИТЕРИИ ПОСТАНОВКИ ДИАГНОЗА ПРЕЭКЛАМПСИИ Обязательными критериями постановки диагноза «Преэклампсия» являются: срок беременности, артериальная гипертензия и протеинурия. Отеки как диагностический критерий преэклампсии не учитывают: • Срок беременности более 20 недель; • Артериальная гипертензия • Протеинурия (белок в моче более 0, 3 г/л в суточной порции мочи)

В настоящее время дополнительно выделяют две атипичные формы позднего гестоза: • жировая печень беременных (ЖПБ) – острый жировой гепатоз; • HELLP – синдром.

Жировая печень беременных (ЖПБ) – острый жировой гепатоз это микровезикулярные поражения печени, сопровождающиеся отложениями капель жира в гепатоцитах и нарушениями функций их митохондрий и рибосом. Встречается, как правило, в ІІІ триместре беременности. Клинические проявления различны – от бессимптомных случаев заболевания до фульминантной печеночной недостаточности. Больные могут жаловаться на потерю аппетита, тошноту, рвоту, изжогу, боли по ходу пищевода и в животе без четкой локализации. Желтуха – не постоянный признак. Изменение физикальных данных обычно не характерно. В анализе крови: лейкоцитоз, иногда до 50· 109, тромбоцитопения, нейтрофилез. Уровень щелочной фосфотазы и мочевой кислоты повышен. Причем повышение концентрации мочевой кислоты можно обнаружить на очень ранних стадиях заболевания, а у некоторых больных даже до появления первых клинических симптомов острой ЖПБ. Активность трансаминаз, как правило, возрастает очень умеренно, оставаясь обычно ниже 500 ЕД/л. Ультрозвуковой метод исследования высоко чувствителен в распознавании жировой инфильтрации печени. Однако нормальная эхографическая картина не исключает ЖПБ. В неясной ситуации с дифференциально диагностической целью следует произвести биопсию печени. Прогноз острой ЖПБ считается исключительно серьезным как для матери, так и для ребенка.
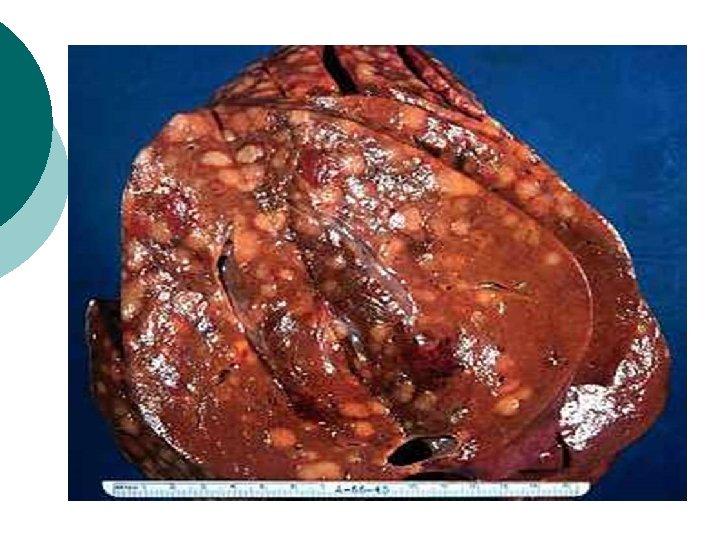

HELLP – синдром Аббревиатурой HELLP: Н – haemolysis (гемолиз), EL – elevatet live enzymes (повышение ферментов печени), LP – low platelet count (снижение содержания тромбоцитов) – обозначается вариант тяжелой преэклампсии. Этот синдром представляет собой заболевание не уточненной этиологии, развивающийся в поздние сроки беременности и характеризующийся гемолитической анемией, тромбоцитопенией и повышением активности трансаминаз. В клинической картине у всех пациенток имеются признаки ПЭ. Иногда присутствуют жалобы на рецидивирующие боли в животе и рвоту. Материнская смертность при HELLP – синдроме составляет около 3%, перинатальная до 20%.

Классификация сахарного диабета при беременности ¡ ¡ ¡ Предгестационный сахарный диабет (ПГСД) Гестационный сахарный диабет (ГСД). Согласно этиологической классификации СД в первую группу входят СД типа 1, СД типа 2 и другие типы СД, выявленные до наступления беременности, а во вторую – все нарушения толерантности к глюкозе, которые возникают только во время беременности.

Физиология фетоплацентарного комплекса ¡ ¡ ¡ Существует несколько периодов формирования плаценты и плода (эмбриона), на которые при СД у женщин будут влиять возможная гипергликемия, состояние рецепторного аппарата клетки, сам инсулин и все сопровождающие СД нарушения гомеостаза. К ним относятся: Предимплантационный период 5 дней. Эмбриональный с 6 дня с момента соприкосновения с эндометрием до конца 8 недели. Ранний фетальный период с 9 по 28 нед. Поздний фетальный период с 29 по 40 нед.

Планирование семьи у больных сахарным диабетом ¡ ¡ ¡ ¡ Составление регистра больных СД женщин детородного возраста и организация диспансерного наблюдения; своевременное определение у больных СД и беременных степени риска для решения вопроса о целесообразности беременности или ее сохранения; планирование беременности у больных СД женщин; строгая компенсация СД с целью нормализации обменных процессов до беременности, во время беременности, в родах и послеродовом периоде; прогнозирование, профилактика и терапия осложнений беременности; родоразрешение беременных с СД; прогнозирование состояния плода, проведение адекватных реанимационных мероприятий, тщательное выхаживание новорожденных; дальнейшее наблюдение за потомством от больных СД матерей, проведение у них профилактики развития СД.

Критерии компенсации СД для беременных, а также планирующих беременность женщин ¡ ¡ ¡ Показатели Норма Hb. A 1 c< 5, 9 % Уровень глюкозы крови(моль/л) натощак 3, 3 – 5, 0 через 1 ч после еды< 7, 8 через 2 ч после еды< 6, 7 перед едой< 5, 8 перед сном около 5, 03. 00 около 5, 0 Кетоновые тела в моче отсутствуют АД (мм рт. ст. )< 135/80

Абсолютными противопоказаниями к беременности у больных диабетом женщин (медицинские показания к прерыванию беременности) являются: ¡ ¡ ¡ нефропатия, при которой клиренс креатинина составляет менее 50 мл/мин, суточная протеинурия — 3 г и более, креатинин в крови — более 120 ммоль/л, артериальная гипертония. У женщин этой группы течение беремен ности, как правило, осложненное, а прогноз для плода сомнителен; тяжелая ишемическая болезнь сердца; прогрессирующая пролиферативная ретинопатия

Беременность не желательна ¡ ¡ ¡ наличие инсулинорезистентных и лабильных форм сахарного диабета; наличие сахарного диабета у обоих супругов, что резко увеличивает возможность заболевания детей; сочетание сахарного диабета и резус сенсибилизации матери, значительно ухудшающее прогноз для плода; сочетание сахарного диабета с активным туберкулезом легких, который при беременности нередко обостряется; наличие в анамнезе у больных с хорошо компенсированным во время беременности диабетом повторных случаев мертворождения или рождения детей с пороками развития.

Течение беременности при СД ¡ ¡ ¡ ¡ Первая половина беременности у большинства больных протекает без особых осложнений. Однако при диабете частота самопроизвольных абортов (15 %) превышает таковую у лиц без диабета. Кроме того, с ранних сроков беременности могут прогрессировать сосудистые осложнения диабета, что иногда требует прерывания беременности. Во второй половине беременнос ти значительно возрастает частота таких акушерских осложнений, как: Преэклампсия (50— 80 %), многоводие (20— 50 %), угроза преждевременных родов (8— 12 %), гипоксия плода (8— 12 %), урогенитальная инфекция. Урогенитальная инфекция заметно ухудшает течение беременности, также способствуя развитию многих акушерских осложнений (самопроизвольный аборт, преэклампсия, преждевременные роды и т. д. ).

Осложнения родов и послеродового периода при СД ¡ ¡ ¡ ¡ Роды осложняются: Несвоевременным излитием околоплодных вод (20 — 30 %), слабостью родовых сил (10— 15 %), слабостью потуг, нарастанием гипоксии плода, формированием функционально узкого таза, затрудненным рождением плечевого пояса (6 8%). В послеродовом периоде наиболее частыми осложнениями являются гипогалактия и инфекции (эндометрит и др. ). Кроме того, часто обостряется инфекция мочевыводящих путей и почек.

Влияние СД на плод ¡ ¡ ¡ Диабетическая фетопатия – симптомокомплекс, включающий характерный внешний вид, ускорение темпов роста массы тела, высокую частоту пороков развития, функциональную незрелость органов и систем плода, отклонения от нормального течения периода новорожденности, высокую перинатальную смертность. По своему внешнему виду новорожденные напоминают больных с синдромом Иценко—Кушинга: цианоз, отечность, большой живот и чрезмерно развитый подкожный жировой слой, лунообразное лицо, большое количество петехий и кровоизлияний на коже лица и конечностей, выраженный гипертрихоз. Обращают на себя внимание непропорциональность телосложения: длинное туловище, короткая шея, маленькая головка. Окружность головки значительно меньше окружности плечевого пояса. Макросомия один из основных признаков диабетической фетопатии, имеется у 8— 43 % плодов и объясняется чрезмерным накоплением жировой ткани, составляющей более 20 % массы тела (у плодов здоровых матерей до 16 %). Пороки развития плода Хроническая гипоксия плода Другие нарушения обмена веществ у плода

Сроки госпитализации беременных с сахарным диабетом Госпитализировать больных следует трижды: ¡ ¡ ¡ 1. На раннем сроке беременности для обследования, реше ния вопроса о сохранении беременности, более точного определения срока беременности, проведения профилактических мероприятий, компенсации диабета, обучения в "школе диабета", если этого не было сделано раньше; 2. При сроке беременности 21— 24 нед. в связи с ухудшением течения диабета и появлением осложнений беременности; 3. При сроке беременности 35— 36 нед. — для тщательного наблюдения за плодом, лечения акушерских и диабетических осложнений, выбора срока и метода родоразрешения.

Беременность и врожденные пороки сердца ¡ Существует около 50 различных форм аномалий развития сердечно сосудистой системы (ССС), из них около 15 форм относятся к вариантам пороков, с которыми больные женщины доживают до репродуктивного возраста. При беременности врожденные пороки сердца встречаются гораздо реже приобретенных. В последние годы число их несколько увеличилось, однако частота их не превышает 5 % от всех пороков сердца у беременных женщин.

Противопоказание к вынашиванию беременности при врожденных пороках сердца ¡ ¡ а) пороки сердца с наличием патологического сброса крови (дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый артериальный проток): пороки сердца, сопровождающиеся НК 2 Б, 3 ст. пороки сердца, сопровождающиеся легочной гипертензией пороки сердца, осложненные бактериальным эндокардитом

Противопоказания к вынашиванию беременности при ревматических пороках сердца ¡ ¡ ¡ а) пороки сердца, сопровождающиеся активностью ревматического процесса б) пороки сердца, сопровождающиеся недостаточностью кровообращения (НК) 2 Б, 3 ст. в) пороки сердца с нарушениями ритма сердца: мерцательная аритмия, частые приступы пароксизмальной тахикардии, полная атриовентрикулярная блокада с приступами Морганьи Адамса Стокса г) пороки сердца с тромбоэмболическими осложнениями во время беременности или в анамнезе, а также при наличии тромба в полостях сердца д) пороки сердца с атриомегалией или кардиомегалией

Госпитализация беременных при заболеваниях органов кровообращения 1 я до 12 недель беременности; ¡ 2 я в 26 28 недели; ¡ 3 я в 36 38 недель. ¡

Беременность и заболевания почек ¡ Пиелонефрит – самое частое и опасное заболевание почек у беременных. Пиелонефрит представляет собой воспалительный процесс в почке с преимущественным поражением интерстициальной ткани, обусловленный неспецифической бактериальной инфекцией, с вовлечением в этот процесс лоханок и чашечек. Воспалительный процесс может быть во время беременности, родов и после родов, то есть на всех этапах гестационного периода. Поэтому целесообразно пользоваться термином «гестационный пиелонефрит» , выделяя такие его варианты, как пиелонефрит беременных, рожениц и родильниц.

Острый пиелонефрит беременных ¡ Острому пиелонефриту беременных и родильниц присущи черты тяжелого общего инфекционного заболевания с выраженной интоксикацией организма и наличием характерных локальных симптомов. В начале заболевания преобладают общие симптомы инфекционного процесса, местные проявления могут полностью отсутствовать или быть слабо выраженными. В первые дни болезни при гнойном пиелонефрите нередко наблюдаются потрясающие ознобы, сопровождающиеся высокой температурой, сильной головной болью, ломотой во всем теле, тошнотой, временами рвотой, с последующим обильным потоотделением и снижением температуры, иногда до нормальных цифр. Дыхание и пульс учащены, язык сухой.

Хронический пиелонефрит ¡ Хронический пиелонефрит может быть следствием перехода острого процесса в хронический, либо возникнуть с самого начала как первичный хронический процесс.

Устранение уродинамических нарушений верхних мочевыводящих путей ¡ ¡ Катетеризация мочеточника (в тяжелых случаях предшествует антибактериальной терапии). Внутреннее дренирование верхних мочевых путей с помощью самоудерживающегося катетера – стента. Чрезкожная пункционная нефростомия. Открытая операция (декапсуляция почки, санация очагов гнойной деструкции с нефростомией).

Показания для нефростомии ¡ ¡ ¡ Апостематозный нефрит; Карбункул или абсцесс почки, когда площать поражения ограничивается пределами двух сегментов и отсутствуют клинические проявления и осложнения гнойно септической интоксикации; Гнойно деструктивный пиелонефрит единственной почки независимо от клинической стадии процесса.

Показания к плазмоферезу ¡ ¡ Все торпидно текущие формы острого пиелонефрита беременных, сопровождающиеся хронической интоксикацией и в особенности при двусторонних поражениях; Осложненные и тяжелые формы острого пиелонефрита (токсический гепатит с признаками печеночно почечной недостаточности, септическая пневмония, энцефалопатия, метроэндометрит и др); Острый пиелонефрит единственной почки; Острый пиелонефрит, возникший на фоне сахарного диабета, поликистоза почек.

ГЛОМЕРУЛОНЕФРИТ И БЕРЕМЕННОСТЬ ¡ Гломерулонефрит — иммуновоспалительное заболевание почек с преимущественным поражением клубочков, но вовлекающее и канальцы, и межуточную (интерстициальную) ткань.
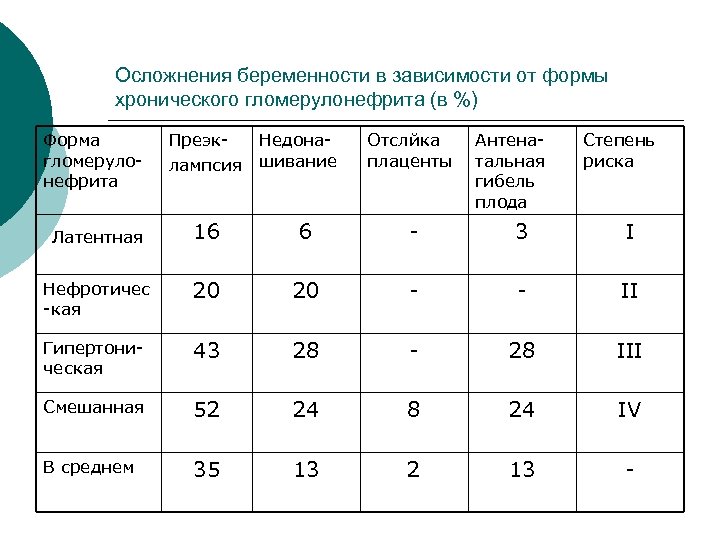
Осложнения беременности в зависимости от формы хронического гломерулонефрита (в %) Форма гломеруло нефрита Преэк Недона лампсия шивание Отслйка плаценты Антена тальная гибель плода Степень риска Латентная 16 6 3 I Нефротичес кая 20 20 II Гипертони ческая 43 28 28 III Смешанная 52 24 8 24 IV В среднем 35 13 2 13

Беременность и туберкулез почки ¡ Туберкулез почки по частоте уступает лишь пиелонефриту и мочекаменной болезни. У беременных это заболевание встречается сравнительно редко.

Беременность и мочекаменная болезнь ¡ Мочекаменная болезнь широко распространенное заболевание, встречается приблизительно у 0, 2 0, 8% беременных. Распространенность уролитиаза в мире растет, достигнув 1 3%. Этому способствуют условия современной жизни: гиподинамия, ведущая к нарушению фосфорно кальциевого обмена, обилие пуринов в пище, следствием чего являются гиперурикемия и гиперурикурия.

Беременность у женщин, перенесших нефрэктомию ¡ Чем бы ни была вызвана нефрэктомия, возможность сохранения беременности зависит прежде всего от состояния оставшейся почки. Поэтому необходимо тщательно исследовать функцию почки (водовыделительную, концентрационную, азотовыделительную способность, клубочковую фильтрацию).

Беременность и заболевания органов дыхания ¡ Частота заболеваний органов дыхания у беременных аналогична таковой в популяции. Заболевания органов дыхания чаще всего не является противопоказанием к вынашиванию беременности, однако сама беременность осложняет многие из них. Причиной тому служат физиологические изменения в организме женщины, связанные с беременностью. Это – снижение иммунитета, который восстанавливается только ко второму году послеродового периода, высокое стояние диафрагмы и снижение экскурсии нижних отделов легких, властвование во время беременность прогестерона как мощного спазмолитического средства для гладкой мускулатуры и др.

¡ Наиболее частыми заболеваниями дыхательных путей у беременных являются острый ринит, ларингит и трахеит. Наибольшую потенциальную опасность для беременной и плода представляют, прежде всего, вирусные инфекции. Острые респираторные вирусные (ОРВИ) заболевания остаются неконтролируемыми инфекциями и в нашем исследовании им принадлежит ведущая роль

ОРВИ ¡ Заболевания, вызванные острыми респираторными вирусными инфекциями, приводят к интоксикации, поражению внутренних органов. Проникая через плаценту, вирус может привести к внутриутробному инфицированию, к преждевременному прерыванию беременности, к порокам развития и внутриутробной гибели плода. Кроме того, вирусная инфекция способствует повышенной кровопотери в родах или прерывании беременности. У беременных чаще выявляются тяжелые и осложненные формы гриппа, пневмонии. Вирусы активизируют имеющуюся в организме и другую «дремлющую» инфекцию, способствует развитию воспалительных заболеваний внутренних половых органов.

Лечение ОРВИ обязательно! ¡ ¡ Даже при незначительном недомогании вероятность возникновения осложнений у беременной женщины велика. С лечебной целью рекомендуется частое теплое питье чая (лучше зеленого), чая с молоком, отвар шиповника. Можно полоскать горло отваром шалфея, раствором питьевой соды (этот же раствор годится и для закапывания в нос). Хорошо принимать микстуру с алтейным корнем, термопсисом. Как правило, соблюдение режима и использование таких вот домашних средств лечение бывает вполне достаточно. Из лекарственных препаратов при кашле можно воспользоваться йодинолом (его разводят чайную ложку на стакан воды и полощут горло). Эффективен и безопасен препарат Биопарокс (это антибиотик местного действия, выпускается в виде спрея для горла). Можно принимать сиропы от кашля: Геделикс, Доктор Мом. При насморке разрешены капли Пиносол и Аква Марис. Популярный Нафтизин лучше при беременности не принимать, так как исследования на его безопасность у беременных не проводились.

¡ ¡ Сбивать температуру требуется, только если она поднялась выше 38 38, 5. При беременности разрешены только жаропонижающие средства на основе парацетамола (Панадол). Их можно принимать и при головной боли. Препараты, содержащие аспирин противопоказаны. Жаропонижающими могут служить также чаи с малиной или липой. Меры профилактики ОРВИ тоже просты и доступны: беременным женщинам следует ограничить круг общения, избегать многолюдной толпы, переохлаждения, т. е. одеваться по сезону. Большое значение имеет правильное сбалансированное питание, прием витаминов.

¡ Грипп, в отличие о ОРВИ, протекает тяжелее и представляет большую опасность как для матери, так и для плода. Вирус гриппа снижает иммунитет, на фоне чего могут обостриться хронические заболевания. Восприимчивость людей к вирусам гриппа абсолютная.

¡ Наиболее частым тяжелым осложнением бывает пневмония, которая может развиться в любые сроки (обычно на 3 – 4 й день болезни). Показаниями для госпитализации в инфекционный стационар беременной с вирусной инфекцией являются: выраженные симптомы интоксикации или тяжелые осложнения (пневмония, миокардит, поражение центральной нервной системы). В остальных случаях возможно лечение дома. Больную следует изолировать.

Профилактика гриппа ¡ ¡ Профилактика гриппа проводится во время эпидемий. Иммунизация женщин живой или инактивированной противогриппозной вакциной не влияет на течение беременности. При этом другие авторы все же рекомендует использовать инактивированные расщепленные (сплит ) ( «Ваксигрип» , «Флюарикс» , «Вегривак» ) или субъединичные вакцины против гриппа( «Инфлювак» (Нидерланды)) и отечественная «Гриппол» ). Проводят профилактику и интерфероном (Виферон единственный из препаратов интерферона рекомендован для лечения не только взрослых, но и новорожденных детей и беременных женщин). Профилактическое лечение возможно препаратом ИРС 19. Благополучно используется тамифлю, ингаверин. Профилактическое лечение ремантадином, амантадином, ингибиторами нейроаминида беременным и кормящим родильницам не проводят.
¡ В большинстве случаев грипп не является показанием к прерыванию беременности.

Однако, рекомендуется… ¡ Пациенткам, перенесшим грипп в начале беременности, более углубленное обследование с использованием ультразвуковой диагностики, с определением уровня сывороточных маркеров (ХГЧ, РАРР А, АФП) и в ряде случаев с применением инвазивных методов диагностики (амниоцентез, кордоцентез). При родоразрешении пациентки в остром периоде заболевания повышается опасность развития послеродовых гнойно септических осложнений.
Профилактика ¡ В период эпидемии гриппа необходимо проведение профилактических мероприятий, направленных на ограничение контактов беременной с окружающими, ношение защитных масок, применение оксолиновой мази, полоскание носоглотки. Принимая во внимание, что иммунизация живой или инактивированной противогриппозной вакциной не влияет на течение беременности, во II и Ш триместрах беременности вакцинация от гриппа возможна.

Классификация заболеваний печени у беременных ¡ ¡ ¡ ¡ 1. заболевания, обусловленные беременностью: внутрипеченочный холестаз беременных; острая жировая печень беременных; поражение печени при hyperemesis gravidum, преэклампсии/эклампсии, HELLP синдром 2. Заболевания, которые имеют особенности протекания у беременных: Заболевания, развивающиеся остро во время беременности острый гепатит различной этиологии (вирусной, лекарственной, токсической); острый холестаз, обусловленный билиарной обструкцией; гепатит, вызванный вирусом простого герпеса; синдром Бадда – Киари 3. Заболевания, не связанные с беременностью: обострение или манифестация предшествующего заболевания печени хронический гепатит и цирроз печени различной этиологии (вирусной, лекарственной, токсической, наследственной, аутоиммунной и др. ) семейные негемолитические гипербилирубинемии опухоли печени внепеченочная портальная гипертензия (тромбоз воротной вены) состояние после трансплантации печени.

Внутрипеченочный холестаз беременных ¡ Внутрипеченочный холестаз беременных (ВХБ) называют еще доброкачественным рецидивирующим холестазом, идиопатическим внутрипеченочным холестазом беременных, гепатозом беременных, вызванным эстрогенами.

ВПХ ¡ ¡ ВХБ чаще всего проявляется в 3‑ем триместре беременности. Для него характерны: зуд кожи, повышение содержания билирубина, желчных кислот, щелочной фосфатазы в сыворотке крови. После родов все клинические симптомы чаще всего исчезают, а биохимические показатели нормализуются уже через 1‑ 4 недели. Несмотря на то, что ВХБ не вызывает у женщин серьезных расстройств, эта патология может обуславливать преждевременные роды, кровотечения во время и после родов, быть чревата опасностью для эмбриона.

Поражение печени при чрезмерной рвоте беременных (hyperemesis gravidarum) ¡ Неукротимая рвота — довольно редкий синдром, развивающийся исключительно в первом триместре беременности. При этом уровни билирубина, щелочной фосфатазы и аминотрансфераз иногда незначительно повышены. Синдром имеет тенденцию к рецидивированию при последующих беременностях.

Острый разрыв печени ¡ Острый разрыв печени более чем в 90% случаев ассоциирован с преэклампсией/эклампсией. Частота патологии составляет 1 2 % случаев преэклампсии/эклампсии, развивается, как правило, в III триместре. В. 25% случаев острый разрыв печени возникает в течение 48 часов после родов.

Острые вирусные гепатиты ¡ ¡ Согласно расчетным данным ВОЗ, инфицированность возбудителями вирусными гепатитами (ВГ) в мире составляет около миллиарда человек. В настоящее время в группу ВГ входят вирусные гепатиты А, В, С, Д, Е, G, а также гепатиты, вызванные вирусами TTV и SEN. В современных условиях наиболее изучены и доступны для диагностики практических врачей гепатиты А, В, С, Д, Е.

Выявляемость вирусных гепатитов у беременных Так в одной женской консультации г. Красноярска ¡ в 2009 год на 990 родов, выявляемость вирусного гепатита у беременных составила 4, 5%, ( В 13 беременных, С – 32); ¡ в 2010 году на 969 родов 5, 4% (В – 11 беременных, С 33); ¡ в 2011 год на 1085 родов– 4, 3% (В 14 беременных, С 33); ¡ в 2012 г на 1285 родов 3, 8% (В 14, С 35 беременных). ¡ Всего в крае за 2011 год выявлено у населения 1819 случаев гепатита В и 1436 – гепатита С. Это плюс к уже имеющимся.

Вирусный гепатит А (ВГА) ¡ ¡ ВГА возбудителем болезни является вирус гепатита А, относящийся к роду энтеровирусов. Источником инфекции служит человек, больной вирусным гепатитом А. Инфекция передается фекально оральным путем. Здорового носительства вируса гепатита А нет, хронических форм заболевания не существует. Восприимчивость к ВГА всеобщая. Россия, как страна третьего мира наряду с Азией и Африкой является очагом гепатита А, частота его неуклонно растет. Поэтому туристические компании рекомендуют делать прививки от гепатита А, у нас это не входит в календарь прививок и в развитые страны могут просто не пустить.

Острый гепатит Е (ОГЕ) ¡ ¡ ¡ Вирус гепатита Е принадлежит к неклассифицированным вирусам. Источником инфекции являются больные острой формой ОГЕ. Механизм передачи фекально оральный. Из путей передачи ведущее место принадлежит водному. ОГЕ встречается чаще в виде эпидемий и вспышек, но описана и спорадическая заболеваемость. Наиболее часто инфекция регистрируется в азиатских странах (Туркмения, Афганистан, Индия), где существуют высокоэпидемичные районы. Восприимчивость к ОГЕ всеобщая, однако, заболевание чаще регистрируется в возрастной группе 15 29 лет.

Острый гепатит В (ОГВ) ¡ ¡ ¡ ОГВ является ведущим (76, 7 %) в структуре как острых, так и хронических форм гепатита. Инфицирование населения планеты вирусом гепатита В колеблется в популяции от 0, 1 до 30 %. Вирус гепатита В (HBV) представляет собой ДНК содержащий вирус. В последние годы, благодаря достижениям молекулярной биологии установлена высокая генетическая вариабельность вируса. На основе филогенетического анализа строения генома вируса и его S гена выделяют 8 основных генотипов вируса В, которые обозначают латинскими буквами (А Н). Самыми распространенными генотипами вируса В являются А, В, С и D

Ведение беременных женщин с гепатитом В ¡ Крайне важным является наблюдение за женщиной на ранних сроках беременности, проведение скринингового обследования на антигены вируса гепатита В (НВs. Ag) и изучение биохимического состава крови (Ал. Т, Ас. Т, билирубин, щелочная фосфатаза). ¡ Женщины с острыми формами гепатита В подлежат обязательной госпитализации в специализированные отделения, вне зависимости от срока беременности, для проведения комплекса лечебных мероприятий. ¡ Женщины с хроническими формами гепатита В госпитализируются на 37 40 й неделе беременности для подготовки к родам и определения акушерской тактики.

Профилактика Вакцинация у женщин проводится введением 1, 0 мл вакцины ( «Энджерикс В» ), далее через 1 и 6 месяцев. После завершения вакцинации проводится обследование на наличие антител к вирусу гепатита В (анти НВs). Протективный уровень антител обеспечивает адекватную защиту от заражения гепатитом В во время беременности. ¡ Использование вакцины даже во время беременности считается безопасным. Вакцина атенуирована, это Hbs. Ag, он не вызывает заболевание. Поэтому беременность не прерывают, если по времени она совпала с проведенной вакцинацией. ¡

Вирус гепатита дельта (НДV) ¡ ¡ НДV представляет собой РНК содержащий вирус, особенностью которого является отсутствие внутренней и внешней оболочки. Поэтому для репликации в печени НДV необходим вирус помощник. В качестве такого помощника выступает вирус В, под внутреннюю оболочку которого (НВs. Аg) и встраивается НДV. Заражение может происходить одновременно двумя вирусами (коинфекция) или последовательно (суперинфекция). При коинфекции хронический гепатит Д развивается в 5 10% случаев, при суперинфекции – в 90%.

Вирусный гепатит С (ВГС) ¡ Этиология. Вирус гепатита С (ВГС) — мелкий РНК содержащий вирус, относящийся к семейству флавивирусов. Геном ВГС кодирует образование структурных и неструктурных белков вируса. На все эти белки в организме больного вырабатываются антитела (анти HCV), которые и определяются иммунохимическими методами.
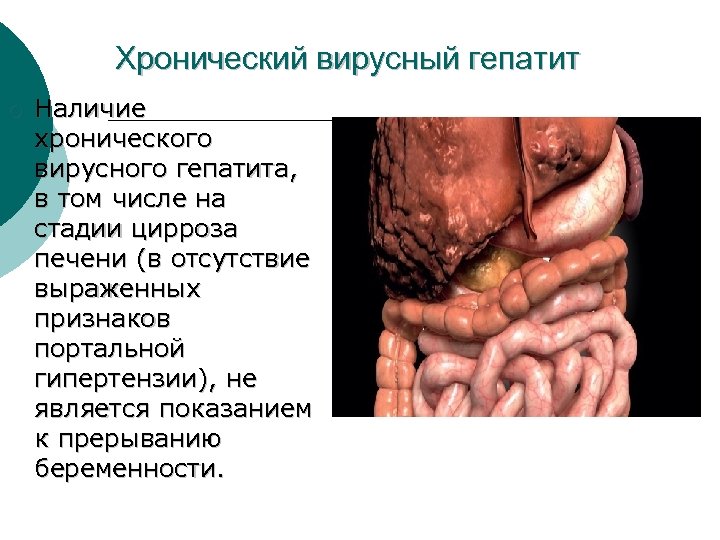
Хронический вирусный гепатит ¡ Наличие хронического вирусного гепатита, в том числе на стадии цирроза печени (в отсутствие выраженных признаков портальной гипертензии), не является показанием к прерыванию беременности.

Синдром Бадда-Киари ¡ Бадда — Киари болезнь (G. Budd, англ. терапевт, 1808— 1882; Н. Chiari, австрийский патолог, 1851— 1916; синоним болезнь Киари) — нарушение оттока крови из печени, обусловленное первичным облитерирующим эндофлебитом печеночных вен, их тромбозом и последующей окклюзией и (или) пороками развития печеночных вен, характеризующееся поражением печени и портальной гипертензией

• Благодарю за внимание
b3b4cfc7b3b86376dafc5bf8f4df8db7.ppt