ГОСТРИЙ ПАНКРЕАТИТ Гострий панкреатит – запально-некротичне захворювання

















Панкреатит.ppt
- Количество слайдов: 19
 ГОСТРИЙ ПАНКРЕАТИТ
ГОСТРИЙ ПАНКРЕАТИТ
 Гострий панкреатит – запально-некротичне захворювання підшлункової залози, яке розвивається в результаті ферментативного автолізу. n З 1892 по 1941 роки у Росії було описано всього 200 хворих на гострий панкреатит n Розподіл за статтю становить 1: 1. Після 40 років чоловіки хворіють вдвічі частіше від жінок.
Гострий панкреатит – запально-некротичне захворювання підшлункової залози, яке розвивається в результаті ферментативного автолізу. n З 1892 по 1941 роки у Росії було описано всього 200 хворих на гострий панкреатит n Розподіл за статтю становить 1: 1. Після 40 років чоловіки хворіють вдвічі частіше від жінок.
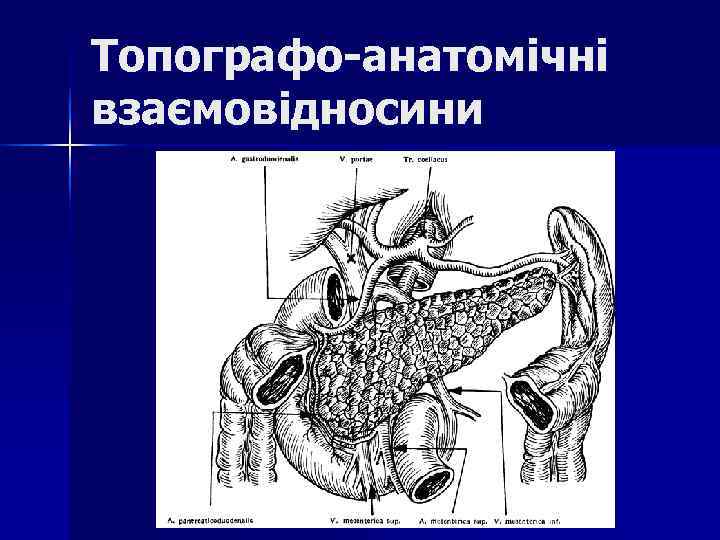
 Топографо-анатомічні взаємовідносини
Топографо-анатомічні взаємовідносини
 ЕТІОПАТОГЕНЕЗ n Біліарний панкреатит. n Аліментарний панкреатит. n Інші причини: травма; розлади кровообігу в підшлунковій залозі; пухлини підшлункової залози; захворювання жовчних шляхів; ендокринні захворювання; тривале лікування кортикостероїдами; порушення жирового обміну; вірусний гепатит, паротит; вживання отрут; алергічний компонент.
ЕТІОПАТОГЕНЕЗ n Біліарний панкреатит. n Аліментарний панкреатит. n Інші причини: травма; розлади кровообігу в підшлунковій залозі; пухлини підшлункової залози; захворювання жовчних шляхів; ендокринні захворювання; тривале лікування кортикостероїдами; порушення жирового обміну; вірусний гепатит, паротит; вживання отрут; алергічний компонент.
 КЛАСИФІКАЦІЯ (Атланта, 1992) n Гострий панкреатит: легка форма (гострий інтерстиціальний набряк) та тяжка форма (панкреонекроз). n Гостре накопичення рідини. n Стерильний панкреонекроз. n Інфікований панкреонекроз. n Гостра несправжня кіста підшлункової залози. n Абсцес підшлункової залози.
КЛАСИФІКАЦІЯ (Атланта, 1992) n Гострий панкреатит: легка форма (гострий інтерстиціальний набряк) та тяжка форма (панкреонекроз). n Гостре накопичення рідини. n Стерильний панкреонекроз. n Інфікований панкреонекроз. n Гостра несправжня кіста підшлункової залози. n Абсцес підшлункової залози.
 КЛІНІЧНИЙ ПЕРЕБІГ n Фаза ферментативного шоку – 1 -3 доба; n Фаза панкреатичного інфільтрату – 3 -14 доба; n Фаза наслідків панкреатичного інфільтрату. (розмоктування, асептична секвестрація з формуванням псевдокісти, септична секвестрація); n Фаза наслідків і ускладнень – до 6 місяців і більше
КЛІНІЧНИЙ ПЕРЕБІГ n Фаза ферментативного шоку – 1 -3 доба; n Фаза панкреатичного інфільтрату – 3 -14 доба; n Фаза наслідків панкреатичного інфільтрату. (розмоктування, асептична секвестрація з формуванням псевдокісти, септична секвестрація); n Фаза наслідків і ускладнень – до 6 місяців і більше
 Фаза ферментативного шоку n Біль постійний, оперізувальний, інтенсивний; n Нудота, блювання – нестерпне, яке не приносить полегшення; n Шкіра вкрита холодним потом, жовтяниця; n Ділянки ціанозу і крововиливи навколо пупка; n Пульс – брадикардія, яка змінюється тахікардією, АТ знижується аж до колапсу. n Язик – сухий, з білим чи бурим нальотом; n Живіт болючий, здутий (симптом Боде), м'який; n Перистальтика не прослуховується;
Фаза ферментативного шоку n Біль постійний, оперізувальний, інтенсивний; n Нудота, блювання – нестерпне, яке не приносить полегшення; n Шкіра вкрита холодним потом, жовтяниця; n Ділянки ціанозу і крововиливи навколо пупка; n Пульс – брадикардія, яка змінюється тахікардією, АТ знижується аж до колапсу. n Язик – сухий, з білим чи бурим нальотом; n Живіт болючий, здутий (симптом Боде), м'який; n Перистальтика не прослуховується;
 Фаза ферментативного шоку n Симптоми подразнення очеревини додатні. n Ригідність передньої черевної стінки в області залози (симптом Керте) 60 %; n Симптом Мейо-Робсона – болючість в реберно-хребетному куті зліва або справа; n Симптом Воскресенського – зникнення пульсації аорти; n Симптом Махова – гіперестезія вище пупка; n Притуплення у відлогих живота; n Добовий діурез зменшується;
Фаза ферментативного шоку n Симптоми подразнення очеревини додатні. n Ригідність передньої черевної стінки в області залози (симптом Керте) 60 %; n Симптом Мейо-Робсона – болючість в реберно-хребетному куті зліва або справа; n Симптом Воскресенського – зникнення пульсації аорти; n Симптом Махова – гіперестезія вище пупка; n Притуплення у відлогих живота; n Добовий діурез зменшується;
 Лабораторні показники n Висока діастаза (амілаза) сечі і крові. n Лейкоцитоз і зсув формули вліво; n При панкреонекрозі – амілаза крові прогресуюче знижується; n Загальний білірубін підвищений; n Глюкоза крові підвищена; n Ознаки гіперкоагуляції;
Лабораторні показники n Висока діастаза (амілаза) сечі і крові. n Лейкоцитоз і зсув формули вліво; n При панкреонекрозі – амілаза крові прогресуюче знижується; n Загальний білірубін підвищений; n Глюкоза крові підвищена; n Ознаки гіперкоагуляції;
 Сонографія ОЧП Наявність випоту Стан органів в черевній панкреатогепатобіліарної порожнині зони
Сонографія ОЧП Наявність випоту Стан органів в черевній панкреатогепатобіліарної порожнині зони
 Інші методи n Контрастна рентгенографія шлунку. n Комп’ютерна томографія. n Езофатогастродуоденофіброскопія. n Лапароскопія.
Інші методи n Контрастна рентгенографія шлунку. n Комп’ютерна томографія. n Езофатогастродуоденофіброскопія. n Лапароскопія.
 На дошпитальному етапі: n Наявність болю в верхній половині живота вимагає цілеспрямованого виключення діагнозу «гострий панкреатит» ; n Встановлення діагнозу «гострий панкреатит» є показом для ургентної шпиталізації в хірургічне відділення; n Категорично протипоказане використання місцевих теплових процедур, клізм, проносних засобів; n При відмові від шпиталізації хворий і родичі повинні бути попереджені про можливі наслідки і їхня відмова має бути зафіксована в медичній карті.
На дошпитальному етапі: n Наявність болю в верхній половині живота вимагає цілеспрямованого виключення діагнозу «гострий панкреатит» ; n Встановлення діагнозу «гострий панкреатит» є показом для ургентної шпиталізації в хірургічне відділення; n Категорично протипоказане використання місцевих теплових процедур, клізм, проносних засобів; n При відмові від шпиталізації хворий і родичі повинні бути попереджені про можливі наслідки і їхня відмова має бути зафіксована в медичній карті.
 Оцінка тяжкості панкреатиту за Ranson n При поступленні: – вік > 55 років; – ЧСС > 120 за хвилину; – систолічний АТ < 100 мм. рт. ст. ; – глюкоза крові > 11 моль/л; – лейкоцитоз > 16 х109 /л; n Через 48 годин: – АСТ > 2 ммоль/л; – коефіцієнт АЛТ/АСТ < 1; – непрямий білірубін > 60 мкмоль/л; – рівень креатиніну > 110 мкмоль/л; – ЧСС > 120 ударів за хвилину; – систолічний АТ < 100 мм. рт. ст.
Оцінка тяжкості панкреатиту за Ranson n При поступленні: – вік > 55 років; – ЧСС > 120 за хвилину; – систолічний АТ < 100 мм. рт. ст. ; – глюкоза крові > 11 моль/л; – лейкоцитоз > 16 х109 /л; n Через 48 годин: – АСТ > 2 ммоль/л; – коефіцієнт АЛТ/АСТ < 1; – непрямий білірубін > 60 мкмоль/л; – рівень креатиніну > 110 мкмоль/л; – ЧСС > 120 ударів за хвилину; – систолічний АТ < 100 мм. рт. ст.
 Лікування: n Створення функціонального спокою підшлункової залози: – штучна гіпотермія підшлункової залози, – заборона вживання їжі, – назогастральне дренування. n Знеболення та ліквідація жовчної і панкреатичної гіпертензії: – введення 0, 25 % р-ну новокаїну, – 80 -160 мг но-шпи, гангліоблокатори. – внутрішньом’язове введення 1 мл 2 % р-ну промедолу. – при біліарному панкреатиті – ЕПСТ.
Лікування: n Створення функціонального спокою підшлункової залози: – штучна гіпотермія підшлункової залози, – заборона вживання їжі, – назогастральне дренування. n Знеболення та ліквідація жовчної і панкреатичної гіпертензії: – введення 0, 25 % р-ну новокаїну, – 80 -160 мг но-шпи, гангліоблокатори. – внутрішньом’язове введення 1 мл 2 % р-ну промедолу. – при біліарному панкреатиті – ЕПСТ.
 Лікування: n Гальмування ферментативної активності: – препаратом вибору є сандостатин (50 -100 мкг підшкірно 3 -4 рази в добу, впродовж 3 -5 діб). Соматулін PR (лантреотид) – вводять по 30 мг один раз на 10 -14 діб внутрішньом’язово. – 5 -фторурацил (10 мг/кг в добу), фторафур (20 мг/кг в добу), рибонуклеаза (0, 5 мг/кг в добу). – інгібітори протеаз (гордокс, контрікал, трасілол) – з детоксикаційною метою та з метою зниження активності ферментів в кров’яному руслі та в паренхімі підшлункової залози.
Лікування: n Гальмування ферментативної активності: – препаратом вибору є сандостатин (50 -100 мкг підшкірно 3 -4 рази в добу, впродовж 3 -5 діб). Соматулін PR (лантреотид) – вводять по 30 мг один раз на 10 -14 діб внутрішньом’язово. – 5 -фторурацил (10 мг/кг в добу), фторафур (20 мг/кг в добу), рибонуклеаза (0, 5 мг/кг в добу). – інгібітори протеаз (гордокс, контрікал, трасілол) – з детоксикаційною метою та з метою зниження активності ферментів в кров’яному руслі та в паренхімі підшлункової залози.
 Лікування: n Інфузійна терапія. n Антибактеріальна терапія. n Ліквідація паралітичної ГКН n Форсований діурез. n Перитонеальний діаліз (2 -4 доби)
Лікування: n Інфузійна терапія. n Антибактеріальна терапія. n Ліквідація паралітичної ГКН n Форсований діурез. n Перитонеальний діаліз (2 -4 доби)
 Операційне лікування: При біліаному Діагностично- генезі панкреатиту лікувальна - ЕПСТ лапароскопія Лапаротомія, дренування черевної порожнини
Операційне лікування: При біліаному Діагностично- генезі панкреатиту лікувальна - ЕПСТ лапароскопія Лапаротомія, дренування черевної порожнини
 Заочеревинна флегмона n Тяжко діагностувати без даних УЗД чи КТГ. n Вона є наслідком інфікування заочеревинної клітковини і значно погіршує перебіг захворювання. n Операційне лікування проводять за абсолютними показами. Суть операції – ревізія з визначенням поширеності гнійних запливів, видалення нежиттєздатних тканин, адекватне дренування парапанкреатичної і заочеревинної клітковини з постійною аспірацією і промиванням порожнин.
Заочеревинна флегмона n Тяжко діагностувати без даних УЗД чи КТГ. n Вона є наслідком інфікування заочеревинної клітковини і значно погіршує перебіг захворювання. n Операційне лікування проводять за абсолютними показами. Суть операції – ревізія з визначенням поширеності гнійних запливів, видалення нежиттєздатних тканин, адекватне дренування парапанкреатичної і заочеревинної клітковини з постійною аспірацією і промиванням порожнин.
 Кісти підшлункової залози n Гострою вважають кісту, сформовану впродовж 2 -3 місяців з початку розвитку гострого панкреатиту. n Якщо кіста локалізується в голівці, то виникає клініка стиснення холедоха і панкреатичного протоку. n Якщо в хвості – стиснення сусідніх органів (шлунку). n Часто кіста може перфорувати в шлунок, холедох, ДПК, товсту кишку, черевну порожнину. n Для уточнення діагнозу використовують лапароскопію, КТГ, рентгенографію шлунку І ДПК, УЗД, ЕРПХГ, ЕГДФС. n Лікування: дренування нагноєнь кісти, цістоєюностомія, повздовжня панкреатоеюностомія, ЕПСТ, холедоходуоденостомія, резекція хвоста підшлункової залози, панкреатодуоденальна резекція.
Кісти підшлункової залози n Гострою вважають кісту, сформовану впродовж 2 -3 місяців з початку розвитку гострого панкреатиту. n Якщо кіста локалізується в голівці, то виникає клініка стиснення холедоха і панкреатичного протоку. n Якщо в хвості – стиснення сусідніх органів (шлунку). n Часто кіста може перфорувати в шлунок, холедох, ДПК, товсту кишку, черевну порожнину. n Для уточнення діагнозу використовують лапароскопію, КТГ, рентгенографію шлунку І ДПК, УЗД, ЕРПХГ, ЕГДФС. n Лікування: дренування нагноєнь кісти, цістоєюностомія, повздовжня панкреатоеюностомія, ЕПСТ, холедоходуоденостомія, резекція хвоста підшлункової залози, панкреатодуоденальна резекція.

