Госпитальная пневмония.ppt
- Количество слайдов: 58
 Госпитальная (нозокомиальная) пневмония
Госпитальная (нозокомиальная) пневмония
 Международная классификация пневмонии, которая учитывает причины и место возникновения заболевания p Внебольничная пневмония (негоспитальная, распространенная, амбулаторная) p Нозокомиальная (госпитальная) пневмония p Аспирационная пневмония p Пневмония у лиц с тяжелыми дефектами иммунитета (ВИЧ, ятрогенная иммуносупрессия, врожденный иммунодефицит) Наказ МОЗ України № 128 від 19. 03. 2007 р. „Про затвердження клінічних протоколів надання медичної допомоги за спеціальністю пульмонологія”
Международная классификация пневмонии, которая учитывает причины и место возникновения заболевания p Внебольничная пневмония (негоспитальная, распространенная, амбулаторная) p Нозокомиальная (госпитальная) пневмония p Аспирационная пневмония p Пневмония у лиц с тяжелыми дефектами иммунитета (ВИЧ, ятрогенная иммуносупрессия, врожденный иммунодефицит) Наказ МОЗ України № 128 від 19. 03. 2007 р. „Про затвердження клінічних протоколів надання медичної допомоги за спеціальністю пульмонологія”
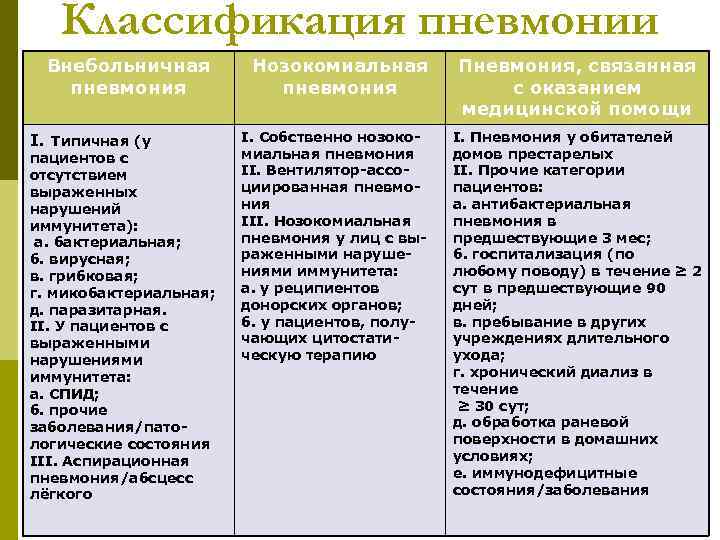 Классификация пневмонии Внебольничная R. G. , Mutlu G. M. , 2006, с изменениями) Нозокомиальная Пневмония, связанная (Wunderink пневмония с оказанием медицинской помощи I. Типичная (у пациентов с отсутствием выраженных нарушений иммунитета): а. бактериальная; б. вирусная; в. грибковая; г. микобактериальная; д. паразитарная. II. У пациентов с выраженными нарушениями иммунитета: а. СПИД; б. прочие заболевания/патологические состояния III. Аспирационная пневмония/абсцесс лёгкого I. Собственно нозокомиальная пневмония II. Вентилятор-ассоциированная пневмония III. Нозокомиальная пневмония у лиц с вы- раженными нарушениями иммунитета: а. у реципиентов донорских органов; б. у пациентов, получающих цитостатическую терапию I. Пневмония у обитателей домов престарелых II. Прочие категории пациентов: а. антибактериальная пневмония в предшествующие 3 мес; б. госпитализация (по любому поводу) в течение ≥ 2 сут в предшествующие 90 дней; в. пребывание в других учреждениях длительного ухода; г. хронический диализ в течение ≥ 30 сут; д. обработка раневой поверхности в домашних условиях; е. иммунодефицитные состояния/заболевания
Классификация пневмонии Внебольничная R. G. , Mutlu G. M. , 2006, с изменениями) Нозокомиальная Пневмония, связанная (Wunderink пневмония с оказанием медицинской помощи I. Типичная (у пациентов с отсутствием выраженных нарушений иммунитета): а. бактериальная; б. вирусная; в. грибковая; г. микобактериальная; д. паразитарная. II. У пациентов с выраженными нарушениями иммунитета: а. СПИД; б. прочие заболевания/патологические состояния III. Аспирационная пневмония/абсцесс лёгкого I. Собственно нозокомиальная пневмония II. Вентилятор-ассоциированная пневмония III. Нозокомиальная пневмония у лиц с вы- раженными нарушениями иммунитета: а. у реципиентов донорских органов; б. у пациентов, получающих цитостатическую терапию I. Пневмония у обитателей домов престарелых II. Прочие категории пациентов: а. антибактериальная пневмония в предшествующие 3 мес; б. госпитализация (по любому поводу) в течение ≥ 2 сут в предшествующие 90 дней; в. пребывание в других учреждениях длительного ухода; г. хронический диализ в течение ≥ 30 сут; д. обработка раневой поверхности в домашних условиях; е. иммунодефицитные состояния/заболевания
 Определение НП p Нозокомиальная (госпитальная, внутрибольничная) пневмония – заболевание, характеризующееся появлением на рентгенограмме «свежих» очаговоинфильтративных изменений в легких спустя 48 ч и более после госпитализации в сочетании с клиническими данными, подтверждающими их инфекционную природу (новая волна лихорадки, гнойная мокрота или гнойное отделяемое трахеобронхиального дерева, лейкоцитоз и пр. ), при исключении инфекций, которые находились в инкубационном периоде на момент поступления больного в стационар.
Определение НП p Нозокомиальная (госпитальная, внутрибольничная) пневмония – заболевание, характеризующееся появлением на рентгенограмме «свежих» очаговоинфильтративных изменений в легких спустя 48 ч и более после госпитализации в сочетании с клиническими данными, подтверждающими их инфекционную природу (новая волна лихорадки, гнойная мокрота или гнойное отделяемое трахеобронхиального дерева, лейкоцитоз и пр. ), при исключении инфекций, которые находились в инкубационном периоде на момент поступления больного в стационар.
 Эпидемиология нозокомиальной пневмонии p НП занимает второе место среди всех нозокомиальных инфекций (13 -18%) и является самой частой инфекцией (~45%) в отделениях реанимации и интенсивной терапии (ОРИТ).
Эпидемиология нозокомиальной пневмонии p НП занимает второе место среди всех нозокомиальных инфекций (13 -18%) и является самой частой инфекцией (~45%) в отделениях реанимации и интенсивной терапии (ОРИТ).
 Эпидемиология НП p Риск развития НП составляет от 0, 3 до 20% и более, это зависит от профиля отделения (в отделениях интенсивной терапии он максимальный), эпидемиологической обстановки в лечебном учреждении, клинических и индивидуальных особенностей состоящих на лечении пациентов и т. д. Летальность от НП достигает 10 -80% и существенно зависит как от особенностей возбудителя НП, так и от правильно назначенного лечения. Традиционно НП считают второй по частоте НИ. 2. Перцева Т. О. Нозокоміальна пневмонія // Украинский пульмонологический журнал, 2002, № 1, с. 11 -17. 3. Нозокомиальная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике. Клинические рекомендации. Пособие для врачей / А. Г. Чучалин, А. И. Синопальников, Л. С. Страчунский и др. М. , 2005, 54 с.
Эпидемиология НП p Риск развития НП составляет от 0, 3 до 20% и более, это зависит от профиля отделения (в отделениях интенсивной терапии он максимальный), эпидемиологической обстановки в лечебном учреждении, клинических и индивидуальных особенностей состоящих на лечении пациентов и т. д. Летальность от НП достигает 10 -80% и существенно зависит как от особенностей возбудителя НП, так и от правильно назначенного лечения. Традиционно НП считают второй по частоте НИ. 2. Перцева Т. О. Нозокоміальна пневмонія // Украинский пульмонологический журнал, 2002, № 1, с. 11 -17. 3. Нозокомиальная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике. Клинические рекомендации. Пособие для врачей / А. Г. Чучалин, А. И. Синопальников, Л. С. Страчунский и др. М. , 2005, 54 с.
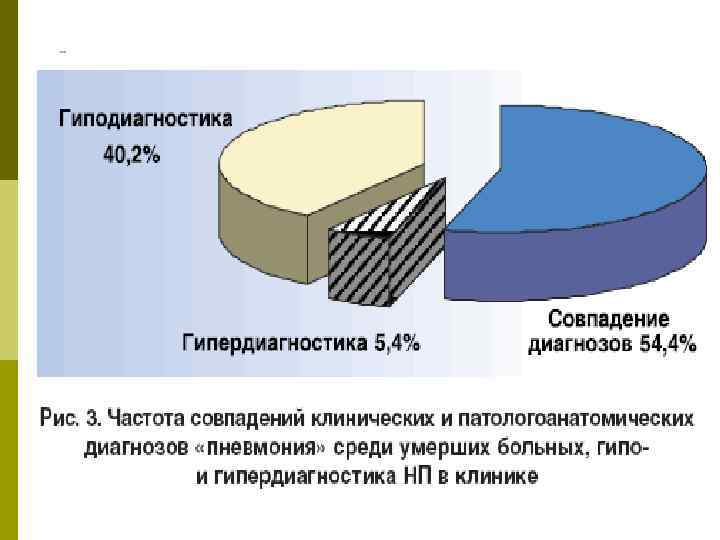
 Классификация НП В настоящее время во всем мире наибольшее распространение получила классификация, в основе которой лежат: сроки развития НП, тяжесть течения, наличие или отсутствие факторов риска полирезистентных возбудителей. В соответствии с ней выделяют
Классификация НП В настоящее время во всем мире наибольшее распространение получила классификация, в основе которой лежат: сроки развития НП, тяжесть течения, наличие или отсутствие факторов риска полирезистентных возбудителей. В соответствии с ней выделяют
 Классификация НП p раннюю НП, возникающую в течение первых 5 дней с момента госпитализации, для которой характерны возбудители, которые были у больного еще до поступления больного в стационар – S. pneumoniae, H. influenzae, метицилинчувствительный S. aureus (MSSA) и другие представители нормальной микрофлоры полости ротоглотки. Как правило, эти возбудители чувствительны к традиционно используемым антимикробным препаратам, а пневмония имеет более благоприятный прогноз;
Классификация НП p раннюю НП, возникающую в течение первых 5 дней с момента госпитализации, для которой характерны возбудители, которые были у больного еще до поступления больного в стационар – S. pneumoniae, H. influenzae, метицилинчувствительный S. aureus (MSSA) и другие представители нормальной микрофлоры полости ротоглотки. Как правило, эти возбудители чувствительны к традиционно используемым антимикробным препаратам, а пневмония имеет более благоприятный прогноз;
 Классификация НП p позднюю НП, развивающуюся не ранее 6 дня госпитализации, которая характеризуется более высоким риском наличия высоковирулентных и полирезистентных возбудителей, таких как P. aeruginosa, Acinetobacter spp. , представители семейства Enterobacteriaceae, метицилинрезистентный S. aureus (MRSA). Такая пневмония характеризуется менее благоприятным прогнозом.
Классификация НП p позднюю НП, развивающуюся не ранее 6 дня госпитализации, которая характеризуется более высоким риском наличия высоковирулентных и полирезистентных возбудителей, таких как P. aeruginosa, Acinetobacter spp. , представители семейства Enterobacteriaceae, метицилинрезистентный S. aureus (MRSA). Такая пневмония характеризуется менее благоприятным прогнозом.
 Классификация НП С учетом тяжести течения заболевания, серьезности прогноза и особенностей ведения реанимационных больных в особую форму выделяют так называемую вентиляторассоциированную пневмонию (ВАП) — пневмонию, которая возникает через 48 ч от начала проведения ИВЛ при отсутствии признакков легочной инфекции на момент интубации.
Классификация НП С учетом тяжести течения заболевания, серьезности прогноза и особенностей ведения реанимационных больных в особую форму выделяют так называемую вентиляторассоциированную пневмонию (ВАП) — пневмонию, которая возникает через 48 ч от начала проведения ИВЛ при отсутствии признакков легочной инфекции на момент интубации.
 Классификация ВАП Этиология ВАП зависит от продолжительности нахождения на ИВЛ, поэтому ВАП также разделяют на: p раннюю (развивается в первые 5 дней пребывания на ИВЛ) p позднюю (развивается после 5 дней пребывания на ИВЛ)
Классификация ВАП Этиология ВАП зависит от продолжительности нахождения на ИВЛ, поэтому ВАП также разделяют на: p раннюю (развивается в первые 5 дней пребывания на ИВЛ) p позднюю (развивается после 5 дней пребывания на ИВЛ)
 Классификация НП В случае ранней ВАП наиболее вероятными возбудителями являются S. pneumoniae, H. influenzae, S. aureus (MSSA) и другие представители нормальной микрофлоры полости рта. Развитие поздней ВАП обусловлено P. aeruginosa, Acinetobacter spp. , представителями семейства Enterobacteriaceae, реже MRSA. В большинстве случаев ВАП имеет полимикробную этиологию.
Классификация НП В случае ранней ВАП наиболее вероятными возбудителями являются S. pneumoniae, H. influenzae, S. aureus (MSSA) и другие представители нормальной микрофлоры полости рта. Развитие поздней ВАП обусловлено P. aeruginosa, Acinetobacter spp. , представителями семейства Enterobacteriaceae, реже MRSA. В большинстве случаев ВАП имеет полимикробную этиологию.
 Критерии тяжелого течения НП p На основании данных анамнеза, физического обследования и других методов исследования можно оценить тяжесть течения заболевания для определения места лечения пациента (ОРИТ или соматическое отделение) и тактики эмпирической АБТ. • необходимость лечения в ОРИТ; • потребность в ИВЛ; • многодолевое поражение на рентгенограмме или деструкция легочной ткани или быстрая отрицательная динамика; • признаки тяжелого сепсиса или шока; • показатели артериального давления (АД) < 90 мм рт. ст. – для систолического АД и < 60 мм рт. ст. – для диастолического АД; • признаки острой почечной недостаточности (диурез менее 20 мл/ч и/или креатинин крови > 177 мкмоль/л и/или потребность в гемодиализе); • потребность в вазопрессорах более 4 ч; • ОРДС; • выраженная гипоксемия Pa. O 2 < 60 мм рт. ст. , Sa. O 2 < 90% или Pa. O 2/Fi. O 2 < 240); • нарушение сознания.
Критерии тяжелого течения НП p На основании данных анамнеза, физического обследования и других методов исследования можно оценить тяжесть течения заболевания для определения места лечения пациента (ОРИТ или соматическое отделение) и тактики эмпирической АБТ. • необходимость лечения в ОРИТ; • потребность в ИВЛ; • многодолевое поражение на рентгенограмме или деструкция легочной ткани или быстрая отрицательная динамика; • признаки тяжелого сепсиса или шока; • показатели артериального давления (АД) < 90 мм рт. ст. – для систолического АД и < 60 мм рт. ст. – для диастолического АД; • признаки острой почечной недостаточности (диурез менее 20 мл/ч и/или креатинин крови > 177 мкмоль/л и/или потребность в гемодиализе); • потребность в вазопрессорах более 4 ч; • ОРДС; • выраженная гипоксемия Pa. O 2 < 60 мм рт. ст. , Sa. O 2 < 90% или Pa. O 2/Fi. O 2 < 240); • нарушение сознания.
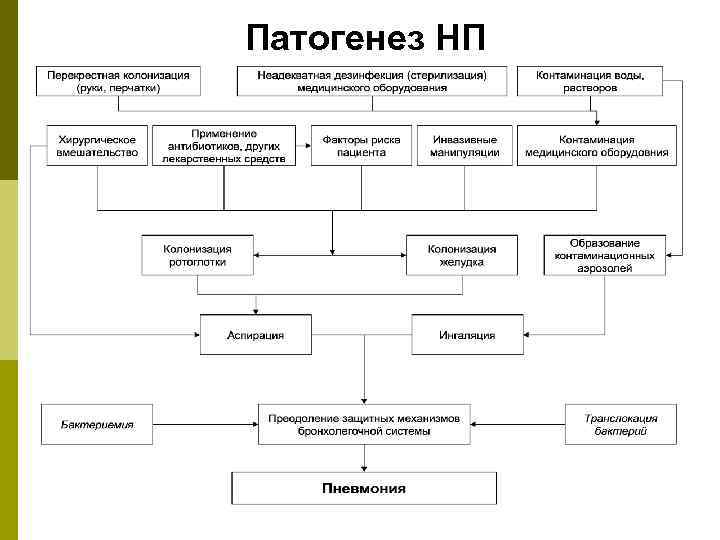 Патогенез НП
Патогенез НП
 Этиология НП p p p Большинство НП имеет полимикробную этиологию и преимущественно вызывается бактериями Большинство случаев НП вызывается аэробными грам(-) бактериями (P. aeruginosa, K. pneumoniae, Acinetobacter spp. ) и грам(+) кокками (S. aureus) Анаэробы, легионеллы, вирусы и грибы являются редкими возбудителями НП Streptococcus viridans, Enterococcus spp. , коагулазанегативные стафилококки, Neisseria spp. не имеют этиологической значимости при НП у пациентов без иммунодефицитных состояний Распространённость полирезистентных возбудителей варьирует в зависимости от популяции пациентов, стационара, типа ОРИТ, что подчёркивает необходимость проведения локального эпидемиологического мониторинга. Полирезистентные возбудители чаще выделяются от пациентов с тяжёлыми хроническими заболеваниями, факторами риска развития пневмонии и поздней НП.
Этиология НП p p p Большинство НП имеет полимикробную этиологию и преимущественно вызывается бактериями Большинство случаев НП вызывается аэробными грам(-) бактериями (P. aeruginosa, K. pneumoniae, Acinetobacter spp. ) и грам(+) кокками (S. aureus) Анаэробы, легионеллы, вирусы и грибы являются редкими возбудителями НП Streptococcus viridans, Enterococcus spp. , коагулазанегативные стафилококки, Neisseria spp. не имеют этиологической значимости при НП у пациентов без иммунодефицитных состояний Распространённость полирезистентных возбудителей варьирует в зависимости от популяции пациентов, стационара, типа ОРИТ, что подчёркивает необходимость проведения локального эпидемиологического мониторинга. Полирезистентные возбудители чаще выделяются от пациентов с тяжёлыми хроническими заболеваниями, факторами риска развития пневмонии и поздней НП.
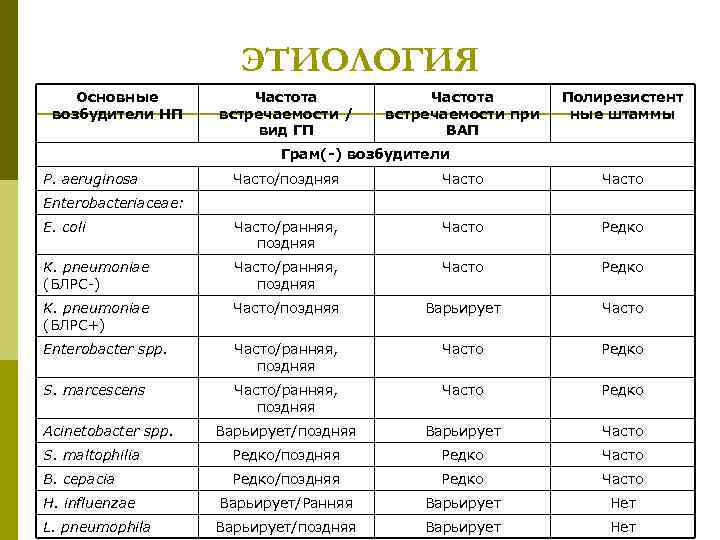 ЭТИОЛОГИЯ Основные возбудители НП Частота встречаемости / вид ГП Частота встречаемости при ВАП Полирезистент ные штаммы Грам(-) возбудители P. aeruginosa Часто/поздняя Часто E. coli Часто/ранняя, поздняя Часто Редко K. pneumoniae (БЛРС-) Часто/ранняя, поздняя Часто Редко K. pneumoniae (БЛРС+) Часто/поздняя Варьирует Часто Enterobacter spp. Часто/ранняя, поздняя Часто Редко S. marcescens Часто/ранняя, поздняя Часто Редко Варьирует/поздняя Варьирует Часто S. maltophilia Редко/поздняя Редко Часто B. cepacia Редко/поздняя Редко Часто H. influenzae Варьирует/Ранняя Варьирует Нет L. pneumophila Варьирует/поздняя Варьирует Нет Enterobacteriaceae: Acinetobacter spp.
ЭТИОЛОГИЯ Основные возбудители НП Частота встречаемости / вид ГП Частота встречаемости при ВАП Полирезистент ные штаммы Грам(-) возбудители P. aeruginosa Часто/поздняя Часто E. coli Часто/ранняя, поздняя Часто Редко K. pneumoniae (БЛРС-) Часто/ранняя, поздняя Часто Редко K. pneumoniae (БЛРС+) Часто/поздняя Варьирует Часто Enterobacter spp. Часто/ранняя, поздняя Часто Редко S. marcescens Часто/ранняя, поздняя Часто Редко Варьирует/поздняя Варьирует Часто S. maltophilia Редко/поздняя Редко Часто B. cepacia Редко/поздняя Редко Часто H. influenzae Варьирует/Ранняя Варьирует Нет L. pneumophila Варьирует/поздняя Варьирует Нет Enterobacteriaceae: Acinetobacter spp.
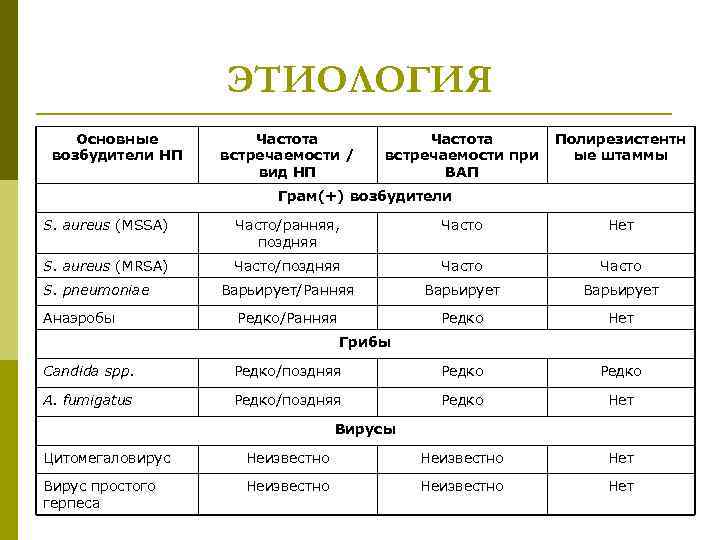 ЭТИОЛОГИЯ Основные возбудители НП Частота встречаемости / вид НП Частота Полирезистентн встречаемости при ые штаммы ВАП Грам(+) возбудители S. aureus (MSSA) Часто/ранняя, поздняя Часто Нет S. aureus (MRSA) Часто/поздняя Часто Варьирует/Ранняя Варьирует Редко/Ранняя Редко Нет S. pneumoniae Анаэробы Грибы Candida spp. Редко/поздняя Редко A. fumigatus Редко/поздняя Редко Нет Вирусы Цитомегаловирус Неизвестно Нет Вирус простого герпеса Неизвестно Нет
ЭТИОЛОГИЯ Основные возбудители НП Частота встречаемости / вид НП Частота Полирезистентн встречаемости при ые штаммы ВАП Грам(+) возбудители S. aureus (MSSA) Часто/ранняя, поздняя Часто Нет S. aureus (MRSA) Часто/поздняя Часто Варьирует/Ранняя Варьирует Редко/Ранняя Редко Нет S. pneumoniae Анаэробы Грибы Candida spp. Редко/поздняя Редко A. fumigatus Редко/поздняя Редко Нет Вирусы Цитомегаловирус Неизвестно Нет Вирус простого герпеса Неизвестно Нет
 Факторы риска некоторых возбудителей НП Клинические ситуации Интубация Микроорганизмы • Pseudomonas aeruginosa • Staphylococcus aureus • Acinetobacter spp. • Pseudomonas aeruginosa • MRSA Предшествующая АБТ • Klebsiella spp. , E. coli (БЛРС+) • Acinetobacter spp. Аспирация • Анаэробы
Факторы риска некоторых возбудителей НП Клинические ситуации Интубация Микроорганизмы • Pseudomonas aeruginosa • Staphylococcus aureus • Acinetobacter spp. • Pseudomonas aeruginosa • MRSA Предшествующая АБТ • Klebsiella spp. , E. coli (БЛРС+) • Acinetobacter spp. Аспирация • Анаэробы
 P. aeruginosa p Данный микроорганизм обладает способностью выработки резистентности ко всем имеющимся в клинической практике АМП, причём, у 30 -50% пациентов она развивается при проведении монотерапии. Вследствие этого, для проведения адекватной эмпирической терапии НП, вызванной P. aeruginosa, следует знать резистентность к следующим АМП: • пенициллинам с антисинегнойной активностью (например, пиперациллину); • цефалоспоринам III-IV поколения с антисинегнойной активностью (цефтазидиму, цефепиму, цефоперазону, причём, рекомендуется определять чувствительность к каждому их этих АМП); • карбапенемам с антисинегнойной активностью (имипенему, меропенему, причём, рекомендуется определять чувствительность к каждому их этих АМП); • фторхинолонам с антисинегнойной активностью (ципрофлоксацину, левофлоксацину); • аминогликозидам (гентамицину, амикацину, причём, рекомендуется определять чувствительность к каждому их этих АМП).
P. aeruginosa p Данный микроорганизм обладает способностью выработки резистентности ко всем имеющимся в клинической практике АМП, причём, у 30 -50% пациентов она развивается при проведении монотерапии. Вследствие этого, для проведения адекватной эмпирической терапии НП, вызванной P. aeruginosa, следует знать резистентность к следующим АМП: • пенициллинам с антисинегнойной активностью (например, пиперациллину); • цефалоспоринам III-IV поколения с антисинегнойной активностью (цефтазидиму, цефепиму, цефоперазону, причём, рекомендуется определять чувствительность к каждому их этих АМП); • карбапенемам с антисинегнойной активностью (имипенему, меропенему, причём, рекомендуется определять чувствительность к каждому их этих АМП); • фторхинолонам с антисинегнойной активностью (ципрофлоксацину, левофлоксацину); • аминогликозидам (гентамицину, амикацину, причём, рекомендуется определять чувствительность к каждому их этих АМП).
 Acinetobacter spp. p Acinetobacter spp. также обладает природной резистентностью ко многим АМП. Традиционно надёжной активностью в отношении Acinetobacter spp. обладают карбапенемы (имипенем, меропенем), сульбактам-содержащие препараты (цефоперазон/сульбактам, ампициллин/сульбактам) и полимиксин Б. Для проведения адекватной терапии НП, вызванной Acinetobacter spp. , следует знать резистентность к: • цефалоспоринам III-IV поколения (цефтриаксону или цефотаксиму или цефтазидиму или цефепиму); • сульбактам-содержащим ? -лактамам (цефоперазон/сульбактаму или ампициллин/сульбактаму); • карбапенемам (имипенему или меропенему); • фторхинолонам (ципрофлоксацину или левофлоксацину); • аминогликозидам (гентамицину или амикацину).
Acinetobacter spp. p Acinetobacter spp. также обладает природной резистентностью ко многим АМП. Традиционно надёжной активностью в отношении Acinetobacter spp. обладают карбапенемы (имипенем, меропенем), сульбактам-содержащие препараты (цефоперазон/сульбактам, ампициллин/сульбактам) и полимиксин Б. Для проведения адекватной терапии НП, вызванной Acinetobacter spp. , следует знать резистентность к: • цефалоспоринам III-IV поколения (цефтриаксону или цефотаксиму или цефтазидиму или цефепиму); • сульбактам-содержащим ? -лактамам (цефоперазон/сульбактаму или ампициллин/сульбактаму); • карбапенемам (имипенему или меропенему); • фторхинолонам (ципрофлоксацину или левофлоксацину); • аминогликозидам (гентамицину или амикацину).
 Enterobacteriaceae p Наличие или отсутствие выработки БЛРС этими микроорганизмами, без сомнения, является наиболее значимым для адекватного выбора АМП. Несмотря на то, что практически все представители семейства Enterobacteriaceae обладают способностью к выработке БЛРС, наиболее часто она встречается у E. coli и K. pneumoniae, являющихся одними из основных возбудителей НП. Кроме того, у представителей семейства Enterobacteriaceae следует знать наличие резистентности к следующим АМП: • ингибитор-защищённым пенициллинам (например, амоксициллину/клавуланату); • цефалоспоринам III-IV поколения (например, цефтазидиму); • карбапенемам (например, имипенему); • фторхинолонам (например, ципрофлоксацину); • аминогликозидам (гентамицину и амикацину). Особое внимание среди Enterobacteriaceae следует уделять микроорганизмам, продуцирующим хромосомные бета-лактамазы (Enterobacter spp. , Morganella spp. , Serratia spp. ). Особенностью этой подгруппы является более высокая чувствительность к цефалоспоринам IV поколения (цефепима).
Enterobacteriaceae p Наличие или отсутствие выработки БЛРС этими микроорганизмами, без сомнения, является наиболее значимым для адекватного выбора АМП. Несмотря на то, что практически все представители семейства Enterobacteriaceae обладают способностью к выработке БЛРС, наиболее часто она встречается у E. coli и K. pneumoniae, являющихся одними из основных возбудителей НП. Кроме того, у представителей семейства Enterobacteriaceae следует знать наличие резистентности к следующим АМП: • ингибитор-защищённым пенициллинам (например, амоксициллину/клавуланату); • цефалоспоринам III-IV поколения (например, цефтазидиму); • карбапенемам (например, имипенему); • фторхинолонам (например, ципрофлоксацину); • аминогликозидам (гентамицину и амикацину). Особое внимание среди Enterobacteriaceae следует уделять микроорганизмам, продуцирующим хромосомные бета-лактамазы (Enterobacter spp. , Morganella spp. , Serratia spp. ). Особенностью этой подгруппы является более высокая чувствительность к цефалоспоринам IV поколения (цефепима).
 S. aureus p Наиболее значимой проблемой у S. aureus является резистентность к метициллину, обусловливающая также устойчивость ко всем b-лактамам. В отношении подобных штаммов, гарантированной активностью обладают ванкомицин и линезолид. Среди других препаратов, важно знать чувствительность S. aureus к: • фторхинолонам (например, левофлоксацину); • антифолатам (ко-тримоксазолу).
S. aureus p Наиболее значимой проблемой у S. aureus является резистентность к метициллину, обусловливающая также устойчивость ко всем b-лактамам. В отношении подобных штаммов, гарантированной активностью обладают ванкомицин и линезолид. Среди других препаратов, важно знать чувствительность S. aureus к: • фторхинолонам (например, левофлоксацину); • антифолатам (ко-тримоксазолу).
 Факторы риска инфицирования полирезистентными штаммами p У пациентов с ранней НП и наличием факторов риска имеют высока вероятность выделения антибиотикорезистентных микроорганизмов: • АБТ в предшествующие 90 дней; • высокая распространённость антимикробной резистентности у основных возбудителей во внебольничных условиях или в конкретных отделениях стационаров; • госпитализация в течение > 2 дней в предшествующие 90 дней; • пребывание в домах длительного ухода (домах престарелых, инвалидов и др. ); • проведение инффузионной терапии на дому; • хронический диализ в течение предшествующих 30 дней; • лечение ран в домашних условиях; • наличие члена семьи с заболеванием, вызванным ПРВ; • наличие иммунодефицитного состояния и/или иммуносупрессивная терапия. Такие пациенты должны получать эмпирическую АБТ, как и при поздней НП.
Факторы риска инфицирования полирезистентными штаммами p У пациентов с ранней НП и наличием факторов риска имеют высока вероятность выделения антибиотикорезистентных микроорганизмов: • АБТ в предшествующие 90 дней; • высокая распространённость антимикробной резистентности у основных возбудителей во внебольничных условиях или в конкретных отделениях стационаров; • госпитализация в течение > 2 дней в предшествующие 90 дней; • пребывание в домах длительного ухода (домах престарелых, инвалидов и др. ); • проведение инффузионной терапии на дому; • хронический диализ в течение предшествующих 30 дней; • лечение ран в домашних условиях; • наличие члена семьи с заболеванием, вызванным ПРВ; • наличие иммунодефицитного состояния и/или иммуносупрессивная терапия. Такие пациенты должны получать эмпирическую АБТ, как и при поздней НП.
 Факторы риска развития НП p p С учетом сложности патогенеза НП выделяют значительное количество факторов риска ее развития, которые условно можно разделить на: факторы, связанные с состоянием макроорганизма (возраст, тяжесть течения основного заболевания, наличие сопутствующей патологии); факторы, которые повышают риск колонизации ротоглотки и желудка возбудителями НП (нахождение в ОИТ, прием антибиотиков, антацидов, неадекватная техника выполнения лечебных и диагностическких манипуляций, неадекватная обработка рук персонала, дыхальной аппаратуры и т. п. ); факторы, которые способствуют рефлюксу и аспирации (проведение ИВЛ, трахеостомия, использование назогастрального зонда, постоянное горизонтальное положение больного на спине); факторы, которые препятствуют нормальному отходженнию мокроты (интубация, применение морфиноподобных препаратов, иммобилизация).
Факторы риска развития НП p p С учетом сложности патогенеза НП выделяют значительное количество факторов риска ее развития, которые условно можно разделить на: факторы, связанные с состоянием макроорганизма (возраст, тяжесть течения основного заболевания, наличие сопутствующей патологии); факторы, которые повышают риск колонизации ротоглотки и желудка возбудителями НП (нахождение в ОИТ, прием антибиотиков, антацидов, неадекватная техника выполнения лечебных и диагностическких манипуляций, неадекватная обработка рук персонала, дыхальной аппаратуры и т. п. ); факторы, которые способствуют рефлюксу и аспирации (проведение ИВЛ, трахеостомия, использование назогастрального зонда, постоянное горизонтальное положение больного на спине); факторы, которые препятствуют нормальному отходженнию мокроты (интубация, применение морфиноподобных препаратов, иммобилизация).
 Факторы риска развития НП p С целью контроля и профилактики НП наибольшее практическое значенние имеет выделение эндогенных (связанных с пациентом) и экзогенных (связанных с пребыванием пациента в стационаре) факторов риска развития НП. Среди последних наибольшую роль играют продолжительность госпитализации; проведение лечебных и диагностических манипуляций эндотрахеальная интубация, фибробронхоскопия, трахеостомия, назогастральное зондирование, ИВЛ, продолжительность и сложность оперативного вмешательства, медикаментозная терапия.
Факторы риска развития НП p С целью контроля и профилактики НП наибольшее практическое значенние имеет выделение эндогенных (связанных с пациентом) и экзогенных (связанных с пребыванием пациента в стационаре) факторов риска развития НП. Среди последних наибольшую роль играют продолжительность госпитализации; проведение лечебных и диагностических манипуляций эндотрахеальная интубация, фибробронхоскопия, трахеостомия, назогастральное зондирование, ИВЛ, продолжительность и сложность оперативного вмешательства, медикаментозная терапия.
 Эндогенные факторы риска развития НП p p p возраст; курение; заболевания органов дыхания (хроническое обструктивное заболевание легких (ХОЗЛ), дыхательная недостаточность, острый респираторный дистресс-синдром (ОРДС), грипп); прочие заболевания (сердечная недостаточность, сахарный диабет, почечная недостаточность, алкоголизм); недостаточное питание; кома; травмы головы, другие нейрохирургические состояния, политравма; ожоги; метаболический ацидоз; любой очаг инфекции в организме, являющийся потенциальным источником гематогенного распространения; плохая гигиена полости рта
Эндогенные факторы риска развития НП p p p возраст; курение; заболевания органов дыхания (хроническое обструктивное заболевание легких (ХОЗЛ), дыхательная недостаточность, острый респираторный дистресс-синдром (ОРДС), грипп); прочие заболевания (сердечная недостаточность, сахарный диабет, почечная недостаточность, алкоголизм); недостаточное питание; кома; травмы головы, другие нейрохирургические состояния, политравма; ожоги; метаболический ацидоз; любой очаг инфекции в организме, являющийся потенциальным источником гематогенного распространения; плохая гигиена полости рта
 Экзогенные факторы риска развития НП p p p p p длительная госпитализация; горизонтальное положение пациента на спине; интубация трахеи, повторные интубации, трахеостомия; искусственная вентиляция легких (ИВЛ) медикаментозная терапия (седативные лекарственные средства, миорелаксанты, антациды, Н 2 -блокаторы, глюкокортикоиды, цитостатики и другая иммуносупрессивная терапия); длительные и сложные оперативные вмешательства (особенно на органах грудной клетки и брюшной полости); фибробронхоскопия; наличие желудочного зонда и питание через него; энтеральное питание; использование венозных катетеров; перекрестное инфицирование
Экзогенные факторы риска развития НП p p p p p длительная госпитализация; горизонтальное положение пациента на спине; интубация трахеи, повторные интубации, трахеостомия; искусственная вентиляция легких (ИВЛ) медикаментозная терапия (седативные лекарственные средства, миорелаксанты, антациды, Н 2 -блокаторы, глюкокортикоиды, цитостатики и другая иммуносупрессивная терапия); длительные и сложные оперативные вмешательства (особенно на органах грудной клетки и брюшной полости); фибробронхоскопия; наличие желудочного зонда и питание через него; энтеральное питание; использование венозных катетеров; перекрестное инфицирование
 ОБЩИЕ ПОДХОДЫ К ВЕДЕНИЮ ПАЦИЕНТОВ С НП Все мероприятия, необходимые при ведении пациента с НП, можно подразделить на три группы: p 1) диагностические исследования, направленные на: n n n p p уточнение нозологического диагноза (исключение синдромо-сходных заболеваний); идентификацию возбудителя; оценку тяжести заболевания 2) неотложное начало адекватной АБТ (после взятия материала для микробиологического исследования) 3) Дополнительные мероприятия: n n n профилактика эндогенного и экзогенного инфицирования; симптоматическая и патогенетическая терапия; профилактика / коррекция полиорганной недостаточности и / или септического шока.
ОБЩИЕ ПОДХОДЫ К ВЕДЕНИЮ ПАЦИЕНТОВ С НП Все мероприятия, необходимые при ведении пациента с НП, можно подразделить на три группы: p 1) диагностические исследования, направленные на: n n n p p уточнение нозологического диагноза (исключение синдромо-сходных заболеваний); идентификацию возбудителя; оценку тяжести заболевания 2) неотложное начало адекватной АБТ (после взятия материала для микробиологического исследования) 3) Дополнительные мероприятия: n n n профилактика эндогенного и экзогенного инфицирования; симптоматическая и патогенетическая терапия; профилактика / коррекция полиорганной недостаточности и / или септического шока.
 ДИАГНОСТИКА p Во всех случаях подозрения на НП проводится тщательный сбор анамнеза для выявления факторов риска НП, наличия резистентных возбудителей и физическое обследование. p Несмотря на известные ограничения, клиническое обследование остается «отправной точкой» в диагностике НП, и данные других методов исследования (в том числе и инвазивных) интерпретируются с учетом их способности снижать частоту ложноположительных клинических диагнозов НП.
ДИАГНОСТИКА p Во всех случаях подозрения на НП проводится тщательный сбор анамнеза для выявления факторов риска НП, наличия резистентных возбудителей и физическое обследование. p Несмотря на известные ограничения, клиническое обследование остается «отправной точкой» в диагностике НП, и данные других методов исследования (в том числе и инвазивных) интерпретируются с учетом их способности снижать частоту ложноположительных клинических диагнозов НП.
 КЛИНИЧЕСКАЯ ДИАГНОСТИКА Клиническая картина НП характеризуется появлением «свежих» очагово-инфильтративных изменений на рентгенограмме органов грудной клетки в сочетании с такими признаками инфекционного заболевания, как лихорадка, экспекторация гнойной мокроты и (или) лейкоцитоз. В этой связи к числу формализованных диагностических критериев НП следует отнести: 1. Появление на рентгенограмме «свежих» очаговоинфильтративных изменений в легких. 2. Два из приведенных ниже критериев: n n n лихорадка >39, 3°С; бронхиальная гиперсекреция; Ра. О 2/Fi. О 2 <240 кашель, тахипноэ, локально выслушиваемая крепитация, влажные хрипы, бронхиальное дыхание; лейкопения (< 4, 0 х 109/л) или лейкоцитоз (> 12, 0 х 109/л), палочкоядерный сдвиг (> 10%); гнойная мокрота/бронхиальный секрет (> 25 полиморфноядерных лейкоцитов в поле зрения при микроскопии с малым увеличением – х100).
КЛИНИЧЕСКАЯ ДИАГНОСТИКА Клиническая картина НП характеризуется появлением «свежих» очагово-инфильтративных изменений на рентгенограмме органов грудной клетки в сочетании с такими признаками инфекционного заболевания, как лихорадка, экспекторация гнойной мокроты и (или) лейкоцитоз. В этой связи к числу формализованных диагностических критериев НП следует отнести: 1. Появление на рентгенограмме «свежих» очаговоинфильтративных изменений в легких. 2. Два из приведенных ниже критериев: n n n лихорадка >39, 3°С; бронхиальная гиперсекреция; Ра. О 2/Fi. О 2 <240 кашель, тахипноэ, локально выслушиваемая крепитация, влажные хрипы, бронхиальное дыхание; лейкопения (< 4, 0 х 109/л) или лейкоцитоз (> 12, 0 х 109/л), палочкоядерный сдвиг (> 10%); гнойная мокрота/бронхиальный секрет (> 25 полиморфноядерных лейкоцитов в поле зрения при микроскопии с малым увеличением – х100).
 Лучевая диагностика p Всем пациентам должна быть выполнена рентгенография органов грудной клетки в передне-задней и боковой проекциях. Рентгенография дает возможность установить не только сам факт наличия очаговой инфильтрации легочной ткани (с определением ее локализации), но оценить и степень тяжести НП (мультилобарная инфильтрация, быстрое прогрессирование пневмонической нфильтрации, кавитация). Очевидна польза рентгенографии и в выявлении такого осложнения НП, как плеврит.
Лучевая диагностика p Всем пациентам должна быть выполнена рентгенография органов грудной клетки в передне-задней и боковой проекциях. Рентгенография дает возможность установить не только сам факт наличия очаговой инфильтрации легочной ткани (с определением ее локализации), но оценить и степень тяжести НП (мультилобарная инфильтрация, быстрое прогрессирование пневмонической нфильтрации, кавитация). Очевидна польза рентгенографии и в выявлении такого осложнения НП, как плеврит.
 Лабораторная диагностика p Данные клинического анализу крови не позволяют определить потенциального возбудителя НП. Однако лейкоцитоз выше 10– 12· 109/л и сдвиг лейкоцитарной формулы влево (палочкоядерных нейтрофилов больше 6%) свидетельствуют про высокую вероятность бактериальной инфекции, а лейкопения ниже 3· 109/л или лейкоцитоз выше 25· 109/л являются неблагоприятными прогностическими критериями НП.
Лабораторная диагностика p Данные клинического анализу крови не позволяют определить потенциального возбудителя НП. Однако лейкоцитоз выше 10– 12· 109/л и сдвиг лейкоцитарной формулы влево (палочкоядерных нейтрофилов больше 6%) свидетельствуют про высокую вероятность бактериальной инфекции, а лейкопения ниже 3· 109/л или лейкоцитоз выше 25· 109/л являются неблагоприятными прогностическими критериями НП.
 Лабораторная диагностика p Биохимические анализы крови (функциональные печеночные, почечные тесты, гликемия и др. ) не дають специфической информации, однако при наличии отклонений от нормальных значений свидетельствуют о поражении ряда органов/систем, что имеет определенное клиническое и прогностическкое значение.
Лабораторная диагностика p Биохимические анализы крови (функциональные печеночные, почечные тесты, гликемия и др. ) не дають специфической информации, однако при наличии отклонений от нормальных значений свидетельствуют о поражении ряда органов/систем, что имеет определенное клиническое и прогностическкое значение.
 МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА Важнейшим этапом диагностического поиска является установление этиологического диагноза НП. Программа микробиологической диагностики включает исследование клинического материала из дыхательных путей, крови и плевральной жидкости.
МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА Важнейшим этапом диагностического поиска является установление этиологического диагноза НП. Программа микробиологической диагностики включает исследование клинического материала из дыхательных путей, крови и плевральной жидкости.
 Краткая характеристика методов получения клинического материала для микробиологического исследования при НП «Качественные» методы Метод Комментарии Культуральное исследование крови Проводится у всех пациентов с подозрением на НП Свободно откашливаемая мокрота Обязательно проведение оценки качества мокроты Трахеальный аспират Достоверность результатов повышается при совместной оценке данных микроскопии и культурального исследования Диагностический торакоцентез При наличии плеврального выпота с толщиной слоя свободно смещаемой жидкости на латерограмме > 10 мм или при тяжелом состоянии пациента
Краткая характеристика методов получения клинического материала для микробиологического исследования при НП «Качественные» методы Метод Комментарии Культуральное исследование крови Проводится у всех пациентов с подозрением на НП Свободно откашливаемая мокрота Обязательно проведение оценки качества мокроты Трахеальный аспират Достоверность результатов повышается при совместной оценке данных микроскопии и культурального исследования Диагностический торакоцентез При наличии плеврального выпота с толщиной слоя свободно смещаемой жидкости на латерограмме > 10 мм или при тяжелом состоянии пациента
 Краткая характеристика методов получения клинического материала для микробиологического исследования при НП «Количественные» методы Метод Комментарии Эндотрахеальная аспирация Диагностически значимый титр микробных тел > 106 КОЕ/мл Бронхоальвеолярный лаваж Диагностически значимый титр микробных тел > 104 КОЕ/мл «Защищенные» щетки Диагностически значимый титр микробных тел > 103 КОЕ/мл
Краткая характеристика методов получения клинического материала для микробиологического исследования при НП «Количественные» методы Метод Комментарии Эндотрахеальная аспирация Диагностически значимый титр микробных тел > 106 КОЕ/мл Бронхоальвеолярный лаваж Диагностически значимый титр микробных тел > 104 КОЕ/мл «Защищенные» щетки Диагностически значимый титр микробных тел > 103 КОЕ/мл
 МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p p Микробиологическое исследование крови является обязательным при обследовании пациента с подозрением на НП. До начала АБТ следует произвести взятие 2 образцов венозной крови из 2 разных вен (предпочтительно в специальные, коммерчески доступные флаконы для крови). При этом следует строго соблюдать правила асептики и обрабатывать место забора 70% этиловым спиртом, затем 1 -2% раствором йода. Пункцию вены следует проводить только после полного высыхания антисептика, причем нельзя пальпировать ее после дезинфекции кожи. У взрослых пациентов необходимо отбирать не менее 20 мл крови на каждый образец, так как это приводит к существенному повышению частоты положительных результатов. К сожалению, чувствительность этого метода не превышает 25%, а специфичность ограничивается большой вероятностью того, что у госпитализированных пациентов (особенно тяжело больных) могут иметь место многочисленные источники бактериемии. Соответственно микроорганизмы, выделенные из крови, могут рассматриваться как возбудители НП лишь в тех случаях, если аналогичную микробиологическую «находку» удается обнаружить и при исследовании образцов из НОДП.
МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p p Микробиологическое исследование крови является обязательным при обследовании пациента с подозрением на НП. До начала АБТ следует произвести взятие 2 образцов венозной крови из 2 разных вен (предпочтительно в специальные, коммерчески доступные флаконы для крови). При этом следует строго соблюдать правила асептики и обрабатывать место забора 70% этиловым спиртом, затем 1 -2% раствором йода. Пункцию вены следует проводить только после полного высыхания антисептика, причем нельзя пальпировать ее после дезинфекции кожи. У взрослых пациентов необходимо отбирать не менее 20 мл крови на каждый образец, так как это приводит к существенному повышению частоты положительных результатов. К сожалению, чувствительность этого метода не превышает 25%, а специфичность ограничивается большой вероятностью того, что у госпитализированных пациентов (особенно тяжело больных) могут иметь место многочисленные источники бактериемии. Соответственно микроорганизмы, выделенные из крови, могут рассматриваться как возбудители НП лишь в тех случаях, если аналогичную микробиологическую «находку» удается обнаружить и при исследовании образцов из НОДП.
 МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p p Несмотря на то, что диагностическая ценность исследования свободно откашливаемой мокроты (микроскопия окрашенных по Граму мазков, культуральное исследование) у пациентов без ИВЛ ограничена, данный вид материала является основным в микробиологических лабораториях. Обязательной является оценка пригодности образца мокроты до проведения культурального исследования. Мокрота считается удовлетворительной по качеству, если при микроскопии окрашенного по Граму мазка с увеличением х100 обнаруживается > 25 нейтрофилов и < 10 эпителиальных клеток в поле зрения. Значение культурального исследования мокроты также состоит и в выявлении резистентных штаммов вероятных возбудителей НП. Следует помнить, что даже при выделении из мокроты микроорганизмов могут возникнуть сложности в правильной интерпретации результата исследования. С целью разграничения колонизации от инфекции следует проводить критическую оценку значимости выделенных микроорганизмов, так как образцы мокроты часто контаминированы микрофлорой, колонизирующей ротоглотку и верхние дыхательные пути у госпитализированных пациентов.
МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p p Несмотря на то, что диагностическая ценность исследования свободно откашливаемой мокроты (микроскопия окрашенных по Граму мазков, культуральное исследование) у пациентов без ИВЛ ограничена, данный вид материала является основным в микробиологических лабораториях. Обязательной является оценка пригодности образца мокроты до проведения культурального исследования. Мокрота считается удовлетворительной по качеству, если при микроскопии окрашенного по Граму мазка с увеличением х100 обнаруживается > 25 нейтрофилов и < 10 эпителиальных клеток в поле зрения. Значение культурального исследования мокроты также состоит и в выявлении резистентных штаммов вероятных возбудителей НП. Следует помнить, что даже при выделении из мокроты микроорганизмов могут возникнуть сложности в правильной интерпретации результата исследования. С целью разграничения колонизации от инфекции следует проводить критическую оценку значимости выделенных микроорганизмов, так как образцы мокроты часто контаминированы микрофлорой, колонизирующей ротоглотку и верхние дыхательные пути у госпитализированных пациентов.
 МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p Трахеальный аспират (ТА) также обладает недостатками, аналогичными свободно откашливаемой мокроте. Однако его ценность существенно возрастает при проведении совместного анализа данных микроскопии после окраски по Граму (наличие полиморфноядерных лейкоцитов, макрофагов, эпителиоцитов, микроорганизмов) и культурального исследования (рост микроорганизмов, которые присутствовали в мазке). Было показано, что правильная интерпретация результатов микроскопии ТА приводила к снижению неадекватного выбора эмпирической АБТ. У интубированных пациентов с подозрением на НП наиболее доступным способом получения материала для микробиологического исследования является эндотрахеальная аспирация (ЭТА). Подобно исследованию мокроты у неинтубированных пациентов, ЭТА характеризуется ограниченной диагностической ценностью – при чувствительности, достигающей 38 -82%, специфичность метода не превышает 72 -85%. В этой связи основное значение микробиологического исследования эндотрахеальных аспиратов состоит в исключении определенных видов возбудителей НП при отрицательных результатах исследования. Так, отсутствие Pseudomonas spp. в материале, полученном при ЭТА, указывает на крайне низкую вероятность синегнойной этиологии заболевания. При количественной оценке диагностически значимыми является титры микробных тел > 103 КОЕ/мл.
МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p Трахеальный аспират (ТА) также обладает недостатками, аналогичными свободно откашливаемой мокроте. Однако его ценность существенно возрастает при проведении совместного анализа данных микроскопии после окраски по Граму (наличие полиморфноядерных лейкоцитов, макрофагов, эпителиоцитов, микроорганизмов) и культурального исследования (рост микроорганизмов, которые присутствовали в мазке). Было показано, что правильная интерпретация результатов микроскопии ТА приводила к снижению неадекватного выбора эмпирической АБТ. У интубированных пациентов с подозрением на НП наиболее доступным способом получения материала для микробиологического исследования является эндотрахеальная аспирация (ЭТА). Подобно исследованию мокроты у неинтубированных пациентов, ЭТА характеризуется ограниченной диагностической ценностью – при чувствительности, достигающей 38 -82%, специфичность метода не превышает 72 -85%. В этой связи основное значение микробиологического исследования эндотрахеальных аспиратов состоит в исключении определенных видов возбудителей НП при отрицательных результатах исследования. Так, отсутствие Pseudomonas spp. в материале, полученном при ЭТА, указывает на крайне низкую вероятность синегнойной этиологии заболевания. При количественной оценке диагностически значимыми является титры микробных тел > 103 КОЕ/мл.
 МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p При исследовании образца, полученного при проведении бронхоальвеолярного лаважа (БАЛ), можно судить о микробной обсемененности большого числа альвеол (106). Чувствительность и специфичность исследования образца БАЛ при титре микробных тел > 104 КОЕ составляют 63 -100% и 66 -96% соответственно. Определённой популярностью пользуется метод взятия материала из бронхов с помощью «защищенной» щётки (ЗЩ), которая предотвращает контаминацию микрофлорой верхних дыхательных путей. Данный метод заключается в использовании «защищенного» катетера-щетки, который выдвигается примерно на 3 см от конца бронхоскопа в нужный субсегментарный отдел бронхиального дерева. Если при этом визуализируется гнойный секрет, то щетка проворачивается в нем несколько раз; после взятия материала щетка втягивается во внутреннюю канюлю, та – в наружную, после чего катетер извлекается из внутреннего канала бронхоскопа. После очистки канюли 70% раствором этилового спирта она отрезается стерильными ножницами, помещается во флакон, содержащий 1, 0 мл транспортной среды, и максимально быстро доставляется в микробиологическую лабораторию. Диагностически значимым уровнем микробной обсемененности, разделяющим колонизацию и инфекцию, является титр > 103 КОЕ/мл. При этом чувствительность и специфичность метода достигают 58 -86% и 71 -100% соответственно.
МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p При исследовании образца, полученного при проведении бронхоальвеолярного лаважа (БАЛ), можно судить о микробной обсемененности большого числа альвеол (106). Чувствительность и специфичность исследования образца БАЛ при титре микробных тел > 104 КОЕ составляют 63 -100% и 66 -96% соответственно. Определённой популярностью пользуется метод взятия материала из бронхов с помощью «защищенной» щётки (ЗЩ), которая предотвращает контаминацию микрофлорой верхних дыхательных путей. Данный метод заключается в использовании «защищенного» катетера-щетки, который выдвигается примерно на 3 см от конца бронхоскопа в нужный субсегментарный отдел бронхиального дерева. Если при этом визуализируется гнойный секрет, то щетка проворачивается в нем несколько раз; после взятия материала щетка втягивается во внутреннюю канюлю, та – в наружную, после чего катетер извлекается из внутреннего канала бронхоскопа. После очистки канюли 70% раствором этилового спирта она отрезается стерильными ножницами, помещается во флакон, содержащий 1, 0 мл транспортной среды, и максимально быстро доставляется в микробиологическую лабораторию. Диагностически значимым уровнем микробной обсемененности, разделяющим колонизацию и инфекцию, является титр > 103 КОЕ/мл. При этом чувствительность и специфичность метода достигают 58 -86% и 71 -100% соответственно.
 МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p Роль инвазивных диагностических методов при обследовании пациентов с подозрением на НП остается противоречивой. Недавно проведённый метаанализ 4 рандомизированных контролируемых исследований, включавший 628 пациентов, в которых оценивалась ценность инвазивных методов диагностики ВАП, показал отсутствие влияние их использования на летальность, однако приводило к снижению частоты назначения АМП. Shorr A. F. , Sherner J. H. , Jackson W. L. , Kollef M. H. Invasive approaches to diagnosis of ventilator-associated pneumonia: A metaanalysis. Crit Care Med 2005; 33: 46 -53.
МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА p p Роль инвазивных диагностических методов при обследовании пациентов с подозрением на НП остается противоречивой. Недавно проведённый метаанализ 4 рандомизированных контролируемых исследований, включавший 628 пациентов, в которых оценивалась ценность инвазивных методов диагностики ВАП, показал отсутствие влияние их использования на летальность, однако приводило к снижению частоты назначения АМП. Shorr A. F. , Sherner J. H. , Jackson W. L. , Kollef M. H. Invasive approaches to diagnosis of ventilator-associated pneumonia: A metaanalysis. Crit Care Med 2005; 33: 46 -53.
 ЧУВСТВИТЕЛЬНОСТЬ К АНТИБИОТИКАМ ОСНОВНЫХ ВОЗБУДИТЕЛЕЙ НП p p При выборе АМП для эмпирической АБТ НП клиницисты должны ориентироваться на локальные данные о резистентности возбудителей в тех отделениях лечебного учреждения, где находятся пациенты с НП. Это обусловлено значительными вариациями преобладающих возбудителей и их чувствительности к антибиотикам в зависимости от профиля отделения. Важным является периодическое обновление этих данных, так как резистентность к АМП может изменяться со временем в зависимости от структуры и частоты их использования. Вследствие наличия значительных вариаций в профилях резистентности не только в регионе, но и в пределах города, представление данных многоцентровых исследований резистентности основных возбудителей НП представляется нецелесообразным. Наиболее обоснованным является предоставление рекомендаций о необходимости знания наличия/отсутствия резистентности к определённым АМП в локальных условиях.
ЧУВСТВИТЕЛЬНОСТЬ К АНТИБИОТИКАМ ОСНОВНЫХ ВОЗБУДИТЕЛЕЙ НП p p При выборе АМП для эмпирической АБТ НП клиницисты должны ориентироваться на локальные данные о резистентности возбудителей в тех отделениях лечебного учреждения, где находятся пациенты с НП. Это обусловлено значительными вариациями преобладающих возбудителей и их чувствительности к антибиотикам в зависимости от профиля отделения. Важным является периодическое обновление этих данных, так как резистентность к АМП может изменяться со временем в зависимости от структуры и частоты их использования. Вследствие наличия значительных вариаций в профилях резистентности не только в регионе, но и в пределах города, представление данных многоцентровых исследований резистентности основных возбудителей НП представляется нецелесообразным. Наиболее обоснованным является предоставление рекомендаций о необходимости знания наличия/отсутствия резистентности к определённым АМП в локальных условиях.
 Лечение НП p p p Диагноз НП — безусловное показание для применения антибиотиков, которые являются основой лечения таких боьных. Антибактериальное лечение необходимо начинать сразуже после постановки диагноза НП. Абсолютно неприемлема задержка со срочным назначением антибиотика пациентам с тяжелым течением заболевания даже при отсутствии результатов микробиологического исследования, так как задержка с введением первой дозы антибиотика обусловливает значительное повышение риска смерти таких больных.
Лечение НП p p p Диагноз НП — безусловное показание для применения антибиотиков, которые являются основой лечения таких боьных. Антибактериальное лечение необходимо начинать сразуже после постановки диагноза НП. Абсолютно неприемлема задержка со срочным назначением антибиотика пациентам с тяжелым течением заболевания даже при отсутствии результатов микробиологического исследования, так как задержка с введением первой дозы антибиотика обусловливает значительное повышение риска смерти таких больных.
 Лечение НП p Критереем адекватности антибиотикотерапии является активность примененного(ых) антибиотика(ов) в отношении всех возможных и/или выявленных микроорганизмов (за исключением P. aeruginosa, в отношении которой должны быть активними не менее двух антибиотиков)
Лечение НП p Критереем адекватности антибиотикотерапии является активность примененного(ых) антибиотика(ов) в отношении всех возможных и/или выявленных микроорганизмов (за исключением P. aeruginosa, в отношении которой должны быть активними не менее двух антибиотиков)
 Лечение НП С практических соображений различают эмпирическую антибиотикотерапию НП (если этиология заболевания не определена) и антибиотикотерапию больных НП установленной этиологии. p Так как на настоящее время не существует эффективных методов этиологической экспресс-диагностики НП, в реальних условиях начальная этиотропная терапия практически всегда является эмпирической. p
Лечение НП С практических соображений различают эмпирическую антибиотикотерапию НП (если этиология заболевания не определена) и антибиотикотерапию больных НП установленной этиологии. p Так как на настоящее время не существует эффективных методов этиологической экспресс-диагностики НП, в реальних условиях начальная этиотропная терапия практически всегда является эмпирической. p
 Эмпирическая антибактериальная терапия больных «ранней» НП без факторов риска наличия полирезистентных штаммов возбудителей Верорятный возбудитель Препарат выбора S. pneumoniae, H. influenzae, S. aureus (MSSA), грамнотрицательные бактерии кишечной группы с обычной чувствительностью к антибиотикам: E. coli, K. pneumoniae, Enterobacter spp. Proteus spp. , S. marcescens Цефтриаксон или фторхинолон III–IV поколения, или защищенный аминопенициллин (амоксициллин/клавулановая кислота, ампициллин/сульбактам), или карбапенем (меропенем, имипенем)
Эмпирическая антибактериальная терапия больных «ранней» НП без факторов риска наличия полирезистентных штаммов возбудителей Верорятный возбудитель Препарат выбора S. pneumoniae, H. influenzae, S. aureus (MSSA), грамнотрицательные бактерии кишечной группы с обычной чувствительностью к антибиотикам: E. coli, K. pneumoniae, Enterobacter spp. Proteus spp. , S. marcescens Цефтриаксон или фторхинолон III–IV поколения, или защищенный аминопенициллин (амоксициллин/клавулановая кислота, ампициллин/сульбактам), или карбапенем (меропенем, имипенем)
 Эмпирическая антибактериальная терапия больных «ранней» НП с факторами риска наличия полирезистентных штаммов возбудителей и «поздней» НП Возможный возбудитель Препарат вибора Грамнотрицательные бактерии: P. aeruginosa, K. pneumoniae (продуценты ESBL) Acinetobacter spp. L. pneumophila Грамположительные кокки Резистентный к метициллину S. aureus (MRSA) Цефалоспорин с антисинегнойной активностью (цефепим, цефтазидим) или карбапенем (имипенем, меропенем), или защищенный β-лактам (пиперациллин/тазобактам) + фторхинолон с антисинегнойной активностью или аминогликозид (амикацин, гентамицин, тобрамицин) + линезолид или ванкомицин (при наличии факторов риска MRSA или високой частоты нозокомиальной инфекции в данном стационаре)
Эмпирическая антибактериальная терапия больных «ранней» НП с факторами риска наличия полирезистентных штаммов возбудителей и «поздней» НП Возможный возбудитель Препарат вибора Грамнотрицательные бактерии: P. aeruginosa, K. pneumoniae (продуценты ESBL) Acinetobacter spp. L. pneumophila Грамположительные кокки Резистентный к метициллину S. aureus (MRSA) Цефалоспорин с антисинегнойной активностью (цефепим, цефтазидим) или карбапенем (имипенем, меропенем), или защищенный β-лактам (пиперациллин/тазобактам) + фторхинолон с антисинегнойной активностью или аминогликозид (амикацин, гентамицин, тобрамицин) + линезолид или ванкомицин (при наличии факторов риска MRSA или високой частоты нозокомиальной инфекции в данном стационаре)
 Антимикробные препараты для лечения больных НП установленной этиологии Препарат выбора Альтернативный препарат E. coli (ESBL –) Цефалоспорин III–IV поколения или ингибиторзащищенный пенициллин или фторхинолон Карбапенем E. coli (ESBL +) Карбапенем Фторхинолон или цефоперазон/сульбактам + аминогликозид K. pneumoniae (ESBL –) Цефалоспорин III–IV поколения или ингибиторзащищенный пенициллин или фторхинолон Карбапенем + аминогликозид K. pneumoniae (ESBL +) Карбапенем Фторхинолон или цефоперазон/сульбактам + аминогликозид Возбудитель
Антимикробные препараты для лечения больных НП установленной этиологии Препарат выбора Альтернативный препарат E. coli (ESBL –) Цефалоспорин III–IV поколения или ингибиторзащищенный пенициллин или фторхинолон Карбапенем E. coli (ESBL +) Карбапенем Фторхинолон или цефоперазон/сульбактам + аминогликозид K. pneumoniae (ESBL –) Цефалоспорин III–IV поколения или ингибиторзащищенный пенициллин или фторхинолон Карбапенем + аминогликозид K. pneumoniae (ESBL +) Карбапенем Фторхинолон или цефоперазон/сульбактам + аминогликозид Возбудитель
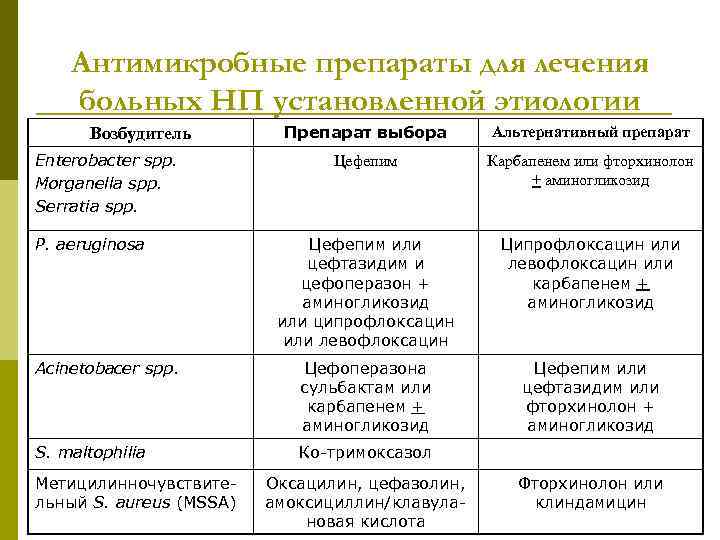 Антимикробные препараты для лечения больных НП установленной этиологии Препарат выбора Альтернативный препарат Цефепим Карбапенем или фторхинолон + аминогликозид Цефепим или цефтазидим и цефоперазон + аминогликозид или ципрофлоксацин или левофлоксацин Ципрофлоксацин или левофлоксацин или карбапенем + аминогликозид Acinetobacer spp. Цефоперазона сульбактам или карбапенем + аминогликозид Цефепим или цефтазидим или фторхинолон + аминогликозид S. maltophilia Ко-тримоксазол Возбудитель Enterobacter spp. Morganella spp. Serratia spp. P. aeruginosa Метицилинночувствительный S. aureus (MSSA) Оксацилин, цефазолин, амоксициллин/клавулановая кислота Фторхинолон или клиндамицин
Антимикробные препараты для лечения больных НП установленной этиологии Препарат выбора Альтернативный препарат Цефепим Карбапенем или фторхинолон + аминогликозид Цефепим или цефтазидим и цефоперазон + аминогликозид или ципрофлоксацин или левофлоксацин Ципрофлоксацин или левофлоксацин или карбапенем + аминогликозид Acinetobacer spp. Цефоперазона сульбактам или карбапенем + аминогликозид Цефепим или цефтазидим или фторхинолон + аминогликозид S. maltophilia Ко-тримоксазол Возбудитель Enterobacter spp. Morganella spp. Serratia spp. P. aeruginosa Метицилинночувствительный S. aureus (MSSA) Оксацилин, цефазолин, амоксициллин/клавулановая кислота Фторхинолон или клиндамицин
 Длительность терапии Традиционно рекомендуемая длительность терапии НП составляет 14 -21 день. В то же время показано, что при ВАП значительное клиническое улучшение наблюдается в течение первых 6 дней терапии, а увеличение её длительности до 14 дней приводит к колонизации P. aeruginosa и микроорганизмами семейства Enterobacteriaceae Singh N. , Rogers P. , Atwood C. W. , et al. Short-course empiric antibiotic therapy for patients with pulmonary infiltrates in the intensive care unit. Am J Respir Crit Care Med 2000; 162: 505 -511.
Длительность терапии Традиционно рекомендуемая длительность терапии НП составляет 14 -21 день. В то же время показано, что при ВАП значительное клиническое улучшение наблюдается в течение первых 6 дней терапии, а увеличение её длительности до 14 дней приводит к колонизации P. aeruginosa и микроорганизмами семейства Enterobacteriaceae Singh N. , Rogers P. , Atwood C. W. , et al. Short-course empiric antibiotic therapy for patients with pulmonary infiltrates in the intensive care unit. Am J Respir Crit Care Med 2000; 162: 505 -511.
 Оценка эффективности терапии p Клиническая оценка эффективности базируется на динамике таких показателей, как лихорадка, количество и характер мокроты, лейкоцитоз или лейкопения, оксигенация крови, рентгенологическая картина, данные оценки состояния других органов и систем. Клиническое улучшение обычно отмечается через 48 -72 ч. после начала терапии, поэтому стартовую терапию НП в течение этого периода времени в большинстве случаев менять не следует. Исключение составляют случаи прогрессирующего ухудшения состояния или получение результатов микробиологического исследования, требующих изменения АБТ.
Оценка эффективности терапии p Клиническая оценка эффективности базируется на динамике таких показателей, как лихорадка, количество и характер мокроты, лейкоцитоз или лейкопения, оксигенация крови, рентгенологическая картина, данные оценки состояния других органов и систем. Клиническое улучшение обычно отмечается через 48 -72 ч. после начала терапии, поэтому стартовую терапию НП в течение этого периода времени в большинстве случаев менять не следует. Исключение составляют случаи прогрессирующего ухудшения состояния или получение результатов микробиологического исследования, требующих изменения АБТ.
 Оценка эффективности терапии p Рентгенография органов грудной клетки имеет ограниченную ценность при оценке динамики тяжёлой НП, так как при этом часто отмечается первоначальное рентгенологическое ухудшение, особенно у пациентов с бактериемией или инфекцией, вызванной высоковирулентными микроорганизмами. Кроме этого, у пожилых пациентов и лиц с сопутствующими заболеваниями (например, ХОБЛ) рентгенологическое разрешение значительно отстает от клинического улучшения.
Оценка эффективности терапии p Рентгенография органов грудной клетки имеет ограниченную ценность при оценке динамики тяжёлой НП, так как при этом часто отмечается первоначальное рентгенологическое ухудшение, особенно у пациентов с бактериемией или инфекцией, вызванной высоковирулентными микроорганизмами. Кроме этого, у пожилых пациентов и лиц с сопутствующими заболеваниями (например, ХОБЛ) рентгенологическое разрешение значительно отстает от клинического улучшения.
 Наиболее распространённые диагностические ошибки Характер ошибки Комментарий Неправильная интерпретация очаговоинфильтративных изменений в лёгких на рентгенограмме Возможными неинфекционными причинами являются: новообразования, тромбоэмболия лёгочной артерии и инфаркт лёгкого, застойная сердечная недостаточность, ОРДС, ателектаз, лекарственная пневмопатия. Главным определяющим моментом служит оценка динамики клинико-лабораторных признаков, общего состояния пациента и микробиологическая диагностика. Неверная оценка результатов микробиологического исследования 1) 2) 3) Технические ошибки Отсутствие микроскопической оценки качества мокроты Неправильная интерпретация результатов микробиологического исследования крови Диагностическая значимость выделенных микроорганизмов определятся их концентрацией и способом забора материала (ЭТА - > 106 КОЕ/мл; БАЛ - > 104 КОЕ/мл; ЗЩ - > 103 КОЕ/мл) Введение катетера или ЗЩ в интактные отделы лёгких искажает истинную микробиологическую картину
Наиболее распространённые диагностические ошибки Характер ошибки Комментарий Неправильная интерпретация очаговоинфильтративных изменений в лёгких на рентгенограмме Возможными неинфекционными причинами являются: новообразования, тромбоэмболия лёгочной артерии и инфаркт лёгкого, застойная сердечная недостаточность, ОРДС, ателектаз, лекарственная пневмопатия. Главным определяющим моментом служит оценка динамики клинико-лабораторных признаков, общего состояния пациента и микробиологическая диагностика. Неверная оценка результатов микробиологического исследования 1) 2) 3) Технические ошибки Отсутствие микроскопической оценки качества мокроты Неправильная интерпретация результатов микробиологического исследования крови Диагностическая значимость выделенных микроорганизмов определятся их концентрацией и способом забора материала (ЭТА - > 106 КОЕ/мл; БАЛ - > 104 КОЕ/мл; ЗЩ - > 103 КОЕ/мл) Введение катетера или ЗЩ в интактные отделы лёгких искажает истинную микробиологическую картину
 Наиболее распространённые диагностические ошибки Характер ошибки Комментарий По выбору схемы АМП Назначение препаратов для эрадикации диагностически незначимых микроорганизмов S. viridans, Enterococcus spp. , S. epidemidis не являются возбудителями НП. Грибы рода Candida не являются этиологическим агентом НП у пациентов без наличия иммунодефицита. Назначение препаратов с антианаэробной активностью Роль анаэробов в развитии НП остаётся неясной Назначение гентамицина, карбенициллина, цефалоспоринов I поколения Активность гентамицина, карбенициллина, цефалоспоринов I поколения в отношении возбудителей НП в России является крайне низкой Использование монотерапии ципрофлоксацином или цефалоспоринов I-III поколения без антисинегнойной активности для стартовой эмпирической терапии ВАП у пациентов ОРИТ Высокий уровень устойчивости наиболее вероятных возбудителей НП к указанным препаратам (P. aeruginosa, Acinetobacter spp. , K. pneumoniae) Назначение цефалоспоринов I-IV поколений для терапии НП, вызванной K. pneumoniae (БЛРС+), по недостоверным результатам определения чувствительности Снижение чувствительности выделенного штамма K. pneumoniae хотя бы к одному цефалоспорину III поколения позволяет заподозрить продукцию БЛРС
Наиболее распространённые диагностические ошибки Характер ошибки Комментарий По выбору схемы АМП Назначение препаратов для эрадикации диагностически незначимых микроорганизмов S. viridans, Enterococcus spp. , S. epidemidis не являются возбудителями НП. Грибы рода Candida не являются этиологическим агентом НП у пациентов без наличия иммунодефицита. Назначение препаратов с антианаэробной активностью Роль анаэробов в развитии НП остаётся неясной Назначение гентамицина, карбенициллина, цефалоспоринов I поколения Активность гентамицина, карбенициллина, цефалоспоринов I поколения в отношении возбудителей НП в России является крайне низкой Использование монотерапии ципрофлоксацином или цефалоспоринов I-III поколения без антисинегнойной активности для стартовой эмпирической терапии ВАП у пациентов ОРИТ Высокий уровень устойчивости наиболее вероятных возбудителей НП к указанным препаратам (P. aeruginosa, Acinetobacter spp. , K. pneumoniae) Назначение цефалоспоринов I-IV поколений для терапии НП, вызванной K. pneumoniae (БЛРС+), по недостоверным результатам определения чувствительности Снижение чувствительности выделенного штамма K. pneumoniae хотя бы к одному цефалоспорину III поколения позволяет заподозрить продукцию БЛРС
 Наиболее распространённые диагностические ошибки Характер ошибки Комментарий По режиму дозирования Назначение ципрофлоксацина в низких дозах Из-за роста резистентности возбудителей НП ципрофлоксацин должен назначаться в дозах не менее 800 -1200 мг/сутки внутривенно капельно. Низкие дозы антибиотиков при терапии НП, вызванной P. aeruginosa В связи с высоким значением МПК для большинства АМП и риском селекции резистентности рекомендуются следующий режим дозирования: - цефоперазон 4 г х 3 раза в сутки или 3 г х 4 раза в сутки - цефтазидим 2 г 3 раза в сутки; - имипенем 0, 5 г 4 раза в сутки; - меропенем 0, 5 г 4 раза в сутки или 1 г 3 раза в сутки; - цефепим 2 г 2 раза в сутки; - ципрофлоксацин 400 мг 3 раза в сутки или 600 мг 2 раза в сутки - левофлоксацин 750 мг 1 раз в сутки
Наиболее распространённые диагностические ошибки Характер ошибки Комментарий По режиму дозирования Назначение ципрофлоксацина в низких дозах Из-за роста резистентности возбудителей НП ципрофлоксацин должен назначаться в дозах не менее 800 -1200 мг/сутки внутривенно капельно. Низкие дозы антибиотиков при терапии НП, вызванной P. aeruginosa В связи с высоким значением МПК для большинства АМП и риском селекции резистентности рекомендуются следующий режим дозирования: - цефоперазон 4 г х 3 раза в сутки или 3 г х 4 раза в сутки - цефтазидим 2 г 3 раза в сутки; - имипенем 0, 5 г 4 раза в сутки; - меропенем 0, 5 г 4 раза в сутки или 1 г 3 раза в сутки; - цефепим 2 г 2 раза в сутки; - ципрофлоксацин 400 мг 3 раза в сутки или 600 мг 2 раза в сутки - левофлоксацин 750 мг 1 раз в сутки
 Наиболее распространённые диагностические ошибки Характер ошибки Комментарий По длительности терапии Неоправданно частая смена АМП в процессе лечения Показаниями для смены АМП служат: - отсутствие клинической эффективности в течение 72 ч и персистенция возбудителя - развитие серьёзных нежелательных явлений - появление возбудителя НП, резистентного к используемому препарату Продолжение использования АМП до нормализации температуры тела, числа лейкоцитов в периферической крови Разрешение отдельных клиниколабораторных (субфебрилитет, отделение гнойной мокроты, палочкоядерный сдвиг менее 10) или рентгенологических изменений не совпадает по времени с эрадикацией возбудителя и не является показанием для продолжения АБТ. Основной критерий отмены – обратное развитие комплекса клинической симптоматики, включая регресс дыхательной недостаточности.
Наиболее распространённые диагностические ошибки Характер ошибки Комментарий По длительности терапии Неоправданно частая смена АМП в процессе лечения Показаниями для смены АМП служат: - отсутствие клинической эффективности в течение 72 ч и персистенция возбудителя - развитие серьёзных нежелательных явлений - появление возбудителя НП, резистентного к используемому препарату Продолжение использования АМП до нормализации температуры тела, числа лейкоцитов в периферической крови Разрешение отдельных клиниколабораторных (субфебрилитет, отделение гнойной мокроты, палочкоядерный сдвиг менее 10) или рентгенологических изменений не совпадает по времени с эрадикацией возбудителя и не является показанием для продолжения АБТ. Основной критерий отмены – обратное развитие комплекса клинической симптоматики, включая регресс дыхательной недостаточности.


