f4-590.ppt
- Количество слайдов: 34
 Гомельский государственный медицинский университет Подготовила к. м. н Л. П. Мамчиц Полиомиелит и энтеровирусные инфекции
Гомельский государственный медицинский университет Подготовила к. м. н Л. П. Мамчиц Полиомиелит и энтеровирусные инфекции
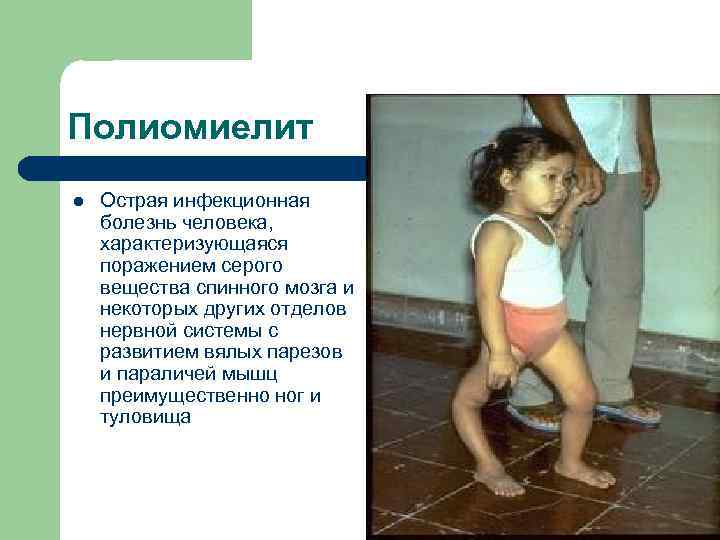 Полиомиелит l Острая инфекционная болезнь человека, характеризующаяся поражением серого вещества спинного мозга и некоторых других отделов нервной системы с развитием вялых парезов и параличей мышц преимущественно ног и туловища
Полиомиелит l Острая инфекционная болезнь человека, характеризующаяся поражением серого вещества спинного мозга и некоторых других отделов нервной системы с развитием вялых парезов и параличей мышц преимущественно ног и туловища
 Этиология полиомиелита l l l Возбудитель –полиовирус открыт в 1908 г. К. Ландштейнером и Е. Поппером. Относится к семейству пикорнавирусов, роду энтеровирусов. РНК-содержащий вирус, не имеет оболочки, размеры 28 -30 -нм Три серологических типа – I, III Устойчив во внешней среде (3 -4 месяца), к дезинфицирующим средствам, температуре (при 56ºС – 30 мин. сохраняется)
Этиология полиомиелита l l l Возбудитель –полиовирус открыт в 1908 г. К. Ландштейнером и Е. Поппером. Относится к семейству пикорнавирусов, роду энтеровирусов. РНК-содержащий вирус, не имеет оболочки, размеры 28 -30 -нм Три серологических типа – I, III Устойчив во внешней среде (3 -4 месяца), к дезинфицирующим средствам, температуре (при 56ºС – 30 мин. сохраняется)
 Механизм развития эпидемического процесса l l l Антропоноз Источники инфекции: А) больные Б) реконвалесценты В) здоровые носители
Механизм развития эпидемического процесса l l l Антропоноз Источники инфекции: А) больные Б) реконвалесценты В) здоровые носители
 Механизм передачи Фекально-оральный Факторы передачи: пищевые продукты (молоко), питьевая вода, предметы обихода l Аэрозольный механизм передачи l
Механизм передачи Фекально-оральный Факторы передачи: пищевые продукты (молоко), питьевая вода, предметы обихода l Аэрозольный механизм передачи l
 Восприимчивость и иммунитет l l Повышенной восприимчивостью обладают лица с иммунодефицитами После перенесенного заболевания формируется высоконапряженный типоспецифический иммунитет
Восприимчивость и иммунитет l l Повышенной восприимчивостью обладают лица с иммунодефицитами После перенесенного заболевания формируется высоконапряженный типоспецифический иммунитет
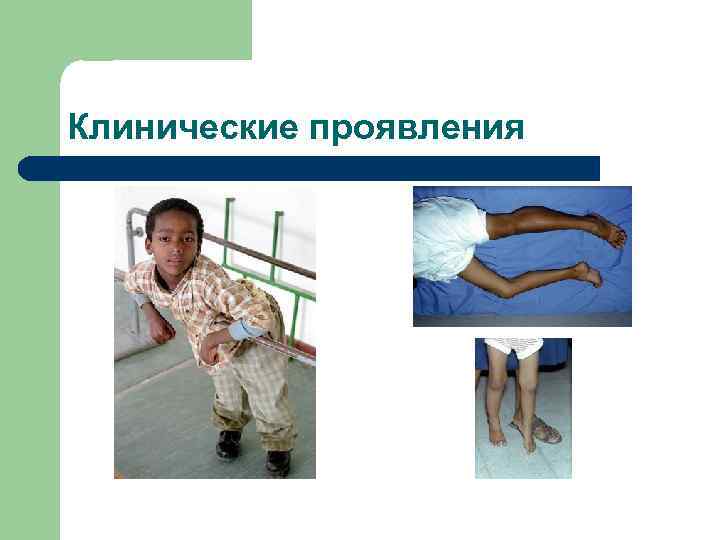 Клинические проявления
Клинические проявления
 Лабораторная диагностика l l Вирусологические исследования (пробы испражнений, носоглоточная слизь) Нарастание вируснейтралирующих антител в сыворотке
Лабораторная диагностика l l Вирусологические исследования (пробы испражнений, носоглоточная слизь) Нарастание вируснейтралирующих антител в сыворотке
 Профилактика полиомиелита l l Вакцинация включает проведение трех прививок в 3, 4, 5, месцев полиомиелитной вакциной, Ревакцинация в 18 месяцев, 24 месяца и 7 лет.
Профилактика полиомиелита l l Вакцинация включает проведение трех прививок в 3, 4, 5, месцев полиомиелитной вакциной, Ревакцинация в 18 месяцев, 24 месяца и 7 лет.
 Противоэпидемические мероприятия в очаге l l l l Госпитализация больных Определение границ очага Медицинское наблюдение за контактными в течение 14 дней Лабораторное обследование контактных Выяснение прививочного статуса Иммунизация непривитых Заключительная дезинфекция с применением 2 -3% растворов хлорамина
Противоэпидемические мероприятия в очаге l l l l Госпитализация больных Определение границ очага Медицинское наблюдение за контактными в течение 14 дней Лабораторное обследование контактных Выяснение прививочного статуса Иммунизация непривитых Заключительная дезинфекция с применением 2 -3% растворов хлорамина
 Основные задачи глобальной ликвидации полиомиелита l l Отсутствие клинически выраженных случаев полиомиелита, вызванных диким полиовирусом Отсутствие циркуляции диких полиовирусов среди людей и в окружающей среде
Основные задачи глобальной ликвидации полиомиелита l l Отсутствие клинически выраженных случаев полиомиелита, вызванных диким полиовирусом Отсутствие циркуляции диких полиовирусов среди людей и в окружающей среде
 Стратегия ликвидации полиомиелита l l Поддержание широкого охвата иммунизацией ОПВ целевой популяции детей в возрасте до 5 лет Установление системы эпидемиологического надзора для выявления случаев остроразвившегося вялого паралича и дальнейшее его изучение в целях определения вызвавшего такое состояние патогенного агента
Стратегия ликвидации полиомиелита l l Поддержание широкого охвата иммунизацией ОПВ целевой популяции детей в возрасте до 5 лет Установление системы эпидемиологического надзора для выявления случаев остроразвившегося вялого паралича и дальнейшее его изучение в целях определения вызвавшего такое состояние патогенного агента
 О совершенствовании эпиднадзора за полиовирусной инфекцией в постсертификационном периоде l l l В 2002 году Республика Беларусь сертифицирована как свободная от полиомиелита 784 случая заболеваний в 2003 году (Африка, ЮВА, Средиземноморский регион) 1526 случаев 2006 год
О совершенствовании эпиднадзора за полиовирусной инфекцией в постсертификационном периоде l l l В 2002 году Республика Беларусь сертифицирована как свободная от полиомиелита 784 случая заболеваний в 2003 году (Африка, ЮВА, Средиземноморский регион) 1526 случаев 2006 год
 К ОВП относятся l l l Паралитический полиомиелит Полинейропатии Травматические нейропатии седалищного и малоберцового нерва Преходящий монопарез Острый инфекционный миелит Другие заболевания, сопровождающиеся ОВП
К ОВП относятся l l l Паралитический полиомиелит Полинейропатии Травматические нейропатии седалищного и малоберцового нерва Преходящий монопарез Острый инфекционный миелит Другие заболевания, сопровождающиеся ОВП
 Актуальность энтеровирусных инфекций n n В последние 5 – 7 лет наметилась устойчивая тенденция к активизации энтеровирусной инфекции во всем мире. География заболеваемости довольно широка и включает практически все страны мира независимо от степени их цивилизации в пределах всех контингентов. В течение 2003 года в Республике отмечается активизация циркуляции энтеровирусов в окружающей среде, и как следствие этого, регистрируется более интенсивный сезонный подъем заболеваемости на отдельных территориях: г. Минск, Гродненская, Брестская области. По Гомельской области заболеваемость регистрируется в виде единичных не взаимосвязанных случаев, в основном, в городе Гомеле. По сравнению с аналогичным периодом прошлого года отмечен сдвиг на 2 недели начала сезонного подъема заболеваемости. Наиболее часто болеют дети в возрасте от 3 до 6 лет и школьники младших классов. Энтеровирусные болезни - острые инфекционные заболевания, вызываемые кишечными вирусами из группы Коксаки и ECHO. Клинические проявления
Актуальность энтеровирусных инфекций n n В последние 5 – 7 лет наметилась устойчивая тенденция к активизации энтеровирусной инфекции во всем мире. География заболеваемости довольно широка и включает практически все страны мира независимо от степени их цивилизации в пределах всех контингентов. В течение 2003 года в Республике отмечается активизация циркуляции энтеровирусов в окружающей среде, и как следствие этого, регистрируется более интенсивный сезонный подъем заболеваемости на отдельных территориях: г. Минск, Гродненская, Брестская области. По Гомельской области заболеваемость регистрируется в виде единичных не взаимосвязанных случаев, в основном, в городе Гомеле. По сравнению с аналогичным периодом прошлого года отмечен сдвиг на 2 недели начала сезонного подъема заболеваемости. Наиболее часто болеют дети в возрасте от 3 до 6 лет и школьники младших классов. Энтеровирусные болезни - острые инфекционные заболевания, вызываемые кишечными вирусами из группы Коксаки и ECHO. Клинические проявления
 Этиология. n n n Возбудители энтеровирусных болезней неполиомиелитные вирусы. Кишечные вирусы относятся к пикорнавирусам (семейство Picornaviridae, род Enterovirus). Существует 23 серотипа вируса Коксаки А, 6 серотипов Коксаки В, 32 серотипа вирусов ECHO и еще 5 энтеровирусов человека (энтеровирусы 68 -72 типов). Энтеровирус 70 является возбудителем острого геморрагического конъюнктивита. Энтеровирус 72 соответствует вирусу гепатита А. Общие свойства энтеровирусов: а) небольшие размеры (15 -35 нм), б) содержат РНК, в) устойчивы к эфиру, 70% спирту, 5% лизолу, к замораживанию. Могут развиваться на различных первичных и перевиваемых культурах тканей. Вирусы Коксаки патогенны для новорожденных мышей. Вирус инактивируется при обработке 0, 3% раствором формалина, хлорсодержащими препаратами при содержании хлора 0, 3 -0, 5 г/л, а также при нагревании, высушивании, ультрафиолетовом облучении.
Этиология. n n n Возбудители энтеровирусных болезней неполиомиелитные вирусы. Кишечные вирусы относятся к пикорнавирусам (семейство Picornaviridae, род Enterovirus). Существует 23 серотипа вируса Коксаки А, 6 серотипов Коксаки В, 32 серотипа вирусов ECHO и еще 5 энтеровирусов человека (энтеровирусы 68 -72 типов). Энтеровирус 70 является возбудителем острого геморрагического конъюнктивита. Энтеровирус 72 соответствует вирусу гепатита А. Общие свойства энтеровирусов: а) небольшие размеры (15 -35 нм), б) содержат РНК, в) устойчивы к эфиру, 70% спирту, 5% лизолу, к замораживанию. Могут развиваться на различных первичных и перевиваемых культурах тканей. Вирусы Коксаки патогенны для новорожденных мышей. Вирус инактивируется при обработке 0, 3% раствором формалина, хлорсодержащими препаратами при содержании хлора 0, 3 -0, 5 г/л, а также при нагревании, высушивании, ультрафиолетовом облучении.
 ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ l l l Этиология - Вирусы Коксаки: группы А - 1 -24 типы, группы В - 1 -6 типы, эховирусы (ECHO) – 1 -34 типы, новые энтеро-вирусы; экзантемные заболевания чаще вызывают Коксаки А – 2, 4, 5, 7, 10, 16; Коксаки В – 1 -5 типы, ЕСНО – 1 -7, 9, 11, 13, 14, 16 -19, 22, 25, 30, 32, 33; энтеровирус тип 71; Источник инфекции - больные и многочисленные вирусо-носители; Механизмы передачи - фекально-оральный, контактный, реже воздушно-капельный; Чаще болеют дети в возрасте от 3 до 10 лет. При этом именно у детей младшего возраста экзантемы являются основным проявлением энтеровирусной инфекции; Сезонность осенне-летняя;
ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ l l l Этиология - Вирусы Коксаки: группы А - 1 -24 типы, группы В - 1 -6 типы, эховирусы (ECHO) – 1 -34 типы, новые энтеро-вирусы; экзантемные заболевания чаще вызывают Коксаки А – 2, 4, 5, 7, 10, 16; Коксаки В – 1 -5 типы, ЕСНО – 1 -7, 9, 11, 13, 14, 16 -19, 22, 25, 30, 32, 33; энтеровирус тип 71; Источник инфекции - больные и многочисленные вирусо-носители; Механизмы передачи - фекально-оральный, контактный, реже воздушно-капельный; Чаще болеют дети в возрасте от 3 до 10 лет. При этом именно у детей младшего возраста экзантемы являются основным проявлением энтеровирусной инфекции; Сезонность осенне-летняя;
 Эпидемиология n n . Источником инфекции является только человек. Инфекция передается воздушнокапельным (от больных) и фекальнооральным (от вирусоносителей) путем. Заболевание распространено повсеместно. В странах умеренного климата характерна сезонность с повышением заболеваемости в конце лета и в начале осени. Заболевают преимущественно дети и лица молодого возраста. Заболевания наблюдаются в виде спорадических случаев, локальных вспышек (чаще в детских коллективах) и в виде крупных эпидемий, поражающих ряд стран.
Эпидемиология n n . Источником инфекции является только человек. Инфекция передается воздушнокапельным (от больных) и фекальнооральным (от вирусоносителей) путем. Заболевание распространено повсеместно. В странах умеренного климата характерна сезонность с повышением заболеваемости в конце лета и в начале осени. Заболевают преимущественно дети и лица молодого возраста. Заболевания наблюдаются в виде спорадических случаев, локальных вспышек (чаще в детских коллективах) и в виде крупных эпидемий, поражающих ряд стран.
 Патогенез. l Кишечные вирусы проникают в организм через слизистую оболочку верхних отделов респираторного и пищеварительного тракта. В ряде случаев на месте ворот инфекции возникают изменения в виде поражения слизистых оболочек (синдром острого респираторного заболевания, фарингиты, герпангина). После накопления вируса в месте первичного размножения возбудитель проникает в кровь (вирусемия) и разносится по всему организму. Энтеровирусы обладают тропизмом к нервной ткани, мышцам и эпителиальным клеткам, что проявляется и в клинической картине болезни, а также в морфологических изменениях тканей. Некоторое значение имеет лимфогенное распространение вирусов. У беременных возможно внутриутробное поражение плода. Перенесенное энтеровирусное заболевание (или инаппарантная инфекция) оставляет после себя иммунитет к тому типу вируса, которым была обусловлена инфекция. Существуют перекрестные иммунологические реакции к некоторым энтеровирусам.
Патогенез. l Кишечные вирусы проникают в организм через слизистую оболочку верхних отделов респираторного и пищеварительного тракта. В ряде случаев на месте ворот инфекции возникают изменения в виде поражения слизистых оболочек (синдром острого респираторного заболевания, фарингиты, герпангина). После накопления вируса в месте первичного размножения возбудитель проникает в кровь (вирусемия) и разносится по всему организму. Энтеровирусы обладают тропизмом к нервной ткани, мышцам и эпителиальным клеткам, что проявляется и в клинической картине болезни, а также в морфологических изменениях тканей. Некоторое значение имеет лимфогенное распространение вирусов. У беременных возможно внутриутробное поражение плода. Перенесенное энтеровирусное заболевание (или инаппарантная инфекция) оставляет после себя иммунитет к тому типу вируса, которым была обусловлена инфекция. Существуют перекрестные иммунологические реакции к некоторым энтеровирусам.
 Симптомы и течение. l Инкубационный период продолжается от 2 до 10 дней (чаще 3 -4 дня). Энтеровирусные болезни характеризуются многообразием клинических проявлений. Некоторые из клинических форм (герпангина, эпидемическая миалгия, перикардиты) связаны с определенной группой энтеровирусов. Заболевания начинаются остро.
Симптомы и течение. l Инкубационный период продолжается от 2 до 10 дней (чаще 3 -4 дня). Энтеровирусные болезни характеризуются многообразием клинических проявлений. Некоторые из клинических форм (герпангина, эпидемическая миалгия, перикардиты) связаны с определенной группой энтеровирусов. Заболевания начинаются остро.
 ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ клинические проявления n n n Общеинфекционные симптомы разной степени выраженности, катаральный синдром со стороны верхних дыхательных путей; Сыпь обычно с первых дней заболевания. Характер высыпаний при чрезвычайно разнообразен: - пятнистые элементы обычно появляются на 1 -2 день болезни, чаще располагаются на разгибательной поверхности конечностей, спине, исчезают без следа, чем напоминает краснушные; - кореподобные нередко образуют на туловище крупные эритематозные поля, этапность высыпаний отсутствует; - везикулы обычно локализуются на дистальных частях конечностей, особенно ладонях и подошвах, сочетаясь с пятнисто-папулезной экзантемой на ягодицах, спине; - геморрагические элементы мелкие, чаще локализуются на шее, груди, встречаются одновременно с высыпаниями другого характера; Прочие симптомы: - герпангина; - эпидемическая миалгия; - серозный менингит; - гастроентерит;
ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ клинические проявления n n n Общеинфекционные симптомы разной степени выраженности, катаральный синдром со стороны верхних дыхательных путей; Сыпь обычно с первых дней заболевания. Характер высыпаний при чрезвычайно разнообразен: - пятнистые элементы обычно появляются на 1 -2 день болезни, чаще располагаются на разгибательной поверхности конечностей, спине, исчезают без следа, чем напоминает краснушные; - кореподобные нередко образуют на туловище крупные эритематозные поля, этапность высыпаний отсутствует; - везикулы обычно локализуются на дистальных частях конечностей, особенно ладонях и подошвах, сочетаясь с пятнисто-папулезной экзантемой на ягодицах, спине; - геморрагические элементы мелкие, чаще локализуются на шее, груди, встречаются одновременно с высыпаниями другого характера; Прочие симптомы: - герпангина; - эпидемическая миалгия; - серозный менингит; - гастроентерит;
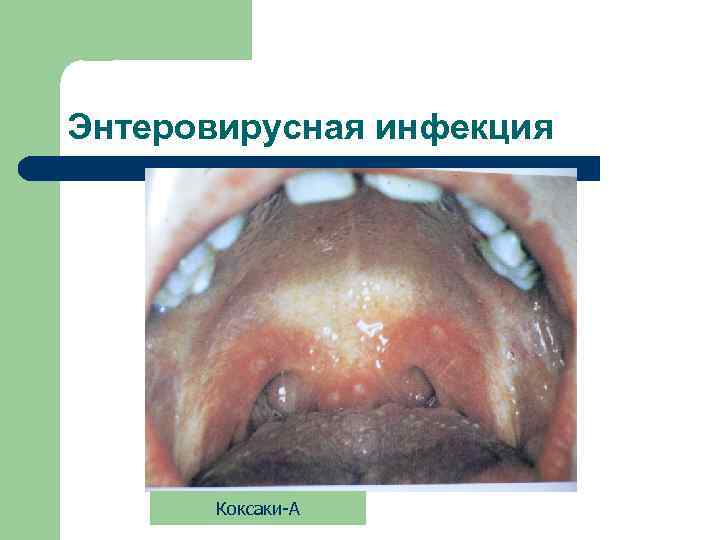 Энтеровирусная инфекция Коксаки-А
Энтеровирусная инфекция Коксаки-А
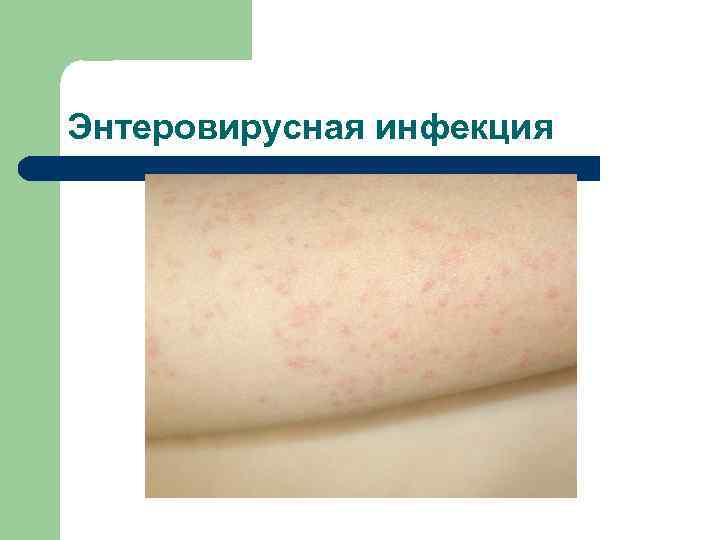 Энтеровирусная инфекция
Энтеровирусная инфекция
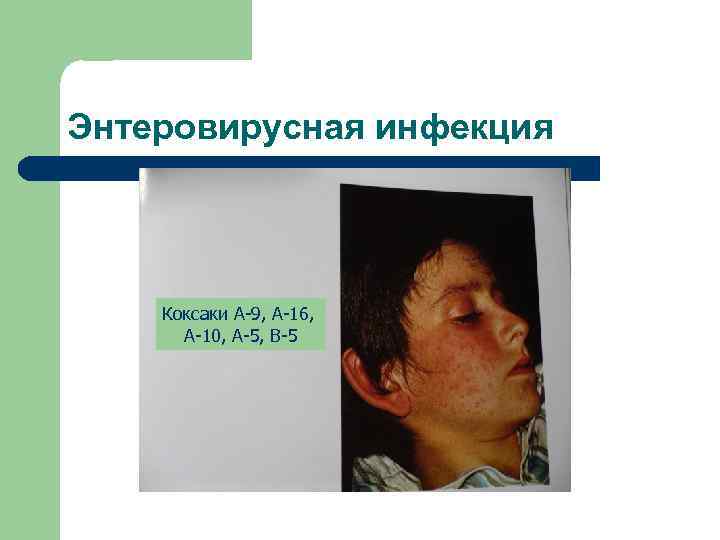 Энтеровирусная инфекция Коксаки А-9, А-16, А-10, А-5, В-5
Энтеровирусная инфекция Коксаки А-9, А-16, А-10, А-5, В-5
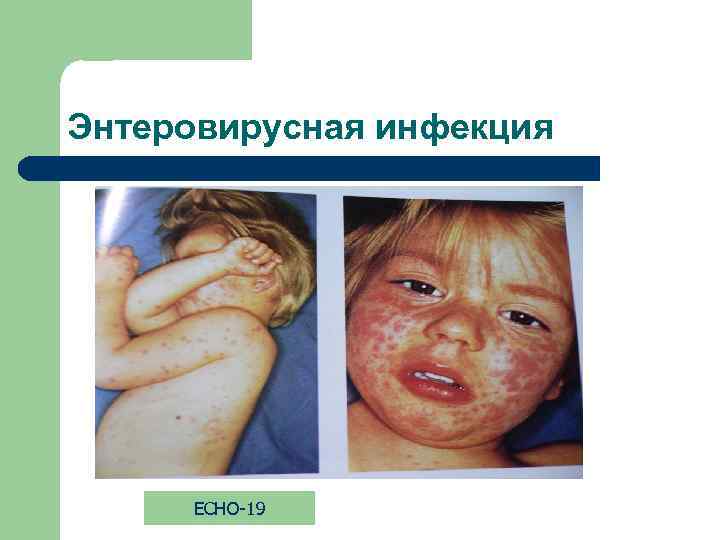 Энтеровирусная инфекция ECHO-19
Энтеровирусная инфекция ECHO-19
 Организация эпидемиологического надзора за энтеровирусными инфекциями. l Эпидемиологический надзор за энтеровирусными инфекциями представляет собой систему сбора информации об эпидемическом процессе и факторах, влияющих на формирование эпидемической ситуации, анализ полученной информации с целью коррекции профилактических и противоэпидемических мероприятий.
Организация эпидемиологического надзора за энтеровирусными инфекциями. l Эпидемиологический надзор за энтеровирусными инфекциями представляет собой систему сбора информации об эпидемическом процессе и факторах, влияющих на формирование эпидемической ситуации, анализ полученной информации с целью коррекции профилактических и противоэпидемических мероприятий.
 Система эпидемиологического надзора за энтеровирусной инфекцией (ЭВИ) предусматривает сбор информации по следующим позициям: l l l о случаях заболевания энтеровирусной инфекцией; о вспышках заболеваний серозными менингитами; о вспышках инфекционных заболеваний неясной этиологии; о циркуляции энтеровирусов в человеческой популяции по результатам диагностических обследований; о циркуляции энтеровирусов во внешней среде по результатам обследований объектов внешней среды;
Система эпидемиологического надзора за энтеровирусной инфекцией (ЭВИ) предусматривает сбор информации по следующим позициям: l l l о случаях заболевания энтеровирусной инфекцией; о вспышках заболеваний серозными менингитами; о вспышках инфекционных заболеваний неясной этиологии; о циркуляции энтеровирусов в человеческой популяции по результатам диагностических обследований; о циркуляции энтеровирусов во внешней среде по результатам обследований объектов внешней среды;
 I. Эпидемиологический анализ. n n n n n Эпидемиологический анализ (оперативный и ретроспективный) проводится с целью оценки складывающейся эпидемической ситуации, прогнозировании ее развития и выделении эффективных профилактических и противоэпидемических мероприятий. Эпидемиологический анализ проводится по следующим критериям: уровень и динамика (многолетняя и годовая) заболеваемости среди населения; уровень и динамика заболеваемости среди возрастных, социальных и профессиональных групп населения; уровень и характер очаговости; территориальное распределение заболеваемости; структура заболеваемости по клиническим формам ЭВИ и тяжести течения заболеваний; уровень лабораторно-этиологической диагностики; частота контаминации энтеровирусами объектов внешней среды; серотиповая структура энтеровирусов, циркулирующих в человеческой популяции и во внешней среде на анализируемой территории.
I. Эпидемиологический анализ. n n n n n Эпидемиологический анализ (оперативный и ретроспективный) проводится с целью оценки складывающейся эпидемической ситуации, прогнозировании ее развития и выделении эффективных профилактических и противоэпидемических мероприятий. Эпидемиологический анализ проводится по следующим критериям: уровень и динамика (многолетняя и годовая) заболеваемости среди населения; уровень и динамика заболеваемости среди возрастных, социальных и профессиональных групп населения; уровень и характер очаговости; территориальное распределение заболеваемости; структура заболеваемости по клиническим формам ЭВИ и тяжести течения заболеваний; уровень лабораторно-этиологической диагностики; частота контаминации энтеровирусами объектов внешней среды; серотиповая структура энтеровирусов, циркулирующих в человеческой популяции и во внешней среде на анализируемой территории.
 Неблагоприятными прогностическими признаками, свидетельствующими о возможном ухудшении эпидемической ситуации могут служить: l l l Раннее начало сезонного подъема заболеваемости ЭВИ (весенний и ранний летний период). Изменение возрастной структуры заболеваемости ЭВИ с выраженным приростом заболеваемости среди детей 3 -6 лет. Изменение клинической структуры заболеваемости с увеличением доли неврологических форм ЭВИ (вирусные менингиты и энцефалиты). Нарастание уровня контаминации объектов внешней среды энтеровирусными агентами. Появление в человеческой популяции «новых» серотипов энтеровирусов, не циркулировавших среди населения на данной территории на протяжении последних 5 лет.
Неблагоприятными прогностическими признаками, свидетельствующими о возможном ухудшении эпидемической ситуации могут служить: l l l Раннее начало сезонного подъема заболеваемости ЭВИ (весенний и ранний летний период). Изменение возрастной структуры заболеваемости ЭВИ с выраженным приростом заболеваемости среди детей 3 -6 лет. Изменение клинической структуры заболеваемости с увеличением доли неврологических форм ЭВИ (вирусные менингиты и энцефалиты). Нарастание уровня контаминации объектов внешней среды энтеровирусными агентами. Появление в человеческой популяции «новых» серотипов энтеровирусов, не циркулировавших среди населения на данной территории на протяжении последних 5 лет.
 Профилактические и противоэпидемические мероприятия Порядок выявления и изоляции больных. Выявление больных энтеровирусной инфекцией проводится врачами (фельдшерами) всех лечебно-профилактических, учебно-воспитательных, оздоровительных и других организаций независимо от форм собственности и ведомственной принадлежности при оказании всех видов медицинской помощи, во время амбулаторных приемов, посещений больных на дому, при проведении периодических и профилактических (при поступлении на работу) медицинских осмотров, при медицинском наблюдении за лицами, общавшимися с больным и медицинских осмотров отдельных групп населения по эпидпоказаниям. Все больные с подозрением на энтеровирусную инфекцию (ЭВИ) подлежат обязательному лабораторному обследованию в первые дни с момента установления первичного диагноза. Объем лабораторных исследований определяются лечащим врачом в зависимости от клинической формы ЭВИ. Медицинский работник, установивший первичный диагноз энтеровирусной инфекции заполняет и направляет в территориальный ЦГЭ экстренное извещение (ф. 058/у). Выявленные больные изолируются в инфекционные стационары или на дому. n n n
Профилактические и противоэпидемические мероприятия Порядок выявления и изоляции больных. Выявление больных энтеровирусной инфекцией проводится врачами (фельдшерами) всех лечебно-профилактических, учебно-воспитательных, оздоровительных и других организаций независимо от форм собственности и ведомственной принадлежности при оказании всех видов медицинской помощи, во время амбулаторных приемов, посещений больных на дому, при проведении периодических и профилактических (при поступлении на работу) медицинских осмотров, при медицинском наблюдении за лицами, общавшимися с больным и медицинских осмотров отдельных групп населения по эпидпоказаниям. Все больные с подозрением на энтеровирусную инфекцию (ЭВИ) подлежат обязательному лабораторному обследованию в первые дни с момента установления первичного диагноза. Объем лабораторных исследований определяются лечащим врачом в зависимости от клинической формы ЭВИ. Медицинский работник, установивший первичный диагноз энтеровирусной инфекции заполняет и направляет в территориальный ЦГЭ экстренное извещение (ф. 058/у). Выявленные больные изолируются в инфекционные стационары или на дому. n n n
 Порядок допуска переболевших на работу, в детские и подростковые организованные коллективы. – – Работники пищевых объектов и к ним приравненные, объектов водообеспечения, дети, посещающие детские и подростковые организованные коллективы (детские дошкольные организации, школы-интернаты, летние оздоровительные учреждения, санатории) допускаются на работу и к посещению данных учреждений после выписки из стационара или лечении на дому на основании справки о выздоровлении. Реконвалесцентные носители, выделяющие энтеровирусы с фекалиями после клинического выздоровления из категории лиц, указанных в п. 2. 1 допускаются к работе и посещению детских и подростковых организованных коллективов при условии организации ежедневного медицинского наблюдения за ними в течение 10 дней.
Порядок допуска переболевших на работу, в детские и подростковые организованные коллективы. – – Работники пищевых объектов и к ним приравненные, объектов водообеспечения, дети, посещающие детские и подростковые организованные коллективы (детские дошкольные организации, школы-интернаты, летние оздоровительные учреждения, санатории) допускаются на работу и к посещению данных учреждений после выписки из стационара или лечении на дому на основании справки о выздоровлении. Реконвалесцентные носители, выделяющие энтеровирусы с фекалиями после клинического выздоровления из категории лиц, указанных в п. 2. 1 допускаются к работе и посещению детских и подростковых организованных коллективов при условии организации ежедневного медицинского наблюдения за ними в течение 10 дней.
 Организация эпидемиологического обследования очагов ЭВИ. l l Необходимость эпидемиологического обследования квартирных очагов энтеровирусной инфекции определяется врачом-эпидемиологом с учетом эпидемической ситуации на данной территории. Эпидемиологическое обследование детских дошкольных и школьных организаций, летних оздоровительных учреждений, пищевых предприятий и приравненных к ним объектов, объектов водообеспечения проводится: n n l l l При регистрации первого случая энтеровирусной инфекции – по усмотрению врача-эпидемиолога. При регистрации одномоментных или вторичных случаев заболеваний (двух и более) – в обязательном порядке врачом -эпидемиологом или помощником врача-эпидемиолога. Результаты эпидемиологического обследования квартирных очагов ЭВИ заносятся в карту эпидемиологического обследования (ф. 357/у). В случаях, когда эпидемиологическое обследование квартирных очагов не проводится, необходимая информация собирается по месту лечения заболевшего. Необходимость и объем лабораторных исследований внешней среды в очагах энтеровирусной инфекции определяет врач-эпидемиолог (помощник врачаэпидемиолога) в соответствии с действующими нормативно-методическими документами.
Организация эпидемиологического обследования очагов ЭВИ. l l Необходимость эпидемиологического обследования квартирных очагов энтеровирусной инфекции определяется врачом-эпидемиологом с учетом эпидемической ситуации на данной территории. Эпидемиологическое обследование детских дошкольных и школьных организаций, летних оздоровительных учреждений, пищевых предприятий и приравненных к ним объектов, объектов водообеспечения проводится: n n l l l При регистрации первого случая энтеровирусной инфекции – по усмотрению врача-эпидемиолога. При регистрации одномоментных или вторичных случаев заболеваний (двух и более) – в обязательном порядке врачом -эпидемиологом или помощником врача-эпидемиолога. Результаты эпидемиологического обследования квартирных очагов ЭВИ заносятся в карту эпидемиологического обследования (ф. 357/у). В случаях, когда эпидемиологическое обследование квартирных очагов не проводится, необходимая информация собирается по месту лечения заболевшего. Необходимость и объем лабораторных исследований внешней среды в очагах энтеровирусной инфекции определяет врач-эпидемиолог (помощник врачаэпидемиолога) в соответствии с действующими нормативно-методическими документами.
 Медицинское наблюдение за лицами, общавшимися с больным энтеровирусной инфекцией. – – – Медицинскому наблюдению в очагах энтеровирусной инфекции подлежат: l Дети и персонал, находившиеся в контакте с больным ЭВИ в детских дошкольных организациях, школах-интернатах, летних оздоровительных учреждениях, санаториях. l Работающие по специальностям, связанным с технологическим процессом производства пищевых продуктов и водоподготовки, находившиеся в контакте с больным ЭВИ на предприятиях пищевой промышленности и к ним приравненных, объектах водообеспечения. l Дети дошкольного возраста и взрослые из категории лиц, указанных в п. 4. 3, находившиеся в контакте с больным ЭВИ по месту жительства (квартирные очаги). Медицинское наблюдение осуществляют врачи или средние медицинские работники перечисленных выше объектов или территориальных лечебнопрофилактических организаций. Длительность медицинского наблюдения составляет 10 дней с момента изоляции последнего заболевшего ЭВИ. В организованных коллективах составляются списки, в которых предусмотрены графы с отметками о ежедневных результатах осмотра (общее состояние, термометрия, осмотр кожи и слизистых, состояние стула и пр. ). В квартирных очагах результаты осмотра фиксируются в амбулаторной карте больного. При регистрации одномоментных или вторичных случаев заболеваний в очагах ЭВИ в организованных коллективах проводится осмотр контактных врачоминфекционистом.
Медицинское наблюдение за лицами, общавшимися с больным энтеровирусной инфекцией. – – – Медицинскому наблюдению в очагах энтеровирусной инфекции подлежат: l Дети и персонал, находившиеся в контакте с больным ЭВИ в детских дошкольных организациях, школах-интернатах, летних оздоровительных учреждениях, санаториях. l Работающие по специальностям, связанным с технологическим процессом производства пищевых продуктов и водоподготовки, находившиеся в контакте с больным ЭВИ на предприятиях пищевой промышленности и к ним приравненных, объектах водообеспечения. l Дети дошкольного возраста и взрослые из категории лиц, указанных в п. 4. 3, находившиеся в контакте с больным ЭВИ по месту жительства (квартирные очаги). Медицинское наблюдение осуществляют врачи или средние медицинские работники перечисленных выше объектов или территориальных лечебнопрофилактических организаций. Длительность медицинского наблюдения составляет 10 дней с момента изоляции последнего заболевшего ЭВИ. В организованных коллективах составляются списки, в которых предусмотрены графы с отметками о ежедневных результатах осмотра (общее состояние, термометрия, осмотр кожи и слизистых, состояние стула и пр. ). В квартирных очагах результаты осмотра фиксируются в амбулаторной карте больного. При регистрации одномоментных или вторичных случаев заболеваний в очагах ЭВИ в организованных коллективах проводится осмотр контактных врачоминфекционистом.



