ХРОНИЧЕСКИЕ РАССТРОЙСТВА ПИТАНИЯ.ppt
- Количество слайдов: 67

Гомельский государственный медицинский университет Кафедра педиатрии Лечебный факультет ХРОНИЧЕСКИЕ РАССТРОЙСТВА ПИТАНИЯ Доцент кафедры педиатрии, к. м. н. , доцент Кривицкая Людмила Васильевна

Хронические расстройства питания (дистрофии) – патологические состояния, развивающиеся в результате недостаточного или избыточного поступления и/или усвоения питательных веществ. Согласно МКБ-10 в группу расстройств питания включены следующие рубрики: n Е 40 -46 – белково-энергетическая недостаточность; n Е 50 -64 – другие недостаточности питания (недостаточность витаминов и микроэлементов); n Е 65 -69 – ожирение и другие виды избыточного питания.

Дистрофии развиваются преимущественно у детей раннего возраста и бывают трех типов: n гипотрофия (недостаточное питание); n гипостатура (равномерное отставание ребенка в росте и массе); n паратрофия (избыточное питание).

Нормотрофия (М. С. Маслов, Г. Н. Сперанский, А. Ф. Тур) 1. Чистая, розовая, бархатистая кожа, без признаков гиповитаминозов. 2. Нормальные толщина подкожного жирового слоя, тургор тканей и тонус мышц. 3. Соответственное возрасту развитие скелета и отсутствие признаков рахита. 4. Соответствующее возрасту психомоторное развитие, положительный психоэмоциональный тонус. 5. Хороший аппетит и нормальная работа всех органов 6. Хорошая сопротивляемость к инфекциям и редкие, нетяжело протекающие инфекционные заболевания и процессы. 7. Масса и длина тела, индексы физического развития отличаются от нормы не более чем на 5%.

Гипотрофия – хроническое расстройство питания с дефицитом массы тела. В англо-американской литературе – термин malnutrition (недостаточное питание). Наиболее частый вариант недостаточного питания – белковокалорийная или белково-энергетическая недостаточность.

Этиология Экзогенные причины гипотрофий: n n алиментарные факторы – количественный недокорм при гипогалактии матери, затруднение при кормлении грудью со стороны ребенка, качественный недокорм (несоответствующая возрасту смесь, позднее введение прикорма); инфекционные факторы – ВУИ, интранатальные инфекции, токсико-септические состояния, инфекция мочевыводящих путей, кишечные инфекции и др. ; ОКИ – дисахаридазная недостаточность (чаще лактазная) – длительная диарея, мальдигестия, мальабсорбция; токсические факторы – использование молочных смесей с истекшим сроком хранения, гипервитаминозы Д и А, отравление, в т. ч. и лекарствами.

Эндогенные причины гипотрофий Перинатальные энцефалопатии разного генеза: n n n n n БЛД; ВПР ЖКТ; врожденные пороки сердца; синдром «короткой тонкой кишки» ; первичные и вторичные иммунодефициты; первичные мальабсорбции (непереносимость лактозы, сахарозы, глюкозы, фруктозы, целиакия, муковисцидоз, экссудативная энтеропатия); вторичные мальабсорбции (аллергия к белкам коровьего молока, аллергия к белкам сои, энтеропатический акродерматит и др. ); наследственные аномалии обмена веществ (галактоземия, фруктоземия, лейциноз, ксантоматозы и др. ); эндокринные заболевания (адреногенитальный синдром,

Патогенез Снижение ферментативной активности желудка, кишечника, поджелудочной железы – развитие диспепсии, дисбактериоза – нарушение функции печени (белково-синтетической, антитоксической, ацетилирующей и др. ), сердца, почек, легких и др. – нарушение гуморального иммунитета (снижение фагоцитарной активности нейтрофилов, угнетение Т-лимфоидной системы с лимфоцитопенией) – частое наслоение инфекций, протекающих малосимптомно, латентно.

Нарушение обмена веществ: гипопротеинемия, гипоальбуминемия, аминоацидурия; n плоские сахарные кривые, склонность к гипогликемии, ацидоз; n гипокалиемия, задержка натрия (дисфункция и гипофункция надпочечников), гипокальциемия, гипофосфемия; n гиперкоагуляционная направленность гемостаза (хронический симпатоадреналовый стресс). n

Классификация n первичная гипотрофия – как правило, следствие недокорма; n вторичная гипотрофия – осложнение основного заболевания.

В клинической практике используется классификация хронических расстройств питания по Зайцевой Г. И. (1975 г. ). По времени возникновения: n Пренатальная; n Постнатальная; n Смешанная По этиологии: n Экзогенная; n Эндогенная.

Степень гипотрофии: I ДМТ – 10 -20% II ДМТ – 21 -30% III ДМТ – 31% и более Период: n Начальный; n Прогрессирование; n Реконвалесценции

Гипотрофия 1 ст. (ДМТ – 11 -20%) – истончение подкожно-жирового слоя, прежде всего на животе, тургор тканей и тонус мышц несколько снижены, некоторая бледность кожных покровов и слизистых, снижение эластичности кожи, рост ребенка в норме, общее самочувствие удовлетворительное, психомоторное развитие соответствует возрасту, периодически беспокоен, раздражителен, сон тревожный, склонность к срыгиваниям.

Гипотрофия II ст. – (ДМТ – 20 -30%) – подкожно-жировой слой отсутствует на животе, резко истончен на конечностях, сохраняется на лице, кожа бледная, легко собирается в складки, признаки полигиповитаминоза ( «мраморность» , шелушение, гиперпигментация кожи в складках, ломкость ногтей и волос, яркость слизистых, заеды в углах рта и др. ); тургор тканей снижен, снижен мышечный тонус (гипотония мышц передней брюшной стенки, атония кишечника, метеоризм); рахитическая деформация головы и грудной клетки; ребенок беспокоен, плаксив, или вял, безразличен; нарушение терморегуляции; частые инфекционные заболевания, протекающие малосимптомно, снижена толерантность к пище, стул неустойчивый.

Гипотрофия III ст. – (ДМТ – более 30%) (маразм, атрофия) – крайняя степень истощения, подкожно-жировой слой отсутствует даже на лице, кожа бледноватосерая, сухая, конечности холодные, кожные складки не расправляются, на коже и слизистых оболочках проявления полигиповитаминозов С, А, группы В, молочница, стоматит; живот вздут, контурируются петли кишечника, стул неустойчивый, чаще запор; температура тела чаще понижена, нарушена терморегуляция, беспричинные подъемы температуры до субфебрильных цифр, резкое снижение иммунологической реактивности (обнаруживаются малосимптомно протекающие пневмония, пиелонефрит, энтероколит и др. ), выраженные клинические проявления рахита; ребенок отстает в росте.

При вторичных гипотрофиях III ст. клиническая картина менее тяжелая, чем при первичных, они легче поддаются терапии, если выявлено основное заболевание и есть возможность на него активно влиять.

Лечение 1. Выявление причин гипотрофии и попытки их коррекции или устранения. 2. Диетотерапия 3. Организация рационального режима, ухода, воспитания, массаж, гимнастика. 4. Выявление и лечение очаговой инфекции, рахита, анемии и др. осложнений и сопутствующих заболеваний. 5. Ферменто-, витаминотерапия, стимулирующее и симптоматическое лечение.

Период выяснения толерантности к пище (минимальное питание) Гипотрофия I ст. - 1 -2 дня Гипотрофия II ст. - 3 -7 дней Гипотрофия III ст. - 14 дней
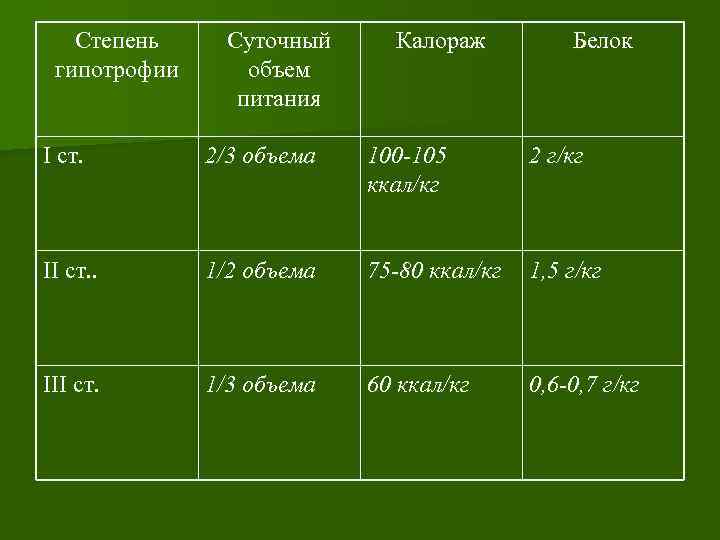
Степень гипотрофии Суточный объем питания Калораж Белок I ст. 2/3 объема 100 -105 ккал/кг 2 г/кг II ст. . 1/2 объема 75 -80 ккал/кг 1, 5 г/кг III ст. 1/3 объема 60 ккал/кг 0, 6 -0, 7 г/кг

Недостающее количество жидкости вводят энтерально в виде глюкозо-солевых растворов. Редко (при выраженной диарее, рвоте) приходится использовать частичное парентеральное питание. В таких ситуациях необходима коррекция калия (3 -4 ммоль/кг), натрия (не более 2 -2, 5 ммоль/кг), целесообразна коррекция препаратами кальция, фосфора, магния. В последующем постепенно увеличивается количество основной смеси до физиологической нормы (примерно 1, 5 от фактической массы, но не более 1 л). Прибавка в массе должна составлять не менее 10 -20 г в сутки.

Промежуточный период – осуществляется увеличение пищевой нагрузки белками, углеводами и, в последнюю очередь, жирами. В рацион питания могут вводиться лечебные смеси (белковый энпит, творог, желток, сахарный сироп, жировой энпит, сливки). В дальнейшем в переходном периоде детям начинают вводить прикормы на половинном коровьем молоке. На этом этапе ребенок должен получать физиологическую норму белка (3 г на естественном вскармливании, 3, 5 -4 г на искусственном вскармливании), физиологическую потребность в углеводах (12 -13 г/кг), количество жира остается еще уменьшенным до 4 -4, 5 г/кг. Длительность промежуточного этапа 2 -3 недели в зависимости от степени тяжести дистрофии.

Период усиленного (оптимального) питания – это весь период, остающийся до полного выведения ребенка из дистрофического состояния. Блюда прикорма даются в полном объеме, в них добавляются желток, мясо, печень, творог, растительное масло, сливки. На этом этапе ребенок должен получать не более 4 -4, 5 г белка на 1 кг массы тела, жира – 6 -6, 5 г/кг, углеводов более 14 -16 г/кг (соотношение 1: 1, 5: 4). При правильно организованном лечении ребенок ежемесячно дает прибавку в массе, превышающую возрастную на 200 -300 г.

Медикаментозная терапия 1. Коррекция дисбактериоза – назначение пробиотиков и пребиотиков в течение 3 -4 недель. 2. Ферментотерапия – используется как временная заместительная терапия, особенно в период выяснения толерантности к пище; используются различные панкреатические ферменты – панкреатин, фестал, мезим, креон и т. д. 3. Витаминотерапия – при тяжелых гипотрофиях витамины вводятся парентерально, затем энтерально, курсами по 1 -1, 5 месяца. 4. Стимулирующая терапия – назначение нестероидных анаболических препаратов курсами 1 -1, 5 месяца (рибоксин, оротат калия, карнитин хлорид, свечи «Липикар» , милдронат и т. д. ). 5. Симптоматическая терапия – лечение железодефицитной анемии, рахита и др. сопутствующих заболеваний.

Гипостатура – более или менее равномерное отставание ребенка в росте и массе тела при несколько сниженном состоянии упитанности и тургора кожи. Эта форма хронического расстройства питания типична для детей с врожденными пороками сердца, пороками развития мозга, энцефалопатиями, эндокринной патологией, БЛД. У детей с гипостатурой имеются и другие признаки дистрофии, характерные для гипотрофии II ст. (трофические расстройства, признаки полигиповитаминоза, диспротеинемия, ухудшение абсорбции жира в кишечнике).

Биологический возраст ребенка (костный и др. ) соответствует его длине и массе тела. В отличие от детей с гипостатурой дети-гипопластики (с конституциональной задержкой роста) не имеют нарушений трофики, у них хороший тургор тканей и тонус мышц, их нервнопсихическое развитие соответствует возрасту, толерантность пищи и иммунитет не нарушены. После устранения причины гипостатуры дети догоняют по физическому развитию своих сверстников.

Гипостатура обычно – патология детей второго полугодия или второго года жизни, но в настоящее время она может встречаться уже в первые месяцы жизни. Это дети с БЛД, тяжелыми поражениями мозга при ВУИ, при алкогольной фетопатии и т. д. Такие дети очень резистентны к терапии.

В англо-американской литературе гипотрофию I-II степени называют белково -энергетической недостаточностью легкой или умеренной степени, а гипотрофию III степени – либо алиментарным маразмом, либо квашиоркором.

Белково-энергетическая недостаточность (БЭН) – алиментарно- зависимое состояние, вызванное преимущественно белковым и/или энергетическим голоданием достаточной длительности и/или интенсивности. Е 40 -46 – недостаточность питания; Е 40. Квашиоркор; Е 41. Алиментарный маразм; Е 42. Маразматический квашиоркор; Е 43. Тяжелая БЭН неуточненная; Е 44. БЭН неуточненная умеренной и слабой степени; Е 45. Задержка развития, обусловленная БЭН; Е 46. БЭН неуточненная.

Квашиоркор – своеобразный вариант течения гипотрофии у детей раннего возраста в тропических странах, обусловленный питанием преимущественно растительной пищей при дефиците животных белков (термин квашиоркор означает «отлученный от груди» ).

Основные причины: n уменьшение абсорбции белка при длительных диареях; n чрезмерная потеря белка при протеинурии (нефротический синдром), инфекционных болезнях, ожогах, больших кровопотерях; n снижение синтеза белка при хронических заболеваниях печени.

Клинические проявления квашиоркора (тетрада Д. Б. Джеллиффа): n частые симптомы изменения волос, дерматит, признаки гиповитаминоза на коже, анорексия, анемия, диарея; n редкие симптомы: дерматоз, гепатомегалия, экзематозные поражения и трещины кожи, экхимозы, эпитехии, признаки полигиповитаминоза, снижение функции почек, гипопротеинемия, гипогликемия, аминоацидурия.

В анализе крови – анемия, лимфоцитопения, увеличение СОЭ. Отмечается существенное снижение иммунитета, что приводит к тяжелому течению инфекционных болезней. Не редки подкожные септические абсцессы, приводящие к формированию глубоких некротических язв. Характерна интермиттирующая диарея с выраженной стиатореей.

Маразм алиментарный (истощение) – встречается у детей дошкольного и школьного возраста вследствие дефицита в суточном рационе и белка, и калорий. В этиологии умеренных форм недостаточности питания имеет значение хронический стресс, избыточные нервнопсихические нагрузки, неврозы, чрезмерное эмоциональное возбуждение, недостаточный сон.

Клиническая картина маразма схожа с проявлениями квашиоркора. Отмечаются изменения со стороны волос, кожи, изменения со стороны слизистой полости рта; со стороны сердца – кардиомегалия, признаки энергетическо-динамической или застойной сердечной недостаточности. Отмечается гепатомегалия, снижение мышечной массы, периферические отеки. В неврологическом статусе – слабость, раздражительность, плаксивость, мышечная слабость; отмечается снижение познавательной способности и работоспособности. Снижена адаптация зрения к темноте, отмечается повышенная ломкость капилляров.

Скрининг при БЭН: n постоянный мониторинг показателей физического развития (роста, массы) у детей раннего возраста, затем в последующие декретированные периоды, а также у детей, находящихся в стационаре; n уровень белка и белковых фракций; n уровень мочевины в сыворотке крови; n абсолютное количество лимфоцитов в периферической крови.

БЭН (по Дж. Ватерлоу): Острая – проявляется преимущественно потерей массы тела и дефицитом массы тела по отношению к долженствующей массе тела по росту. Хроническая – проявляется не только дефицитом массы тела, но и существенной задержкой физического развития.
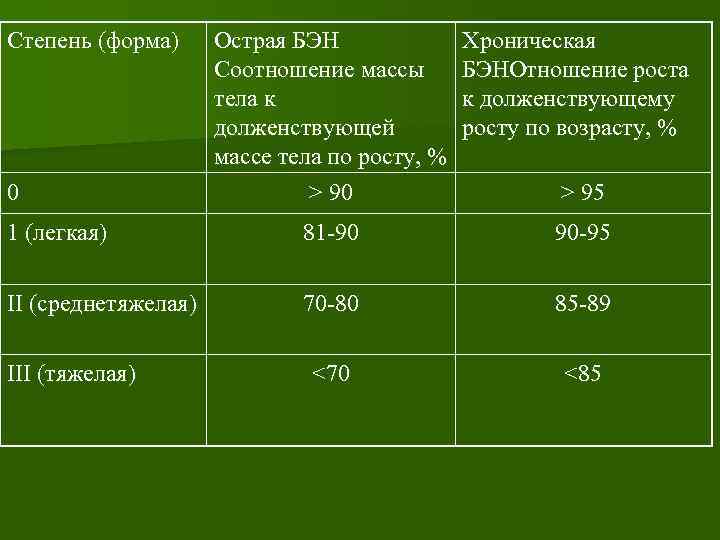
Степень (форма) 0 Острая БЭН Соотношение массы тела к долженствующей массе тела по росту, % > 90 Хроническая БЭНОтношение роста к долженствующему росту по возрасту, % > 95 1 (легкая) 81 -90 90 -95 II (среднетяжелая) 70 -80 85 -89 <70 <85 III (тяжелая)

Основные клинические синдромы БЭН: n недостаточная упитанность; n трофические расстройства; n пониженная пищевая толерантность; n изменения функционального состояния ЦНС; n нарушения иммунологической реактивности.

Диагностика основана на данных анамнеза, клинических проявлений, оценке антропометрических показателей, данных лабораторных методов исследования.

Анамнез – важно оценить: n n n n характер диеты больного; употребление необычных продуктов; резкая смена рациона; прием лекарственных средств, витаминных и минеральных добавок; появление необычных вкусовых пристрастий; поперхивание при употреблении густой пищи; эпизоды срыгивания и рвоты.

При физикальном обследовании ребенка необходимо оценить состояние кожи и ее придатков: n степень сухости кожи; n наличие сыпи, петехий; n изменение цвета и качества волос, их выпадение; n состояние видимых слизистых оболочек (явления хейлита, глоссит, малиновый язык, кератомаляция); n состояние зубов.

Лабораторные данные: n n n n n нарушения белкового обмена полицитемия и повышенная вязкость крови; склонность к гипогликемии; гипокалиемия; гипокальциемия; гипомагниемия; склонность к гипернатриемии; существенные гормональные сдвиги; иммунологическая недостаточность (вторичный иммунодефицит с угнетением клеточного иммунитета (уменьшение Т-лимфоцитов) и нарушение фагоцитарной активности нейтрофилов; уровень иммуноглобулинов М, G, А может остаться нормальным.

Лечение детей с БЭН I ст. обычно проводят в амбулаторных условиях, со II и III ст. – в стационаре. Экспертами ВОЗ в 2003 году разработаны рекомендации по ведению детей с БЭН.

Выделено 10 основных шагов: 1 шаг: предупреждение/лечение гипогликемии и связанных с ней возможных нарушений сознания у детей с БЭН (всем детям с нарушениями сывороточного уровня глюкозы показано проведение АБ-терапии препаратами широкого спектра). 2 шаг: предупреждение/лечение гипотермии (если ректальная температура ниже 35, 5 о. С) – срочное согревание (кроватка с подогревом или источник лучистого тепла), антибактериальная терапия, мониторинг гликемии. 3 шаг: предупреждение/лечение дегидратации. 4 шаг: коррекция электролитного дисбаланса. 5 шаг: предупреждение/ лечение инфекции.

6 шаг: коррекция дефицита микронутриентов (препараты железа в ранние сроки БЭН не применяются; коррекцию сидеропении проводят после стабилизации состояния при отсутствии признаков инфекционного процесса, после восстановления основных функций ЖКТ, аппетита, т. е. не ранее, чем через 2 недели от начала терапии). 7 шаг: осторожное начало кормления. 8 шаг: обеспечение прибавки массы тела и роста.

7 и 8 шаги включают проведение сбалансированной диетотерапии с учетом состояния нарушенной функции ЖКТ, пищевой толерантности. При тяжелой степени – инфузионная терапия, парентеральное и энтеральное зондовое кормление. При средней и легкой степени – поэтапное изменение рациона с выделением: - этапа адаптационного, осторожного, минимального питания; - этапа репарационного (промежуточного) питания; - этапа оптимального или усиленного питания. 9 шаг: обеспечение сенсорной стимуляции и эмоциональной поддержки (нежный любящий уход, ласковое общение, проведение массажа, лечебной гимнастики, регулярных водных процедур и прогулок на свежем воздухе).

10 шаг: дальнейшая реабилитация: -питание, достаточное по частоте и объему, адекватное по калорийности и содержанию основных нутриентов, тесно связано с фармакотерапией (всем детям с БЭН назначают заместительную терапию); -хороший уход, сенсорная и эмоциональная поддержка; -регулярные медицинские осмотры; -витаминная и минеральная коррекция.

Паратрофия – хроническое расстройство питания у ребенка с массой, близкой к нормальной по его возрасту и длине тела. Этиология – неправильное кормление с нарушением рационального соотношения между белками, жирами и углеводами и перекормом углеводами. Способствует развитию паратрофии лимфатикогипопластический и экссудативно-катаральный диатезы, частые ОРИ, анемии.

Патогенез: перекорм – дисфункция кишечника – дисферментемия – дисбактериоз – дислокация бактериальной флоры кишечнике в верхние его отделы – анемия – эндогенная интоксикация – ацидоз – гиповитаминоз – частые инфекции, рахит (гипокальциемический вариант), железодефицитная анемия.

Клиника нервно-психические нарушения, малоподвижность, вялость, малая активность вплоть до апатии, «плохой» , поверхностный сон, замедление формирования моторных навыков. Аппетит избирательный, часто пониженный, дети выглядят рыхлыми, пастозными; кожные покровы бледные, тургор тканей и мышечный тонус снижены; избыточный подкожно-жировой слой особенно выражен на бедрах и животе; характерна дефицитная анемия, клинические признаки гиповитаминозов; отмечаются частые респираторные инфекции, отиты, инфекции мочевых путей. При любом заболевании ребенок очень быстро теряет значительный процент массы тела.

Лечение n n n n нормализация диеты; введение овощных прикормов, ограничение легкоусваяемых углеводов; не допустимо голодание или голодные диеты; введение кислых смесей; массаж, гимнастика, регулярные прогулки, закаливание; стимулирующая терапия (чередующиеся курсы растительных адаптогенов с витаминами В 6, А. В 12, Е, В 5, В 15); рациональное лечение рахита, анемии.

Ожирение – увеличение массы тела на 10% и более от максимальной по росту и полу за счет жировой ткани. Частота ожирения у детей колеблется от 5 -8% у дошкольников до 20 -22% у школьников. Девочки имеют ожирение в 2 -5 раз чаще, чем мальчики.

Этиология Ожирение развивается в результате повышенного поступления пищи и сниженного расхода энергии. Ведущая роль – генетически детерминированные особенности обмена: повышение количества адипоцитов и ускоренная их дифференцировка из фибробластов, врожденная повышенная активность ферментов липогенеза и сниженная – липолиза, повышение образования жира из глюкозы.

Определенную роль в развитии ожирения имеют генетически детерминированные особенности обмена моноаминов в мозге, регулирующих пищевое поведение. Внешние факторы: привычка к перееданию, насильственное кормление, избыточное количества углеводов и молока в пище, гиподинамия.

Заболевания эндокринных желез: гиперинсулинизм, гипотиреоз, гипогонадизм, гиперкортицизм; нарушение функции ядер гипоталамуса, регулирующих аппетит и насыщение (гипоксия, травмы, опухоли, перинатальные поражения мозга, инфильтративные и воспалительные заболевания ЦНС).

Патогенез Избыток пищи, особенно богатой углеводами, приводит к гиперинсулинизму; инсулин, являясь главным липогенетическим гормоном, способствует синтезу триглицеридов в жировой ткани, а также оказывает анаболический эффект. Избыточное накопление жира повышение секреции АКТГ, гиперкортицизм – нарушение чувствительности вентромедиальных и вентролатеральных ядер к сигналам голода и сытости. Вторичное ожирение при эндокринных заболеваниях – результат эндогенной и экзогенной гиперинсулинемии (инсулома, гиперкортицизм, хроническая передозировка инсулина при сахарном диабете), либо результат недостатка гормонов, усиливающих липолиз (гипотиреоз, гипопитуитаризм, гипогонадизм).

Клиника I. Первичное: n конституционально-экзогенная форма; n гипоталамическая форма; n смешанная форма. II. Вторичное: n при эндокринных заболеваниях; n при наследственных синдромах.

Конституционально-экзогенное ожирение – начинается в раннем возрасте, максимально проявляется в подростковом периоде. Дети имеют крупную массу при рождении, родители или родственники имеют избыточную массу тела. Распределение подкожно-жировой клетчатки равномерное. Избыток массы тела редко превышает 50%. У девочек в периоде полового созревания возможно прогрессирование ожирения и развитие вторичного диэнцефального синдрома (стрии на коже бедер, груди, живота, фолликулез, артериальная гипертензия, головные боли, нарушение менструального цикла). У мальчиков – задержка полового развития.

Экзогенное (алиментарное, гиподинамическое) – развивается без наследственной предрасположенности при явном перекорме или вынужденном ограничении подвижности.

Гипоталамическое (диэнцефальное) – проявляется в 5 -6 лет. В анамнезе – внутриутробная гипоксия, асфиксия, внутричерепная родовая травма, неонатальная гипогликемия. В первые месяцы ребенок плохо прибавляет в массе тела, аппетит снижен, нередко его кормят во сне, насильно. Отмечается возбуждение, беспокойство, срыгивание, рвота, нарушение сна. Во втором полугодии жизни аппетит повышается. После года отмечается избыточная прибавка в массе тела. В 3 -5 лет ожирение формируется окончательно.

Гипоталамическое ожирение может развиваться в любом возрасте через некоторое время после черепно-мозговой травмы, наркоза, инфекции ЦНС, вследствие опухоли гипоталамических отделов мозга. В клинике обязательным является булимия, неравномерное распределение подкожного жира ( «фартук» ), кожа цианотичная, выраженный фолликулез, розовые стрии, повышение АД, головная боль, слабость, сонливость, одышка в покое.

Смешанная форма - отягощенная наследственность + клинические проявления диэнцефального ожирения. Церебральное ожирение – грубая неврологическая патология с нарушением интеллекта, развивается в результате обширной травмы головы, опухолей, инфекционных поражений мозга.

Генетические формы Синдром Прадера-Вилли (делеция или дисомия 15 -1 хромосомы) – выраженная мышечная гипотония, гипорефлексия, полифагия, олигофрения, гипогонадизм, низкий рост, миопия, остеопения, гипопигментация волос, кожи, радужки, инсулиннезависимый сахарный диабет. Синдром Барде-Бидля (дефект на 16 -й хромосоме) – раннее ожирение, булимия, олигофрения, полидактилия (синдактилия), гипогонадизм, бактериальная гипертензия, почечная недостаточность, сахарный диабет, хронический гепатит. Синдром Альстрема (аутосомно-рецессивный тип наследования) – раннее ожирение, нистагм, светобоязнь, пигментный ретинит, слепота к 7 -8 годам, нейросенсорная глухота, почечная недостаточность, низкорослость; половое созревание нормальное, интеллект не нарушен.

Осложнения – атеросклероз, миокардиодистрофия, гипертензия, желчнокаменная болезнь, инсулиннезависимый сахарный диабет, поражение опорно-двигательного аппарата, мышечная атрофия, нарушение функции почек, репродуктивной системы, бесплодие.

Диагностика – основана на измерении массы тела и сопоставлении его со средними табличными показателями для ребенка данного возраста, пола и роста в расчете ее избытка в процентах. I степень – ИМТ 15 -24% II степень – ИМТ 25 -49% III степень – ИМТ 50 -99% IV степень – ИМТ более 100%. Толщина подкожно-жировой складки – УЗ-исследование. Индекс массы тела (индекс Кетле) = масса тела (кг): длина тела 2 (м). ИМТ меньше 18, 5 – недостаточная масса тела. ИМТ 18, 5 -24, 9 – нормальная масса тела. ИМТ 25 – 29, 9 – избыточная масса тела. ИМТ 30 и выше – ожирение.

Лечение I. Диетотерапия – снижение калорийности за счет ограничения легкоусваяемых углеводов и жиров. I-II степень – снижение калорийности на 20 -30%. III-IV степень – снижение калорийности на 40 -50%. На фоне диеты необходим прием витаминов, особенно жирорастворимых. Анорексигенные препараты – детям старше 14 лет. II. Лечебная физкультура, двигательный режим, водные процедуры. III. При вторичном ожирении – лечение основного заболевания.

ХРОНИЧЕСКИЕ РАССТРОЙСТВА ПИТАНИЯ.ppt