Golovnaya_bol_dlya_studentov.ppt
- Количество слайдов: 76

Головные боли. Мигрень у детей. Малая хорея Кафедра неврологии и нейрохирургии Сиб. ГМУ

Распространенность головной боли В популяции с численностью 100 000 человек: m 79 000 – 83 000 человек страдали головной болью на протяжении последнего года; m 24 000 – страдали головной болью настолько сильной, что она требовала приема анальгетиков в последующие 14 дней; m 9 100 – перенесли по крайней мере “очень выраженный или почти невыносимый” приступ головной боли в течение прошедшего года; m 1 600 будут консультироваться по поводу головной боли у своего участкового врача в следующем году; m 272 человека будут направлены в больницу для обследования и лечения головной боли в будущем году; m Ряд признаков указывают на выявление не менее 10 опухолей головного мозга в следующем году

Головная боль наблюдается у 80% трудоспособного населения европейских стран: q. Головная боль напряжения - 70% q. Мигрень - 16% q. Другие типы головной - 14%

Классификация головной боли, краниальных невралгий и лицевой боли (Headache Classification Commitete of the International Headache Society, 1988) q Мигрень. q Головная боль напряжения. q Пучковая (кластерная) головная боль и хроническая пароксизмальная гемикрания. q Головные боли, не связанные со структурным поражением мозга. q Головная боль вследствие травмы головы. q Головная боль вследствие сосудистых заболеваний. q Головная боль вследствие внутричерепных несосудистых заболеваний. q Головная боль вследствие приема некоторых веществ или их отмены. q Головная боль вследствие внемозговых инфекций. q Головная боль вследствие метаболических нарушений. q Головная или лицевая боль вследствие патологии черепа, шеи, глаз, ушей, носа, придаточных пазух, зубов, рта, других лицевых или черепных структур. q Краниальные невралгии, боли при патологии нервных стволов и деафферентационные боли. q Неклассифицируемая головная боль.

Головные боли q q Первичные - головная боль и связанные с ней симптомы составляют ядро клинической картины Вторичные - головная боль является симптомом другого заболевания

Первичная головная боль Мигрень Головная боль напряжения Пучковая головная боль Головные боли, не связанные со структурным поражением мозга

Вторичная головная боль q Вследствие травмы головы q Вследствие сосудистых заболеваний q Вследствие внутричерепных несосудистых заболеваний q Вследствие приема некоторых веществ или их отмены q Вследствие внемозговых инфекций q Вследствие метаболических нарушений q Вследствие патологии черепа, шеи, глаз, ушей, носа, придаточных пазух, зубов, рта, других лицевых или черепных структур
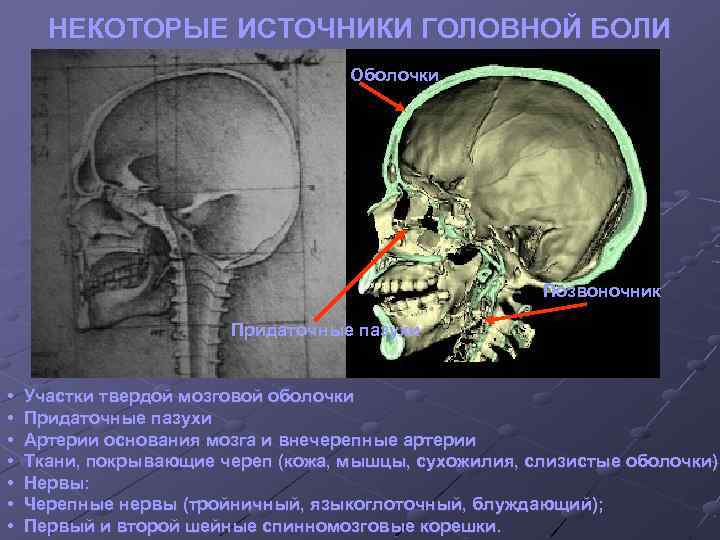
НЕКОТОРЫЕ ИСТОЧНИКИ ГОЛОВНОЙ БОЛИ Оболочки Позвоночник Придаточные пазухи • • Участки твердой мозговой оболочки Придаточные пазухи Артерии основания мозга и внечерепные артерии Ткани, покрывающие череп (кожа, мышцы, сухожилия, слизистые оболочки) Нервы: Черепные нервы (тройничный, языкоглоточный, блуждающий); Первый и второй шейные спинномозговые корешки.
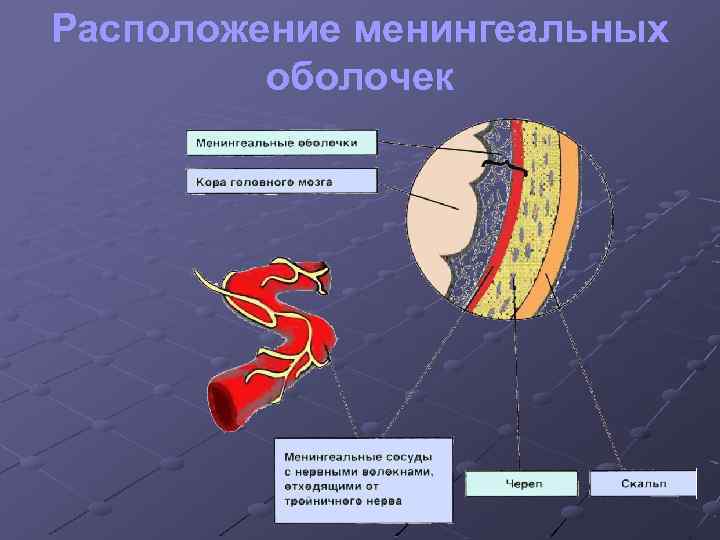
Расположение менингеальных оболочек

Мигрень q Этиология мигрени мультифакториальна. q. Пароксизмальное состояние, проявляющееся приступами пульсирующей головной боли в одной из половин головы, преимущественно в глазнично-лобновисочной области, или двусторонней локализации. q. Приступ сопровождается тошнотой, рвотой, фото- и фонофобией. q Характерны повторяемость и наследственная предрасположенность, начало в возрасте до 20 лет

Классификация мигрени q q q Мигрень без ауры Мигрень с аурой Мигрень с типичной аурой Мигрень с длительной аурой Семейная гемиплегическая мигрень q Базилярная мигрень q Мигренозная аура без головной боли q Мигрень с острым началом ауры q Офтальмоплегическая мигрень q Ретинальная мигрень q Детские периодические синдромы, которые могут предшествовать мигрени или сочетаться с ней q Доброкачественные пароксизмальные головокружения у детей q Альтернирующая гемиплегия у детей

Факторы, провоцирующие приступы мигрени q стресс q разрядка после эмоциональных напряжений q менструация и овуляция (существует мигренозная мигрень) q недосыпание или избыточный сон q физические нагрузки q некоторые лекарственные препараты (нитроглицерин) q некоторые продукты питания (какао, шоколад, сыр, красное вино, пиво, цитрусовые и т. д) q нерегулярные приемы пищи q курение q яркий свет, шум q изменение погоды.

Патогенез мигрени q Сосудистые изменения: расширение q Биохимические нарушения в период q Нейрогенные механизмы: активация q Нарушение взаимодействия между ноцицептивными и антиноцицептивными системами и переполнение кровью артериовенозных анастомозов, соединяющих артериальные и венозные терминали мозгового кровообращения, по которым из-за низкого сопротивления кровь направляется в обход капиллярного русла тригеминальной системы. приступа: изменяется функциональная активность тромбоцитов и снижается концентрация серотонина в крови, увеличение содержание оксида азота в сосудах головного мозга

Теории мигрени Имеется 2 теории мигрени: сосудистая и нейрогенная. Согласно сосудистой теории мигрень рассматривается как внезапно развивающийся генерализованный срыв вазомоторной регуляции, проявляющийся лабильностью тонуса мозговых и периферических сосудов. Аура при мигрени обусловлена локальным спазмом мозговых сосудов с развитием локальной ишемии мозга и появлением очаговых неврологических симптомов (скотомы, гемианопсии, головокружение). Вместе с тем, приступ головной боли является следствием избыточной вазодилятации интракраниальных и экстракраниальных артерий, а периодическое растяжение сосудистой стенки приводит к активации болевых рецепторов и придает головной боли пульсирующий характер. При церебральное ангиографии обнаруживаются сосудистые мальформации.

Теории мигрени Тригеминально-васкулярная теория придает основную роль в патогенезе мигрени системе тройничного нерва, обеспечивающей взаимодействие между ЦНС и интракраниальными и экстракраниальными сосудами. Ключевая роль отводится нейрогенному асептическому воспалению вследствие выделения из терминалей чувствительных нервных волокон в стенке сосудов вазоактивных нейропептидов (субстанция Р, нейрокинин А, белок, связанный с геном кальцитонина –CGRP). Эти вазопептиды вызывают расширение сосудов, увеличение проницаемости сосудистой стенки. Пропотевание белков плазмы, форменных элементов крови, отек сосудистой стенки и прилегающих участков твердой мозговой оболочки, агрегацию тромбоцитов. Конечным результатом этого асептического воспаления является боль. В результате анатомических особенностей тройничного нерва. Боль, как правило, иррадиирует в лобно-глазничновисочную область и локализуется в левой или правой ½ головы. Во время приступа мигрени уровень пептида, связанного с геном кальцитонина, многократно повышается в крови наружной яремной вены, что подтверждает роль активации нейронов тригеминоваскулярной системы.

Теории мигрени Нейрогенная теория определяет мигрень как заболевание с первичной нейрогенной церебральной дисфункцией, а возникающие во время приступа сосудистые изменения носят вторичный характер
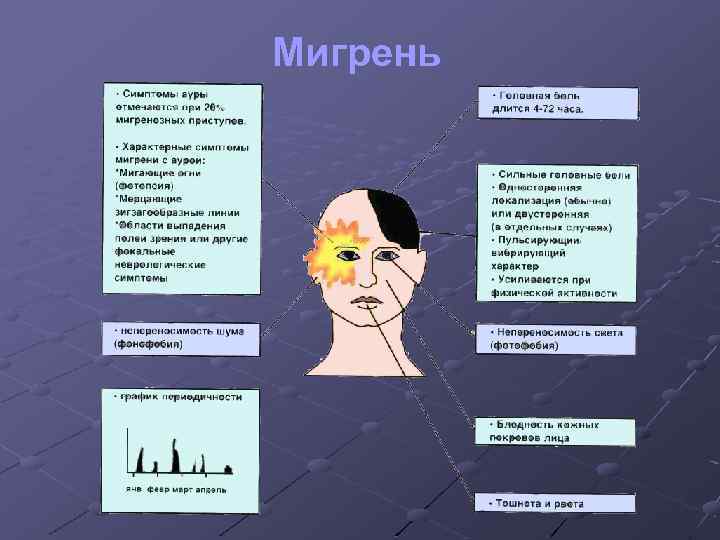
Мигрень
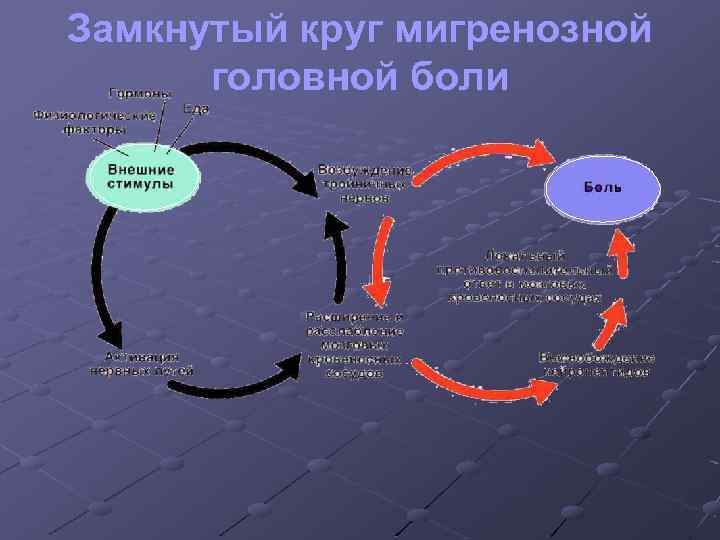
Замкнутый круг мигренозной головной боли

Диагностические критерии мигрени без ауры А. Не менее 5 приступов, отвечающих требованиям пунктов Б-Д. Б. Длительность приступа 4 -72 часа (без адекватного лечения). В. Соответствие головной боли как минимум двум из 4 -х характеристик: m Односторонняя локализация m Пульсирующий характер m Средняя или тяжелая интенсивность, препятствующая выполнению привычной деятельности m Усиление при обычной физической нагрузке или ходьбе. Г. Наличие во время головной боли одного из двух следующих симптомов: m Тошнота и (или) рвота m Фотофобия и фонофобия Д. Наличие одной из 3 -х характеристик: m Данные анамнеза, соматического и неврологического обследования исключают вторичный характер головной боли m Данные анамнеза, соматического и неврологического обследования предполагают другое заболевание m Другое заболевание имеется, но приступы мигрени во временных отношениях не связаны с ним

Диагностические критерии мигрени с аурой А. Не менее 3 приступов, отвечающих требованиям пунктов Б. Б. Сопровождение головной боли не менее, чем тремя из четырех характеристик: m Один и более полностью обратимых симптомов указывает на локальную церебральную корковую или стволовую дисфункцию m Как минимум один симптом ауры постепенно развивается в течение более чем 4 -х минут, или 2 и более симптомов развиваются последовательно m Ни один симптом ауры не продолжается более 60 минут, если симптомов несколько, то длительность ауры соответственно увеличивается m Головная боль возникает вслед за аурой через любой интервал времени в пределах 60 минут. (Она может также возникать перед аурой или одновременно с ней) В. Наличие одной из 3 -х характеристик: m Данные анамнеза, соматического и неврологического обследования не подтверждают вторичный характер головной боли m Данные анамнеза, соматического и неврологического обследования предполагают другое заболевание m Другое заболевание имеется, но приступы мигрени во временных отношениях не связаны с ним

Симптомы мигрени у детей Каковы проявления мигрени в детском возрасте? Клинические проявления мигрени определяются ее типом. Наиболее распространенными вариантами болезни являются классическая и простая мигрень, имеющие ряд отличий. Используются следующие критерии мигрени у детей. Мигрень классическая (с аурой) А. Наличие не менее 2 -х приступов соответствующих описанию в пункте В. В. По меньшей мере, 3 (или больше) из нижеперечисленных 4 -х: 1. Один симптом (или более) полностью обратимой ауры, указывающей на очаговую кортикальную или стволовую дисфункцию мозга (или обеих структур мозга). 2. По меньшей мере, один симптом ауры развивается постепенно, свыше 4 минут, или 2 симптома следуют один за другим. Симптомы ауры включают нарушение зрения (гомонимные), односторонние парестезии и/или онемение, одностороннюю слабость, афазии или неклассифицируемые нарушения речи. 3. Ни один из симптомов ауры не длится более 60 минут. Если имеется более одного симптома ауры, то ее ожидаемая продолжительность возрастает пропорционально. 4. Головная боль возникает вслед за аурой со свободным (от цефалгии) интервалом менее 60 минут. Она также может возникать одновременно с аурой. С. Имеется не менее одного признака из нижеперечисленных: 1. Данные анамнеза, соматического и неврологического осмотров предполагают возможность наличия другого заболевания, но оно исключается после проведения соответствующих исследований.

Симптомы мигрени у детей Мигрень простая (без ауры) А. Имеется не менее 5 признаков, соответствующая пунктам B-D. В. Приступ головной боли длится от 2 до 48 часов. С. Головная боль характеризуется, по меньшей мере. двумя из четырех нижеперечисленных признаков: 1. Односторонняя локализация. 2. Пульсирующий характер. 3. Интенсивность-от умеренной до выраженной. 4. Усиливается при обычном уровне физической активности. D. при головной боли отмечается, по меньшей мере, один из нижеследующих признаков: 1. Тошнота, рвота (или их сочетание) 2. Фотофобия (светобоязнь), фонофобия (звукобоязнь) или их сочетание. Другие разновидности мигрени (гемиплегическая, базилярная, «обезглавленная» - аура без головной боли, а также офтальмоплегическая, ретинальная) считаются не слишком типичными для детского возраста.

Осложнения мигрени q q q Мигренозный статус Мигренозный инсульт (развивается из мигренозной атаки) Мигренозные расстройства, не вполне удовлетворяющие перечисленным выше критериям

Сигналы опасности при мигрени q Отсутствие смены “болевой стороны” q Возникновение у пациента с мигренью внезапно иных, необычных для него по характеру , постоянных головных болей q Прогредиентно нарастающая головная боль q Возникновение приступа головной боли (вне мигренозного приступа после физического напряжения, сильного потягивания, кашля) q Нарастание или появление сопровождающих симптомов в виде тошноты, особенно рвоты, температуры, стабильной очаговой неврологической симптоматики q Появление мигренозных приступов впервые в возрасте после 50 лет.

Лечение мигрени q q Неотложная терапия, направленная на купирование приступа мигрени Профилактическое лечение, направленное на предупреждение приступов.

Лечение в приступном периоде мигрени Современный перечень лекарственных препаратов для лечения мигренозных приступов объединяет средства из фармакологических групп с различными механизмами действия (их не менее 5). В 1 группу можно условно включить препараты с неспецифическим действием - анальгетики и НПВС: парацетамол, ибупрофен. аспирин, напроксен. В состав 2 группы – средства со специфическими механизмами действия: селективные агонисты 5 -НТ 1 -рецепторов (суматриптан и др. триптаны), а также неселективные агонисты- 5 -НТ 1 рецепторов (эрготамин и его производные). В 3 группу входят комбинированные препараты, мигренол, каффетин, кофергот, солпадеин и пр. 4 группа представлена В - блокаторами (анаприлин). 5 - блокаторами кальциевых каналов (верапамил, нимодипин).

Неотложная терапия приступе мигрени q Анальгетики (аспирин, парацетамол). Комбинированные препараты: седалгин, пенталгин, спазмовералгин, цитрамон, аскофен q Нестероидные противовоспалительные (ибупрофен, напроксен, индометацин) средства q Эрготамин и дигидроэрготамин, дигидергот (назальный спрей) q Селективные агонисты серотонина суматриптан (имигран – табл. по 50 и 100 мг и назальный спрей по 20 мг в одной дозе), золмитриптан (зомиг, нарамиг табл. по 2, 5 мг), релпакс 20 -40 мг: 1 тб в момент г. б. , повторить ч/з 2 часа. Следующий приступ - начать с дозы 80 мг. Надо пробовать снять 3 приступа. Дополнительное лечение во время приступа m Метоклопрамид (церукал, реглан) m Седативные препараты m Лечение статуса проводится в стационаре

Профилактика приступов мигрени Немедикаментозная профилактика q Рациональная организация режима труда и отдыха, в том числе достаточный, но не избыточный сон q Психотерапевтические методы (аутогенная тренировка. Лечение по методу обратной биологической связи и др. ) q Ограничение приема контрацептивных препаратов у женщин q Диета с ограничением определенных продуктов, способных вызвать мигрень

Профилактика приступов мигрени Лекарственная профилактика q q q Применяется только при частых приступах Бета-адреноблокаторы (пропранолол –индерал, анаприлин, обзидан, атенолол (тенормин), надолол (коргард), метопролол (лопресол) Антидепрессанты Амитриптилин, леривон, тразодон (дизирел), флуоксетин, золофт Блокаторы кальциевых каналов (верапамил, флунаризин, нимодипин) Антиконвульсанты (вальпроаты, ламиктал). Вазоактивные препараты (вазобрал, кавинтон, трентал) Нестероидные противовоспалительные средства.

Механизм действия суматриптана

Лечение мигрени в межприступном периоде Межприступная (превентивная) терапия мигрени показана детям в тех случаях, когда приходится прибегать к назначению анальгетиков более 2 -3 раз в неделю или приступы головной боли чрезвычайно выражены и отмечаются на протяжении нескольких дней. Для профилактики мигрени используется курсовое лечение фармакопрепаратами следующих классов: антагонисты серотонина (вазобрал), СИОЗС (флуоксетин), В-блокаторы (пропранолол), антиконвульсанты (фенобарбитал, препараты вальпроевой кислоты). Реже применяются ТЦА (амитриптилин). К немедикаментозному лечению мигрени традиционно относят диетотерапию (исключение из рациона питания продуктов, срдержащих нитриты и глутаминат натрия, ограничение потребления алиментарных облигатных аллергенов), систему БОС, акупунктуру и некоторые виды ФТ. Выделяют также методы симптоматической терапии мигрени, к которым относится церукал (метоклопрамид) для устранения тошноты и рвоты, могущих способствовать мигрени. Иногда применяются нейролептикхлопромазин.

Лечение мигрени Некоторые терапевтические средства, широко применяемые для лечения мигрени у взрослых, не могут использоваться в детской практике, что сопряжено с возрастными ограничениями или значительным числом побочных реакций

Лечение мигрени Новые препараты в превентивной терапии мигрени у детей В последние годы в клинической практике появились новые методы лечения мигрени, являющиеся перспективными в детском возрасте. Рассмотрим 2 препарата превентивного лечения: кортексин и топамакс (топирамат).

Лечение мигрени Кортексин – нейропептидный препарат отечественного производства, представляющий собой вытяжку из головного мозга животных (телят и/или поросят). Кортексин назначается в/м по 10 введений на курс (однократная доза по 10 мг или 1 мл стандартного р-ра).

Лечение мигрени Критерии эффективности терапии кортексином: уменьшение частоты приступов – мигренозных атак, снижение интенсивности головной боли. Также отмечено улучшение базовых параметров когнитивных функций (память, внимание, ассоциированное мышление).

Лечение мигрени Фармакологическое действие кортексина склонны объяснять активацией СЭС, сопровождающейся антистрессовым и умеренным антидепрессивным эффектами. Препарат рассматривается как корректор нейроиммунной составляющей патологического процесса в ЦНС.

Лечение мигрени Проведение повторного курса лечения кортексином через 3 -4 м-ца способствует закреплению достигнутого положительного эффекта в превентивной терапии мигрени у детей.

Лечение мигрени Топамакс –новый антиэпилептический препарат из класса сульфаматзамещенных моносахаридов, он обладает целым комплексом механизмов действия. Хорошо изучен у совершеннолетних. Изучался в детской клинике ГУ НЦЗД РАМН у детей (7 -16 лет) с простой мигренью.

Лечение мигрени Дозирование – 50 мг/с, калибрование с 25 мг /с однократно в вечернее время; впоследствии осуществлялось увеличение дозы на 12. 5 мг -1 раз в 7 дней. Продолжительность приема препарата- составляла 180 дней.

Лечение мигрени Критериями оценки эффективности препарата Топамакс являлись: Частота мигренозных атак, интенсивность приступа мигрени, количество дней приема анальгетиков (за 1 месяц) с целью купирования мигрени.

Лечение мигрени Анализ результатов превентивного лечения мигрени показал, что положительная динамика изучаемых показателей была отмечена у всех пациентов уже после 1 го месяца приема препарата. Эффект сохранялся в течение 6 мес-ев. Уменьшение кол-ва дней приема анальгетиков для купирования мигрени снижало риск возникновения т. н. «абузусной» (лекарственной) г. б.

Лечение мигрени Побочные эффекты этого препарата, отмеченные у взрослых, у детей не наблюдались. По-видимому, тщательное титрование препарата с наращиванием дозы позволяет избежать возникновения побочных эффектов топирамата (тошнота, парестезии, повышенная утомляемость, анорексия).

Как избежать головной боли Старайтесь избегать длительного просмотра телепередач и долгого общения с компьютером (у ТВ находиться не более 2 часов, у монитора – не более 45 мин. • Не посещайте дневные киносеансы (особенно в яркие солнечные дни) • Старайтесь избегать длительных монологов по телефону и во время докладов (пожалейте и чужие головы) • Даже при стрессовых ситуациях не забывайте о спокойном ровном дыхании с коротким поверхностным вдохом и более длительным выдохом • Старайтесь как можно чаще бывать в лесу или парке •

Как избежать головной боли Постарайтесь найти хоть немного времени для физических упражнений (пробежка трусцой, занятий шейпингом. Аэробикой, аутотренинг, восточные гимнастики помогут снизить частоту • Старайтесь не переутомляться на работе ( путем правильного планирования и распределения нагрузки) • Старайтесь засыпать и просыпаться в одно и то же время • Бросайте курение и меньше употребляйте алкоголя • Попытайтесь увлечься каким-нибудь делом (или найти другой способ получения положительных эмоций) • Влюбитесь в конце концов! • Прогноз для жизни благоприятный. В случаях начала заболевания в детском или юношеском возрасте со временем приступы становятся все более редкими, а в инволюционном периоде обычно прекращаются.

Абузусная головная боль q q q Возникает при злоупотреблении анальгетиками (аспирина, парацетамола), эрготамина В 5 -12 раз чаще встречается у женщин, чаще в возрасте от 30 до 40 лет Распространенность лекарственного злоупотребления в общей популяции 2%
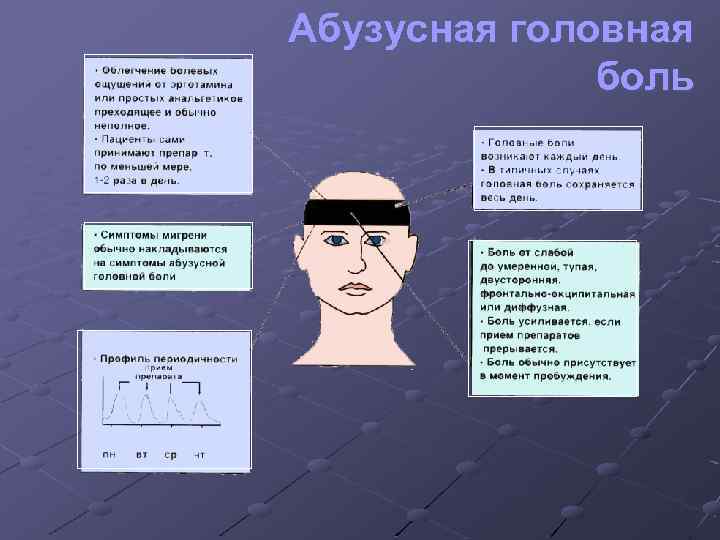
Абузусная головная боль

Патогенез абузусной головной боли q. Привыкание к препаратам q. Подавление механизмов болевого контроля

Лечение абузусной головной боли q q q Немедленная отмена анальгетиков; госпитализация больного на момент отмены препарата Инфузионная детоксикационная терапия; в случае абстинентного синдрома назначение снотворных и седативных препаратов Успех лечения колеблется от 40 до 100%

Кластерная головная боль q Синонимы: пучковая головная боль, мигренозная невралгия Харриса, гистаминовая мигрень Хортона, «будильниковая головная боль» q q q Мужчины болеют чаще 30 лет - средний возраст начала боли По течению кластерные головные боли делятся на эпизодические (90%) q хронические (10%) q

Кластерная головная боль

Патогенез кластерной головной боли Предполагается: q q q Повышение содержания болевых нейропептидов в наружной яремной вене Активация чувствительных волокон тройничного нерва Дефектность хеморецепторов каротидных телец на стороне боли

Купирование приступа кластерной головной боли q. Имигран - специфический селективный агонист серотониновых рецепторов q. Вдыхание кислорода q. Прием эрготамина q. Комбинирование нескольких лекарственных средств

Профилактика кластерной головной боли Необходимо объяснить пациенту, что это доброкачественное состояние, не угрожающее здоровью в долгосрочной перспективе или жизни Избегать приема алкоголя и сосудорасширяющих средств Лекарственная профилактика: препараты лития, метисергид, кортикостероиды, блокаторы кальциевых каналов (верапамил), вальпроат натрия

Головная боль напряжения

Факторы, способствующие развитию головной боли напряжения (ГБН) q Тревога q Депрессия q Стрессовые и конфликтные ситуации в семье и на работе q Монотонный труд или перегрузки на работе, в учебе q Недостаток отдыха q Расстройство сна q Сексуальные проблемы q Нарушения рефракции q Сколиоз позвоночника q Травма головы q Врожденная предрасположенность к мышечному напряжению

Диагностические критерии эпизодической головной боли напряжения А. Не менее 10 эпизодов головной боли, отвечающей критериям Б – Г, указанным ниже. Количество дней с такой головной болью меньше 180 за год и меньше 15 за месяц. Б. Головная боль продолжительностью от 30 минут до 7 дней. В. Соответствие не менее чем двум из следующих характеристик боли: q Сжимающая или сдавливающая (непульсирующая) q Легкая или умеренная интенсивность (боль может снижать эффективность труда, но не ограничивает деятельность) q Двусторонняя локализация q Боль не усиливается при ходьбе по лестнице или при другой деятельности Г. Соответствие двум нижеследующим характеристикам: q Отсутствие тошноты или рвоты (может наблюдаться анорексия) q Отсутствие сочетания фото- и фонофобии (может наблюдаться только фотофобия или фонофобия) Д. Боль с вовлечением перикраниальных мышц. m Характеризуется болезненностью перикраниальных мышц при пальпации (или алгометрии) и (или) повышением фоновой активности мышц, регистрируемой при электромиографическом исследовании. Без вовлечения перикраниальных мышц. m Характеризуется отсутствием болезненности перикраниальных мышц при пальпации (или алгометрии) и нормальной фоновой активностью мышц, регистрируемой при электромиографическом исследовании. Е. Допускается наличие одного из вариантов: q По данным анамнеза, соматического и неврологического обследования исключается другое заболевание, иной тип первичной головной боли, связь головной боли с приемом лекарств и краниальной невралгией q Данные анамнеза, соматического и неврологического обследования позволяют предположить другое заболевание, но оно исключается соответствующим обследованием q У больного имеется другое заболевание, но приступы головной боли напряжения с ним не связаны

Лечение ГБН q Лекарственные средства q Психотерапия q Аутогенная тренировка q Иглорефлексотерапия q Физиолечение

Предполагаемые факторы патогенеза ГБН q Повышение тонуса перикраниальных мышц q Ишемические нарушения (сдавление сосудов спазмированной мышцей) q Венозный застой q Дисфункция височно-нижнечелюстного сустава q Врожденная предрасположенность к мышечным тоническим реакциям (сочетающаяся с повышенной тревожностью) q Изменения состояния ноцицептивных систем мозга, снижение активности антиноцицептивных систем.

Классификация головных болей напряжения q Эпизодические головные боли напряжения m m Эпизодические головные боли напряжения с вовлечением перикраниальных мышц Эпизодические головные боли напряжения без вовлечения перикраниальных мышц q Хронические головные боли напряжения m m Хронические головные боли напряжения с вовлечением перикраниальных мышц Хронические головные боли напряжения без вовлечения перикраниальных мышц q Другие формы головной боли напряжения – атипичные формы

Лекарственная терапия ГБН q Ненаркотические анальгетики q Антидепрессанты q Транквилизаторы q Бета-адреноблокаторы q Миорелаксанты
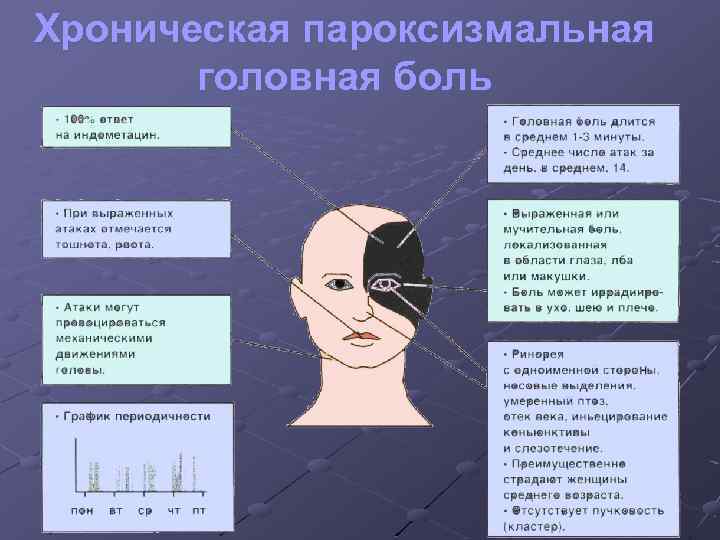
Хроническая пароксизмальная головная боль

Хроническая пароксизмальная гемикрания q Крайне редкий синдром, напоминает кластерную головную боль q Отличие от кластерной головной боли: почти всегда страдают женщины, приступы короче и значительно более частые, в среднем 14 раз в день q Купируется исключительно индометацином

Сигналы опасности при головной боли § Внезапное возникновение новой, необычной для данного пациента, тяжелой головной боли (возможные причины: субарахноидальное кровоизлияние, менингоэнцефалит) § Прогрессивно нарастающая головная боль. (Это указывает на повышение ВЧД. Возможные причины: опухоль, гематома) § Возникновение головных болей после физического напряжения, сильного потягивания, кашля. § Наличие сопровождающих симптомов § Начало головных болей в возрасте после 50 лет § Любые отклонения в неврологическом статусе и при общем обследовании

Дифференциальный диагноз Исключать заболевания: Опухоль головного мозга – при нарастающей головной боли q Субарахноидальное кровоизлияние – при остром развитии интенсивной головной боли q Дебют деменции – в пожилом и старческом возрасте q
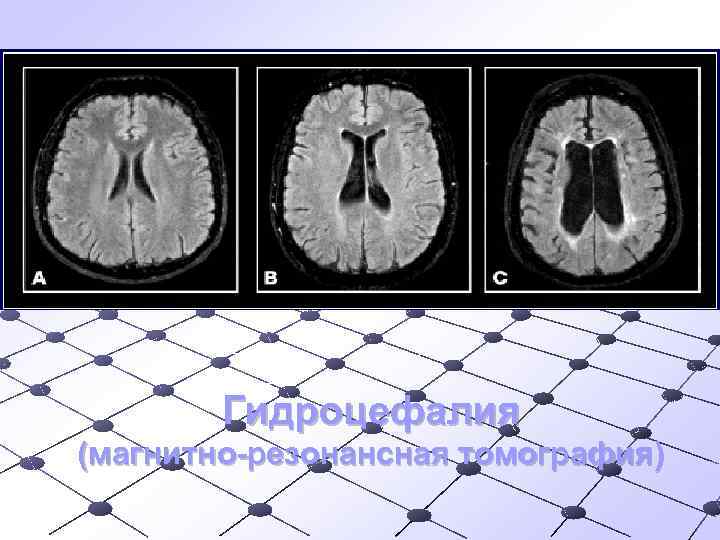
Гидроцефалия (магнитно-резонансная томография)

Малая хорея Сиденгам описал в 1686 году – acuta infantum Этиология: связь с ревматическим поражением сердца, узелки Ашоффа – Талалаева (гранулемы – скопления гистиоцитов) Наследственность: чаще леворукие болеют Морфология: изменения в полосатом теле, Льюисовом теле, черном веществе, мозжечке, коре, мягких мозговых оболочках

Клиника хореи М. х. следует рассматривать как одно из острых проявлений ревматизма, его «абсолютного симптома» в понимании А. А. Киселя. На хорею приходится 42, 2% от общего числа случаев ревматизма с клинически выраженными неврологическими симптомами (Л. С. Гиттик).

Неврологические проявления хореи Неврологический статус: пентада симптомов: хронические гиперкинезы, мышечная гипотония вплоть до дряблости мышц с имитацией параличей, статокоординаторные нарушения, сосудистая дистония, психопатоподобные явления

Клиника хореи Затруднены целевые акты, глотание. Гиперкинезы – вовлекаются лицо, туловище, конечности, диафрагма. Психическое напряжение усиливает гиперкинез. Патологических знаков нет. Симптом Гордона – застывание голени при вызывании коленного рефлекса (поражение полосатого тела). Чувствительность интактна. Дизартрия в тяжелых случаях.

Параклинические изменения Биохимические изменения –диспротеинемия, с уменьшением альбумино-глобулинового показателя и увеличением содержания a гамма глобулинов, гмперфибриногенемия, появление С-реактивного белка, увеличение содержания сиаловой кислоты, сдвиги серокоагуляционной ленты Вельтмана – отличаются обычно меньшей яркостью и интенсивностью, хотя часто помогают в уточнении диагноза, если клиническая картина гиперкинеза недостаточно убедительна.

Прогноз Заболевание редко кончается смертью, но оно серьезно, т. к. может рецидивировать. Иногда может развиться порок сердца вслед за перенесенным эндокардитом. По данным Ж. К. Кожахметовой (1962) у 76 больных, переболевших хореей 1 -7 лет назад, отмечено развитие сердечно-сосудистой патологии в 1/3 случаях. В случаях «чистой хореи» примерно у ½ в ближайшие годы развилось поражение сердца.

Дифференциальная диагностика Болезнь Гентингтона (ГЛД): непроизвольные движения возникают задолго до психических нарушений, отмечается способность к подавлению гиперкинезов, что способствует длительному сохранению возможности самообслуживания ГЛД – неврологические и психические изменения, поражение печени по типу цирроза; нарушение обмена меди в организме, кольцо Кайзера. Флейшнера в роговичной оболочке глаза, содержания меди и церуллоплазмина в сыворотке крови, экскреции меди с мочой

Дифференциальная диагностика Красная волчанка: лабораторные тесты, АТ к кардиолипину Эндокринные расстройства –тиреотоксикоз, гипопаратиреоз, нарушение минерального обмена – исключаются путем отсутствия клинической картины и лабораторных данных Связь с приемом лекарственных средств (препараты лития, леводопа, дигоксин, дифенин)

Хорея беременных Развивается на 3 -4 месяце беременности. В ¼ случаях отмечается хорея в анамнезе. Гиперкинезы - те же. Может сопровождаться психозами. Летальные исходы 10 -15% Ряд авторов связывает с токсикозом, нефропатией, эклампсией Дифференциальный диагноз: Полиневрит (нет температуры, нет чувствительности нервных стволов к давлению, отсутствует полиневритический тип нарушения чувствительности)

Хорея беременных Возникает у детей в 6 -30% случаях, реже подростков, чаще болеют девочки и девушки. Психические изменения: аффективная лабильность, импульсивность, нарушение концентрации внимания симптомы мании. Возникают в начале заболевания, присутствуют во всех хореических атаках и сохраняются после исчезновения гиперкинезов

Лечение малой хореи Постельный режим – не менее 1 месяца, диета. Лечение: кортикостероиды, салицилаты, транквилизаторы
Golovnaya_bol_dlya_studentov.ppt