Заболевания прямой кишки. лекция.ppt
- Количество слайдов: 59
Гнойновоспалитель ные заболевания прямой кишки КАФЕДРА ФАКУЛЬТЕТСКОЙ ХИРУРГИИ И ОНКОЛОГИИ ЛЕКЦИЯ ДЛЯ СТУДЕНТОВ
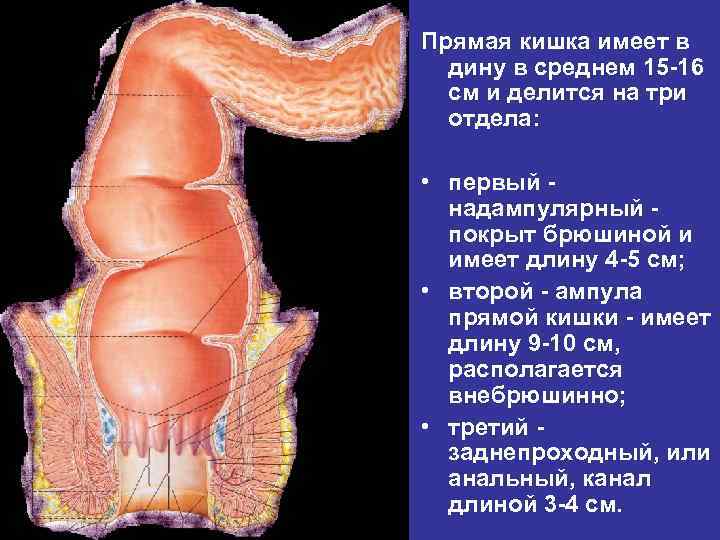
Прямая кишка имеет в дину в среднем 15 -16 см и делится на три отдела: • первый надампулярный покрыт брюшиной и имеет длину 4 -5 см; • второй - ампула прямой кишки - имеет длину 9 -10 см, располагается внебрюшинно; • третий заднепроходный, или анальный, канал длиной 3 -4 см.
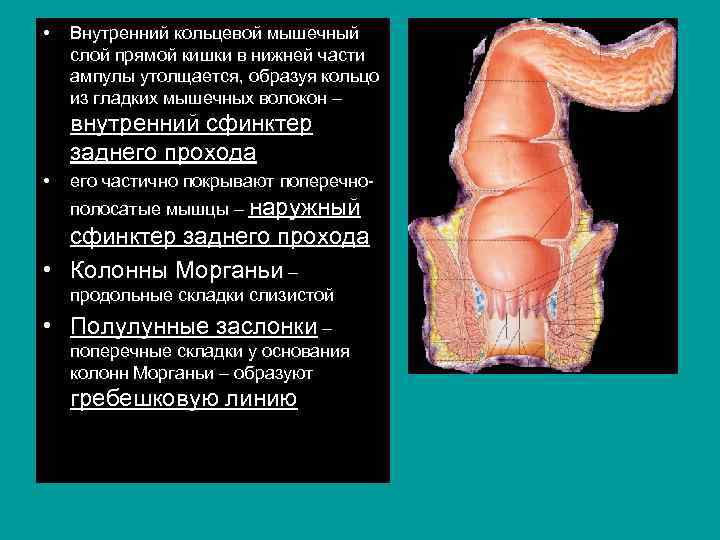
• Внутренний кольцевой мышечный слой прямой кишки в нижней части ампулы утолщается, образуя кольцо из гладких мышечных волокон – внутренний сфинктер заднего прохода • его частично покрывают поперечно полосатые мышцы – наружный сфинктер заднего прохода • Колонны Морганьи – продольные складки слизистой • Полулунные заслонки – поперечные складки у основания колонн Морганьи – образуют гребешковую линию
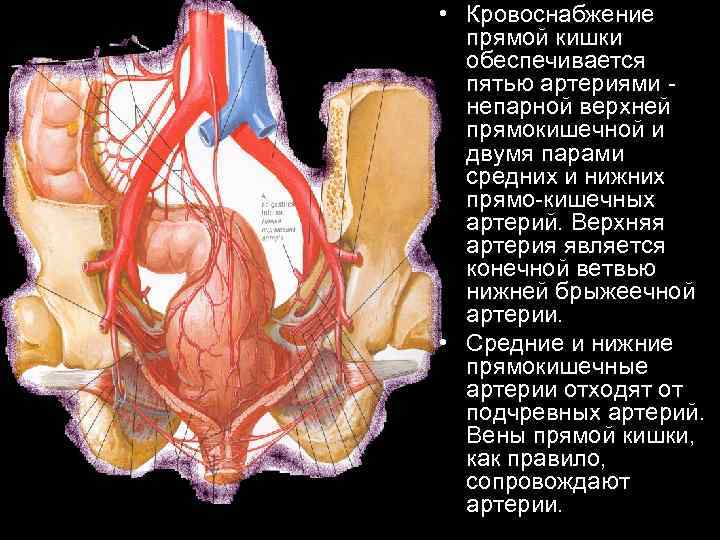
• Кровоснабжение прямой кишки обеспечивается пятью артериями непарной верхней прямокишечной и двумя парами средних и нижних прямо кишечных артерий. Верхняя артерия является конечной ветвью нижней брыжеечной артерии. • Средние и нижние прямокишечные артерии отходят от подчревных артерий. Вены прямой кишки, как правило, сопровождают артерии.
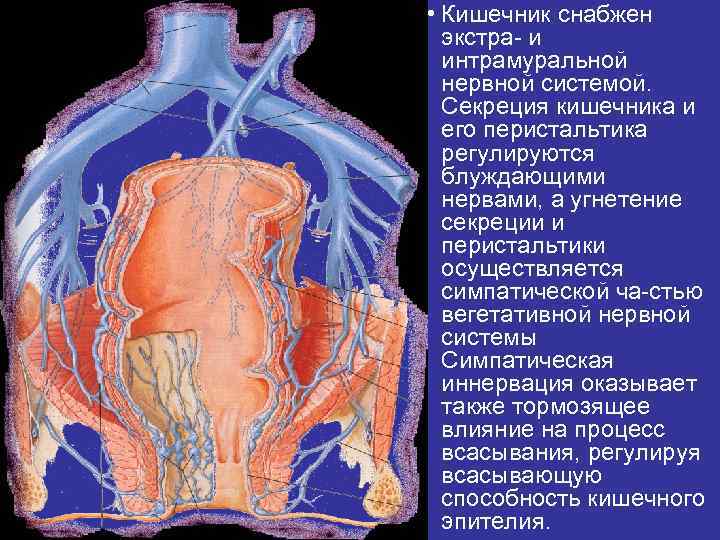
• Кишечник снабжен экстра и интрамуральной нервной системой. Секреция кишечника и его перистальтика регулируются блуждающими нервами, а угнетение секреции и перистальтики осуществляется симпатической ча стью вегетативной нервной системы Симпатическая иннервация оказывает также тормозящее влияние на процесс всасывания, регулируя всасывающую способность кишечного эпителия.

Основными функциями кишечника являются: секреторная, двигательная, пищеварительная всасывательная. В толстой кишке пищеварительные процессы почти отсутствуют, в ней происходит формирование каловых масс и связанные с ним процессы всасывания воды, а также значительное выделение слизи и некоторых других веществ.

Методы исследования 1. 2. 3. 4. 5. 6. 7. Жалобы Осмотр Пальцевое исследование per rectum Ректальное зеркало Ректороманоскопия Фиброколоноскопия Ирригоскопия

Дополнительные методы • Компьютерная томография • Ангиография • Биопсия

Выпадение прямой кишки Заболевание, при котором та или иная часть этой кишки выходит через заднепроходное отверстие наружу. По отношению ко всем хирургическим заболеваниям частота его составляет 0, 2 -1, 0). Выпадение прямой кишки бывает у лиц любого возраста. На детский возраст приходится 30 -33% случаев заболевания, на возраст 21 -50 лет - свыше 50%. По данным ряда авторов, значительно чаще болеют мужчины (70% и более).

Этиология и патогенез факторы Предрасполагающие Производящие Анатомические особенности (прямой кишки, таза, связочного аппарата) Резкое и значительное повышение внутрибрюшного давления ( тяжелый физический труд, заболевания органов дыхания, травмы живота и таза). наследственность ( врожденные аномалии) перенесенные заболевания, вызывающие патологические изменения в прямой кишке и мышцах тазового дна (инфекции, авитаминозы, дистрофия, заболевания ЦНС) острые и хронические заболевания органов ЖКТ

Патологическая анатомия Две основные группы изменений • Изменения топографических взаимоотношений прямой кишки с органами и мышцами таза. • Собственно патоморфологические изменения rectum и мышц таза.

клиника • Выпадение прямой кишки • Боль в животе, пояснице ( различной выраженности) • Зуд в области заднего прохода • Тенезмы • Недержание кала и газов • Кровотечение из прямой кишки • Нарушение мочеиспускания

Объективные исследования • Длинна выпадающей части от 2 3 до 15 20 см и более • Форма: конусовидная, цилиндрическая, шарообразная ( зависит от величины выпавшего участка) • Цвет: в зависимости от наличия или отсутствия воспалительных изменений • Per rectum ( после вправления). Снижение тонуса сфинктера заднего прохода.

Осложнения • Кровотечение • Ущемление • Разрыв

Дифференциальная диагностика • С выпадением слизистой оболочки прямой кишки – нарушение связи между слизистой и мышечным слоем Клиника: выпавшая слизистая оболочка напоминает розетку; вход в прямую кишку имеет вид глубокой щели

Классификация в основу положена функциональная характеристика заболевания • 1 ст rectum выпадает только во время дефекации • 2 ст rectum выпадает при дефекации и физической нагрузке • 3 ст rectum выпадает при ходьбе Клинически: 1 стадия – недержание газов 2 стадия – недержание газов и жидкого стула 3 стадия – недержание кишечного содержимого любой консистенции

лечение • 1. консервативное ( у детей): изменение положения теля при дефекации, сближение ягодиц, медикаментозные средства и физиотрапевтические процедуры) • 2. склеротерапия : введение в параректальную клетчатку склерозирующих веществ ( хороший эффект у детей) • 3. оперативное : более 200 разнообразных оперативных вмешательств. - операции, направленные на сужение заднего прохода и укрепление наружного сфинктера (операция Тирша) - на пластическое укрепление тазового дна - резекция выпадающей прямой кишки - фиксация прямой или сигмовидной кишки (операция Кюмеля) - комбинированные методы.
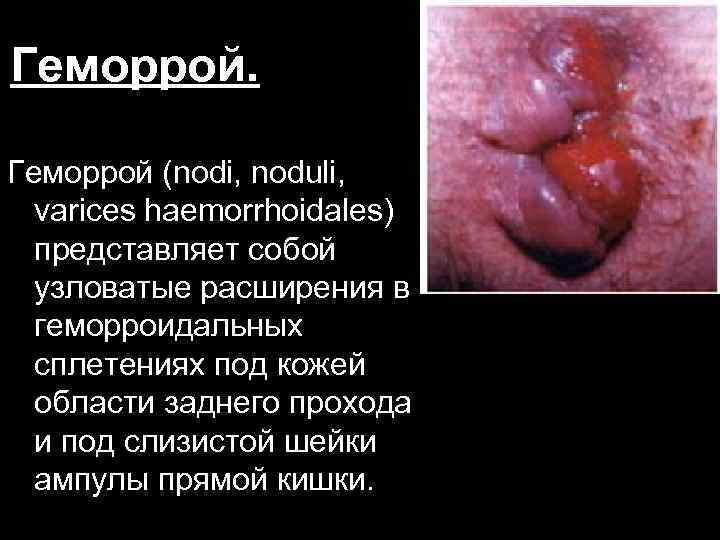
Геморрой (nodi, noduli, varices haemorrhoidales) представляет собой узловатые расширения в геморроидальных сплетениях под кожей области заднего прохода и под слизистой шейки ампулы прямой кишки.

• Распространенность – 110 120 человек на 1000 взрослого населения • Удельный вес в структуре колопроктологических заболеваний – от 34 до 41 %

Этиология и патогенез в основе заболевания лежит патология кавернозных телец Гемодинамические факторы • Усиленный приток артериальной крови (из а. rectalis sup. ) • Затрудненный отток по кавернозным венам мышечнодистрофические факторы • Гиперплазия кавернозных телец

Основные факторы возникновения геморроя: • Повышение внутрибрюшного давления в результате затруднения дефекации, мочеиспускания (гипертрофия простаты) или в результате подъема тяжестей; • Длительные периоды стояния; • Сдавление вен малого таза при ректальном раке, беременности, миоме матки; • Портальная гипертензия; • Диарея (например, при язвенном колите). Также возникновению геморроя способствуют: • врожденная слабость венозных стенок и недоразвитие клапанов (одновременно с изменениями на голенях), • сидячий или стоячий образ жизни, • вялость соединительной ткани при старении, при недостаточном питании, при беременности, при эндокринных нарушениях.

Классификация. По этиологии: • Врожденный (или наследственный) – у детей; • Приобретенный: первичный или вторичный (симптоматический). По локализации: • Наружный геморрой (подкожный – ниже зубчатой линии); • Внутренний геморрой (подслизистый – выше зубчатой линии); • Межуточный (под переходной складкой)

По клиническому течению 1 стадия – узлы не выпадают 2 стадия – выпадают при дефекации и самостоятельно вправляются 3 стадия – выпадают при дефекации и самостоятельно не вправляются 4 стадия – выпадают в вертикальном положении

Основные симптомы: • Перианальный зуд; • Кровотечения из прямой кишки (особенно в малых количествах); • Боль и наличие пальпируемого образования в области ануса.

Осложнения: Воспаление; Кровотечение; Тромбоз геморроидальных узлов; Ущемление геморроидальных узлов; Комбинированные.

Воспаление. При воспалении внутренние геморроидальные узлы красные, увеличенные, болезненные, кровоточащие с поверхностных эрозий. Возникают рефлекторные спазмы заднего прохода и пальцевое обследование бывает болезненным.

Кровотечение. Возникает при истончении слизистой и гиперемии узла. Кровь изливается из многочисленных эрозий или диффузно. Кровь свежая, жидкая. Кровотечение появляется на туалетной бумаге или капает после дефекации из заднего прохода. Такое кровотечение бывает периодически, преимущественно наблюдается при запоре или при поносе. Этим оно отличается от энтероррагии при карциноме прямой кишки или при язвенном колите, при которых кровь наблюдается при каждой дефекации при тенезмах и бывает свернувшейся. Повторные, даже небольшие геморроидальные кровотечения могут привести к анемии.

Тромбоз внутренних геморроидальных узлов: • Без воспаления; • С воспалением только слизистой узла; • С воспалением слизистой и перианальной кожи. (тромбоз в 70 80% случаев сопровождается воспалением) Один из узлов становится значительно увеличенным, фиолетовым, очень болезненным при дотрагивании, при дефекации, при ходьбе. Здесь также имеется болезненный спазм сфинктера и рефлекторный запор. Это острое состояние длится 3 5 дней, после чего узле подвергается соединительно тканному изменению. После этого он при исследовании per rectum прощупывается в виде твердого узелка. Слизистая узла при воспалении или при тромбозе может некротизироваться и изъязвляться.

Ущемление геморроидального узла. Если выпадение геморроидального узла сопровождается его воспалением и спастическим смыканием заднего прохода, выпавший узел ущемляется, и если своевременно не произвести вправления, он может омертветь Вместе с ним может выпадать и окружающая слизистая прямой кишки (prolapsus recti) с последующим воспалением.

Диагностика. • • Наружный осмотр; Пальцевое исследование; Осмотр в зеркалах; Ректороманоскопия для исключения сопутствующих заболеваний, в том числе проявляющихся кровотечениями. • При тромбозе и воспалении геморроидальных узлов все виды внутренних осмотров выполняют после ликвидации острого процесса.

Профилактика осложнений 1 – гигиена 2 – нормализация функции ЖКТ 3 – устранение причин застоя крови в малом тазу 4 – улучшение венозного оттока (эскузан, ипатон, флебодиа, детралекс)

Лечение. Консервативное Миниинвазивное Хирургическое

ПРИНЦИПЫ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ Консервативная терапия направлена на ликвидацию болевого синдрома, воспалительных изменений, тромболизис, улучшение МЦР, венозного оттока, репаративные процессы • Щадящая диета. • Сидячие ванночки со слабым раствором перманганата калия, отваром ромашки, дубовой коры. • НПВС, свечи с анестезином, новокаиновые параректальные блокады по А. В. Вишневскому • Свечи и мази с гепарином, троксевазином, антибиотиками, протелитическими ферментами. Венотоники, дезагреганты. • Микроклизмы с облепиховым маслом, маслом шиповника. • Физиотерапия - УВЧ, ультрафиолеотовое облучение кварцевой лампой.

ПРИНЦИПЫ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ (продолжение) При кровотечении: - свечи с адреналином; - турунды с АКК; - местные гемостатические препараты (тромбиновая губка, андроксон, тахокомб – рассасываясь образуют фибриновую пленку) При ущемлении: перианальная новокаиновая блокада с девульсией ануса по Субботину (В настоящее время для местного применения используются комбинированные препараты, включающие лекарственные средства различных групп – проктоседил, мазь «Г» , ауробин, релиф А )

МИНИИНВАЗИВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ 1. Склеротерапия: - внутриузловая (тромбовар) - паравазальная (этоксисклерол) 2. Лигирование 3. Инфракрасная фотокоагуляция 4. Эндоваскулярная эмболизация верхней прямокишечной артерии В ведущих клиниках на долю малоинвазивных методов лечения приходится до 70% пациентов
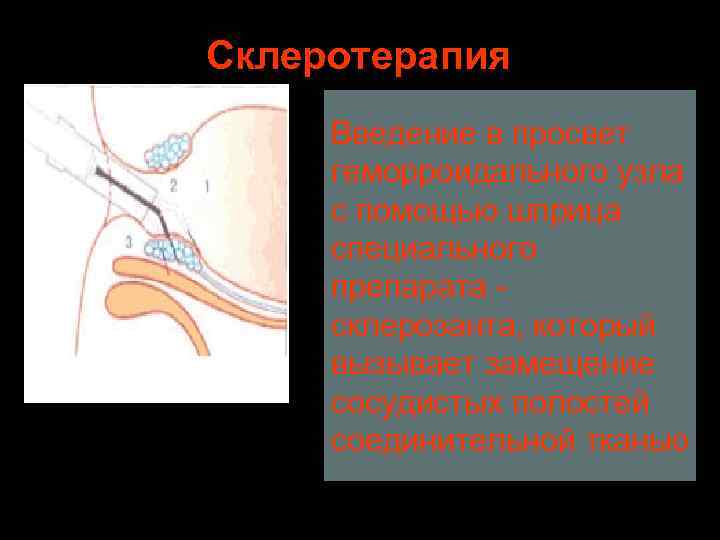
Склеротерапия Введение в просвет геморроидального узла с помощью шприца специального препарата склерозанта, который вызывает замещение сосудистых полостей соединительной тканью

Лигирование латексными кольцами наложение на ножку геморроидального узла латексного кольца с помощью аппарата-лигатора
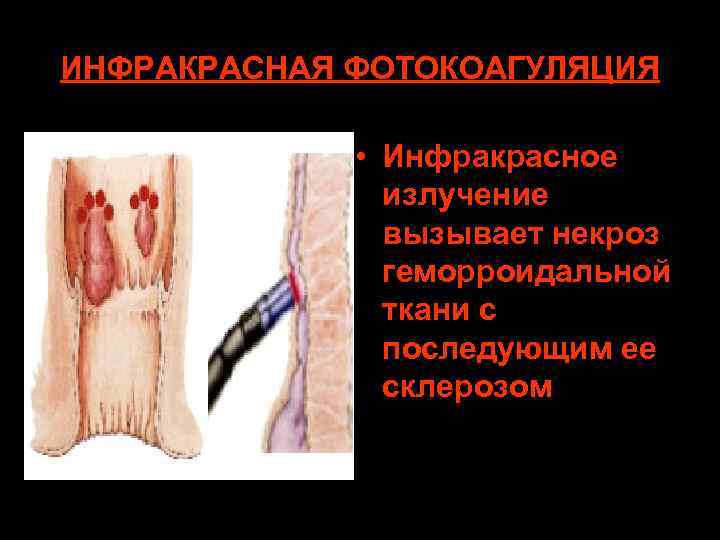
ИНФРАКРАСНАЯ ФОТОКОАГУЛЯЦИЯ • Инфракрасное излучение вызывает некроз геморроидальной ткани с последующим ее склерозом
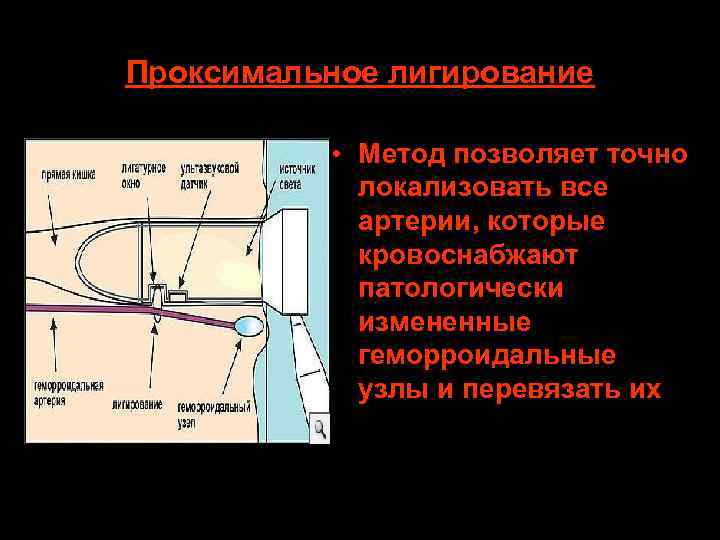
Проксимальное лигирование • Метод позволяет точно локализовать все артерии, которые кровоснабжают патологически измененные геморроидальные узлы и перевязать их

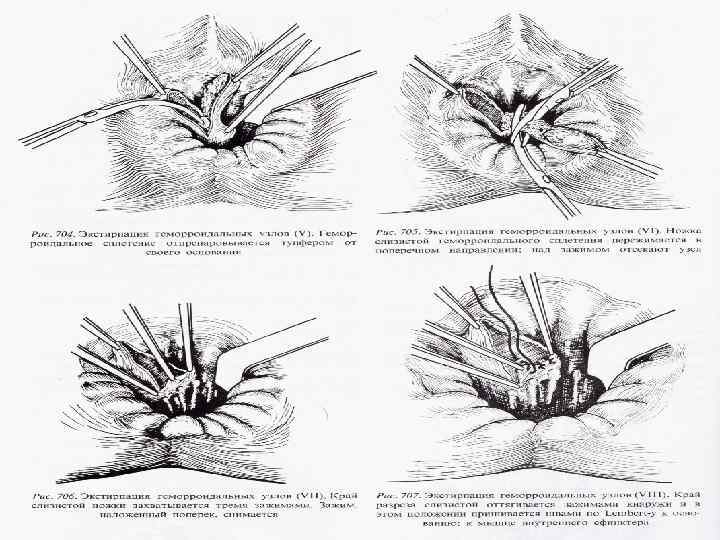
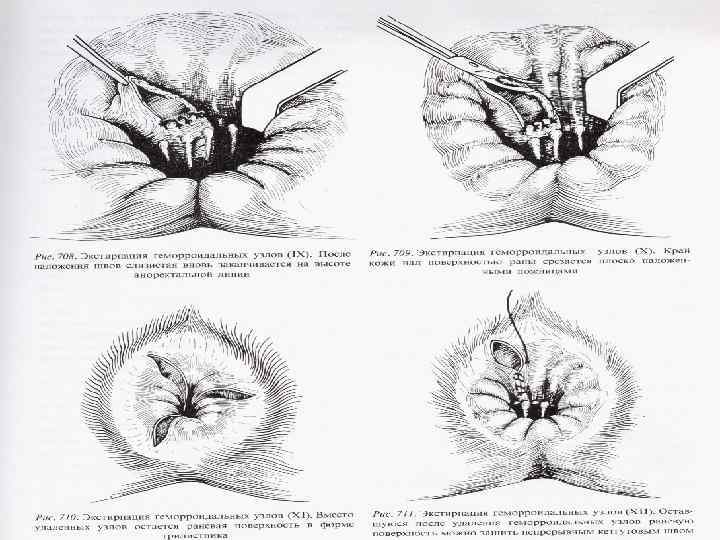
Оперативное лечение Операция Миллигана-Моргана: удаление снаружи внутрь трех основных коллекторов кавернозной ткани с перевязкой сосудистых ножек. При остром геморрое раны слизистой анального канала ушивают частично с оставлением узких полосок, обеспечивающих их дренирование При неосложненном геморрое слизистую послеоперационной раны ушивают наглухо
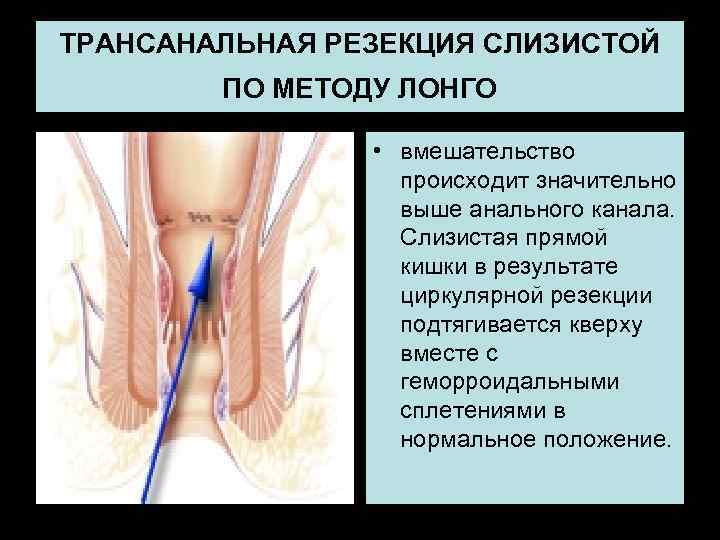
ТРАНСАНАЛЬНАЯ РЕЗЕКЦИЯ СЛИЗИСТОЙ ПО МЕТОДУ ЛОНГО • вмешательство происходит значительно выше анального канала. Слизистая прямой кишки в результате циркулярной резекции подтягивается кверху вместе с геморроидальными сплетениями в нормальное положение.

Выбор метода лечения в зависимости от стадии заболевания Первая стадия – профилактические мероприятия, симптоматическое консервативное лечение Вторая стадия – малоинвазивные методы Третья стадия – сочетание малоинвазивных и хирургических методов Четвертая стадия – хирургическое лечение

Острый парапроктит Острое гнойное воспаление (абсцесс) околопрямокишечной (параректальной) клетчатки. Составляет 20 40% всех болезней прямой кишки. Встречается у лиц любого возраста (преимущественно в возрасте 20 50 лет). Мужчины болеют в 1, 5 2 раза чаще, чем женщины

Этиология. 1. Воспаление анальных желез (преимущественно в криптах задней стенки анального канала) – 70 90% случаев. 2. Микротравмы (ссадины, надрывы слизистой при прохождении твердых каловых масс) – лимфогенный путь. 3. Сопутствующие заболевания прямой кишки (геморрой, трещины, сфинктерит, проктит, вызывающие воспаление слизистой) 4. Ранения, травмы (в т. ч. , ятрогенные) 5. Общие инфекционные заболевания (грипп, брюшной тиф и др. ) – гематогенный путь. Основные микроорганизмы – кишечная палочка, протей, стафилококк, стрептококк.

Классификация I. По этиологическому признаку: банальный, специфический (туберкулез, актиномикоз), постгравматический. II. По локализации абсцессов, инфильтратов, затеков: подкожный и подслизистый, ишиоректальный, пельвиоректальный, ретроректальный, подковообразный.

клиника Местные проявления Общие 5 признаков воспаления Синдром системного воспалительного ответа диагностика • Жалобы (постоянный характер боли) • Осмотр • Ректальное исследование (пальцевое исследование очень болезненно, часто в связи с болезненным спазмом невозможна)

Лечение острого парапроктита • Основное лечение - хирургическое. Операцию необходимо выполнять тотчас после установления диагноза. Промедление ухудшает не только общее состояние больного, но и прогноз, так как чревато опасностью распространения гнойного процесса, разрушением мышечных структур анального сфинктера, тазового дна и стенок прямой кишки. • Операция: вскрытие и дренирование абсцесса, ликвидация внутреннего отверстия гнойника, сообщающего полость с просветом прямой кишки.

Хронический парапроктит – свищи прямой кишки Переход острого парапроктита в хронический – образование прямокишечного свища – две стадии одного патологического процесса. Свищи могут возникать как после самостоятельного вскрытия абсцесса, так и после оперативного вмешательства

Классификация По этиологическому признаку: первичный, вторичный (послеоперационный) По расположению внутреннего отверстия свища: передний, боковой, задний. По отношению свищевого хода к сфинктеру: интрасфинктерный (подкожноподслизистый), транссфинктерный, экстрасфинктерный. По количеству свищевых ходов: полные – имеют два свищевых отверстия, неполные – одно.
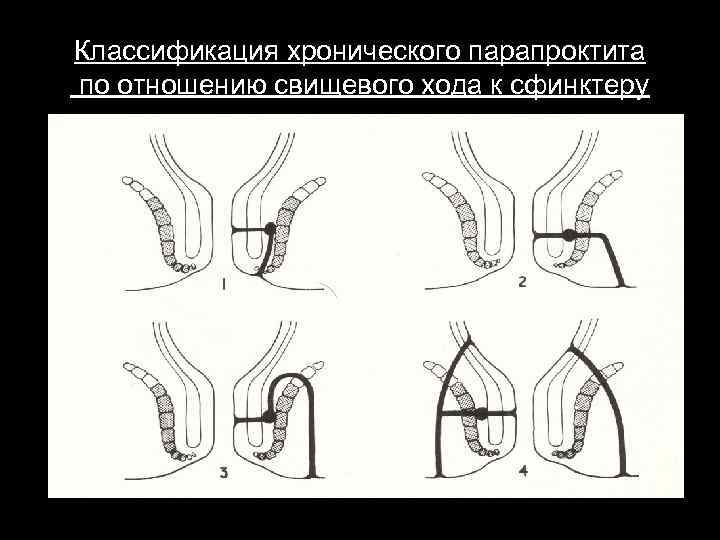
Классификация хронического парапроктита по отношению свищевого хода к сфинктеру

Клиника • • • Постоянное выделение гноя. Раздражения кожи промежности, мацерации. Обострение процесса (о. парапроктит). Нарушение общего состояния (хр. Интоксикация), психики. Возможно раковое перерождение. Диагностика 1. 2. 3. 4. 5. Осмотр Пальцевое исследование Ректальный осмотр Зондирование свищевого хода Фистулография (для определения характера хода, отношения к прямой кишке, наличия затеков).

Лечение хронического парапроктита и свищей: Основной метод лечения – хирургический 1. Рассечение и иссечение свища (операция Габриеля) 2. Рассечение свища с дозированным рассечением сфинктера (по Рыжих) 3. Иссечение свища с низведением слизистой 4. Лигатурный метод (Габриеля) Профилактикой свищей является адекватное лечение острого парапроктита с устранением входных ворот – иссечение анальной крипты.

Анальная трещина дефект стенки анального канала линейной или треугольной формы длиной 1 2 см, расположенный вблизи переходной складки, несколько выше линии Хилтона и доходящий до прямокишечно заднепроходной складки или распространяющийся выше нее.

Симптоматика: • • Боли при дефекации значительно выражены; длятся 40 50 минут после дефекации. Из за боли возникает спазм анальной мышцы. Из за болей пациент ограничивает прием пищи, задерживает стул, становится нервозным, страдает бессонницей, депрессией. Значительный спазм заднего прохода при попытке осмотреть анус. Анальный зуд

Диагностика. • • Осмотр: трещина заднего прохода выявляется после глубокого раздвигания ягодиц и заднего прохода; она выступает в виде сердцевидного дефекта, вершина которого направляется в заднепроходной канал. Форма симметричная, края острые, дно свежей трещины ярко красное, дно хронической трещины грязно серое, практически никогда не кровоточит. ; Пальцевое исследование, как правило, произвести не удается из за резкой боли

Лечение. Консервативное лечение включает: • Диету, преимущественно кисломолочно растительного характера с исключением острых, соленых, горьких блюд, а также алкогольных напитков; • Сидячие ванночки со слабым раствором перманганата калия, свечи с метилурацилом, проктоседиловые, ультрапрокт, микроклизмы с облепиховым маслом.
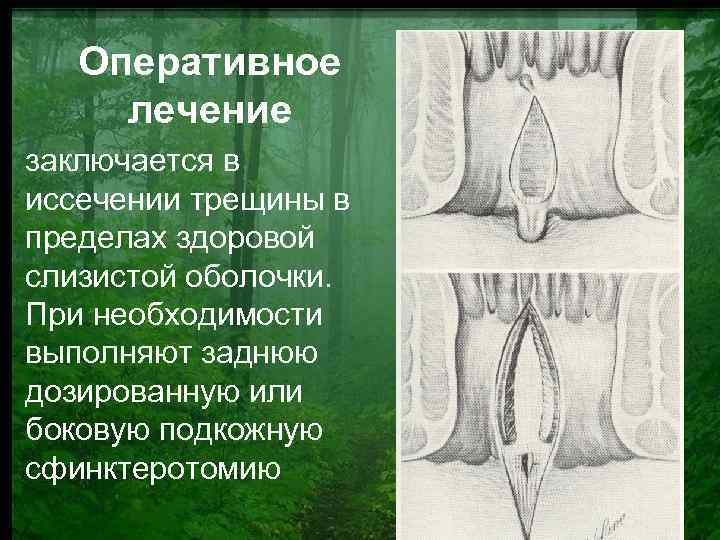
Оперативное лечение заключается в иссечении трещины в пределах здоровой слизистой оболочки. При необходимости выполняют заднюю дозированную или боковую подкожную сфинктеротомию
Заболевания прямой кишки. лекция.ppt