piod-lek.ppt
- Количество слайдов: 74


Гнойничковые заболевания кожи – пиодермии (или пиодермиты) – обширная группа различных по клиническим формам, течению и прогнозу дерматозов, вызываемых гноеродными бактериальными возбудителями, преимущественно кокками, реже, микроорганизмами другой природы (грибы, вирусы и др. ).

По данным Комитета экспертов ВОЗ, заболеваемость гнойничковой патологией кожи в экономически развитых странах уверенно занимает первое место среди всех регистрируемых дерматозов, при этом около 30% больных, обращающихся за медицинской помощью, временно утрачивают трудоспособность.

Наиболее высокий удельный вес гнойничковой патологии кожи отмечается в детском возрасте, 25 -60% от всех дерматозов. Высокая заболеваемость пиодермиями обусловлена, прежде всего, большим распространением пиококков во внешней среде (пыль, воздух, вода, поверхность окружающих предметов и т. п. ), а также на коже и слизистых оболочках больных и здоровых людей.

Возбудители: Основные: стафилококки; стрептококки. Более редкие: псевдомонады (синегнойная палочка); энтеробактерии (протей, кишечная палочка и др. ); неиссерии (менингококк, гонококк); трепонемы (Treponema pallidum); ВПГ; грибковые возбудители (малассезия, кандиды, дерматофиты); паразиты (демодекс) и др.

Частота выявления стафилококков, по данным различных авторов, составляет 90 -100% от числа обследованных людей, из них около 20% - Staph. aureus. Стрептококки выделяются с поверхности кожи в 10 -12%, на слизистой оболочке рта – в 100%, из которых около 50% бета-гемолитические, на слизистой оболочке носа – около 25%. • Более всего у человека обсеменена кожа складок, подногтевых пространств, слизистые оболочки носа и зева и др. Это часто служит источником эндогенного инфицирования.

Экзогенные причинные факторы пиодермий: • Нарушения барьерной функции кожи и слизистых • • (травмы, порезы, уколы, ожоги и проч. ); Загрязнения кожи, включая профессиональные (автотехобслуживание, торфоразработки и т. д. ); Факторы, нарушающие водно-липидную мантию кожи (чрезмерно частое использование моющих средств, контакт с нефтепродуктами, жирорастворителями и др. ); Повышенная влажность, включая климатические факторы; Патогенность и вирулентность микроорганизмов.

Микробиологические факторы патогенности микроорганизмов: Стафилококки: плазмокоагулаза; лецитиназа; ферментация маннита; ДНК-аза и др. Стрептококки: альфа- или бета-гемолитическая активность. В последнее время участились случаи выделения из гнойных очагов Staph. epidermidis (коагулаза-).

Эндогенные причинные факторы пиодермий: l l l интеркуррентные заболевания, подавляющие иммунитет (туберкулез, хр. гастриты, хр. пневмонии и др. ); ВИЧ-инфекция; острые респираторные заболевания; фокальные инфекции (тонзиллиты, гаймориты, дентальная патология, остеомиелиты); недостаточное или неполноценное питание; гиповитаминозы; эндокринопатии (сахарный диабет, кушингоид и др. ); воздействие радиации; переохлаждение, перегревание организма; прием кортикостероидов, цитостатиков, иммуносупрессивных препаратов; наличие дерматологического заболевания (экзема, нейродермит, выскулит, пузырчатка и проч. ) и др.

Классификация пиодермий u u u u По клиническому течению: острые (до 2 месяцев); хронические. По распространенности: локализованные; диссеминированные. По степени проникновения в кожу: поверхностные; глубокие. По характеру возникновения: первичные (самостоятельная нозологическая форма); вторичные (осложнения другого дерматоза).

Классификация пиодермий По этиологии (условно): u стафилококковые (стафилодермии); u стрептококковые (стрептодермии); u смешанные или атипичные.

Классификация пиодермий (МКБ-10) u u u В современной классификации болезней пиодермии имеют шифр L 08. 0, в котором предусмотрено 34 пункта, дифференцирующих гнойничковую патологию по нозологическим формам и их локализации. Отдельные формы имеют свой шифр: Импетиго - L 01; Абсцесс, фурункул, карбункул - L 02; Гидраденит – L 73. 2; Угревая болезнь – L 70 и т. д.

Стафилодермии • • • остиофолликулит; сикоз; фурункул; карбункул; гидраденит. • • псевдофурункулез; пиококковый пемфигоид; эксфолиативный дерматит; синдром SSSS. Стафилодермии грудного возраста:

Стрептодермии § простой лишай лица; § импетиго; § буллезное импетиго; § интертриго (опрелость); § заеда (ангулярный стоматит); § турниоль (поверхностный панариций); § эктима; § рупия.

Смешанные пиодермии n n n n n вульгарное импетиго; язвенная пиодермия; вегетирующая (язвенно-вегетирующая) пиодермия; шанкрифорная пиодермия; гангренозная пиодермия; акне-келоид; акне фульминанс (молниеносные угри); эпилирующий и рубцующийся фолликулит; подрывающий фолликулит (Гофмана); молниеносная гангрена полового члена и мошонки (Фурнье) и др.

Остиофолликулит гнойное поверхностное воспаление волосяного фолликула, поражающее его верхний отдел, а именно, - область воронки до выводного протока сальной железы. Рассматривается как начальный этап всех форм стафилодермий с поражением волосяных фолликулов, хотя иногда встречается как самостоятельная нозологическая форма. l В устье фолликулов появляется пустула, величина которой колеблется от булавочной головки до чечевицы, вокруг – венчик гиперемии. Гнойный экссудат быстро ссыхается, формируя корочку, при нарушении целостности выделяется капелька гноя с образованием эрозии. Процесс заканчивается на 3 -4 день, не оставляя рубца. l

Фолликулит гнойное воспаление верхних отделов волосяного фолликула, поражающее область воронки и шейки (до места прикрепления мышцы, поднимающей волос). l Клинически характеризуется появлением воспалительного инфильтрата в виде узелка ярко-красного цвета, болезненного при пальпации. Величина может достигать размеров вишневой косточки. Центр пустулы пронизан волосом. Пустула вскрывается с образованием воронкообразной язвочки, отделяющей гной. После отпадения корочки остается точечный рубец, при этом сосочек волоса разрушается и не восстанавливается. Длительность течения – 5 -7 дней. l При распространении гнойного процесса в нижний отдел фолликула формируется глубокий фолликулит, нередко переходящий в фурункул. l

Схема строения фолликулита

Остиофолликулиты

Фолликулиты

Сикоз • это хроническое стафилококковое поражение кожи, наблюдается практически исключительно у взрослых мужчин. Локализуется чаще всего на коже лица, в области усов и бороды, реже в области бровей и др. Характеризуется развитием множественных фолликулитов, в результате чего кожа значительно инфильтрируется и покрывается гнойными корочковыми наслоениями. В ряде случаев сикоз развивается как осложнение хронических респираторных инфекций (ринит и проч. ).

Сикоз

Фурункул § острое гнойно-некротическое поражение фолликула, сальной железы и окружающей подкожно-жировой клетчатки. Может развиваться или из фолликулита, или самостоятельно. Развитие фурункула имеет стадийность: § стадия инфильтрации (длится 1 -2 дня). Вначале образуется плотный болезненный узелок, который быстро увеличивается в размерах и приобретает конусовидную форму; § стадия нагноения (3 -5 день). Наступает размягчение и флуктуация, а затем вскрытие с выделением небольшого количества гноя и обнажением некротического стержня. Спустя 2 -3 дня количество гноя увеличивается, и вместе с гноем и кровью отходит некротический стержень; § стадия заживления (6 -10 день). После выделения гноя боль быстро стихает, отек спадает, дно заполняется грануляциями и наступает полное заживление с образованием небольшого, слегка втянутого рубца. Развитие фурункула нередко сопровождается симптомами интоксикации.

Схема строения фурункула

Фурункул

Фурункулез u u Различают острый и хронический фурункулез. При остром наблюдается одновременное появление множественных фурункулов на ограниченных участках кожи (локализованный ф. ) или же процесс носит диссеминированный характер (общий ф. ) При хроническом фурункулезе наблюдаются рецидивы высыпаний на протяжении иногда длительного времени. В этом случае наблюдается пестрая картина, когда наряду со свежими высыпаниями, наблюдаются заживающие фурункулы и рубцы разной давности. Хронический фурункулез чаще всего свидетельствует о сниженной иммунобиологической реактивности или указывает на наличие соматической патологии (сахарный диабет, ВИЧинфекция, заболевания печени, желудка и т. д. ). Особенно опасна локализация фурункулов на лице в области носогубного треугольника. В этих случаях возрастает опасность развития сепсиса или тромбоза вен, имеющих прямые анастомозы с синусом мозга.

Карбункул § конгломерат фурункулов, объединенных общим инфильтратом. Воспалительный инфильтрат быстро распространяется по периферии и внутрь, через 4 -5 дней формируется плотный, резко болезненный узел, иногда достигающий размеров ладони. Поверхность узла полусферическая, цвет багрово-красный, боль пульсирующая, «рвущая» , почти постоянная, выражены симптомы интоксикации. В дальнейшем в нескольких местах центре возникает некроз кожи, который приобретает черную окраску, появляются множественные отверстия, отделяющие гнойно-кровянистую жидкость. Некротические массы отторгаются примерно через 2 недели, формируя глубокую язву, нередко доходящую до фасций и мышц. Заполнение грануляциями и рубцевание происходит в течение 2 -3 недель.

Карбункул

Гидраденит • гнойное воспаление апокриновых потовых желез. Локализуется чаще в подмышечных впадинах, реже- области заднего прохода, у женщин – в области наружных гениталий, вокруг сосков и др. Дети и старики не болеют, так как апокриновые потовые железы у них не функционируют. Заболевание обычно развивается постепенно с зуда, покалывания, в этот период в толще кожи можно пропальпировать узел, величиной с горошину. При дальнейшем нарастании узел увеличивается до 1 -2 см, поверхность кожи над ним краснеет. Нередко процесс носит множественный характер, в этом случае узлы сосочками выступают над поверхностью кожи, напоминая «сучье вымя» . При вскрытии узлов образуется один или несколько свищевых ходов, некротического стержня не образуется. На месте гнойников образуются втянутые рубцы. При множественном процессе возможно развитие симптомов интоксикации. У некоторых людей

Гидраденит

Стафилодермии грудного возраста • Псевдофурункулез – стафилококковое поражение эккринных потовых желез, наблюдается у детей грудного возраста. Характеризуется образованием большого количества заложенных в толще кожи плотных узелков величиной с горошину, увеличивающихся затем до размеров вишни и полностью размягчающихся с образованием абсцесса. Кожа окрашена в багрово-красный цвет. Абсцессы долго не вскрываются, при проколе их выделяется большое количество гноя. Развитию заболевания способствует нечистоплотное содержание детей, плотное их укутывание, неправильное питание и др.
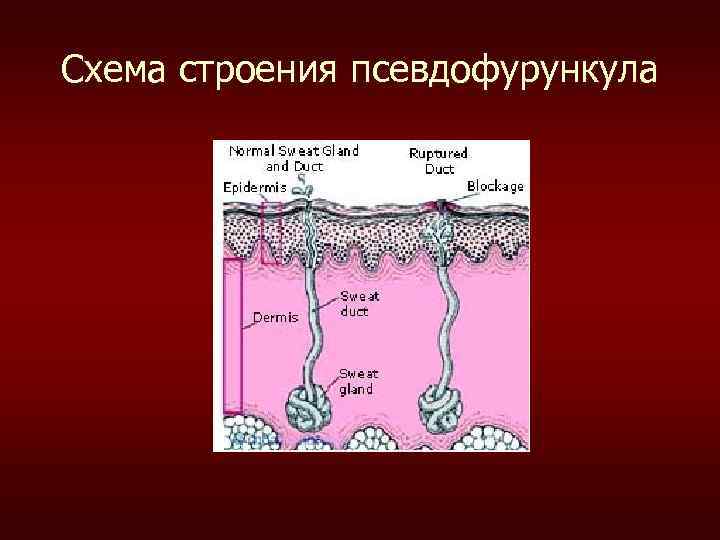
Схема строения псевдофурункула

Псевдофурункулез

Стафилодермии грудного возраста • Пиококковый пемфигоид (эпидемическая пузырчатка новорожденных). Поражает новорожденных в первые 7 -10 дней жизни. Отличается острым развитием пузырей, образующихся на фоне воспаленной кожи, заполненных прозрачным или мутноватым содержимым. Быстро увеличиваясь, эти пузыри могут достигать нескольких сантиметров в диаметре, вскрываться и образовывать обширные эрозии, вокруг которых свисают покрышки пузырей. Наиболее частая локализация – окружность пупка, нижние конечности, но процесс может быстро распространиться по всему телу. Нарастающая интоксикация может быстро привести к септикопиемии и закончиться смертью ребенка. Источником инфекции чаще всего является медперсонал или матери, болеющие какой-либо формой стафилококкового поражения кожи, или имеющие хроническое носительство инфекции в носоглотке. Заболевание является остроконтагиозным и может быстро распространиться в послеродовом отделении.

Пиококковый пемфигоид

Стафилодермии грудного возраста • Эксфолиативный дермитит. Риттера рассматривается как тяжелый вариант пиококкового пемфигоида, при котором быстро увеличивающиеся пузыри приводят к образованию обширных эрозий. Под действием стафилококкового экзотоксина развивается скарлатиноподобный синдром. В течение нескольких дней поражение может занять весь кожный покров и привести к развитию сепсиса. • Синдром SSSS (от англ. staphylococcal scald skin syndrom) или стафилококковый синдром «ошпаренной» кожи сопровождается тяжелым течением и высокой лихорадкой, ослоением кожи на большой площади, положительным симптомом Никольского. Своим названием он обязан внешнему сходству с обширным ожогом.

Эксфолиативный дерматит Риттера

Синдром SSSS

Стрептодермии n В отличие от стафилококковых синдромов, при стрептококковой инфекции характерно развитие поверхностного гнойновоспалительного поражения кожи без вовлечения ее придатков. Наиболее типичным вариантом стрептококкового поражения кожи является импетиго, поверхностное гнойное воспаление эпидермиса. Глубокой формой стрептодермии является эктима, язвенный дефект, проникающий в

Импетиго характеризуется острым высыпанием на гиперемированном основании небольших, поверхностных пузырей – фликтен, окруженных воспалительным венчиком. Быстро, в течение нескольких часов, фликтены вскрываются и содержимое их засыхает, образуя слоистые медово-желтого цвета корки. После отделения корок обнажаются влажные розовые эрозии. В запущенных случаях они могут покрыть значительные участки кожного покрова. Импетиго чаще всего поражает кожу лица у детей, у мужчин может локализоваться в области бороды и усов. Нередко импетиго осложняет другие дерматозы – экзему, нейродермит, чесотку и др. , этот процесс называется импетигинизацией.

Импетиго

Отдельные формы импетиго имеют свои названия: u u u буллезное (пузырное) импетиго, - форма, при которой пузыри длительное время сохраняются, достигая иногда размеров лесного ореха или голубиного яйца; интертриго (стрептококковая опрелость), - развивается на соприкасающихся поверхностях кожных складок. Характеризуется образованием сплошной эрозивной мокнущей поверхности ярко-розового цвета, по краям которой образуются ссыхающиеся гнойные корочки; простой лишай лица – абортивная форма импетиго, проявляющаяся на лице детей бледно-розовыми шелушащимися пятнами, особенно выделяющимися на загорелой коже; заеда (ангулярный стоматит) – в углу рта образуется небольшая болезненная эрозия, в центре которой трещина, по краям гнойные корочки. Отмечается болезненность при открывании рта; турниоль (поверхностный панариций) – подковообразно окружающий ноготь пузырь с гноем в области околоногтевого валика.

Буллезное импетиго

Интертриго

Заеда (ангулярный стоматит)

Эктима u u это глубокая форма стрептодермии. Начинается обычно с пузыря, появляющегося на фоне воспаленной кожи, однако, процесс имеет тенденцию к распространению вглубь кожи. На 2 -3 сутки пустула ссыхается в корку, после удаления которой обнаруживается язва с отвесными краями, сочным, кровоточащим дном, покрытым грязно-серым налетом. Просуществовав 2 -3 недели, язва медленно заживает, на ее месте остается рубец, окруженный зоной пигментации. Если в области эктимы формируется толстая, слоистая (устричная) корка, углубляющаяся внутрь, в таком случае обычно используют термин «рупия» .

Эктима

Дифференциальная диагностика пиодермий Признаки Стафилодермии Стрептодермии Возраст любой чаще детский Эпидемичность низкая высокая Зона поражения все слои кожи обычно эпидермис Поражение придатков кожи характерно нехарактерно Элемент пустула пузырь (фликтена) Реакция организма чаще выражена чаще отсутствует Остаточные явления обычно рубец чаще без следа Средняя длительность 1 -3 недели и более обычно 3 -5 дней

Лечение пиодермий Общие принципы: • • • при локализованных, поверхностных формах пиодермий ограничиваются, как правило, только наружным использованием антибактериальных и антисептических препаратов; местная терапия глубоких форм пиодермий без использования общего лечения проводится в тех случаях, когда процесс локализованный, и заболевание не сопровождается изменениями со стороны общего статуса; показаниями для общей терапия антибактериальными препаратами при пиодермиях являются: распространенный характер патологического процесса, изменения со стороны общего состояния организма, осложнения (симптомы интоксикации, лимфадениты, абсцедирование и др. ), а также хронический, рецидивирующий характер гнойничкового заболевания; абсцедирование, фистулизация являются показаниями для хирургического вмешательства; при затяжном, рецидивирующем течении пиодермий, наряду с антибиотикотерапией показано назначение неспецифической или специфической иммунотерапии.

Общая терапия пиодермий При стафилодермиях антибиотикотерапию целесообразно назначать после определения чувствительности возбудителя к антибиотикам, при этом важным моментом является, по возможности, выделение причинного возбудителя (обычно Staphylococcus aureus). Препаратами выбора являются: антибиотики пенициллинового ряда (при наличии к ним чувствительности) – бензиллпенициллин, феноксиметилпенициллин, ампиокс, амоксициллин, амоксиклав и др. ; цефалоспорины – цефалексин, цефазолин, цефоперазон, цефтриаксон и др. ; тетрациклины – тетрациклин, доксициклин, метациклин и др. ; макролиды – эритромицин, кларитромицин, джозамицин и др. ; азалиды – азитромицин и т. д. Антибиотики других групп обычно назначают, исходя из результатов антибиотикограммы. Средняя продолжительность антибиотикотерапии обычно составляет 7 -10 суток.

Общая терапия пиодермий При распространенных стрептодермиях антибиотиками выбора являются: пенициллины – феноксиметилпенициллин, ампициллин, амоксициллин и др. ; макролиды – эритромицин, кларитромицин, джозамицин и др. ; цефалоспорины – цефалексин, цефтриаксон и др. ; сульфаниламиды – триметоприм/сульфометоксазол и др. Средняя продолжительность лечения составляет, в среднем, 7 -10 суток.

Иммунотерапия при пиодермиях При хроническом, рецидивирующем течении пиодермий показана неспецифическая или специфическая иммунотерапия. Неспецифическая иммунотерапия включает следующие препараты: иммуномодуляторы – тактивин, тималин, декарис (левамизол), полиоксидоний, иммунофан и др. ; биостимуляторы – экстракт алоэ, стекловидное тело, ФИБС, гумизоль и др. ; адаптогены – настойка женьшеня, аралии, родиолы, экстракт элеутерококка, пантокрин и др. ; пирогенные препараты – пирогенал; стимуляторы лейкопоэза – метилурацил, пентоксил, настойка эхинацеи и др. ; инъекции натурального иммуноглобулина, аутогемотерапия и др.

Иммунотерапия при пиодермиях Специфическая иммунотерапия показана при хронически протекающей стафилококковой инфекции. Различают иммунотерапию активную и пассивную. Пассивная иммунотерапия показана при обострении стафилококкового процесса, активная проводится, главным образом, в периоды клинической ремиссии через 3 -4 недели после стихания островоспалительных явлений. Пассивная антистафилококковая иммунотерапия: антистафилококковый иммуноглобулин по 5 -10 мл в/мыш. или п/кожно 1 раз в 2 -3 дня № 5 -10; антистафилококковая плазма по 100 -150 мл в/венно капельно через день № 5 -8; Активная антистафилококковая иммунотерапия: стафилококковая вакцина (антифагин) п/кожно через день по схеме: 0, 2 мл – 0, 3 – 0, 4 – и т. д. до 1 мл № 10; стафилококковый анатоксин п/кожно через 1 -2 дня по схеме: 0, 1 мл – 0, 3 – 0, 5 – 0, 7 – 0, 9 – 1, 2 – 1, 5; адсорбированный стафилококковый анатоксин вводится дважды по 1 мл с интервалом 30 -45 суток. К методам специфической иммунотерапии можно отнести также стафилококковый бактериофаг, назначаемый обычно в виде раствора локально на очаги.

Местная терапия пиодермий Наружное лечение во многом зависит от синдрома воспаления, и может включать использование наружных дезинфицирующих средств в виде растворов (водных, спиртовых), присыпок, болтушек, паст или мазей. При выборе наружной терапии руководствуются правилом, чем более острый процесс, тем поверхностнее должно действовать лекарственное средство. Основными дезинфицирующими средствами при пиодермиях являются: анилиновые красители (бриллиантовый зеленый 1 -2%, метиленовый синий, генцианвиолет, фукорцин, этакридин 0, 1% и др. ); антисептики (хлоргексидина биглюконат 0, 02%, димексид 50 -70%, перекись водорода 3 -6%, калия перманганат и др. ); спиртовые растворы салициловой, борной кислоты, болтушки с содержанием серы, борной кислоты, резорцина и т. д. ; средства на основе бензоил пероксида (акнегель, экларан, окси-5, окси -10, бензакне и др. ); пасты, мази, содержащие серу, деготь, ихтиол, нафталан и др. ; лосьоны, гели, пасты, мази с антибиотиками (тетрациклиновая, эритромициновая, гентамициновая, линкомициновая мази, крем Далацин, лосьон Зинерит и т. д. ).

Местная терапия пиодермий При лечении остиофолликулитов, фолликулитов отдельные пустулы вскрывают с помощью стерильной иголки, обрабатывают анилиновыми красителями, окружающую кожу протирают дезинфектантами (1 -2% салициловый спирт), смазывают антибиотикосодержащими мазями. На фурункулы в стадии инфильтрации накладывают повязки с ихтиолом, назначают сухое тепло (лампа соллюкс, УВЧ, индуктотермия, ультразвук), в стадии нагноения используют повязки с гипертоническим раствором Na. Cl, после отхождения некротического стержня используют антисептическую обработку раны. Аналогичные мероприятия проводятся при гидраденитах. При локализации фурункула на лице местное лечение обычно не показано. Лечение карбункулов, а также абсцедирующих фурункулов проводят, как правило, в условиях гнойного хирургического отделения. Гнойники вскрывают и дренируют, при этом стараются вскрыть все гнойные полости, обеспечить отток гнойного содержимого.

Тактика при пиодермиях в грудном возрасте Характер терапии при псевдофурункулезе определяется степенью распространенности процесса. Единичные гнойнички обычно вскрывают, обрабатывают растворами анилиновых красителей, окружающую кожу протирают разбавленным спиртом. Множественный процесс требует назначения антибиотикотерапии. Ребенку требуется правильное питание, тщательный гигиенический уход за кожей. Наличие таких заболеваний, как пиококковый пемфигоид, эксфолиативный дерматит Риттера, синдрома SSSS, является показанием для экстренной госпитализации в реанимационное отделение, где ребенку назначают антибиотикотерапию, кооректируя ее результатами определения чувствительности выделенных возбудителей к антибиотикам. Пузыри вскрывают, осторожно удаляют остатки покрышек, и обрабатывают водными растворами антисептиков. Потерю воды и электролитов возмещают с помощью инфузионной терапии. При импетиго, за исключением распространенных форм, лечение проводят местно с помощью антисептиков (анилиновые красители и проч. ).

Хроническая язвенная пиодермия • Данный вид пиодермии локализуется чаще всего на коже голеней, хотя может поражать волосистую часть головы, лобок, подмышечные впадины и др. При посеве гноя при язвенной пиодермии чаще всего получают рост стафилококков, однако, нередко – стрептококка, протея, кишечной, синегнойной палочки и др. Процесс может начаться с фолликулитов, эктимы, но чаще всего первоначально возникает островоспалительный инфильтрат, который быстро, в течение нескольких дней некротизируется. Дно язвы вначале покрыто некротическими массами, затем медленно заполняется грануляциями. Как правило, обнаруживаются множественные свищевые ходы. Течение язвенной пиодермии очень длительное (месяцы и даже годы). Заживление происходит с образованием рубцов. В случае развития папилломатозных разрастаний, выставляется диагноз язвенно-вегетирующей пиодермии.

Хроническая язвенная пиодермия

Лечение хронической язвенной и язвенно-вегетирующей пиодермии § длительная антибиотикотерапия; § иммунопрепараты (иммуномодуляторы, биостимуляторы и др. ); § хирургическая обработка очагов – удаление и выскабливание некротизированных тканей, рассечение и электрокоагуляция свищевых ходов, дренаж; § обработка полостей и пустул 3% перекисью водорода, анилиновыми красителями или другими дез. средствами; влажные повязки с дез. растворами; § использование в дальнейшем дезинифицирующих линиментов, мазей, а также средств, способствующих регенерации.

Шанкриформная пиодермия § Заболевание получило свое название из-за сходства с сифилитическим твердым шанкром, локализуется чаще всего в области гениталий. Начинается обычно с пузырька, после вскрытия которого остается эрозия или язва округлых очертаний, основание которой всегда уплотнено. Характерно, что отделяемое чаще всего имеет серозный характер. В отличие от классического твердого шанкра по периферии дефекта имеется ободок воспаления и инфильтрат несколько выходит за его края. Дифференцируется шанкриформная пиодермия от сифилитического твердого шанкра только на основании отрицательных результатов микроскопического исследования отделяемого на Treponema pallidum и динамического контроля серологических реакций на сифилис. § Необходимо помнить, что у ВИЧ-инфицированных шанкриформная пиодермия встречается достаточно часто и при ее выявлении всегда важно исключить данное заболевание как ВИЧ-ассоциированное.

Шанкриформная пиодермия

Гангренозная пиодермия § Представляет собой быстро прогрессирующее заболевание. Процесс начинается с формирования поверхностной пустулы или узла, который быстро распадается с образованием изъязвления. Очаг поражения представляет собой болезненную синевато-красную язву неправильной формы, с подрытыми краями и гноящимся некротизированным дном. В считанные дни изъязвления могут достигнуть громадных размеров. Без лечения заболевание длится месяцами и годами. Заживление идет от центра к периферии, по мере заживления одних язв нередко образуются другие. § Лечение гангренозной пиодермии всегда комплексное с обязательным включением системного назначения кортикостероидов.

Гангренозная пиодермия

Угревая болезнь это хроническое рецидивирующее заболевание кожи преимущественно у лиц молодого возраста, в возникновении которого имеют наибольшее значение: § нарушение гормональной регуляции секреции кожного сала; § избыточное размножение анаэробной микрофлоры (Propionibacterium acnes); § наследственная предрасположенность. Вульгарные угри развиваются в себорейных участках на фоне себореи – гиперпродукции кожного сала гиперплазированными сальными железами. Усиленная продукция кожного сала сопровождается изменением его химического состава, а именно – уменьшением количества ненасыщенных жирных кислот и снижением его бактериостатических свойств. Компенсаторная пролиферация кератиноцитов в области волосяных фолликулов приводит к их закупорке роговыми массами и формированию комедонов.

Места поражения кожи при угревой болезни

Механизм развития угревой болезни Гормональная перестройка организма, высокий уровень тестостерона, особенно активного метаболита -дегидротестостерона Гиперплазия сальных желез, усиление продукции кожного сала, изменение его бактеристатических свойств, развитие фолликулярного гиперкератоза, формирование комедонов Размножение P. acnes, выделение медиаторов воспаления, привлечение в очаги нейтрофилов и макрофагов, повреждение капсулы, проникновение в дерму Присоединение пиококковой микрофлоры, гнойное расплавление

Вульгарные угри (папуло-пустулезные)

Индуративные и конглобатные угри

Лечение угревой болезни При легкой форме: n n n антибиотики для наружного применения - эритромициновая, клиндамициновая мазь (крем Далацин) и др. ; средства на основе бензоилпероксида (акнегель, бензакне и др. ), метронидазола (метрогил); азелаиновая кислота (крем Скинорен), топические ретиноиды; При среднетяжелой форме: то же, плюс общая антибиотикотерапия (тетрациклины, макролиды и др. с учетом антибиотикограммы); специфическая или неспецифическая иммунотерапия; При тяжелой форме: изотретиноин (роаккутан), начиная с дозы 0, 5 -1, 0 мг/кг/сут. в 2 приема. Курс лечения 15 -20 недель. Женщинам можно назначать эстрогены, антиандрогенные препараты (Диане-35, Жанин, верошпирон, циметидин и др. ). Больным показана диета с ограничением животных жиров, сладостей.

Молниеносные (фульминантные) угри • Это тяжелая форма абсцедирующих угрей, встречается у юношей 13 -17 лет. Заболевание отличается острым течением, сопровождается сильным нагноением и последующим изъязвлением очагов поражения. Характерны недомогание, слабость, утомляемость, лихорадка, артралгия, в крови – лейкоцитоз и повышенная СОЭ. • Особенностью лечения является необходимость системного назначения, наряду с антибиотиками, кортикостероидных гормонов (преднизолон и др. ), противовоспалительных препаратов (аспирин, парацетамол).

Фульминантные угри

Акне-келоид. § Заболевание встречается только у мужчин, чаще локализуется в области затылка с переходом на заднюю поверхность шеи, но иногда носит распространенный характер. Для него характерно появление фиолетово-красных гноящихся узелков, которые постепенно сливаются в бляшки. Поверхность бляшек покрывается бороздами, между которыми имеются сосочковые разрастания, волосы при этом располагаются в виде кисточек, выходя по 10 -15 штук из одного отверстия. Заболевание длится годами, заканчивается келоидным перерождением пораженных участков кожи.

Акне-келоид.

piod-lek.ppt