Глубокие микозы.pptx
- Количество слайдов: 28

Глубокие микозы Шароглазова Е. О. , 1916

• • • • К глубоким микозам относятся: Бластомикозы: криптококкоз, северо и южноамериканский бластомикозы; Гистоплазмоз; Кокцидиоидоз; Споротрихоз; Мукороз; Аспергиллёз; Пенициллиоз; Хромомикоз; Риноспоридиоз; Цефалоспориоз; Кладоспориоз; Келоидный микоз; Мицетомы глубокой этиологии.

Актиномикоз, нокардиоз, эритразма и подмышечный трихокардиоз выделены в группу псевдомикозов.

• Глубокие микозы объединяют поражения кожи и внутренних органов, вызываемые грибами из различных систематических групп их современной классификации. • Глубокие микозы наиболее распространены в тропических и субтропических зонах, в странах с умеренным климатом многие формы глубоких микозов зарегистрированы лишь в единичных случаях (хромомикоз, споротрихоз) или не встречаются вовсе (кокцидиоидоз, гистоплазмоз).

Гистоплазмоз • Возбудитель — Histoplasma capsulatum. Наличие дрожжевых и нитчатых форм сближает его с дрожжеподобными грибами. • Гистоплазмозом болеют собаки, кошки, лошади, рогатый скот и др. Заражение людей от больного человека или больных животных не установлено. • Входными воротами инфекции являются дыхательные пути, но возможно первичное поражение кожи, слизистых оболочек, кишок, особенно у детей и животных. • Инфекция распространяется лимфогенным и гематогенным путем.

Гистоплазма избирательно поражает клетки системы мононуклеарных фагоцитов, размножаясь внутриклеточно. Разрушая их, она способствует формированию в пораженных органах очагов некроза, состоящих из эпителиоидных, гигантских клеток, клеток типа Пирогова — Лангханса, в которых обнаруживаются элементы грибка. Процесс может сопровождаться казеозом, фиброзом и кальцинацией тканей. Из первичного очага в легком происходит лимфо гематогенная диссеминация возбудителя в другие органы. После перенесенного заболевания остается длительный иммунитет.
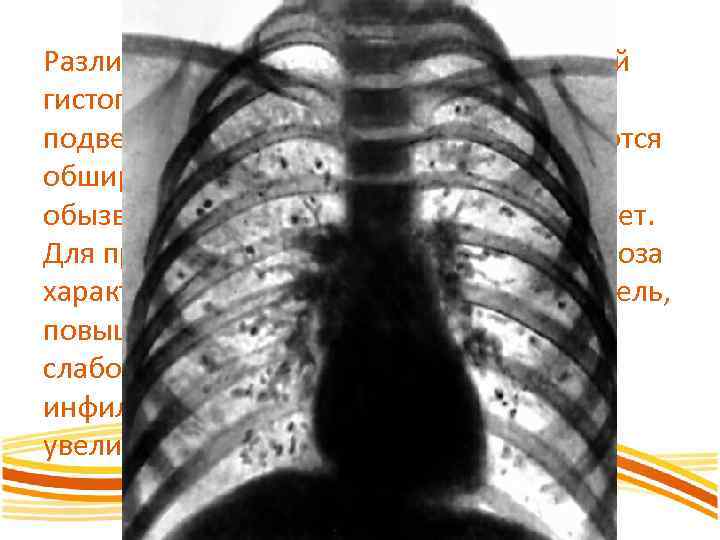
Различают первичный и прогрессирующий гистоплазмоз. При первом — поражению подвергаются легкие, в которых развиваются обширные инфильтраты, завершающиеся обызвествлением примерно через 3— 5 лет. Для прогрессирующей формы гистоплазмоза характерны наличие хрипов в легких, кашель, повышение температуры, похудание и слабость. В легких — рассеянные инфильтраты; лимфатические узлы увеличены.
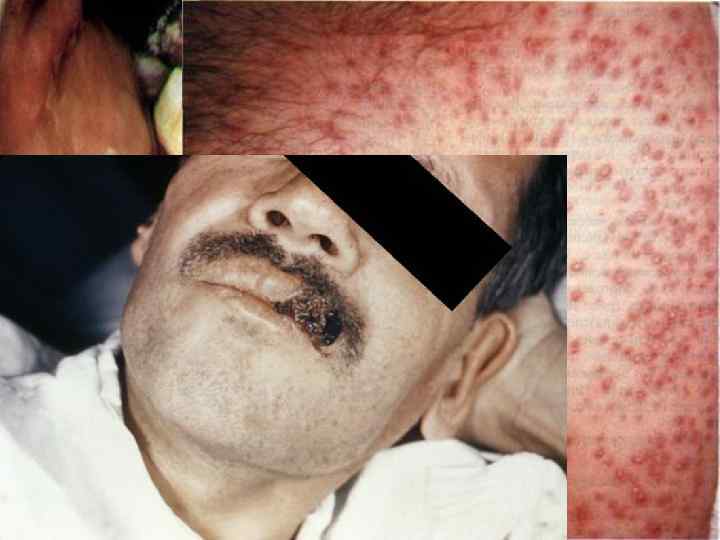
• У 50% больных гистоплазмозом отмечается поражение кожи; на ней возникают узлы различных размеров типа фурункулов и абсцессов, изъязвляющихся, болезненных. • Гранулематозные опухолевидные очаги располагаются преимущественно на лице, шее, туловище и конечностях; они весьма сходны с колликвативным туберкулезом, глубоким бластомикозом, третичным сифилисом, новообразованием.

Возбудителя можно обнаружить в крови, мокроте, отделяемом из язв, в моче, кале. Мазки окрашиваются по Граму, Романовскому—Гимзе. Из иммунологических исследований необходима постановка реакций связывания комплемента, преципитации и агглютинации. В эндемических очагах проводят пробы со стандартным гистоплазмином.

Лечение гистоплазмоза. Специфические методы лечения не разработаны. Препараты йода и тяжелых металлов, капельное внутривенное введение антибиотика амфотерицина В оказались неэффективными. При опухолевидных формах хороший эффект наблюдается после хирургического вмешательства (эксцизия или кюретаж).

Кокцидиоидомикоз. • Возбудитель — Coccidioides immitis. Обнаруживаются округлые образования — сферулы, спорангии в гное свищей, мокроте, абсцессах. В культурах гриб состоит из ветвящегося септированного мицелия. • Передается преимущественно через дыхательный аппарат. • Природным резервуаром является почва. Крупные эндемические очаги зарегистрированы в Америке, значительно реже заболевание наблюдается в Европе. • Способы передачи инфекции от больных к здоровым не выяснены.

Клиника. Различают первичную острую доброкачественную по течению и исходу форму и вторичную тяжелую гранулематозную, при которой в процесс вовлекаются почти все органы и системы (Легкие, пищеварительный аппарат, мозг, кости и др. ). Острый кокцидиоидоз протекает по типу ревматизма, гриппа, туберкулеза с повышением температуры, ночным потом, общей слабостью.

Поражение кожи начинается с формирования инфильтрата в подкожной основе, который подвергается размягчению и распаду с образованием торпидно протекающих язв и свищей. На дне язв появляются папилломатозные разрастания. В период возникновения новых гнойников резко ухудшается общее состояние больного, повышается температура. Во время ремиссии самочувствие больного удовлетворительное.
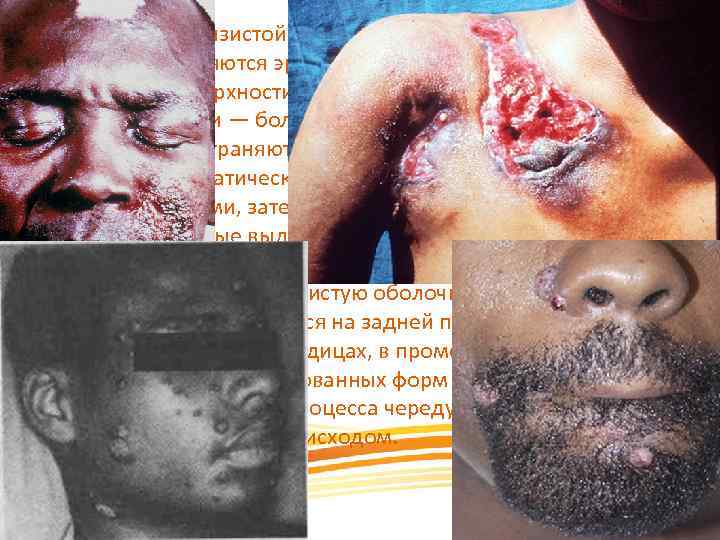
При поражении слизистой оболочки полости рта чаще на миндалинах появляются эрозивные очаги неправильных очертаний, на поверхности их видны геморрагические точки. При глотании и жевании — боль в горле. Эрозивно язвенные очаги с миндалин распространяются на язычок, надгортанник, глотку. Регионарные лимфатические узлы увеличиваются, сначала становятся плотными, затем творожисто расплавляются, образуют свищи, через которые выделяется серозно гнойная жидкость с ихорозным запахом. Считается возможным первичное заражение кокцидиоидозом через слизистую оболочку полости рта и кожи. Часто микоз кожи встречается на задней поверхности шеи, в подмышечных ямках, на ягодицах, в промежности. Ихорозный запах. Течение диссеминированных форм микоза длительное (многие годы), смягчения процесса чередуются с обострениями, заканчиваясь смертельным исходом.

• Лечение кокцидиоидоза проводится комплексно при участии врачей разных специальностей. • Назначаются сульфадимезин в комбинации с тиамином, стрептомицин по 250 000— 300 000 ЕД 2 раза в сутки, гемотрансфузии по 100— 200 мл 1 раз в неделю, всего 6— 8 трансфузий. • Во время обострения вводятся внут ривенно 1% водный раствор метиленового синего, 5% раствор глюкозы в течение 10— 15 дней ежедневно, внутрь рыбий жир, пивные дрожжи, раствор калия арсенита. Нистатин по 5 000— 6 000 ЕД, леворин в течение 20 дней с перерывом 2 нед, амфотерицин В вводится в вену капельно в 5% растворе декстрозы— 15— 50 мл на одно вливание. • Диспансерное наблюдение. • После проведенного курса терапии, завершившегося клиническим улучшением, необходимо через 2— 3 месяца снова проводить лечение.

Криптококкоз • Возбудитель — Criptococcus neoformans. • Эпидемиология недостаточно изучена. Заражение, вероятно, капельное через дыхательный аппарат. • Патологические изменения чаще локализуются в центральной нервной системе, вызывая клиническую картину менингоэнцефалита. Отмечаются головная боль, тошнота, рвота, ригидность мышц затылка, птоз, нистагм, депрессия.
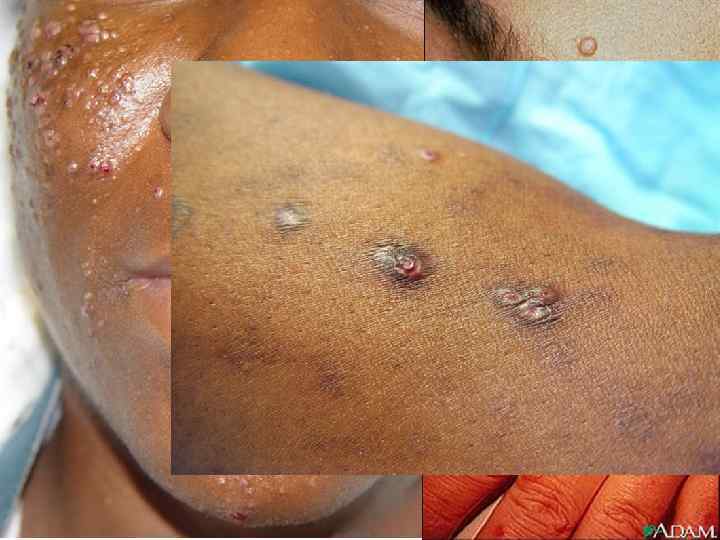
Поражение легких имитирует туберкулез, проявляясь симптомами подострого бронхита или бронхопневмонии. Кожа реже подвергается поражению. На ней появляются папулезные, угревидные элементы, крупные узлы и ограниченные инфильтраты, склонные к быстрому размягчению и образованию кратерообразных язв.

Лечение бластомикоза. • Внутривенные вливания амфотерицина В, нистатин или леворин по 5 000— 8 000 ЕД/сут, несколько курсов с перерывами 2— 4 недели; • сульфадимезин по 4— 6 г/сут; гемотрансфузии по 150— 200 мл через каждые 5— 7 дней; • поливитамины, особенно группы В. • Местно — спиртовые растворы (1— 2%) анилиновых красок.

Хромомикоз. • Выделяются три основных вида возбудителей хромомикоза: Fonsecae pedrosoi, Phyalophora verrucosa, Fonsecae compacta. Все три вида микромицетов дают макроскопически сходные колонии. Различаются эти грибы при микроскопии по способам спороношения. • Считается, что этот микоз встречается повсеместно в виде спорадических случаев; эпидемических вспышек не зарегистрировано. Это инфекционное заболевание не контагиозно случаев заражения здорового человека от больного неизвестно.

Эпидемиология. • Возбудитель хромомикоза находится в почве и на растениях. Заражение происходит при травме кожи. • Чаще болеют мужчины, занятые в сельском хозяйстве. • Заболевание неконтагиозно. • Метастазирование лимфогематогенное.

Клиника. Для заболевания характерно хроническое течение со склонностью к прогрессированию и образованию гранулематозно веррукозных высыпаний. Первичный элемент возникает на коже через несколько дней, а иногда месяцев на месте травмы, напоминая бугорок, папулу синюшно красного цвета или эритематосквамозную бляшку, наподобие псориатической. Высыпания возникают чаще на коже нижних или верхних конечностей, редко — на коже лица, туловища или на слизистых оболочках. Постепенно (спустя несколько месяцев) рядом с основным очагом образуются другие элементы (1— 3 см в диаметре) темно красной или темно бурой окраски с бородавчатой сосочковой поверхностью (по типу морской капусты). В результате слияния элементов образуются крупные (до 20 см в диаметре) очаги поражения с фестончатыми очертаниями и мощным инфильтратом по периферии. Подобны бляшки напоминают бородавчатый туберкулез.
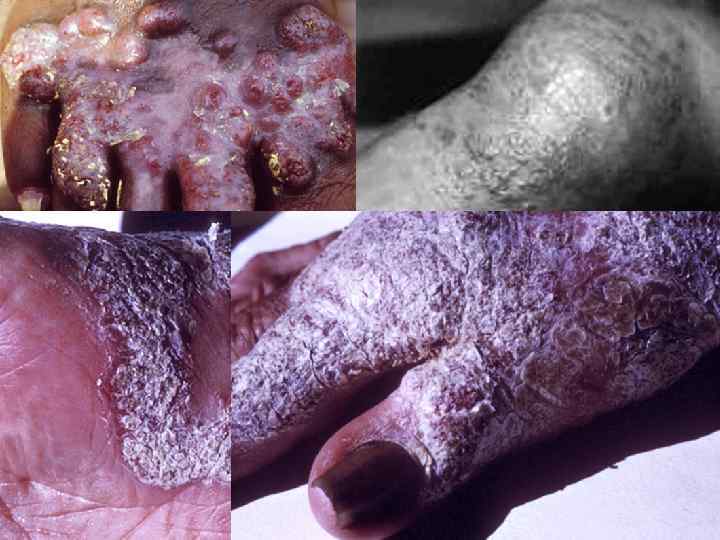
Бугорковая форма возникает при лимфогематогенном распро странении инфекции. Бугорок напоминает ягоду ежевики. В по следующем он размягчается, изъязвляется и покрывается сосочковыми разрастаниями. Элементы при узловатой форме могут быть размером до грецкого ореха и даже куриного яйца. После вскрытия его образуется язва с папилломатозным дном. Встречаются также варианты хромомикоза, напоминающие волчанку и псориаз. Иногда сочетаются несколько клинических разновидностей.

Лечение. • Эффективные методы лечения до сих пор не разработаны. Терапию хромомикоза проводят по принципам, сходным с таковыми при глубоких микозах. Ведущее место занимает применение антимикотиков различных химических групп.

АКТИНОМИКОЗ КОЖИ. • Вызывается различными видами анаэробных и аэробных лучистых грибов, относящихся к семейству Actinomycetaceae. • Актиномицеты проникают в организм через рот, дыхательный аппарат, кишки и кожу, но могут, очевидно, проникать пока еще неизвестным путем. • В производственных условиях актиномикоз чаще всего возникает у лиц, занимающихся сельским хозяйством. Вне зависимости от способа внедрения актиномицетов в организм человека процесс распространяется гематогенным путем по подкожной основе.

Поверхностный, или бугорково-язвенный, актиномикоз характеризуется образованием многочисленных плотных шелушащихся узелков, склонных к быстрому некротическому распаду, изъязвлению и рубцеванию. Путем периферического роста они могут сливаться в крупные плотные бугристые узлы, затем подвергаться размягчению в центре с образованием вяло протекающих язв, имеющих неровные и подрытые края. Такую форму относят к первичному актиномикозу кожи; он развивается на лице, кистях, голенях и туловище.
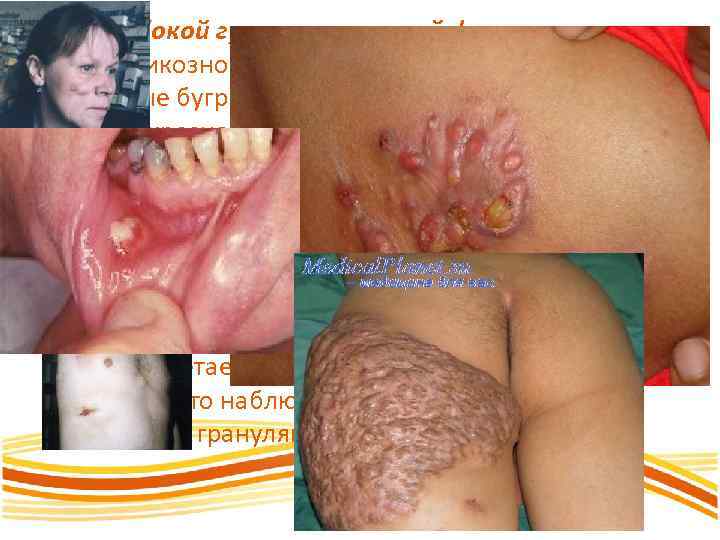
При глубокой гуммозно-узловой форме актиномикозного поражения кожи образуются скученные бугристые, чрезвычайно плотные узлы багрово красного или синюшного цвета, неподвижно спаянные, склонные к распаду и изъязвлению и появлению свищей, из которых при надавливании выделяется незначительное количество густого сливкообразного гноя с обильным детритом. Свищи покрываются коркой и заживают, но затем вновь открываются; кожа вокруг них приобретает красно багровую или фиолетовую окраску; часто наблюдаются папилломатозные разрастания грануляций.

Лечение актиномикоза комплексное, включающее специфическую иммунотерапию в сочетании с антибиотиками. Основным препаратом является актинолизат, который вводится внутримышечно или подкожно по 3— 4 мл через 3 дня, 15— 20 инъекций на курс; проводится от 2 до 5 курсов с перерывами на 1 — 2 месяца. Из антибиотиков отдается предпочтение пенициллину или экмоновоциллину — по обычной методике в курсовой дозе 25 000— 40 000 ЕД и более. При отсутствии эффекта от пенициллина назначают стрептомицина сульфат в курсовой дозе 60— 80 г или тетрациклиновые антибиотики (ауреомицин, окситетрациклина дигидрат, тетрациклин и др. ) в дозах 1— 2 г в день. Применяют препараты йода (натрия и калия йодид) в возрастающих дозах (от 3 до 10% концентрации раствора) в комбинации с рентгенотерапией. Местно — компрессы, при необходимости дренаж. В тяжелых случаях производятся гемотрансфузии по 150— 200 мл 1 раз в неделю.

Спасибо за внимание!
Глубокие микозы.pptx