8-Гломерулонефриты-педиатры.ppt
- Количество слайдов: 29

Гломерулонефриты у детей
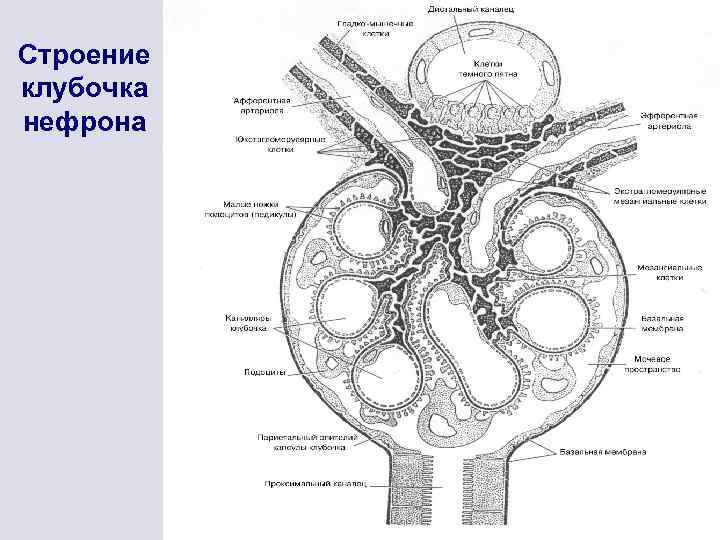
Строение клубочка нефрона

ЧТО ПОНИМАТЬ ПОД ГЛОМЕРУЛОНЕФРИТОМ? Гломерулонефрит – следствие многофакторной стимуляции иммунной системы, которая приводит к воспалению клубочка, а также других компонентов почечной паренхимы. Когда этот процесс ограничен почечной паренхимой, он называется “первичным” гломерулонефритом. Если же он является частью распространенного иммунного процесса, то классифицируется как “вторичный” гломерулонефрит. Kevin A. Curran, C. Craig Tisher In: Nephrology for the House Officer / ed. by C. Craig Tisher, Christopher S. Wilcox - 2 nd Ed, p. 26 Гломерулонефрит – гетерогенная группа заболеваний

Уровни диагностики гломерулонефрита Квалифицированная медицинская помощь – врач-педиатр (врач соматического отделения) – обследование в педиатрическом отделении Специализированный уровень – обследование в нефрологическом отделении – морфологическая верификация Высокоспециализированный (исследовательский) уровень – обследование в нефрологическом отделении с выполнением максимально возможного комплекса современных исследований – большой клинический опыт специалистов

Клиническая диагностика гломерулонефрита Симптомы, определяющие наличие гломерулонефрита – Протеинурия (более 1 г/сут) – Гематурия (измененные эритроциты и эритроцитарные цилиндры) – Артериальная гипертензия – Отеки (распространенные) – Снижение клубочковой фильтрации Синдромы гломерулонефрита – Нефритический синдром – Нефротический синдром – Синдром почечной недостаточности Симптомы системности поражения для вторичного гломерулонефрита (нефрита) – – Поражение суставов (артралгии, артриты), Сыпи, Изменения крови (лимфопения, тромбоцитопения), Поражения других органов (сердце, легкие, ЖКТ).
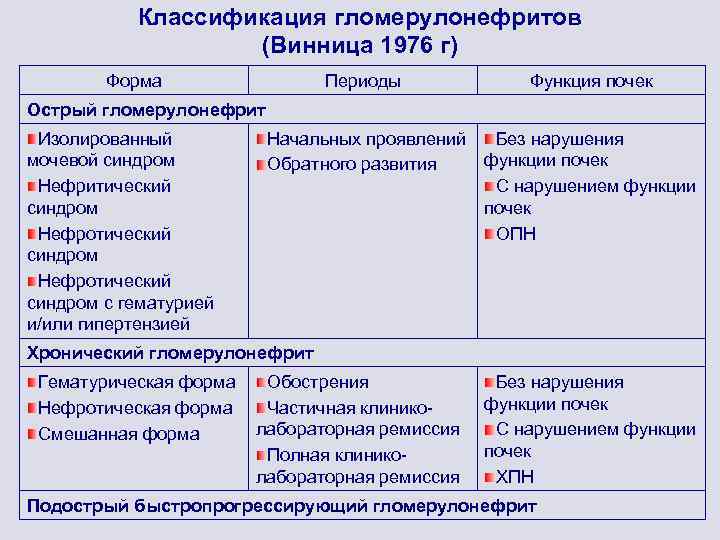
Классификация гломерулонефритов (Винница 1976 г) Форма Периоды Функция почек Начальных проявлений Обратного развития Без нарушения функции почек С нарушением функции почек ОПН Острый гломерулонефрит Изолированный мочевой синдром Нефритический синдром Нефротический синдром с гематурией и/или гипертензией Хронический гломерулонефрит Гематурическая форма Нефротическая форма Смешанная форма Обострения Частичная клиниколабораторная ремиссия Полная клиниколабораторная ремиссия Без нарушения функции почек С нарушением функции почек ХПН Подострый быстропрогрессирующий гломерулонефрит

Хронические гломерулонефриты Длительность заболевания более 3 месяцев; Течение не типичное (не характерное для ОГН) с момента дебюта гломерулонефрита – первично хронический гломерулонефрит

МКБ-10, ВОЗ, Женева, 1992 КЛАСС XIV - Болезни мочеполовой системы (N 00 - N 99) ГЛОМЕРУЛЯРНЫЕ БОЛЕЗНИ (N 00 - N 08) · N 00 Острый нефритический синдром · N 01 Быстро прогрессирующий нефритический синдром · N 02 Рецидивирующая и устойчивая гематурия · N 03 Хронический нефритический синдром · N 04 Нефротический синдром · N 05 Нефритический синдром неуточненный · N 06 Изолированная протеинурия с уточненным морфологическим поражением · N 07 Наследственная нефропатия, не классифицированная в других рубриках · N 08* Гломерулярные поражения при болезнях, классифицированных в других рубриках

Причины хронизации иммуновоспалительного процесса Нарушение регуляторных механизмов иммунной системы – взаимодействие Т и В лимфоцитов, недостаток факторов комплемента и т. п. ; Особые формы патогенеза ГН – Ig. A нефропатия, липоидный нефроз; Вирус ассоциированные формы ГН – болезнь плотных депозитов, Ig. M нефропатия ОГН не хронизируется.

Особенности клиники хронических гломерулонефритов (по М. Я. Ратнер 1985) Нефритические формы (в основе - гематурия) Максимально активная нефритическая форма (нефритический синдром с высокой протеинурией и нарушением функции почек) Нефротические формы (в основе - протеинурия) Идиопатический нефротический синдром (чистый, полный, гормоночувствительный – липоидный нефроз) Активная нефритическая форма Нефротический синдром с (гематурия, артериальная гипертензия, артериальной гипертензией протеинурия превышает 1, 0 г/сут) (гормонорезистентный) Не активная нефритическая форма (рецидивы макрогематурии, протеинурия ниже 1, 0 г/сут)

Дифференциальная диагностика первичного хронического гломерулонефрита При изолированном мочевом синдроме (гематурии, протеинурии): С интерстициальным нефритом Туберкулезным поражением почек Инфекцией мочевой системы Урологическими заболеваниями При наличии экстраренальных синдромов – вторичный характер поражения почек: При нефритическом – системные васкулиты, СКВ. При нефротическом – дисплазии, хронические вирусные инфекции, амилоидоз.
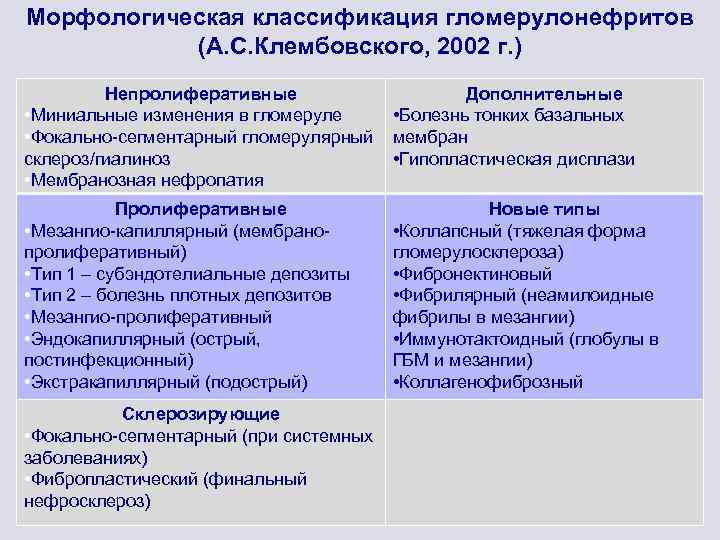
Морфологическая классификация гломерулонефритов (А. С. Клембовского, 2002 г. ) Непролиферативные • Миниальные изменения в гломеруле • Фокально-сегментарный гломерулярный склероз/гиалиноз • Мембранозная нефропатия Дополнительные • Болезнь тонких базальных мембран • Гипопластическая дисплази Пролиферативные • Мезангио-капиллярный (мембранопролиферативный) • Тип 1 – субэндотелиальные депозиты • Тип 2 – болезнь плотных депозитов • Мезангио-пролиферативный • Эндокапиллярный (острый, постинфекционный) • Экстракапиллярный (подострый) Новые типы • Коллапсный (тяжелая форма гломерулосклероза) • Фибронектиновый • Фибрилярный (неамилоидные фибрилы в мезангии) • Иммунотактоидный (глобулы в ГБМ и мезангии) • Коллагенофиброзный Склерозирующие • Фокально-сегментарный (при системных заболеваниях) • Фибропластический (финальный нефросклероз)

Основные факторы, определяющие прогноз ХГН Патоморфологические изменения по результатам биопсии (степень сегментарного и тубулярного склероза, наличие полулуний, некрозов) Протеинурия > 1, 5 -2, 0 г/сут Артериальная гипертензия (повышение диастолического давления) – выше 80 -90 мм. рт. ст. Дополнительными критериями прогрессирования являются: Снижение скорости клубочковой фильтрации и уровня сывороточного креатинина Характер, селективность протеинурии Ожирение (Bonnet F. , 2001) Полиморфизм генов ангиотензин-превращающего фермента (Frimat L. , 2002) Гиперурикемия и гипертриглицеридемия (Johnson R. J. , 1999, Syrjanen J. , 2000)

Ренопротективная терапия Адекватно проводимая иммуносупрессивная терапия Снижение гиперфильтрации в клубочках: – Ингибиторы АПФ (капотен, эналаприл) – Блокаторы рецепторов АТ II (казаар, лазартан) Антиоксидантная и антисклеротическая терапия – Препараты омега-3 полиненасыщеных жирных кислот (омегалон) Улучшение кровотока в почках – Канефрон Н При почечной недостаточности – Диетотерапия (ограничение жидкости, Na, белка) – Кетостерил
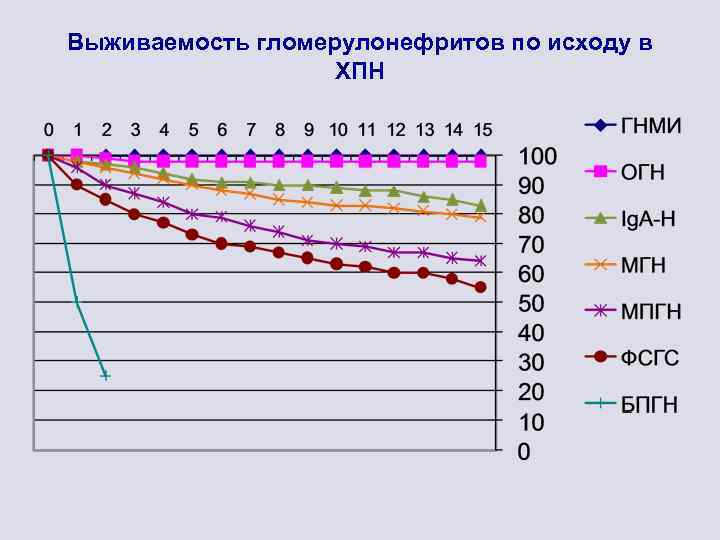
Выживаемость гломерулонефритов по исходу в ХПН

Идиопатический нефротический синдром (липоидный нефроз) Первичный НС – Протеинурия >1, 0 г/м 2 х сут, – Гипоальбуминемия менее 25 г/л, – Гиперлипидемия 2 а и 2 б типов, – Отеки Чистый (без АД, гематурии и нарушения функции почек) Гормоночувствительный (эффект на ГК в среднем на 10 -15 день) Имеет благоприятный прогноз

Течение липоидного нефроза Острое течение с исходом в ремиссию без последующих рецидивов (20 -30%) Рецидивирующее течение (70 -80%) чаще у мальчиков (2: 1), с отягощенным аллергологическим анамнезом, с началом заболевания: – с 1 до 7 лет в 80%-86%, – с 7 до 14 лет в 20 -14%

Клиническая картина Отеки в виде одутловатости лица, отечности век, на ногах остаются перетяжки от обуви или носков, иногда первой жалобой является невозможность ребенка одеть обувь. Развитие отечного синдрома происходит в течение 1, 5 – 3 недель от начала протеинурии. В первые дни болезни у больных могут наблюдаться тошнота, рвота, жидкий стул. Общее самочувствие у больных нарушено мало. Пенистая моча, что связано со значительной протеинурией, (чаще жалоба больных с рецидивирующим НС). Олигурия на фоне выраженного отечного синдрома (диурез менее ¼ от выпитой жидкости). Гипертензия наблюдается редко, описана лишь у 10% больных. Она связана с централизацией кровотока на фоне гиповолемии Кожа бледная. При выраженных отеках могут наблюдаться стрии. Для больных характерна гепатомегалия.

Мочевой синдром Высокая протеинурия, иногда свыше 10 г/сут. В начальном периоде, могут быть: микрогематурия, связанная с нарушением почечного кровотока при гиповолемии. лейкоцитурия, в пределах 20 -50 лейкоцитов в поле зрения в течение 1 -2 недель, абактериальная. Исключает диагноз липоидного нефроза: Постоянная микрогематурия у ребенка с нефротическим синдромом. Макрогематурия – ставит под сомнение наличие у ребенка гломерулонефрита с минимальными изменениями.

Степень тяжести нефротического синдрома По степени гипоальбуминемии (в абсолютных цифрах – г/л) 20 -25 г/л – легкая степень 10 -20 г/л – средней тяжести 5 -10 г/л – тяжелая степень менее 5 г/л – крайне тяжелая степень Назначение инфузионной терапии ~ 15 г/л

Осложенения липоидного нефроза Гиповолемический шок; Нефротический криз (абдоминальный синдром); Рожеподобные эритемы; Тромботические осложнения. Инфекционные осложнения; Острая почечная недостаточность. Осложнения проводимой терапии.

Лечение липоидного нефроза Режим - по возможности двигательную активность не ограничивают. Диета: стол «экзема» При анасарке – бессолевая диета. Водный режим: потребление жидкости не ограничивается, (только при острой почечной недостаточности). Медикаментозное лечение сочетает два основных направления: – Этиопатогенетическая терапия (снижение протеинурии и восстановления заряда ГБМ) стероидная и цитостатическая терапия); – Предотвращение осложнений НС (лечения отеков, предотвращения тромботических осложнений и нарушений функции почек).

Глюкокортикоидная терапия дебюта (А. В. Папаян, Н. Д. Савенкова, 1987 ) Преднизолон (продолжительностью 3 месяца): 2 мг/(кг • сут) ежедневно до 3– 4 последовательных отрицательных анализов суточной мочи на белок, 2 мг/кг через день в течение 4– 6 недель; 1, 5 мг/кг через день 2 недели; 1. 0 мг/кг через день 4 недели; 0, 5 мг/кг через день 2 недели Постепенная отмена (2 -4 месяца), лучше под контролем кортизола сыворотки крови. В течение года после терапии – 28% рецидивов При курсе в течение 2 месяцев – 60% рецидивов [Савенкова Н. Д. , Папаян А. В. 1996].

Глюкокортикоидная терапия рецидива (А. В. Папаян, Н. Д. Савенкова, 1987 ) Преднизолон: 2 мг/(кг • сут) ежедневно до 3 -х отрицательных анализов суточной мочи на белок, 2 мг/кг через день 10 -14 дней, 1, 5 мг/кг через день 10 -14 дней, 1, 0 мг/кг через день 10 -14 дней, 0, 5 мг/кг через день 10 – 14 дней, 0, 25 мг/кг через день 10 – 14 дней Длительность лечения рецидива – 2, 0 -2, 5 месяца

Синдромная терапия НС Реополиглюкин – 10 -15 мл/кг с лазиксом 2 -3 мг/кг при выраженных отеках и снижении диуреза. Альбумин 10% (5 мл/кг) с лазиксом 2 -3 мг/кг при тяжелом НС Гепарин (100 ЕД/кг 4 раза п/к) при: Гипоальбуминемия – менее 15 г/л, Гиперфибриногенемию – более 6 г/л, Снижение антитромбина III – менее 80%. Курантил 3 -5 мг/кг per os при Гипоальбуминемия – менее 15 г/л, Гиперфибриногенемию – более 6 г/л, Снижение антитромбина III – менее 80%. Повышение тромбоцитов более 400 х10. 9/л

Назначение цитостатиков при липоидном нефрозе Элемент специализированной медицинской помощи – назначает врач-нефролог. Показания к назначению цитостатической терапии: Часто рецидивирующее течение Гормонозависимый НС Стероидная токсичность Используемые цитостатики (в сут): Хлорбутин (0, 15 -0, 3 мг/кг) Циклофосфан (2, 0 -2, 5 мг/кг) Циклоспорин (150 мг/м 2)

Особенности течения рецидивирующих и гормонозависимых форм Могут быть связаны с: Вирусной инфекцией, вирусемией и попаданием вируса в почку. Это требует назначения противовирусной терапии (реоферон, виферон, ацикловир), а не цитостатиков. Грибковой инфекцией, что обусловливает рефрактерность больного к глюкокортикоидной терапии и требует назначение противогрибковых средств (дифлюкан и т. п. )

Ошибки и опасности в лечении липоидного нефроза Применение неадекватно низкой дозы и ранняя отмена глюкокортикоидов ведет к отсутствию эффекта, персистированию протеинурии и имитирует гормонорезистентность. Прием диуретиков без адекватной инфузионной терапии при наличии гиповолемии опасен. Не оправдано длительное ежедневное назначение глюкокортикоидов более 8 недель при наличии осложнений этой терапии.

Исход липоидного нефроза После дебюта НС стойкая клинико-лабораторная ремиссия – у 20 -30% больных; Остальные рецидивируют с разной степенью частоты – 70 -80%. Выживаемость по ХПН – 100%. Выживаемость по жизни – 98, 9% - смертельные исходы от осложнений имеют место и в настоящее время (сепсис, перитонит, тромбозы); Ремиссия более 5 лет позволяет считать ребенка здоровым и снять его с диспансерного учета.
8-Гломерулонефриты-педиатры.ppt