Лекция ГН у детей рос.ppt
- Количество слайдов: 53
Гломерулонефриты у детей.

Актуальность проблемы: В структуре заболеваний мочевой системы у детей гломерулонефрит (ГН) занимает 4 место, а его распространенность в детской популяции составляет 0, 13 -0, 2%. n Чаще болеют дети в возрасте 3 -12 лет. n При развитии ГН у детей старшие 10 лет значительно чаще наблюдается хронизация патологического процесса, и организм, обычно, оказывается резистентным к терапии глюкокортикоидами. n

n n Гломерулонефрит (ГН) - гетерогенная группа иммунно-воспалительных заболеваний преимущественно клубочкового аппарата почек с разной клинико-морфологической картиной, течением и последствиями. При этом, в патологический процесс последовательно вовлекаются и другие структуры почечной ткани, органы и системы, нарушаются практически все виды обмена веществ. На сегодня вместо термина ГН часто употребляют термин гломерулопатии для обозначения совокупности разных морфологических вариантов ГН и мембранозных нефропатий.

§ n n Этиология ГН Экзогенные антигены: Стрептококковая инфекция (ангина, скарлатина, стрептококковая пиодермия, обострение хронического стрептококкового тонзиллита) – подтверждается выявлением стрептококка у больных ГН детей, в крови – антистрептококковых АТ (антистрептолизина-О, антигиалуронидазы, АТ к М-протеину стрептококка); ведущее значение имеет β-гемолитический стрептококк группы А, типы 4, 6, 12, 18, 25, 49 (нефритогенные); Стафилококковая инфекция; Вирусная инфекция: аденовирусы, ЭКНО 9, коксакиинфекция, возбудитель ветреной оспы, эпидпаротита; Факторы небактериальной природы: действие холода, травма, избыточная инсоляция, повторное введение вакцин, сывороток, лекарственные препараты;

n n n * Эндогенные антигены: Аутоантитела к иммуноглобулинам – могут индуцировать ГН; Антинейтрофильные цитоплазматические антитела (АНЦА) - при васкулитах, при взаимодействии с нейтрофилами индуцируют или усугубляют повреждения клубочков; Эндогенные клубочковые антигены (АГ базальной мембраны клубочков) – АТ к базальной мембране клубочка образуются спонтанно; Мезангиальные антигены – образуются АТ к мезангиуму; Эндотелиальные антигены - образуются АТ к клеткам эндотелия клубочков; Генетические факторы: преобладание антигенов В 8, В 12, В 35, DR 2 системы HLA – повышенная готовность к образованию иммунных комплексов АГ-АТ, недостаточная активность макрофагов, чувствительность к нефритогенным штаммам стрептококка.
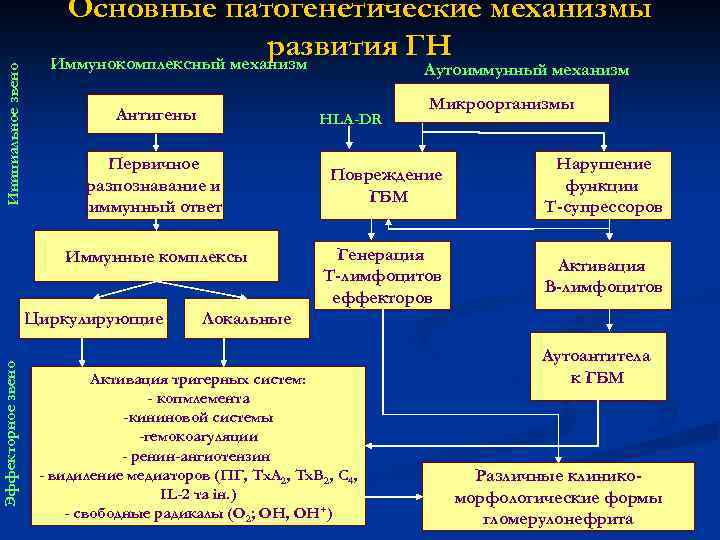
Инициальное звено Основные патогенетические механизмы развития ГН Иммунокомплексный механизм Аутоиммунный механизм Антигены HLA-DR Первичное разпознавание и иммунный ответ Иммунные комплексы Эффекторное звено Циркулирующие Микроорганизмы Повреждение ГБМ Нарушение функции Т-супрессоров Генерация Т-лимфоцитов еффекторов Активация В-лимфоцитов Локальные Активация тригерных систем: - копмлемента -кининовой системы -гемокоагуляции - ренин-ангиотензин - видиление медиаторов (ПГ, Тх. А 2, Тх. В 2, С 4, IL-2 та ін. ) - свободные радикалы (О 2; ОН, ОН+) Аутоантитела к ГБМ Различные клиникоморфологические формы гломерулонефрита

n n n Активация системы комплемента → гипокомплементемия, выделение хемотаксичних факторов С 3 а, С 5 а → поступление в очаг повреждения лимфоцитов, моноцитов, полинуклеаров и др. → деполимеризация белков базальной мембраны гломерул, ее лизис; Активизация каликреина (фактора Хагемана) → инициация системы коагуляции и фибринолиза → внутрисосудистая коагуляция, образование микротромбов в капиллярах гломерул и откладывание фибрина; Нейтрофилы - повреждающее действие нейтрофилов на клетки клубочков обусловлено освобождением активных кислородных радикалов (пероксид водорода, ионы супероксидов), лизосомальных протеолитических ферментов (миелопероксидаза, катепсины); Макрофаги синтезируют биологически активные соединения, которые вызывают протеинурию (свободные радикалы кислорода, лизосомальные ферменты), индуцируют процесс коагуляции (прокоагулянты) или влияют на функцию клеток клубочков путем высвобождающее цитокинов. Эйкозанойды (простагландины, лейкотриены) – играют роль в изменениях гемодинамики и уменьшения скорости клубочковой фильтрации при ГН, в целом модулируют интенсивность воспаления в клубочках.

Классификация ГН Форма Активность процесса Острый ГН - з нефритическим синдромом - з нефротическим синдромом - з изолированным мочевым синдромом - з нефротическим синдромом, гематурией и гипертензией 1. Период начальных проявлений 2. Период разгара 3. Период обратного развития 4. Переход в хронический ГН - Хронический ГН - нефротическая форма - смешанная форма - гематурическая форма 1. Период обострения 2. Период частичной ремиссии 3. Период полной клиниколабораторной ремиссии - Подострый (злокачественный) ГН Состояние функции почек - - - без нарушения функции почек с нарушением функции почек острая почечная недостаточность без нарушения функции почек с нарушением функции почек хроническая почечная недостаточность

n n n Классификация ГН Острый ГН - это острое повреждение почек, которое возникает после перенесенного бактериального, вирусного, паразитарного заболевания, по другим причинам через определенный промежуток времени (2 -6 недели) и имеет, обычно, циклическое течение. По международным стандартам: острый ГН - это ГН, который возникает спорадически после стрептококковой инфекции, подтвержденной высеванием из зева стрептококка, наличием в сыворотке стрептококковых антигенов и антител, гипокомплементемии. Длительность острого ГН ограничивается 1 годом от начала заболевания, при давности процесса больше 3 х месяцев говорят о тенденции к затяжному течению, более 6 -ть месяцев - о затяжном течении заболевания.

n n n Хронический ГН характеризуется затяжным волнообразным, непрерывно рицидивующим или латентным течением с прогрессирующим характером процесса и развитием склеротических и фибропластических изменений в почечной ткани. Клинически диагноз хронического ГН устанавливают через 1 год после начала заболевания. Иногда выделяют первично-хронический вариант, когда ГН оказывается случайно. Подострый (злокачественный) ГН характеризуется сверхвысокой активностью заболевания, сопровождается прогрессирующим снижением функции почек, гипертензией, анемией, развитием терминальной уремии в сроки 6 - 12 месяцев от его начала.

Морфологическая классификация ГН минимальные изменения гломерул n фокально-сегментарный гломерулосклероз n мембранозный n мезангиопролиферативный ГН n мембранозно-пролиферативный (мезангиокапилярный) n экстракапилярный ГН n фибропластический ГН. n

В зависимости от реакции на терапию глюкокортикоидами (ГК) выделяют: n n гормоночуствительные варианты - достижение клинико-лабораторной ремиссии на 2 -4 недели лечения максимальными дозами частично гормоночуствительные (поздняя гормоночуствительность) достижение частичной ремиссии после 8 недель лечения на поддерживающей дозе ГК гормонорезистентные - отсутствие ремиссии на фоне лечения и после его окончания гормоноотрицательные - ухудшение клиниколабораторных показателей на фоне лечения.

Клиника ГН n n § Начальный период: нарушение общего состояния, слабость, повышенная утомляемость, снижение аппетита, повышение температуры тела к 38°С, головная боль, тошнота, рвота, уменьшение количества мочи, выделенной за сутки, нередко моча цвета “мясных помоев”, бледность кожи, пастозность или отек лица, конечностей, тупая ноющая боль в пояснице, симптомы поражения ССС, редко (1 -2%) симптомы почечной эклампсии, снижения остроты зрения, судороги, гипертензия. Период разгара: Отеки на лице, вокруг глаз, распространяются на туловище, конечности, иногда, на внешние половые органы; при нефротической форме достигают значительных размеров, появляется жидкость в серозных полостях.

§ n n n Мочевой синдром олигурия (снижение диуреза до 100 мл/добу), реже анурия (диурез ниже 10 мл/добу); протеинурия (выделение белка с мочой 1 -2 г/добу, при нефротичному синдроме >2, 5 г/добу, белки представленные альбуминами (90%), серомукоидом, трансферином, гликопротеинами и др. ); гематурия (в начале заболевания макрогематурия – моча цвета “мясных помоев”, при благоприятном течении исчезает на протяжении 2 -х месяцев, микрогематурия. Преобладают выщелоченные эритроциты. Цилиндрурия – гиалиновые (5 -8 в п. з. ), зернистые и восковидные цилиндры (3 -5 в п. з. ) при нефротическом варианте ГН, свидетельствуют о тяжести процесса; Лейкоцитурия – до 20 -25 лейкоцитов в п. з, имеет абактериальный лимфоцитарный, а иногда эозинофильный характер.

n n Клиника ГН Гипертензионный синдром – транзиторный, лабильный, показатели АД превышают возрастную норму на 20 -30 мм рт. ст. Генез гипертензии – активация системы ренин-ангиотензин-альдостерон. Изменения со стороны сердечно-сосудистой системы – ослабление тонов, нежный, непостоянный систолический шум, иногда экстрасистолия, одышка, цианоз губ. Симптомы поражения пищеварительной системы – снижение аппетита, тошнота, рвота, боли в животе, при нефротическом варианте увеличение печени, реже селезенки. Поражение ЦНС – головная боль, бессонница, вялость, потеря сознания, судороги.

Нефритический сидром n n n Чаще у детей школьного возраста (>6 -7 лет) Незначительные отеки, преимущественно на лице, пастозность век и голеней; Мочевой синдром – часто гематурия, моча цвета “мясных помой”, потом эритроцитурия, которая сохраняется до 1, 5 -2 мес. ; протеинурия (до 1, 5 -2 г/сутку); Кратковременная гипертензия – АД превышает возрастную норму на 10 -20 мм рт. ст. , легко поддается лечению; Общий анализ крови – СОЭ 20 -30 мм/час, умеренный лейкоцитоз. Биохимический анализ крови – общий белок в норме, умеренная диспротеинемия, электролиты крови в норме.

Нефротический синдром n n n n n Чаще у детей дошкольного возраста Распространенные отеки на лице, в участке крестцовой кости, внешних половых органов, на конечностях, иногда к степени анасарки; Массивная протеинурия селективного типа (более 2, 5 г/сутки, даже до 10 -15 г/сутки); Эритроцитурия – отсутствующая или незначительная (2 -5 -10 в п. з. ); Цилиндрурия – гиалиновые, зернистые, восковидные – при тяжелом и длительном течении. Гипопротеинемия (<55 г/л) с гипоальбуминемией (<25 г/л) или гипо-γ-глобулинемией; Гиперхолестеринемия (>5, 7 ммоль/л); Гиперлипидемия (>7 ммоль/л); Гемограма – СОЭ 40 -50 мм/час, лейкоцитоз, сдвиг формулы влево; Нарушение баланса электролитов – гиперкалиемия (во время олигурии), гипокалиемия (во время полиурии, применении мочегонных).

n n n Изолированный мочевой синдром Отсутствуют клинические проявления; Отсутствуют отеки; Эритроцитурия (иногда гематурия); Протеинурия ( до 1, 5 г/сутки); Цилиндрурия, в некоторых случаях – лейкоцитурия. Нефротичний синдром с гематурией и гипертензией n n n Гипертензия – повышение систолического и диастолческого АД, тяжело корегируется; Отечный синдром – от кратковременных отеков к анасарке; Мочевой синдром – значительная протеинурия (2 - 6 г/сутки), цилиндрурия, гематурия стойкая, часто только уменьшается в периоде ремиссии не исчезая полностью (4060 -80 эр. в п. з. ); Нарушение обменных процессов; Быстро развивается анемия.

Нефротическая форма хронического ГН n n n n Начало постепенное: вялость, слабость, снижение аппетита, тошнота, диарея; Отеки разной степени выраженности (мягкие, кожа над ними бледная, сухая, утонченная); Протеинурия (более 2, 5 г/сутки); Гипопротеинемия (к 40 -50 г/л), диспротеинемия с гипоальбуминемией (меньше 40%) и гипер-α 2 глобулинемией (более 13%); Гиперхолестеринемия и гиперлипидемия; Редко эритроцитурия; Артериальная гипертензия – редко, в период лечения максимальными дозами ГК; Каждое обострение сопровождается нарастанием экстраренальной симптоматики, нарушением функции почек.

Гематурическая форма хронического ГН n n n Постоянная, упрямая и выраженная эритроцитурия, гематурия; Протеинурия (0, 5 -1 г/сутки); Отеки не характерные, возможная пастозность лица; Гипертензия, обычно, не наблюдается; Нередко тяжело поддается лечению. Смешанная форма хронического ГН n n Отеки значительные; Протеинурия неселективного типа с наличием в мочи низко- и высокомолекулярных белков; АД по мере прогрессирования стойко повышается на 30 -40 мм рт. ст. , что приводит к гипертрофии ЛЖ, может сопровождаться острой недостаточностью кровообращения, спазмом сосудов головного мозга; Относительно быстро проявляются признаки нарушения функции канальцев, нарастает почечная недостаточность.

Подострый (злокачественный) ГН n n n n n Через 3 -4 сутки от начала заболевания общее состояние тяжелое, выраженная вялость, адинамия, головная боль, рвота, лихорадка (38 -39°С), прогрессирующая бледность кожи и слизистых оболочек, олигоанурия; АД превышает возрастные показатели на 40 -60 мм рт. ст. и больше, без тенденции к нормализации применении гипотензивных; Отеки развиваются быстро, распространяются по всему телу, нередко - полисерозит, анасарка; Симптомы гипертрофии ЛЖ, нарушение функции сердца, изменения глазного дна (кровоизлияние в сетчатку, отек диска ЗН); Увеличение печени и селезенки; Мочевой синдром: в первые дни – гиперстенурия, позже – гипо- та изостенурия; протеинурия неселективная (3 г/сутки и больше); эритроцитурия (30 -50 в п. з. ), цилиндрурия (гиалиновые, эпителиальные, зернистые-3 -8 в п. з. ); Гемограма: анемия, лейкоцитоз, ускоренное СОЭ; Биохимический анализ крови: значительное повышение уровня мочевины, креатинина, холестерина, гипо- и диспротеинемия; Значительное снижение клубочковой фильтрации;

Стандарты параклинических исследований n § § o o o § § Лабораторные: анализ крови клинический с определением тромбоцитов (анемия, увеличение СОЭ, лейкоцитоз сдвиг лейкоцитарной формулы влево); биохимический анализ крови с протеинограммой: гипопротеинемия диспротеинемия гиперхолестеринемия гиперлипидемия азотемия; коагулограма, время свертывания крови, длительность кровотечения - гиперкоагуляция; иммунологические исследования крови - уменьшение С 3 -фракции комплемента, увеличение Ig G, M, криоглобулинемия, повышение титра антистрептококковых АТ, повышение уровня ЦИК, определения АТ к базальной мембране клубочков и цитоплазмы нейтрофилов (ANCA);

общий анализ мочи: o эритроцитурия (макрогематурия, микрогематурия); o абактериальная лейкоцитурия o изменение удельного веса (гиперстенурия при значительной протеинурии или макрогематурии, гипостенурия при нарушении функции почек) o цилиндрурия; o протеинурия. n определение суточной экскреции белка; n анализ мочи за Нечипоренко; n анализ мочи за Зимницьким; n

Стандарты параклинических исследований n n n Инструментальные исследования: Контроль артериального давления; Контроль веса тела ; Проба Мак-Клюра; Исследование глазного дна; ЭКГ; УЗД мочевой системы с импульсной доплерометрией; УЗД органов брюшной полости; Радионуклидные исследования - динамическая и статическая реносцинтиграфия; Суточный мониторинг артериального давления; Биопсия почки пункционная (по показаниям).

Лечение ГН В периоде разгара острого и заострения хронического ГН лечения осуществляется в условиях стационара и включает режим, диету, дифференцированное назначение патогенетических, симптоматических средств в зависимости от варианта ГН, устранения провоцирующих факторов. Поддерживающая терапия проводится амбулаторно длительностю (1 -2, 5 года). Режим физической нагрузки n. Период развернутых клинических проявлений - коечный режим на протяжении не меньше 2 недель от начала заболевания (или обострение). n. Расширение режима (комнатный) - при уменьшении активности патологического процесса в почках (уменьшении отеков, артериальной гипертензии, макрогематурии). Постепенное включение лечебной физкультуры. n. Период ремиссии - общий режим, с ограничением длительной ортостатической нагрузки, исключением переохлаждения. n. На первом году от начала заболевания посещение детских коллективов не рекомендуется (для школьников - организация учебного процесса в домашних условиях).

Лечение ГН Диетотерапия n n n В периоде разгара (или обострение) ГН используются рационы № 7 по Певзнеру. Ограничение соли проводится в первые 2 недели острого процесса, при вираженном отечном синдроме и/или гипертензии в дальнейшем. Ограничение мяса проводится в первые недели острого процесса, при азотемии. Во время глюкокортикоидной терапии необходимо увеличить содержание калия и кальция в питании (сухофрукты, печеный картофель, кефир, молоко, курага, изюм, постепенно сыр и петрушка). При применении мочегонных препаратов увеличить поступление калия с пищей.

Употребление жидкости n n Прием жидкости ограничивается при нарушении функции почек, значительных отеках и гипертензии. В других случаях количество жидкости, которая поступила в организм, не лимитируется, но контролируется. Объем жидкостной нагрузки (выпито + в продуктах питания +в/венно) должен отвечать потерям - диурез накануне+рвота+жидкий стул+200 -250 мл (250 мл/кв. м поверхности тела). Питьевой режим включает чай, щелочную минеральную воду, чистую воду, компоты (из сухофруктов), молочные продукты. Антибактериальная терапия: n n n Антибактериальная терапия показана детям с острым постстрептококовим ГН, при наличии активных очагов инфекции или высоких титров АСЛ-О в динамике. Как правило, назначается на 2 -4 недели. Используются полусинтетические пенициллины, макролиды, цефалоспорини II-III поколения (дозы корректируются при почечной недостаточности) в сочетании с антигистаминными препаратами I-II поколения (по показаниям).

Диуретики: n n n Показаны при отечном синдроме, олигурии и гипертензии. Применяются петлевые (лазикс 3 -5 мг/кг), тиазидные (гипотиазид), калийсберигающие (верошпирон 10 мг/кг) диуретики (при отсутствии азотемии и гиперкалиемии), осмодиуретики (маннит 1 г/кг). При значительном отечном синдроме преимущество предоставляется инфузионной терапии, в конце внутривенно вводится лазикс. Применяются растворы полюглюкина, реосорбилакта, реополиглюкина, реоглюмана (10 -15 мл/кг), декстрана (10 -40 мл/кг), в некоторых случаях - 10 -20 -50% раствор альбумина 0, 5 -1 мг/кг. Гипотензивные препараты n Препаратами выбора являются ингибиторы АПФ, антагонисты ангиотензиновых рецепторов (АРА) II, дилтиазем, блокаторы бета-адренорецепторов, диуретики, их комбинации.

Патогенетическое лечение ГН: Глюкокортикоиды (ГК) n n Применяются при НС, злокачественном ГН, высокой активности патологического процесса в почках, системных заболеваниях. Назначаются длительно в максимальной дозе 1, 5 -2 мг/кг/сутки (до 50 мг) за преднизолоном, в среднем 6 -8 недель, потом переходят на длительную поддерживающую терапию, которая составляет 30 -50% от максимальной дозы на протяжении 6 -8 месяцев, постепенно снижая дозу по 2, 5 мг раз в 8 недель до 2, 5 -5 мг. Препарат назначают с учетом циркадного ритма работы надпочечников в первую половину дня, во время еды, запивают молоком. При подозрении на злокачественный ГН и у отдельных больных с гормонорезистентностью проводится "пульс"терапия преднизолоном или метилпреднизолоном

Цитостатики: n n n Применяются в случае установленной гормонорезистентности (полной или частичной), первичной терапии НС одновременно с началом лечения ГК, первичной терапии у подростков, рецидива НС. Чаще всего используются алкилирующие агенты: лейкеран (хлорбутин) 0, 15 -0, 2 мг/кг/сутки, циклофосфан 2 -3 мг/кг/сутки 8 -12 недель, потом поддерживающая доза - 50% от максимальной дозы 610 -12 месяцев (в зависимости от динамики заболевания). При повторном лечении, при значительном отечном синдроме и у подростков преимущество предоставляется парентеральным формам препаратов.

4 -оксихинолиновые препараты. n n n Делагил (плаквенил) применяется как мягкая антисклеротическая, стабилизирующая терапия в случае: выраженной эритроцитурии (>30 -50 в поле зрения) в периоде обратного развития острого ГН частичной ремиссии хронического ГН при наличии постоянной эритроцитурии (> 50 в поле зрения) исчерпанных возможностях других режимов лечения при прогрессирующем течении ГН. Доза – 5 -8 мг/кг/сутки на протяжении 6 мес.

Ингибиторы АПФ n Имеют антипротеинурическое и антисклеротическое действие при длительном (>6 месяцев) применении под контролем содержания калия та креатинина крови. n Назначаются при артериальной гипертензии, мочевом синдроме с преобладанием протеинурии. n Чаще всего используются еналаприл, лизиноприл, рамиприл

Дезагреганти и ангиопротекторы n Для улучшения почечного кровотока и предупреждения тромбообразования используются дипиридамол (курантил) 10 -15 мг/кг/сутки 1 -3 мес. , пентоксифиллин, тиклопедин (6 -8 -10 мг/кг/сутки) 4 -8 недель, клопидогрель на протяжении 1 -6 месяцев. Антикоагулянты n n Рекомендуются при высоком риске тромбообразования (НС или смешанный вариант ГН, злокачественный ГН), острой почечной недостаточности. Применяются препараты прямого действия, которые влияют на факторы свертывания непосредственно в крови (гепарин (100 -300 ОД/кг/сутки 3 -6 недель, тиклопидин (тиклид), гепарины с низкой молекулярной массой, непрямого действия, которые подавляют синтез факторов свертывания.

Мембраностабилизаторы n Применяются как поддерживающая терапия: витамины А и Е, рибоксин, фосфаден, есенциале, липостабил сроками по 2 недели – 2 месяца Плазмаферез n При гормонорезистентних и гормоноотрицательных вариантах НС, злокачественном ГН применяется ежедневно 3 дня подотряд или 3 раза через день, в дальнейшем возможно продолжение сеансов 1 раз в неделю.

Хроническая почечная недостаточность (ХПН) клинико-лабораторный симптомокомплекс, обусловленный накоплением в организме продуктов азотистого обмена, нарушением соотношения кислот и оснований, развитием анемии, остеопатии, гипертензии и изменений в различных внутренних органах.

Этиология ХПН: n n n n Первичные поражения клубочкового аппарата почек (гломерулонефрит); ДЗСТ (СКВ, узелковый периартериит, склеродермия); Хронический интерстициальный нефрит, пиелонефрит; Заболевание почек обменного генеза (амилоидоз, цистинурия, первичный гиперпаратиреоидизм); Сосудистые заболевания (стеноз почечных артерий, дисплазия сосудов почек, эссенциальная артериальная гипертензия); Первичные поражения канальцев (тубулопатия, хроническая гиперкальциемия, синдром Фанкони, отравление лекарствами, тяжелыми металлами (свинец, ртуть, кадмий); Обструктивные заболевания верхних и нижних мочевых путей, осложненные хроническим пиелонефритом; Наследственный нефрит.

Патогенез ХНН может быть обусловлена следующими причинами: n Уменьшением количества функционирующих нефронов в результате их склероза и воздействия других причин; n Снижением клубочковой фильтрации в каждом из нефронов без уменьшения их количества; n Сочетанным действием вишеуказанных факторов.

n n n Клинические симптомы, биохимические и другие изменения при ХПН связаны с следующими нарушениями: Непосредственным ухудшением азотовиделительной (гиперазотемия), синтетической (продукции эритропоэтина, ренина, аммония) функций почек; Нарушением почечной регуляции постоянства КОС и водно-электролитного баланса, расстройствами фосфорно-кальциевого обмена; Поражением других органов и систем, обусловленным изменением жизнедеятельности каждой клетки организма с нарушенным гомеостазом.
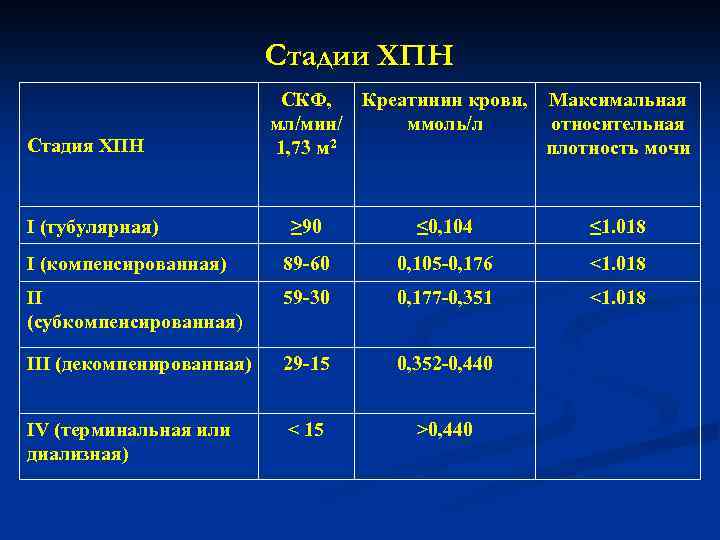
Стадии ХПН Стадия ХПН І (тубулярная) СКФ, Креатинин крови, Максимальная мл/мин/ ммоль/л относительная 1, 73 м 2 плотность мочи ≥ 90 ≤ 0, 104 ≤ 1. 018 І (компенсированная) 89 -60 0, 105 -0, 176 <1. 018 ІІ (субкомпенсированная) 59 -30 0, 177 -0, 351 <1. 018 IІІ (декомпенированная) 29 -15 0, 352 -0, 440 ІV (терминальная или диализная) < 15 >0, 440

Основные клинические проявления ХПН n n Начало постепенное, преобладание клиники основного заболевания на ранних стадиях ХПН (ІІІ); Симптомы интоксикации (вялость, утомляемость, тошнота); Бледность кожи, в начальных стадиях - сухость, а затем – шелушение и зуд кожи, которая становится дряблой, с желтоватым оттенком; в терминальную стадию – желтовато-землистый цвет кожи и геморрагические высыпания на туловище и конечностях, изменения ногтей – лейконихии, локальные утолщения, ломкость; изменение цвета волос, повышенная ломкость, выпадение, “уремическая седина”; Сухость слизистых полости рта, гортани, языка;

Боль в костях и суставах, особенно ночью (ренальна остеодистрофия, остеопороз); n Симптомы изменения объема жидкости (никтурия, обезвоживание на фоне полиурии, отеки - при олигурии или анурии, перикардит, плеврит, асцит, отек мозга); n Эндокринные нарушения (задержка роста и полового развития, гиперпаратиреоз, гипотиреоз, уменьшение веса тела, инсулинорезистентность); n

Нарушение со стороны сердечнососудистой системы (артериальная гипотензия при полиурии и гипертензия при олигурии, гипертрофия ЛЖ, перикардит, дилятационная и вторичная кардиомиопатия, миокардит, аритмия, сердечно-сосудистая недостаточность); n Желудочно-кишечные расстройства (анорексия, тошнота, рвота, метеоризм, увеличение печени, гастрит, язва, панкреатит, эзофагит, колит, стоматит, псевдоперитонит); n

Неврологические симптомы (заторможенность, астения, психозы, полинейропатия, слабость при движениях, инсомния, судороги, тремор, нарушение памяти, снижение внимания и как крайние проявления – ступор и кома); n Гематологические нарушения (дефицитная анемия, геморрагический синдром); n Нарушение зрения (снижение остроты зрения, ретинопатия, синдром "красных глаз", звездчатый ретинит). n

Лабораторные критерии ХПН n n n n нормохромная нормоцитарная эритпоетинжелезодефицитная анемия (реже – дефицитная по содержанию белка, витаминов); гиперкреатининемия, повышение содержания мочевины; снижение уровня фибриногена, тромбоцитов, прокоагулянтов; уменьшение СКФ; гипо- та изостенурия, снижение осмоляльности мочи; гипокалиемия при полиурии, гиперкалиемия при олигурии; метаболический ацидоз; гиперфосфатемия, гипокальциемия, гиперпаратиреоз, гипермагниемия;

Общие принципы лечения: Лечение причинного заболевания; n Ренопротекция; n Заместительная терапия; n Предупреждение и лечение осложнений; n Диализ (перитонеальний и гемодиализ). n

Диетотерапия и водный режим Основные задания: n снижение азотистой нагрузки n обеспечение незаменимыми аминокислотами n компенсация энергетических расходов.

Основные принципы диетотерапии: n n n n Ограничение белка, обогащение рациона незаменимыми аминокислотами и их аналогами (например, малобелковыми пищевыми смесями или препаратами эссенциальных кетокислот – кетостерил, аминостерил), увеличение частицы рыбного и растительного белка ; Ограничение животных жиров, увеличения в рационе полиненасищеных жирных кислот (растительное масло, морепродукты); Увеличение углеводов: яйца, овсяная и гречиха крупы, бобы, какао, шиповник, персики, овощи и фрукты; Достаточная энергетическая ценность: оптимально - 35 ккал/кг/сутки, обеспечивается на 75% углеводами, 20% - жирами, 5% - белками; Питьевой режим включает чай, щелочную минеральную воду, чистую воду, компоты, молочные продукты, количество выпитого не лимитируется, но контролируется, прием жидкости ограничивается при наличии значительных отеков и гипертензии; Ограничение соли - при гипертензии и выраженном отечном синдроме; Поступление калия не ограничено в полиурической стадии, минимальное при олигурии;

Дезинтоксикация и уменьшение проявлений метаболического ацидоза: Выведение токсинов уремии путем: n ентеропассажа (например, дуфалак, нормазе) n увеличение нагрузки реr os цитратними смесями (цитрат кальция) и бикарбонатом натрия (содой); n назначение оральных сорбентов (например, полифепан, энтеросгель, белосорб, активированный уголь), липин, стимол; n применение незаменимых аминокислот (например, аминостерил, кетостерил); n использование растительных препаратов (например, хофитола в растворе и таблетках, канефрона в каплях и таблетках, леспефлана); n ферменты (при нормальном значении альфа-амилазы): креон n симбиотики или пробиотики; n препараты, которые снижают вздутие кишечника (эспумизан)
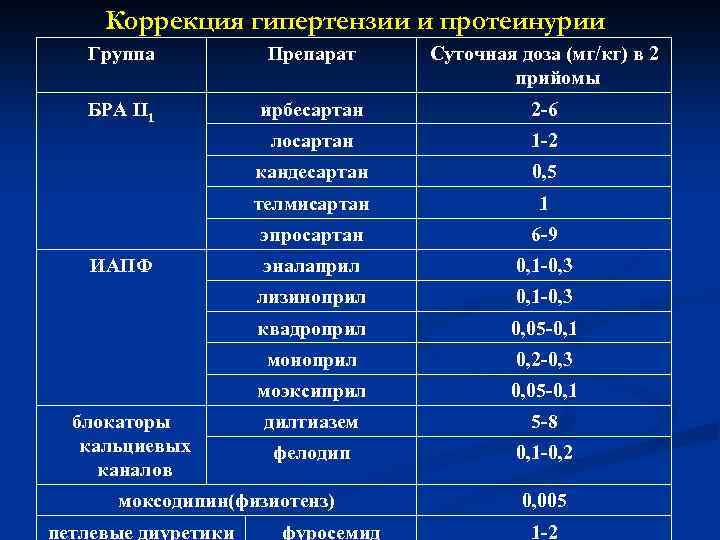
Коррекция гипертензии и протеинурии Группа Препарат Суточная доза (мг/кг) в 2 прийомы БРА ІІ1 ирбесартан 2 -6 лосартан 1 -2 кандесартан 0, 5 телмисартан 1 эпросартан 6 -9 эналаприл 0, 1 -0, 3 лизиноприл 0, 1 -0, 3 квадроприл 0, 05 -0, 1 моноприл 0, 2 -0, 3 моэксиприл 0, 05 -0, 1 дилтиазем 5 -8 фелодип 0, 1 -0, 2 ИАПФ блокаторы кальциевых каналов моксодипин(физиотенз) петлевые диуретики фуросемид 0, 005 1 -2

Коррекция анемии n n Анемия при ХПН, как правило, имеет эритропоэтиндефицитный характер: β-эритропоэтин (рекормон) подкожно или внутривенно, 80 -100 ОД/кг 1 -3 р/неделю, -эритропоэтин (эпрекс, эпокрин) внутривенно 50 -75 ОД/кг 2 -3 р/неделю. Перед назначением эритропоэтина целесообразная коррекция содержания железа, которая достигается препаратами железа в сочетании с витаминами (глобирон, фенюльс, фенотек, ранферон, гемоферон, сорбифердурулес, гемофер, мальтофер, актиферин. При В 12 -дефицитной анемии – цианкобаламин, оксикобаламин; Гемотрансфузии, внутривенне введения одногрупной биосовместимой эритроцитарной массы или отмытых эритроцитов применяется при эритропоэтинрезистентности при Нв <60 г/л, массивных кровотечениях.

n n Коррекция гиперпаратиреоза Повышение уровня фосфора и паратгормона в крови – фосфатные биндеры, ренагель, препараты витамина Д. Возобновление реологических свойств крови Клопидогрель 1 мг/кг/сутки, тиклопедин 2 -3 мг/кг/сутки. Заместительная терапия Подготовка к заместительной почечной терапии начинается при уровне креатинина сыворотки >0, 3 ммоль/л из формирования сосудистого доступа для гемодиализа. У детей младшего возраста (как правило <10 лет) преимущество предоставляется перитонеальному диализу в связи с ограниченностью адекватного сосудистого доступа.

Показания к гемодиализу: n n n креатинин крови 0, 44 ммоль/л или СКФ <15 мл/мин; гиперкалиемия >6, 5 -7, 0 ммоль/л; осложнения, опасные для жизни (отек легких, злокачественная артериальная гипертензия с признаками застойной сердечной недостаточности, перикардит, уремия, отек мозга, декомпенсированный метаболический ацидоз) Трансплантация почки n проводится в IІІ-ІV стадии ХПН, при возможности - в максимально ранние сроки (в том числе – до начала диализа).

СПАСИБО ЗА ВНИМАНИЕ!
Лекция ГН у детей рос.ppt