Болезни почек+.ppt
- Количество слайдов: 76

Гломерулонефриты
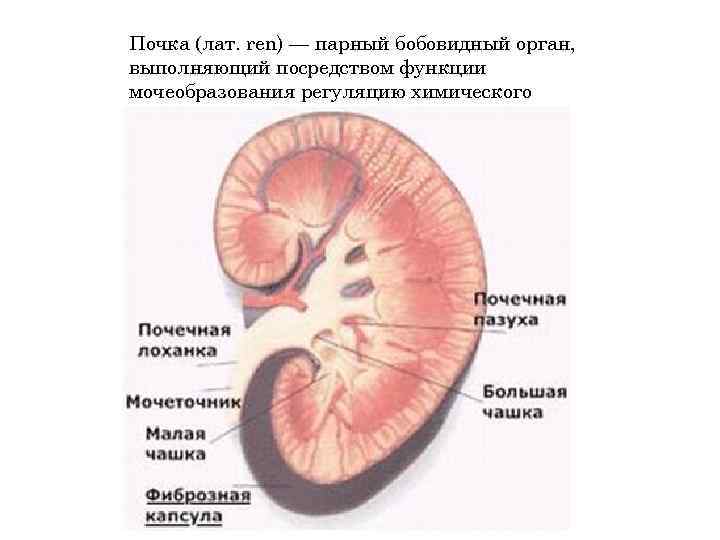
Почка (лат. ren) — парный бобовидный орган, выполняющий посредством функции мочеобразования регуляцию химического гомеостаза организма.

Гломерулонефриты - иммунно-воспалительное заболевание с преимущественным поражением сосудов клубочков обеих почек, протекающее в виде острого или хронического процесса с повторными обострениями и ремиссиями, имеющее прогрессирующее течение, характеризующееся постепенной, но неуклонной гибелью клубочков, сморщиванием почки Впервые описан Ричардом Брайтом в 1827 г. Различают : острый, подострый (злокачественный) хронический гломерулонефриты.
ГЛОМЕРУЛОНЕФРИТ – САМАЯ ЧАСТАЯ ПРИЧИНА ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ

ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ может развиться в любом возрасте, однако подавляющее большинство больных (75— 95%) составляют лица до 40 лет.
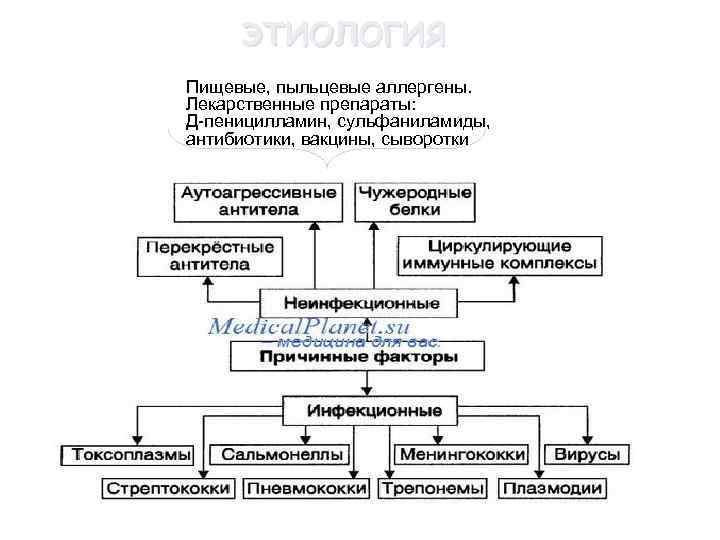
ЭТИОЛОГИЯ Пищевые, пыльцевые аллергены. Лекарственные препараты: Д-пеницилламин, сульфаниламиды, антибиотики, вакцины, сыворотки

ПАТОГЕНЕЗ 2 возможных механизма развития нефрита: 1. образование в крови циркулирующих комплексов антиген —антитело, которые фиксируют в клубочках и повреждают почки. 2. продуцирование противопочечных аутоантител в ответ на повреждение почек комплексами экзогенных антител с белками — антигенами клубочков. v. Важную роль в повреждении клубочков играет нарушение системы коагуляции (повышение агрегации тромбоцитов, активирование XII фактора свертывания). v. Отложение фибрина в стенке капилляров, что вызывает пролиферацию мезотелиальных и эндотелиальных клеток. v. Через 10 -12 дней после перенесенной ангины или фарингита развивается клиника острого нефрита. Доказано антигенное сродство базальной мембраны капилляров клубочков и оболочек нефритогенных штаммов стрептококков.

Поражение клубочка ведет к нарушениям: 1. Структурным воспаление, клеточная пролиферация, утолщение базальной мембраны, фиброз, нарушение структуры эпителиальных клеток 2. Функциональным повышенная проницаемость почечного фильтра ведет к протеинурии и гематурии

Клиника Синдромы при гломерулонефрите: 1. Мочевой синдром: 2. Гипертензия: 3. Отечный синдром 4. Нефритический синдром - олигурия - гематурия - гипертензия - отеки

3. Нефротический синдром (НС) — неспецифический клинико-лабораторный симптомокомплекс, выражающийся в массивной протеинурии (3 r/сут и более), нарушениях белково-липидного и водно-солевого обмена. Эти нарушения проявляются 1. Гипопротеинемией (менее 60 г/л) 2. Гипоапьбуминемией (менее 35 г/л) 3. Диспротеинемией (с преобладанием гамма-глобулинов) 4. Гиперлипидемией (увеличение синтеза липопротеинов в печени, нарушение выведения, снижение активности липаз) 5. Липидурией 6. Отеками до степени анасарки (гипопротеинемия, снижение онкотического давления плазмы, перераспределение жидкости в интерстициальное пространство, уменьшение объема циркулирующей крови, активизация РААС, увеличение секреции альдостерона, одновременное снижение скорости клубочковой фильтрации повышает реабсорбцию натрия и воды). 7. Рост частоты тромбозов (венозный застой, снижение ОЦК, повышение концентрации некоторых факторов свертывания)

Олигурия: мочи менее 400 -700 мл/сут

ГИПЕРТОНИЧЕСКИЙ СИНДРОМ - задержка натрия и воды (вторичный гиперальдостеронизм, уменьшение скорости клубочковой фильтрации при тяжелой ХПН) - повышенная чувствительность к нормально функционирующим прессорным механизмам v. Систолическое давление 180 мм. рт. ст. vдиастолическое 120 мм. рт. ст. резкое повышение АД Острая сердечная недостаточность Отек легких Позднее возможно развитие гипертрофии левого желудочка сердца. При обследовании определяется расширение границ сердечной тупости, что может быть обусловлено накоплением транссудата в полости перикарда и гипертрофией миокарда. Нередко выслушиваются функциональный систолический шум на верхушке, акцент II тона на аорте, иногда ритм галопа: в легких - сухие и влажные хрипы. На ЭКГ могут наблюдаться изменения зубцов R и Т в стандартных отведениях, нередко глубокий зубец Q и несколько сниженный вольтаж комплекса ORS.

Мочевой синдром 1. Протеинурия 2. Гематурия, которая может варьировать от микрогематурии (асимптоматическая) до макрогематурии, является обязательным и постоянным признаком, количество эритроцитов в осадке мочи может превышать 10— 15 в поле зрения. 3. Лейкоцитурия - незначительное количество. Эритроциты преобладают над лейкоцитами ( по Нечипоренко) 4. Цилиндрурия - В 75% случаев находят единичные гиалиновые и зернистые цилиндры. Встречаются иногда эпителиальные цилиндры.
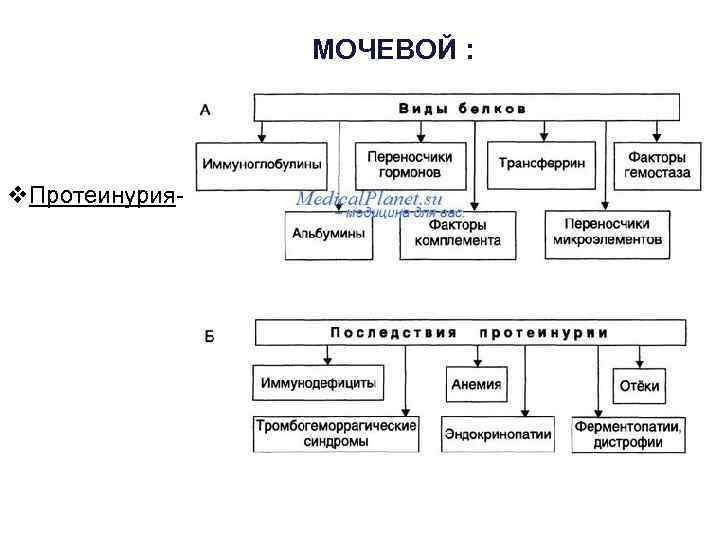
МОЧЕВОЙ v. Протеинурия- :

Классификация острого гломерулонефрита По клиническому течению Развернутая форма (бурное течение). Нефротическая форма. Малосимптомная форма (латентное течение). По степени тяжести: легкая, средней тяжести тяжелая Изменение функций почек развивается при тяжелых формах, как правило в виде анурии, меньше страдает азотовыделительная функция почек.

• Развернутая форма - начинается бурно, характеризуется тяжелым течением, наличием гематурии, гипертонии, отеков, уменьшением диуреза. Однако, довольно быстро отмечается увеличение диуреза, схождение отеков, понижение АД, улучшение анализов мочи. Как правило, заканчивается полным выздоровлением. • Нефротическая форма - проявляется постепенным развитием болезни, медленным нарастанием отеков (иногда вплоть до анасарки), массивной протеинурией, но малой выраженностью артериальной гипертонии и гематурии. Течение длительное до 6 -12 месяцев, нередко переходит в хронический гломерулонефрит. • Малосимптомная форма (стертая форма) - характеризуется умеренным мочевым синдромом.

Быстропрогрессирующий злокачественный нефрит (подострый) • начинается как обычный острый. Типичны сильные упорные отеки типа анасарки, высокая протеинурия 10 -30 г/л гипопротеинемия, выраженная гематурия. Артериальное давление, как правило, высокое, может сопровождаться отслойкой сетчатки. Азотемия и анемия развиваются в первые недели заболевания и быстро прогрессируют. Злокачественный нефрит можно заподозрить если на 4 -6 неделю острого гломерулонефрита понижается относительная плотность мочи, повышается креатинин, а общее состояние больного остается тяжелым. Больные, как правило, умирают через 6 -18 месяцев.

Лабораторная диагностика при гломерулонефрите: 1. В крови определяется повышение титра антистрептолизина-О (при стрептококковом гломерулонефрите) и значительное уменьшение фракции С 3 комплемента. 2. Протеонограмма 3. Липидограмма 4. Ig. A 5. Тесты на ЦИК обычно положительные (не имеют дифференциальнодиагностиченского значения). 6. Антитела к базальной мембране 7. Повышение содержания в крови азотистых шлаков (мочевой кислоты и креатинина 8. Мочевой синдром: - гематурия, - цилиндрурия (зернистые и эритроцитарные цилиндры), - различной степени выраженности протеинурия.
Диагностика Метод рентгенологического исследования почек и мочевыводящих путей после внутривенного введения рентгеноконтрастного вещества.
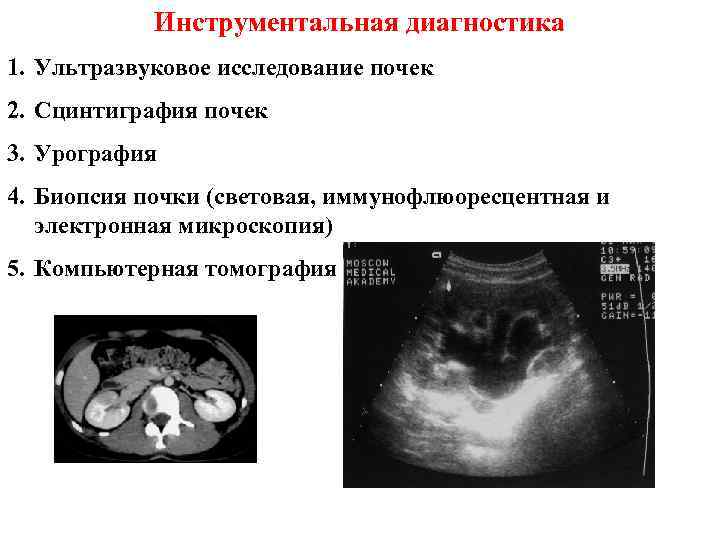
Инструментальная диагностика 1. Ультразвуковое исследование почек 2. Сцинтиграфия почек 3. Урография 4. Биопсия почки (световая, иммунофлюоресцентная и электронная микроскопия) 5. Компьютерная томография
Лечение гломерулонефрита • Общетерапевтические мероприятия - Постоянный врачебный контроль - Активное снижение повышенного АД - Контроль потребления жидкости. Диуретики при отечном синдроме. - Коррекция диеты – снижение потребления белка до 0, 8 -2, 0 г/кг/сут

ЛЕЧЕН ИЕ

. Целевое назначение диеты. Максимальное щажение функции почек, снижение реактивности организма и интенсивности аллергических реакций, увеличение диуреза, улучшение выведения азотистых шлаков, создание благоприятных условий для кровообращения. Общая характеристика диеты. Низкокалорийная, растительная, диета с резким ограничением белков, исключением поваренной соли, умеренным ограничением жиров и углеводов. Из рациона исключаются блюда и продукты, раздражающие почки и возбуждающие центральную нервную и ССС (экстрактивные вещества, эфирные масла, щавелевая кислота, алкоголь и др. ). Резко ограничивается жидкость. Режим питания диеты. Пища принимается 5 -6 раз с соблюде нием строгого постельного режима. Длительность пребыва ния на диете определяется характером течения заболевания.

Постинфекционный (острый диффузный пролиферативный) гломерулонефрит. Лечение. 1. Режим ü Госпитализация (даже при подозрении) ü Режим – постельный (до ликвидации экстраренальных симптомов, нормализации АД, исчезновения отеков, восстановления диуреза) - 2 -4 недели 2. Диета. Ограничение Na и воды. ü 1 день – «полный голод и жажда» . Прием жидкости по уровню диуреза – + 300 -500 мл. ü 2 -3 день – Диета – яблочная (1, 5 кг яблок), картофельнояблочно-тыквенная. ü 4 -6 день – расширение режима: 40 г белка, 320 г углеводов, 80 г жиров, К – 50 -60 ммоль/л, Са – 400 мг, Na – 30 ммоль/л (< 3 г) ü Со 2 -ой недели – ограничение белка, избыток К.

Постинфекционный (острый диффузный пролиферативный) гломерулонефрит Медикаментозная терапия: § антибиотики 10 -14 дней, ß-лактамные § петлевые диуретики при отеках § гипотензивная терапия (и. АПФ) § дезагреганты – прямые антикоагулянты § стероиды – преднизолон 100 -120 мг в сутки § цитостатики при выраженном нефротическом синдроме. Азатиоприл 100 -150 мг в сутки § при эклампсии – противосудорожная терапия, гипотензивная терапия, мочегонные.

Прогноз ОГН зависит: Ø от времени госпитализации (ранняя госпитализация – стандарт ведения пациентов) Ø от возраста (чем старше пациент, тем тяжелее прогноз) Ø экстраренальные проявления утяжеляют прогноз Ø длительность анурии Ø наличие эклампсии Ø ОПН

Реабилитация больного с ОГН • госпитальный период 40 -60 дней • диспансерное наблюдение 12 месяцев • при отрицательной динамике мочевого осадка проведение пациента через МСЭК • запрет тяжелого физического труда, работу в сырых помещениях, холодных помещениях • женщинам – не рекомендуется беременеть в течение 3 лет • борьба со стрептококковой инфекцией • обязателен анализ мочи после любой инфекции.

Хронический диффузный гломерулонефрит (ХДГ) • длительно протекающее хроническое заболевание почек, двухстороннее, иммуноаллергическое, заканчивающееся сморщиванием почек и смертью больных от хронической почечной недостаточности. • По сравнению с острым, хронический гломерулонефрит встречается в 2 -4 раза чаще. Больные ХДГ составляют 1 -2% всех терапевтических больных. Заболевание это несколько чаще встречается у мужчин (3: 2). Имеются существенные различия в частоте этого заболевания в зависимости от возраста: на возраст 20 -50 лет приходится от 79, 9% до 88, 6%.

Этиология ХДГ • ХДГ часто является следствием неизлеченного или своевременно не диагностированого острого гломерулонефрита, поэтому причины его возникновения в этих случаях те же, что и при ОДГ • Случаи заболевания, когда ХДГ возникает и развивается без острой фазы и, следовательно, в анамнезе отсутствуют указания на перенесенный в прошлом ОДГ, принято обозначать как первично хронический гломерулонефрит. • Среди факторов, способствующих переходу острого гломерулонефрита в хронический могут иметь значение наличие и особенно обострение очаговой стрептококковой и др. инфекции, повторные охлаждения, особенно действия влажного холода, неблагоприятные условия труда и быта, травмы. Патанатомия • Процесс всегда двусторонний; почки уменьшены в размерах, вся поверхность покрыта рубчиками, почечная ткань плотная — это называется вторично сморщенная почка. На разрезе много соединительной ткани, которая замещает почечную. Функционирующих клубочков очень мало. Граница между корковым и мозговым слоем стерта.

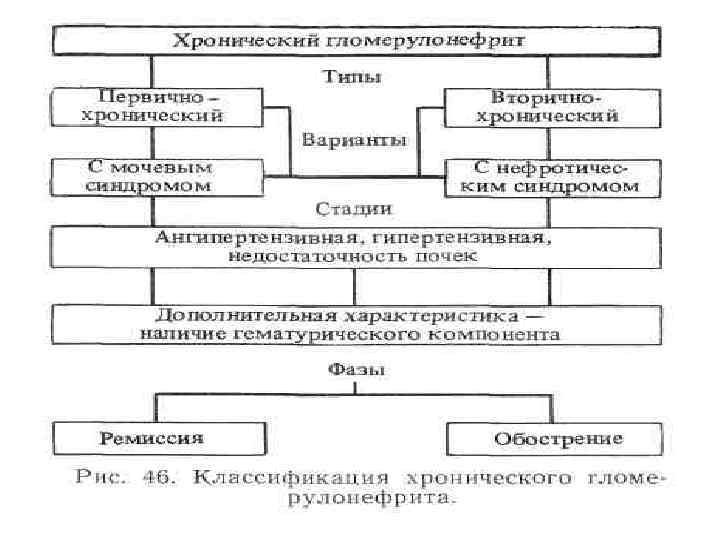
Клиника ХДГ • Во всех случаях ХДГ отмечается неуклонное более или менее быстрое прогрессирование заболевания, приводящее в конечном итоге к развитию ХПН. • Хронический гломерулонефрит имеет волнообразный характер течения , когда периоды ремиссии сменяются периодами обострения. • В течение ХДГ выделяют две стадии: 1 - стадия почечной компенсации 2 - стадия почечной декомпенсации

Клинические варианты течения ХДГ • • • нефротическая форма гипертоническая форма смешанная форма латентная форма гематурическая форма

Клинические формы хронического гломерулонефрита. 1. Нефротическая форма 1. Наиболее частая форма первичного нефротического синдрома. 2. Свойственно сочетание нефротического синдрома с признаками воспалительного поражения почек. 3. Клиническая картина заболевания может долго определяться нефротическим синдромом и только в дальнейшем наступает прогрессирование собственно гломерулонефрита с нарушением азотовыделительной функции почек и артериальной гипертензией. 2. Гипертоническая форма 1. Длительное время среди симптомов преобладает артериальная гипертензия 2. АД достигает 180/100— 200/120 мм рт. ст. и может подвергаться большим колебаниям в течение суток под влиянием различных факторов. 3. Развивается гипертрофия левого желудочка сердца, выслушивается акцент II тона над аортой 4. Мочевой синдром мало выражен

Клинические формы хронического гломерулонефрита. 3. Смешанная форма При этой форме одновременно имеются нефротический и гипертонический синдромы. 4. Латентная форма Часто возникающая форма Проявляется слабо выраженным мочевым синдромом без артериальной гипертензии и отеков. Может иметь очень длительное течение (10— 20 лет и более) Приводит к медленному развитию уремии. 5. Гематурическая форма В ряде случаев хронический гломерулонефрит может проявляться гематурией без значительной протеинурии и общих симптомов (гипертензия, отеки).

Формы хронического гломерулонефрита по течению: 1. быстро прогрессирующий (6 -8 мес) 2. ускоренно прогрессирующий (2 -5 лет) 3. медленнопрогрессирующий (более 10 лет) Функция почек: 1. без хронической почечной недостаточности, 2. с хронической почечной недостаточностью I, III стадии.

Клинико-лабораторными критериями прогрессирования ХГН : 1. развитие НС; 2. возникновение и/или нарастание артериальной гипертензии, 3. отеков, 4. гематурии (с развитием макрогематурии); 5. увеличение суточной протеинурии (в 5 и > раз); 6. трансформация в более тяжелую клиническую форму; 7. прогрессирующее падение функции почек; 8. прогрессирование морфологических признаков воспаления в ткани почек (по данным повторной биопсии).

Стадии хронического гломерулонефрита Cтадия компенсации. Больной чувствует себя удовлетворительно, но заболевание течет прогрессивно, постепенно почечная ткань замещается рубцовой тканью, функция почек нарушается. Почки неспособны концентрировать мочу. Удельный вес мочи равен удельному весу плазмы. Можно диагностировать по анализу мочи: сбор мочи по Зимницкому — если удельный вес не меняется, то это начальный признак хронической почечной недостаточности. Стадия с нарушением функции почек и развитием хронической почечной недостаточности. Стадия декомпенсации. В крови накапливаются мочевина, креатинин, которые почки не могут выделить, так как функция почек нарушена. В результате этого возникает интоксикация. Это называется уремия (азотемия, мочекровие (устаревшее понятие)). Появляются признаки интоксикации: нарастает слабость, головная боль, тошнота, рвота, жажда, язык сухой, кожа сухая, потрескивается, поносы, быстрое похудание, развивается дистрофия внутренних органов, кахексия, за счет того, что почки не могут выводить вредные вещества и организм пытается выводить их другими путями: через кожу, через кишечник. В тяжелых случаях запах аммиака изо рта. В терминальных стадиях наступает уремическая кома. Уремия — это клинический синдром, развивается у больных с нарушением азотовыделительных функций почек — это конечная стадия хронической почечной недостаточности, когда в крови накапливается много мочевины, креатинина, остаточного азота, наступает интоксикация. Конечная стадия уремии — уремическая кома.

диагностика • Анализ крови • Анализ мочи (общий, по Нечипоренко, по Зимницкому, проба Реберга) • Биопсия почек • УЗИ • Компьютерная томография

• Лечение ХДГ Режим с ограничением переутомления, переохлаждения, физических нагрузок, В период обострения - строгий постельный • Диета – стол № 7 с резким ограничением соли, специй, алкоголя; воду ограничивают по мере накопления отеков. • В период обострения – антибиотики. • НПВС: бруфен, индометацин, делагил • Гипотензивные (по показаниям): ингибиторы АПФ, клофелин • Мочегонные (по показаниям): фуросемид, гипотиазид, верошпирон, альдактон • Кортикостероидные гормоны: преднизолон, дексаметазон, триамцинолон. • Лечение начинают с 3 -4 таблеток, увеличивая суточную дозу в течение недели постепенно до 10 -12 таблеток. Лечение полными дозами продолжают 20 -25 дней, затем в течение 1, 5 -2 недель снижают дозировку до полной отмены. !!! Кортиостероидные гормоны противопоказаны больным хроническим гломерулонефритом, осложненным артериальной гипертонией, почечной недостаточностью, больным язвенной болезнью, сахарным диабетом, а также в первые 15 недель беременности. • 8. Санаторно-курортное лечение; показаны курорты с сухим жарким климатом (Средняя Азия, Южный берег Крыма, Одесса) поздней весной, летом и ранней осенью вне обострения

Лечение ХГН: Диета основные принципы идентичны ОГН. При мочевом синдроме ограничение воды, при нефротическом синдроме – употребление растительных белков и жиров. - и. АПФ или АТ 1 блокаторы - глюкокортикоиды при активном течении процесса - цитостатики - гемодиализы (разные режимы)

Амбулаторное наблюдение Ø Больные с хроническим гломерулонефритом должны встать на диспансерный учет в поликлинике у терапевта. Ø Осмотры больных проводятся 2 -4 раза в году. Ø Больные должны осматриваться нефрологом. Ø При обострении заболевания показана госпитализация в нефрологическое отделение стационара. Ø При хроническом гломерулонефрите с явлениями почечной недостаточности применяют различные виды диализа (искусственная почка), осуществляют пересадку почки. Ø Труд больных хроническим гломерулонефритом не должен быть связан со значительными физическими нагрузками, действием на организм холода, сырости, токсичных веществ и т. д.

Профилактика гломерулонефрита в основном сводится к предупреждению и раннему интенсивному лечению острых инфекционных болезней, устранению очаговой инфекции, особенно в миндалинах. Профилактическое значение имеет и предупреждение резких охлаждений тела. Лицам, страдающим аллергическими заболеваниями (крапивница, бронхиальная астма, сенная лихорадка), противопоказаны профилактические вакцинации.

Хроническая почечная недостаточность • • • это симптомокомплекс, развивающийся в результате постепенной гибели нефронов и замещении их соединительной тканью при любом прогрессирующем заболевании почек. Оставшиеся нефроны гипертрофируются. Почки обладают большими компенсаторным возможностями: гибель даже 50% из общего количества 2 млн. нефронов не сопровождается клиническими проявлениями и только снижение клубочковой фильтрации (К. Ф. ) до 30 -40 мл/мин. (соответствует гибели 70% нефронов) сопровождается задержкой креатинина, мочевины и других продуктов азотистого обмена. При терминальной уремии - количество функционирующих нефронов менее 10%. Основные причины Х. П. Н. Хронический гломерулонефрит - 33% Хронический пиелонефрит - 20% Хронический поликистоз - 10% Сахарный диабет - 9% Коллагенозы - 8% Урологические заболевания

Стадии ХПН • 1 Стадия - начальная, при которой происходит мобилизация компенсаторных механизмов, нарушение концентрационной функции почек (К. Ф. = 30 -40 мл/мин. ). • 2 Стадия - декомпенсация функции почек, нарушение азотовыделительной функции почек, но функции других органов не нарушены (К. Ф. = 25 -15 мл/мин. консервативная стадия). • 3 Стадия - терминальная стадия, почечная декомпенсация приводит к нарушении функции других органов, развивается при гибели более 90% нефронов (К. Ф. = менее 15 мл/мин. ).

Клинические проявления ХПН • Начальный период Х. П. Н. беден клиническими симптомами больные жалуются на слабость, снижение аппетита, нарушение сна, уменьшение трудоспособности. • В диагностике имеют значение лабораторные исследования мочи, т. к. уже на ранних стадиях Х. П. Н. нарушается способность почек к концентрации мочи, что приводит к снижению относительной ее плотности. Плотность мочи становится равной относительной плотности безбелкового фильтрата плазмы (1010 -1012), развивается изостенурия, никтурия. Если же показатели удельной плотности мочи 1018 и выше, это говорит об отсутствии Х. П. Н. • При снижении азотовыделительной функции почек в крови повышаются креатинин (N = 2, 5 - 6, 7 ммоль/л или 250 -670 мкмоль/л) и мочевина, что связано со снижением клубочковой фильтрации на 40% ниже нормы.

Клинические проявления ХПН • При прогрессировании Х. П. Н. за счет нарушения азотовыделительной функции почек клиническая картина становится более яркой: усиливается слабость, сонливость, апатия (уремическая энцефалопатия), кожный зуд, иногда мучительный, парестезии, кровотечения из десен, носовые, желудочно-кишечные, маточные. Боли в суставах, яркий признак уремии - диспепсический синдром: тошнота, рвота, икота, потеря аппетита, вплоть до отвращения к пище, поносы, стоматит, глоссит. гипертония, анемия, электролитные нарушения приводят к поражению сердца, аритмиям, застойной сердечной недостаточности. В терминальной стадии развивается перикардит фибринозный или выпотной ( «Похоронный звон уремика» ). За счет потери способности почек к разведению, нарастают отеки. • По мере прогрессирования уремии в терминальной стадии нарастает неврологическая симптоматика, появляются судорожные подергивания, усиливается энцефалопатия, вплоть до развития уремической комы с большим шумным ацидотическим дыханием (дыхание Кусмауля), развивается «уремическое легкое» вследствие общей гипергидротации и левожелудочковой недостаточности - уремический отек легких; уремический колит, на коже появляется налет мочевины и следы расчесов из-за зуда.

Лечение • Стадия декомпенсации с падением клубочковой фильтрации до 25 -15 мл/мин. имеет большие возможностями консервативного лечения ( диета, восстановление водного и электролитного баланса, сорбенты, коррекция ацидоза, противоазотемические средства - леспенефрил, хофитол) • Терминальная стадия с клубочковой фильтрацией 15 мл/мин. и меньше - должен обсуждаться вопрос о внепочечном очищении (гемодиализ, перитонеальный диализ) или пересадка почки.

Пиелонефрит - воспалительный процесс, в который вовлечены не только почечная лоханка и чашечки, но и почечная паренхима с преимущественным поражением интерстициальной ткани. • Чаще болеют женщины до 40 лет, многие из них заболевают во время беременности. Нередко пиелонефрит возникает в детском возрасте. У взрослых он может быть продолжением заболевания, оставшегося невылеченным в детские годы. В пожилом возрасте мужчины болеют чаще, чем женщины. Это связано со стазом мочи вследствии развития аденомы простаты. Часто пиелонефрит осложняет течение сахарного диабета.
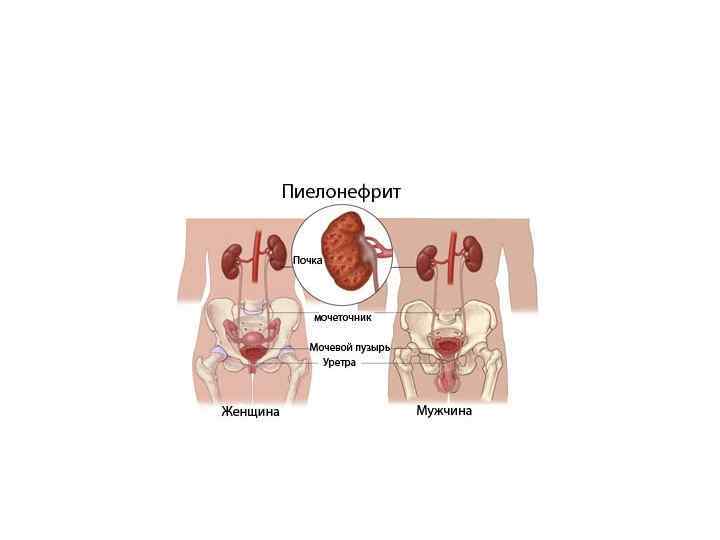

Пиелонефрит
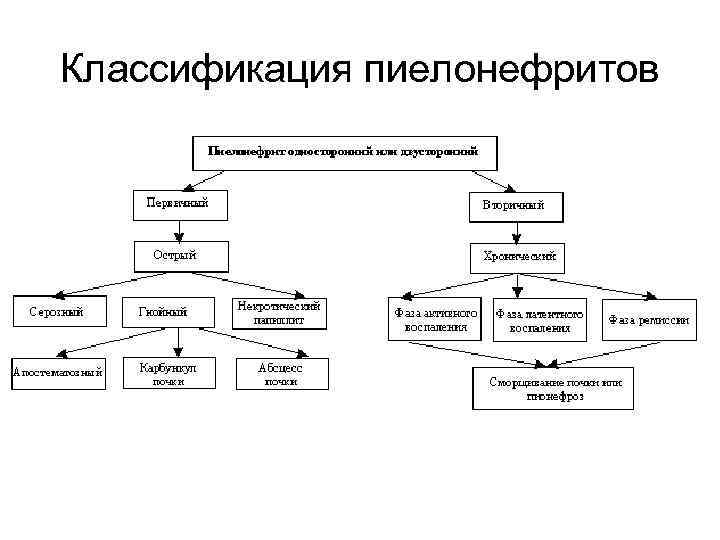
Классификация пиелонефритов

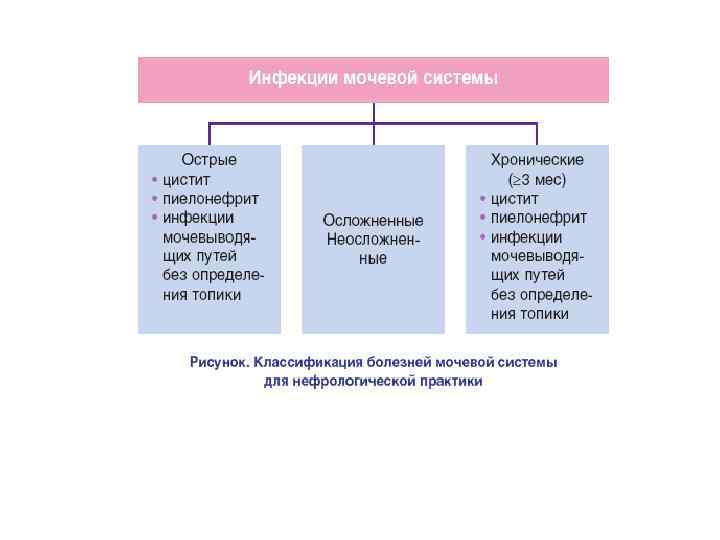
• Различают первичный, или неосложненный пиелонефрит и вторичный - осложненный или восходящий пиелонефрит. Первичному пиелонефриту не предшествуют изменения почек и мочевых путей, в основе вторичного пиелонефрита лежат органические или функциональные процессы в мочевых путях, нарушающие динамику мочи. Первичный пиелонефрит встречается значительно реже, чем вторичный.

Этиология Возбудителями пиелонефрита чаще всего являются кишечная палочка, энтерококк, протей, стафилококк, стрептококк. В большинстве случаев флора мочи носит смешанный характер. • Пиелонефриту обычно предшествует и сопутствует бактериурия, которая отсутствует лишь при непроходимости соответствующего мочеточника или образовании выключенного гнойника в почечной паренхиме.

• Различают три пути проникновения инфекции в почку, лоханку и ее чашечки: • гематогенный • по стенке мочеточника • по просвету его при наличии пузырномочеточникового рефлюкса
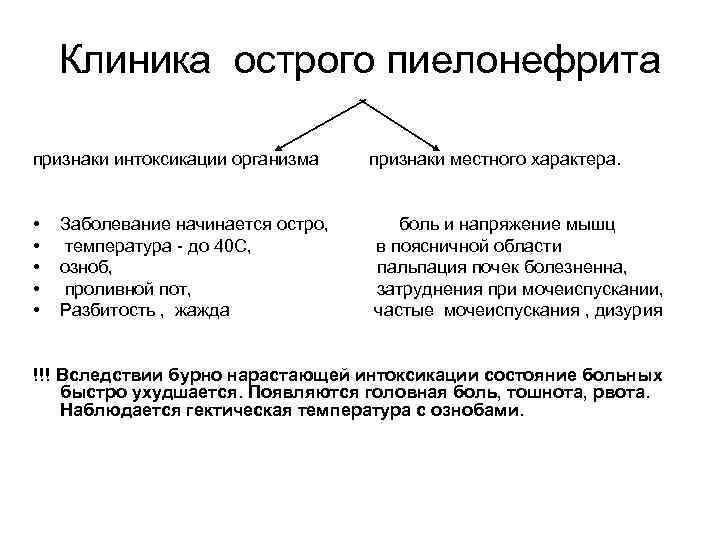
Клиника острого пиелонефрита признаки интоксикации организма признаки местного характера. • • • Заболевание начинается остро, боль и напряжение мышц температура - до 40 С, в поясничной области озноб, пальпация почек болезненна, проливной пот, затруднения при мочеиспускании, Разбитость , жажда частые мочеиспускания , дизурия !!! Вследствии бурно нарастающей интоксикации состояние больных быстро ухудшается. Появляются головная боль, тошнота, рвота. Наблюдается гектическая температура с ознобами.

Клинические формы острого пиелонефрита (А. Я. Пытель) • острейшую (общее тяжелое состояние, высокая температура), которая характеризуется ознобом, повторяющимся 2 -3 раза в течение суток, общей картиной сепсиса со скудными местными проявлениями болезни • острую при которой более выражены местные симптомы, фебрильная температура, отмечаются ознобы • подострую или очаговую, когда общие симптомы менее выражены и на первый план выступают местные проявления болезни, болезненность в пораженной почке, мочевой синдром • латентную, протекающую с минимальными местными и общими проявлениями, но чреватую тяжелыми отдаленными последствиями.

• • • 1. 2. 3. 4. • Большое количество жидкости в виде соков, чая, минеральной воды, а также капельных внутривенных вливаний, если нет склонности к ее задержке. Хороший эффект дают грелки. При резких болях прибегают к антиспастическим средствам. Экстракт беладонны, папаверин, платифиллин уменьшают спазм и улучшают отток мочи. При обструкции мочевых путей показана катетеризация мочеточника, а при неэффективности ее - операция. При выборе антимикробных средств необходимо руководствоваться видом микроба и результатом чувствительности к ним микроорганизмов, высеянных из мочи. В зависимости от тяжести процесса сульфаниламиды быстрого действия (этазол, уросульфан) назначают в дозе 4 -6 г/сут, пролонгированного действия (сульфадиметоксин) - 1 -2 г/сут. Выраженным эффектом отличаются препараты нитрофуранов: фурагин или фурадонин в дозе 0. 1 г 4 раза/сут налидиксовая кислота (невиграмон, неграм) по 0. 5 -1 г 4 раза/сут. Из антибиотиков показаны препараты широкого спектра действия - ампициллин или аминогликозиды (гентамицин, канамицин), тетрациклины. При наличии смешанной инфекции рекомендуется назначать комбинациб антибиотиков. При своевременном адекватном лечении прогноз положительный. Больные нуждаются в динамическом диспансерном наблюдении. У части больных, несмотря на проводимое лечение, течение острого пиелонефрита приобретает хронический характер. Трудоспособность у большинства больных сохранена.

Хронический пиелонефрит • Заболевание часто выявляется через много лет после какого-либо острого воспалительного процесса в мочевых путях - цистита или пиелита, нередко следствием неизлеченного острого пиелонефрита. Однако заболевание может с самого начала протекать без острых явлений. Характерна бледность признаков, особенно на ранних стадиях болезни.

Формы течения хронического пиелонефрита • латентную, характеризующуюся скудностью симптоматики; • рецидивирующую с чередованием периодов ремиссии и обострения; • гипертоническую с превалированием гипертонического синдрома • азотемическую, когда заболевание проявляется лишь в стадии ХПН.

Клинические проявления • • Больные хроническим пиелонефритом часто обращаются к врачам по поводу быстрой утомляемости, головной боли, тупых болей в эпигастрии, субфебрилитета. Боли при хроническом пиелонефрите носят тупой, постоянный характер, Температура тела повышается лишь при возникновении препятствий к оттоку мочи, а также в периоды обострения. Изменения крови наблюдаются только в периоды обострения воспалительного процесса в почках или в стадии почечной недостаточности: СОЭ в большинстве случаев умеренно повышенная. Хронический пиелонефрит протекает длительно, особенно при одностороннем поражении. Возможны периодические обострения, протекающие под видом необъяснимой лихорадки, сменяющейся длительной ремиссией. Течение заболевания во многом определяется систематической рациональной терапией, что в определенной степени позволяет предупреждать обострения процесса.

• При исследовании мочи отмечают умеренную протеинурию, незначительную цилиндрурию, бактериурию, микрогематурию. Пиурия бывает постоянной или перемежающейся. • В осадке мочи в сравнении с другими элементами преобладают лейкоциты • Среди методов функционального исследования почек хромоцистоскопия и экскреторная урография при одностороннем поражении позволяют установить пораженную почку. На экскреторной урограмме инфузионным методом или при ретроградной пиелографии уже в начальных стадиях пиелонефрита можно отметить уменьшение концентрационной способности почки и замедленное выделение ренгеноконтрастного вещества, расширение чашечек и лоханок. • Биопсия почки (чрескожная или полуоткрытая) показана при диагностических затруднениях, например, при пиелонефрите, сочетающимся с артериальной гипертонией или гломерулонефритом • При УЗИ выявляются уплотнения и эктазия чашечнолоханочных структур, увеличение их относительной плотности.

1. Применению антибактериальных препаратов и 2. Восстановление нормального пассажа мочи при его нарушении (удаление камней, аденомы простаты). • Лечение большинства больных следует начинать с назначения нитрофуранов и сульфаниламидов. Антибактериальное лечение должно длиться годами. Целесообразно каждый месяц проводить 10 -дневные курсы. • При одностороннем и двухстороннем хроническом пиелонефрите без нарушения проходимости мочевых путей и почечной недостаточности показано курортное лечение с целью повышения диуреза (Трускавец, Ессентуки, Железноводск, Байрам-Али).

Почечно-каменная болезнь • Хроническое заболевание, для которого характерны изменения в почках и мочевых путях с образованием в них мочевых камней (конкрементов)

Этиология • Прием небольшого количества жидкости, жаркий сухой климат • Употребление воды, богатой кальциевыми солями, сильно минерализированной воды • Врожденные и приобретенные изменения мочевых путей - застой мочи • Инфекции мочевых путей • Нарушение обмена веществ(пуринового, фосфорного, кальциевого и др. ) • Нарушение функции эндокринных желез • Травмы почек и кровоизлияния в почечную ткань • Погрешности в питании - однообразная и обильная пища, бедная витаминами А и D

Патогенез • Нарушение коллоидного равновесия в тканях • Клетка-мицелла – ядро будущего камня • Осаждаются соли –оксалаты, ураты, фосфаты, карбонаты

Клиника • Межприступный период – тупые боли в пояснице, выведение с мочой песка или бессимптомно (13%) • Приступный период – почечная колика

Почечная колика • Боль в поясничной области с иррадиацией • Учащенное мочеиспускание • Тошнота, рвота, метеоризм • Гематурия Объективно: • Положительный симптом Пастернацкого, болезненность при пальпации почек и по ходу мочеточников

Дополнительные методы исследования • • Клинический анализ мочи Клинический анализ крови Экскреторная Урография Хромоцистоскопия Катетеризация мочеточника УЗИ Компьютерная томография

Лечение почечно-каменной болезни • В межприступном периоде: • Обильное питье (2 -3 л в день) • Диета – богатая витаминами А и D, Фосфаты –углекислые минеральные воды (нафтуся, доломитный нарзан, арзни), кисломолочные продукты, лимон Ураты – щелочные минеральные воды (ессентуки 4, 17, славяновская, боржоми), овощи, ограничить мясо Оксалаты – слабоминеральные воды (ессентуки 20, саирме) Санаторно-курортное лечение Спазмолитические препараты, содержащие эфирные масла (цистенал, энатин) Дробление камней

Лечение почечной колики • Теплая ванна или грелка на поясничную область • Цистенал - 20 кап на кусочек сахара, повторить с интервалом 20 минут • Спазмолитики и обезболивающие – баралгин 5, 0 в/в, но-шпа 2 мл в/м, при выраженных болях омнопон 2% - 1 мл, морфин 1% 1 мл с атропином 0, 1% - 1 мл • Новокаиновая блокада семенного канатика или круглой маточной связки • Антибиотики для профилактики инфицирования • Оперативное лечение при больших инфицированных камнях

Циститы • Воспаление мочевого пузыря при попадании инфекции по мочеточнику, гематогенно, лимфогенно. Симптомы: • Учащенное, болезненное мочеиспускание • режущие боли внизу живота, иррадиация по ходу мочеиспускательного канала • Изменения мочи: мутная, содержит эритроциты, лейкоциты, клетки эпителия

Лечение циститов • Тепло на область мочевого пузыря • Уросептики – нитрофураны, антибиотики широкого спектра действия • Промывание мочевого пузыря антисептиками
Болезни почек+.ppt