Острый гломерулонефрит.ppt
- Количество слайдов: 21

Гломерулонефриты – группа преимущественно иммуноопосредованных заболеваний почек, для которых характерно первоначальное вовлечение клубочков с последующим поражением всех почечных структур. Большинство гломерулонефритов приобретают хроническое течение и дают исход в хроническую почечную недостаточность. Частота – 1% в структуре общей заболеваемости внутренних органов, но третье место среди болезней почек. Классификация гломерулонефритов 1. Первичные 2. Вторичные (при системной красной волчанке) 3. Врождённые.
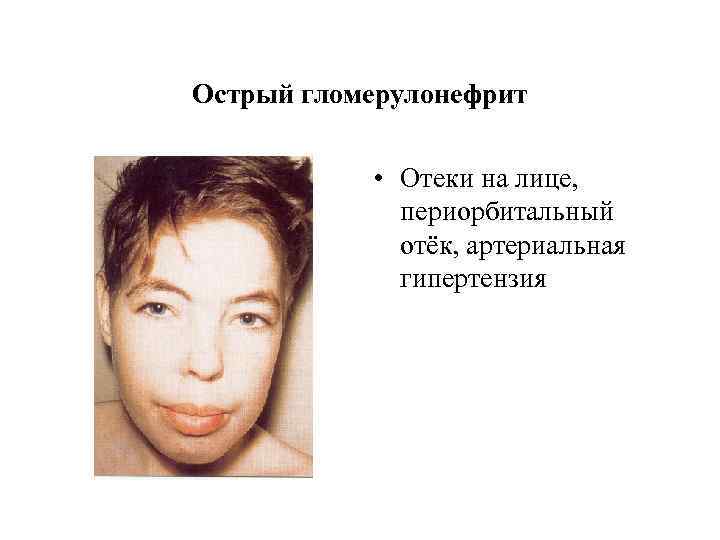
Острый гломерулонефрит • Отеки на лице, периорбитальный отёк, артериальная гипертензия

Клинические варианты ХГН. 1. Изолированные изменения в моче. 2. Нефритический синдром (сочентания отеков, артериальной гипертензии + изменения в моче). 3. Нефротический синдром. 4. Сочетание нефротического синдрома и артериальной гипертензии. Причиной нефротического синдрома, как правило, является хронический, а не острый гломерулонефрит. Нефротический синдром развивается вследствие серъёзного повреждения базальной мембраны и все капиллярной стенки. Нефротический синдром. 1. Протеинурия > 3. 5 г в сутки на 1. 73 м 2 поверхности тела + альбуминурия. 2. Гипоальбуминемия < 30 г/л. 3. Гипопротеинемия <60 г/л 4. Диспротеинемия 5. Гиперлипидемия, гиперлипидурия.

Гипопротеинемия, гипоальбуминемия Гиповолемия (усиливается при лечении мочегонными), снижение АД, синкопе, ШОК, ОПН. Гиперлипидемия (увеличение синтеза ЛПНП и холестерола в печени, снижение метаболизма липидов из-за потери липопротеиновой липазы). Ускорение развития атеросклероза Гиперлипидурия Отложение липидов в базальной мембране клубочков, в мезангии и эпителии канальцев, склерозирование клубочков и интерстиция Альбуминурия Нарушение функции канальцев Потери холекальциферолсвязывающего белка Дефицит витамина D, гипокальциемия и вторичный гиперпаратиреоз. Потери трансферрина, церулоплазмина, Znсвязывающего белка и микроэлементов. Дефицит железа, меди, цинка. Микроцитарная анемия, резистентная к терапии железом. Потери факторов свертывания крови. Кровотечения. Потери антитромбина III Тромбозы почечных вен, ТЭЛА, неэффективность гепарина. Потери Ig. G и других иммуноглобулинов и комплемента Инфекции, перитонит у детей.

Типы течения хронического гломерулонефрита. I тип - обострения реже 1 раза в 8 лет. II тип - обострения 1 раз в 4 -7 лет. III тип - обострения частые или непрерывнорецидивирующее течение. IV тип - обострения частые после длительной ремиссии.

Критерии активности ХГН (обострение). 1. Внезапно развившийся прогрессирующий нефротический синдром. 2. Некорригируемая артериальная гипертензия. 3. Нарастание протеинурии. 4. Увеличение гематурии в 10 и более раз (при отсутствии других причин). 5. Диспротеинемия (увеличение альфа-2, гамма-глобулинов и фибриногена). 6. Снижение комплемента, нарастание содержания циркулирующих иммунных комплексов, титра АСЛ-О. 7. Быстрое снижение функции почек.

Факторы прогрессирования ХГН и механизм их действия. Механизм действия Фактор прогрессирования ХГН Иммунное воспаление Медиаторы воспаления, гуморальные факторы Неконтролируемая АГ Гломерулярная капиллярная гиперт, гиперфильтрация Уменьшение массы нефронов более чем на 50% То же Образование фибрина в клубочках капилляров Способствует фокальносегментарному гломерулярному склерозу (ФСГС) Отложение избытка циркулирующих липидов низкой плотности в БМ и мезангии. Отфильтрованные То же липопротеины осаждаются в проксимальных канальцах Гиперлипидемия Персистирующий нефротический синдром

Пролиферативные (воспалительные) гломерулонефриты (ГН) 1. Острый экссудативно-пролиферативный (эндокапиллярный) ГН. 2. Экстракапиллярный пролиферативный ГН. 3. Мезангиально-пролиферативный ГН; фокально-сегментарный ГН (болезнь Берже или Ig. A нефропатия). 4. Мембранозно-пролиферативный ГН (мезангиокапиллярный). Невоспалительные гломерулопатии. 5. Мембранозная ГП. 6. Минимальные изменения (липоидный нефроз). 7. фокально-сегментарный гломерулярный склероз (гиалиноз). 8. Фибропластический (склерозирующий) ГН. Прогностически более благоприятные морфологические формы гломерулопатий (ГН). 1. Минимальные изменения 2. Мембранозная нефропатия.

Патогенетическое лечение. Преднизолон (метилпреднизолон 60 -100 мг в сутки; пульс-терапия 500 -1000 мг в сутки - 3 дня Гепарин 20000 ед в сутки Курантил 200 -400 мг в сутки Циклофосфан 100 -200 мг. сутки Плазмаферез 5 сеансов Тималин, Т-активин 2 недели Схема Kincaid-Smith Циклофосфан, гепарин, курантил (3 компонента). Дополнение Ратнер Преднизолон, циклофосфан, гепарин, курантил (4 компонента).

Нефротический синдром у ребёнка • Тяжёлые генерализованные отёки лица и тела

Лицо больного с уремией • Бледность кожи и слизистых. Желтоватый оттенок кожи вследствие отложения урохромов
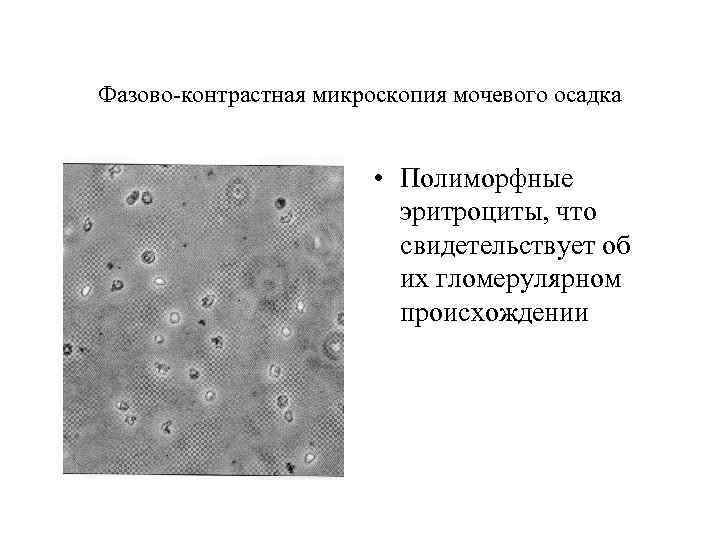
Фазово-контрастная микроскопия мочевого осадка • Полиморфные эритроциты, что свидетельствует об их гломерулярном происхождении

Эритроцитаный цилиндр • Эритроцитарный цилиндр у пациента с острым нефритическим синдромом

Ультразвуковое исследование почек при поликистозе
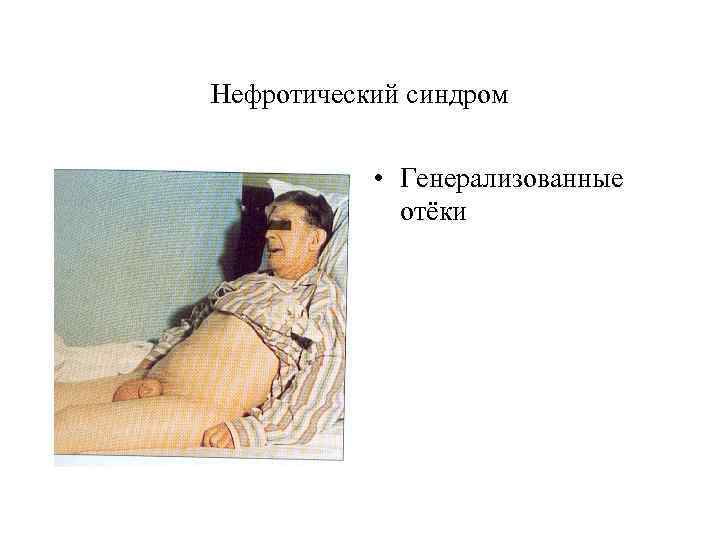
Нефротический синдром • Генерализованные отёки

Синдром кушинга • Девочка 7 лет с нефротическим синдромом

Нормальная гломерула • Ультраструктура нормальной гломерулы при электронной микроскопии

Гломерулонефрит с минимальными изменениями • Световая микроскопия.

Мембранозный гломерулонефрит • Утолщение базальной мембраны капилляров

Мезангиальный пролиферативный гломерулонефрит • Световая микроскопия – увеличение количества мезангиальных клеток и матрикса

Экстракапиллярный пролиферативный гломерулонефрит • Клеточные пролифераты «сжимают» боуменову капсулу
Острый гломерулонефрит.ppt