Lektsiya_GN_u_ditey.ppt
- Количество слайдов: 57
Гломерулонефрити у дітей.

Актуальність проблеми: n n n В структурі захворювань сечової системи у дітей гломерулонефрит (ГН) займає 4 -те місце, а його розповсюдженість в дитячій популяції становить 0, 13 -0, 2%. Частіше хворіють діти у віці 3 -12 років. При розвитку ГН у дітей старших 10 років значно частіше спостерігається хронізація патологічного процесу, і організм, зазвичай, виявляється резистентним до терапії глюкокортикоїдами.

Гломерулонефрит (ГН) - гетерогенна група імунно-запальних захворювань переважно клубочкового апарату нирок з різною клінікоморфологічною картиною, перебігом та наслідками. При цьому, в патологічний процес послідовно втягуються і інші структури ниркової тканини, органи та системи, порушуються практично всі види обміну речовин. На сьогодні замість терміну ГН часто використовують термін гломерулопатії для позначення сукупності різних морфологічних варіантів ГН і мембранозних нефропатій.

Етіологія ГН Екзогенні антигени: q Стрептококова інфекція (ангіна, скарлатина, стрептококова піодермія, загострення хронічного стрептококового тонзиліту) – підтверджується виявленням стрептокока у хворих ГН дітей, в крові – антистрептококових АТ (антистрептолізина-О, антигіалуронідази, АТ до М -протеїну стрептокока); провідне значення має βгемолітичний стрептокок групи А, типи 4, 6, 12, 18, 25, 49 (нефритогенні); q Стафілококова інфекція; q Вірусна інфекція: аденовіруси, ЕКНО 9, коксакіінфекція, збудник вітряної віспи, епідпаротиту; q Фактори небактеріальної природи: дія холоду, травма, надмірна інсоляція, повторне введення вакцин, сироваток, лікарські препарати; §

§ q q q Ендогенні антигени: Аутоантитіла до імуноглобулінів – можуть індукувати ГН; Антинейтрофільні цитоплазматичні антитіла (АНЦА) при васкулітах, при взаємодії з нейтрофілами індукують чи усугубляють пошкодження клубочків; Ендогенні клубочкові антигени (АГ базальної мембрани клубочків) – АТ до базальної мембрани клубочка утворюються спонтанно; Мезангіальні антигени – утворюються АТ до мезангіума; Ендотеліальні антигени - утворюються АТ до клітин ендотелію клубочків; Генетичні фактори: перевага антигенів В 8, В 12, В 35, DR 2 системи HLA – підвищена готовність до утворення імунних комплексів АГ- АТ, недостатня активність макрофагів, чутливість до нефритогенних штамів стрептокока.
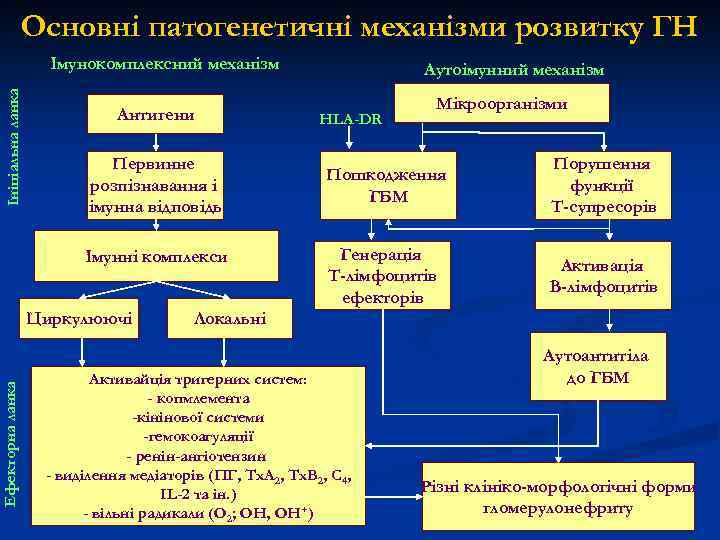
Основні патогенетичні механізми розвитку ГН Ініціальна ланка Імунокомплексний механізм Антигени Первинне розпізнавання і імунна відповідь Імунні комплекси Ефекторна ланка Циркулюючі Аутоімунний механізм HLA-DR Мікроорганізми Пошкодження ГБМ Порушення функції Т-супресорів Генерація Т-лімфоцитів ефекторів Активація В-лімфоцитів Локальні Активайція тригерних систем: - копмлемента -кінінової системи -гемокоагуляції - ренін-ангіотензин - виділення медіаторів (ПГ, Тх. А 2, Тх. В 2, С 4, IL-2 та ін. ) - вільні радикали (О 2; ОН, ОН+) Аутоантитіла до ГБМ Різні клініко-морфологічні форми гломерулонефриту

n n n Активація системи комплементу → гіпокомплементемія, виділення хемотаксичних факторів С 3 а, С 5 а → надходження в вогнище пошкодження лімфоцитів, моноцитів, полінуклеарів і ін. → деполімеризація білків базальної мембрани гломерул, її лізис; Активізація калікреїну (фактора Хагемана ХІІа) → ініціація системи коагуляції і фібринолізу → внутрісудинна коагуляція, утворення мікротромбів в капілярах гломерул і відкладання фібрину; Нейтрофіли - пошкоджуюча дія нейтрофілів на клітини клубочків обумовлена вивільненям активних кисневих радикалів (пероксид водню, супероксидні іони), лізосомальних протеолітичних ферментів (мієлопероксидаза, катепсини); Макрофаги синтезують біологічно активні сполуки, які викликають протеїнурію (вільні радикали кисню, лізосомальні ферменти), індукують процес коагуляції (прокоагулянти) або впливають на функцію клітин клубочків шляхом вивільнення цитокінів. Ейкозаноїди (простагландини, лейкотрієни) – відіграють роль в змінах гемодинаміки і зменшення швидкості клубочкової фільтрації при ГН, в цілому модулюють інтенсивність запалення в клубочках.

Класифікація ГН Форма Активність ниркового процесу Стан ниркових функцій Гострий ГН - з нефритичним синдромом - з нефротичним синдромом - з ізольованим сечовим синдромом - з нефротичним синдромом, гематурією та/чи гіпертензією 1. Період початкових проявів 2. Період розпалу 3. Період зворотного розвитку 4. Перехід в хронічний ГН - Хронічний ГН - нефротична форма - змішана форма - гематурична форма 1. Період загострення 2. Період часткової ремісії 3. Період повної клініколабораторної ремісії - Підгострий (швидкопрогресуючий) ГН - - - без порушення функції нирок з порушенням функції нирок гостра ниркова недостатність без порушення функції нирок з порушенням функції нирок хронічна ниркова недостатність

Класифікація ГН n n Гострий ГН - це гостре пошкодження нирок, що виникає після перенесеного бактеріального, вірусного, паразитарного захворювання, з інших причин через певний проміжок часу (2 -6 тижні) і має, зазвичай, циклічний перебіг. За міжнародними стандартами: гострий ГН - це ГН, що виникає спорадично після стрептококової інфекції, підтвердженої висіванням із зіва стрептокока, наявністю в сироватці стрептококових антигенів та антитіл, гіпокомплементемії. Тривалість гострого ГН обмежується 1 роком від початку захворювання, при давності процесу більше 3 -х місяців говорять про тенденцію до затяжного перебігу, більше 6 -ти місяців - про затяжний перебіг захворювання.

n n n Хронічний ГН характеризується затяжним хвилеподібним, безперервно рицидивуючим або латентним перебігом з прогресуючим характером процесу і розвитком склеротичних і фібропластичних змін в нирковій тканині. Клінічний діагноз хронічного ГН встановлюють через 1 рік після початку захворювання. Іноді виділяють первинно-хронічний варіант, коли ГН виявляється випадково. Швидкопрогресуючий (злоякісний) ГН характеризується надвисокою активністю захворювання, що супроводжується прогресуючим зниженням функції нирок, гіпертензією, анемією, розвитком термінальної уремії в строки 6 - 12 місяців від його початку.

Морфологічна класифікація ГН n мінімальні зміни гломерул, n фокально-сегментарний гломерулосклероз, n мембранозний, n мезангіопроліферативний ГН, n мембранозно-проліферативний (мезангіокапілярний), n екстракапілярний ГН, n фібропластичний ГН.

В залежності від реакції на терапію глюкокортикоїдами (ГК) виділяють: n гормоночутливі варіанти - досягнення клініко-лабораторної ремісії на 2 -4 тижні лікування максимальними дозами, n частково гормоночутливі (пізня гормоночутливість) - досягнення часткової ремісії після 8 тижнів лікування на підтримуючій дозі ГК, n гормонорезистентні - відсутність ремісії на фоні лікування і після його закінчення, n гормононегативні - погіршення клініколабораторних показників на фоні лікування.

Клініка ГН Початковий період: порушення загального стану, слабість, підвищена втомлюваність, зниження апетиту, підвищення температури тіла до 38°С, головний біль, нудота, блювання, зменшення кількості сечі, виділеної за добу, нерідко сеча кольору “м’ясних помиїв”, блідість шкіри, пастозність або набряк обличчя, кінцівок, тупа ниюча біль в попереку, симптоми ураження ССС, рідко (1 -2%) симптоми ниркової еклампсії, зниження гостроти зору, судоми, гіпертензія. Період розпалу: n Набряковий синдром (набряки на обличчі, навколо очей, розповсюджуються на тулуб, кінцівки, іноді, на зовнішні статеві органи; при нефротичній формі досягають значних розмірів, з’являється рідина в серозних порожнинах).

n Сечовий синдром Ш олігурія (зниження діурезу до 100 мл/добу), рідше анурія (діурез нижче 10 мл/добу); протеїнурія (виділення білка з сечею 1 -2 г/добу, при нефротичному синдромі >2, 5 г/добу, білки представлені 6 альбумінами (90%), серомукоїдом, трансферином, α 2 -макроглобулінами, глікопротеїнами, γ-глобулінами та ін. ); гематурія (на початку захворювання макрогематурія – сеча кольору “м’ясних помиїв”, при сприятливому перебігу зникає протягом 2 -х місяців, мікрогематурія. Переважають вилужені еритроцити. Циліндрурія – гіалінові (5 -8 в п. з. ), зернисті та восковидні циліндри (3 -5 в п. з. ) при нефротичному варіанті ГН, свідчать про тяжкість процесу; Лейкоцитурія – до 20 -25 лейкоцитів в п. з, має абактеріальний лімфоцитарний, а іноді еозинофільний характер. Ш Ш

Клініка ГН Гіпертензійний синдром – транзиторний, лабільний, показники АТ перевищують вікову норму на 20 -30 мм рт. ст. Генез гіпертензії – активація системи ренін-ангіотензин-альдостерон. Зміни зі сторони серцево-судинної системи – ослаблення тонів, ніжний, непостійний систолічний шум, іноді екстрасистолія, задишка, ціаноз губ. Симптоми ураження травної системи – зниження апетиту, нудота, блювання, болі в животі, при нефротичному варіанті - збільшення печінки, рідше селезінки. Ураження ЦНС – головна біль, безсоння, в’ялість, втрата свідомості, судоми.

Нефритичний сидром Частіше у дітей шкільного віку (>6 -7 років) v Незначні набряки, переважно на обличчі, пастозність повік та гомілок; v Сечовий синдром – часто гематурія, сеча кольору “м’ясних помий”, потім еритроцитурія, яка зберігається до 1, 5 -2 міс. ; протеїнурія (до 1, 5 -2 г/добу); v Короткочасна гіпертензія – АТ перевищує вікову норму на 10 -20 мм рт. ст. , легко піддається лікуванню; v Загальний аналіз крові – ШОЕ 20 -30 мм/год, помірний лейкоцитоз. v Біохімічний аналіз крові – загальний білок в нормі, помірна диспротеїнемія, електроліти крові в нормі.

Нефротичний синдром § § § § § Частіше у дітей дошкільного віку Розповсюджені набряки на обличчі, в ділянці крижової кістки, зовнішніх статевих органів, на кінцівках, іноді до ступеню анасарки; Масивна протеїнурія селективного типу (більше 2, 5 г/добу, навіть до 10 -15 г/добу); Еритроцитурія – відсутня або незначна (2 -5 -10 в п. з. ); Циліндрурія – гіалінові, зернисті, восковидні – при тяжкому і тривалому перебігу. Гіпопротеїнемія (<55 г/л) з гіпоальбумінемією (<25 г/л) або гіпо-γ-глобулінемією; Гіперхолестеринемія (>5, 7 ммоль/л); Гіперліпідемія (>7 ммоль/л); Гемограма – ШОЕ 40 -50 мм/год, лейкоцитоз, зсув формули вліво; Порушення балансу електролітів – гіперкаліемія (під час олігурії), гіпокаліемія (під час поліурії, при застосуванні сечогінних).

n n n Ізольований сечовий синдром Відсутні клінічні прояви; Відсутні набряки; Еритроцитурія (іноді гематурія); Протеїнурія ( до 1, 5 г/добу); Циліндрурія, в деяких випадках – лейкоцитурія. Нефротичний синдром з гематурією і гіпертензією Ш Ш Ш Гіпертензія – підвищення систолічного та діастолічного АТ, тяжко корегується; Набряковий синдром – від короткочасних набряків до анасарки; Сечовий синдром – значна протеїнурія (2 - 6 г/добу), циліндрурія, гематурія стійка, часто тільки зменшується в періоді ремісії не зникаючи повністю (40 -60 -80 ер. в п. з. ); Порушення обмінних процесів; Швидко розвивається анемія.

Нефротична форма хронічного ГН n n n n Початок поступовий: млявість, слабість, зниження апетиту, нудота, діарея; Набряки різної степені вираженості (м’які, шкіра над ними бліда, суха, стоншена); Протеїнурія (більше 2, 5 г/добу); Гіпопротеїнемія (до 40 -50 г/л), диспротеїнемія з гіпоальбумінемією (менше 40%) і гіпер-α 2 глобулінемією (більше 13%); Гіперхолестеринемія і гіперліпідемія; Рідко еритроцитурія; Артеріальна гіпертензія – рідко, в період лікування максимальними дозами ГК; Кожне загострення супроводжується наростанням екстраренальної симптоматики, порушенням функції нирок.

Гематурична форма хронічного ГН n n n Постійна, вперта і виражена еритроцитурія, до гематурії; Протеїнурія (0, 5 -1 г/добу); Набряки не характерні, можлива пастозність обличчя; Гіпертензія, зазвичай, не спостерігається; Нерідко тяжко піддається лікування. Змішана форма хронічного ГН n n Набряки значні; Протеїнурія неселективного типу з наявністю в сечі низько- та високомолекулярних білків; АТ по мірі прогресування стійко підвищується на 30 -40 мм рт. ст. , що приводить до гіпертрофії ЛШ, може супроводжуватись гострою недостатністю кровообігу, спазмом судин головного мозку; Відносно швидко проявляються ознаки порушення функції канальців, наростає ниркова недостатність.

Підгострий (швидкопрогресуючий) ГН Ш Ш Ш Ш Ш Через 3 -4 доби від початку захворювання загальний стан тяжкий, виражена в’ялість, адинамія, головний біль, блювота, лихоманка (38 -390 С), прогресуюча блідість шкіри та слизових оболонок, олігоанурія; АТ перевищує вікові показники на 40 -60 мм рт. ст. і більше, без тенденції до нормалізації при застосуванні гіпотензивних; Набряки розвиваються швидко, розповсюджуються по всьому тілу, нерідко - полісерозит, анасарка; Симптоми гіпертрофії ЛШ, порушення функції серця, зміни очного дна (крововилив в сітківку, набряк диску ЗН); Збільшення печінки та селезінки; Сечовий синдром: в перші дні – гіперстенурія, пізніше – гіпо- та ізостенурія; протеїнурія неселективна (3 г/добу і більше); еритроцитурія (30 -50 в п. з. ), циліндрурія (гіалінові, епітеліальні, зернисті-3 -8 в п. з. ); Гемограма: анемія, лейкоцитоз, прискорене ШОЕ; Біохімічний аналіз крові: значне підвищення рівня сечовини, креатиніну, холестеритну, гіпо- та диспротеїнемія (↓ альбумінів, ↑ α 2 -, β-, γ-глобулінів); Значне зниження клубочкової фільтрації; В 72% випадків захворювання перебігає з гострим нефритичним синдромом і прогресуючою нирковою недостатністю; у 28 % нефротичним синдромом.

n Стандарти параклінічних досліджень Лабораторні: o аналіз крові клінічний з визначенням тромбоцитів o • • • o o (анемія, збільшення ШОЕ, лейкоцитоз зрушення лейкоцитарної формули вліво); біохімічний аналіз крові з протеїнограмою: гіпопротеїнемія, диспротеїнемія, гіперхолестеринемія, гіперліпідемія, азотемія; коагулограма, час згортання крові, тривалість кровотечі - гіперкоагуляція; імунологічні дослідження крові - зменшення С 3 -фракції комплементу, зростання Ig G, M, кріоглобулінемія, підвищення титру антистрептококових АТ, підвищення рівня ЦІК, визначення АТ до базальної мембрани клубочків та цитоплазми нейтрофілів (ANCA);

o загальний аналіз сечі: • еритроцитурія (макрогематурія, мікрогематурія; значна - >100 еритроцитів в полі зору, помірна 25 -100 еритроцитів в полі зору, незначна - <15 -20 еритроцитів в полі зору), • абактеріальна лейкоцитурія, • зміна питомої ваги (гіперстенурія при значній протеїнурії чи макрогематурії, гіпостенурія при порушенні функції нирок), • циліндрурія; • протеїнурія. o визначення добової екскреції білку; o аналіз сечі за Нечипоренко; o аналіз сечі за Зимницьким;

Стандарти параклінічних досліджень Інструментальні дослідження: Ш Контроль артеріального тиску; Ш Контроль ваги тіла ; Ш Проба Мак-Клюра; Ш Дослідження очного дна; Ш ЕКГ; Ш УЗД сечової системи з імпульсною доплерометрією; Ш УЗД органів черевної порожнини; Ш Радіонуклідні дослідження - динамічна та статична реносцинтиграфія; Ш Добовий моніторинг артеріального тиску; Ш Біопсія нирки пункційна (по показаннях). n

Лікування ГН В періоді розгорнутих клінічних проявів гострого та загострення хронічного ГН лікування здійснюється в умовах стаціонару і включає режим, дієту, диференційоване призначення патогенетичних, симптоматичних засобів в залежності від варіанту ГН, усунення провокуючих факторів. Підтримуюча терапія проводиться амбулаторно тривало (1 -2, 5 роки). Режим фізичного навантаження n. Період розгорнутих клінічних проявів - ліжковий режим протягом не менше 2 тижнів від початку захворювання (чи загострення). n. Розширення режиму (кімнатний) - при зменшенні активності патологічного процесу в нирках (зменшенні набряків, артеріальної гіпертензії, макрогематурії). Поступове включення лікувальної фізкультури. n. Період ремісії - загальний режим за віком, з обмеженням тривалого ортостатичного навантаження, виключенням переохолодження. n. На першому році від початку захворювання відвідання дитячих колективів не рекомендується (для школярів - організація учбового

Дієтотерапія n n n Лікування ГН В періоді розгорнутих клінічних проявів (або загострення) ГН використовуються раціони № 7 по Певзнеру. Обмеження солі проводиться в перші 2 тижні гострого процесу, при вираженному набряковому синдромі та/чи гіпертензії надалі. Обмеження м`яса проводиться в перші тижні гострого процесу, при азотемії. Під час глюкокортикоїдної терапії необхідно збільшити вміст калію та кальцію в харчуванні (сухофрукти, печена бульба, кефір, молоко, курага, ізюм, поступово сир та петрушка). При застосуванні сечогінних препаратів - збільшити надходження калію з їжею. В періоді ремісії - стіл № 5, рекомендовано 1 -2 вегетаріанські дні на тиждень.

n n n Вживання рідини Прийом рідини обмежується при порушенні функції нирок, значних набряках та гіпертензії. В інших випадках кількість рідини, що надійшла в організм, не лімітується, але контролюється. Об`єм рідинного навантаження (випито + в продуктах харчування +довенно) має відповідати втратам - діурез напередодні+блювота+рідкий стілець+200 -250 мл (чи 250 мл/кв. м поверхні тіла). Питний режим включає чай, лужну мінеральну воду, чисту воду, компоти (з сухофруктів), молочні продукти. Антибактеріальна терапія: Антибактеріальна терапія показана дітям з гострим постстрептококовим ГН, при наявності активних вогнищ інфекції або високих титрів АСЛ-О в динаміці. Як правило, призначається на 2 -4 тижні. Використовуються напівсинтетичні пеніциліни, макроліди, цефалоспорини II-III покоління (дози коригуються при нирковій недостатності) в поєднанні з антигістамінними препаратами I-II покоління (за показаннями).

Діуретики: n n n Показані при набряковому синдромі, олігурії та гіпертензії. Застосовуються петльові (лазикс 3 -5 мг/кг), тіазидні (гіпотіазид), калійзберігаючі (верошпірон 10 мг/кг) діуретики (при відсутності азотемії та гіперкаліемії), осмодіуретики (манніт 1 г/кг). При значному набряковому синдромі перевага надається інфузійній терапії, в кінці довенно вводиться лазикс. Застосовуються розчини полюглюкіна, реосорбілакту, реополіглюкіна, реоглюмана (10 -15 мл/кг), декстрану (10 -40 мл/кг), іноді - 10 -20 -50% розчин альбуміну 0, 5 -1 мг/кг. Гіпотензивні препарати n Препаратами вибору є інгібітори АПФ, антагоністи ангіотензивних рецепторів (АРА) II, ділтиазем, блокатори бета-адренорецепторів, діуретики, їх комбінації.

q q Патогенетичне лікування ГН: Глюкокортикоїди (ГК) Застосовуються при НС, швидкопрогресуючому ГН, високій активності патологічного процесу в нирках, системних захворюваннях. Призначаються тривало в максимальній дозі 1, 5 -2 мг/кг/добу (до 50 мг) за преднізолоном, в середньому 6 -8 тижнів, потім переходять на тривалу підтримуючу терапію, яка складає 30 -50% від максимальної дози протягом 6 -8 місяців, поступово знижуючи дозу по 2, 5 мг раз в 8 тижнів до 2, 5 -5 мг. Препарат призначають з урахуванням циркадного ритму роботи наднирників в першу половину дня, під час їжі, запивають молоком. При підозрі на швидкопрогресуючий ГН і у окремих хворих з гормонорезистентністю проводиться "пульс"-терапія преднізолоном чи метилпреднізолоном

Цитостатики: n n n Застосовуються у випадку встановленої гормонорезистентності (повної чи часткової), первинної терапії НС одночасно з початком лікування ГК, первинної терапії у підлітків, рецидиву НС. Найчастіше використовуються алкілуючі агенти: лейкеран (хлорбутін) 0, 15 -0, 2 мг/кг/добу, циклофосфан 2 -3 мг/кг/добу 8 -12 тижнів, потім підтримуюча доза - 50% від максимальної дози 6 -1012 місяців (залежно від динаміки захворювання). При повторному лікуванні, при значному набряковому синдромі та у підлітків перевага надається парентеральним формам препаратів.

• • • 4 -оксихінолінові препарати. Делагіл (плаквеніл) застосовується як м`яка антисклеротична, стабілізуюча терапія у разі: вираженої еритроцитурії (>30 -50 в полі зору) в періоді зворотного розвитку гострого ГН, часткової ремісії хронічного ГН при наявності постійної еритроцитурії (> 50 в полі зору), вичерпаних можливостях інших режимів лікування при прогресуючому перебігу ГН. Доза – 5 -8 мг/кг/добу протягом 6 міс.

Інгібітори АПФ Мають антипротеїнуричну та антисклеротину дію при тривалому (>6 місяців) застосуванні під контролем вмісту калію та креатиніну крові. n Призначаються при артеріальній гіпертензії, сечовому синдромі з переважанням протеїнурії. n Найчастіше використовуються еналаприл, лізіноприл, раміприл n

Дезагреганти та ангіопротектори n Для покращення ниркового кровотоку і попередження тромбоутворення використовуються діпірідамол (курантіл) 10 -15 мг/кг/добу 1 -3 міс. , пентоксифіллін, тиклопедін (6 -8 -10 мг/кг/добу) 4 -8 тижнів, клопідогрель протягом 1 -6 місяців. Антикоагулянти n n Рекомендуються при високому ризику тромбоутворення (НС чи змішаний варіант ГН, швидкопрогресуючий ГН), гострій нирковій недостатності, затяжному перебігу. Застосовуються препарати прямої дії, що впливають на фактори згортання безпосередньо в крові (гепарин (100 -300 ОД/кг/добу 3 -6 тижнів, тиклопідін (тиклід), гепарини з низькою молекулярною масою, непрямої дії, що пригнічують синтез факторів згортання.

Гіполіпідемічна терапія n Поряд з гіпохолестериновою дієтою, збагаченою поліненасиченими жирними кислотами класу омега-3 (морська риба) і омега-6 (олія), використовують фібрати, статини (флювастатін, ловастатін). Препарати призначаються тривало (6 і більше місяців). Нестероїдні протизапальні препарати n Селективні інгібітори ЦОГ-2 призначаються в період розгорнутих клінічних проявів на 2 -4 тижні.

Мембраностабілізатори n Застосовуються як підтримуюча терапія: вітаміни А і Е, рибоксин, фосфаден, есенціале, ліпостабіл строками по 2 тижні – 2 місяці Плазмаферез n При гормонорезистентних та гормононегативних варіантах НС, швидкопрогресуючому ГН застосовується щоденно 3 дні підряд чи 3 рази через день, в подальшому можливо продовження сеансів 1 раз на тиждень.

Хронічна ниркова недостатність (ХНН) клініко-лабораторний симптомокомплекс, зумовлений накопиченням в організмі продуктів азотистого обміну, порушенням співвідношення кислот і основ, розвитком анемії, остеопатії, гіпертензії і змін в різних внутрішніх органах.

Етіологія ХНН: o o o o Первинні ураження клубочкового апарату нирок (гломерулонефрит); ДЗСТ (СЧВ, вузликовий периартеріїт, склеродермія); Хронічний інтерстиціальний нефрит, пієлонефрит; Захворювання нирок обмінного генезу (амілоїдоз, цистинурія, первинний гіперпаратиреоїдизм); Судинні захворювання (стеноз ниркових артерій, дисптазія судин нирок, есенціальна артеріальна гіпертензія); Первинні ураження канальців (тубулопатія, хронічна гіперкальциемія, синдром Фанконі, отруєння ліками, важкими металами (свинець, ртуть, кадмій); Обструктивні захворювання верхніх і нижніх сечових шляхів, ускладнені хронічним пієлонефритом; Спадковий нефрит.

Патогенез ХНН може бути обумовлена наступними причинами: v Зменшенням кількості функціонуючих нефронів в результаті їх склерозу і дії інших причин; v Зниженням клубочкової фільтрації в кожному із нефронів без зменшення їх кількості; v Поєднаною дією вказаних факторів.

Клінічні симптоми, біохімічні та інші зміни при ХНН пов’язані з наступними порушеннями: Безпосереднім погіршенням азотовидільної (гіперазотемія), синтетичної (продукції еритропоетину, реніну, амонія) функцій нирок; v Порушенням ниркової регуляції сталості КОС і водно-електролітного балансу, розладами фосфорно-кальцієвого обміну; v Ураженням інших органів та систем, обумовленим зміною життєдіяльності кожної клітини організму з порушеним гомеостазом. v
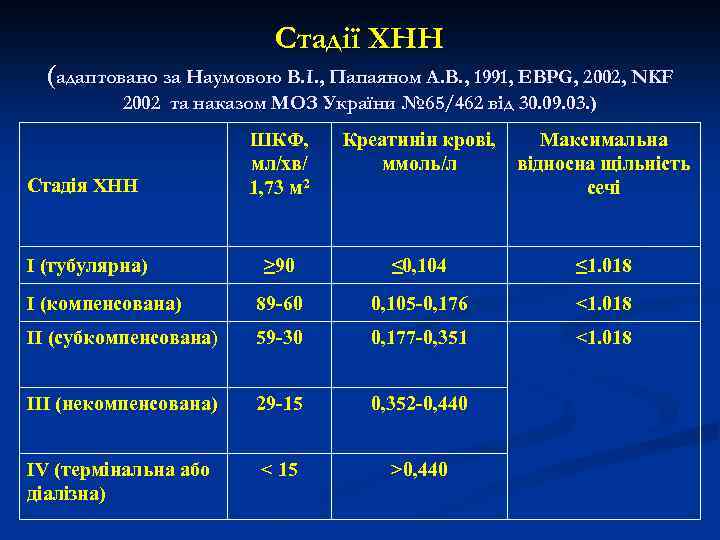
Стадії ХНН (адаптовано за Наумовою В. І. , Папаяном А. В. , 1991, EBPG, 2002, NKF 2002 та наказом МОЗ України № 65/462 від 30. 09. 03. ) Креатинін крові, ммоль/л Стадія ХНН ШКФ, мл/хв/ 1, 73 м 2 Максимальна відносна щільність сечі І (тубулярна) ≥ 90 ≤ 0, 104 ≤ 1. 018 І (компенсована) 89 -60 0, 105 -0, 176 <1. 018 ІІ (субкомпенсована) 59 -30 0, 177 -0, 351 <1. 018 IІІ (некомпенсована) 29 -15 0, 352 -0, 440 ІV (термінальна або діалізна) < 15 >0, 440

Основні клінічні прояви ХНН n n Початок поступовий, переважання клініки основного захворювання на ранніх стадіях ХНН (ІІІ); Симптоми інтоксикації (в’ялість, втомлюваність, нудота); Блідість шкіри, в початкових стадіях - сухість, а потім – лущення і свербіння шкіри, яка стає дряблою, с жовтуватим відтінком; в термінальну стадію – жовтувато-землистий колір шкіри і геморагічні висипання на тулубі і кінцівках, зміни нігтів – лейконіхії, локальні потовщення, ламкість; зміна кольору волосся, підвищена ламкість, випадіння, “уремічна сивина”, Сухість слизових порожнини рота, гортані, язика, неприємний присмак в роті;

Біль в кістках і суглобах, особливо вночі (ренальна остеодистрофія, остеопороз); n Симптоми зміни об'єму рідини (ніктурія, зневоднення на фоні поліурії, набряки при олігурії чи анурії, перикардит, плеврит, асцит, набряк мозку); n Ендокринні порушення (затримка росту і статевого розвитку, гіперпаратиреоз, гіпотиреоз, зменшення ваги тіла, інсулінорезистентність); n

n n Порушення з боку серцево-судинної системи (артеріальна гіпотензія при поліурії та гіпертензія при олігурії, лівошлункова гіпертрофія, перикардит, дилятаційна та вторинна кардіоміопатія, міокардит, аритмія, серцево-судинна недостатність); Шлунково-кишкові розлади (анорексія, нудота, блювота, метеоризм, збільшення печінки, гастрит, виразка, панкреатит, езофагіт, коліт, стоматит, псевдоперитоніт);

n Неврологічні симптоми (загальмованість, астенія, психози, полінейропатія, слабкість рухів, інсомнія, судоми, тремор, порушення пам’яті, зниження уваги та як крайні прояви – ступор і кома); n Гематологічні порушення (дефіцитна анемія, геморагічний синдром); n Порушення зору (зниження гостроти зору, ретинопатія, синдром "червоних очей", зірчастий ретиніт).

Лабораторні критерії ХНН n n n n нормохромна нормоцитарна еритпоетинзалізодефіцитна анемія (рідше – дефіцитна за вмістом білку, вітамінів); гіперкреатинінемія, підвищення вмісту сечовини; зниження рівня фібриногену, тромбоцитів, прокоагулянтів; зменшення ШКФ; гіпо- та ізостенурія, зниження осмоляльності сечі; гіпокаліємія при поліурії, гіперкаліємія при олігурії; метаболічний ацидоз; гіперфосфатемія, гіпокальціємія, гіперпаратиреоз, гіпермагніемія;

Хронічна хвороба нирок (термін введено National Kidney Foundation з 2002 року) Діагностичні критерії ХХН Критерії ХХН 1. 2. Визначення Ураження нирок тривалістю понад 3 місяці, проявами якого є структурні та функціональні порушення органу з наявністю зниження ШКФ. Ураження маніфестує: Ш патоморфологічними змінами ниркової тканини; Ш Лабораторними змінами у крові та сечі ШКФ <60 мл/хв/1, 73 м 2 тривалісю 3 і більше місяців, при відсутності інших ознак ураження нирок.
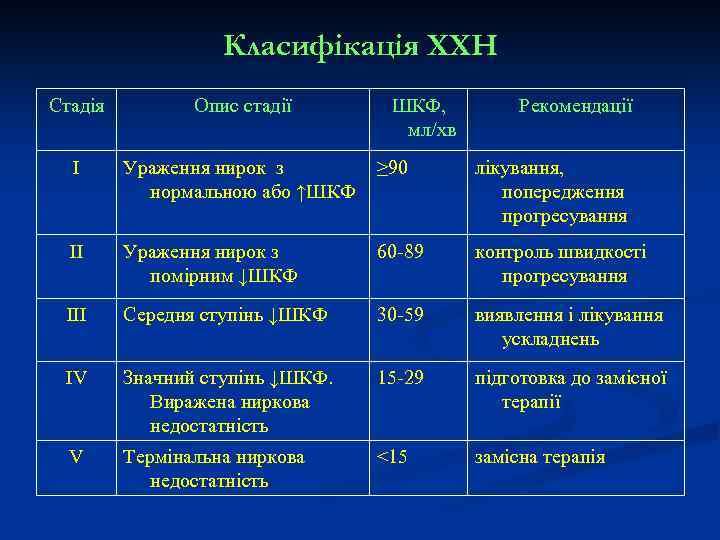
Класифікація ХХН Стадія Опис стадії ШКФ, мл/хв Рекомендації I Ураження нирок з нормальною або ↑ШКФ ≥ 90 лікування, попередження прогресування II Ураження нирок з помірним ↓ШКФ 60 -89 контроль швидкості прогресування III Середня ступінь ↓ШКФ 30 -59 виявлення і лікування ускладнень IV Значний ступінь ↓ШКФ. Виражена ниркова недостатність 15 -29 підготовка до замісної терапії V Термінальна ниркова недостатність <15 замісна терапія

Загальні принципи лікування: Лікування причинного захворювання; n Ренопротекція; n Замісна терапія; n Попередження та лікування ускладнень; n Діаліз (перитонеальний і гемодіаліз). n

Дієтотерапія і водний режим Основні завдання: зниження азотистого навантаження, n забезпечення незамінними амінокислотами, n компенсація енергетичних витрат. n

Основні принципи дієтотерапії: Ш Ш Ш Ш Обмеження білка, збагачення раціону незамінними амінокислотами та їх аналогами (наприклад, малобілковими харчовими сумішами або препаратами есенціальних кетокислот – кетостерил, аміностерил), збільшення частки рибного і рослинного білка ; Обмеження тваринних жирів, збільшення в раціоні поліненасичених жирних кислот (олія, морепродукти); Збільшення вуглеводів: яйця, вівсяна і гречана крупи, боби, какао, шипшина, персики, овочі та фрукти (обмежено чорнослив, ізюм, банани, зелень); Достатня енергетична цінність: оптимально - 35 ккал/кг/доба, забезпечується на 75% вуглеводами, 20% - жирами, 5% білками; Питний режим включає чай, лужну мінеральну воду, чисту воду, компоти, молочні продукти, кількість випитого не лімітується, але контролюється, прийом рідини обмежується за наявності значних набряків та гіпертензії; Обмеження солі - при гіпертензії та вираженому набряковому синдромі; Надходження калію не обмежене в поліуричній стадії, мінімальне при олігурії;

Дезінтоксикація та зменшення проявів метаболічного ацидозу: Виведення уремічних токсинів шляхом: n ентеропасажу (наприклад, дуфалак, нормазе), n збільшення навантаження per os цитратними сумішами (цитрат кальцію) та бікарбонатом натрію (содою); n призначення оральних сорбентів (наприклад, поліфепан, ентеросгель, белосорб, активоване вугілля), ліпіну, стімолу; n застосування незамінних амінокислот (наприклад, аміностерил, кетостерил); n використання рослинних препаратів (наприклад, хофітолу у розчині і таблетках, канефрону у краплях і таблетках, лєспефлану); n ферменти (при нормальному значенні альфа-амілази): креон n симбіотики або пробіотики; n препарати, що знижують вздуття кишки (еспумізан)
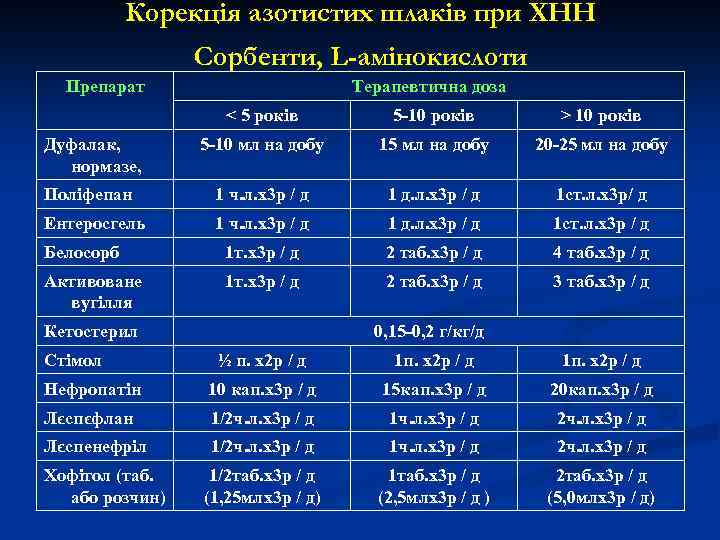
Корекція азотистих шлаків при ХНН Сорбенти, L-амінокислоти Препарат Терапевтична доза < 5 років 5 -10 років > 10 років Дуфалак, нормазе, 5 -10 мл на добу 15 мл на добу 20 -25 мл на добу Поліфепан 1 ч. л. х3 р / д 1 д. л. х3 р / д 1 ст. л. х3 р/ д Ентеросгель 1 ч. л. х3 р / д 1 д. л. х3 р / д 1 ст. л. х3 р / д Белосорб 1 т. х3 р / д 2 таб. х3 р / д 4 таб. х3 р / д Активоване вугілля 1 т. х3 р / д 2 таб. х3 р / д 3 таб. х3 р / д Кетостерил Стімол 0, 15 -0, 2 г/кг/д ½ п. х2 р / д 1 п. х2 р / д Нефропатін 10 кап. х3 р / д 15 кап. х3 р / д 20 кап. х3 р / д Лєспєфлан 1/2 ч. л. х3 р / д 1 ч. л. х3 р / д 2 ч. л. х3 р / д Лєспенефріл 1/2 ч. л. х3 р / д 1 ч. л. х3 р / д 2 ч. л. х3 р / д 1/2 таб. х3 р / д (1, 25 млх3 р / д) 1 таб. х3 р / д (2, 5 млх3 р / д ) 2 таб. х3 р / д (5, 0 млх3 р / д) Хофітол (таб. або розчин)
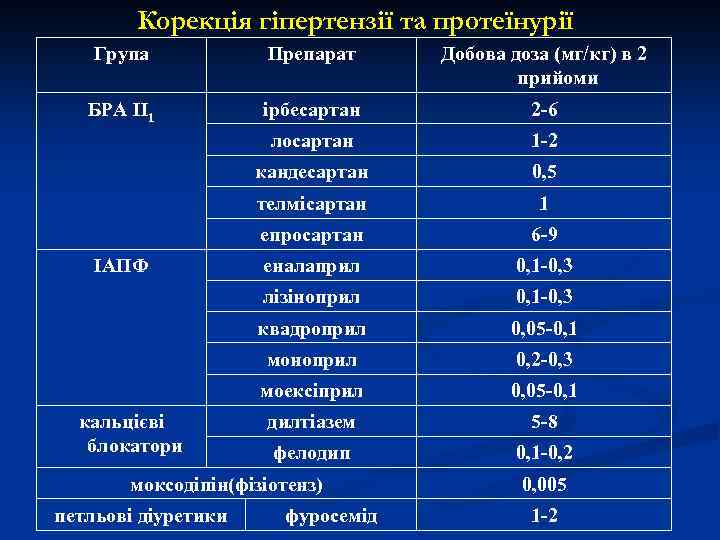
Корекція гіпертензії та протеїнурії Група Препарат Добова доза (мг/кг) в 2 прийоми БРА ІІ1 ірбесартан 2 -6 лосартан 1 -2 кандесартан 0, 5 телмісартан 1 епросартан 6 -9 еналаприл 0, 1 -0, 3 лізіноприл 0, 1 -0, 3 квадроприл 0, 05 -0, 1 моноприл 0, 2 -0, 3 моексіприл 0, 05 -0, 1 дилтіазем 5 -8 фелодип 0, 1 -0, 2 ІАПФ кальцієві блокатори моксодіпін(фізіотенз) петльові діуретики фуросемід 0, 005 1 -2

Корекція анемії o o Анемія при ХНН, як правило, має еритропоетиндефіцитний характер: β-еритропоетин (рекормон) підшкірно або довенно, 80 -100 ОД/кг 1 -3 р/тижень, -еритропоетин (епрекс, епокрин) довенно 50 -75 ОД/кг 2 -3 р/тиждень. Перед призначенням еритропоетину доцільна корекція вмісту заліза, яка досягається препаратами заліза у поєднанні з вітамінами (глобірон, фенюльс, фенотек, ранферон-12, гемоферон, сорбіфер-дурулес, гемофер, мальтофер, актиферін. При В 12 -дефіцитній анемії – ціанкобаламін, оксикобаламін; Гемотрансфузії, довенне введення одногрупної біосумісної еритроцитарної маси чи відмитих еритроцитів застосовується при еритропоетин-резистентності при Нв <60 г/л, масивних кровотечах.

n n Корекція гіперпаратиреозу Підвищення рівня фосфору та паратгормону в крові – фосфатні біндери, ренагель, препарати вітаміну Д. Відновлення реологічних властивостей крові Клопідогрель 1 мг/кг/добу, тиклопедин 2 -3 мг/кг/добу. Замісна терапія Підготовка до замісної ниркової терапії починається при рівні креатиніну сироватки >0, 3 ммоль/л з формування судинного доступу для гемодіалізу. У дітей молодшого віку (як правило, <10 років) перевага надається перитонеальному діалізу в зв`язку з обмеженістю адекватного судинного доступу.

Показання до гемодіалізу: креатинін крові 0, 44 ммоль/л або ШКФ <15 мл/хв; n гіперкаліємія >6, 5 -7, 0 ммоль/л; n ускладнення, небезпечні для життя (набряк легень, злоякісна артеріальна гіпертензія з ознаками застійної серцевої недостатності, уремічний перікардит, набряк мозку, декомпенсований метаболічний ацидоз) Трансплантація нирки проводиться в IІІ-ІV стадії ХНН, при можливості - в максимально ранні строки (в тому числі – до діалізу). n

ДЯКУЮ ЗА УВАГУ
Lektsiya_GN_u_ditey.ppt