03 - 2014 Гломерулонефриты.ppt
- Количество слайдов: 170

ГЛОМЕРУЛОНЕФРИТ клинико-морфологические варианты и дифференцированная терапия С. Боровой, 2014

План лекции p p p Введение Раздел I. Терапевтический уровень диагностики и лечения гломерулонефрита. Раздел II. Специализированный уровень диагностики и лечения гломерулонефрита. n n n n Глава 1. Обследование в нефрологическом стационаре. Диагностическая нефробиопсия Глава 2. Изолированный мочевой синдром. Глава 3. Острый нефритический синдром. Глава 4. Быстропрогрессирующий нефритический синдром. Глава 5. Нефротический синдром. Глава 6. Хронический нефритический синдром. Заключение.

ЧТО ПОНИМАЮТ ПОД ГЛОМЕРУЛОНЕФРИТОМ? ГЛОМЕРУЛОНЕФРИТ – следствие многофакторной стимуляции иммунной системы, которая приводит к воспалению клубочка, а также других компонентов почечной паренхимы. Когда этот процесс ограничен почечной паренхимой, он называется “первичным” гломерулонефритом. Если же он является частью распространенного иммунного процесса, то классифицируется как “вторичный” гломерулонефрит. Kevin A. Curran, C. Craig Tisher In: Nephrology for the House Officer / ed. by C. Craig Tisher, Christopher S. Wilcox - 2 nd Ed, p. 26

ОТЕЧЕСТВЕННОЕ ПОНИМАНИЕ ГЛОМЕРУЛОНЕФРИТА «- двустороннее диффузное иммунологическивоспалительное заболевание почек с преимущественным поражением клубочков» (БМЭ, изд. 3 -е, 1977, т. 6, с. 145). «- двустороннее диффузное воспаление почек с преимущественным поражением клубочков» (ЭСМТ, 1982, т. 1, с. 296) Гломерулонефрит – гетерогенная группа нефропатий, объединяемая преимущественным поражением почечных клубочков. Гломерулонефрит = гломерулопатия = гломерулонефропатия

Theodor Albrecht Edwin Klebs (6. 02. 1834 – 23. 10. 1913) Впервые применил термин «гломерулонефрит» германо-шведский патолог, ученик Вирхова, основной интерес – инфекции, окончил работу в Кенигсберге При скарлатине у людей, быстро умерших вследствие анурии, кроме отеков описал еще одно поражение, ограничивающееся клубочками (значительное увеличение числа ядер соединительнотканных клеточек), которое назвал гломерулонефритом. Klebs, Handbuch der pathologischen Anatomie, Berlin, 1867, S. 646
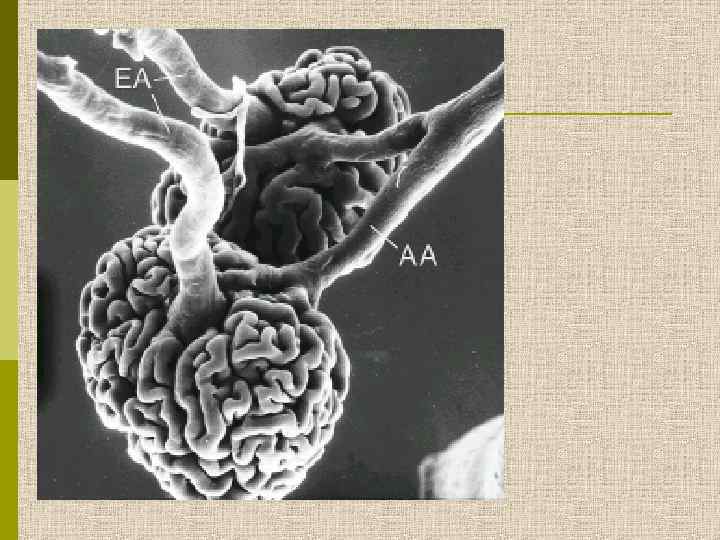
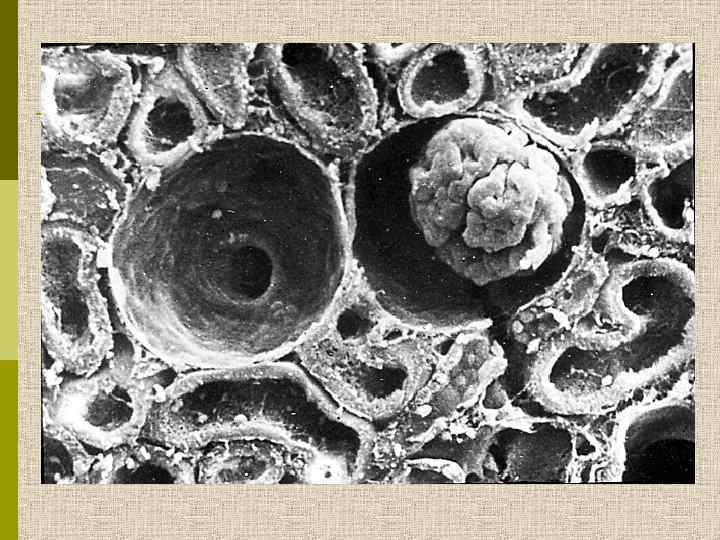

ДИАГНОСТИКА ГЛОМЕРУЛОНЕФРИТА p Терапевтический уровень n n p врач-терапевт (врач общей практики) обследование в терапевтическом отделении Специализированный уровень n p обследование в нефрологическом отделении (как правило, должна быть морфологическая верификация) Высокоспециализированный (исследовательский) уровень n обследование в нефрологическом отделении с выполнением максимально возможного комплекса исследований n большой клинический опыт специалистов

Раздел I. ТЕРАПЕВТИЧЕСКИЙ УРОВЕНЬ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ГЛОМЕРУЛОНЕФРИТА
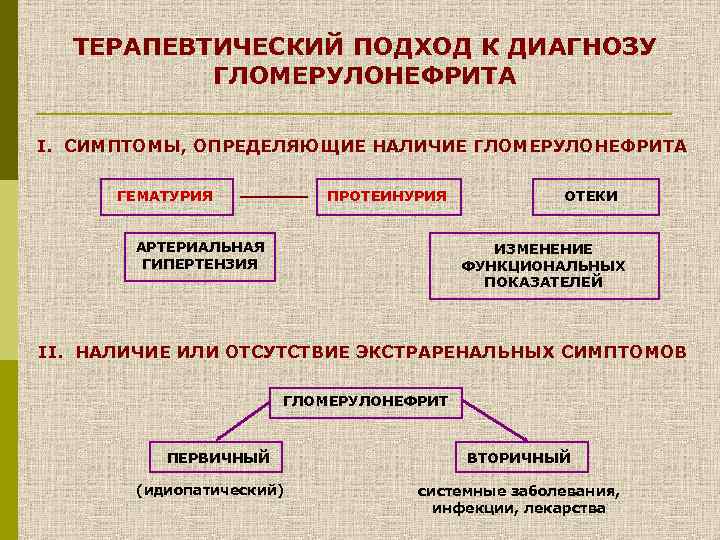
ТЕРАПЕВТИЧЕСКИЙ ПОДХОД К ДИАГНОЗУ ГЛОМЕРУЛОНЕФРИТА I. СИМПТОМЫ, ОПРЕДЕЛЯЮЩИЕ НАЛИЧИЕ ГЛОМЕРУЛОНЕФРИТА ГЕМАТУРИЯ ПРОТЕИНУРИЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ ОТЕКИ ИЗМЕНЕНИЕ ФУНКЦИОНАЛЬНЫХ ПОКАЗАТЕЛЕЙ II. НАЛИЧИЕ ИЛИ ОТСУТСТВИЕ ЭКСТРАРЕНАЛЬНЫХ СИМПТОМОВ ГЛОМЕРУЛОНЕФРИТ ПЕРВИЧНЫЙ (идиопатический) ВТОРИЧНЫЙ системные заболевания, инфекции, лекарства
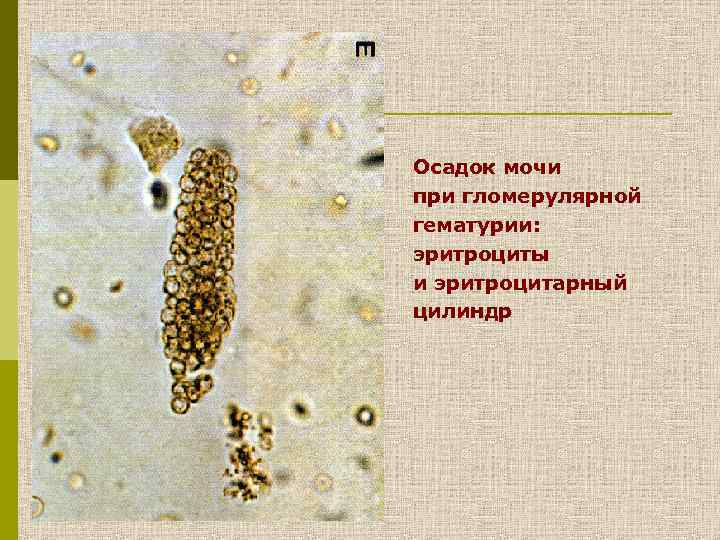
Осадок мочи при гломерулярной гематурии: эритроциты и эритроцитарный цилиндр
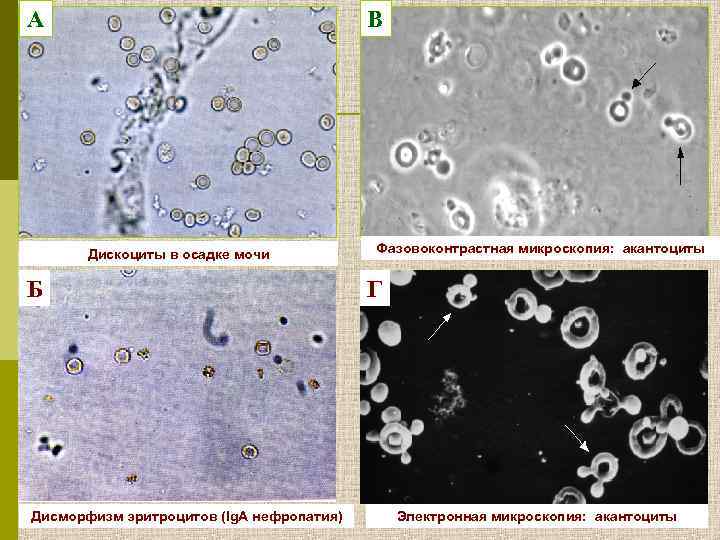
А В Дискоциты в осадке мочи Б Дисморфизм эритроцитов (Ig. А нефропатия) Фазовоконтрастная микроскопия: акантоциты Г Электронная микроскопия: акантоциты
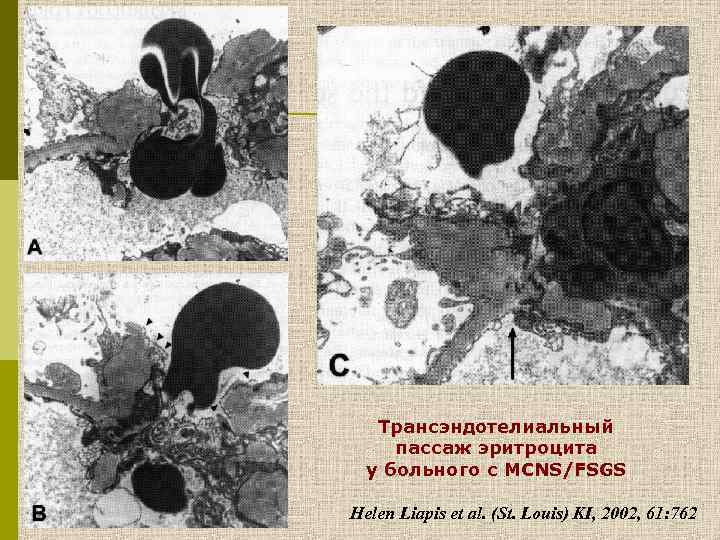
Трансэндотелиальный пассаж эритроцита у больного с МСNS/FSGS Helen Liapis et al. (St. Louis) KI, 2002, 61: 762
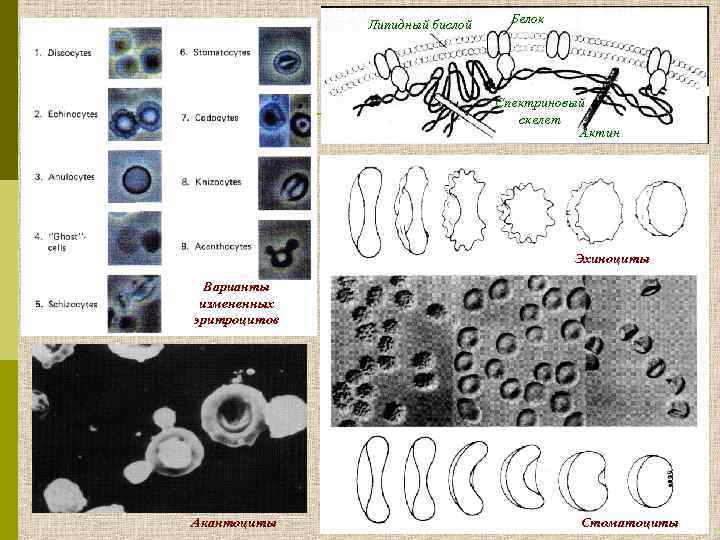
Липидный бислой Белок Спектриновый скелет Актин Эхиноциты Варианты измененных эритроцитов Акантоциты Стоматоциты

СОВОКУПНАЯ ОЦЕНКА КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ И ИХ ДИНАМИКИ (клиническая классификация гломерулонефрита) p ОСТРЫЙ p ХРОНИЧЕСКИЙ – с развернутой клинической картиной (циклическая форма) – со стертыми клиническими проявлениями (? ) (эфемерные отеки и артериальная гипертензия) – изолированный мочевой синдром (? ) – изолированный мочевой синдром (латентный нефрит) – гипертоническая форма – нефротический синдром – нефротически-гипертоническая форма (смешанная форма) а) фаза заболевания б) функциональный диагноз p БЫСТРОПРОГРЕССИРУЮЩИЙ (подострый)

ПОСЛЕДСТВИЯ РАЗНЫХ УРОВНЕЙ ДИАГНОСТИКИ ГЛОМЕРУЛОНЕФРИТА p Терапевтический уровень Ошибки диагноза в 30 – 70% случаев. Только неотложная помощь и симптоматическое лечение. p Специализированный уровень «Всегда» ясный диагноз. Лечение по принципам «доказательной» медицины. p Высокоспециализированный уровень (исследовательский) Отнюдь не всегда ясный диагноз. Индивидуальный подход к терапии.

МКБ-10, ВОЗ, Женева, 1992 КЛАСС XIV - Болезни мочеполовой системы (N 00 - N 99) ГЛОМЕРУЛЯРНЫЕ БОЛЕЗНИ (N 00 - N 08) • N 00 Острый нефритический синдром • N 01 Быстропрогрессирующий нефритический синдром • N 02 Рецидивирующая и устойчивая гематурия • N 03 Хронический нефритический синдром • N 04 Нефротический синдром • N 05 Нефритический синдром неуточненный • N 06 Изолированная протеинурия с уточненным морфологическим поражением • N 07 Наследственная нефропатия, не классифицированная в других рубриках • N 08* Гломерулярные поражения при болезнях, классифицированных в других рубриках

ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГЛОМЕРУЛОНЕФРИТА (ГЛОМЕРУЛОНЕФРОПАТИЙ) q Изолированный мочевой синдром (протеинурия и/или гематурия) q Острый нефритический синдром q Быстро прогрессирующий нефритический синдром q Нефротический синдром q Хронический нефритический синдром (артериальная гипертензия, ХПН)

Какие ошибки диагностики гломерулонефрита чаще всего совершаются на терапевтическом этапе? p Своевременно не распознается (и даже не подозревается!) быстро прогрессирующий гломерулонефрит – самая неприятная ошибка для больного p При явном наличии нефритического синдрома ставится диагноз пиелонефрита p Гипердиагностируется острый гломерулонефрит p Гипердиагностируется обострение хронического гломерулонефрита p Не распознаются причины вторичных гломерулонефритов (васкулиты, опухоли, лекарства, инфекции, СКВ и пр. ) p Под маской «гломерулонефрита» не распознаются амилоидоз, поликистоз, множественная миелома, интерстициальный нефрит и другие нефропатии и болезни мочевыводящих путей

ЛЕЧЕНИЕ БОЛЬНЫХ ГЛОМЕРУЛОНЕФРИТОМ (роль и участие терапевта) 1. Роль терапевта p неотложная патогенетическая и симптоматическая терапия при диагностированных им остронефритического, быстро прогрессирующего нефритического и нефротического синдромов p неотложная терапия осложнений нефропатий с уже известным диагнозом 2. Участие p терапевта контроль проводимой патогенетической терапии, коррекция симптоматической терапии

УЧАСТИЕ ТЕРАПЕВТА В ЛЕЧЕНИИ БОЛЬНЫХ ГЛОМЕРУЛОНЕФРИТОМ 1. Режим p охранение от инфекций p санация очагов инфекции p ограничение прививок p исключение экстремальной физической нагрузки p отказ от курения p ограничения, связанные с АГ, отеками и ХПН p сохранение социальной активности

НИКТО НЕ СОМНЕВАЕТСЯ В ТОМ, ЧТО КУРЕНИЕ ПАГУБНО ВЛИЯЕТ НА ОРГАНИЗМ q q Стимулирует карциногенез Увеличивает риск сердечнососудистых заболеваний Учащает и утяжеляет легочные болезни Почечные проявления q Изменяет почечную гемодинамику, способствуя ускорению прогрессирования хронических нефропатий q Снижает выживаемость больных, получающих лечение программным диализом

Влияние табакокурения на почки p Острый эффект курения на организм обусловлен прямым действием никотина и проявляется усилением симпатической активности (в т. ч. повышением уровня катехоламинов в крови) p Общие симптомы n p повышение АД (АДсист до 21 мм рт. ст. ), тахикардия Изменения почечной гемодинамики (сужение афферентной артериолы, защищающее клубочек от острого АД) n повышение сопротивления почечных сосудов (+ 11%) снижение клубочковой фильтрации (– 15%) n снижение фильтрационной фракции (– 18%) n при заболеваниях почек вазоконстрикция дилатированной афферентной артериолы оказывается недостаточной, возникает интрагломерулярная гипертензия n почечные изменения предотвращаются бетаадреноблокаторами n

УЧАСТИЕ ТЕРАПЕВТА В ЛЕЧЕНИИ БОЛЬНЫХ ХРОНИЧЕСКИМ ГЛОМЕРУЛОНЕФРИТОМ 2. Диета p свободный прием воды (при отсутствии отеков) p ограничение натрия при АГ и отеках p ограничение белка до 0, 6– 0, 8 г/кг/сут (? ) p антилипидемический характер p алкоголь +/–

Kidney International, Vol. 63 (2003), #5, pp. 1885– 90

ЛЕЧЕНИЕ БОЛЬНЫХ ГЛОМЕРУЛОНЕФРИТОМ (роль терапевта) 2. А Диета. Зигзаг в диете (концепция «широкого блюда» ) - 1 раз в неделю

УЧАСТИЕ ТЕРАПЕВТА В ЛЕЧЕНИИ БОЛЬНЫХ ХРОНИЧЕСКИМ ГЛОМЕРУЛОНЕФРИТОМ 3. Неотложная терапия осложнений и интеркуррентных болезней 4. Симптоматическая лекарственная терапия p антигипертензивная p противоотечная p антипротеинурическая p антигиперлипидемическая p уменьшение симптомов почечной недостаточности

Лечение больных хроническим гломерулонефритом Как корригировать артериальную гипертензию у больных хроническим гломерулонефритом ? p Установить наличие и уровень артериальной гипертензии, гипертрофии левого желудочка p Исключить другие причины гипертензии p Оценить уровень потребления Na. Cl, массу тела, водный баланс (задержка жидкости, диурез) p Определить целевой уровень АД: n 130/80 мм рт. ст. при протеинурии <1 г/сут n 125/75 мм рт. ст. при протеинурии >1 г/сут p Ограничить потребление Na. Cl, назначить диуретики, диетические ограничения при избытке веса, немедикаментозные способы коррекции гипертензии p Если эффекта нет, назначить антигипертензивные средства

Лечение больных хроническим гломерулонефритом АЛГОРИТМ АНТИГИПЕРТЕНЗИВНОЙ ТЕРАПИИ Протеинурия >1 г/сут. Протеинурия <1 г/сут. p Целевой уровень АД 130/80 p Целевой уровень АД 125/75 p Назначить n ограничение потребления Na. Cl n диуретики n ингибиторы АПФ n бета-блокаторы p Назначить n ингибиторы АПФ n ограничение потребления Na. Cl n антагонисты рецепторов ангиотензина II n бета-блокаторы • Регистрировать в течение 4 -6 нед. : уровень АД, калия плазмы, протеинурии Если эффекта нет: • уточнить, выполняются ли назначения? • увеличить дозу ингибитора АПФ • добавить диуретики, блокаторы Са++ каналов • добиться успеха в течение 3 мес.

ХОЛЕСТЕРИН И МЕЗАНГИАЛЬНЫЙ МАТРИКС £ Высокий уровень холестерина стимулирует моноциты, которые при созревании в макрофаги освобождают растворимые факторы (TGF-бета, PDGF – профиброгенный фактор роста). Они стимулируют продукцию мезангиоцитами фибронектина, клеточную пролиферацию и секрецию ростовых факторов. Гиперхолестеринемия ускоряет гломерулосклероз не только увеличением числа макрофагов, но и их дисрегуляцией в части вызывания ими просклеротического ответа. NDT 2000, 15: 161 (кормление крыс холестерином) LDL избирательно увеличивают синтез протеогликанов и гиалуронана мезангиальными клетками Chana RS. NDT 2000, 15: 167 (мезангиоциты человека в культуре)

Терапевтическая тактика ведения больного с нефротическим синдромом £ предупредить осложнения нефротического синдрома, вовремя их диагностировать и устранить £ уменьшить отеки симптоматическими средствами £ применять патогенетическую терапию только в случаях достоверной диагностики нозологического или морфологического варианта нефропатии £ при экспериментальной терапии кортикостероидами назначать полную дозу на срок не менее 4 нед.

ОСЛОЖНЕНИЯ НЕФРОТИЧЕСКОГО СИНДРОМА p Циркуляторный коллапс (гиповолемия) p Общие инфекции ОПН Нефротический криз Первичный перитонит Целлюлит Cептициемия p Тромбозы (гиперкоагуляция) Венозные (в т. ч. легочной артерии и почечных вен) Артериальные p Гиперлипидемия ? Усиленный атерогенез p Дефицит белка Истощение, стрии Остеопения (+ уролитиаз) p Смешанные Синдром Фанкони

Лечение больных со стойкими нефротическими отеками • Обеспечить выполнение врачебных рекомендаций (режим, диета, прием лекарств) • Уменьшить поступление Na. Cl < 75 – 100 мэкв/сут • Сопоставить целесообразность и риск форсирования диуреза • Прекратить (если возможно) прием лекарств, способствующих поддержанию отеков (НПВС, дифенин, пробенецид и др. ) • Увеличить дозу перорального петлевого диуретика до максимально безопасной: фуросемид, буметанид 10 мг/кг/сут, торасемид 3– 5 мг/кг/сут; увеличить частоту приема (не < 2 р/сут); назначить салуретики внутривенно (при КФ < 30– 50 мл/мин – постоянная инфузия )

Лечение больных со стойкими нефротическими отеками • Добавить проксимально действующие диуретики (через день или ежедневно) в небольшой дозе: per os: метолазон 2, 5– 10 мг/сут, гипотиазид 50– 100 мг/сут; внутривенно: хлортиазид 800– 1000 мг/сут. • Добавить калий-сохраняющие диуретики – верошпирон, амилорид (при гипокалиемии или если она ожидается к развитию, а КФ > 30– 50 мл/мин) • Ввести низкосолевой сывороточный альбумин вместе с эквимолярным количеством фуросемида (25 г альбумина + 150 мг фуросемида), вводить в течение 1– 2– 4 часов • Экстракорпоральное удаление жидкости (ультрафильтрация, гемодиафильтрация) • Фармакологическая ампутация почек

Лечение больных хроническим гломерулонефритом Антигиперлипидемическая терапия у больных с нефротическим синдромом £ диета неэффективна £ медикаментозные средства должны применяться только в случаях длительного персистирования гиперлипидемии, то есть при некупируемом нефротическом синдроме – не ранее 1 – 1, 5 лет от дебюта нефротического синдрома £ наиболее эффективны и безопасны статины, позволяющие проводить многомесячную (многолетнюю) коррекцию гиперлипидемии

СТАНДАРТНЫЕ ОШИБКИ В ЛЕЧЕНИИ БОЛЬНЫХ С НЕФРОТИЧЕСКИМ СИНДРОМОМ p Пункционное удаление асцита и плеврального выпота p Форсирование диуреза p Избыточная ультрафильтрация p Введение альбумина без достаточных показаний p Отсутствие профилактики тромбозов p Необоснованно длительная стероидная терапия, ведущая к стероидным осложнениям p Неадекватная антигиперлипидемическая терапия p Запоздалое решение о назначении глюкокортикостероидов и цитостатиков

ЛЕЧЕНИЕ БОЛЬНЫХ ГЛОМЕРУЛОНЕФРИТОМ (роль терапевта) 5. «Патогенетическая» лекарственная терапия для терапевта является экспериментальной и долго продолжаться не может (не более 2 – 4 недель, до обращения к нефрологу) p глюкокортикоиды – преднизолон, метилпреднизолон p иммунодепрессанты – циклофосфамид, азатиоприн, лейкеран, циклоспорин и др. p антиагреганты – курантил, аспирин p антикоагулянты – гепарин, фенилин, дикумарин p ингибиторы АПФ и блокаторы РА

ЛЕЧЕНИЕ БОЛЬНЫХ ГЛОМЕРУЛОНЕФРИТОМ (роль терапевта) 6. НЕЭФФЕКТИВНЫЕ МЕТОДЫ ТЕРАПИИ p фитотерапевтические средства p гомеопатические средства p физиотерапевтические методы Могут применяться при отсутствии клинических/морфологических признаков активности болезни в качестве психотерапевтических средств при соответствующей потребности больного

ЛЕЧЕНИЕ БОЛЬНЫХ ГЛОМЕРУЛОНЕФРИТОМ (не для терапевта) 7. ЭКСПЕРИМЕНТАЛЬНАЯ ТЕРАПИЯ p эфферентные методы – плазмаферез иммуноглобулины – пентаглобин интерлейкин – беталейкин p моноклональные антитела – ритуксимаб и пр. p p

Раздел II. СПЕЦИАЛИЗИРОВАННЫЙ УРОВЕНЬ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ГЛОМЕРУЛОНЕФРИТА

Глава 1. ОБСЛЕДОВАНИЕ БОЛЬНОГО В НЕФРОЛОГИЧЕСКОМ СТАЦИОНАРЕ ДИАГНОСТИЧЕСКАЯ НЕФРОБИОПСИЯ

Объем обследования нефрологического больного p Анамнез p Соматический статус p Лабораторные методы n клинические (кровь и моча) n бактериологические n иммунологические n функциональные p Лучевые методы n рентгенологические, КТ и МРТ p Нефробиопсия

Диагностическая нефробиопсия была одной из ведущих причин выделения из клиники внутренних болезней новой специальности – клинической нефрологии
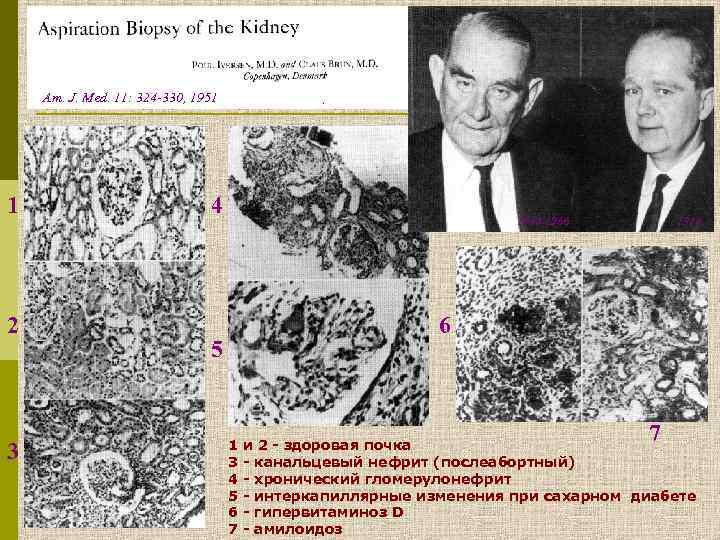
Am. J. Med. 11: 324 -330, 1951 1 2 3 4 1884 -1966 1914 6 5 1 3 4 5 6 7 7 и 2 - здоровая почка - канальцевый нефрит (послеабортный) - хронический гломерулонефрит - интеркапиллярные изменения при сахарном диабете - гипервитаминоз D - амилоидоз

ИСТОРИЧЕСКИЕ АСПЕКТЫ ДИАГНОСТИЧЕСКОЙ НЕФРОБИОПСИИ p Nills Alwall в 1943 – 44 г. выполнил 13 биопсий p 1950 – Perez-Ara, кубинский военный врач, сообщил о выполнении биопсии почки p Claus Brun выполнил первую биопсию 19 мая 1949 г. p 1951 – классическая статья Iversen и Brun p 1957 – электронномикроскопический анализ p 1959 – иммуногистологическое исследование p 1958 – Robert Kark и Сlaus Brun опубликовали материалы, содержащие по 500 нефробиопсий p 1960 – в мире выполнено 5000 нефробиопсий p 1963 – «диагностическая нефробиопсия стала рутинным нефрологическим методом»

НА КАКИЕ ВОПРОСЫ МОЖЕТ ОТВЕТИТЬ НЕФРОБИОПСИЯ? 1) Исключение других болезней 2) Морфологический и иммунопатогенетический диагноз 3) Этиология нефропатии (жаль, что крайне редко) 4) Тяжесть болезни 5) Активность болезни 6) Определение пути к лечению 7) Ожидание эффекта от терапии

ПОКАЗАНИЯ К ДИАГНОСТИЧЕСКОЙ НЕФРОБИОПСИИ НЕФРОБИОПСИЯ ВЫПОЛНЯЕТСЯ У БОЛЬНЫХ С КЛИНИЧЕСКИМИ ПРИЗНАКАМИ ДИФФУЗНОЙ НЕФРОПАТИИ С ЦЕЛЬЮ УСТАНОВЛЕНИЯ ДИАГНОЗА, ОПРЕДЕЛЕНИЯ ПРОГНОЗА И ВЫБОРА МЕТОДА ЛЕЧЕНИЯ q АБСОЛЮТНЫЕ ПОКАЗАНИЯ q быстропрогрессирующий нефритический синдром q нефротический синдром неясного генеза q ОПН неясного генеза, не разрешающаяся в течение 2 недель

ПРОТИВОПОКАЗАНИЯ К ДИАГНОСТИЧЕСКОЙ НЕФРОБИОПСИИ Некомплаентный больной Маленькие эхогенноплотные почки Применение антикоагулянтов Высокая артериальная гипертензия Коагулопатии или тромбоцитопатии Единственная почка Анатомические изменения в одной из почек Больной не может лежать на животе

МЕТОДЫ ИСЛЕДОВАНИЯ НЕФРОБИОПТАТА А. Светооптическая микроскопия Б. Иммуногистохимия В. Электронная микроскопия
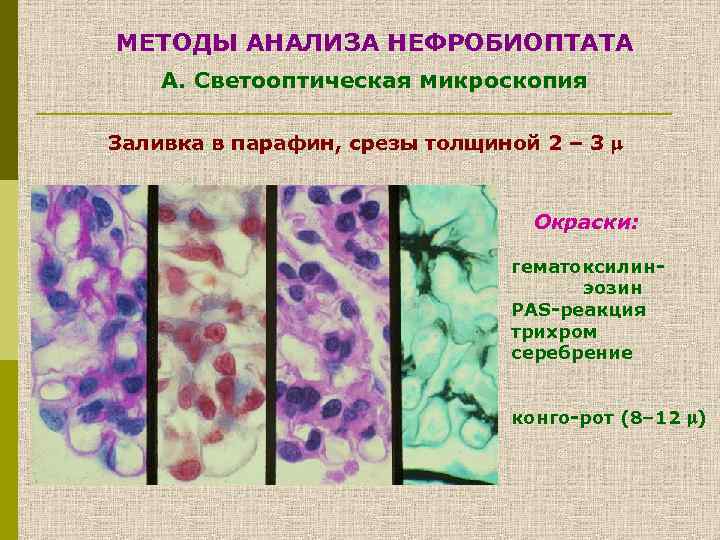
МЕТОДЫ АНАЛИЗА НЕФРОБИОПТАТА А. Светооптическая микроскопия Заливка в парафин, срезы толщиной 2 – 3 Окраски: гематоксилинэозин PAS-реакция трихром серебрение конго-рот (8– 12 )
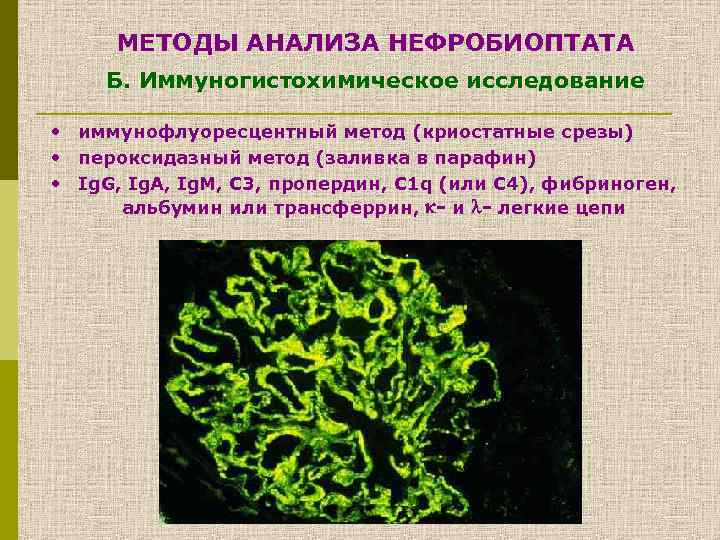
МЕТОДЫ АНАЛИЗА НЕФРОБИОПТАТА Б. Иммуногистохимическое исследование • иммунофлуоресцентный метод (криостатные срезы) • пероксидазный метод (заливка в парафин) • Ig. G, Ig. A, Ig. M, C 3, пропердин, C 1 q (или C 4), фибриноген, альбумин или трансферрин, - и - легкие цепи
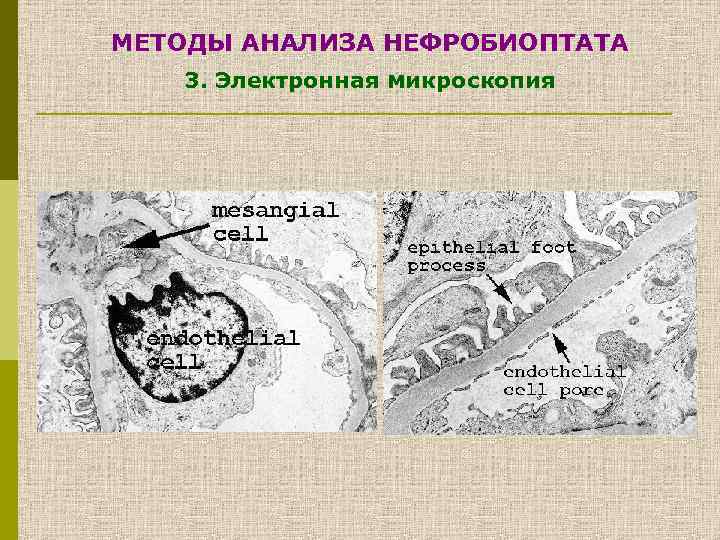
МЕТОДЫ АНАЛИЗА НЕФРОБИОПТАТА 3. Электронная микроскопия
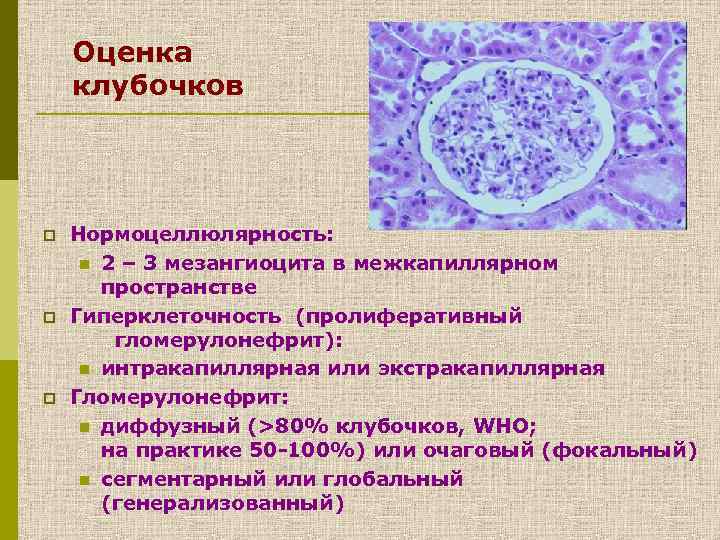
Оценка клубочков p p p Нормоцеллюлярность: n 2 – 3 мезангиоцита в межкапиллярном пространстве Гиперклеточность (пролиферативный гломерулонефрит): n интракапиллярная или экстракапиллярная Гломерулонефрит: n диффузный (>80% клубочков, WHO; на практике 50 -100%) или очаговый (фокальный) n сегментарный или глобальный (генерализованный)

Оценка клубочков p Какой класс иммуноглобулинов, какие фракции комплемента отложены? Легкие цепи одного или двух видов? p Имеются ли одновременные отложения альбумина, трансферрина и фибриногена? p В каких частях клубочка имеются депозиты – в капиллярных петлях, мезангии или капсуле клубочка.

КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ВАРИАНТЫ ПЕРВИЧНОГО ГЛОМЕРУЛОНЕФРИТА l l l l o Диффузный генерализованный эксудативнопролиферативный Мезангиопролиферативный – Ig. A-нефропатия (болезнь Берже), Ig. G- и Ig. M-нефропатии Мембрано-пролиферативный (мезангиокапиллярный) Экстракапиллярный (гломерулонефрит с полулуниями) Meмбранозная нефропатия Липоидный нефроз (гломерулонефрит / нефротический синдром с минимальными изменениями – БМИ) Очаговый гломерулосклероз (фокальный сегментарный гломерулосклероз/гломерулогиалиноз) Фибропластический Редкие варианты – фибриллярный и иммунотактоидный гломерулонефриты, коллагеновая фибриллярная гломерулопатия, липопротеиновая гломерулопатия

ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГЛОМЕРУЛОНЕФРИТА (-НЕФРОПАТИЙ) • • • Изолированный мочевой синдром (протеинурия и/или гематурия) Острый нефритический синдром Быстропрогрессирующий нефритический синдром Нефротический синдром Хронический нефритический синдром (артериальная гипертензия, ХПН)

Глава 5. Клинические синдромы гломерулонефрита IV. НЕФРОТИЧЕСКИЙ СИНДРОМ

Критерии нефротического синдрома известны… • Протеинурия > 3, 5 г/сут (> 50 мг/кг в сутки) • Гипоальбуминемия • Отеки • Гиперлипидемия • Липидурия • Пустой мочевой осадок
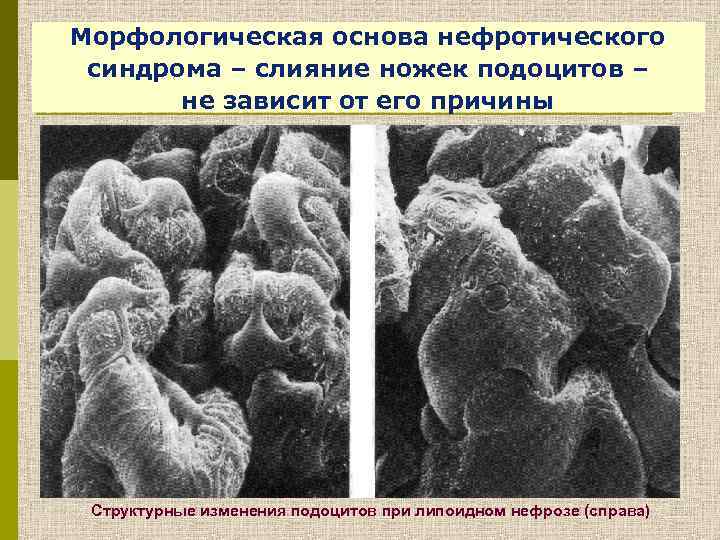
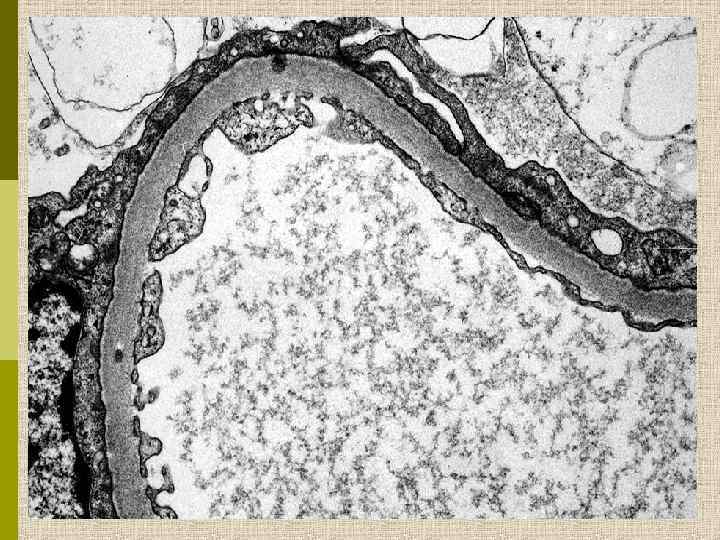
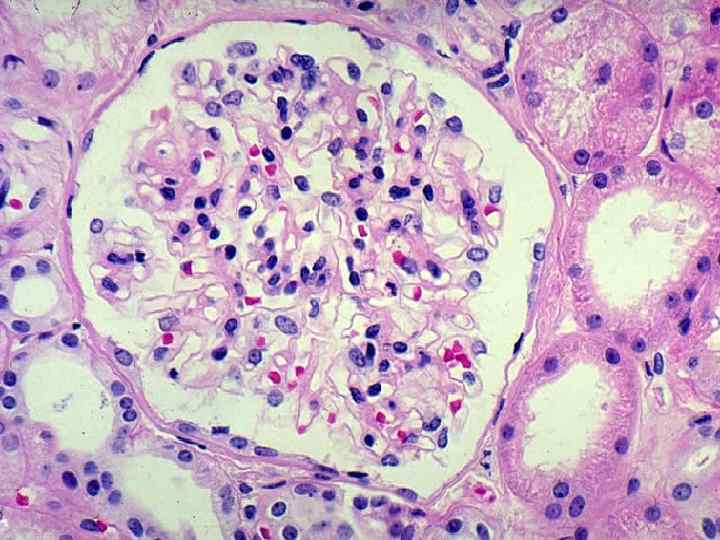
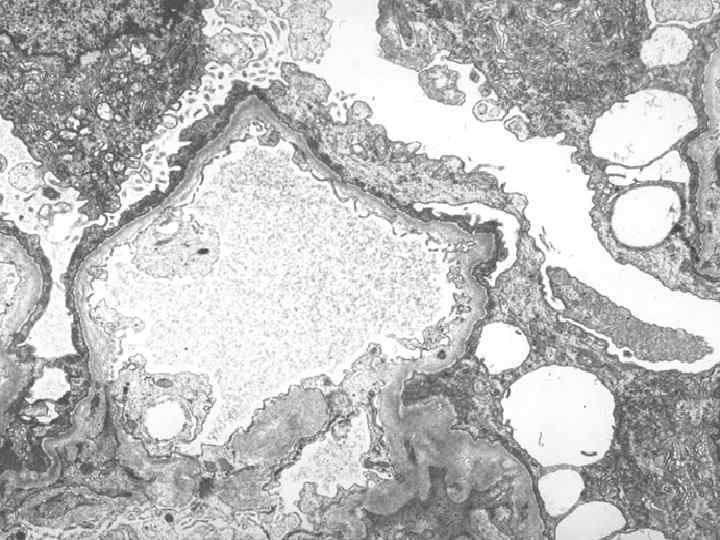
Морфологическая основа нефротического синдрома – слияние ножек подоцитов – не зависит от его причины Структурные изменения подоцитов при липоидном нефрозе (справа)

Какие морфологические синдромы повреждения почечных клубочков следует ожидать при нефротическом синдроме у больного гломерулонефритом*? А. Болезнь малых отростков подоцитов = (Minimal Change Disease) = липоидный нефроз Б. Фокальный сегментарный гломерулосклероз/гиалиноз В. Мембранозная нефропатия * При нефротическом синдроме с активным мочевым осадком нужно ждать другие варианты – МПГН, реже экстракапиллярный или некротизирующий гломерулонефриты.

Морфологические варианты нефротического синдрома А. ЛИПОИДНЫЙ НЕФРОЗ = болезнь малых отростков подоцитов = (Minimal Change Disease)

ЛИПОИДНЫЙ НЕФРОЗ (гломерулонефрит с минимальными изменениями)

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ЛИПОИДНОГО НЕФРОЗА p Основное проявление – рецидивирующий нефротический синдром, стероидочувствительный, склонный к спонтанным ремиссиям p Характерны: n n отсутствие артериальной гипертензии «пустой» мочевой осадок сохранная функция почек отсутствие серологических изменений


Структурные изменения подоцитов при липоидном нефрозе (справа)
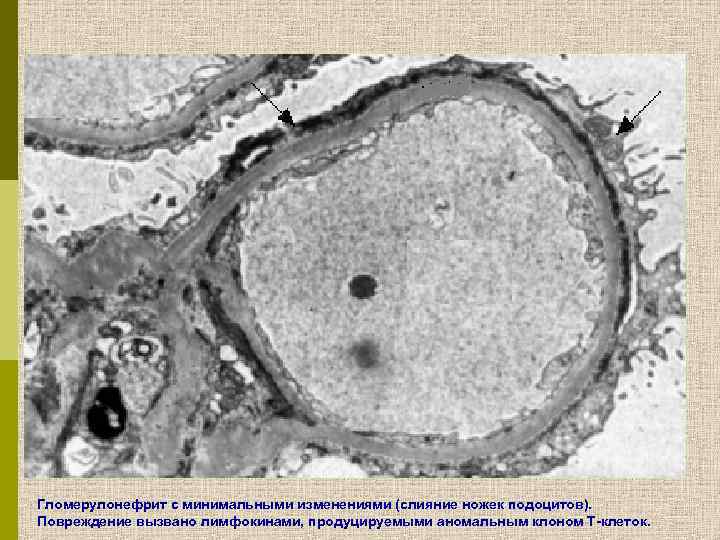
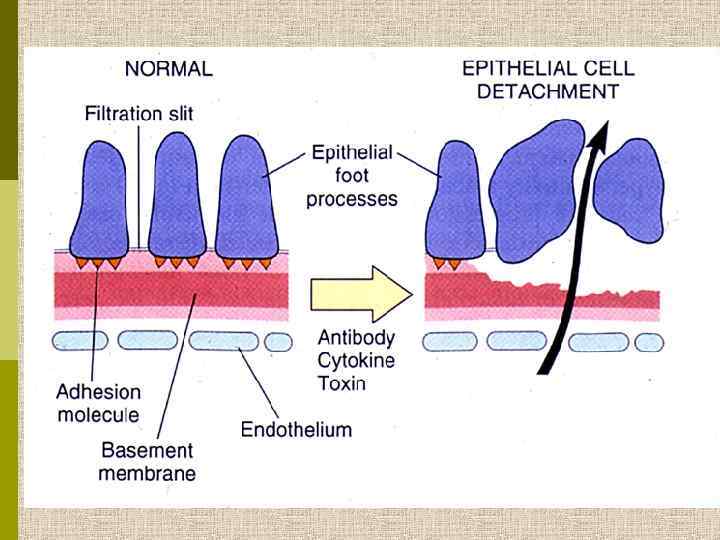
Гломерулонефрит с минимальными изменениями (слияние ножек подоцитов). Повреждение вызвано лимфокинами, продуцируемыми аномальным клоном Т-клеток.

КЛИНИЧЕСКОЕ ТЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ У ВЗРОСЛЫХ a 6 – 10% больных погибают в течение нескольких лет от дебюта болезни a Большинство случаев – нелеченные или не ответившие на лечение больные a Основные причины смерти: a сердечно-сосудистые заболевания a легочная эмболия a почечная недостаточность a инфекции

КЛИНИЧЕСКИЕ ОСОБЕННОСТИ ГЛОМЕРУЛОНЕФРИТА С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ У ВЗРОСЛЫХ p протеинурия часто неселективная p микрогематурия (40%) p диастолическая гипертензия (30 – 40%) p почечная недостаточность, особенно у пожилых больных (20 – 50%)

ЛИПОИДНЫЙ НЕФРОЗ: СТРАТЕГИЯ ЛЕЧЕНИЯ q Большинство больных чувствительны к стероидам и цитостатическим иммунодепрессантам q Лечение всегда начинают с кортикостероидов. Доза должна быть полной, а длительность – не менее 1, 5 – 2 мес. (оптимально 6– 8 мес. ) q Чем быстрее и чаще возникают рецидивы, тем длительнее должен быть повторный курс лечения q Стероидонечувствительность – отсутствие эффекта от кортикостероидов на протяжении 2– 12 мес. лечения q Стероидозависимость – рецидив нефротического синдрома на фоне уменьшения дозы преднизолона или вскоре после его отмены

ЛИПОИДНЫЙ НЕФРОЗ: СТРАТЕГИЯ ЛЕЧЕНИЯ q Стероидонечувствительные и стероидозависимые больные должны своевременно переводиться на лечение циклофосфамидом. q Препаратом третьего ряда является циклоспорин (поддержание его концентрации в плазме на уровне 200 – 300 – 400 г%). q Применение других цитостатиков относится к экспериментальной терапии. q Достоверное отсутствие эффекта лечения требует продолжения только симптоматической терапии нефротического синдрома (+ пересмотр диагноза).
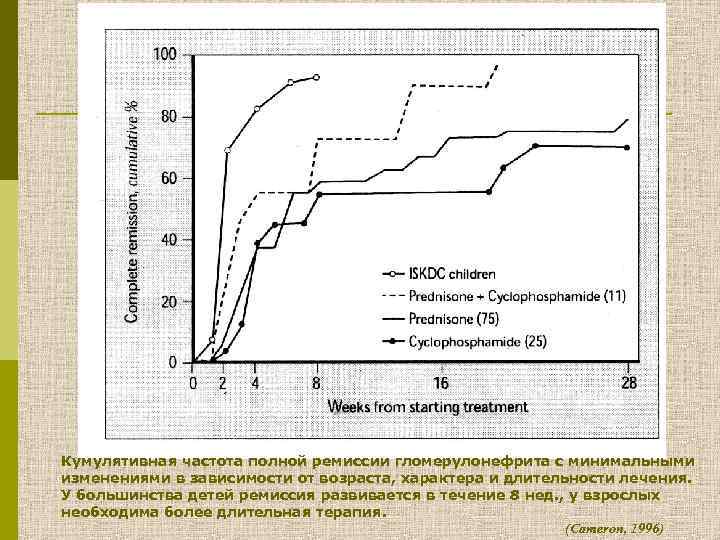
Кумулятивная частота полной ремиссии гломерулонефрита с минимальными изменениями в зависимости от возраста, характера и длительности лечения. У большинства детей ремиссия развивается в течение 8 нед. , у взрослых необходима более длительная терапия. (Сameron, 1996)

КОРТИКОСТЕРОИДЫ В ЛЕЧЕНИИ ГЛОМЕРУЛОНЕФРИТА С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ У ВЗРОСЛЫХ p Ответ на терапию преднизолоном: через 6 недель – 50 – 80% через 20 недель – 90% p Через 24 мес. ремиссия сохраняется у 40 – 60% больных p Перед тем, как сделать заключение о стероидорезистентности заболевания, лечение должно продолжаться не менее 16 недель (или дольше)

ПОКАЗАНИЯ К НАЗНАЧЕНИЮ ЦИТОСТАТИКОВ ПРИ НЕФРОТИЧЕСКОМ СИНДРОМЕ С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ q противопоказания для стероидов q плохая переносимость стероидов q частые обострения q стероидозависимость

Клинические состояния, ассоциированные с болезнью минимальных изменений 1. Идиопатическая гломерулопатия с минимальными изменениями (липоидный нефроз, nil disease)* 2. Вторичные формы болезни минимальных изменений: - ассоциированные с использованием лекарств, сочетаемые с интерстициальным нефритом или без него - ранние стадии ВИЧ-ассоциированной нефропатии (коллаптоидной нефропатии), героиновая нефропатия - лимфогранулематоз и другие лимфомы - редко – при Ig. A-нефропатии, сахарном диабете и других гломерулопатиях * Выделяют синдром MINIMAL CHANGE DISEASE/FGS/Mes. PGN complex, не позволяющий в первые месяцы болезни дифференцировать липоидный нефроз и очаговый гломерулосклероз

Морфологические варианты нефротического синдрома Б. ФОКАЛЬНЫЙ СЕГМЕНТАРНЫЙ ГЛОМЕРУЛОСКЛЕРОЗ/ГИАЛИНОЗ = очаговый гломерулосклероз
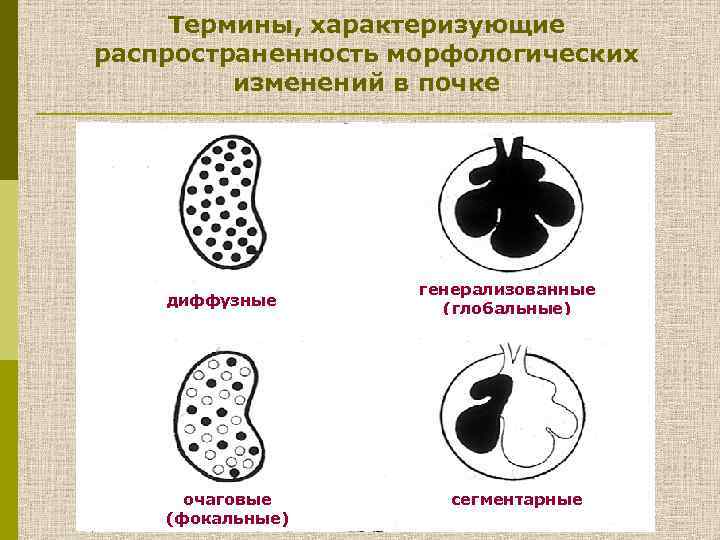
Термины, характеризующие распространенность морфологических изменений в почке диффузные очаговые (фокальные) генерализованные (глобальные) сегментарные

Термин очаговый гломерулосклероз (фокальный сегментарный гломерулосклероз, ФСГС), как и многие другие в медицине, имеет не одно значение. Во-первых, это морфологический феномен, обнаруживаемый при исследовании почечной ткани больных с различными гломерулонефропатиями. Во-вторых, в клинике он часто употребляется как наименование конкретного почечного заболевания. Неразличение этих двух пониманий одного термина, борьба за «чистоту» медицинской терминологии приводит к неоправданным дискуссиям (см. статью Б. И. Шулутко).
Исторические аспекты ФСГС Первое описание принадлежит Теодору Фарру (1925)
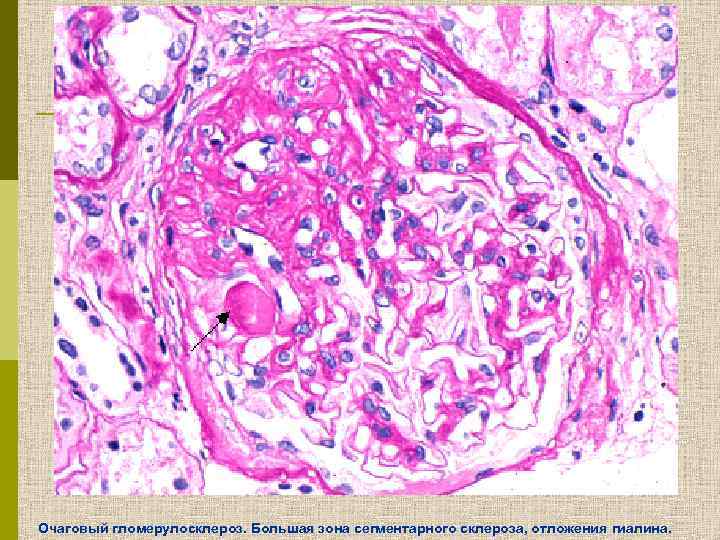
Очаговый гломерулосклероз. Большая зона сегментарного склероза, отложения гиалина.
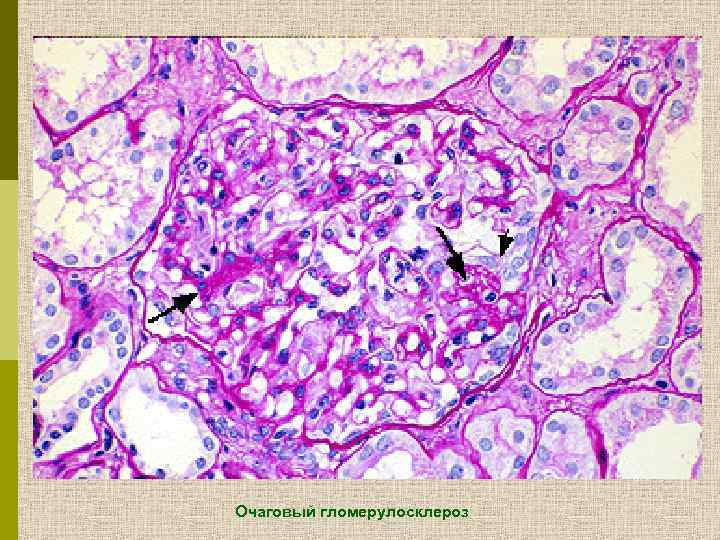
Очаговый гломерулосклероз
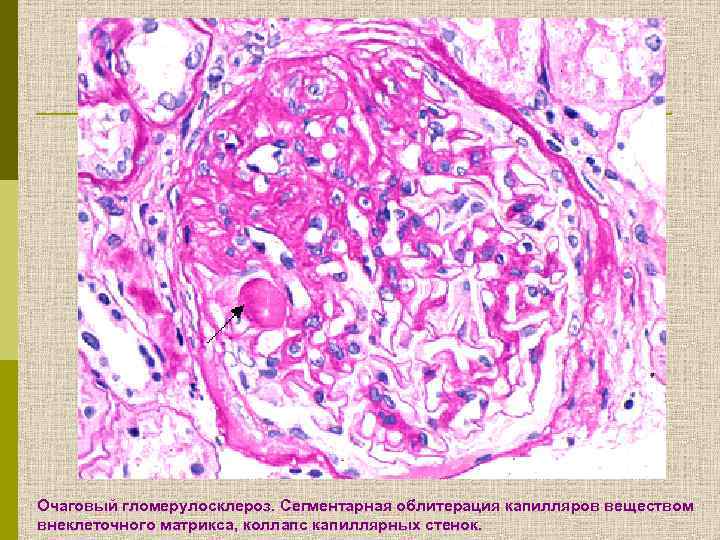
Очаговый гломерулосклероз. Сегментарная облитерация капилляров веществом внеклеточного матрикса, коллапс капиллярных стенок.
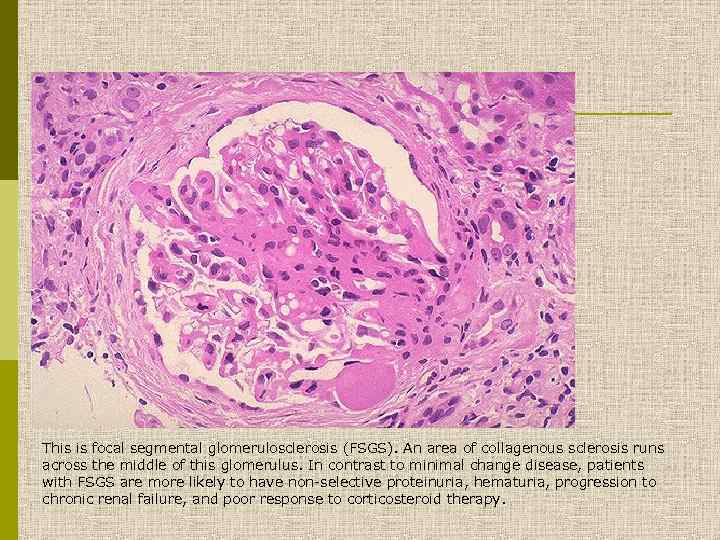
This is focal segmental glomerulosclerosis (FSGS). An area of collagenous sclerosis runs across the middle of this glomerulus. In contrast to minimal change disease, patients with FSGS are more likely to have non-selective proteinuria, hematuria, progression to chronic renal failure, and poor response to corticosteroid therapy.
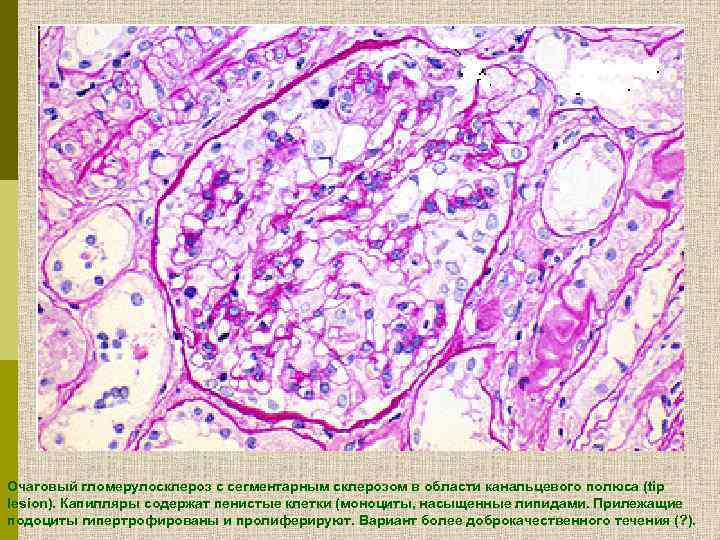
Очаговый гломерулосклероз c сегментарным склерозом в области канальцевого полюса (tip lesion). Капилляры содержат пенистые клетки (моноциты, насыщенные липидами. Прилежащие подоциты гипертрофированы и пролиферируют. Вариант более доброкачественного течения (? ).
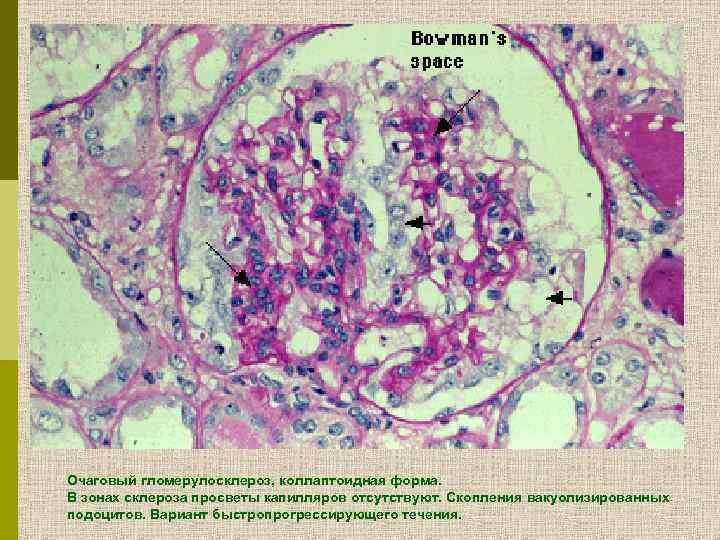
Очаговый гломерулосклероз, коллаптоидная форма. В зонах склероза просветы капилляров отсутствуют. Скопления вакуолизированных подоцитов. Вариант быстропрогрессирующего течения.
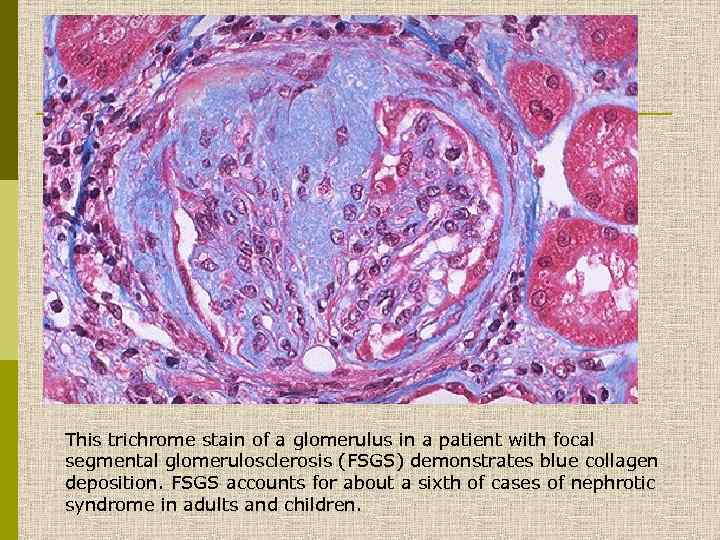
This trichrome stain of a glomerulus in a patient with focal segmental glomerulosclerosis (FSGS) demonstrates blue collagen deposition. FSGS accounts for about a sixth of cases of nephrotic syndrome in adults and children.
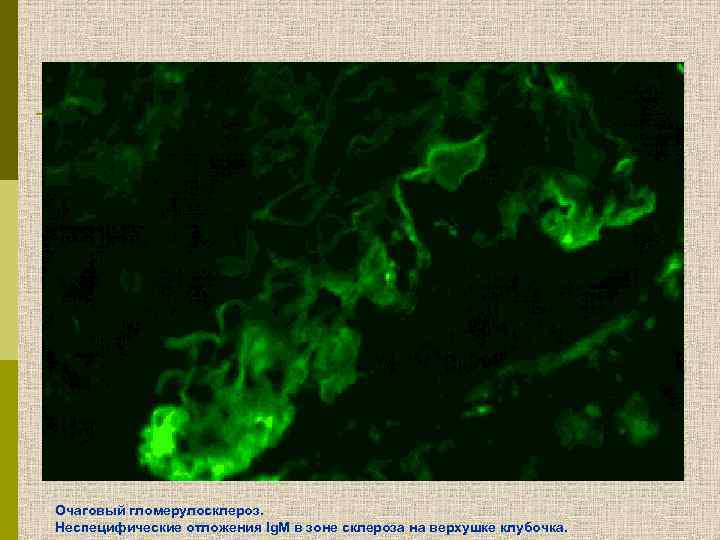
Очаговый гломерулосклероз. Неспецифические отложения Ig. М в зоне склероза на верхушке клубочка.
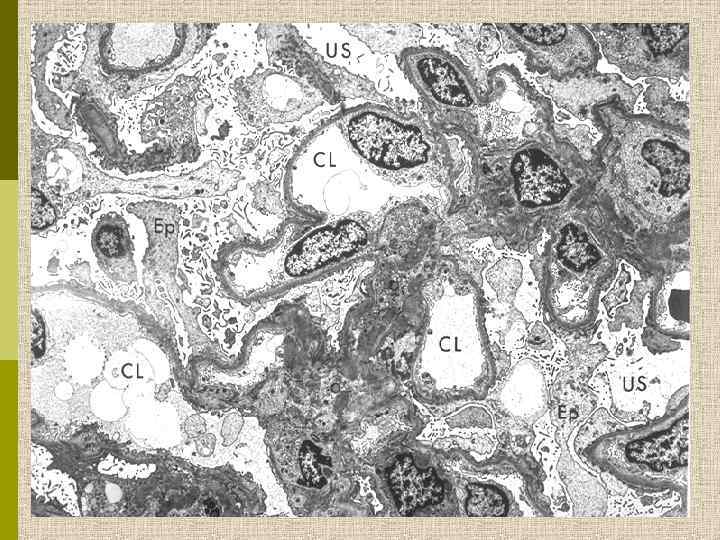
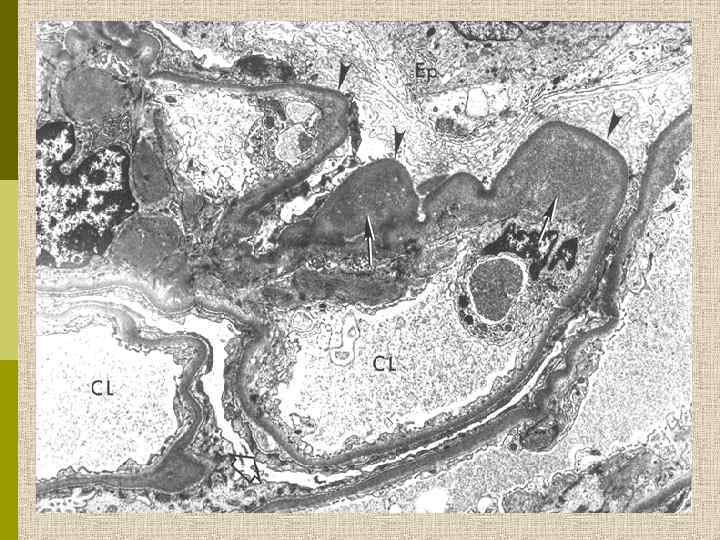
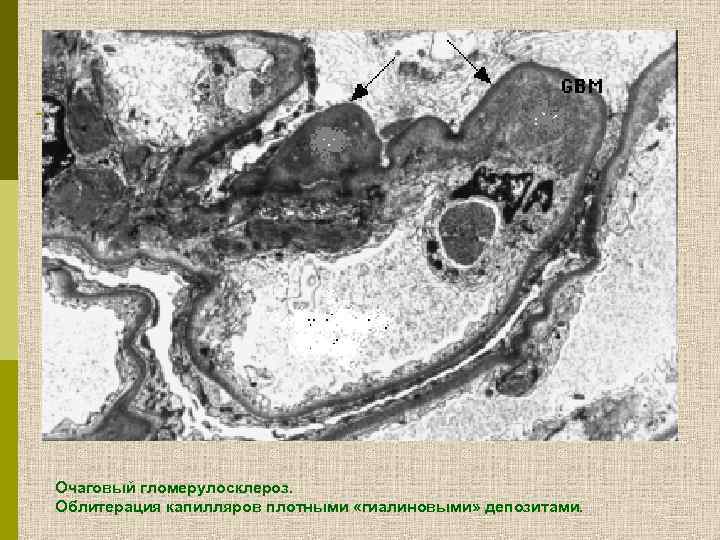
Очаговый гломерулосклероз. Облитерация капилляров плотными «гиалиновыми» депозитами.
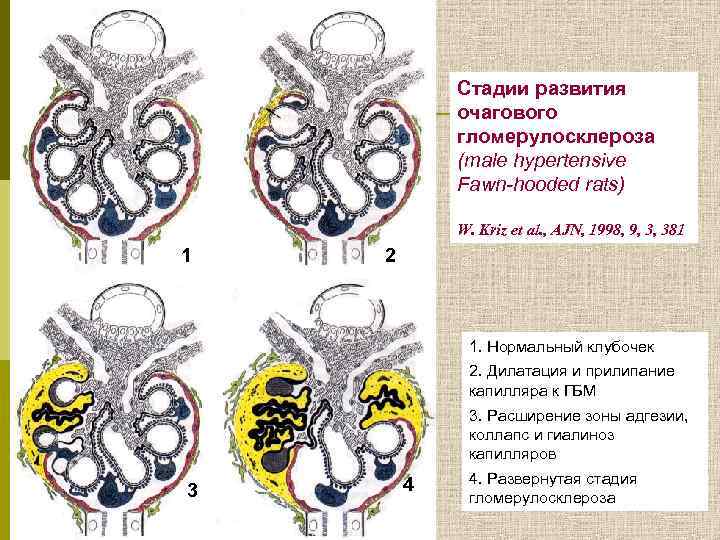
Стадии развития очагового гломерулосклероза (male hypertensive Fawn-hooded rats) W. Kriz et al. , AJN, 1998, 9, 3, 381 1 2 1. Нормальный клубочек 2. Дилатация и прилипание капилляра к ГБМ 3. Расширение зоны адгезии, коллапс и гиалиноз капилляров 3 4 4. Развернутая стадия гломерулосклероза

КЛИНИЧЕСКИЕ ВАРИАНТЫ ФОКАЛЬНОГО СЕГМЕНТАРНОГО ГЛОМЕРУЛОСКЛЕРОЗА (ФСГС) 1. Первичный (идиопатический) ФСГС 2. Вторичный ФСГС 3. Сегментарный гломерулярный склероз

Основные причины фокального гломерулосклероза F F Первичный (идиопатический) ФСГС, по некоторым характеристикам близкий к липоидному нефрозу Вторичный ФСГС Healing предшествующего очагового гломерулярного повреждения очагового волчаночного нефрита, Ig. А нефропатии или васкулита Значительная утрата нефронов - почти при всех вариантах хронических болезней почек Хроническая почечная вазодилатация - сахарный диабет 1 типа, серповидно-клеточная анемия, болезнь накопления гликогена 1 F Другие причины типа, массивное ожирение, тяжелая ВИЧ- и героин-ассоциированный преэклампсия Опухоли, преимущественно лимфомы Лечение литием Ut. D

Классификация фокального сегментарного гломерулосклероза F Первичный (идиопатический) ФСГС, иногда семейный самостоятельное заболевание - морфологические варианты: классический, tip lesion, коллаптоидный F F ВИЧ- или героин-ассоциированный ФСГС Вторичный ФСГС - морфологический феномен А. С уменьшением почечной массы Олигомеганефрония Односторонняя агенезия почки Почечная дисплазия Рефлюксная нефропатия Субтотальная нефрэктомия Недостаточность почечного трансплантата Любая прогрессирующая болезнь почек Б. С первично нормальной почечной массой Сахарный диабет Гипертензия Ожирение Пре- и эклампсия беременных Цианотическая врожденная сердечная

Клинические варианты первичного ФСГС 1. ПЕРВИЧНЫЙ (ИДИОПАТИЧЕСКИЙ) ФОКАЛЬНЫЙ СЕГМЕНТАРНЫЙ ГЛОМЕРУЛОСКЛЕРОЗ Первичная (идиопатическая) форма очагового гломерулосклероза с сегментарным гиалинозом, неизвестного патогенеза (циркулирующий фактор проницаемости ? , цитокины? ? ).

Морфологические варианты ФСГС p Клеточный вариант (диффузная мезангиальная пролиферация) p Tip-lesion (очаговый склероз в области верхушки клубочка со спайкой в начале проксимального канальца) p Коллаптоидная форма
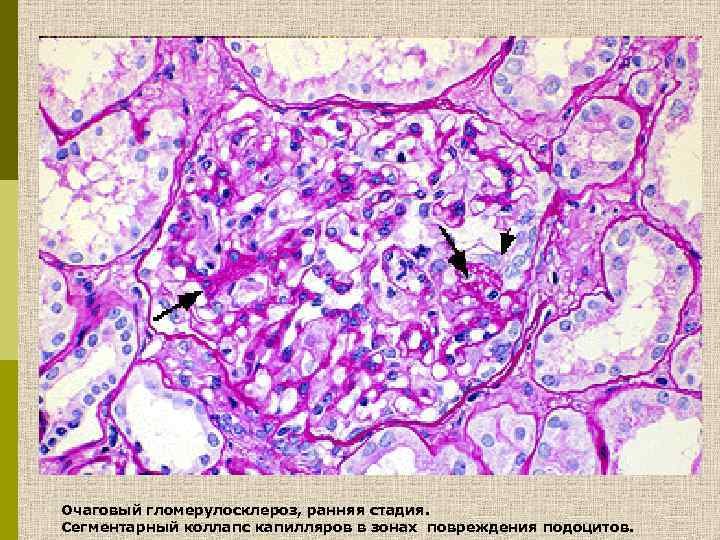
Очаговый гломерулосклероз, ранняя стадия. Сегментарный коллапс капилляров в зонах повреждения подоцитов.
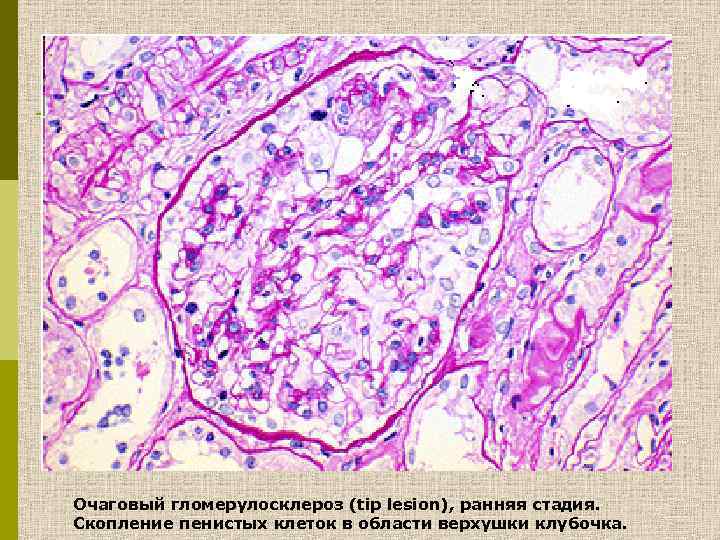
Очаговый гломерулосклероз (tip lesion), ранняя стадия. Скопление пенистых клеток в области верхушки клубочка.
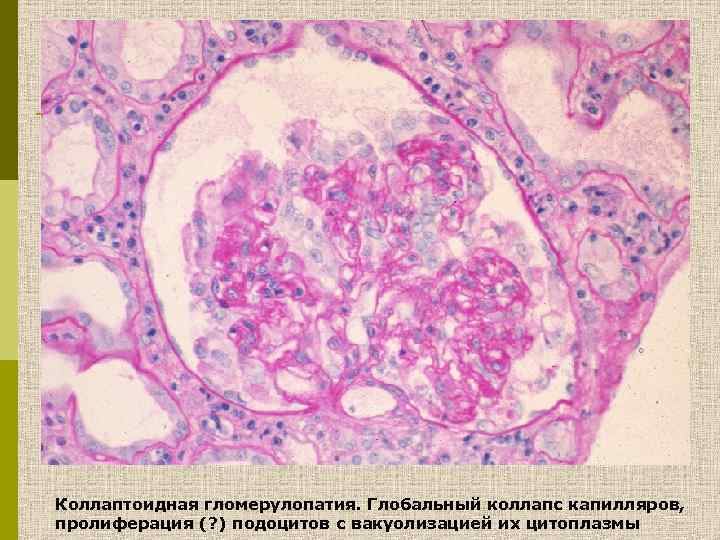
Коллаптоидная гломерулопатия. Глобальный коллапс капилляров, пролиферация (? ) подоцитов с вакуолизацией их цитоплазмы
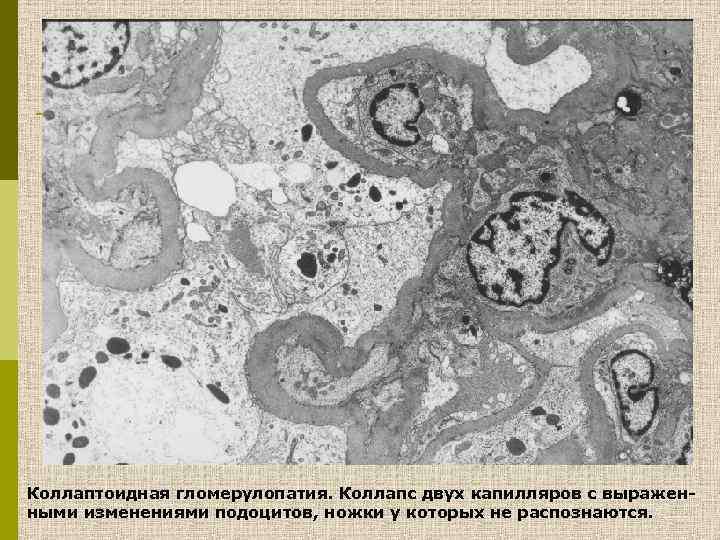
Коллаптоидная гломерулопатия. Коллапс двух капилляров с выраженными изменениями подоцитов, ножки у которых не распознаются.

ОЧАГОВЫЙ ГЛОМЕРУЛОСКЛЕРОЗ: ЛЕЧЕНИЕ p От 40 до 60% больных стероидочувствительны, ремиссия может быть полной (протеинурия <200 мг/сут) или неполной (<2 г/сут). p Лучше отвечают на терапию больные с «glomerular tip lesion» (80% против 33%) Beaman et al. , Clin Nephrol 1987, 27: 217 p Циклофосфамид (или азатиоприн) в монотерапии или в сочетании со стероидами могут быть эффективны в начале терапии. p Чем выше протеинурия, тем хуже прогноз. p 5 - и 10 -летняя выживаемость больных с нефротическим синдромом составляет в среднем 60 -90% и 30 -55%, соответственно.
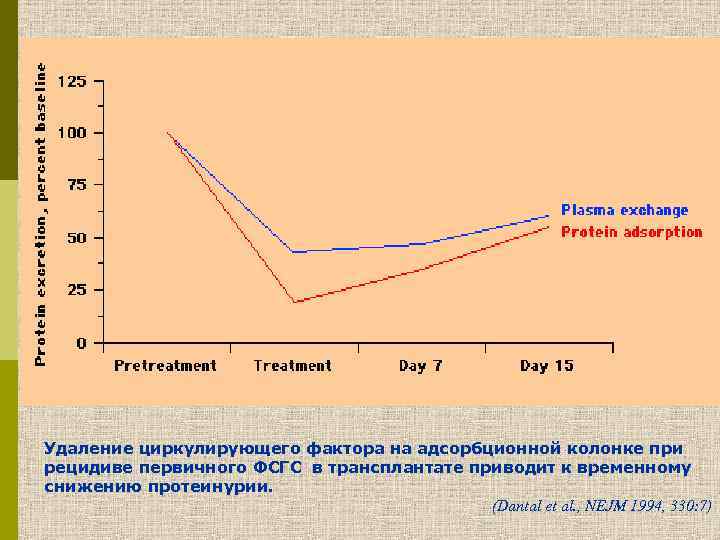
Удаление циркулирующего фактора на адсорбционной колонке при рецидиве первичного ФСГС в трансплантате приводит к временному снижению протеинурии. (Dantal et al. , NEJM 1994, 330: 7)

Врожденные варианты ФСГС Аутосомно-рецессивные формы: 1. Мутация гена NPHS 1: нарушение синтеза нефрина, основного компонента щелевидной диафрагмы подоцитов (врожденный нефротический синдром, финский тип) 2. Мутация гена NPHS 2: нарушение синтеза подоцина, основного компонента подоцитов (стероидорезистентный нефротический синдром) Аутосомно-доминантная форма: Мутация гена ACTN 4, определяющего синтез -актинина, другого компонента подоцитов (семейный фокальный гломерулосклероз)

Врожденный нефротический синдром, финский тип p p p Аутосомно-рецессивное заболевание с массивной протеинурией и нефротическим синдромом in utero вследствие мутации гена NPHS 1 на 19 хромосоме NPHS 1 кодирует нефрит, Ig-подобный трансмембранный протеин – основной компонент щелевидной диафрагмы Морфология: склероз клубочков, микрокистозная дилатация канальцев, интерстициальный фиброз, изменения подоцитов и отсутствие щелевидной диафрагмы при ЭМ Лечение: ранняя нефрэктомия, диализ и трансплантация После трансплантации в отдельных случаях возникает рецидив нефротического синдрома , возможно из-за реакции на нефрин в аллографте

Стероидорезистентный нефротический синдром p p p Аутосомно-рецессивное заболевание, развивающимся в раннем детстве вследствие мутации гена NPHS 2 на 1 хромосоме NPHS 2 кодирует белок из семейства стоматинов, названный подоцином. Подоцин в комплексе с нефрином является составной частью щелевидной диафрагмы. Стероидорезистентный нефротический синдром проявляется протеинурией через несколько месяцев или лет после рождения и прогрессирует до терминальной ХПН. Диагностируется среди «идиопатического» стероидорезистентного нефротического синдрома Гистология: ФСГС с изменениями подоцитов при ЭМ

Семейный фокальный гломерулосклероз p Аутосомно-доминантное заболевание, при котором несколько членов семьи имеют бессимптомную протеинурию, нефротический синдром и/или почечную недостаточность в молодом или зрелом возрасте, вследствие мутаци ACTN 4 на 19 хромосоме p ACTN 4 кодирует альфа-актинин, подоцитарный белок, связанный с актином p Существуют и другие варианты семейного фокального гломерулосклероза, генная природа которых пока не определена

Клинические варианты ФСГС 2. ВТОРИЧНЫЙ ФОКАЛЬНЫЙ СЕГМЕНТАРНЫЙ ГЛОМЕРУЛОСКЛЕРОЗ

Клинические варианты вторичного ФСГС ВИЧ-ассоциированная коллаптоидная гломерулопатия Героин-ассоциированная нефропатия Болезни лизосомального накопления (болезнь Фабри, сиалидоз) Болезнь Charcot-Marie-Tooth Сахарный диабет Семейный очаговый и сегментарный гломерусклероз
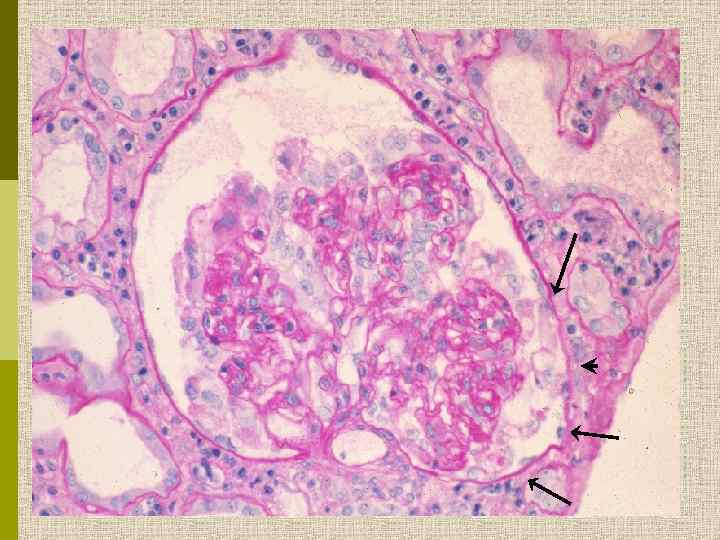
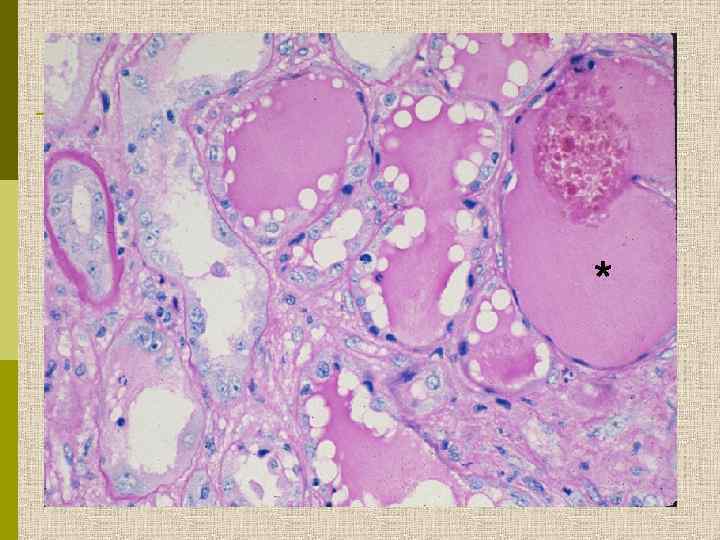
*
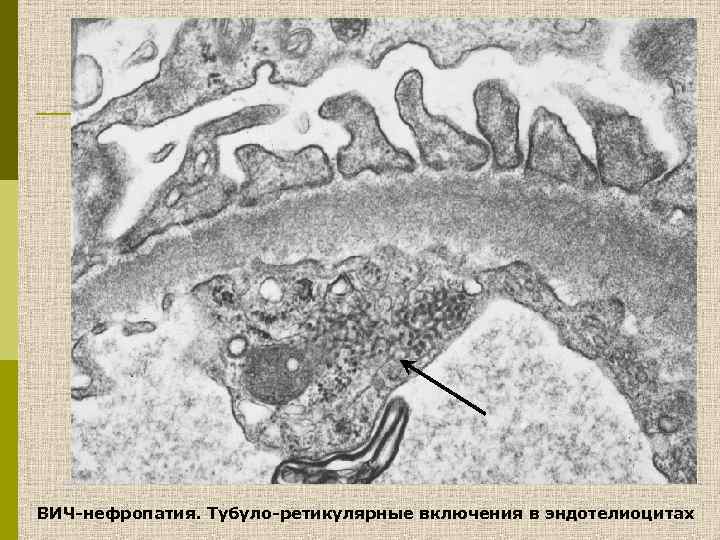
ВИЧ-нефропатия. Тубуло-ретикулярные включения в эндотелиоцитах
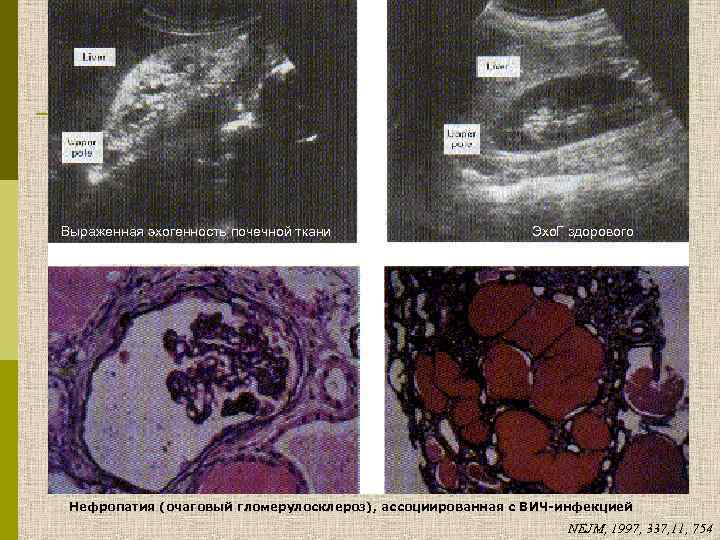
Выраженная эхогенность почечной ткани Эхо. Г здорового человека Нефропатия (очаговый гломерулосклероз), ассоциированная с ВИЧ-инфекцией NEJM, 1997, 337, 11, 754

Клинические варианты вторичного ФСГС как состояние адаптации на уменьшение числа функционирующих нефронов • Односторонняя агенезия почек • Сегментарная гипоплазия и олигомеганефрония • Односторонняя почечная дисплазия • Рефлюкс-нефропатия, хронический пиелонефрит, аналгетическая нефропатия и другие первичные болезни почечного интерстиция • Большинство первичных гломерулопатий • Очаговый кортикальный некроз, ГУС, преэклампсия • Серповидноклеточная анемия

Клинические варианты вторичного ФСГС Состояния с адаптацией на уменьшение числа функционирующих нефронов (продолжение) • • • Атероэмболическая болезнь Артерио- и артериолосклероз и другие васкулопатии Реноваскулярная гипертензия, очаговый гломерулосклероз в «незащищенной» почке Реципиенты почечного трансплантата, дети-доноры почки взрослым реципиентам Кистозы почек
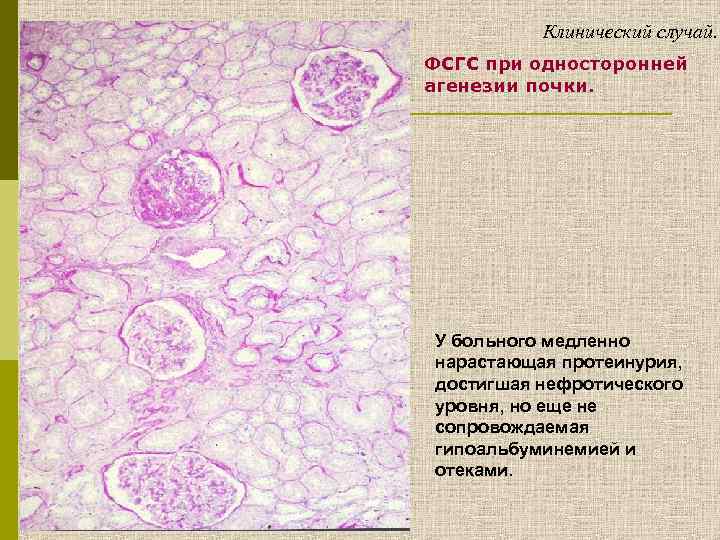
Клинический случай. ФСГС при односторонней агенезии почки. У больного медленно нарастающая протеинурия, достигшая нефротического уровня, но еще не сопровождаемая гипоальбуминемией и отеками.
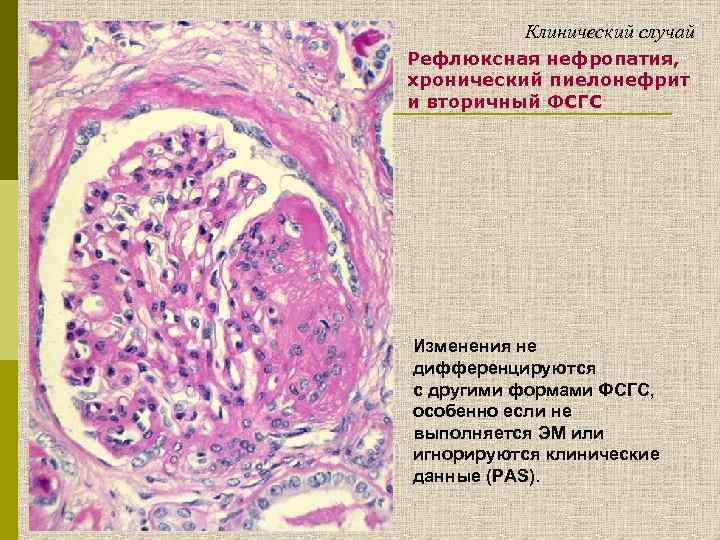
Клинический случай Рефлюксная нефропатия, хронический пиелонефрит и вторичный ФСГС Изменения не дифференцируются с другими формами ФСГС, особенно если не выполняется ЭМ или игнорируются клинические данные (PAS).
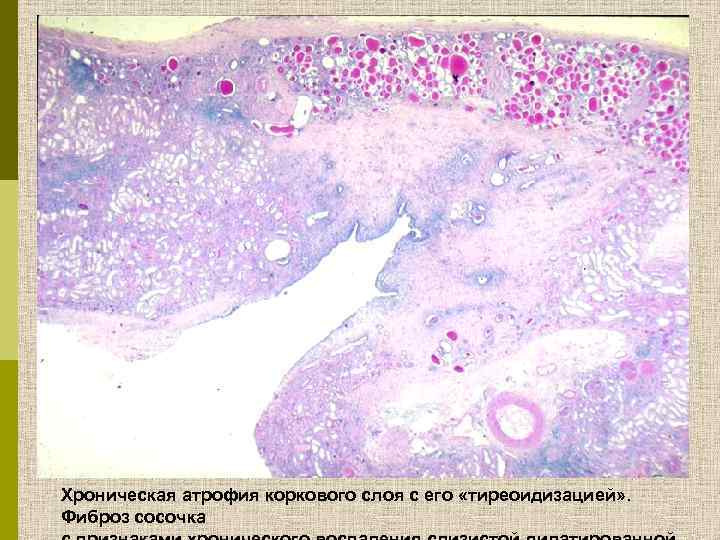
Хроническая атрофия коркового слоя с его «тиреоидизацией» . Фиброз сосочка
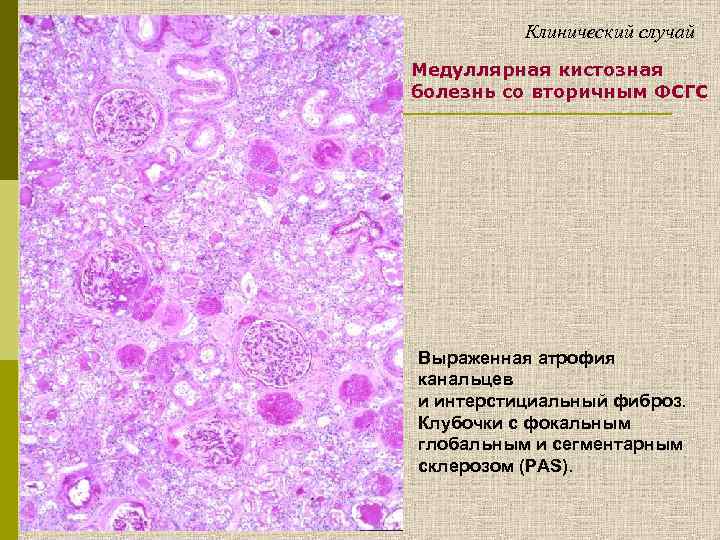
Клинический случай Медуллярная кистозная болезнь со вторичным ФСГС Выраженная атрофия канальцев и интерстициальный фиброз. Клубочки с фокальным глобальным и сегментарным склерозом (PAS).
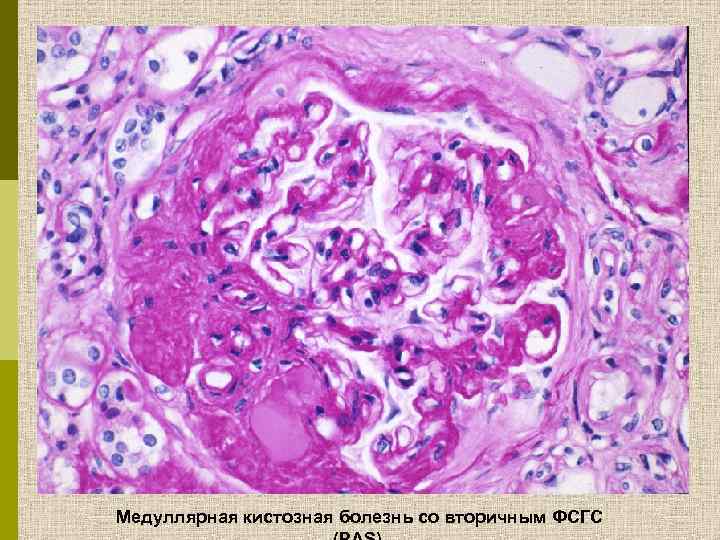
Медуллярная кистозная болезнь со вторичным ФСГС
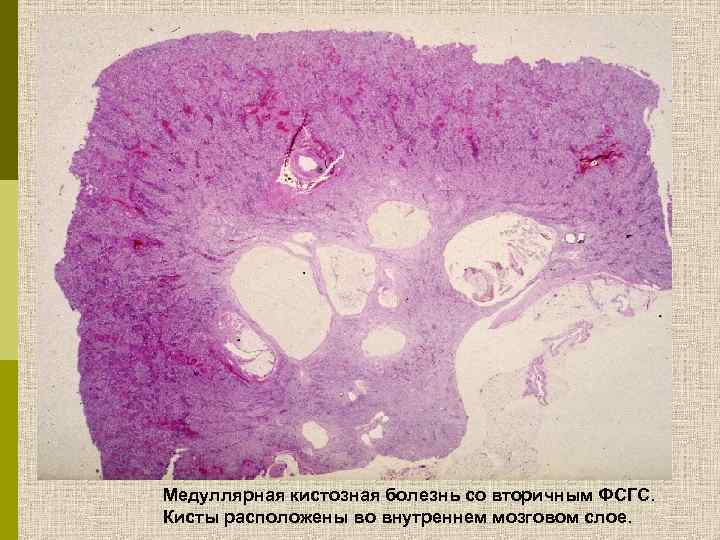
Медуллярная кистозная болезнь со вторичным ФСГС. Кисты расположены во внутреннем мозговом слое.
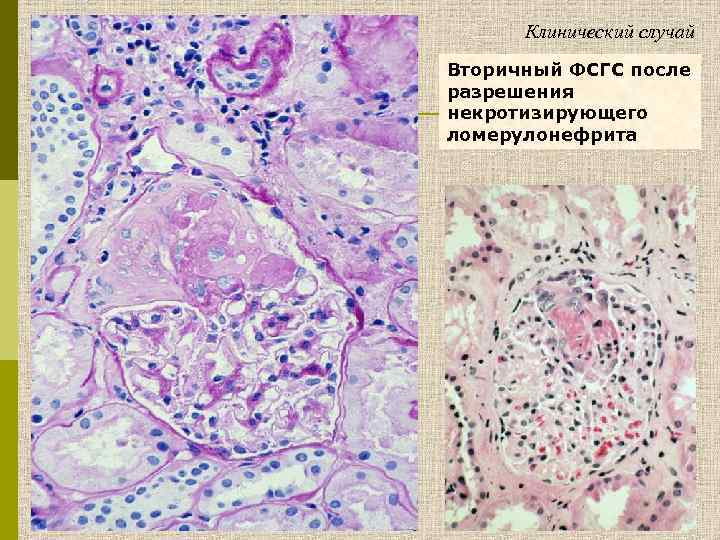
Клинический случай Вторичный ФСГС после разрешения некротизирующего ломерулонефрита

В. СЕГМЕНТАРНЫЙ ГЛОМЕРУЛЯРНЫЙ СКЛЕРОЗ как морфологический феномен разрешения многих гломерулопатий

Клинические варианты ФСГС как морфологического феномена Очаговый гломерулосклероз как исход перенесенного повреждения почечных клубочков: § постинфекционного гломерулонефрита § Ig. A нефропатии / геморрагического васкулита § различных васкулитов § успешно леченного экстракапиллярного гломерулонефрита § иммунокомплексных гломерулопатий § волчаночного нефрита II и III классов
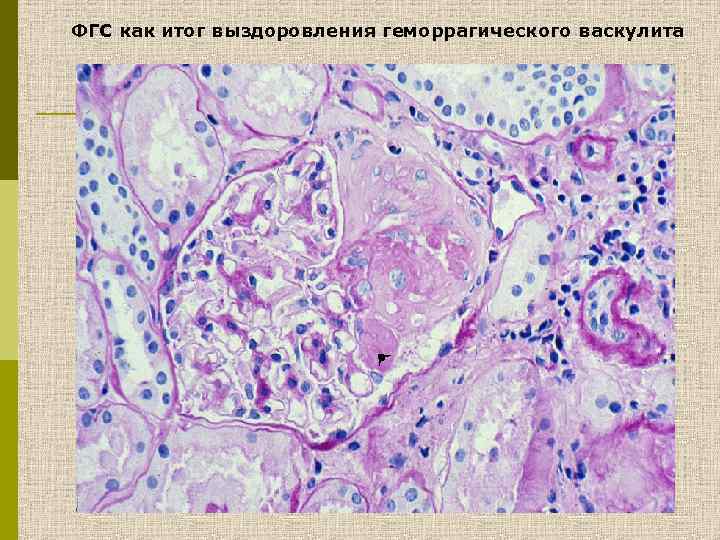
ФГС как итог выздоровления геморрагического васкулита
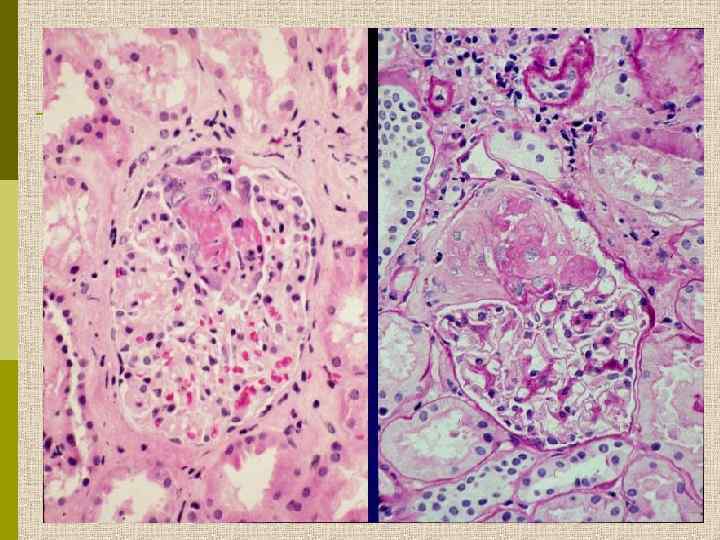

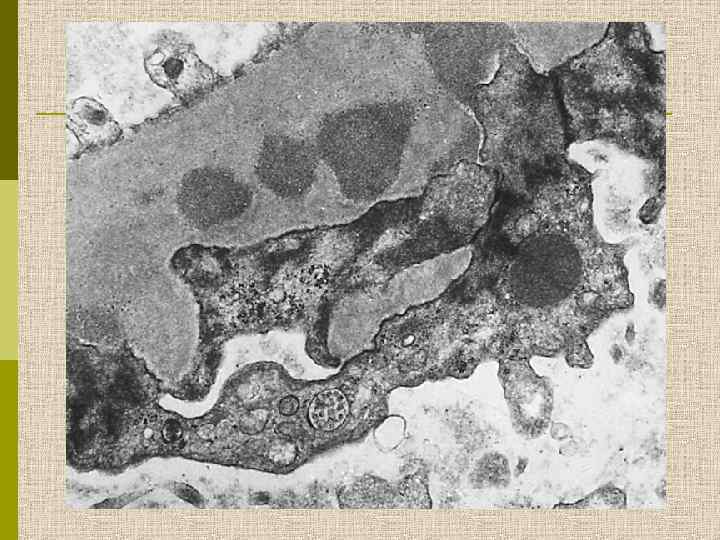
Морфологические варианты нефротического синдрома В. МЕМБРАНОЗНАЯ НЕФРОПАТИЯ = мембранозный гломерулонефрит
Клинико-морфологические варианты гломерулонефрита
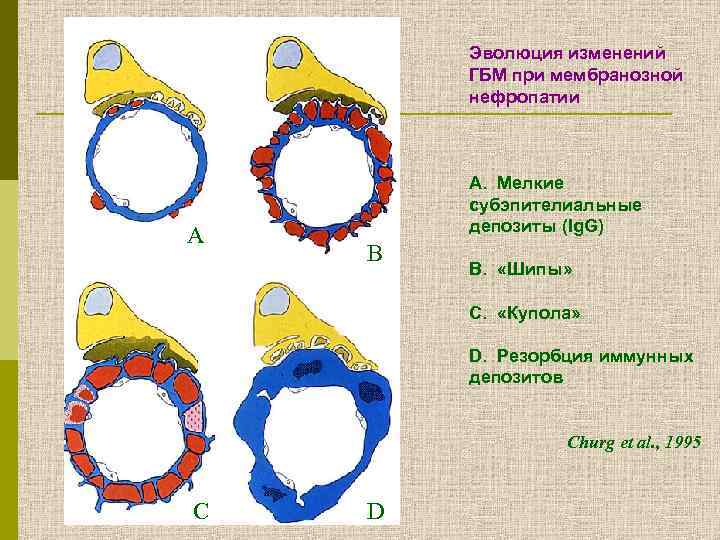
Эволюция изменений ГБМ при мембранозной нефропатии А А. Мелкие субэпителиальные депозиты (Ig. G) B В. «Шипы» С. «Купола» D. Резорбция иммунных депозитов Churg et al. , 1995 C D

СТАДИИ МЕМБРАНОЗНОЙ НЕФРОПАТИИ по Zollinger и Minatsch (1978) 1 Субэпителиальные иммунные депозиты без каких-либо изменений ГБМ 2 Образование шипов (выступы ГБМ) 3 Включение депозитов в ГБМ, что делает её утолщенной 4 Стадия восстановления; ГБМ нерегулярно утолщена, не содержит электронноплотных депозитов или лакун 5 Капиллярный коллапс и гломерулярный склероз с сегментарными полулуниями 6 Новообразованные субэпителиальные депозиты и «шипы» в сегментарно склерозированных клубочках, как признак обострения мембранозной нефропатии Zollinger HU, Minatsch MJ. Renal Pathology in Biopsy, Springer, Heidelberg, 1978
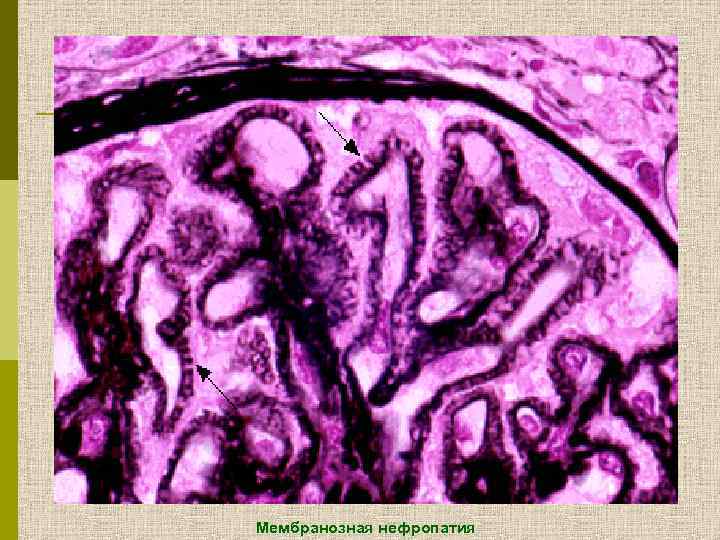
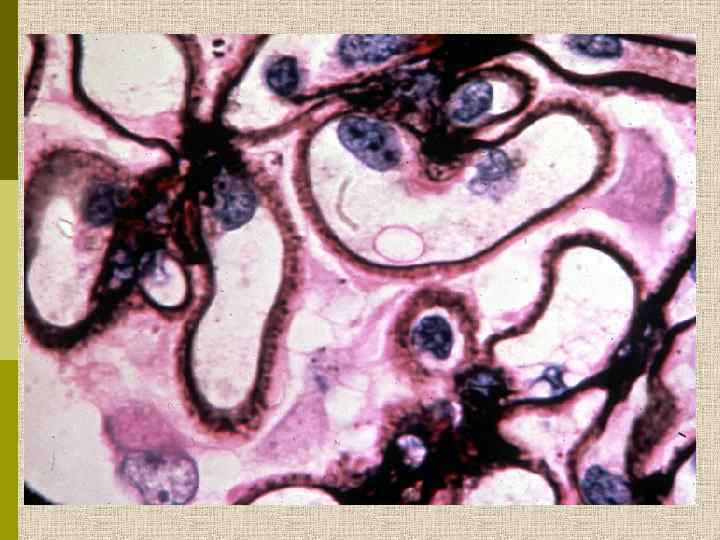
Мембранозная нефропатия
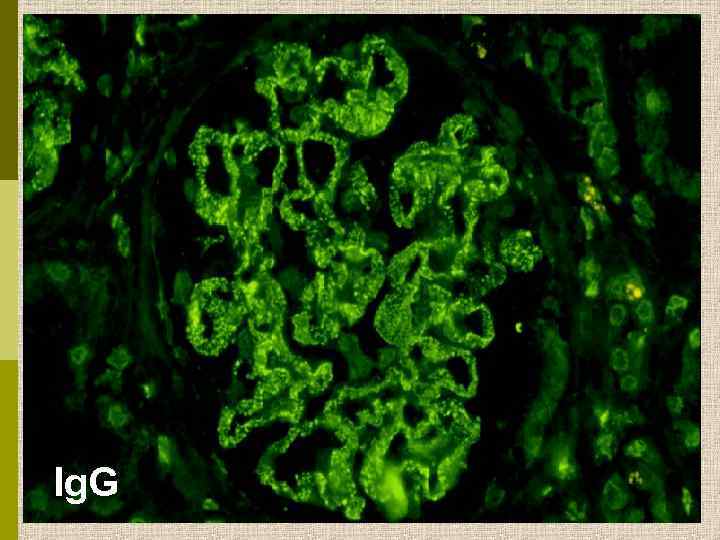
Ig. G
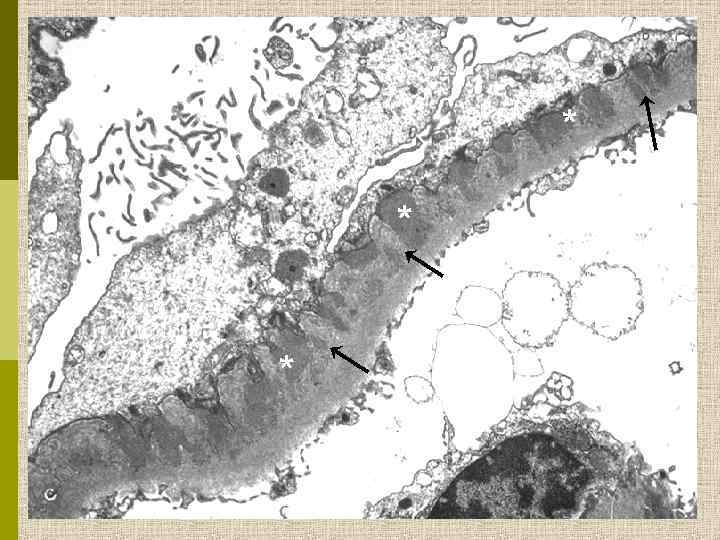
* * *
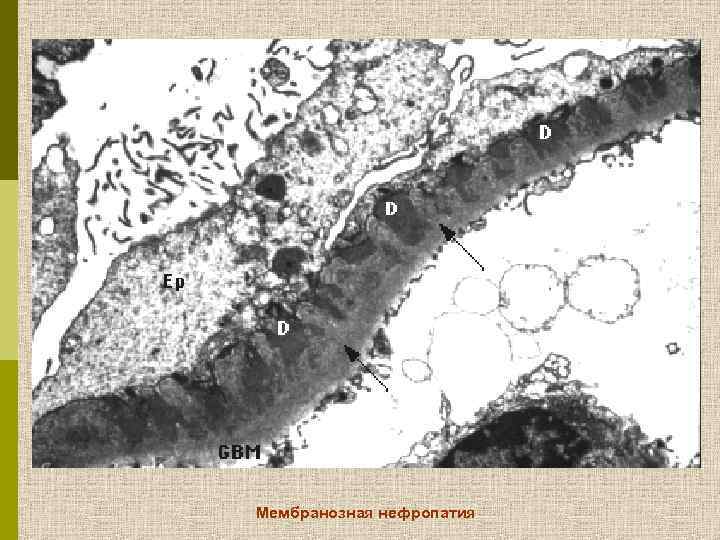
Мембранозная нефропатия
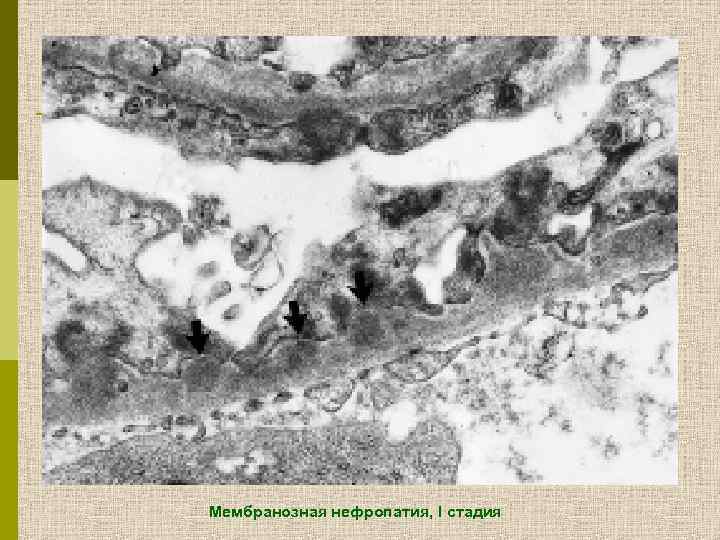
Мембранозная нефропатия, I стадия
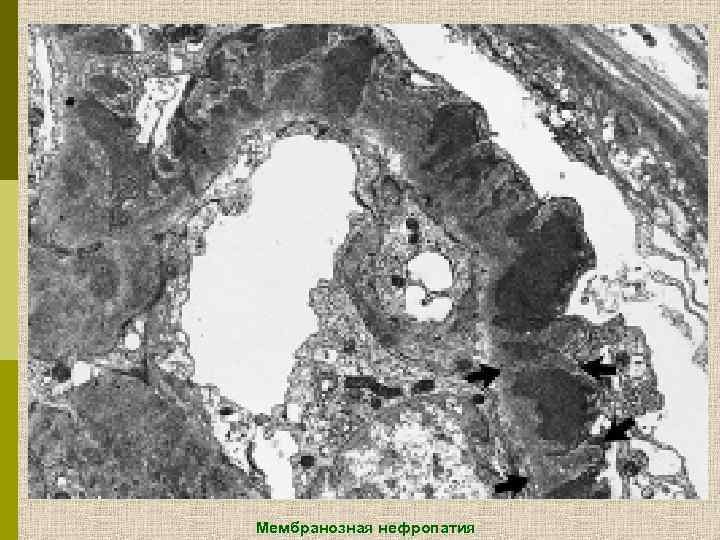
Мембранозная нефропатия
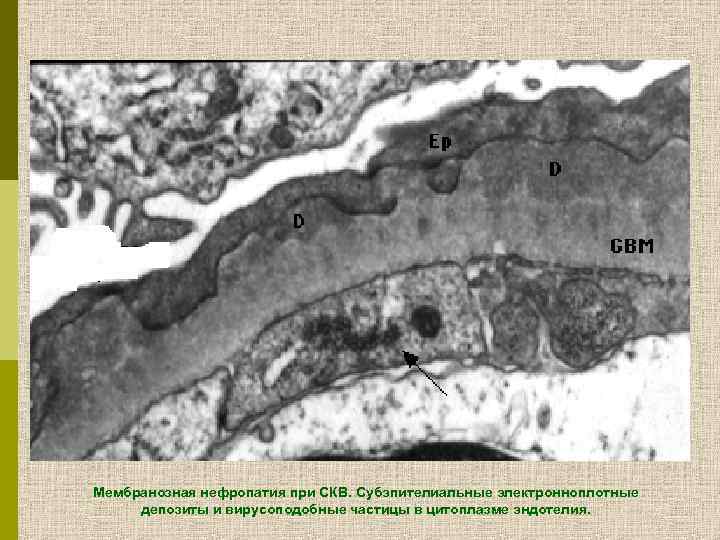
Мембранозная нефропатия при СКВ. Субэпителиальные электронноплотные депозиты и вирусоподобные частицы в цитоплазме эндотелия.
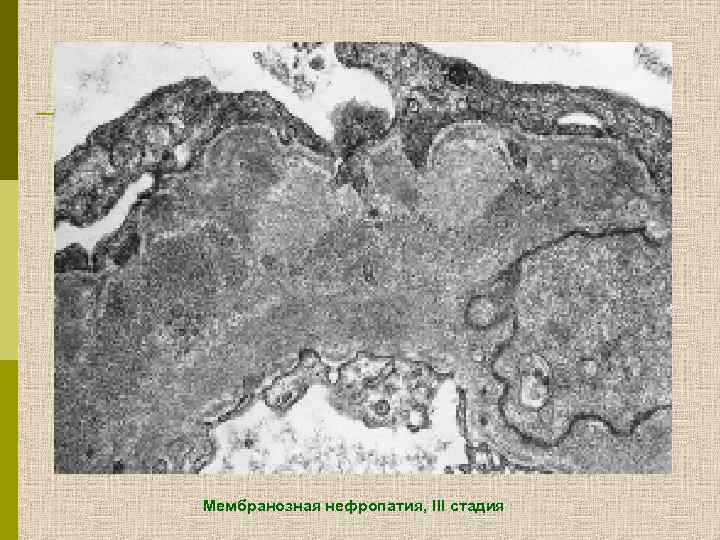
Мембранозная нефропатия, III стадия
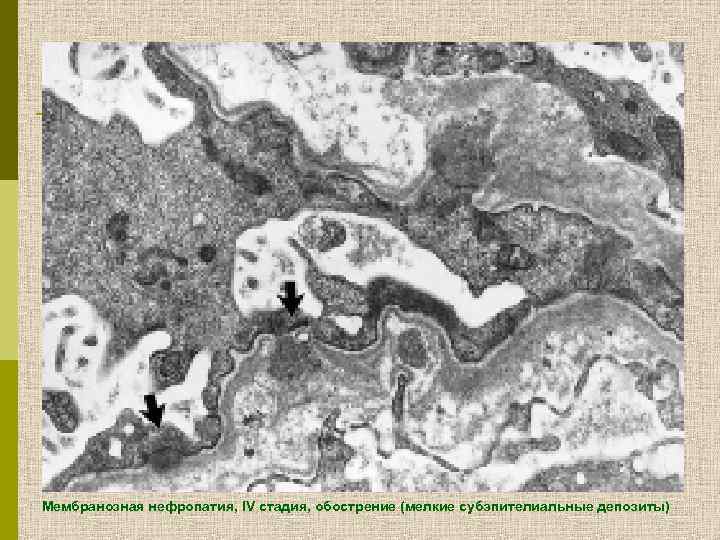
Мембранозная нефропатия, IV стадия, обострение (мелкие субэпителиальные депозиты)
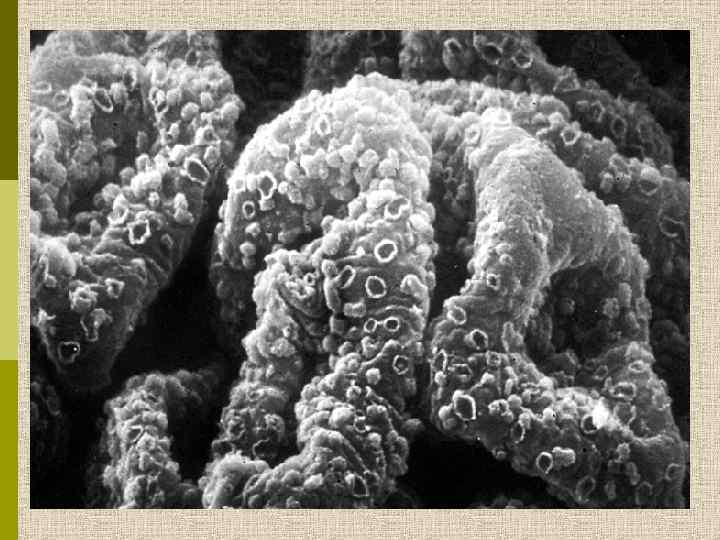
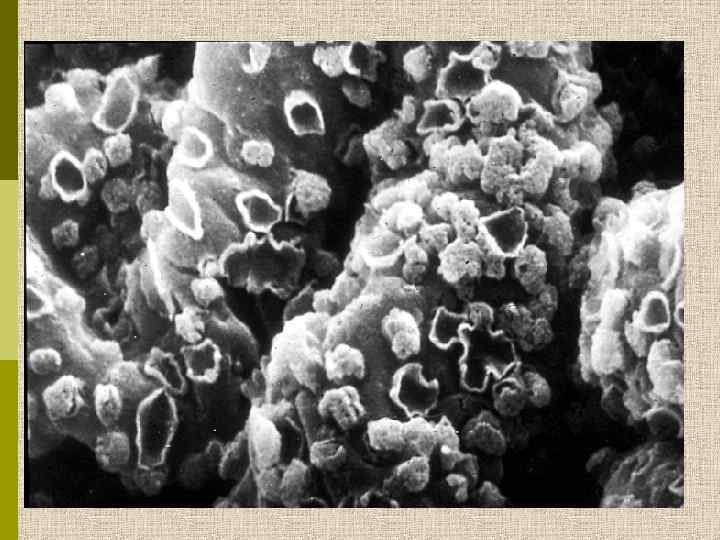
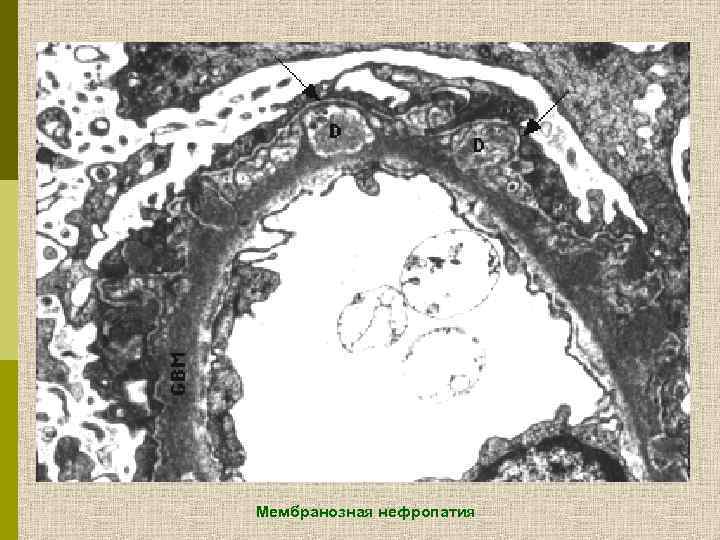
Мембранозная нефропатия

Клинические состояния, ассоцированные с мембранозной нефропатией 1. Идиопатическая мембранозная нефропатия 2. Аутоиммунные болезни § § § § § СКВ (волчаночный нефрит III класса) ревматоидный артрит тиреотоксикоз, зоб Хашимото синдромы Черга-Строс и Шегрена, первичный билиарный цирроз буллезный пемфигоид герпетиформный дерматит анкилозирующий спондилит энтеропатии тонкого кишечника 3. Инфекционные или паразитарные болезни гепатиты В и С, сифилис, филяриоз, шистосомиаз, малярия, лепра, энтерококковый эндокардит

Клинические состояния, ассоцированные с мембранозной нефропатией 4. Лекарственные нефропатии препараты золота, ртути; пеницилламин, каптоприл, НПВС, тиазиды, триметадион, хлорметиазол 5. Смешанные опухоли саркоидоз болезнь почечного трансплантата серповидноклеточная анемия синдром Фанкони ГУС, болезнь Кимуры, болезнь Крона дефицит альфа-1 -антитрипсина синдром Гуллиана-Барре ангиофолликулярная лимфоидная гиперплазия панникулит Вебера-Крисчена

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ МЕМБРАНОЗНОЙ НЕФРОПАТИИ У ВЗРОСЛЫХ БОЛЬНЫХ
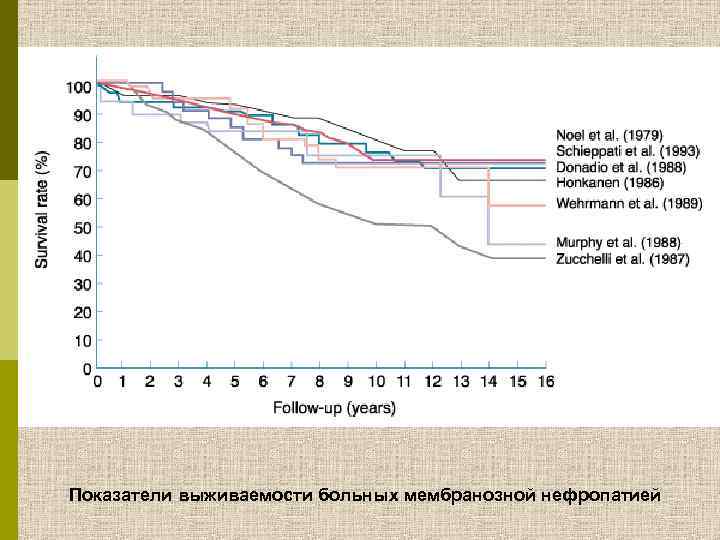
Показатели выживаемости больных мембранозной нефропатией
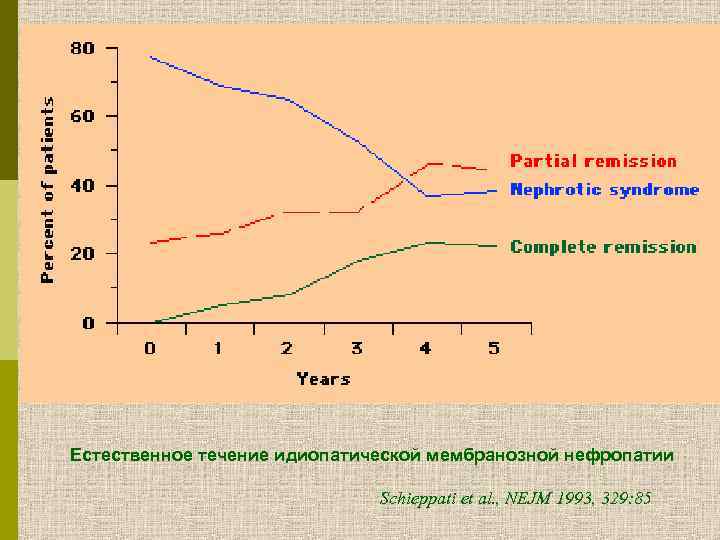
Естественное течение идиопатической мембранозной нефропатии Schieppati et al. , NEJM 1993, 329: 85
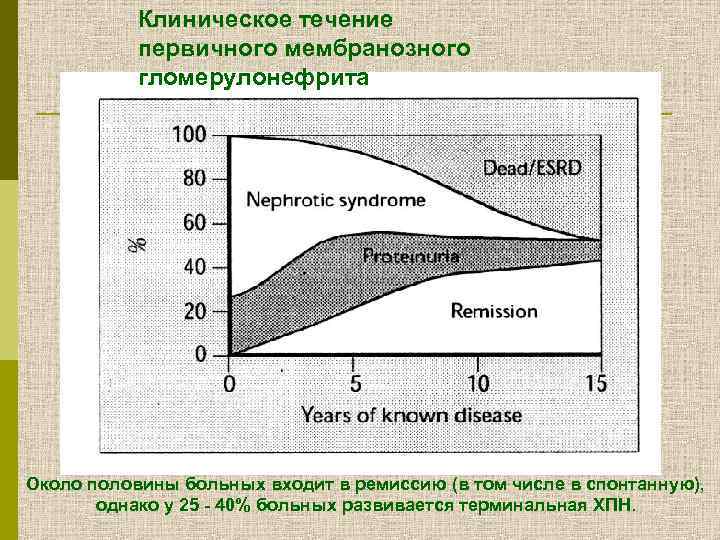
Клиническое течение первичного мембранозного гломерулонефрита Около половины больных входит в ремиссию (в том числе в спонтанную), однако у 25 - 40% больных развивается терминальная ХПН.

«ИТАЛЬЯНСКАЯ» СХЕМА ЛЕЧЕНИЯ МЕМБРАНОЗНОЙ НЕФРОПАТИИ

ИТАЛЬЯНСКАЯ СХЕМА ЛЕЧЕНИЯ МЕМБРАНОЗНОЙ НЕФРОПАТИИ 1 мес. Метилпреднизолон 1 г в/в № 3 преднизолон 30 мг/сут 2 мес. Лейкеран 0, 2 мг/кг 3 мес. Метилпреднизолон 1 г в/в № 3 преднизолон 30 мг/сут 4 мес. Лейкеран 0, 2 мг/кг 5 мес. Метилпреднизолон 1 г в/в № 3 преднизолон 30 мг/сут 6 мес. Лейкеран 0, 2 мг/кг
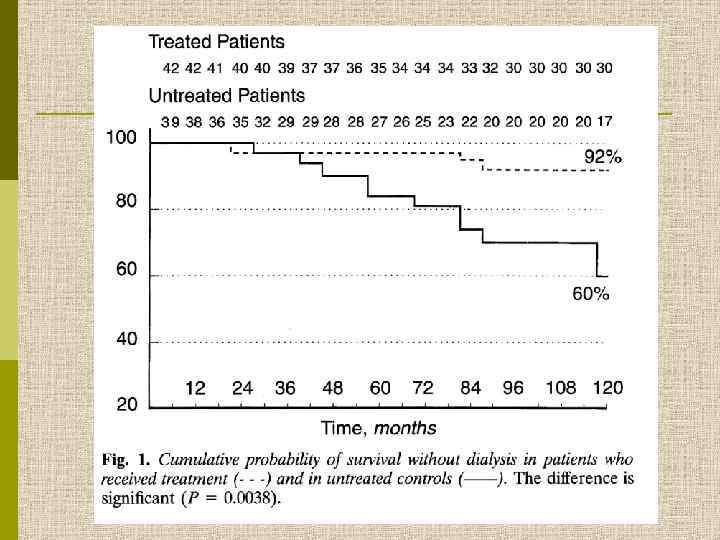
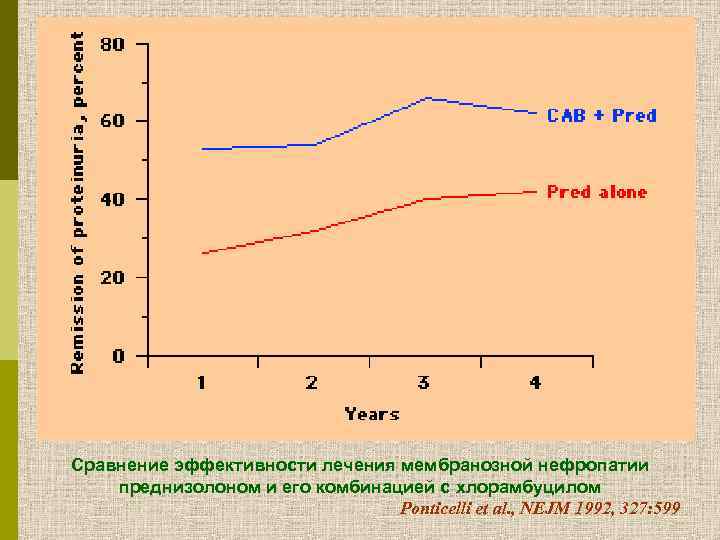
Сравнение эффективности лечения мембранозной нефропатии преднизолоном и его комбинацией с хлорамбуцилом Ponticelli et al. , NEJM 1992, 327: 599

ПРОГНОЗИРОВАНИЕ ТЕЧЕНИЯ МЕМБРАНОЗНОЙ НЕФРОПАТИИ Благоприятный прогноз p p p Протеинурия < 5 г/сут Стабильно сохранная функция почек Отсутствие артериальной гипертензии Неблагоприятный прогноз p p p Протеинурия > 5 г/сут Нарастание (удвоение) уровня креатинина плазмы Персистирующая артериальная гипертензия
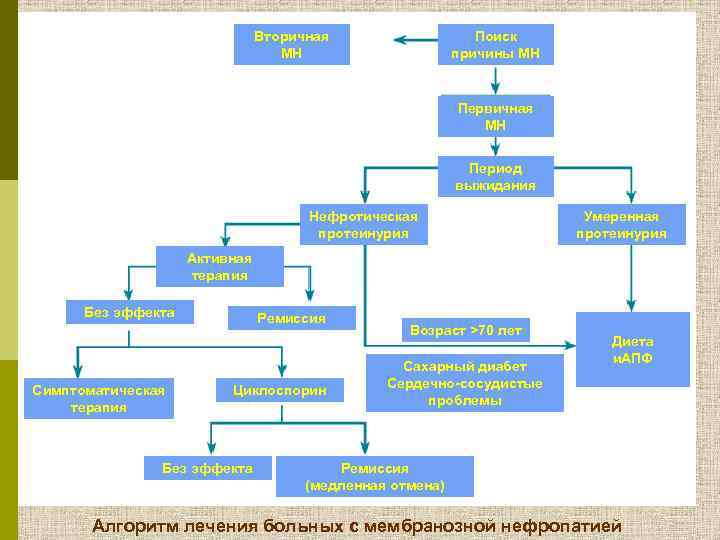
Вторичная МН Поиск причины МН Первичная МН Период выжидания Нефротическая протеинурия Умеренная протеинурия Активная терапия Без эффекта Симптоматическая терапия Ремиссия Циклоспорин Без эффекта Возраст >70 лет Сахарный диабет Сердечно-сосудистые проблемы Диета и. АПФ Ремиссия (медленная отмена) Алгоритм лечения больных с мембранозной нефропатией

ЛЕЧЕНИЕ МЕМБРАНОЗНОЙ НЕФРОПАТИИ ВЫСОКИМИ ДОЗАМИ В/В ИММУНОГЛОБУЛИНА I группа - 20 больных с сохраненной функцией почек II группа - 6 больных с ХПН (СКФ 52 13 мл/мин) ПРОТОКОЛ: - три курса Ig. G 0, 4 г/кг в/в № 3 один раз в 3 недели - далее Ig. G 0, 4 г/кг один раз в 3 недели в течение 10 мес. РЕЗУЛЬТАТ: I группа: 9 - полная ремиссия, 7 - неполная ремиссия II группа: 2 - полная ремиссия, 1 - неполная ремиссия ОСНОВНОЕ ПРЕПЯТСТВИЕ: высокая стоимость лечения Palla et al. , J Nephrol 1991: 4; 211 -219

ГИПОТЕТИЧЕСКИЕ МЕХАНИЗМЫ ИММУНОМОДУЛИРУЮЩЕГО ЭФФЕКТА ВЫСОКИХ ДОЗ В/В ИММУНОГЛОБУЛИНА 1) торможение синтеза антител механизмом обратной связи 2) увеличение клиренса антигенов, вызывающих мембранозную нефропатию 3) неспецифическая блокада антигена Fc-фрагментом иммуноглобулина, приводящая к снижению иммунной активности 4) стимуляция Т-супрессоров посредством образования антиидиотипических антител
03 - 2014 Гломерулонефриты.ppt