Пандемии.ppt
- Количество слайдов: 46
Глобальные угрозы человечества. «ПАНДЕМИИ» Ученика 11 класса МБОУ Сосновоборской Средней школы Полухина. Д. О.

Содержание Введение Грипп Вич-инфекция Можно ли прогнозировать гриппозные эпидемии и пандемии? Источники информации

Пандеми я (греч. πανδημία — весь народ) — эпидемия, характеризующаяся распространением инфекционного заболевания на территории всей страны, территорию сопредельных государств, а иногда и многих стран мира (например, холера, грипп). Обычно под пандемией подразумевает болезнь, принявшую массовый[1][2], повальный[3] характер, поражающую значительную часть всего населения[4][5], первоначально, почти всё население[6].

Существовали такие болезни с которыми человечество научилось бороться, это: Проказа, Чума, Холера, Тиф, Малярия. А есть такие с которыми человечество не может пока справится, это: Вич-инфекция, Грипп.

Грипп — острое инфекционное заболевание дыхательных путей, вызываемое вирусом из группы острых респираторных вирусных инфекций (ОРВИ). Периодически регистрируются вспышки заболевания, эпидемии и даже пандемии. В настоящее время выявлено более 2000 вариантов вируса гриппа, различающихся между собой антигенным спектром. [34] По оценкам ВОЗ сейчас от всех штаммов вируса во время сезонных эпидемий в мире ежегодно умирают от 250 до 500 тыс. человек (большинство из которых старше 65 лет), в некоторые годы число смертей может достигать миллиона. [35] Испанский грипп (штамм H 1 N 1) — в 1918— 1919 годах болезнь унесла жизни 40 -50 млн человек. Азиатский грипп (штамм H 2 N 2) — в 1957— 1958 годах погибло около 70 тыс. человек. Гонконгский грипп (штамм H 3 N 2) — в 1968— 1969 годах погибло около 34 тыс. человек. Птичий грипп (штамм H 5 N 1)[36] — в 2003— 2008 годах погибло около 360 человек (всего заболевших было примерно вдвое больше). Свиной грипп (штамм А/H 1 N 1)[36] — в 2009— 2010 годах погибли около 1900 человек.

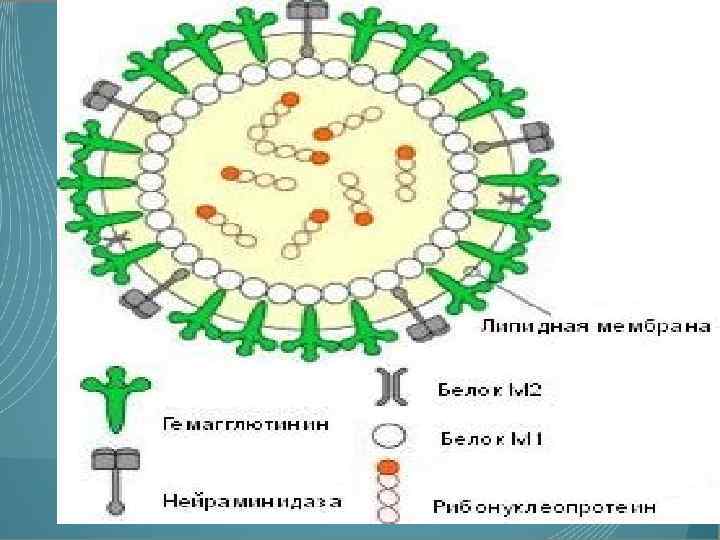
Вирус гриппа Впервые вирус был выделен в 30 -е года XX века. Вирусы гриппа относятся к семейству Ortomyxoviridae, которое включает роды Influenza A, B, С. Антигенные свойства внутренних белков вириона (M 1 и NP) определяют принадлежность вируса гриппа к роду А, В или С (Букринская, 1986; Mackie, 2004). Дальнейшее деление проводится согласно подтипам (серотипам) поверхностных белков гемагглютинина (HA) и нейраминидазы (NA). В соответствии с антигенной специфичностью поверхностных гликопротеидов HA и NA в настоящее время известно 16 подтипов HA и 9 подтипов нейраминидазы (NA) (Webster, Bean et al. , 1992; Lvov, 1993; Rohm et al. , 1996). Эпидемическое значение для людей имеют вирусы, содержащие три подтипа HA (H 1, H 2, H 3) и два подтипа NA (N 1, N 2). Вирусы гриппа А и В содержат NA и НА в качестве основных структурных и антигенных компонентов вирусной частицы, обладающих гемагглютинирующей и нейраминидазной активностями. У вируса гриппа С нет нейраминидазы, он обладает вместо этого гемагглютининэстеразным (проникающим) белком (HEF). Нить РНК окружена белком и упакована в липопротеидную мембрану. Вирионы способны агглютинировать эритроциты и элюироваться в них с помощью вирусспецифических ферментов (Гайдамович и др. , 1982). Для вирусов сероварианта А (реже В) характерно частое изменение антигенной структуры при пребывании их в естественных условиях. Эти изменения обуславливают множество названий подтипов, которые включают место первичного появления, номер и год выделения, характеристика HN — например A/Moscow/10/99 (H 3 N 2), A/New Caledonia/120/99 (H 1 N 1), B/Hong Kong/330/2001. Вирус гриппа имеет сферическую форму диаметром 80— 120 нм, в центре находятся РНК-фрагменты, заключённые в липопротеидную оболочку, на поверхности которой имеются «шипы» состоящие из гемагглютинина (H) и из нейраминидазы (N). Антитела, вырабатываемые в ответ на гемагглютинин (H), составляют основу иммунитета против определённого подтипа возбудителя гриппа

Распространение К гриппу восприимчивы все возрастные категории людей. Источником инфекции является больной человек с явной или стёртой формой болезни, выделяющий вирус с кашлем, чиханьем и т. д. Больной заразен с первых часов заболевания и до 5– 7 -го дня болезни. [5] Характеризуется аэрозольным (вдыхание мельчайших капель слюны, слизи, которые содержат вирус гриппа) механизмом передачи и чрезвычайно быстрым распространением в виде эпидемий и пандемий. Эпидемии гриппа, вызванные серотипом А, возникают примерно каждые 2— 3 года, а вызванные серотипом В — каждые 4— 6 лет. Серотип С не вызывает эпидемий, только единичные вспышки у детей и ослабленных людей. В виде эпидемий встречается чаще в осенне-зимний период. Периодичность эпидемий связана с частым изменением антигенной структуры вируса при пребывании его в естественных условиях. Группами высокого риска считаются дети, люди преклонного возраста, беременные женщины, люди с хроническими болезнями сердца, лёгких.

Осложнения гриппа Частота возникновения осложнений заболевания относительно невелика, но в случае их развития они могут представлять значительную опасность для здоровья больного. Средне-тяжёлые, тяжёлые и гипертоксические формы гриппа, могут являться причиной серьёзных осложнений. Причинами возникновения осложнений при гриппе могут быть следующие особенности инфекционного процесса: вирус гриппа оказывает выраженное капилляротоксическое действие, способен подавлять иммунитет, разрушает тканевые барьеры, облегчая тем самым агрессию тканей резидентной флорой. Различают несколько основных видов осложнений при гриппе: Лёгочные: бактериальная пневмония, геморрагическая пневмония, формирование абсцесса лёгкого, образование эмпиемы, респираторный дистресс -синдром. Внелёгочные: бактериальные риниты, синуситы, отиты, трахеиты, вирусный энцефалит, менингит, неврит, радикулоневрит, поражение печени синдром Рея, миокардит, токсико-аллергический шок. Чаще всего летальные исходы при гриппе наблюдаются среди детей младше 2 лет и пожилых людей старше 65 лет

Лечение Впервые вакцинация против вируса была разработана в начале сороковых и испытана на солдатах, воевавших во Второй мировой войне. До последнего времени лечение было обычно симптоматическое, в виде жаропонижающих, отхаркивающих, и противокашлевых средств, а также витамины, особенно витамин С в больших дозах. ЦКЗ рекомендует пациентам покой, достаточное количество жидкости, избегать курения и спиртных напитков. Неосложнённый грипп не лечат антибиотиками[8], поскольку антибиотиками лечат только бактериальные инфекции (к которым грипп не относится).

Иммуно-стимулирующие препараты Предупреждение и раннее лечение простудных заболеваний высокими дозами витамина С (аскорбиновой кислоты) пропагандировалось Лайнусом Полингом, двукратным лауреатом Нобелевской премии. Благодаря его авторитету этот способ получил широкое распространение. Обычно рекомендуется принимать не больше 1 г аскорбиновой кислоты в день. Недавнее подробное исследование показало, что приём 1— 4 г аскорбиновой кислоты в сутки не приводит к уменьшению количества простудных заболеваний, хотя и несколько облегчает их течение[9].

Противовирусные препараты В связи с распространённостью вируса в зимнее время, наблюдения за ним ВОЗ проводит с мая по август в южном, а с ноября по март в северном полушарии, и строит по ним прогноз распространения вируса в следующем полугодии. Предполагается, что противовирусные препараты, действующие на ту или иную фазу развития вирусной инфекции in vitro, способны показать эффективность и in vivo, особенно — как профилактическое средство. В целом, начало лечения противовирусными препаратами должно быть начато ещё до возникновения клинических проявлений гриппа, более позднее начало их приёма практически неэффективно. Существуют два класса препаратов: ингибиторы нейраминидазы и ингибиторы M 2 (производные адамантана)[10]. Отдельную группу представляют препараты интерферона, обладающего противовирусным, противовоспалительным и иммуномодулирующим действием.

Угроза пандемии гриппа остаётся Международными усилиями в этом году птичий грипп потеснён, но вероятность убийственной для миллионов людей пандемии остаётся по-прежнему высокой - сообщили во вторник ООН и Всемирный Банк. Большинство стран разработали планы противодействия пандемии, но многие из этих планов никуда не годятся, говорится в отчёте, выпущенном в преддверии конференции по гриппу 24 – 26 октября в Шарм-эль-Шейхе, Египет, в которой примут участие министры 60 стран. Отчёт, четвёртый с тех пор, как ужас перед птичьим гриппом захлестнул три года назад весь мир, появился вслед за сообщением Всемирного Банка о том, что пандемия обойдётся человечеству в $3 триллиона, а всемирный «национальный» продукт снизится на 5%. За первые 9 месяцев этого года не было сообщений о распространении штамма H 5 N 1 на другие страны, помимо тех, в которых он был по состоянию на 2007 год. За текущий год зарегистрировано 36 случаев заражения людей, 28 смертельных. Координатор ООН по гриппу Дэвид Наварро говорит, что «штамм H 5 N 1 в этом году представляет значительно меньшую угрозу, чем в сентябре 2005» . Тем не менее, H 5 N 1 «активно циркулирует среди птичьего поголовья во многих «горячих точках» , и прочно обосновался в Индонезии и Египте. Отчёт призывает к сохранению бдительности и расширению вложений в профилактические мероприятия по всему миру, утверждая, что "угроза пандемии гриппа остаётся неизменной". Около 148 стран предоставили сведения о планах неотложных мер в случае угрозы пандемии. Но многие планы «нереализуемы с точки зрения закона или по соображениям здравого смысла» , и уроки учебных тревог не использованы для их коррекции. «Нас тревожит то, что многие из этих планов не испытывались практически, и до сих пор неизвестно, могут ли они быть приведены в действие во время эпидемии» - говорит Наварро. Всемирный банк оценивает вероятное количество жертв пандемии в 70 миллионов человек. Россию, вероятно, Бог до сих пор милует вследствие отсталости, изолированности, и малого птичьего поголовья. Как говорится, "не жили богато, и нечего начинать", грипп - то лечить точно будет нечем и не на что. Ещё бы хорошо ввести строгий режим невыдачи виз и окопать границы тройным рвом с поганой водичкой.

«Птичий грипп» Это «звериное» заболевание всерьез напугало человечество только в последнее десятилетие. Опасность вируса Н 5 N 1 и его модификаций заключается, прежде всего, в высоких мутационных способностях. Большинство болезней, которыми страдают братья наши меньшие, не представляют смертельной опасности для человека. В то же время «птичий грипп» (к слову, впервые зарегистрированный в Гонконге в 1997 году) имеет свойство непосредственно передаваться при контакте человека с заболевшей птицей или ее экскрементами. Опасность вируса заключается и в сложности диагностирования: на начальных стадиях симптомы болезни практически идентичны с симптомами острой респираторной вирусной инфекции. Если попыток излечить заболевание на начальных стадиях не осуществлено, может развиться дыхательная недостаточность и вирусная пневмония, которые намного усложняют течение и лечение заболевания. Острая дыхательная недостаточность проявляется, как правило, на шестой день болезни. Врачи-терапевты могут оказать только профилактическую помощь при лечении. Общеизвестные противовирусные препараты действуют на начальных стадиях заболевания, но после диагностирования «птичьего гриппа» , как правило, назначается симптоматическая терапия. Заболевание представляет опасность, в первую очередь, для самих птиц. Передача вируса воздушно – капельным путем от человека к человеку в первые годы его лабораторного выявления была практически невозможной. Но дальнейшая мутация заболевания привела к тому, что грипп стал легко передаваться от одного человека к другому. Всемирная организация здравоохранения признала особую опасность «птичьего гриппа» . По ее негативным прогнозам, вспышка гриппа, подобно той, которая охватила весь мир в 2007 году, может не раз повториться. При этом каждая новая волна вирусного заболевания будет опаснее предыдущей, поскольку вирус продолжает мутировать, что в конечном счете может привести к мировой пандемии. Согласно официальным данным, почти два десятка государств и такое же количество медицинских организаций работают над созданием вакцин для предохранения и лечения Н 5 N 1. Но результаты их работы могут оказываться безрезультатными, ведь заболевание становится опаснее всего через 5 мутаций. Лабораторные исследования подтвердили уровень смертности в 60% среди заболевших гриппом. Пока ученые ломают головы над созданием эффективного противодействия вирусу, его вспышка может произойти в любое время в любой точке планеты, так как вирус передается стаями мигрирующих птиц.
_
_ _

Пандемия испанского гриппа 1918— 1919 годов, унёсшая миллионы жизней _

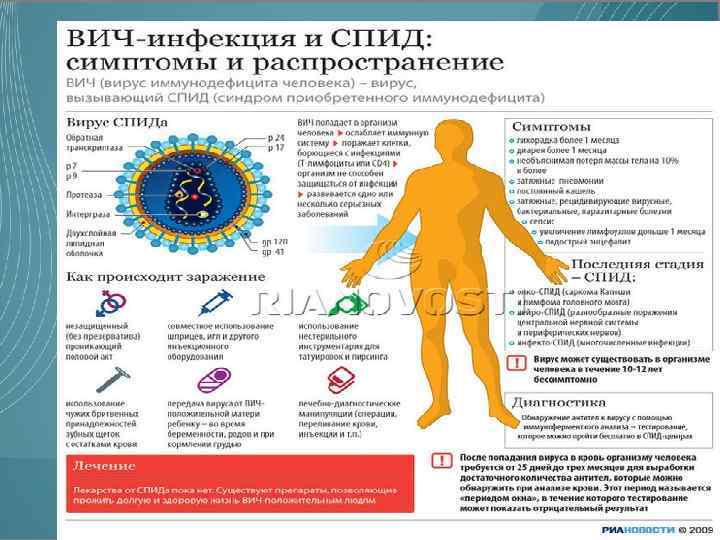
ВИЧ-инфекция ВИЧ — вирус иммунодефицита человека, вызывающий заболевание с длительным инкубационным периодом — ВИЧ-инфекцию, последняя стадия которой известна как синдром приобретённого иммунодефицита (СПИД). В наиболее пострадавших от ВИЧ-инфекции и СПИДа странах пандемия препятствует экономическому росту и увеличивает бедность населения. [58] ВИЧ — по оценке Объединённой программы ООН по ВИЧ/СПИД (ЮНЭЙДС) и Всемирной организации здравоохранения (ВОЗ), с 1981 по 2006 год от болезней, связанных с ВИЧ-инфекцией и СПИД, умерли 25 млн человек. К началу 2007 года во всём мире около 40 млн человек (0, 66 % населения Земли) являлись носителями ВИЧ

Происхождение ВИЧ, как полагают, возник у обезьян в Африке южнее Сахары и был передан людям в конце XIX или начале XX века. [9][10][11] Первая научная статья, которая признала особенности оппортунистических (условно-патогенных) инфекций, иллюстрирующих СПИД, была опубликована в 1981 году. [12] Оба ВИЧ-1 и ВИЧ-2, как полагают, возникли в Западной и Центральной Африке и передались (процесс, известный как зоонозис) от обезьян к людям. ВИЧ-1 возник на юге Камеруна через эволюцию вируса иммунодефицита обезьян (ВИО(cpz)), который заражает диких шимпанзе (ВИЧ-1 происходит от ВИО(cpz) эндемичного у шимпанзе подвида Pan troglodytes). [13][14] Ближайший родственник ВИЧ-2 ВИО(smm), вирус тёмно-коричневых мангобеев (Cercocebus atys), узконосых обезьян из Западной Африки (от южного Сенегала до запада Берега Слоновой Кости). [15] Однако некоторые широконосые обезьяны, такие как ночные обезьяны являются устойчивыми к ВИЧ-1, возможно, из-за геномного слияния двух вирусных генов устойчивости. [16] ВИЧ-1, как полагают, перепрыгнул видовой барьер по крайней мере трижды и породил три группы вирусов: M, N и О. [17] Существует доказательство того, что те люди, которые участвуют в промыслах, либо в качестве охотников на диких животных или поставщиков мяса в западной и центральной Африке, обычно приобретают вирус иммунодефицита обезьян. [18] Однако, ВИО — слабый вирус, он, как правило, подавляется иммунной системой человека в течение недели после заражения. Считается, что необходимо несколько передач вируса от человека к человеку в быстрой последовательности, чтобы вирусу хватило времени мутировать в ВИЧ. [19] Кроме того, благодаря относительно низкой скорости передачи от человека к человеку, ВИО может распространяться среди населения только в присутствии одного или более рискованных каналов передачи, которые, как полагают, отсутствовали в Африке до XX века.

_ Предполагаемые высокорискованные каналы передачи, которые позволили вирусу приспособиться к людям и распространиться по всему обществу, зависят от предполагаемых сроков перехода от животного к человеку. Генетические исследования показывают, что последний общий предок ВИЧ-1 группы М датируется около 1910 года. [20] Сторонники этой даты связывают ВИЧ-инфекцию с появлением колониализма и роста больших колониальных африканских городов, что привело к социальным изменениям, включая более высокую степень беспорядочности половых отношений, распространение проституции и сопутствующее появление с высокой частотой язв половых органов (например, сифилис) у населения зарождающихся колониальных городов. [21] Существует доказательство того, что скорость передачи ВИЧ во время вагинального полового акта, достаточно низкая при обычных условиях, может быть увеличена в десятки, если не в сотни раз, в том случае, если один из партнёров страдает от ЗППП в присутствии половых язв. О степени распространённости таких заболеваний в колониальных городах начале 1900 -х можно судить по следующим цифрам: в 1928 году по меньшей мере 45% жительниц восточного Леопольдвиля (ныне — Киншаса) были проститутками, а в 1933 году около 15% всех жителей этого же города были заражены одной из форм сифилиса. [21] Альтернативная точка зрения гласит, что небезопасная медицинская практика в Африке в годы после Второй мировой войны, такая как использование нестерильных многоразовых шприцов при массовых вакцинациях, инъекциях антибиотиков и противомалярийных средств, была началом, которое позволило вирусу приспосабливаться к людям и распространяться. [19][22][23] Первый документальный случай ВИЧ-инфекции в организме человека относится к 1959 году. [24] Вирус, возможно, присутствовал в Соединённых Штатах уже в 1966 году[25], но подавляющее большинство случаев ВИЧ, идентифицированных за пределами тропической Африки, можно проследить до одного неустановленного человека, который заразился ВИЧ на Гаити, а затем перенес инфекцию в США около 1969 года. [26]

Открытие Вирус иммунодефицита человека был открыт в 1983 году в результате исследования этиологии СПИД. Первыми официальными научными сообщениями о СПИД стали две статьи о необычных случаях развития пневмоцистной пневмонии и саркомы Капоши у мужчин-гомосексуалов, опубликованные в 1981[28][29]. В июле 1982 впервые для обозначения новой болезни был предложен термин СПИД (AIDS)[30]. В сентябре того же года на основе ряда оппортунистических инфекций, диагностированных у (1) мужчин-гомосексуалов, (2) наркопотребителей, (3) больных гемофилией A и (4) гаитян, СПИД впервые было дано полноценное определение как болезни[31]. В период с 1981 по 1984 год вышло несколько работ, связывающих опасность развития СПИД с анальным сексом или с влиянием наркотиков[32][33][34][35][36][37]. Параллельно велись работы над гипотезой о возможной инфекционной природе СПИД. Вирус иммунодефицита человека независимо открыли в 1983 году в двух лабораториях: в Институте Пастера во Франции под руководством Люка Монтанье. в Национальном институте рака в США под руководством Роберта Галло. Результаты исследований, в которых из тканей пациентов впервые удалось выделить новый ретровирус, были опубликованы 20 мая 1983 в журнале Science[38][39]. В этих статьях сообщалось об обнаружении нового вируса, принадлежащего к группе HTLV вирусов[40]. Исследователи выдвигали предположение, что выделенные ими вирусы могут вызывать СПИД. 4 мая 1984 исследователи сообщили о выделении вируса, носившего на тот момент название HTLV-III, из лимфоцитов 26 из 72 обследованных больных СПИД и 18 из 21 больных с пре-СПИД состоянием. Ни у кого из 115 здоровых гетеросексуальных индивидов контрольной группы вирус обнаружить не удалось. Исследователи отметили, что малый процент выделения вируса из крови больных СПИД вызван малым количеством Т 4 лимфоцитов, клеток, в которых, предположительно, размножается ВИЧ. [41 Кроме того, учёные сообщили об обнаружении антител к вирусу [42], об идентификации ранее описанных у других вирусов и прежде неизвестных антигенов HTLV-III [43] и о наблюдении размножения вируса в популяции лимфоцитов [44]. В 1986 было обнаружено, что вирусы, открытые в 1983 французскими и американскими исследователями, генетически идентичны. Первоначальные названия вирусов были упразднены и предложено одно общее название — ВИЧ[45].

Причина Возбудитель СПИДа относится к вирусам медленных инфекций. Имеется две группы вирусов - ВИЧ-1 и ВИЧ-2. Они быстро изменяютя. При кипячении погибают через 1 мин, быстро инактивируются под воздействием дезинфицирующих средств. Стойки к солнечным лучам и замораживанию. Источник возбудителя - человек, больной или вирусоноситель. Больные СПИДом заразны в течение всей жизни. Передача вируса осуществляется при половом контакте, при переливании инфицированной крови и через инфицированные кровью инструменты, предметы, от матери к плоду. Наиболее опасны в распространении заболевания лица обоих полов, ведущие беспорядочную половую жизнь, а также гомосексуалисты. ВИЧ не передается через укусы насекомых, при бытовом контакте, через слюну.

Распознование болезни Диагноз ВИЧ-инфекции ставится по результатам специального исследования крови, которое в большинстве случаев дает результат через 3 мес после заражения. Кровь для исследования берется из локтевой вены в количестве 3 -5 мл. Показаниями для обследования на ВИЧ- инфекцию являются: лихорадка более 1 мес; понос более 1 мес; необъяснимая потеря массы тела на 10% и более; затяжное, повторяющееся или не поддающееся обычному лечению воспаление легких; постоянный кашель более 1 мес; увеличение лимфоузлов 2 -х и более групп свыше 1 мес; слабоумие у ранее здоровых людей; другие, более тяжелые болезни.

Разновидности ВИЧ Для вируса иммунодефицита человека характерна высокая частота генетических изменений, возникающих в процессе самовоспроизведения. Частота возникновения ошибок у ВИЧ составляет 10− 3 — 10− 4 ошибок / (геном * цикл репликации), что на несколько порядков больше аналогичной величины у эукариот. Длина генома ВИЧ составляет примерно 104 нуклеотидов. Из этого следует, что практически каждый вирус хотя бы на один нуклеотид отличается от своего предшественника. В природе ВИЧ существует в виде множества квази-видов, являясь при этом одной таксономической единицей. В процессе исследования ВИЧ всё-таки были обнаружены разновидности, которые значительно отличались друг от друга по нескольким признакам, в частности различной структурой генома. Разновидности ВИЧ обозначаются арабскими цифрами. На сегодняшний день известны ВИЧ-1, ВИЧ-2, ВИЧ-3, ВИЧ-4 ВИЧ-1 — первый представитель группы, открытый в 1983 году. Является наиболее распространённой формой. [48] ВИЧ-2 — другой вид вируса иммунодефицита человека, идентифицированный в 1986 году[49], генетически он очень близок к T-лимфотропному вирусу SIVsmm мангабеев, и в меньшей степени (около 60%) к вирусу ВИЧ-1. Известно, что ВИЧ-2 менее патогенен и передается с меньшей вероятностью, чем ВИЧ-1. Отмечено, что люди, инфицированные ВИЧ-2, обладают также слабым иммунитетом и к ВИЧ-1. ВИЧ-3 — редкая разновидность, об открытии которой было сообщено в 1988 году[50]. Обнаруженный вирус не реагировал с антителами других известных групп, а также обладал значительными отличиями в структуре генома. Более распространённое наименование для этой разновидности — ВИЧ-1 подтип O[48]. ВИЧ-4 — редкая разновидность вируса, обнаруженная в 1986 году[51]. Глобальная эпидемия ВИЧ-инфекции главным образом обусловлена распространением ВИЧ-1. ВИЧ-2 распространён преимущественно в Западной Африке. ВИЧ-3 и ВИЧ-4 не играют заметной роли в распространении эпидемии. В подавляющем большинстве случаев, если не оговорено иначе, под ВИЧ подразумевается ВИЧ-1.

Общие Сведенья о ВИЧ Распространение ВИЧ-инфекции связано: с незащищенными половыми контактами; использованием заражённых вирусом шприцев, игл и других медицинских и парамедицинских инструментов (особенно потребителями инъекционных наркотиков); передачей вируса от инфицированной матери ребёнку во время родов или при грудном вскармливании. В развитых странах обязательная проверка донорской крови в значительной степени сократила возможность передачи вируса при её использовании.

_ ВИЧ заражает прежде всего клетки иммунной системы (CD 4+ Т-лимфоциты, макрофаги и дендритные клетки), а также некоторые другие типы клеток. Инфицированные ВИЧ CD 4+ Т-лимфоциты постепенно гибнут. Их гибель обусловлена главным образом тремя факторами Непосредственное разрушение клеток вирусом Запрограммированная клеточная смерть Убийство инфицированных клеток CD 8+ Т-лимфоцитами. Постепенно субпопуляция CD 4+ Т-лимфоцитов сокращается, в результате чего клеточный иммунитет снижается, и при достижении критического уровня количества CD 4+ Т-лимфоцитов организм становится восприимчивым к оппортунистическим (условно-патогенным) инфекциям.

_ Своевременно начатое лечение антиретровирусными препаратами (ВААРТ) останавливает прогрессию ВИЧ-инфекции и снижает риск развития СПИД до 0, 81, 7 %[3][4][5]. Однако антиретровирусные препараты широко доступны только в развитых и некоторых развивающихся (Бразилия) странах по причине их высокой цены. По оценке Объединённой программы ООН по ВИЧ/СПИД (ЮНЭЙДС) и Всемирной организации здравоохранения (ВОЗ), с 1981 по 2006 от болезней, связанных с ВИЧ-инфекцией и СПИД умерли 25 миллионов человек. Таким образом, пандемия ВИЧ-инфекции является одной из наиболее губительных эпидемий в истории человечества (однако темпы развития заболеваемости СПИД в 21 веке оказались гораздо ниже, чем по прогнозам, разработанным в конце 20 века). Например, в 2006 году ВИЧ-инфекция стала причиной смерти около 2, 9 миллиона человек. К началу 2007 года во всем мире около 40 миллионов человек (0, 66 % населения Земли) являлись носителями ВИЧ[6]. Две трети из общего числа ВИЧинфицированных живут в странах Африки к югу от пустыни Сахары. В наиболее пострадавших от пандемии ВИЧ-инфекции и СПИД странах эпидемия препятствует экономическому росту и увеличивает бедность населения[7].
![Лечение По сообщениям газеты Ассошиэйтед Пресс, в США ребёнка удалось полностью вылечить от ВИЧ[152], Лечение По сообщениям газеты Ассошиэйтед Пресс, в США ребёнка удалось полностью вылечить от ВИЧ[152],](https://present5.com/presentation/3/-61305873_292624438.pdf-img/-61305873_292624438.pdf-27.jpg)
Лечение По сообщениям газеты Ассошиэйтед Пресс, в США ребёнка удалось полностью вылечить от ВИЧ[152], однако российские учёные подвергли сомнению результаты лечения американских коллег. Как заявил руководитель Федерального научно-методического центра по борьбе и профилактике СПИДа Вадим Покровский, получить достоверные данные о заражении ребёнка ВИЧ спустя 30 часов после рождения на сегодняшний день нельзя[153]. Профессор Н. А. Беляков, руководитель Санкт-Петербургского центра по профилактике и борьбе со СПИД и инфекционными заболеваниями, отметил, что информацию об излечении ВИЧ следует воспринимать с осторожностью: «Дело в том, что такого просто нет в природе, функционального излечения, тем паче для вирусов. Поскольку у детей течение болезни во многом зависит от того, какая исходная система крепости ребеночка после рождения, то есть от мамы многое зависит, от того, как его кормят. И здесь вот эта фраза про «функциональное излечение» ничего не определяет в ближайшем или отдалённом будущем этого ребёнка» [154].

Этиология Вирус иммунодефицита человека относится к семейству РНК-содержащих ретровирусов и классифицирован на сегодня в подсемейство лентивирусов, т. е. вирусов медленных инфекций. ВИЧ генетически и антигенно неоднороден описаны ВИЧ-1 и ВИЧ-2. Зрелый вирион ВИЧ - это сферическая частица диаметром около 100 нм, состоящая из сердцевины и оболочки. Геном ВИЧ содержит 3 основных структурных гена - gag, кодирующий образование внутренних белков (p 17/18, 24/26, 55/56); env, кодирующий гликопротеины оболочки (gp 41/36, 120/105, 160/140) и pol, кодирующий ферментные системы, включая обратную транскриптазу (p 31, 51, 66/68). Кроме того, известны регуляторные гены возбудителя (tat, rev, nef), которые обеспечивают контроль за его репликацией. ВИЧ не стоек во внешней среде. Он инактивируется при температуре 56°С за 30 мин, при кипячении - через 1 мин, погибает под воздействием химических агентов, допущенных для проведения дезинфекции. Вирус относительно устойчив к ионизирующей радиации, ультрафиолетовому облучению и замораживанию при минус 70°С.

Предупреждение болезни Основной метод - прерывание путей передачи инфекции. Для предупреждения полового пути передачи следует иметь одного надежного полового партнера или пользоваться кондомом при случайном сексуальном контакте. Начинать половое воспитание необходимо с детства.
![Диагностика Течение ВИЧ-инфекции характеризуется длительным отсутствием существенных симптомов болезни[101]. Диагноз ВИЧ-инфекции ставится на основании Диагностика Течение ВИЧ-инфекции характеризуется длительным отсутствием существенных симптомов болезни[101]. Диагноз ВИЧ-инфекции ставится на основании](https://present5.com/presentation/3/-61305873_292624438.pdf-img/-61305873_292624438.pdf-30.jpg)
Диагностика Течение ВИЧ-инфекции характеризуется длительным отсутствием существенных симптомов болезни[101]. Диагноз ВИЧ-инфекции ставится на основании лабораторных данных: при выявлении в крови антител к ВИЧ. Антитела к ВИЧ в период острой фазы, как правило, не обнаруживают. В первые 3 мес. после заражения антитела к ВИЧ выявляются у 96 -97% пациентов, через 6 мес. — у остальных 2 -3%, а в более поздние сроки — только у 0, 5 -1 % (источник Centers for Disease Control and Prevention USA, 2009 г). В стадии СПИД регистрируют существенное снижение содержания антител в крови. Первые недели после инфицирования представляют собой «период серонегативного окна» , когда антитела к ВИЧ не выявляются. Поэтому отрицательный результат тестирования на ВИЧ в этот период не означает, что человек не инфицирован ВИЧ и не может заразить других. Для диагностики поражения слизистой оболочки рта у ВИЧ-инфицированных больных принята рабочая классификация, утверждённая в Лондоне, в сентябре 1992 года. Все поражения разделены на 3 группы: 1 группа — поражения, чётко связанные с ВИЧ-инфекцией. В эту группу включены следующие нозологические формы: кандидозы (эритематозный, псевдомембранозный, гиперпластический, атрофический); волосистая лейкоплакия; маргинальный гингивит; язвенно-некротический гингивит; деструктивный пародонтит; саркома Капоши; неходжкинская лимфома.

_ 2 группа — поражения, менее чётко связанные с ВИЧ-инфекцией: бактериальные инфекции; болезни слюнных желёз; вирусные инфекции; тромбоцитопеническая пурпура. 3 группа — поражения, которые могут быть при ВИЧ-инфекции, но не связанные с нею. Наибольший интерес вызывают и наиболее часто встречаются поражения, относящиеся к 1 группе. В России при постановке диагноза ВИЧ-инфекция проводится дотестовое и послетестовое консультирование пациента, разъяснение основных фактов о заболевании. Пациенту предлагается встать на учёт в территориальный центр профилактики и борьбы со СПИД для бесплатного диспансерного наблюдения врачом-инфекционистом. Приблизительно раз в полгода рекомендуется сдавать анализы (на иммунный статус и на вирусную нагрузку) для контроля состояния здоровья. В случае значительного ухудшения этих показателей рекомендуется прием антиретровирусных препаратов (терапия бесплатна, доступна практически во всех регионах).
![Глобальная эпидемиология По состоянию на конец 2011 года заразились ВИЧ-инфекцией 60 миллионов человек[111], из Глобальная эпидемиология По состоянию на конец 2011 года заразились ВИЧ-инфекцией 60 миллионов человек[111], из](https://present5.com/presentation/3/-61305873_292624438.pdf-img/-61305873_292624438.pdf-32.jpg)
Глобальная эпидемиология По состоянию на конец 2011 года заразились ВИЧ-инфекцией 60 миллионов человек[111], из них: 25 миллионов умерли 35 миллионов живут с ВИЧ-инфекцией. Из 35 миллионов живущих с ВИЧ-инфекцией часть в живых благодаря приёму антиретровирусной терапии. Необходимые лекарства получают менее половины из 9, 5 млн носителей, нуждающихся в противовирусной терапии[112]. Более двух третей ВИЧ-инфицированных населяют Африку к югу от пустыни Сахары. Эпидемия началась здесь в конце 1970 -х — начале 1980 -х. Центром считается полоса, протянувшаяся от Западной Африки до Индийского океана. Затем ВИЧ перекинулся южнее. За исключением стран Африки быстрее всего ВИЧ распространяется сегодня в Центральной Азии и Восточной Европе. С 1999 по 2002 годы количество инфицированных здесь почти утроилось. Эти регионы сдерживали эпидемию до конца 1990 -х, а затем количество заражённых стало резко увеличиваться — в основном за счёт инъекционных наркоманов. Значительно ниже среднего распространенность ВИЧ -инфекции в Восточной Азии, Северной Африке и на Ближнем Востоке. В масштабе всей Земли эпидемия стабилизировалась: не возросла доля эпидемии в отношении всего населения, снижается количество новых случаев ВИЧ-инфекции (с 3, 5 миллионов новых случаев в 1997 году до 2, 7 миллионов в 2007 году)[113].

Эпидемиология в России Первый случай ВИЧ инфекции в СССР был обнаружен в 1986 году. С этого момента начинается так называемый период зарождения эпидемии. Первые случаи ВИЧинфекции среди граждан СССР, как правило, происходили вследствие незащищенных половых контактов с африканскими студентами в конце 70 -х годов XX века. Дальнейшие эпидемиологические мероприятия по изучению распространённости ВИЧ -инфекции в различных группах, проживающих на территории СССР, показали, что наибольший процент инфицирования приходился на тот момент на студентов из африканских стран, в частности из Эфиопии. Распад СССР привел к развалу единой эпидемиологической службы СССР, но не единого эпидемиологического пространства. Короткая вспышка ВИЧ-инфекции в начале 90 -х годов среди мужчин, практикующих секс с мужчинами, не получила дальнейшего распространения. В целом данный период эпидемии отличался чрезвычайно низким уровнем инфицированности (на весь СССР меньше 1000 выявленных случаев) населения, короткими эпидемическими цепочками от заражающего к заражённому, спорадическими заносами ВИЧ-инфекции и вследствие этого широким генетическим разнообразием выявляемых вирусов. На тот момент в западных странах эпидемия уже являлась значимой причиной смертности в возрастной группе от 20 до 40 лет.

_ Данная благополучная эпидемическая обстановка привела к самоуспокоенности в некоторых теперь уже независимых странах бывшего СССР, которая выразилась в том числе и в свертывании некоторых широких противоэпидемических программ, как несоответствующих моменту и чрезвычайно дорогих. Все это привело к тому, что в 1993 -95 годах эпидемиологическая служба Украины оказалась неспособна вовремя локализовать две вспышки ВИЧ-инфекции, произошедшие среди потребителей инъекционных наркотиков (ПИН) в Николаеве и Одессе. Как оказалось впоследствии, эти вспышки были независимо вызваны разными вирусами относящимися к разным субтипам ВИЧ-1. Более того, перемещение ВИЧ-инфицированных заключённых из Одессы в Донецк, где они вышли на свободу, только способствовало распространению ВИЧ-инфекции. Чрезвычайно способствовала распространению ВИЧ-инфекции маргинализация ПИН и нежелание властей проводить среди них какие-либо действенные профилактические мероприятия. Только за два года (1994 -95) в Одессе и Николаеве было выявлено несколько тысяч ВИЧинфицированных, в 90% случаев — ПИН. С этого момента на территории бывшего СССР начинается следующая стадия эпидемии ВИЧ-инфекции, так называемая концентрированная стадия, которая продолжается по настоящее время (2007 год). Данная стадия характеризуется уровнем ВИЧ инфекции 5 и более процентов в определённой группе риска (в случае Украины и России это ПИН). В 1995 происходит вспышка ВИЧ-инфекции среди ПИН в Калининграде, затем последовательно в Москве и Петербурге, далее вспышки среди ПИН шли одна за другой по всей России в направлении с запада на восток. Направление движения концентрированной эпидемии и молекулярно-эпидемиологический анализ показали, что 95% всех изученных случаев ВИЧ-инфекции в России имеют своё происхождение от изначальных вспышек в Николаеве и Одессе. В целом, данная стадия ВИЧ-инфекции характеризуется концентрацией ВИЧ-инфекции среди ПИН, низким генетическим разнообразием вируса, постепенным переходом эпидемии из группы риска в другие популяции.

_ На 1 января 2013 года в России зафиксировано 719 445 ВИЧ-инфицированных, в том числе детей до 14 -ти лет — 6, 306 тыс. В связи с отсутствием профилактики ВИЧ, за год число заразившихся ВИЧ россиян увеличилось на 69, 28 тыс[114]. Показатель распространённости ВИЧ-инфекции среди взрослых достиг значения ~1, 1 %. [6]. От болезней, связанных с ВИЧ и СПИД в 2006 году умерли 19 347 человек, среди них 353 ребёнка[115]. На 1 декабря 2012 года в России зафиксировано 125 тыс. случаев смерти от СПИДа[116]. Около 60% случаев ВИЧ-инфицирования среди россиян приходится на 11 из 86 российских регионов (Иркутская, Саратовская, Калининградская, Ленинградская, Московская, Оренбургская, Самарская, Свердловская и Ульяновская области, Санкт-Петербург и Ханты-Мансийский автономный округ). По данным на конец 2012 года: за последние 5 лет число ВИЧ-инфицированных увеличилось в 2 раза. Но многие люди могут и не знать, что болеют. По разным методам оценки, реальное количество ВИЧинфицированных может составлять от 950 тыс. до 1 млн 300 тыс. человек[117]. По данным на конец 2013 года, в России активизировался выход эпидемии из уязвимых групп населения в общую популяцию. В эпидемию вовлечены социально адаптированные люди трудоспособного возраста. Максимальная пораженность ВИЧ-инфекцией зарегистрирована среди женщин в возрастной группе 25 -34 года, среди мужчин в возрастной группе 30 -34 года. Основные пути заражения следующие[118][119]: 58 % — внутривенное введение наркотиков нестерильными инструментами 40 % — гетеросексуальный контакт.
![Распространённость ВИЧ среди взрослого населения по странам в 2007 году[110] >15% 5– 15% 2– Распространённость ВИЧ среди взрослого населения по странам в 2007 году[110] >15% 5– 15% 2–](https://present5.com/presentation/3/-61305873_292624438.pdf-img/-61305873_292624438.pdf-36.jpg)
Распространённость ВИЧ среди взрослого населения по странам в 2007 году[110] >15% 5– 15% 2– 5% 1 -2% 0. 5– 1. 0% 0. 1– 0. 5% <0. 1% нет данных
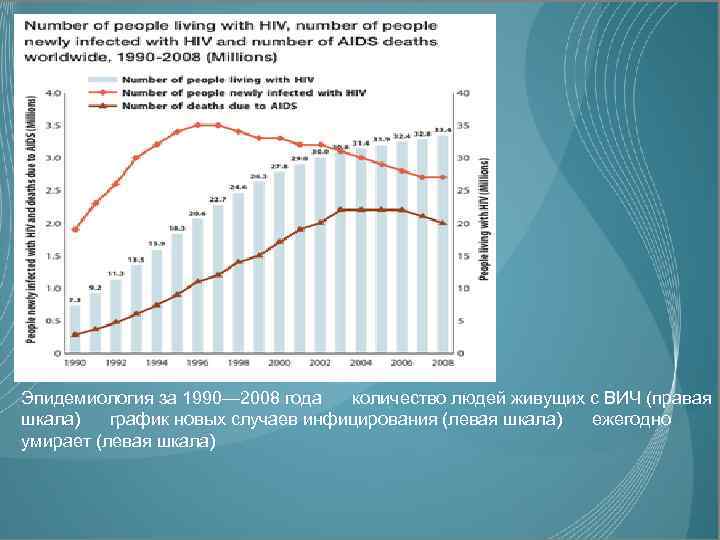
Эпидемиология за 1990— 2008 года количество людей живущих с ВИЧ (правая шкала) график новых случаев инфицирования (левая шкала) ежегодно умирает (левая шкала)
_ _
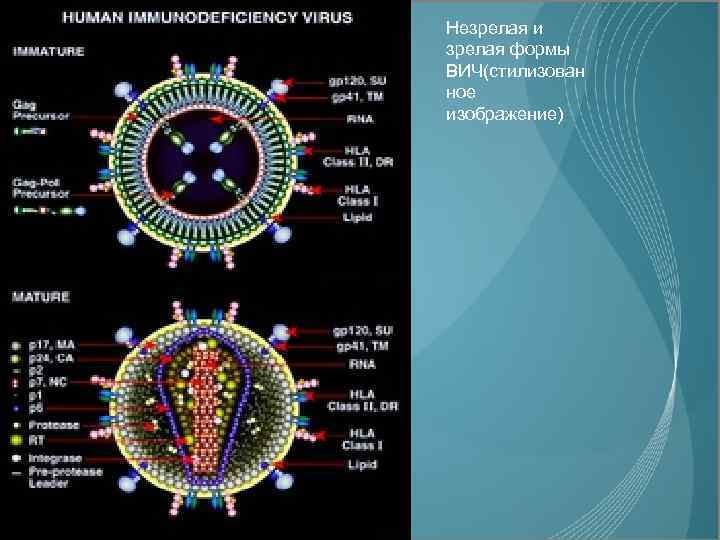
_ _ Незрелая и зрелая формы ВИЧ(стилизован ное изображение)
_ -
_ _

Стилизованное изображение сечения ВИЧ _

Можно ли прогнозировать гриппозные эпидемии и пандемии? В последние годы нередко появляются прогнозы о том, какой будет эпидемия гриппа в предстоящем эпидсезоне и когда возникнет следующая пандемия гриппа. Однако эти предсказания практически никогда не подтверждаются. Происходит это оттого, что наши знания о факторах, обусловливающих гриппозные эпидемии, равно как и о механизмах возникновения пандемических штаммов вируса недостаточны. Бесполезность прогнозов в отношении начала, продолжительности, интенсивности эпидемий гриппа, а также серотипов вируса гриппа, которые вызовут эпидемию, можно продемонстрировать на двух примерах данных о заболеваемости гриппом в Швейцарии и циркуляции серотипов вируса гриппа в эпидпериод 2000/2001 гг. выделенных в Европе. Следует отметить, что организация наблюдения за гриппом в Швейцарии является одной из лучших в Европе, и во время эпидемий гриппа клинический диагноз во многих случаях подтверждается лабораторно, при этом проводится выделение и идентификация не только вирусов гриппа, но также и других возбудителей ОРЗ (парамиксовирусов, аденовирусов, респираторно-синцитиального вируса). Эпидемии гриппа в Швейцарии в эти 5 лет начинались в декабре (1998/1999; 1999/2000), в январе (2000/2001; 2001/2002) и даже в феврале (1997/1998). Эпидемии продолжались от 8 -9 недель (1999/2000; 2001/2002) до 11 -12 недель (1997/1998; 1998/1999). Одни эпидемии заканчивались в феврале, другие в марте и даже в апреле. Пик эпидемий приходился на конец декабря - начало января (1999/2000), на февраль (1998/1999; 2000/2001; 2001/2002) и на март (1997/1998). Удельный вес заболевших гриппом на пике эпидемии составлял от 4 -4, 5% (2000/2001; 2001/2002) до 8% (1998/1999; 1999/2000). Наконец, по данным Национального центра по наблюдению за гриппом в Швейцарии [7] в 1997/1998 гг. эпидемию вызвал вирус гриппа A/H 3 N 2 и частично H 1 N 1, в 1998/1999 гг. - A/H 3 N 2 и B, 1999/2000 гг. - только A/H 3 N 2, 2000/2001 гг. - в основном A/H 1 N 1 и частично A/H 3 N 2 и B и в 2001/2002 гг. - A/H 3 N 2 и B.

По данным ВОЗ в отношении вирусов гриппа, выделяемых во время гриппозной эпидемии в различных странах Европы, в эпидпериод 2000/2001 гг. в разных странах циркулировали не одни и те же штаммы вируса гриппа. Так в одних странах циркулировали вирусы всех 3 серотипов (A/H 3, A/H 1 и B), в других - 2 серотипов, а в третьих - только одного серотипа. Если в Англии, Италии и Финляндии это был вирус A/H 1, то в Польше и Болгарии - A/H 3. Следует отметить, что в этом эпидсезоне интенсивная эпидемия гриппа наблюдалась только во Франции, Германии и Швейцарии. Таким образом, представленные данные четко показывают все разнообразие гриппозных эпидемий и вирусов гриппа их вызывающих. Эпидемии гриппа возникают ежегодно по двум основным причинам: во-первых, в результате изменчивости антигенной специфичности вируса. Новые антигенные варианты вируса гриппа возникают достаточно часто и поэтому ВОЗ приходится каждый год публиковать рекомендации по штаммовому составу гриппозных вакцин на предстоящий эпидсезон гриппа и весьма часто менять данный состав. Имеются убедительные данные о том, что иммунитет к предыдущему штамму вируса гриппа не обеспечивает защиту от нового антигенного варианта вируса того же серотипа [1]. Поэтому возникновение новых антигенных вариантов и является причиной ежегодных эпидемий гриппа. Некоторые специалисты считают, что если новые варианты вируса не появились, то в следующем эпидсезоне эпидемия гриппа будет слабой или не возникнет вообще. Однако такое мнение неверно. Известно, что при ежегодных эпидемиях заболеваемость гриппом составляет от 5% до 20% от общего числа населения, чаще около 10%. Таким образом, если 10% населения болело гриппом в данном эпидсезоне и у них возник иммунитет к конкретному штамму вируса гриппа, то в том случае, если тот же штамм вируса появится в следующем эпидсезоне, этот вирус может вызвать заболевание у других 10% лиц, которые не болели в прошлом сезоне, что и происходило во время двух последних эпидемий гриппа, в период которых один и тот же штамм вируса гриппа A/H 3 N 2 вызвал заболевание гриппом у достаточного числа людей. Это вторая причина ежегодных эпидемий гриппа. Таким образом, в отношении прогнозирования гриппозных эпидемий можно сделать лишь один прогноз - эпидемия гриппа будет, но когда она начнется, какова будет ее интенсивность и какой вирус вызовет эпидемию "известно", видимо, лишь вирусу гриппа. Что касается прогнозов гриппозных пандемий, то следует отметить, что заболеваемость и смертность при пандемиях гриппа во много превосходит эти показатели при обычных эпидемиях гриппа. На основании ретроспективного анализа уровня антител в сыворотках пожилых лиц, родившихся в конце XIX века, и вирусологического анализа пандемий, возникших в XX веке, различают 6 пандемий: пандемия гриппа 1889/1891 гг. , вызванная вирусом A/H 2 или, возможно, A/H 3; пандемия 1899/1901 гг. , вызванная вирусом A/H 3; пандемия 1918/1919 гг. - A/H 1 N 1 (этот вирус называли "свиным", однако, последние исследования показывают, что гемагглютинин этого вируса скорее происходит от вируса гриппа птиц) [11]; пандемия 1957/1958 гг. - A/H 2 N 2; 1968/1970 гг. - A/H 3 N 2 и пандемия 1977/1978 гг. - A/H 1 N 1 [2, 3, 6].

С другой стороны, такие ученые как академик А. А. Смородинцев, д-р T. Frencis и др. полагали, что у людей пандемию могут вызвать лишь пандемические штаммы вируса гриппа человека A/H 1, A/H 2 и A/H 3 (вирус гриппа B пандемий не вызывает), при этом, пандемии должны возникать каждые 10 -15 лет. Однако со времени последней пандемии гриппа в 1977 г. прошло уже 25 лет. Были также предположения, что пандемии возникают в годы повышения активности Солнца [4]. Действительно, пандемии гриппа 1957 г. и 1968 г. совпали с высокой солнечной активностью, однако после этого активность Солнца повышалась несколько раз, но пандемий гриппа не наблюдалось. Анализ пандемий гриппа показывает, что до сих пор все 6 гриппозных пандемий, возникших с конца XIX и в течение XX века, были обусловлены только вирусами гриппа человека H 1, H 2 и H 3. При этом интервал между пандемиями, вызванными вирусом гриппа одного и того же серотипа, составляет около 70 лет, т. е. срок, при котором подавляющая часть популяции людей утрачивает иммунитет к вирусу, который циркулировал и вызывал пандемию 70 лет назад. В настоящее время в эпидпериоды гриппа циркулируют вирусы гриппа A/H 1 и A/H 3, в результате чего иммунитет к вирусу гриппа этих серотипов поддерживается. В то же время, вирус гриппа A/H 2 N 2 не циркулирует с 1958 года и, таким образом, люди, родившиеся после 1958 года, т. е. до 45 -летнего возраста, не имеют иммунитета к вирусу этого серотипа. Не исключено, что через 10 -15 лет именно вирус гриппа этого серотипа и вызовет следующую пандемию, хотя и к этому предсказанию следует относиться скептически. В заключение следует отметить, что в соответствии с рекомендацией ВОЗ многие страны уже сейчас готовятся к борьбе с предстоящей пандемией гриппа. Среди основных мероприятий в борьбе с пандемией рекомендуется усилить наблюдение с целью выявления нового пандемического штамма вируса, создать условия для ускоренного увеличения объемов производства гриппозных вакцин (примерно в 10 раз), а также создать запас противогриппозных химиопрепаратов и др. [5]. Таким образом, прогнозирование эпидемий и пандемий гриппа - дело неблагодарное. Гораздо полезнее вовремя прививаться рекомендованной в данном сезоне трехвалентной вакциной для того, чтобы не болеть гриппом, вне зависимости от того, когда эпидемия гриппа начнется, какова она будет и вирус гриппа какого серотипа ее вызовет.

Источники информации http: //www. myshared. ru/slide/406000/# http: //gendocs. ru/v 26300/ http: //images. yandex. ru/yandsearch? p=1&text=%D 0%B 3%D 1%80% D 0%B 8%D 0%BF&fp=1&pos=42&uinfo=ww-745 -wh-543 fw-765 -fh-448 -pd 1&rpt=simage&img_url=http%3 A%2 F%2 Fwww. newizv. ru%2 Fimage s%2 Fphotos%2 Fbig%2 F 20110118084353_gripok 1. jpg http: //medi. ru/Doc/15 b 2202. htm http: //ru. wikipedia. org/wiki/%D 0%92%D 0%98%D 0%A 7
Пандемии.ppt