© Global Initiative for Chronic Obstructive Lung Disease.




















































































- Размер: 19.1 Mегабайта
- Количество слайдов: 86
Описание презентации © Global Initiative for Chronic Obstructive Lung Disease. по слайдам
 © Global Initiative for Chronic Obstructive Lung Disease. ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Проф. Яцишин Р. І.
© Global Initiative for Chronic Obstructive Lung Disease. ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Проф. Яцишин Р. І.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Нейко Євген Михайлович – доктор медичних наук, професор академік Академії медичних наук України (1997), член Президії АМН України, почесний член Академії Медицини Польщі (1998), лауреат Державної премії України в галузі науки і техніки (1992), заслужений працівник вищої школи України (1988), ректор Івано-Франківського національного медичного університету (1987 -2010),
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Нейко Євген Михайлович – доктор медичних наук, професор академік Академії медичних наук України (1997), член Президії АМН України, почесний член Академії Медицини Польщі (1998), лауреат Державної премії України в галузі науки і техніки (1992), заслужений працівник вищої школи України (1988), ректор Івано-Франківського національного медичного університету (1987 -2010),
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Чернюк Наталія Володимирівна – доцент кафедри, член Європейської цитогенетичної асоціації (ЕСА), в 2001 році захистила кандидатську дисертацію на тему «Клініко-діагностичні маркери формування, особливостей перебігу та ефективності лікування бронхіальної астми» . Автор близько 115 наукових праць, в тому числі співавтор 1 підручника з грифом МОЗУ, 4 патентів, 5 рац. пропозицій, 1 інф. листа. Головні напрямки науково-практичних досліджень – клініко-генетичні аспекти розвитку і формування бронхіальної астми, ХОЗЛ, діагностика і лікування алергічних захворювань. Скробач Надія Володимирівна – доцент кафедри, кандидат медичних наук. Закінчила у 1980 р. ІФДМІ з відзнакою. Працювала дільничним терапевтом поліклініки № 1 м. Івано-Франківська. З 1988 р. працювала асистентом кафедри факультетської терапії. Займається проблемами гастроентерології: нове у лікуванні й діагностиці холециститів, виразкової хвороби, ГЕРХ, колітів, цирозів, гепатитів. У 2004 році присвоєно вчене звання доцента кафедри факультетської терапії. Читає лекції для студентів І V та V І курсів, веде практичні заняття, готує студентів на студентські наукові конференції, виступає з лекціями на лікарняних конференціях, переривистих курсах. Курує гастроентерологічний відділ ОКЛ, консультує хворих у поліклініці ОКЛ, у закріплених відділеннях. Має 173 друковані роботи, співавтор 6 посібників. Лікар вищої категорії.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Чернюк Наталія Володимирівна – доцент кафедри, член Європейської цитогенетичної асоціації (ЕСА), в 2001 році захистила кандидатську дисертацію на тему «Клініко-діагностичні маркери формування, особливостей перебігу та ефективності лікування бронхіальної астми» . Автор близько 115 наукових праць, в тому числі співавтор 1 підручника з грифом МОЗУ, 4 патентів, 5 рац. пропозицій, 1 інф. листа. Головні напрямки науково-практичних досліджень – клініко-генетичні аспекти розвитку і формування бронхіальної астми, ХОЗЛ, діагностика і лікування алергічних захворювань. Скробач Надія Володимирівна – доцент кафедри, кандидат медичних наук. Закінчила у 1980 р. ІФДМІ з відзнакою. Працювала дільничним терапевтом поліклініки № 1 м. Івано-Франківська. З 1988 р. працювала асистентом кафедри факультетської терапії. Займається проблемами гастроентерології: нове у лікуванні й діагностиці холециститів, виразкової хвороби, ГЕРХ, колітів, цирозів, гепатитів. У 2004 році присвоєно вчене звання доцента кафедри факультетської терапії. Читає лекції для студентів І V та V І курсів, веде практичні заняття, готує студентів на студентські наукові конференції, виступає з лекціями на лікарняних конференціях, переривистих курсах. Курує гастроентерологічний відділ ОКЛ, консультує хворих у поліклініці ОКЛ, у закріплених відділеннях. Має 173 друковані роботи, співавтор 6 посібників. Лікар вищої категорії.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Дельва Юрій Вікторович – доцент кафедри, кандидат медичних наук. З відзнакою закінчив ІФДМІ в 1974 році. В 1979 р. захистив кандидатську дисертацію на тему: «Комплексне лікування хворих на ішемічну хворобу серця із застосуванням діпіридамолу та біотичних доз мікроелементів цинку та хрому» . Два роки працював в складі групи вітчизняних лікарів в Йемені. В 1979 -1992 р. р. працював асистентом, а з 1992 р. і по даний час доцентом кафедри. Впродовж більш як 20 років був секретарем Вченої Ради університету, заступником декана медичного факультету. Має 131 друковану роботу, співавтор 7 навчальних посібників. В науковій сфері займається проблемами ревматології, кардіології, нефрології. Лікар вищої категорії. Семотюк Марія Миколаївна – доцент кафедри, кандидат медичних наук. З відзнакою закінчила ІФДМІ в 1983 році. З 1985 року асистент, а з 1997 року доцент кафедри. В 1994 р. захистила кандидатську дисертацію на тему «Комплексне лікування бронхообструктивного синдрому з застосуванням рибоксину, фенкаролу, уролесану» . Завідувач центру клінічної медицини клініки ІФНМУ. Автор 57 наукових праць. В науковій сфері займається проблемами пульмонології, кардіології, гастроентерології. Лікар вищої категорії.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Дельва Юрій Вікторович – доцент кафедри, кандидат медичних наук. З відзнакою закінчив ІФДМІ в 1974 році. В 1979 р. захистив кандидатську дисертацію на тему: «Комплексне лікування хворих на ішемічну хворобу серця із застосуванням діпіридамолу та біотичних доз мікроелементів цинку та хрому» . Два роки працював в складі групи вітчизняних лікарів в Йемені. В 1979 -1992 р. р. працював асистентом, а з 1992 р. і по даний час доцентом кафедри. Впродовж більш як 20 років був секретарем Вченої Ради університету, заступником декана медичного факультету. Має 131 друковану роботу, співавтор 7 навчальних посібників. В науковій сфері займається проблемами ревматології, кардіології, нефрології. Лікар вищої категорії. Семотюк Марія Миколаївна – доцент кафедри, кандидат медичних наук. З відзнакою закінчила ІФДМІ в 1983 році. З 1985 року асистент, а з 1997 року доцент кафедри. В 1994 р. захистила кандидатську дисертацію на тему «Комплексне лікування бронхообструктивного синдрому з застосуванням рибоксину, фенкаролу, уролесану» . Завідувач центру клінічної медицини клініки ІФНМУ. Автор 57 наукових праць. В науковій сфері займається проблемами пульмонології, кардіології, гастроентерології. Лікар вищої категорії.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Камінський Віталій Ярославович – доцент кафедри, кандидат медичних наук, завідувач курсу клінічної імунології та алергології. Член Європейської Ниркової Асоціації та Європейської Асоціації Діалізу та Трансплантації (ERA-EDTA), член Національного ниркового фонду України. Після служби в Збройних силах вступив до Івано-Франківської державної медичної академії, яку закінчив із відзнакою у 2001 році. Навчався в магістратурі та аспірантурі. У 2004 році захистив кандидатську дисертацію на тему «Клініко-патогенетичне обґрунтування комплексної терапії хворих на хронічний невиразковий коліт» . У 2008 році присвоєно вчене звання доцента. Автор 110 друкованих праць, в тому числі співавтор 2 навчальних посібників, 1 патенту на винахід, 8 рац. пропозицій, 2 нововведень. . Бабенко Олександр Ігорович – доцент кафедри, кандидат медичних наук. Закінчив з відзнакою в 1999 році медичний факультет Івано-Франківської державної медичної академії. У 2003 році захистив дисертацію на здобуття вченого ступеня кандидата медичних наук “Комплексне лікування виразкової хвороби дванадцятипалої кишки із застосуванням біоспорину”. З 2003 по 2006 р. – асистент кафедри факультетської терапії. З 2006 і по даний час – доцент кафедри. У 2008 році рішенням Атестаційної колегії присвоєно вчене звання доцента. Автор 20 друкованих праць.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Камінський Віталій Ярославович – доцент кафедри, кандидат медичних наук, завідувач курсу клінічної імунології та алергології. Член Європейської Ниркової Асоціації та Європейської Асоціації Діалізу та Трансплантації (ERA-EDTA), член Національного ниркового фонду України. Після служби в Збройних силах вступив до Івано-Франківської державної медичної академії, яку закінчив із відзнакою у 2001 році. Навчався в магістратурі та аспірантурі. У 2004 році захистив кандидатську дисертацію на тему «Клініко-патогенетичне обґрунтування комплексної терапії хворих на хронічний невиразковий коліт» . У 2008 році присвоєно вчене звання доцента. Автор 110 друкованих праць, в тому числі співавтор 2 навчальних посібників, 1 патенту на винахід, 8 рац. пропозицій, 2 нововведень. . Бабенко Олександр Ігорович – доцент кафедри, кандидат медичних наук. Закінчив з відзнакою в 1999 році медичний факультет Івано-Франківської державної медичної академії. У 2003 році захистив дисертацію на здобуття вченого ступеня кандидата медичних наук “Комплексне лікування виразкової хвороби дванадцятипалої кишки із застосуванням біоспорину”. З 2003 по 2006 р. – асистент кафедри факультетської терапії. З 2006 і по даний час – доцент кафедри. У 2008 році рішенням Атестаційної колегії присвоєно вчене звання доцента. Автор 20 друкованих праць.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Герич Петро Романович – доцент кафедри, кандидат медичних наук. Закінчив ІФДМА в 2002 році. В 2005 р. у Національному інституті фтизіатрії і пульмонології ім. Ф. Г. Яновського АМН України захистив кандидатську дисертацію за спеціальністю «пульмонологія» . Автор близько 60 наукових праць, в тому числі спіавтор 1 підручника з грифами МОЗ і МОН України, 2 патентів, 3 методичних рекомендацій, 2 раціоналізаторських пропозицій. Головні напрямки наково-практичних досліджень – діагностика і лікування бронхіальної астми, хронічного обструктивного захворювання легень, коморбідної кардіореспіраторної патології. Сандурська Ярина Володимирівна – доцент кафедри, кандидат медичних наук. У 2002 р. закінчила Івано-Франківську державну медичну академію з відзнакою. З 2003 по 2007 р. – асистент кафедри факультетської терапії. У 2004 році захистила кандидатську дисертацію за спеціальністю «ревматологія» в Інституті кардіології ім. акад. М. Д. Стражеска АМН України. Автор близько 45 наукових праць, в тому числі співавтор 1 підручника з грифом МОЗ України, 2 методичних рекомендацій, 2 раціоналізаторських пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування ревматоїдного артриту, анкілозуючого спондилоартриту, подагри та інших мікрокристалічних артропатій.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Герич Петро Романович – доцент кафедри, кандидат медичних наук. Закінчив ІФДМА в 2002 році. В 2005 р. у Національному інституті фтизіатрії і пульмонології ім. Ф. Г. Яновського АМН України захистив кандидатську дисертацію за спеціальністю «пульмонологія» . Автор близько 60 наукових праць, в тому числі спіавтор 1 підручника з грифами МОЗ і МОН України, 2 патентів, 3 методичних рекомендацій, 2 раціоналізаторських пропозицій. Головні напрямки наково-практичних досліджень – діагностика і лікування бронхіальної астми, хронічного обструктивного захворювання легень, коморбідної кардіореспіраторної патології. Сандурська Ярина Володимирівна – доцент кафедри, кандидат медичних наук. У 2002 р. закінчила Івано-Франківську державну медичну академію з відзнакою. З 2003 по 2007 р. – асистент кафедри факультетської терапії. У 2004 році захистила кандидатську дисертацію за спеціальністю «ревматологія» в Інституті кардіології ім. акад. М. Д. Стражеска АМН України. Автор близько 45 наукових праць, в тому числі співавтор 1 підручника з грифом МОЗ України, 2 методичних рекомендацій, 2 раціоналізаторських пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування ревматоїдного артриту, анкілозуючого спондилоартриту, подагри та інших мікрокристалічних артропатій.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Вишиванюк Віра Юріївна – доцент кафедри. У 2004 р. закінчила із відзнакою Івано-Франківську державну медичну академію. У 2008 р. захистила кандидатську дисертацію за спеціальністю “гастроентерологія”. Лікувальну роботу з 2005 р. і по даний час проводить у гастроентерологічному відділенні ОКЛ. Автор близько 56 наукових праць, в тому числі співавтор 1 підручника з грифами МОЗ і МОН України, 2 методичних рекомендацій, 3 раціоналізаторських пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування виразкової хвороби, захворювань гепато-біліарної системи, неспецифічного виразкового коліту, хвороби Крона та ін. Олійник Олександра Ігорівна – доцент кафедри, кандидат медичних наук. У 2003 р. закінчила з відзнакою Івано-Франківську державну медичну академію. Протягом 2004 -2008 року навчалася в очній аспірантурі за спеціальністю «Терапія» . З 2006 року Олійник О. І. постійно працює в якості лікаря ревматологічного відділення Івано-Франківської обласної клінічної лікарні. У 2008 році захистила кандидатську дисертацію. Автор близько 40 наукових праць, 2 методичних рекомендацій, 2 раціоналізаторських пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування шкірних та гастроентерологічних проявів ревматичних захворювань.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Вишиванюк Віра Юріївна – доцент кафедри. У 2004 р. закінчила із відзнакою Івано-Франківську державну медичну академію. У 2008 р. захистила кандидатську дисертацію за спеціальністю “гастроентерологія”. Лікувальну роботу з 2005 р. і по даний час проводить у гастроентерологічному відділенні ОКЛ. Автор близько 56 наукових праць, в тому числі співавтор 1 підручника з грифами МОЗ і МОН України, 2 методичних рекомендацій, 3 раціоналізаторських пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування виразкової хвороби, захворювань гепато-біліарної системи, неспецифічного виразкового коліту, хвороби Крона та ін. Олійник Олександра Ігорівна – доцент кафедри, кандидат медичних наук. У 2003 р. закінчила з відзнакою Івано-Франківську державну медичну академію. Протягом 2004 -2008 року навчалася в очній аспірантурі за спеціальністю «Терапія» . З 2006 року Олійник О. І. постійно працює в якості лікаря ревматологічного відділення Івано-Франківської обласної клінічної лікарні. У 2008 році захистила кандидатську дисертацію. Автор близько 40 наукових праць, 2 методичних рекомендацій, 2 раціоналізаторських пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування шкірних та гастроентерологічних проявів ревматичних захворювань.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Гавриш Ігор Тарасович – доцент кафедри, кандидат медичних наук. У 2002 році з відзнакою закінчив медичний факультет Івано-Франківської державної медичної академії В 2006 році захистив дисертацію на тему “Клініко-патогенетичні особливості перебігу хронічного панкреатиту: обгрунтування для використання парацетамолу”. З 2007 р. асистент, з 2010 р. — доцент кафедри. У 2009 -11 рр. очолював центр клінічної медицини університетської клініки ІФНМУ. Автор 21 наукової праці. У 2009 р. отримав диплом голови обласної державної адміністрації «Відомий науковець року» . Шаповал Оксана Анатоліївна – асистент кафедри, кандидат медичних наук. У 2006 р. закінчила Івано-Франківський державний медичний університет з відзнакою. У період із 2006 по 2008 роки пройшла інтернатуру за спеціальністю «Внутрішні хвороби» та здобула кваліфікацію магістра медицини. Із 2008 по 2011 роки навчалась в аспірантурі на кафедрі внутрішньої медицини № 1. Лікувальну роботу з 2006 р. і по даний час проводить у гастроентерологічному відділенні ОКЛ. У 2012 р. захистила кандидатську дисертацію на тему «Оптимізація діагностики та лікування цирозу печінки невірусної етіології з урахуванням клініко-патогенетичних особливостей його перебігу» . Автор близько 30 наукових праць, 2 раціоналізаторських пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування захворювань шлунково-кишкового тракту.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Гавриш Ігор Тарасович – доцент кафедри, кандидат медичних наук. У 2002 році з відзнакою закінчив медичний факультет Івано-Франківської державної медичної академії В 2006 році захистив дисертацію на тему “Клініко-патогенетичні особливості перебігу хронічного панкреатиту: обгрунтування для використання парацетамолу”. З 2007 р. асистент, з 2010 р. — доцент кафедри. У 2009 -11 рр. очолював центр клінічної медицини університетської клініки ІФНМУ. Автор 21 наукової праці. У 2009 р. отримав диплом голови обласної державної адміністрації «Відомий науковець року» . Шаповал Оксана Анатоліївна – асистент кафедри, кандидат медичних наук. У 2006 р. закінчила Івано-Франківський державний медичний університет з відзнакою. У період із 2006 по 2008 роки пройшла інтернатуру за спеціальністю «Внутрішні хвороби» та здобула кваліфікацію магістра медицини. Із 2008 по 2011 роки навчалась в аспірантурі на кафедрі внутрішньої медицини № 1. Лікувальну роботу з 2006 р. і по даний час проводить у гастроентерологічному відділенні ОКЛ. У 2012 р. захистила кандидатську дисертацію на тему «Оптимізація діагностики та лікування цирозу печінки невірусної етіології з урахуванням клініко-патогенетичних особливостей його перебігу» . Автор близько 30 наукових праць, 2 раціоналізаторських пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування захворювань шлунково-кишкового тракту.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Гресько Ігор Васильович – доцент кафедри, кандидат медичних наук. В 1982 році закінчив Івано-Франківський державний медичний інститут, з 1982 по 1989 рік працював у практичній системі охорони здоров ’ я. З 1991 року асистент кафедри, а з 1997 року доцент кафедри. У 1997 році захистив кандидатську дисертацію на тему: «Комплексне лікування хронічного пієлонефриту з застосуванням уролесану, біотичних доз хлориду кобальта та норваску» . Автор 67 наукових праць. В науковій та практичній сфері займається проблемами нефрології, клінічної імунології, реабілітації. Петрина Віталій Олегович – асистент кафедри. У 2007 р. закінчив Івано-Франківський державний медичний університет з відзнакою. В 2009 р. захистив магістерську роботу та здобув кваліфікацію магістра медицини. З 2009 р. працює асистентом кафедри внутрішньої медицини № 1. У червні 2011 р. апробував кандидатську дисертацію на тему „Клініко-патогенетичне обґрунтування терапії неспецифічного виразкового коліту з урахуванням способу введення лікарських середників”. Автор 29 наукових праць, в тому числі 2 патентів, 3 раціональних пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування неспецифічного виразкового коліту та хвороби Крона.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Гресько Ігор Васильович – доцент кафедри, кандидат медичних наук. В 1982 році закінчив Івано-Франківський державний медичний інститут, з 1982 по 1989 рік працював у практичній системі охорони здоров ’ я. З 1991 року асистент кафедри, а з 1997 року доцент кафедри. У 1997 році захистив кандидатську дисертацію на тему: «Комплексне лікування хронічного пієлонефриту з застосуванням уролесану, біотичних доз хлориду кобальта та норваску» . Автор 67 наукових праць. В науковій та практичній сфері займається проблемами нефрології, клінічної імунології, реабілітації. Петрина Віталій Олегович – асистент кафедри. У 2007 р. закінчив Івано-Франківський державний медичний університет з відзнакою. В 2009 р. захистив магістерську роботу та здобув кваліфікацію магістра медицини. З 2009 р. працює асистентом кафедри внутрішньої медицини № 1. У червні 2011 р. апробував кандидатську дисертацію на тему „Клініко-патогенетичне обґрунтування терапії неспецифічного виразкового коліту з урахуванням способу введення лікарських середників”. Автор 29 наукових праць, в тому числі 2 патентів, 3 раціональних пропозицій. Головні напрямки науково-практичних досліджень – діагностика і лікування неспецифічного виразкового коліту та хвороби Крона.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Мигович Віра Василівна – асистент кафедри. У 20 08 р. закінчила Івано-Франківський державний медичний університет з відзнакою. З 20 11 р. працює асистентом кафедри внутрішньої медицини № 1. Захистила кандидатську дисертацію на тему „Оптимізація лікування хворих на БА в поєднанні з метаболічним синдромом з урахуванням основних патогенетичних шляхів їх виникнення”. Автор близько 10 наукових праць. Головні напрямки науково-практичних досліджень – пульмонологія, алергологія, імунологія. Курилів Галина Миколаївна – асистент кафедри. У 2007 р. закінчила Івано-Франківський державний медичний університет. В З 2009 р. працює асистентом кафедри внутрішньої медицини № 1. Виконує кандидатську дисертацію на тему „Модифікація факторів, що впливають на ендотеліальну дисфункцію у хворих на ХСН”. Автор близько 10 наукових праць. Головні напрямки науково-практичних досліджень – гематологія, імунологія.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Мигович Віра Василівна – асистент кафедри. У 20 08 р. закінчила Івано-Франківський державний медичний університет з відзнакою. З 20 11 р. працює асистентом кафедри внутрішньої медицини № 1. Захистила кандидатську дисертацію на тему „Оптимізація лікування хворих на БА в поєднанні з метаболічним синдромом з урахуванням основних патогенетичних шляхів їх виникнення”. Автор близько 10 наукових праць. Головні напрямки науково-практичних досліджень – пульмонологія, алергологія, імунологія. Курилів Галина Миколаївна – асистент кафедри. У 2007 р. закінчила Івано-Франківський державний медичний університет. В З 2009 р. працює асистентом кафедри внутрішньої медицини № 1. Виконує кандидатську дисертацію на тему „Модифікація факторів, що впливають на ендотеліальну дисфункцію у хворих на ХСН”. Автор близько 10 наукових праць. Головні напрямки науково-практичних досліджень – гематологія, імунологія.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Ліснянська Ірина Степанівна – клінічний ординатор кафедри. У 2010 р. закінчила з відзнакою Івано-Франківський національний медичний університет. Виконує кандидатську дисертацію на тему: «Обгрунтування застосування цинку сульфату у комплексному лікуванні хворих на хронічний пієлонефрит» . Автор 15 друкованих праць, 1 інформаційного листа. Головні напрямки науково-практичних досліджень – діагностика і лікування захворювань нирок. Попадинець Ірена Романівна – аспірант кафедри У 200 8 р. закінчила з відзнакою Івано-Франківський державний медичний університет. У період із 200 8 по 20 10 р р. про ходи ла інтернатуру за спеціальністю « Внутрішні хвороби » . У 20 10 р. здобула кваліфікацію магістра медицини з фаху « Внутрішні хвороби » . З 20 10 р. навча ється в аспірантурі. Автор близько 20 наукових праць. Головні напрямки науково-практичних досліджень – діагностика і лікування алергійних захворювань, бронхіальної астми та гастроезофагеальної рефлюксної хвороби.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Ліснянська Ірина Степанівна – клінічний ординатор кафедри. У 2010 р. закінчила з відзнакою Івано-Франківський національний медичний університет. Виконує кандидатську дисертацію на тему: «Обгрунтування застосування цинку сульфату у комплексному лікуванні хворих на хронічний пієлонефрит» . Автор 15 друкованих праць, 1 інформаційного листа. Головні напрямки науково-практичних досліджень – діагностика і лікування захворювань нирок. Попадинець Ірена Романівна – аспірант кафедри У 200 8 р. закінчила з відзнакою Івано-Франківський державний медичний університет. У період із 200 8 по 20 10 р р. про ходи ла інтернатуру за спеціальністю « Внутрішні хвороби » . У 20 10 р. здобула кваліфікацію магістра медицини з фаху « Внутрішні хвороби » . З 20 10 р. навча ється в аспірантурі. Автор близько 20 наукових праць. Головні напрямки науково-практичних досліджень – діагностика і лікування алергійних захворювань, бронхіальної астми та гастроезофагеальної рефлюксної хвороби.
 Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Сухоребська Марія Ярославівна — аспірант кафедри. У 2011 р. закінчила медичний факультет ІФНМУ з відзнакою. З серпня 2011 року працює старшим лаборантом кафедри внутрішньої медицини № 1, клінічної імунології та алергології ім. акад. Нейка Є. М. . У червні 2013 року захистила магістерську роботу на тему «Біомаркери та їх корекція у хворих на остеоартроз у поєднанні з метаболічним синдромом» . Автор 8 друкованих праць. Головні напрямки науково-практичних досліджень — діагностика і лікування остеоартрозу та метаболічного синдрому. Салижин Тетяна Іванівна – аспірант кафедри. У 200 8 р. закінчила з відзнакою ІФ ДМУ. У період із 200 8 по 20 10 р р. про ходи ла інтернатуру за спеціальністю « Внутрішні хвороби » . В 2011 р. пройшла спеціалізацію за фахом «Нефрологія» . З 20 10 р. і по даний час пр ацює лікарем-нефрологом у відділенні нефрології та гемодіалізу Калуської ЦРЛ. З 20 12 р. навча ється в аспірантурі. Головні напрямки науково-практичних досліджень – діагностика і лікування серцевої недостатності у хворих на хронічну хворобу нирок.
Кафедра внутрішньої медицини № 1 з курсом клінічної імунології та алергології ім. акад. АМН України Є. М. Нейка Сухоребська Марія Ярославівна — аспірант кафедри. У 2011 р. закінчила медичний факультет ІФНМУ з відзнакою. З серпня 2011 року працює старшим лаборантом кафедри внутрішньої медицини № 1, клінічної імунології та алергології ім. акад. Нейка Є. М. . У червні 2013 року захистила магістерську роботу на тему «Біомаркери та їх корекція у хворих на остеоартроз у поєднанні з метаболічним синдромом» . Автор 8 друкованих праць. Головні напрямки науково-практичних досліджень — діагностика і лікування остеоартрозу та метаболічного синдрому. Салижин Тетяна Іванівна – аспірант кафедри. У 200 8 р. закінчила з відзнакою ІФ ДМУ. У період із 200 8 по 20 10 р р. про ходи ла інтернатуру за спеціальністю « Внутрішні хвороби » . В 2011 р. пройшла спеціалізацію за фахом «Нефрологія» . З 20 10 р. і по даний час пр ацює лікарем-нефрологом у відділенні нефрології та гемодіалізу Калуської ЦРЛ. З 20 12 р. навча ється в аспірантурі. Головні напрямки науково-практичних досліджень – діагностика і лікування серцевої недостатності у хворих на хронічну хворобу нирок.
 ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
 Анатомо-фізіологічні особливості дихальної системи
Анатомо-фізіологічні особливості дихальної системи
 Анатомо-фізіологічні особливості дихальної системи. П ровідна зона Р еспіраторна зона Трахея Бронхи Бронхіоли Термінальні бронхіоли Дихальні бронхіоли Альвеолярні ходи Альвеолярні мішечки
Анатомо-фізіологічні особливості дихальної системи. П ровідна зона Р еспіраторна зона Трахея Бронхи Бронхіоли Термінальні бронхіоли Дихальні бронхіоли Альвеолярні ходи Альвеолярні мішечки
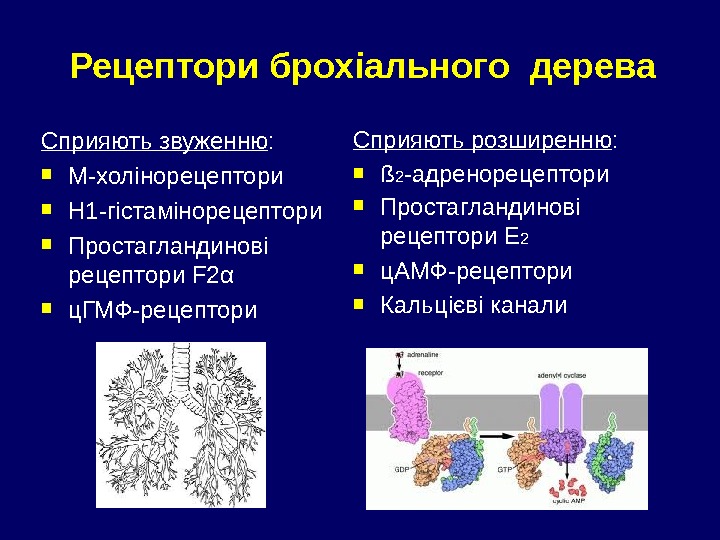
 Рецептори брохіального дерева Сприяють звуженню : М-холінорецептори Н 1 -гістамінорецептори Простагландинові рецептори F 2 α ц. ГМФ-рецептори Сприяють розширенню : ß 2 -адренорецептори Простагландинові рецептори Е 2 ц. АМФ-рецептори Кальцієві канали
Рецептори брохіального дерева Сприяють звуженню : М-холінорецептори Н 1 -гістамінорецептори Простагландинові рецептори F 2 α ц. ГМФ-рецептори Сприяють розширенню : ß 2 -адренорецептори Простагландинові рецептори Е 2 ц. АМФ-рецептори Кальцієві канали
 НОРМАТИВНА БАЗА
НОРМАТИВНА БАЗА
 lobal Initiative for Chronic bstructive ung isease. G O L D © Global Initiative for Chronic Obstructive Lung Disease
lobal Initiative for Chronic bstructive ung isease. G O L D © Global Initiative for Chronic Obstructive Lung Disease
 ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
 Визначення ХОЗЛ – захворювання, яке характеризується дифузним ураженням дихальних шляхів, неповністю зворотнім обмеженням прохідності дихальних шляхів, що піддається профілактиці та лікуванню з можливими виразними позалегеневими ефектами, які сприяють важкому перебігові в окремих пацієнтів. Обмеження дихання зазвичай є прогресуючим і асоціюється з патологічною запальною відповіддю легень на сторонні частинки чи гази.
Визначення ХОЗЛ – захворювання, яке характеризується дифузним ураженням дихальних шляхів, неповністю зворотнім обмеженням прохідності дихальних шляхів, що піддається профілактиці та лікуванню з можливими виразними позалегеневими ефектами, які сприяють важкому перебігові в окремих пацієнтів. Обмеження дихання зазвичай є прогресуючим і асоціюється з патологічною запальною відповіддю легень на сторонні частинки чи гази.
 ХОЗЛ: ключові моменти ХОЗЛ є однією з провідних причин захворюваності та смертності у всьому світі і призводить до значних економічних та соціальних втрат, які щороку зростають. Поширеність ХОЗЛ, захворюваність та смертність відрізняється в різних країнах і між різними групами усередині країн. Поширеність ХОЗЛ за прогнозами, збільшиться в найближчі десятиліття через тривалий вплив факторів ризику ХОЗЛ та зміни вікової структури населення в світі.
ХОЗЛ: ключові моменти ХОЗЛ є однією з провідних причин захворюваності та смертності у всьому світі і призводить до значних економічних та соціальних втрат, які щороку зростають. Поширеність ХОЗЛ, захворюваність та смертність відрізняється в різних країнах і між різними групами усередині країн. Поширеність ХОЗЛ за прогнозами, збільшиться в найближчі десятиліття через тривалий вплив факторів ризику ХОЗЛ та зміни вікової структури населення в світі.
 Відомо, що поширеність ХОЗЛ у світі складає 4 -6%, а серед осіб старше 55 років досягає 10%. За деякими даними, ХОЗЛ скорочує природну тривалість життя в середньому на 8 років. ХОЗЛ призводить до ранньої втрати працездатності хворих, причому у більшості з них інвалідизація настає приблизно через 10 років після встановлення діагнозу. До 2020 року, за прогнозами експертів, ХОЗЛ вийде на третє місце серед причин смерті і п ’ яте за соціально-економічним значенням. Очікується, що за кількістю смертей ХОЗЛ буде поступатися лише ішемічній хворобі серця і мозковим захворюванням. ХОЗЛ: ключові моменти
Відомо, що поширеність ХОЗЛ у світі складає 4 -6%, а серед осіб старше 55 років досягає 10%. За деякими даними, ХОЗЛ скорочує природну тривалість життя в середньому на 8 років. ХОЗЛ призводить до ранньої втрати працездатності хворих, причому у більшості з них інвалідизація настає приблизно через 10 років після встановлення діагнозу. До 2020 року, за прогнозами експертів, ХОЗЛ вийде на третє місце серед причин смерті і п ’ яте за соціально-економічним значенням. Очікується, що за кількістю смертей ХОЗЛ буде поступатися лише ішемічній хворобі серця і мозковим захворюванням. ХОЗЛ: ключові моменти
 Серед шести головних причин смертності у США , тільки смертність від ХОЗЛ продовжує зростати починаючи з 1970 року Source : Jemal A. et al. JAM
Серед шести головних причин смертності у США , тільки смертність від ХОЗЛ продовжує зростати починаючи з 1970 року Source : Jemal A. et al. JAM
 ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
 Фактори ризику ХОЗЛ Ендогенні фактори : Генетика (спадковий дефіцит альфа 1 -антитрипсину) Патологія розвитку легенів Окислювальний стрес Стать Вік Респіраторні інфекції Соціально-економічний статус Харчування Супутні захворювання Екзогенні фактори: ● Куріння тютюну ● Професійний пил: органічний та неорганічний ● Забруднення повітря всередині приміщень від опалювання і приготування їжі в погано вентильованих приміщеннях
Фактори ризику ХОЗЛ Ендогенні фактори : Генетика (спадковий дефіцит альфа 1 -антитрипсину) Патологія розвитку легенів Окислювальний стрес Стать Вік Респіраторні інфекції Соціально-економічний статус Харчування Супутні захворювання Екзогенні фактори: ● Куріння тютюну ● Професійний пил: органічний та неорганічний ● Забруднення повітря всередині приміщень від опалювання і приготування їжі в погано вентильованих приміщеннях
 Фактори ризику ХОЗЛ Nutrition Infections Socio-economic status Старіння населення
Фактори ризику ХОЗЛ Nutrition Infections Socio-economic status Старіння населення
 Головним фактором ризику розвитку ХОЗЛ у 80 -90% випадків є куріння тютюну. Серед «курців» ХОЗЛ розвивається в 9 разів частіше, ніж у некурящих осіб
Головним фактором ризику розвитку ХОЗЛ у 80 -90% випадків є куріння тютюну. Серед «курців» ХОЗЛ розвивається в 9 разів частіше, ніж у некурящих осіб
 Фактори ризику Генетичні фактори Спадковий дефіцит α 1 -антитрипсину Гіперреактивність бронхів
Фактори ризику Генетичні фактори Спадковий дефіцит α 1 -антитрипсину Гіперреактивність бронхів
 ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
 ЗАПАЛЕННЯ ПРИ ХОЗЛ Хвороба малих дихальних шляхів : запалення ремоделювання ОБМЕЖЕННЯ ПОТОКУ ПОВІТРЯ Деструкція паренхіми : Руйнування стінок альвеол Зменшення еластичності
ЗАПАЛЕННЯ ПРИ ХОЗЛ Хвороба малих дихальних шляхів : запалення ремоделювання ОБМЕЖЕННЯ ПОТОКУ ПОВІТРЯ Деструкція паренхіми : Руйнування стінок альвеол Зменшення еластичності
 ЗАПАЛЕННЯ ХОЗЛОксидативний стрес Протеїнази Anti-proteinases. Anti-oxidants Host factors Amplifying mechanisms. Cigarette smoke Biomass particles Particulates Source : Peter J. Barnes, MDПатогенез ХОЗЛ
ЗАПАЛЕННЯ ХОЗЛОксидативний стрес Протеїнази Anti-proteinases. Anti-oxidants Host factors Amplifying mechanisms. Cigarette smoke Biomass particles Particulates Source : Peter J. Barnes, MDПатогенез ХОЗЛ
 Сигаретний дим (( та інші іританти )) ПРОТЕАЗИ Neutrophil elastase Cathepsins MMPs Деструкція альвеолярних стінок (( Емфізема )) Гіперсекреція слизу. CD 8 + + lymphocyte Alveolar macrophage. Epithelial cells Фіброз (( Обстуктивний бронхіоліт ))Fibroblast Monocyte. Neutrophil. Chemotactic factors. Роль клітин запалення при ХОЗЛ Source : Peter J. Barnes, M
Сигаретний дим (( та інші іританти )) ПРОТЕАЗИ Neutrophil elastase Cathepsins MMPs Деструкція альвеолярних стінок (( Емфізема )) Гіперсекреція слизу. CD 8 + + lymphocyte Alveolar macrophage. Epithelial cells Фіброз (( Обстуктивний бронхіоліт ))Fibroblast Monocyte. Neutrophil. Chemotactic factors. Роль клітин запалення при ХОЗЛ Source : Peter J. Barnes, M
 Антипротеази SLPI 1 -AT Протеоліз OO 22 — , H, H 22 00 22 OHOH. . , ONOO — Секреція слизу Плазморея Бронхоконстрикція NF-NF- BB IL-8 Neutrophil recruitment TNF- Ізопростани↓ ↓ HDAC 2 ↑↑ Запалення Стероїдна резистенція Macrophage Neutrophil. Роль оксидативного стресу при ХОЗЛ Source : Peter J. Barnes, M
Антипротеази SLPI 1 -AT Протеоліз OO 22 — , H, H 22 00 22 OHOH. . , ONOO — Секреція слизу Плазморея Бронхоконстрикція NF-NF- BB IL-8 Neutrophil recruitment TNF- Ізопростани↓ ↓ HDAC 2 ↑↑ Запалення Стероїдна резистенція Macrophage Neutrophil. Роль оксидативного стресу при ХОЗЛ Source : Peter J. Barnes, M
 Гіперплазія гландулоцитів. Гіперплазія келихоподібних клітин Гіперсекреція слизу Нейтрофільоз у харкотинні Плоскоклітинна метаплазія епітелію ↑ Макрофаги. Потовщення базальної мембрани Незначне збільшення г/м волокон↑ CD 8 + лімфоцити. Зміни у великих дихальних шляхах при ХОЗЛ Source : Peter J. Barnes, M
Гіперплазія гландулоцитів. Гіперплазія келихоподібних клітин Гіперсекреція слизу Нейтрофільоз у харкотинні Плоскоклітинна метаплазія епітелію ↑ Макрофаги. Потовщення базальної мембрани Незначне збільшення г/м волокон↑ CD 8 + лімфоцити. Зміни у великих дихальних шляхах при ХОЗЛ Source : Peter J. Barnes, M
 Порушення альвеолярної структури. Запальний ексудат у просвіті бронхів Перибронхіальний фіброз Лімфоїдний фолікул Потовщена стінка з запальними клітинами – макрофагами, CD 8 + клітинами , фібробластами Source : Peter J. Barnes, MDЗміни у малих дихальних шляхах при ХОЗЛ
Порушення альвеолярної структури. Запальний ексудат у просвіті бронхів Перибронхіальний фіброз Лімфоїдний фолікул Потовщена стінка з запальними клітинами – макрофагами, CD 8 + клітинами , фібробластами Source : Peter J. Barnes, MDЗміни у малих дихальних шляхах при ХОЗЛ
 Деструкція альвеолярних стінок Втрата еластичності Деструкція легеневого капілярного русла ↑ Клітини запалення макрофаги , CD 8 + лімфоцити Source : Peter J. Barnes, MDЗміни у паренхімі легень при ХОЗЛ
Деструкція альвеолярних стінок Втрата еластичності Деструкція легеневого капілярного русла ↑ Клітини запалення макрофаги , CD 8 + лімфоцити Source : Peter J. Barnes, MDЗміни у паренхімі легень при ХОЗЛ
 Зворотні: Брохоспазм Гіпер- та дискринія Набряк слизової Незворотні: Перибронхіальний склероз Гіпертонічна гіпокінезія Експіраторний колапс дрібних бронхіол. Механізми бронхообструкції
Зворотні: Брохоспазм Гіпер- та дискринія Набряк слизової Незворотні: Перибронхіальний склероз Гіпертонічна гіпокінезія Експіраторний колапс дрібних бронхіол. Механізми бронхообструкції
 Хронічна гіпоксія Легенева вазоконстрикція Розростання г/м волокон Гіперплазія інтими Фіброз Облітерація. Легенева гіпертензія Легеневе серце (( Cor pulmonale )) Смерть Набряк. Легенева гіпертензія при ХОЗЛ Source : Peter J. Barnes, M
Хронічна гіпоксія Легенева вазоконстрикція Розростання г/м волокон Гіперплазія інтими Фіброз Облітерація. Легенева гіпертензія Легеневе серце (( Cor pulmonale )) Смерть Набряк. Легенева гіпертензія при ХОЗЛ Source : Peter J. Barnes, M
 Просвіт бронхів в нормі та при ХОЗЛ Зниження функції легень при ХОЗЛ ПРОГРЕССУЕЄ зменшення швидкості повітряного потоку у легенях виникає в результаті ПОСТІЙНО ПРОГРЕСУЮЧОГО ЗВУЖЕННЯ бронхів, яке посилюється структурними змінами в легенях і збільшенням кількості харкотиння норма ХОЗЛ
Просвіт бронхів в нормі та при ХОЗЛ Зниження функції легень при ХОЗЛ ПРОГРЕССУЕЄ зменшення швидкості повітряного потоку у легенях виникає в результаті ПОСТІЙНО ПРОГРЕСУЮЧОГО ЗВУЖЕННЯ бронхів, яке посилюється структурними змінами в легенях і збільшенням кількості харкотиння норма ХОЗЛ
 ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
ХРОНІЧНЕ ОБСТРУКТИВНЕ ЗАХВОРЮВАННЯ ЛЕГЕНЬ (ХОЗЛ) Анатомо-фізіологічні особливості дихальної системи Визначення, епідеміологія Фактори ризику Патогенез ХОЗЛ Клініка ХОЗЛ Лікування ХОЗЛ
 ХОЗЛ: клініка Хронічний кашель : 1) звичайно є першим симптомом у розвитку ХОЗЛ, що випереджує задишку; 2) спочатку може виникати інколи, з часом — турбує щоденно; 3) частіше турбує вдень, рідше — вночі; може бути непродуктивним, без виділення харкотиння; в деяких випадках може бути відсутнім; 4) провокується запахами, навантаженням. Виділення харкотиння — зазвичай в невеликій кількості, слизове, густе, після кашлю.
ХОЗЛ: клініка Хронічний кашель : 1) звичайно є першим симптомом у розвитку ХОЗЛ, що випереджує задишку; 2) спочатку може виникати інколи, з часом — турбує щоденно; 3) частіше турбує вдень, рідше — вночі; може бути непродуктивним, без виділення харкотиння; в деяких випадках може бути відсутнім; 4) провокується запахами, навантаженням. Виділення харкотиння — зазвичай в невеликій кількості, слизове, густе, після кашлю.
 ХОЗЛ: клініка Задишка — прогресуюча (посилюється поступово впродовж років); персистуюча (турбує хворого щоденно); виникає чи погіршується при фізичному навантаженні, що спричиняє його погану переносимість; в подальшому виникає в спокої і значно обмежує життєдіяльність; посилюється під час респіраторних інфекцій; може визначатися хворим як необхідність додаткового зусилля при диханні, дихальний дискомфорт, стиснення грудної клітки, часте дихання.
ХОЗЛ: клініка Задишка — прогресуюча (посилюється поступово впродовж років); персистуюча (турбує хворого щоденно); виникає чи погіршується при фізичному навантаженні, що спричиняє його погану переносимість; в подальшому виникає в спокої і значно обмежує життєдіяльність; посилюється під час респіраторних інфекцій; може визначатися хворим як необхідність додаткового зусилля при диханні, дихальний дискомфорт, стиснення грудної клітки, часте дихання.
 ХОЗЛ: клініка При тяжкому перебігові ХОЗЛ можливі: втрата ваги, анорексія; остеопороз; депресивні стани та/або занепокоєння, тривога (системні наслідки захворювання).
ХОЗЛ: клініка При тяжкому перебігові ХОЗЛ можливі: втрата ваги, анорексія; остеопороз; депресивні стани та/або занепокоєння, тривога (системні наслідки захворювання).
 ХОЗЛ: клініка Фізикальні ознаки зазвичай з’являються при тяжкому ХОЗЛ. Найбільш характерними фізикальними ознаками у хворого на ХОЗЛ з тяжким перебігом є центральний ціаноз, синюшність слизових; велика діжкоподібна грудна клітка, сплощення куполів діафрагми, участь у диханні допоміжної мускулатури, втягування нижніх ребер при вдосі, зменшення серцевої тупості при перкусії, розширення ксіфостернального кута;
ХОЗЛ: клініка Фізикальні ознаки зазвичай з’являються при тяжкому ХОЗЛ. Найбільш характерними фізикальними ознаками у хворого на ХОЗЛ з тяжким перебігом є центральний ціаноз, синюшність слизових; велика діжкоподібна грудна клітка, сплощення куполів діафрагми, участь у диханні допоміжної мускулатури, втягування нижніх ребер при вдосі, зменшення серцевої тупості при перкусії, розширення ксіфостернального кута;
 ХОЗЛ: клініка збільшення частоти дихання (> 20/хв. ), зменшення глибини дихання; подовжений видих; пацієнти видихають скрізь зімкнуті губи (щоб уповільнити видих і покращити спорожнювання легень); при аускультації — послаблення дихальних шумів, свистячі хрипи при спокійному диханні, потріскування на вдосі; серцеві шуми найкраще вислуховуються в ділянці мечоподібного відростка.
ХОЗЛ: клініка збільшення частоти дихання (> 20/хв. ), зменшення глибини дихання; подовжений видих; пацієнти видихають скрізь зімкнуті губи (щоб уповільнити видих і покращити спорожнювання легень); при аускультації — послаблення дихальних шумів, свистячі хрипи при спокійному диханні, потріскування на вдосі; серцеві шуми найкраще вислуховуються в ділянці мечоподібного відростка.
 Загострення ХОЗЛ — відносно тривале (не менше 24 годин) погіршення стану хворого, яке виходить за межі нормальної добової варіабельності симптомів (посилення задишки, кашлю, виділення мокротиння), характеризується гострим початком і вимагає зміни схеми звичайної терапії
Загострення ХОЗЛ — відносно тривале (не менше 24 годин) погіршення стану хворого, яке виходить за межі нормальної добової варіабельності симптомів (посилення задишки, кашлю, виділення мокротиння), характеризується гострим початком і вимагає зміни схеми звичайної терапії
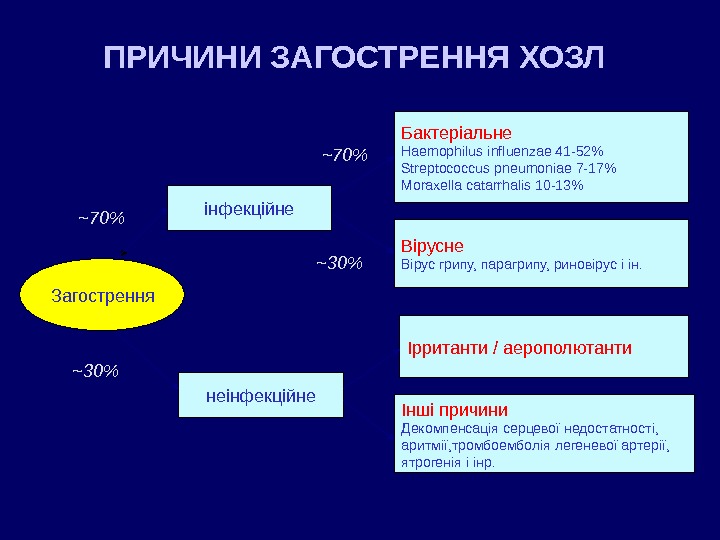
 ПРИЧИНИ ЗАГОСТРЕННЯ ХОЗЛ Загострення інфекційне неінфекційне Бактеріальне Haemophilus influenzae 41 -52% Streptococcus pneumoniae 7 -17% Moraxella catarrhalis 10 -13% Інші причини Декомпенсація серцевої недостатності, аритмії, тромбоемболія легеневої артерії, ятрогенія і інр. Вірусне Вірус грипу, парагрипу, риновірус і ін. Ірританти / аерополютанти~ 70% ~ 30% ~3 0%~7 0%
ПРИЧИНИ ЗАГОСТРЕННЯ ХОЗЛ Загострення інфекційне неінфекційне Бактеріальне Haemophilus influenzae 41 -52% Streptococcus pneumoniae 7 -17% Moraxella catarrhalis 10 -13% Інші причини Декомпенсація серцевої недостатності, аритмії, тромбоемболія легеневої артерії, ятрогенія і інр. Вірусне Вірус грипу, парагрипу, риновірус і ін. Ірританти / аерополютанти~ 70% ~ 30% ~3 0%~7 0%
 Детальний анамнез Біохімічне обстеження Бронхоскопія. Спірометрія, пікфлоуметрія ДІАГНОСТИКА ХОЗЛ Рентгенографія
Детальний анамнез Біохімічне обстеження Бронхоскопія. Спірометрія, пікфлоуметрія ДІАГНОСТИКА ХОЗЛ Рентгенографія
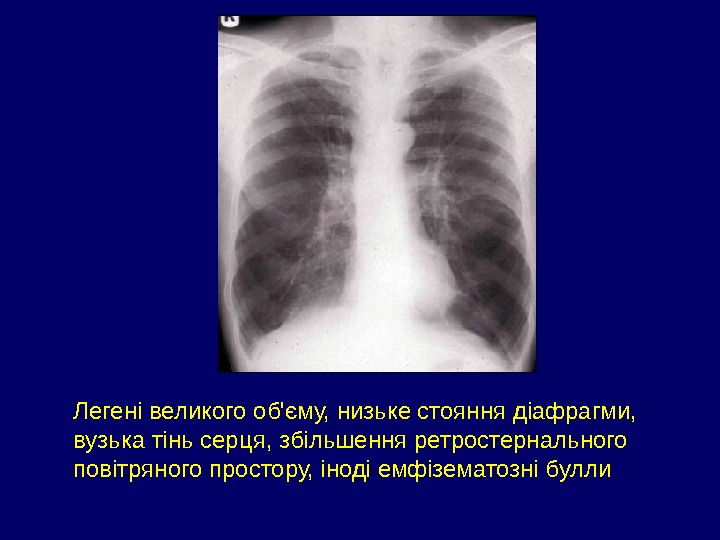
 Легені великого об’єму, низьке стояння діафрагми, вузька тінь серця, збільшення ретростернального повітряного простору, іноді емфізематозні булли
Легені великого об’єму, низьке стояння діафрагми, вузька тінь серця, збільшення ретростернального повітряного простору, іноді емфізематозні булли
 СИМПТОМИ кашель харкотиння диспное ФАКТОРИ РИЗИКУ тютюн професійні шкідливості фактори забруднення довкілля СПІРОМЕТРІЯДіагностика ХОЗЛ
СИМПТОМИ кашель харкотиння диспное ФАКТОРИ РИЗИКУ тютюн професійні шкідливості фактори забруднення довкілля СПІРОМЕТРІЯДіагностика ХОЗЛ
 Спірометрія Повинна проводитись всім пацієнтам з підозрою на ХОЗЛ Є «золотим стандартом» діагностики та динамічного спостереження при ХОЗЛ Для виключення діагнозу бронхіальної астми необхідно підтвержувати відсутність виразної зворотності бронхіальної обструкції
Спірометрія Повинна проводитись всім пацієнтам з підозрою на ХОЗЛ Є «золотим стандартом» діагностики та динамічного спостереження при ХОЗЛ Для виключення діагнозу бронхіальної астми необхідно підтвержувати відсутність виразної зворотності бронхіальної обструкції
 Спірометри об ’ єму
Спірометри об ’ єму
 Спірометри потоку
Спірометри потоку
 Електронні спірометри
Електронні спірометри
 Ручні портативні спірометри
Ручні портативні спірометри
 Класифікація ХОЗЛ Важкість за спірометрією Стадія I: Легка ОФВ 1 / ФЖЄЛ 80% від належного Стадія II: Середня ОФВ 1 / ФЖЄЛ < 0. 70 50% < ОФВ 1 < 80% від належного Стадія III: Важка ОФВ 1 / ФЖЄЛ < 0. 70 30% < ОФВ 1 < 50% від належного Стадія IV: Дуже важка ОФВ 1 / ФЖЄЛ < 0. 70 ОФВ 1 < 30% від належного чи ОФВ 1 < 50% від належного плюс хронічна дихальна недостаність
Класифікація ХОЗЛ Важкість за спірометрією Стадія I: Легка ОФВ 1 / ФЖЄЛ 80% від належного Стадія II: Середня ОФВ 1 / ФЖЄЛ < 0. 70 50% < ОФВ 1 < 80% від належного Стадія III: Важка ОФВ 1 / ФЖЄЛ < 0. 70 30% < ОФВ 1 < 50% від належного Стадія IV: Дуже важка ОФВ 1 / ФЖЄЛ < 0. 70 ОФВ 1 < 30% від належного чи ОФВ 1 < 50% від належного плюс хронічна дихальна недостаність
 Значення спірометрії Клінічний діагноз ХОЗЛ повинен бути встановлений в будь-якого пацієнта із задишкою, хронічним кашлем або виділенням мокротиння та/або історії впливу факторів ризику для хвороби. Діагноз повинен бути підтверджений за допомогою спірометрії. Постбронходілятаторний тест ОФВ 1/ФЖЕЛ 200 мл заперечує ХОЗЛ.
Значення спірометрії Клінічний діагноз ХОЗЛ повинен бути встановлений в будь-якого пацієнта із задишкою, хронічним кашлем або виділенням мокротиння та/або історії впливу факторів ризику для хвороби. Діагноз повинен бути підтверджений за допомогою спірометрії. Постбронходілятаторний тест ОФВ 1/ФЖЕЛ 200 мл заперечує ХОЗЛ.
 Спірометрія : норма і при ХОЗЛ
Спірометрія : норма і при ХОЗЛ
 ПІКФЛОУМЕТРІЯ Пікфлоуметрія за Райтом Міні-пікфлоуметрія за Райтом Добова варіація піфлоуметричного потоку Пікфлоуметричний потік після навантаження. Проводиться для визначення пікової об ’ ємної швидкості видоху (ПОШ вид )
ПІКФЛОУМЕТРІЯ Пікфлоуметрія за Райтом Міні-пікфлоуметрія за Райтом Добова варіація піфлоуметричного потоку Пікфлоуметричний потік після навантаження. Проводиться для визначення пікової об ’ ємної швидкості видоху (ПОШ вид )
 Методика проведення ПФМ З ’ днати мундштук з корпусом ПФ Пацієнт тримає ПФ горизонтально, бігунок на початку шкали Глибоко вдихнути, обхопити губами мундштук і видихнути як можна швидше Двічі повторить п. 2 -4, відмітити максимальний результат, порівняти з нормою. I. III. IV. Вимірювання проводять зранку та ввечері перед сном
Методика проведення ПФМ З ’ днати мундштук з корпусом ПФ Пацієнт тримає ПФ горизонтально, бігунок на початку шкали Глибоко вдихнути, обхопити губами мундштук і видихнути як можна швидше Двічі повторить п. 2 -4, відмітити максимальний результат, порівняти з нормою. I. III. IV. Вимірювання проводять зранку та ввечері перед сном
 Диференціальний діагноз : : ХОЗЛ іі АСТМАХОЗЛ АСТМА • Виникає у середньому віці • Симптоми повільно прогресують • Тривала історія куріння • Диспное підчас фізичних вправ • Переважно незворотнє обмеження дихального потоку • Виникає у ранньому віці ( часто у дитинстві ) • Симптоми змінюються з дня на день • Симптоми виникають вночі / рано вранці • Супутні: алергія , риниті , і / чи екзема • Сімейний анамнез астми • Переважно зворотнє обмеження дихального потоку
Диференціальний діагноз : : ХОЗЛ іі АСТМАХОЗЛ АСТМА • Виникає у середньому віці • Симптоми повільно прогресують • Тривала історія куріння • Диспное підчас фізичних вправ • Переважно незворотнє обмеження дихального потоку • Виникає у ранньому віці ( часто у дитинстві ) • Симптоми змінюються з дня на день • Симптоми виникають вночі / рано вранці • Супутні: алергія , риниті , і / чи екзема • Сімейний анамнез астми • Переважно зворотнє обмеження дихального потоку
 ХОЗЛ: лікування Основні принципи терапії хворих на ХОЗЛ : поступове нарощування інтенсивності лікування в залежності від ступеня тяжкості перебігу захворювання; регулярність, постійність базисної терапії відповідно до ступеня тяжкості перебігу захворювання; варіабельність індивідуальної відповіді на лікування визначає необхідність проведення уважного і регулярного моніторингу клініко-функціональних ознак захворювання.
ХОЗЛ: лікування Основні принципи терапії хворих на ХОЗЛ : поступове нарощування інтенсивності лікування в залежності від ступеня тяжкості перебігу захворювання; регулярність, постійність базисної терапії відповідно до ступеня тяжкості перебігу захворювання; варіабельність індивідуальної відповіді на лікування визначає необхідність проведення уважного і регулярного моніторингу клініко-функціональних ознак захворювання.
 Головні складові лікування ХОЗЛ 1. Оцінка та моніторинг хвороби 2. Зниження факторів ризику 3. Лікування ХОЗЛ Освіта Фармакологічні засоби Нефармакологічні засоби 4. Лікування ускладнень
Головні складові лікування ХОЗЛ 1. Оцінка та моніторинг хвороби 2. Зниження факторів ризику 3. Лікування ХОЗЛ Освіта Фармакологічні засоби Нефармакологічні засоби 4. Лікування ускладнень
 Головні складові лікування ХОЗЛ Зменшення впливу факторів ризику Скорочення загального впливу тютюнового диму, професійної пилу та хімічних речовин, а також внутрішніх і зовнішніх забруднювачів повітря є важливими цілями для запобігання виникнення та прогресування ХОЗЛ. . Відмова від куріння є найбільш ефективним — і економічно виправданим заходом у більшості людей, щоб зменшити ризик розвитку ХОЗЛ і зупинити її розвиток (рівень доказовості А).
Головні складові лікування ХОЗЛ Зменшення впливу факторів ризику Скорочення загального впливу тютюнового диму, професійної пилу та хімічних речовин, а також внутрішніх і зовнішніх забруднювачів повітря є важливими цілями для запобігання виникнення та прогресування ХОЗЛ. . Відмова від куріння є найбільш ефективним — і економічно виправданим заходом у більшості людей, щоб зменшити ризик розвитку ХОЗЛ і зупинити її розвиток (рівень доказовості А).
 Four Components of COPD Management 1. Assess and monitor disease 2. Reduce risk factors 3. Manage stable COPD Education Pharmacologic Non-pharmacologic 4. Manage exacerbations
Four Components of COPD Management 1. Assess and monitor disease 2. Reduce risk factors 3. Manage stable COPD Education Pharmacologic Non-pharmacologic 4. Manage exacerbations
 Головні складові лікування ХОЗЛ Фармакотерапія: бронходилятатори Бронхолітики мають вирішальне значення для симптоматичного лікування ХОЗЛ ( Рівень доказів A). Бронходилятатори призначають за потребою або регулярно, щоб запобігти або зменшити симптоми. Основними бронходилататорами є ß 2 -агоністи, антихолінергічні засоби і метилксантини, які використовуються окремо або в комбінації ( Рівень доказів A). Бронходилататори тривалої дії більш ефективні і зручні, ніж короткодіючі бронходилататори ( Рівень доказів A).
Головні складові лікування ХОЗЛ Фармакотерапія: бронходилятатори Бронхолітики мають вирішальне значення для симптоматичного лікування ХОЗЛ ( Рівень доказів A). Бронходилятатори призначають за потребою або регулярно, щоб запобігти або зменшити симптоми. Основними бронходилататорами є ß 2 -агоністи, антихолінергічні засоби і метилксантини, які використовуються окремо або в комбінації ( Рівень доказів A). Бронходилататори тривалої дії більш ефективні і зручні, ніж короткодіючі бронходилататори ( Рівень доказів A).
 β 2 -агоністи Короткої дії Сальбутамол (вентолін) Фенотерол (беротек, беровент) Тербуталін (бриканіл) Пролонгованої дії Сальметерол (Серевент) Формотерол Холінолітики Іпратропіуму бромід (атровент) Тіотропіуму бромід (спірива) Метилксантини Еуфілін Теопек Теотард Теофілін-ретард
β 2 -агоністи Короткої дії Сальбутамол (вентолін) Фенотерол (беротек, беровент) Тербуталін (бриканіл) Пролонгованої дії Сальметерол (Серевент) Формотерол Холінолітики Іпратропіуму бромід (атровент) Тіотропіуму бромід (спірива) Метилксантини Еуфілін Теопек Теотард Теофілін-ретард
 Бронхолітична терапія Перший селективний β 2 -агоніст короткої дії Не вміщує фреону (вимоги Монреальського протоколу) Використовують для зняття гострого бронхоспазму (100 -200 мкг, діти 100 мкг) Профілактика бронхоспазму перед фізичним навантаженням
Бронхолітична терапія Перший селективний β 2 -агоніст короткої дії Не вміщує фреону (вимоги Монреальського протоколу) Використовують для зняття гострого бронхоспазму (100 -200 мкг, діти 100 мкг) Профілактика бронхоспазму перед фізичним навантаженням
 Антихолінергічні препарати ІПРАТРОПІЮ БРОМІД (атровент) Механізм дії: усунення/зменшення симптомів завдяки бронходилятуючому ефекту (усуває/попереджує обумовлений ацетилхоліном бронхоспазм); не впливає на запалення та алергічні реакції Побічні ефекти: сухість і гіркота в роті, погіршення перебігу глаукоми, порушення сечопуску (при аденомі простати) ТІОТРОПІЮ БРОМІД (спірива): препарат для базової терапії ХОЗЛ, приймається у вигляді інгаляції 1 раз на день GINA 2007 : www. ginasthma. org
Антихолінергічні препарати ІПРАТРОПІЮ БРОМІД (атровент) Механізм дії: усунення/зменшення симптомів завдяки бронходилятуючому ефекту (усуває/попереджує обумовлений ацетилхоліном бронхоспазм); не впливає на запалення та алергічні реакції Побічні ефекти: сухість і гіркота в роті, погіршення перебігу глаукоми, порушення сечопуску (при аденомі простати) ТІОТРОПІЮ БРОМІД (спірива): препарат для базової терапії ХОЗЛ, приймається у вигляді інгаляції 1 раз на день GINA 2007 : www. ginasthma. org
 Небулайзер Загальні технічні основною для всіх небулайзерів є або використання кисню, стисненого повітря або ультразвукового поля, як засобу для введення медичних розчинів / суспензій на дрібні краплі аерозолю, для прямої інгаляції. При використанні небулайзера для інгаляційної терапії з ліками для введення безпосередньо в легені, важливо відзначити, що при вдиханні краплі аерозолю можуть проникати у вузькі гілки нижніх дихальних шляхів, якщо вони мають невеликий діаметр 1 -5 мкм. В іншому випадку вони тільки поглинається порожнини рота, де ефект є нижчим. . Перший небулайзер Sales-Girons , 1858. Перший медичний небулайзер Siegle, 1864 Сучасний небулайзер з компресором.
Небулайзер Загальні технічні основною для всіх небулайзерів є або використання кисню, стисненого повітря або ультразвукового поля, як засобу для введення медичних розчинів / суспензій на дрібні краплі аерозолю, для прямої інгаляції. При використанні небулайзера для інгаляційної терапії з ліками для введення безпосередньо в легені, важливо відзначити, що при вдиханні краплі аерозолю можуть проникати у вузькі гілки нижніх дихальних шляхів, якщо вони мають невеликий діаметр 1 -5 мкм. В іншому випадку вони тільки поглинається порожнини рота, де ефект є нижчим. . Перший небулайзер Sales-Girons , 1858. Перший медичний небулайзер Siegle, 1864 Сучасний небулайзер з компресором.
 Метилксантини Менш виразна бронхолітична дія, препарати другого ряду Мають деякий протизапальний ефект Збільшують силу дихальних м ’ язів Можливе комплексне лікування при важкому та дуже важкому перебігові ХОЗЛ Необхідний контроль концентрації препарату в крові
Метилксантини Менш виразна бронхолітична дія, препарати другого ряду Мають деякий протизапальний ефект Збільшують силу дихальних м ’ язів Можливе комплексне лікування при важкому та дуже важкому перебігові ХОЗЛ Необхідний контроль концентрації препарату в крові
 Головні складові лікування ХОЗЛ Фармакотерапія: глюкокортикостероїди Регулярне лікування інгаляційними ГКС знижує частоту загострень ХОЗЛ для симптоматичного лікування пацієнтів з ОФВ 1 <50% від належного (Стадія III: Важка ХОЗЛ та Стадія IV: Дуже важка ХОЗЛ) і повторними загостреннями. Лікування інгаляційними ГКС підвищує ймовірність виникнення пневмонії і не знижує загальну смертність.
Головні складові лікування ХОЗЛ Фармакотерапія: глюкокортикостероїди Регулярне лікування інгаляційними ГКС знижує частоту загострень ХОЗЛ для симптоматичного лікування пацієнтів з ОФВ 1 <50% від належного (Стадія III: Важка ХОЗЛ та Стадія IV: Дуже важка ХОЗЛ) і повторними загостреннями. Лікування інгаляційними ГКС підвищує ймовірність виникнення пневмонії і не знижує загальну смертність.
 Бекотид, беклофорт (беклометазону дипропіонат) Форма випуску: бекотид – доз. аер 50 мкг/доза, 200 доз беклофорт – доз. аер 250 мкг/доза. Спосіб застосування: дорослим і дітям > 12 років; початкова доза залежить від ступеню важкості
Бекотид, беклофорт (беклометазону дипропіонат) Форма випуску: бекотид – доз. аер 50 мкг/доза, 200 доз беклофорт – доз. аер 250 мкг/доза. Спосіб застосування: дорослим і дітям > 12 років; початкова доза залежить від ступеню важкості
 Фліксотид (фл ю тиказону пропіонат) Для тривалої терапії ефективний в низьких дозах Форма випуску: 25 мкг; 50 мкг, 125 мкг; 250 мкг – 60 або 120 доз. Спосіб застосування: дорослі і діти >16 років – по 100 -1000 мкг. Діти від 1 -4 років: 100 мкг за допомогою спейсера “Бебіхалер”
Фліксотид (фл ю тиказону пропіонат) Для тривалої терапії ефективний в низьких дозах Форма випуску: 25 мкг; 50 мкг, 125 мкг; 250 мкг – 60 або 120 доз. Спосіб застосування: дорослі і діти >16 років – по 100 -1000 мкг. Діти від 1 -4 років: 100 мкг за допомогою спейсера “Бебіхалер”
 Серетид – (сальметерол/флютиказон) ЕВОХАЛЕР ДИСКУС 25/50 120 доз 25/125 120 доз 25/250 120 доз 50/100 60 доз 50/250 60 доз 50/500 60 доз По 2 вдохи 2 рази По 1 вдоху 2 рази При досягненні стійкого контролю хворі можуть перейти на прийом ОДИН РАЗ на день
Серетид – (сальметерол/флютиказон) ЕВОХАЛЕР ДИСКУС 25/50 120 доз 25/125 120 доз 25/250 120 доз 50/100 60 доз 50/250 60 доз 50/500 60 доз По 2 вдохи 2 рази По 1 вдоху 2 рази При досягненні стійкого контролю хворі можуть перейти на прийом ОДИН РАЗ на день
 Симбікорт – (формотерол/будесонід)
Симбікорт – (формотерол/будесонід)
 Головні складові лікування ХОЗЛ Фармакотерапія: інгібітор фосфодиестерази -4 У пацієнтів з III стадією: важка ХОЗЛ або стадією IV: Дуже важка ХОЗЛ та історії загострень і хронічний бронхіт, інгібітора фосфодиестерази -4 Roflumilast (Даксас) , знижує частоту загострень у пацієнтів, що приймають пероральні глюкокортикостероїди.
Головні складові лікування ХОЗЛ Фармакотерапія: інгібітор фосфодиестерази -4 У пацієнтів з III стадією: важка ХОЗЛ або стадією IV: Дуже важка ХОЗЛ та історії загострень і хронічний бронхіт, інгібітора фосфодиестерази -4 Roflumilast (Даксас) , знижує частоту загострень у пацієнтів, що приймають пероральні глюкокортикостероїди.
 Головні складові лікування ХОЗЛ Фармакотерапія: вакцини У хворих на ХОЗЛ протигрипозна вакцина може знизити важкість перебігу хвороби ( Evidence A ). Пневмококові полісахаридні вакцини рекомендуються для пацієнтів з ХОЗЛ 65 років і старших та для пацієнтів з ХОЗЛ молодших 65 років з ОФВ 1 <40% від належного ( Evidence B ). Протигрипозні, але не пневмококові, вакцинації пов'язані зі зменшенням ризику смертності від усіх причин при ХОЗЛ ( Evidence B ).
Головні складові лікування ХОЗЛ Фармакотерапія: вакцини У хворих на ХОЗЛ протигрипозна вакцина може знизити важкість перебігу хвороби ( Evidence A ). Пневмококові полісахаридні вакцини рекомендуються для пацієнтів з ХОЗЛ 65 років і старших та для пацієнтів з ХОЗЛ молодших 65 років з ОФВ 1 <40% від належного ( Evidence B ). Протигрипозні, але не пневмококові, вакцинації пов'язані зі зменшенням ризику смертності від усіх причин при ХОЗЛ ( Evidence B ).
 Головні складові лікування ХОЗЛ Фармакотерапія: інші фармакологічні засоби Антибіотики : використовуються тільки для лікування інфекційних загострень ХОЗЛ Антиоксидантні агенти : не відмічено ефекту від призначення N-Acetylcysteine на частоту загострень ХОЗЛ, за винятком пацієнтів, які не приймали інгаляційних ГКС Муколітики , Протикашлеві , Вазодилятатори : не рекомендовані при стабільному перебігові ХОЗЛ
Головні складові лікування ХОЗЛ Фармакотерапія: інші фармакологічні засоби Антибіотики : використовуються тільки для лікування інфекційних загострень ХОЗЛ Антиоксидантні агенти : не відмічено ефекту від призначення N-Acetylcysteine на частоту загострень ХОЗЛ, за винятком пацієнтів, які не приймали інгаляційних ГКС Муколітики , Протикашлеві , Вазодилятатори : не рекомендовані при стабільному перебігові ХОЗЛ
 Рівень Характеристика пацієнта Препарати першої лінії Альтернативні препарати І Амбулаторні пацієнти Амоксицилін Макролід Цефалоспорини Доксициклін Амоксицилін/клавуланат РФХ І Госпіталізовані пацієнти Амоксицилін/ Клавуланат РФХ Фторхінолони ІІ Госпіталізовані у ВРІТ Амоксицилін/ Клавуланат РФХ Комбінована терапія. Вибір антибактеріального препарату при загостренні ХОЗЛ
Рівень Характеристика пацієнта Препарати першої лінії Альтернативні препарати І Амбулаторні пацієнти Амоксицилін Макролід Цефалоспорини Доксициклін Амоксицилін/клавуланат РФХ І Госпіталізовані пацієнти Амоксицилін/ Клавуланат РФХ Фторхінолони ІІ Госпіталізовані у ВРІТ Амоксицилін/ Клавуланат РФХ Комбінована терапія. Вибір антибактеріального препарату при загостренні ХОЗЛ
 Головні складові лікування ХОЗЛ Фармакотерапія: інші фармакологічні засоби Оксигенотерапія : При т ривалому застосуванні кисню (> 15 годин в день) для пацієнтів з хронічною дихальною недостатністю спостерігається збільшення показника виживаності ( Evidence A ).
Головні складові лікування ХОЗЛ Фармакотерапія: інші фармакологічні засоби Оксигенотерапія : При т ривалому застосуванні кисню (> 15 годин в день) для пацієнтів з хронічною дихальною недостатністю спостерігається збільшення показника виживаності ( Evidence A ).

 IV: Very Severe III: Severe II: Moderate I: Mild Терапія стадій ХОЗЛ * FEV 1 /FVC 80% predicted FEV 1 /FVC < 70% 50% < FEV 1 < 80% predicted FEV 1 /FVC < 70% 30% < FEV 1 < 50% predicted FEV 1 /FVC < 70% FEV 1 < 30% predicted or FEV 1 < 50% predicted plus chronic respiratory failure Add regular treatment with one or more long-acting bronchodilators (when needed); Add rehabilitation Add inhaled glucocorticosteroids if repeated exacerbations Active reduction of risk factor(s); influenza vaccination Add short-acting bronchodilator (when needed) Add long term oxygen if chronic respiratory failure. Consider surgical treatments *Postbronchodilator FEV 1 is recommended for the diagnosis and assessment of severity of COP
IV: Very Severe III: Severe II: Moderate I: Mild Терапія стадій ХОЗЛ * FEV 1 /FVC 80% predicted FEV 1 /FVC < 70% 50% < FEV 1 < 80% predicted FEV 1 /FVC < 70% 30% < FEV 1 < 50% predicted FEV 1 /FVC < 70% FEV 1 < 30% predicted or FEV 1 < 50% predicted plus chronic respiratory failure Add regular treatment with one or more long-acting bronchodilators (when needed); Add rehabilitation Add inhaled glucocorticosteroids if repeated exacerbations Active reduction of risk factor(s); influenza vaccination Add short-acting bronchodilator (when needed) Add long term oxygen if chronic respiratory failure. Consider surgical treatments *Postbronchodilator FEV 1 is recommended for the diagnosis and assessment of severity of COP
 Manage COPD Exacerbations Key Points Ефективними для лікування загострень ХОЗЛ є інгаляційні бронходилататори (особливо інгаляції ß 2 -агоністів з або без антихолінергічних) і пероральні ГКС ( Evidence A ).
Manage COPD Exacerbations Key Points Ефективними для лікування загострень ХОЗЛ є інгаляційні бронходилататори (особливо інгаляції ß 2 -агоністів з або без антихолінергічних) і пероральні ГКС ( Evidence A ).
 Алгоритм ведення загострення ХОЗЛ в амбулаторних умовах — ініціювати або посилити бронхолітичну терапію (більша доза та частота прийому, поєднання різних бронхолітиків ( β 2 — агоністи, холінолітики), застосування небулайзера або спейсера); — при інфекційному загостренні додати антибіотики; — повторна оцінка стану; — при покращанні симптомів та ознак загострення продовжити призначене лікування, по закінченні загострення — переглянути базисну терапію; — якщо покращання симптомів не спостерігається, додати оральні ГКС (30 — 40 мг преднізолону на 10 днів); — повторна оцінка стану; — при покращанні стану по закінченні загострення — переглянути базисну терапію; — при погіршенні ознак / симптомів загострення — госпіталізувати хворого.
Алгоритм ведення загострення ХОЗЛ в амбулаторних умовах — ініціювати або посилити бронхолітичну терапію (більша доза та частота прийому, поєднання різних бронхолітиків ( β 2 — агоністи, холінолітики), застосування небулайзера або спейсера); — при інфекційному загостренні додати антибіотики; — повторна оцінка стану; — при покращанні симптомів та ознак загострення продовжити призначене лікування, по закінченні загострення — переглянути базисну терапію; — якщо покращання симптомів не спостерігається, додати оральні ГКС (30 — 40 мг преднізолону на 10 днів); — повторна оцінка стану; — при покращанні стану по закінченні загострення — переглянути базисну терапію; — при погіршенні ознак / симптомів загострення — госпіталізувати хворого.
 WORLD COPD DAY November 16, 2011 Raising COPD Awareness Worldwide
WORLD COPD DAY November 16, 2011 Raising COPD Awareness Worldwide

