Гистиоцитарные синдромы у детей.ppt
- Количество слайдов: 78
 Гистиоцитарные синдромы у детей д. м. н. Романова О. Н. , к. м. н. Мигаль Н. В. ГУ «РНПЦДОГ» , БГМУ, кафедра детских болезней № 1
Гистиоцитарные синдромы у детей д. м. н. Романова О. Н. , к. м. н. Мигаль Н. В. ГУ «РНПЦДОГ» , БГМУ, кафедра детских болезней № 1
 Гистиоцитозы: группа заболеваний, в основе которых лежит аккумуляция и пролиферация гистиоцитов в поражённых органах и тканях.
Гистиоцитозы: группа заболеваний, в основе которых лежит аккумуляция и пролиферация гистиоцитов в поражённых органах и тканях.
 КЛЕТКИ ГИСТИОЦИТАРНОГО РЯДА антиген-перерабатывающие ► антиген-презентирующие гистиоциты - ординарные гистиоциты макрофаги: дендритические клетки: -моноциты периферической крови -клетки Лангерганса -тканевые макрофаги: -интерстициальные плевральные, перитонеальные и дендритические клетки альвеолярные макрофаги, - интердигитальные клетки Купферовские клетки печени, -тимические дендритические мезангиальные клетки почек, клетки. микроглиальные клетки ► Основная функция - презентация головного мозга и т. д. антигенов Т-лимфоцитам ► Основная функция- процессинг антигенов ►
КЛЕТКИ ГИСТИОЦИТАРНОГО РЯДА антиген-перерабатывающие ► антиген-презентирующие гистиоциты - ординарные гистиоциты макрофаги: дендритические клетки: -моноциты периферической крови -клетки Лангерганса -тканевые макрофаги: -интерстициальные плевральные, перитонеальные и дендритические клетки альвеолярные макрофаги, - интердигитальные клетки Купферовские клетки печени, -тимические дендритические мезангиальные клетки почек, клетки. микроглиальные клетки ► Основная функция - презентация головного мозга и т. д. антигенов Т-лимфоцитам ► Основная функция- процессинг антигенов ►
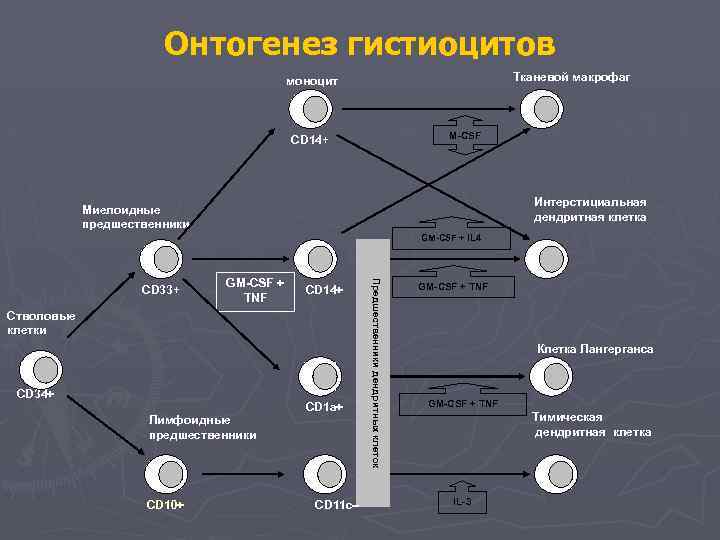 Онтогенез гистиоцитов Тканевой макрофаг моноцит M-CSF CD 14+ Интерстициальная дендритная клетка Миелоидные предшественники GM-CSF + IL 4 GM-CSF + TNF CD 14+ Стволовые клетки CD 34+ Лимфоидные предшественники CD 10+ CD 1 a+ CD 11 c Предшественники дендритных клеток CD 33+ GM-CSF + TNF Клетка Лангерганса GM-CSF + TNF Тимическая дендритная клетка IL-3
Онтогенез гистиоцитов Тканевой макрофаг моноцит M-CSF CD 14+ Интерстициальная дендритная клетка Миелоидные предшественники GM-CSF + IL 4 GM-CSF + TNF CD 14+ Стволовые клетки CD 34+ Лимфоидные предшественники CD 10+ CD 1 a+ CD 11 c Предшественники дендритных клеток CD 33+ GM-CSF + TNF Клетка Лангерганса GM-CSF + TNF Тимическая дендритная клетка IL-3
 Иммуногистохимическая характеристика различных типов гистиоцитов (1997 г. ) Тип гистиоцита Иммунологические, фенотипические и гистохимические характеристики гистиоцитов. Макрофаг ►Лизоцим, CD 45, CD 14 и CD 68 – положит. ►S 100, СD 1 a, фактор XIIIa – отрицат. ►Гранулы Бирбека – отрицат. Индетерминированная клетка ►CD 45, S 100 и CD 1 a – положит. ►Фактор XIIIa – отрицат. ►Гранулы Бирбека – отрицат. Клетка Лангерганса ►CD 45, S 100 и CD 1 a – положит. ►CD 14 и фактор XIIIa – отрицат. ►Гранулы Бирбека – положит. Интердигитальная дендритическая клетка ►CD 45 и S 100 – положит. ►CD 14, CD 1 a, фактор XIIIa – отрицат. ►Гранулы Бирбека – отрицат. Дендроцит дермы ►Фактор XIIIa, CD 45, и CD 68 - положит. ►S 100 и CD 1 a – отрицат. ►Гранулы Бирбека – отрицат. Фолликулярная дендритическая клетка ►Ki. M 4, CD 21, CD 35, S 100 – вариабельны. ►CD 45 –отрицат. ►Гранулы Бирбека – отрицат.
Иммуногистохимическая характеристика различных типов гистиоцитов (1997 г. ) Тип гистиоцита Иммунологические, фенотипические и гистохимические характеристики гистиоцитов. Макрофаг ►Лизоцим, CD 45, CD 14 и CD 68 – положит. ►S 100, СD 1 a, фактор XIIIa – отрицат. ►Гранулы Бирбека – отрицат. Индетерминированная клетка ►CD 45, S 100 и CD 1 a – положит. ►Фактор XIIIa – отрицат. ►Гранулы Бирбека – отрицат. Клетка Лангерганса ►CD 45, S 100 и CD 1 a – положит. ►CD 14 и фактор XIIIa – отрицат. ►Гранулы Бирбека – положит. Интердигитальная дендритическая клетка ►CD 45 и S 100 – положит. ►CD 14, CD 1 a, фактор XIIIa – отрицат. ►Гранулы Бирбека – отрицат. Дендроцит дермы ►Фактор XIIIa, CD 45, и CD 68 - положит. ►S 100 и CD 1 a – отрицат. ►Гранулы Бирбека – отрицат. Фолликулярная дендритическая клетка ►Ki. M 4, CD 21, CD 35, S 100 – вариабельны. ►CD 45 –отрицат. ►Гранулы Бирбека – отрицат.
 Гистиоцитозы у детей Маркеры гистиоцитов и макрофагов LC PLC IDC Mph СD 1 a + + S-100 + + + CD 68 + гранулы Бирбека + + LC - клетки Лангерганса PLC - патологические клетки Лангерганса IDC - интердигитальные клетки Mph - макрофаги - -
Гистиоцитозы у детей Маркеры гистиоцитов и макрофагов LC PLC IDC Mph СD 1 a + + S-100 + + + CD 68 + гранулы Бирбека + + LC - клетки Лангерганса PLC - патологические клетки Лангерганса IDC - интердигитальные клетки Mph - макрофаги - -
 КЛАССИФИКАЦИЯ ГИСТИОЦИТОЗОВ I. Гистиоцитозы из дендритических клеток (антигенпрезентирующих клеток) II. Гистиоцитозы из макрофагальных клеток (антигенперерабатывающих клеток) III. Злокачественные гистиоцитозы
КЛАССИФИКАЦИЯ ГИСТИОЦИТОЗОВ I. Гистиоцитозы из дендритических клеток (антигенпрезентирующих клеток) II. Гистиоцитозы из макрофагальных клеток (антигенперерабатывающих клеток) III. Злокачественные гистиоцитозы
 Гистиоцитозы I класса из дендритических клеток: ► Гистиоцитозы из клеток Лангерганса ► Вторичные гистиоцитозы из дендритических клеток ► Солитарные гистиоцитомы из фенотипически различных дендритических клеток
Гистиоцитозы I класса из дендритических клеток: ► Гистиоцитозы из клеток Лангерганса ► Вторичные гистиоцитозы из дендритических клеток ► Солитарные гистиоцитомы из фенотипически различных дендритических клеток
 Гистиоцитозы у детей Гистиоцитоз из клеток Лангерганса 1890 г – синдром Хенда-Шуллера-Крисчена ► Эозинофильная гранулема ► Болезнь Леттерера-Зиве 1953 год L. Lichtenstein объединил все эти синдромы под общим названием – Гистиоцитозы-Х: идентичные гистопатологические изменения, инфильтрация моноцитами, макрофагами
Гистиоцитозы у детей Гистиоцитоз из клеток Лангерганса 1890 г – синдром Хенда-Шуллера-Крисчена ► Эозинофильная гранулема ► Болезнь Леттерера-Зиве 1953 год L. Lichtenstein объединил все эти синдромы под общим названием – Гистиоцитозы-Х: идентичные гистопатологические изменения, инфильтрация моноцитами, макрофагами
 Гистиоцитозы у детей Гистиоцитоз из клеток Лангерганса ► 1868 г - Langerhans описал новый тип клеток в эпидермисе кожи при окраске хлоридом золота ► В 1961 г. Birbeck – “гранула Бирбека” ► 1973 году C. Nezelof - клетки Лангерганса составляют морфологический субстрат гистиоцитоза Х ► КЛ – крупный мононуклеар с диаметром 12 -25 мкм. Уникальной цитоплазматической структурой, отличающей патологическую клетку Лангерганса от других гистиоцитов, является гранула Бирбека
Гистиоцитозы у детей Гистиоцитоз из клеток Лангерганса ► 1868 г - Langerhans описал новый тип клеток в эпидермисе кожи при окраске хлоридом золота ► В 1961 г. Birbeck – “гранула Бирбека” ► 1973 году C. Nezelof - клетки Лангерганса составляют морфологический субстрат гистиоцитоза Х ► КЛ – крупный мононуклеар с диаметром 12 -25 мкм. Уникальной цитоплазматической структурой, отличающей патологическую клетку Лангерганса от других гистиоцитов, является гранула Бирбека
 Гистиоцитоз из клеток Лангерганса ► Морфологический субстрат- аккумуляция и пролиферация патологических клеток Лангерганса в поражённых органах, S-100+, CD 1 a+, гранулы Бирбека+
Гистиоцитоз из клеток Лангерганса ► Морфологический субстрат- аккумуляция и пролиферация патологических клеток Лангерганса в поражённых органах, S-100+, CD 1 a+, гранулы Бирбека+
 Гистиоцитозы у детей Гистиоцитоз из клеток Лангерганса 1985 год – 1 -я встреча Международного общества по изучению гистиоцитарных заболеваний Термин "гистиоцитоз Х" (и все охваченные им синдромы) заменен термином гистиоцитоз из клеток Лангерганса (ГКЛ).
Гистиоцитозы у детей Гистиоцитоз из клеток Лангерганса 1985 год – 1 -я встреча Международного общества по изучению гистиоцитарных заболеваний Термин "гистиоцитоз Х" (и все охваченные им синдромы) заменен термином гистиоцитоз из клеток Лангерганса (ГКЛ).
 Гистиоцитоз из клеток Лангерганса Эпидемиология ► встречаемость 2 -6 случаев на 1 млн. детского населения в год ► пик заболеваемости – в возрасте от 0 до 4 х лет ► мальчики болеют в 2 раза чаще девочек ► не является наследственным, генетически детерменированным заболеванием
Гистиоцитоз из клеток Лангерганса Эпидемиология ► встречаемость 2 -6 случаев на 1 млн. детского населения в год ► пик заболеваемости – в возрасте от 0 до 4 х лет ► мальчики болеют в 2 раза чаще девочек ► не является наследственным, генетически детерменированным заболеванием
 Патогенез гистиоцитоза из клеток Лангерганса В патогенезе ГКЛ задействованы механизмы, характерные для опухолевых и реактивных заболеваний: ► Клональный характер, наличие признаков клеточной атипии ► Иммунологические нарушения, цитокиновая дизрегуляция, повышение уровня TNF , IFN , IL 1, IL-6, GM-CSF (чаще локальная гиперпродукция цитокинов в очаге поражения)
Патогенез гистиоцитоза из клеток Лангерганса В патогенезе ГКЛ задействованы механизмы, характерные для опухолевых и реактивных заболеваний: ► Клональный характер, наличие признаков клеточной атипии ► Иммунологические нарушения, цитокиновая дизрегуляция, повышение уровня TNF , IFN , IL 1, IL-6, GM-CSF (чаще локальная гиперпродукция цитокинов в очаге поражения)
 Клинические варианты ГКЛ ► Моносистемный вариант - кости - 80%, - кожа-10 -15%, - л/узлы, легкие и др. ~ 5% ► Мультисистемный вариант - кожа, печень, костный мозг, лёгкие, ЦНС и др. с или без нарушения функции органов «Органы риска» - костный мозг, печень, селезёнка, лёгкие
Клинические варианты ГКЛ ► Моносистемный вариант - кости - 80%, - кожа-10 -15%, - л/узлы, легкие и др. ~ 5% ► Мультисистемный вариант - кожа, печень, костный мозг, лёгкие, ЦНС и др. с или без нарушения функции органов «Органы риска» - костный мозг, печень, селезёнка, лёгкие
 Клинические варианты ГКЛ Признаки дисфункции органов: ► Костный мозг – Hb < 100 г/л, лейк < 4, 0 тыс/мкл тромб < 100 тыс/мкл ► Печень– билирубина, трансаминаз, щелочной фосфатазы < альбумина, при увеличении печени >3 см из-под ребра ► Легкие - Sa. O < 95%, типичные изменения на КТ и Rграммах ► Селезенка ≥ 2 см из-под ребра Неблагоприятные факторы: мультисистемный вариант с вовлечением 1 или более «органов риска» возраст, до 2 -х лет
Клинические варианты ГКЛ Признаки дисфункции органов: ► Костный мозг – Hb < 100 г/л, лейк < 4, 0 тыс/мкл тромб < 100 тыс/мкл ► Печень– билирубина, трансаминаз, щелочной фосфатазы < альбумина, при увеличении печени >3 см из-под ребра ► Легкие - Sa. O < 95%, типичные изменения на КТ и Rграммах ► Селезенка ≥ 2 см из-под ребра Неблагоприятные факторы: мультисистемный вариант с вовлечением 1 или более «органов риска» возраст, до 2 -х лет
 Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение кожи > 50% всех пациентов с ГЛ 100% с полисистемным ГЛ (наши наблюдения) ► Эрозивно-инфильтративное (складки) ► Папулезное ► Папулезно-эритематозное (сливное) ► Себорейный дерматит ► Свищевое
Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение кожи > 50% всех пациентов с ГЛ 100% с полисистемным ГЛ (наши наблюдения) ► Эрозивно-инфильтративное (складки) ► Папулезное ► Папулезно-эритематозное (сливное) ► Себорейный дерматит ► Свищевое
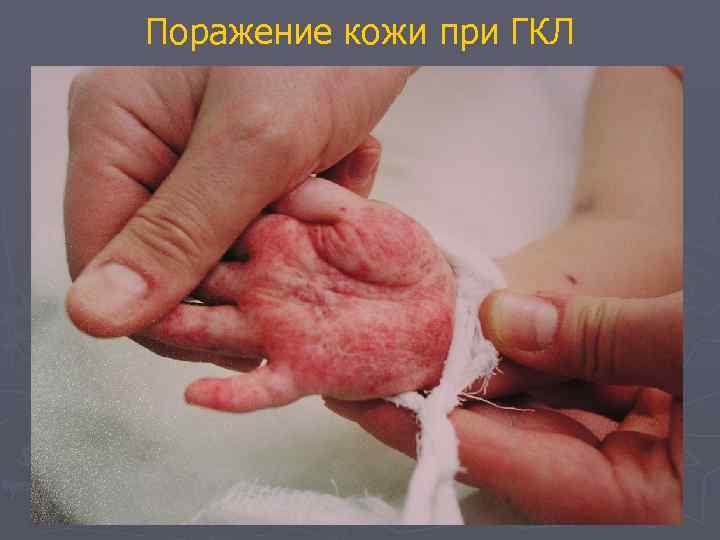 Поражение кожи при ГКЛ
Поражение кожи при ГКЛ
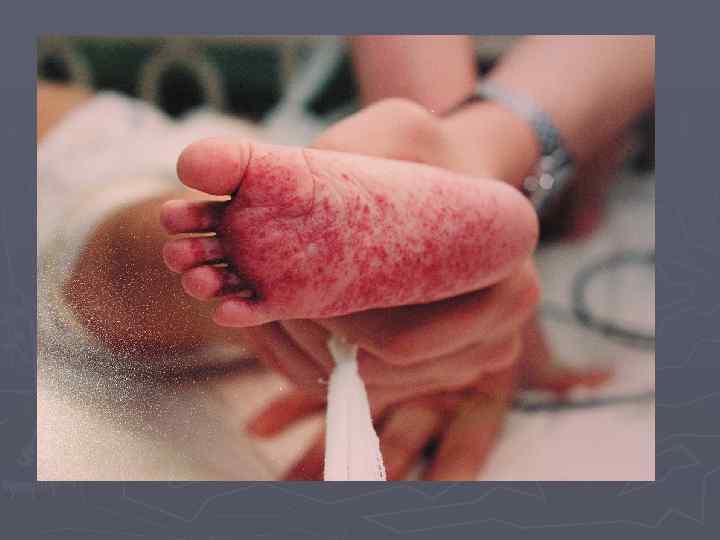
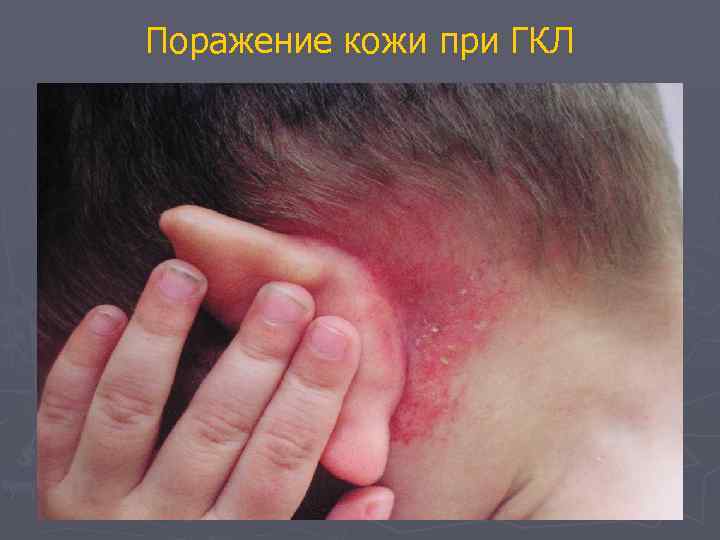 Поражение кожи при ГКЛ
Поражение кожи при ГКЛ
 Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение костей Встречается у 80 -90% пациентов при моносистемном варианте Часто поражаются ► череп (в т. ч. лицевой) ► длинные трубчатые кости ► плоские кости(таз) Реже поражаются ► позвонки Очень редко поражаются ► кости стопы и кисти
Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение костей Встречается у 80 -90% пациентов при моносистемном варианте Часто поражаются ► череп (в т. ч. лицевой) ► длинные трубчатые кости ► плоские кости(таз) Реже поражаются ► позвонки Очень редко поражаются ► кости стопы и кисти
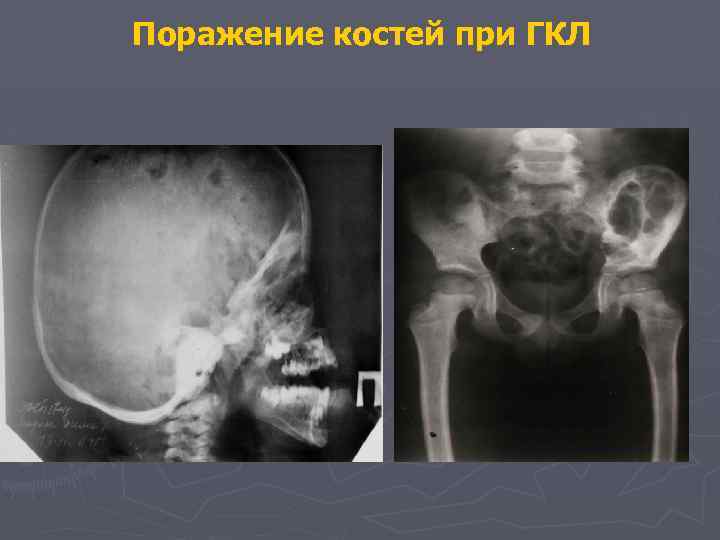 Поражение костей при ГКЛ
Поражение костей при ГКЛ
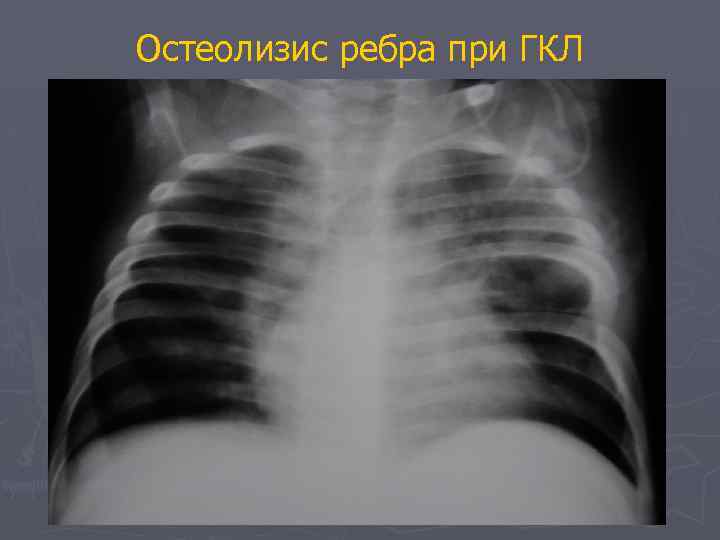 Остеолизис ребра при ГКЛ
Остеолизис ребра при ГКЛ
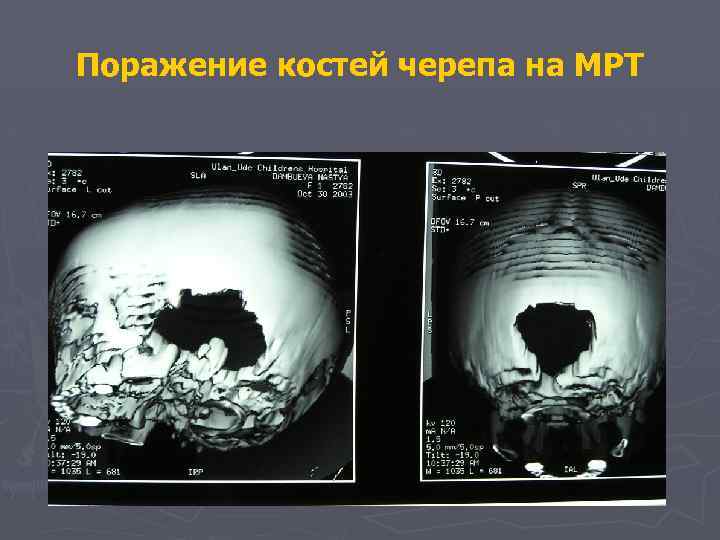 Поражение костей черепа на МРТ
Поражение костей черепа на МРТ
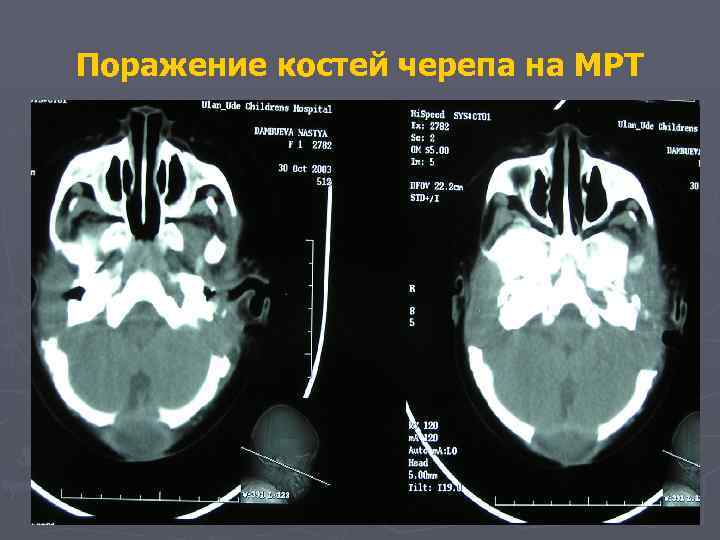 Поражение костей черепа на МРТ
Поражение костей черепа на МРТ
 Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение печени Гепатомегалия - 1/3 больных с мультисистемным ГКЛ, специфическое поражение ~ у 11% ► Воспаление портального тракта ► Активация Купферовских клеток ► Лимфогистиоцитарная инфильтрация ► Стеатоз исходы склерозирующий холангиолит портальный фиброз
Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение печени Гепатомегалия - 1/3 больных с мультисистемным ГКЛ, специфическое поражение ~ у 11% ► Воспаление портального тракта ► Активация Купферовских клеток ► Лимфогистиоцитарная инфильтрация ► Стеатоз исходы склерозирующий холангиолит портальный фиброз
 Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение костного мозга ► У 18 -20% пациентов при мультисистемном ГКЛ ►У Поражение легких ~ 6% Прогрессирующее интерстициальное поражение Фиброз Формирование кист Спонтанный пневмоторакс
Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение костного мозга ► У 18 -20% пациентов при мультисистемном ГКЛ ►У Поражение легких ~ 6% Прогрессирующее интерстициальное поражение Фиброз Формирование кист Спонтанный пневмоторакс
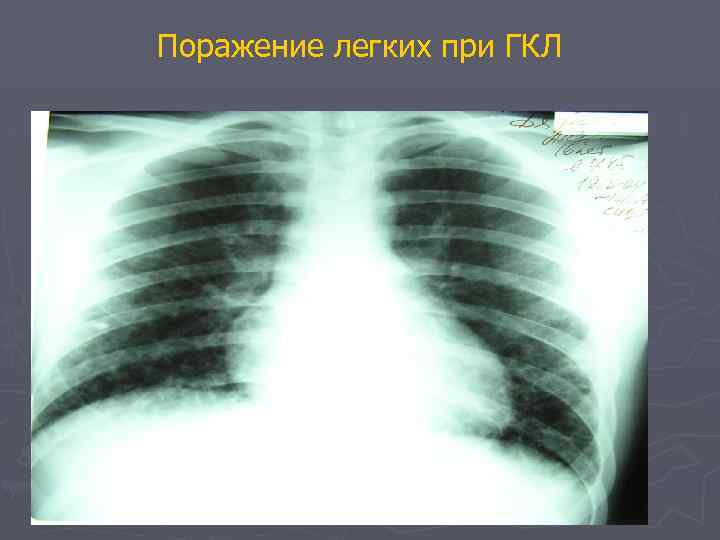 Поражение легких при ГКЛ
Поражение легких при ГКЛ
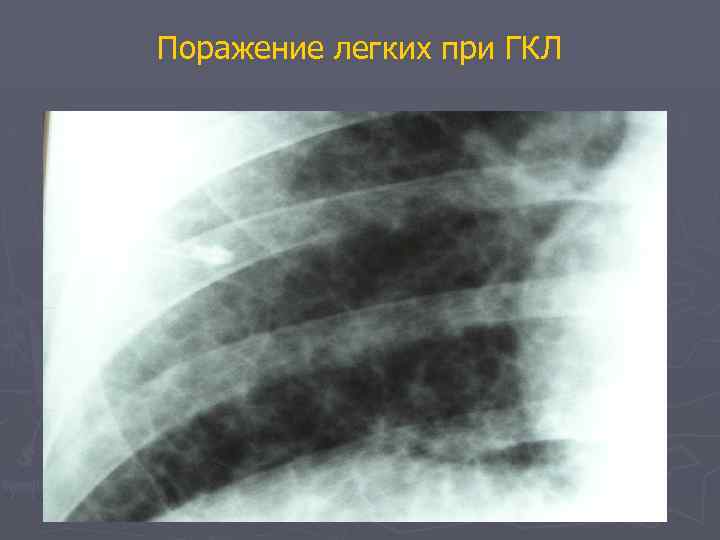 Поражение легких при ГКЛ
Поражение легких при ГКЛ
 Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение эндокринной системы У 40 -50% пациентов с мультисистемным ГКЛ ► ► ► Несахарный диабет Отставание в росте Поражение ЦНС ~ 5% с поражением гипоталямо-гипофизарной оси с туморозными формами со смешанным поражением Другие органы лимфоузлоы, щитовидная железа, ЖКТ- экссудативная энтеропатия ~5%
Гистиоцитоз из клеток Лангерганса Клиническая картина Поражение эндокринной системы У 40 -50% пациентов с мультисистемным ГКЛ ► ► ► Несахарный диабет Отставание в росте Поражение ЦНС ~ 5% с поражением гипоталямо-гипофизарной оси с туморозными формами со смешанным поражением Другие органы лимфоузлоы, щитовидная железа, ЖКТ- экссудативная энтеропатия ~5%
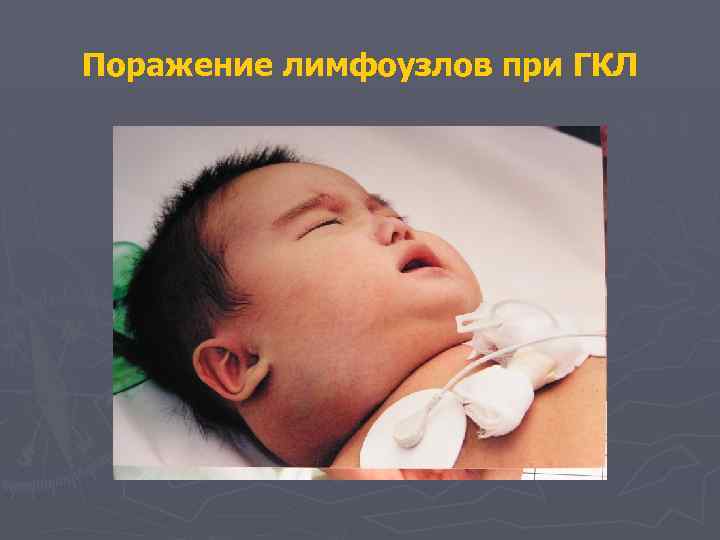 Поражение лимфоузлов при ГКЛ
Поражение лимфоузлов при ГКЛ
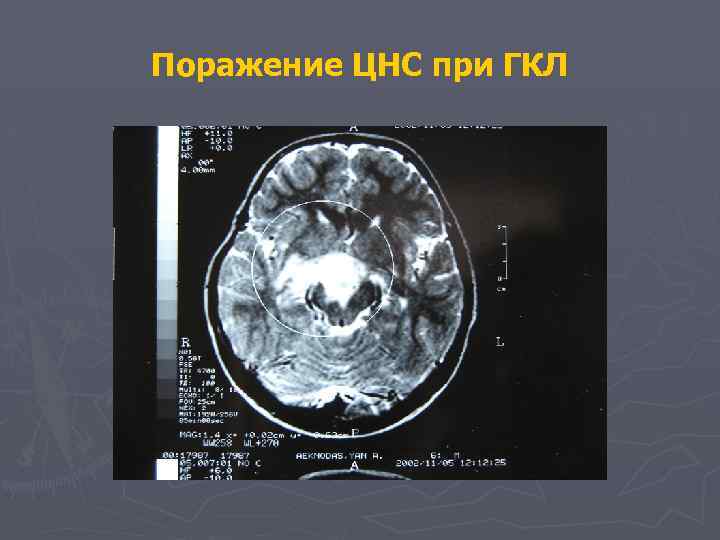 Поражение ЦНС при ГКЛ
Поражение ЦНС при ГКЛ
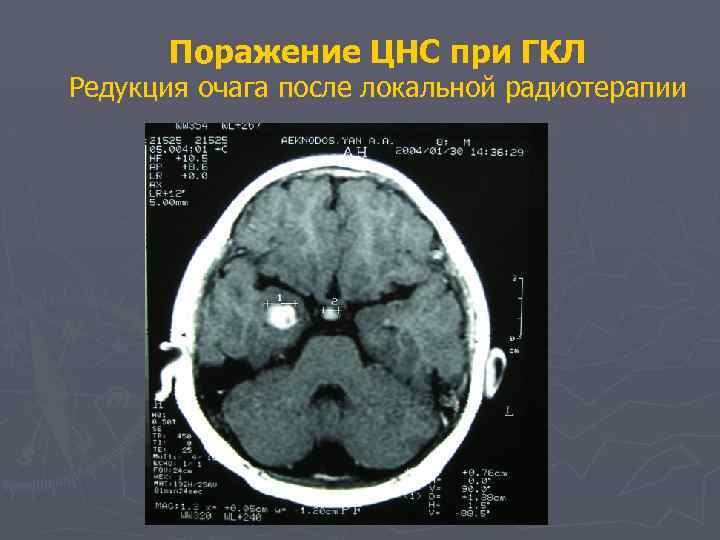 Поражение ЦНС при ГКЛ Редукция очага после локальной радиотерапии
Поражение ЦНС при ГКЛ Редукция очага после локальной радиотерапии
 Гистиоцитоз из клеток Лангерганса Диагноз Окончательный диагноз типичные ГЛ поражения + гранулы Бирбека или CD 1 a Вероятный диагноз типичные ГЛ поражения + 2 признака (АТФ-аза, S-100, маннозидаза, лектин) Предположительный диагноз типичные ГЛ поражения Брать «свежие» , легкодоступные элементы !!!
Гистиоцитоз из клеток Лангерганса Диагноз Окончательный диагноз типичные ГЛ поражения + гранулы Бирбека или CD 1 a Вероятный диагноз типичные ГЛ поражения + 2 признака (АТФ-аза, S-100, маннозидаза, лектин) Предположительный диагноз типичные ГЛ поражения Брать «свежие» , легкодоступные элементы !!!
 Гистиоцитоз из клеток Лангерганса Лечение ►Моносистемное поражение - местное лечение ( стероиды местно, - облучение- 5 -8 Гр) ► Мультисистемное поражение без органной дисфункции ► Мультисистемное поражение с вовлечением «органов риска» , органной дисфункцией Факторы прогноза: ранний ответ на терапию, мультисистемное поражение с органной дисфункцией, возраст до 2 -х лет
Гистиоцитоз из клеток Лангерганса Лечение ►Моносистемное поражение - местное лечение ( стероиды местно, - облучение- 5 -8 Гр) ► Мультисистемное поражение без органной дисфункции ► Мультисистемное поражение с вовлечением «органов риска» , органной дисфункцией Факторы прогноза: ранний ответ на терапию, мультисистемное поражение с органной дисфункцией, возраст до 2 -х лет
 Терапия моносистемной формы ГКЛ Варианты с локализованной моносистемной формой ГКЛ – кожа, кости, лимфоузлы: ► Наблюдение ► Локальное местно облучение -5 -8 Гр, стероиды ► Монотерапия ПЗ, винбластин?
Терапия моносистемной формы ГКЛ Варианты с локализованной моносистемной формой ГКЛ – кожа, кости, лимфоузлы: ► Наблюдение ► Локальное местно облучение -5 -8 Гр, стероиды ► Монотерапия ПЗ, винбластин?
 Терапия моносистемной формы ГКЛ Мультифокальное поражение костей - LCH-II группа Всего 104 пациента, из них: ► I группа - 36 не получали ситемную терапи (13 -наблюдение, 20 -хирургическая резекция очага, 4 облучение, 1 -местно стероиды) ► II группа – 68 пациентов получали системную терапию монотерапия (ПЗ, VBL, VP- 16, кладрибин) -17, комбинированная терапия - 51 человек Результаты: регрессия или разрешение очага ~ 90% в обеих группах вероятность сохранения полной ремиссии без реактивации в I группе – 48%, при монотерапии -55%, терапии 2 -мя препаратами – 80%, комбинированной терапии – 91% ►
Терапия моносистемной формы ГКЛ Мультифокальное поражение костей - LCH-II группа Всего 104 пациента, из них: ► I группа - 36 не получали ситемную терапи (13 -наблюдение, 20 -хирургическая резекция очага, 4 облучение, 1 -местно стероиды) ► II группа – 68 пациентов получали системную терапию монотерапия (ПЗ, VBL, VP- 16, кладрибин) -17, комбинированная терапия - 51 человек Результаты: регрессия или разрешение очага ~ 90% в обеих группах вероятность сохранения полной ремиссии без реактивации в I группе – 48%, при монотерапии -55%, терапии 2 -мя препаратами – 80%, комбинированной терапии – 91% ►
 Терапия мультисистемного варианта ГКЛ ► 1983 -1990 ► 1991 - DAL-HX -1995 – LCH-I ► 1996 -2004 - LCH-II
Терапия мультисистемного варианта ГКЛ ► 1983 -1990 ► 1991 - DAL-HX -1995 – LCH-I ► 1996 -2004 - LCH-II
 Дизайн протокола DAL-HX Общая и безрецидивная выживаемость больных по протоколам DAL–HX– 83 и DAL–HX– 90 оказалась одинаковой и составила, соответственно, 80% и 60%
Дизайн протокола DAL-HX Общая и безрецидивная выживаемость больных по протоколам DAL–HX– 83 и DAL–HX– 90 оказалась одинаковой и составила, соответственно, 80% и 60%
 Лечение ГКЛ Протокол LCH-I (1991 -1995) года началось международное мультицентровое клиническое исследование протокола LCH–I. Базовые препараты кортикостероиды, винбластин и VP-16 (этопозид) в рандомизированных группах. Результаты: Не показано значительных различий результатов в обеих группах ► Безрецидивная выживаемость 43% ► Вероятность реактивации - 68% ► Вероятность несахарного диабета - 42% ► Общая выживаемость у пациентов до 2 -х лет составила 10% ► С 1991
Лечение ГКЛ Протокол LCH-I (1991 -1995) года началось международное мультицентровое клиническое исследование протокола LCH–I. Базовые препараты кортикостероиды, винбластин и VP-16 (этопозид) в рандомизированных группах. Результаты: Не показано значительных различий результатов в обеих группах ► Безрецидивная выживаемость 43% ► Вероятность реактивации - 68% ► Вероятность несахарного диабета - 42% ► Общая выживаемость у пациентов до 2 -х лет составила 10% ► С 1991
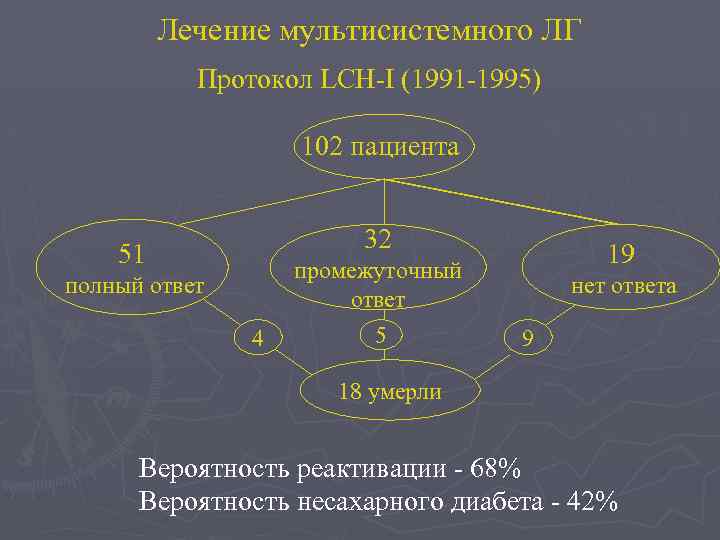 Лечение мультисистемного ЛГ Протокол LCH-I (1991 -1995) 102 пациента 32 51 19 промежуточный ответ полный ответ 4 5 нет ответа 9 18 умерли Вероятность реактивации - 68% Вероятность несахарного диабета - 42%
Лечение мультисистемного ЛГ Протокол LCH-I (1991 -1995) 102 пациента 32 51 19 промежуточный ответ полный ответ 4 5 нет ответа 9 18 умерли Вероятность реактивации - 68% Вероятность несахарного диабета - 42%
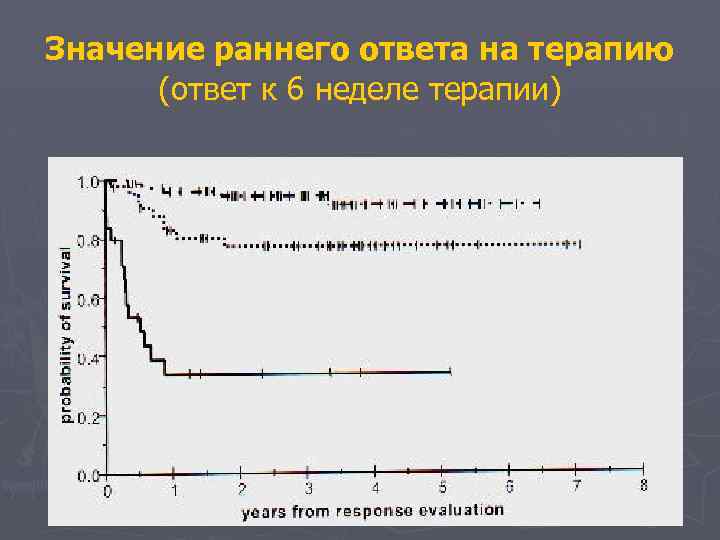 Значение раннего ответа на терапию (ответ к 6 неделе терапии)
Значение раннего ответа на терапию (ответ к 6 неделе терапии)
 Лечение ГКЛ Протокол LCH-II ► C 1996 года протокол LCH-II ► Пациенты «низкого» риска – терапия 2 -мя препаратами (преднизолон+винбластин) ► пациенты высокого риска - рандомизированные группы: 1 – ПЗ + VBL+6 МР 2 - ПЗ + VBL+ VP- 16+6 МР ► Вероятная безрецидивная выживаемость в группе низкого риска – 84%, в группе высокого риска – 57% ► Вероятность реактивации через 2 года в группе низкого риска – 56%, в группе высокого риска 64%
Лечение ГКЛ Протокол LCH-II ► C 1996 года протокол LCH-II ► Пациенты «низкого» риска – терапия 2 -мя препаратами (преднизолон+винбластин) ► пациенты высокого риска - рандомизированные группы: 1 – ПЗ + VBL+6 МР 2 - ПЗ + VBL+ VP- 16+6 МР ► Вероятная безрецидивная выживаемость в группе низкого риска – 84%, в группе высокого риска – 57% ► Вероятность реактивации через 2 года в группе низкого риска – 56%, в группе высокого риска 64%
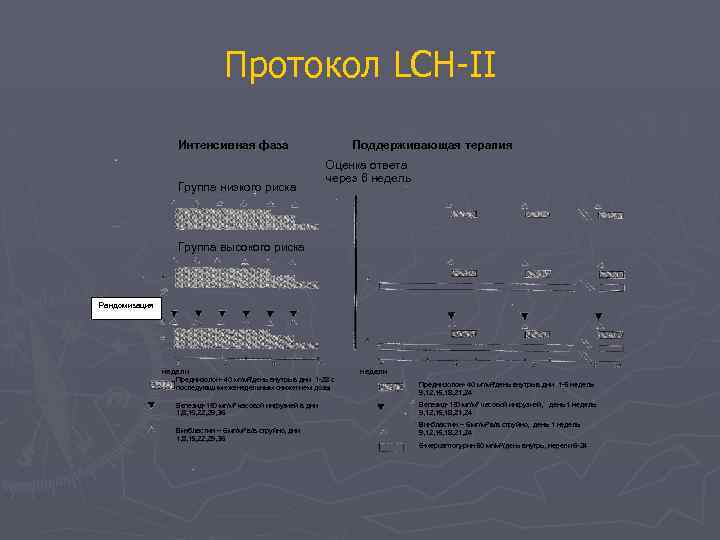 Протокол LCH-II Интенсивная фаза Группа низкого риска Поддерживающая терапия Оценка ответа через 6 недель Группа высокого риска Рандомизация недели Преднизолон- 40 мг/м 2/день внутрь в дни 1 -28 с последующим еженедельным снижением дозы Вепезид-150 мг/м 2 часовой инфузией в дни 1, 8, 15, 22, 29, 36 Винбластин – 6 мг/м 2 в/в струйно, дни 1, 8, 15, 22, 29, 36 недели Преднизолон- 40 мг/м 2/день внутрь в дни 1 -5 недель 9, 12, 15, 18, 21, 24 Вепезид-150 мг/м 2 часовой инфузией, день 1 недель 9, 12, 15, 18, 21, 24 Винбластин – 6 мг/м 2 в/в струйно, день 1 недель 9, 12, 15, 18, 21, 24 6 -меркаптопурин 50 мг/м 2/день внутрь, недели 6 -24
Протокол LCH-II Интенсивная фаза Группа низкого риска Поддерживающая терапия Оценка ответа через 6 недель Группа высокого риска Рандомизация недели Преднизолон- 40 мг/м 2/день внутрь в дни 1 -28 с последующим еженедельным снижением дозы Вепезид-150 мг/м 2 часовой инфузией в дни 1, 8, 15, 22, 29, 36 Винбластин – 6 мг/м 2 в/в струйно, дни 1, 8, 15, 22, 29, 36 недели Преднизолон- 40 мг/м 2/день внутрь в дни 1 -5 недель 9, 12, 15, 18, 21, 24 Вепезид-150 мг/м 2 часовой инфузией, день 1 недель 9, 12, 15, 18, 21, 24 Винбластин – 6 мг/м 2 в/в струйно, день 1 недель 9, 12, 15, 18, 21, 24 6 -меркаптопурин 50 мг/м 2/день внутрь, недели 6 -24
 Лечение мультисистемного ГКЛ При рефрактерных вариантах : ► циклофосфан, антрациклины, кладрибин офосфан ► Алло-ТКМ Иммуносупрессивная терапия, высокие дозы в/в иммуноглобулинов – не эффективны!
Лечение мультисистемного ГКЛ При рефрактерных вариантах : ► циклофосфан, антрациклины, кладрибин офосфан ► Алло-ТКМ Иммуносупрессивная терапия, высокие дозы в/в иммуноглобулинов – не эффективны!
 Протокол LCH-III ►С 2004 года принята новая версия протокола LCH-III ► Основные принципы – выделены 3 группы пациентов 1 - мультисистемная без вовлечения «органов риска» , 2 - с вовлечением «органов риска» 3 – с полифокальными костными поражениями ► Основные принципы – исключен VP-16 Рандомизация – VBL vs VBL+MTX ► Длительнность терапии увеличена до 12 мес ► При мультифокальном костном поражении - 6 недельная терапия ПЗ+ VBL, поддерживающая терапия до 6 мес
Протокол LCH-III ►С 2004 года принята новая версия протокола LCH-III ► Основные принципы – выделены 3 группы пациентов 1 - мультисистемная без вовлечения «органов риска» , 2 - с вовлечением «органов риска» 3 – с полифокальными костными поражениями ► Основные принципы – исключен VP-16 Рандомизация – VBL vs VBL+MTX ► Длительнность терапии увеличена до 12 мес ► При мультифокальном костном поражении - 6 недельная терапия ПЗ+ VBL, поддерживающая терапия до 6 мес
 Гистиоцитоз из клеток Лангерганса Клинический случай 1 Пациент Т. И. , 11 лет. Диагноз: Гистиоцитоз из клеток Лангерганса, полисистемная форма с висцеральными поражениями Болен с января 1997 года Лечится в РДКБ г. Москвы с февраля 1999 г
Гистиоцитоз из клеток Лангерганса Клинический случай 1 Пациент Т. И. , 11 лет. Диагноз: Гистиоцитоз из клеток Лангерганса, полисистемная форма с висцеральными поражениями Болен с января 1997 года Лечится в РДКБ г. Москвы с февраля 1999 г
 Гистиоцитоз из клеток Лангерганса Клинический случай 1 Основные клинические проявления : -себорейный дерматит -фебрильная лихорадка -синдром несахарного диабета -рецидивирующий левосторонний гнойный средний отит -гнойно-некротические поражения фаланг пальцев стоп, рукоятки грудины, височной кости слева в проекции антрума -патологические изменения парадонта - подвижность зубов, остеолизис костей челюсти.
Гистиоцитоз из клеток Лангерганса Клинический случай 1 Основные клинические проявления : -себорейный дерматит -фебрильная лихорадка -синдром несахарного диабета -рецидивирующий левосторонний гнойный средний отит -гнойно-некротические поражения фаланг пальцев стоп, рукоятки грудины, височной кости слева в проекции антрума -патологические изменения парадонта - подвижность зубов, остеолизис костей челюсти.
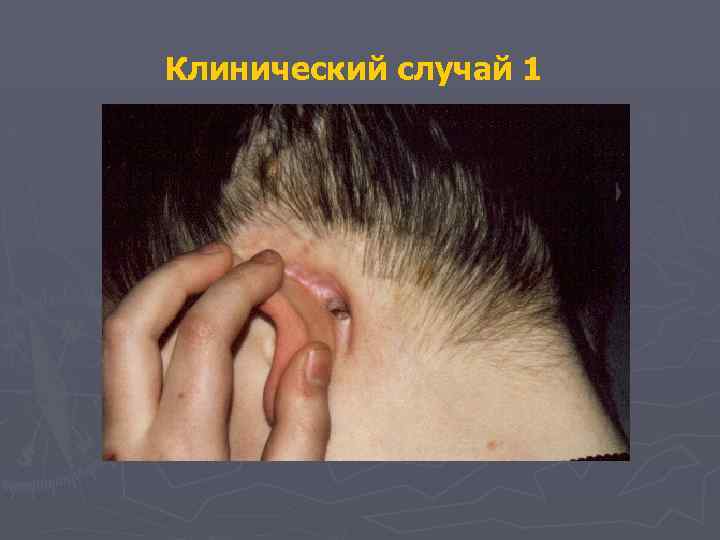 Клинический случай 1
Клинический случай 1
 Клинический случай 1 Результаты обследования -ОАК, б/х анализ крови - без патологии -Иммуноглобулины сыворотки - N - Анализ мочи - уд. веса до 1000, Ca до 8, 2 мг/кг/сут. -Рентгенограмма грудной клетки - со стороны легких изменений нет, остеопороз костей позвоночника -Рентгенограмма левой стопы - распространенный остеопороз всех костей стопы -Рентгенограмма височных костей по Шуллеру-Майеруразрушение чешуи левой височной кости
Клинический случай 1 Результаты обследования -ОАК, б/х анализ крови - без патологии -Иммуноглобулины сыворотки - N - Анализ мочи - уд. веса до 1000, Ca до 8, 2 мг/кг/сут. -Рентгенограмма грудной клетки - со стороны легких изменений нет, остеопороз костей позвоночника -Рентгенограмма левой стопы - распространенный остеопороз всех костей стопы -Рентгенограмма височных костей по Шуллеру-Майеруразрушение чешуи левой височной кости
 Клинический случай 1 Результаты обследования Гистологическое и иммуногистохимическое исследование височной кости: определяются пласты гистиоцитарных клеток типа Лангерганса. На гистиоцитарных клетках определяется CD 1 а - антиген, мономорфная реакция Ортопантомография челюстей множественные деструкции костей нижней челюсти очаги
Клинический случай 1 Результаты обследования Гистологическое и иммуногистохимическое исследование височной кости: определяются пласты гистиоцитарных клеток типа Лангерганса. На гистиоцитарных клетках определяется CD 1 а - антиген, мономорфная реакция Ортопантомография челюстей множественные деструкции костей нижней челюсти очаги
 Клинический случай 1 Терапия: -протокол LCH-II с 05. 03. 1999 по 15. 08. 1999: -антротомия слева -местная терапия очагов поражения стоп и грудины обкалывание раствором депо-медрола 40 мг № 5 -облучение пораженных участков на левой стопе -4 Гр. -терапия адиуретином.
Клинический случай 1 Терапия: -протокол LCH-II с 05. 03. 1999 по 15. 08. 1999: -антротомия слева -местная терапия очагов поражения стоп и грудины обкалывание раствором депо-медрола 40 мг № 5 -облучение пораженных участков на левой стопе -4 Гр. -терапия адиуретином.
 Июль 99 г. (18 неделя протокола): - улучшение общего самочувствия, купирование лихорадки - исчезновение очагов деструкции в области грудины и пальцев стоп - купирование кожного синдрома - отсутствие воспаления левого уха - сохранение умеренной патологической подвижности зубов - сохранение синдрома несахарного диабета.
Июль 99 г. (18 неделя протокола): - улучшение общего самочувствия, купирование лихорадки - исчезновение очагов деструкции в области грудины и пальцев стоп - купирование кожного синдрома - отсутствие воспаления левого уха - сохранение умеренной патологической подвижности зубов - сохранение синдрома несахарного диабета.
 Клинический случай 1 Динамика клинических проявлений Октябрь 99 г. (2 месяца от окончания протокола LCH-II -рецидив заболевания: - возникновение патологического процесса в области грудины, левого уха - появление кожного синдрома - усиление патологической подвижности зубов, оголение корней зубов, самопроизвольное удаление 4 -х зубов.
Клинический случай 1 Динамика клинических проявлений Октябрь 99 г. (2 месяца от окончания протокола LCH-II -рецидив заболевания: - возникновение патологического процесса в области грудины, левого уха - появление кожного синдрома - усиление патологической подвижности зубов, оголение корней зубов, самопроизвольное удаление 4 -х зубов.
 Клинический случай 1 Терапия рецидива: -Монотерапия высокими дозами метилпреднизолона 30 мг/кг № 2 с интервалом в 3 недели с 22. 10. 99 -Комбинированная иммуносупрессивная терапия с 14. 11. 99 вепезид 150 мг/м 2 № 3 с интервалом 3 недели метилпреднизолон 30 мг/кг № 3 с интервалом 3 недели 6 -меркаптопурин 50 мг/м 2/сутки ежедневно до апреля 2000 года. На фоне терапии отмечена положительная динамика в виде исчезновения болей в области левого уха и грудины, исчезновения сыпи, уменьшения подвижности зубов.
Клинический случай 1 Терапия рецидива: -Монотерапия высокими дозами метилпреднизолона 30 мг/кг № 2 с интервалом в 3 недели с 22. 10. 99 -Комбинированная иммуносупрессивная терапия с 14. 11. 99 вепезид 150 мг/м 2 № 3 с интервалом 3 недели метилпреднизолон 30 мг/кг № 3 с интервалом 3 недели 6 -меркаптопурин 50 мг/м 2/сутки ежедневно до апреля 2000 года. На фоне терапии отмечена положительная динамика в виде исчезновения болей в области левого уха и грудины, исчезновения сыпи, уменьшения подвижности зубов.
 Гистиоцитозы из одинарных макрофагов Гемофагоцитарный лимфогистиоцитоз Первичные гемофагоцитарные лимфогистиоцитозы ► Семейный ► Спорадический ► Симптоматические ( с-м Чедиак-Хигаси, Х-ЛПС, с-м Гриселли) Вторичные гемофагоцитарные синдромы ► инфекционно-ассоциированные EBV, CMV, HSV, бактерии, лейшмании, грибы. ► опухолеассоциированные лимфомы (ALCL, б-нь Ходжкина), лейкозы, др. опухоли ► при аутоимунных заболеваниях ► перегрузка липидами
Гистиоцитозы из одинарных макрофагов Гемофагоцитарный лимфогистиоцитоз Первичные гемофагоцитарные лимфогистиоцитозы ► Семейный ► Спорадический ► Симптоматические ( с-м Чедиак-Хигаси, Х-ЛПС, с-м Гриселли) Вторичные гемофагоцитарные синдромы ► инфекционно-ассоциированные EBV, CMV, HSV, бактерии, лейшмании, грибы. ► опухолеассоциированные лимфомы (ALCL, б-нь Ходжкина), лейкозы, др. опухоли ► при аутоимунных заболеваниях ► перегрузка липидами
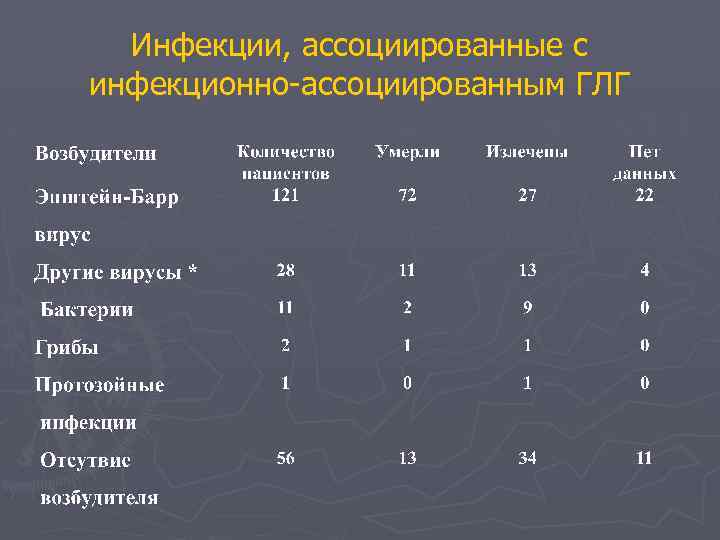 Инфекции, ассоциированные с инфекционно-ассоциированным ГЛГ
Инфекции, ассоциированные с инфекционно-ассоциированным ГЛГ
 Самая частая форма: Семейный гемофагоцитарный лимфогистиоцитоз
Самая частая форма: Семейный гемофагоцитарный лимфогистиоцитоз
 Семейный гемофагоцитарный лимфогистиоцитоз Историческая справка • 1952 г. J. W. Farquhar and A. E. Claireaux: первое описание заболевания у 2 -х сибсов - «семейный гемофагоцитарный ретикулёз» • 1983 г, G. E. Janka: описание 121 случая заболевания (собственный опыт и данные литературы) - «семейный гемофагоцитарный лимфогистиоцитоз» • 1996 г. – создание Международного регистра по СГЛГ, (122 случая заболевания)
Семейный гемофагоцитарный лимфогистиоцитоз Историческая справка • 1952 г. J. W. Farquhar and A. E. Claireaux: первое описание заболевания у 2 -х сибсов - «семейный гемофагоцитарный ретикулёз» • 1983 г, G. E. Janka: описание 121 случая заболевания (собственный опыт и данные литературы) - «семейный гемофагоцитарный лимфогистиоцитоз» • 1996 г. – создание Международного регистра по СГЛГ, (122 случая заболевания)
 Семейный гемофагоцитарный лимфогистиоцитоз Эпидемиология ► Тип наследования – аутосомно-рецессивный У 30% пациента выявляется дефект гена-перфорина Х хромомосомы ► Заболеваемость 1, 2 на 1. 000 детского населения или 1 на 50. 000 новорождённых ► Чаще встречается при родственных браках ► 60 -80% детей заболевают в возрасте до 1 года ► Соотношение мальчиков и девочек равно
Семейный гемофагоцитарный лимфогистиоцитоз Эпидемиология ► Тип наследования – аутосомно-рецессивный У 30% пациента выявляется дефект гена-перфорина Х хромомосомы ► Заболеваемость 1, 2 на 1. 000 детского населения или 1 на 50. 000 новорождённых ► Чаще встречается при родственных браках ► 60 -80% детей заболевают в возрасте до 1 года ► Соотношение мальчиков и девочек равно
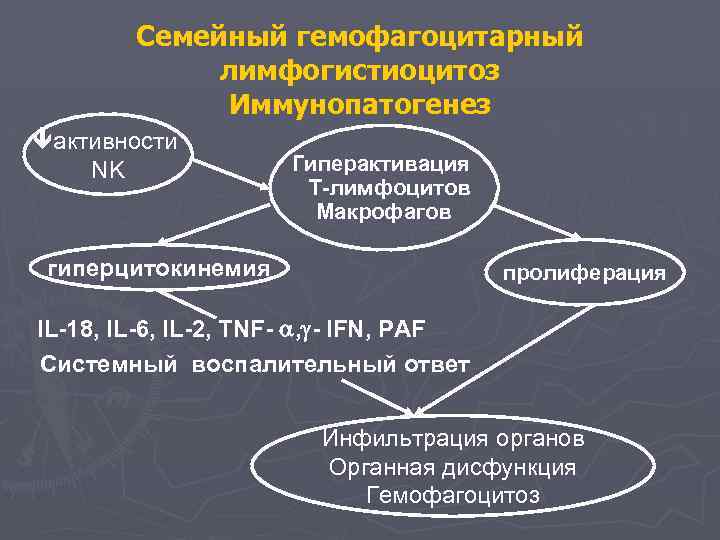 Семейный гемофагоцитарный лимфогистиоцитоз Иммунопатогенез активности NK Гиперактивация Т-лимфоцитов Макрофагов гиперцитокинемия пролиферация IL-18, IL-6, IL-2, TNF- , - IFN, PAF Системный воспалительный ответ Инфильтрация органов Органная дисфункция Гемофагоцитоз
Семейный гемофагоцитарный лимфогистиоцитоз Иммунопатогенез активности NK Гиперактивация Т-лимфоцитов Макрофагов гиперцитокинемия пролиферация IL-18, IL-6, IL-2, TNF- , - IFN, PAF Системный воспалительный ответ Инфильтрация органов Органная дисфункция Гемофагоцитоз
 Семейный гемофагоцитарный лимфогистиоцитоз Патоморфология ► Инфильтрация поражённых органов лимфоцитами и гистиоцитами, несущими на себе маркёры зрелых ординарных макрофагов CD 45, CD 14 и CD 68 ► Явления гемофагоцитоза в костном мозге, ликворе, селезёнке, лимфоузлах и др. ► Отсутствие признаков злокачественности
Семейный гемофагоцитарный лимфогистиоцитоз Патоморфология ► Инфильтрация поражённых органов лимфоцитами и гистиоцитами, несущими на себе маркёры зрелых ординарных макрофагов CD 45, CD 14 и CD 68 ► Явления гемофагоцитоза в костном мозге, ликворе, селезёнке, лимфоузлах и др. ► Отсутствие признаков злокачественности
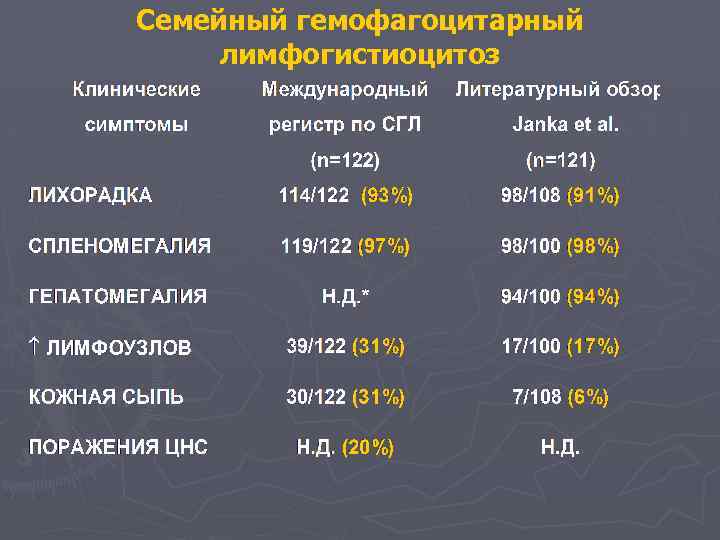 Семейный гемофагоцитарный лимфогистиоцитоз
Семейный гемофагоцитарный лимфогистиоцитоз
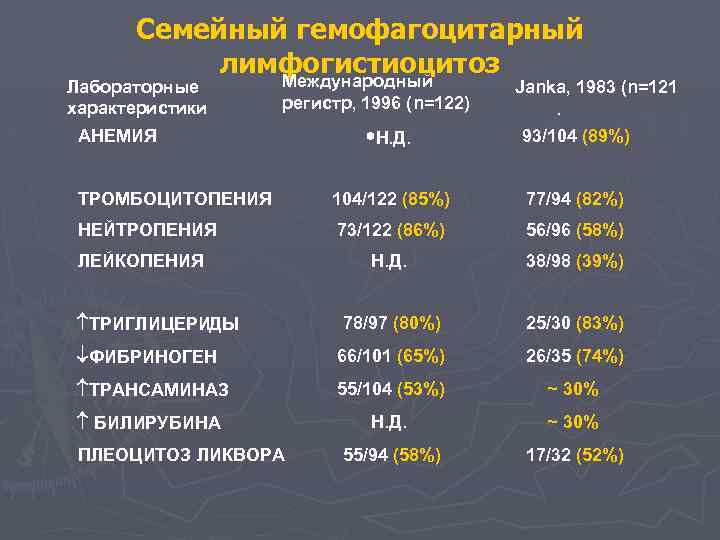 Семейный гемофагоцитарный лимфогистиоцитоз Международный Лабораторные характеристики регистр, 1996 (n=122) Janka, 1983 (n=121. *Н. Д. 93/104 (89%) ТРОМБОЦИТОПЕНИЯ 104/122 (85%) 77/94 (82%) НЕЙТРОПЕНИЯ 73/122 (86%) 56/96 (58%) Н. Д. 38/98 (39%) ТРИГЛИЦЕРИДЫ 78/97 (80%) 25/30 (83%) ¯ФИБРИНОГЕН 66/101 (65%) 26/35 (74%) ТРАНСАМИНАЗ 55/104 (53%) ~ 30% БИЛИРУБИНА Н. Д. ~ 30% 55/94 (58%) 17/32 (52%) АНЕМИЯ ЛЕЙКОПЕНИЯ ПЛЕОЦИТОЗ ЛИКВОРА
Семейный гемофагоцитарный лимфогистиоцитоз Международный Лабораторные характеристики регистр, 1996 (n=122) Janka, 1983 (n=121. *Н. Д. 93/104 (89%) ТРОМБОЦИТОПЕНИЯ 104/122 (85%) 77/94 (82%) НЕЙТРОПЕНИЯ 73/122 (86%) 56/96 (58%) Н. Д. 38/98 (39%) ТРИГЛИЦЕРИДЫ 78/97 (80%) 25/30 (83%) ¯ФИБРИНОГЕН 66/101 (65%) 26/35 (74%) ТРАНСАМИНАЗ 55/104 (53%) ~ 30% БИЛИРУБИНА Н. Д. ~ 30% 55/94 (58%) 17/32 (52%) АНЕМИЯ ЛЕЙКОПЕНИЯ ПЛЕОЦИТОЗ ЛИКВОРА
 Диагностические критерии гемофагоцитарных лимфогистиоцитозов, 1991 год ► Клинические: T 38, 50 > 7 дней Спленомегалия 3 см из под края рёберной дуги ► Лабораторные: минимум 2 • х ростковая цитопения Нв 90 г/л, тромб 100 000/мкл, нейтрофилы 1000/мкл триглицериды 2, 0 ммол/л или 3 SD фибриноген 1, 5 г/л ► Гистопатологические критерии: Гемофагоцитоз в к/м, селезёнке или л/у Отсутствие признаков злокачественности
Диагностические критерии гемофагоцитарных лимфогистиоцитозов, 1991 год ► Клинические: T 38, 50 > 7 дней Спленомегалия 3 см из под края рёберной дуги ► Лабораторные: минимум 2 • х ростковая цитопения Нв 90 г/л, тромб 100 000/мкл, нейтрофилы 1000/мкл триглицериды 2, 0 ммол/л или 3 SD фибриноген 1, 5 г/л ► Гистопатологические критерии: Гемофагоцитоз в к/м, селезёнке или л/у Отсутствие признаков злокачественности
 Семейный гемофагоцитарный лимфогистиоцитоз дополнительные диагностические критерии плеоцитоз ликвора мононуклеарного характера ► активности NK-клеток ► картина ХПГ в биоптате печени ► ► симптомокомплекс менингоэнцефалита ► Ал. АТ, Ас. АТ, ферритина, билирубина, белка ► лимфоаденопатия, желтуха, сыпь Семейный ГЛГ – только при наличии семейного анамнеза или близкородственных браках Остальные случаи спорадические
Семейный гемофагоцитарный лимфогистиоцитоз дополнительные диагностические критерии плеоцитоз ликвора мононуклеарного характера ► активности NK-клеток ► картина ХПГ в биоптате печени ► ► симптомокомплекс менингоэнцефалита ► Ал. АТ, Ас. АТ, ферритина, билирубина, белка ► лимфоаденопатия, желтуха, сыпь Семейный ГЛГ – только при наличии семейного анамнеза или близкородственных браках Остальные случаи спорадические
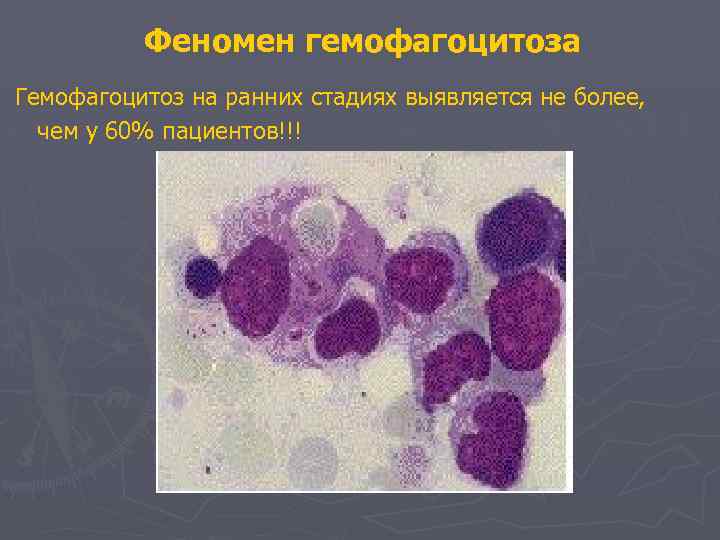 Феномен гемофагоцитоза Гемофагоцитоз на ранних стадиях выявляется не более, чем у 60% пациентов!!!
Феномен гемофагоцитоза Гемофагоцитоз на ранних стадиях выявляется не более, чем у 60% пациентов!!!
 Первичный гемофагцитарный лимфогистиоцитоз Дебют часто провоцируется инфекциями! Нет специфических симптомов: лихорадка, cпленомегалия, гепатомегалия, энцефалопатия, кровоточивость, лимфаденопатия, цитопения… Ошибочные диагнозы: ► ► ► ► Вирусные и бактериальные инфекции Гистиоцитоз из клеток Лангерганса Гепатит Иммунная гемолитическая анемия и тромбоцитопения Лейкоз Лихорадка неясного генеза Сепсис
Первичный гемофагцитарный лимфогистиоцитоз Дебют часто провоцируется инфекциями! Нет специфических симптомов: лихорадка, cпленомегалия, гепатомегалия, энцефалопатия, кровоточивость, лимфаденопатия, цитопения… Ошибочные диагнозы: ► ► ► ► Вирусные и бактериальные инфекции Гистиоцитоз из клеток Лангерганса Гепатит Иммунная гемолитическая анемия и тромбоцитопения Лейкоз Лихорадка неясного генеза Сепсис
 Первичный гемофагоцитарный лимфогистиоцитоз ► Продолжительность жизни детей с СГЛГ без терапии составляет 6 -8 недель Данные Международного Регистра: ► Вероятность 5 -летней выживаемости детей, получивших химио- и имуносупрессивную терапию составила 10, 1% ► Вероятность 5 -летней выживаемости у детей, получивших аллогенную ТКМ составила 66%
Первичный гемофагоцитарный лимфогистиоцитоз ► Продолжительность жизни детей с СГЛГ без терапии составляет 6 -8 недель Данные Международного Регистра: ► Вероятность 5 -летней выживаемости детей, получивших химио- и имуносупрессивную терапию составила 10, 1% ► Вероятность 5 -летней выживаемости у детей, получивших аллогенную ТКМ составила 66%
 Первичный гемофагоцитарный лимфогистиоцитоз Лечение Протокол HLH - 94 с
Первичный гемофагоцитарный лимфогистиоцитоз Лечение Протокол HLH - 94 с
 Первичный гемофагоцитарный лимфогистиоцитоз Лечение Единственный радикальный метод – аллогенная ТКМ! Опасность - ТКМ от сиблинга в доклинической фазе СГФЛ Кондиционирование - Бусульфан+Циклофосфамид+АТГ При отсутствии родственного совместимого донора: ► Консервативная терапия: Vp 16 +дексаметазон + Cs. A. Интратекальная терапия! (Протокол HLH – 94) ( ► Неродственная или гаплоидентичная ТКМ!
Первичный гемофагоцитарный лимфогистиоцитоз Лечение Единственный радикальный метод – аллогенная ТКМ! Опасность - ТКМ от сиблинга в доклинической фазе СГФЛ Кондиционирование - Бусульфан+Циклофосфамид+АТГ При отсутствии родственного совместимого донора: ► Консервативная терапия: Vp 16 +дексаметазон + Cs. A. Интратекальная терапия! (Протокол HLH – 94) ( ► Неродственная или гаплоидентичная ТКМ!
 Первичный гемофагоцитарный лимфогистиоцитоз Cобственные исследования Всего – 17 детей РДКБ г. Москва, Россия St-Anna Kinderspital, Вена, Австрия Семейный ГЛГ: ►сибсы с установленным диагнозом ГЛГ ►умершие от неизвестного заболевания ►родственный брак Спорадический ГЛГ: 10 7 6 2 1 9 8
Первичный гемофагоцитарный лимфогистиоцитоз Cобственные исследования Всего – 17 детей РДКБ г. Москва, Россия St-Anna Kinderspital, Вена, Австрия Семейный ГЛГ: ►сибсы с установленным диагнозом ГЛГ ►умершие от неизвестного заболевания ►родственный брак Спорадический ГЛГ: 10 7 6 2 1 9 8
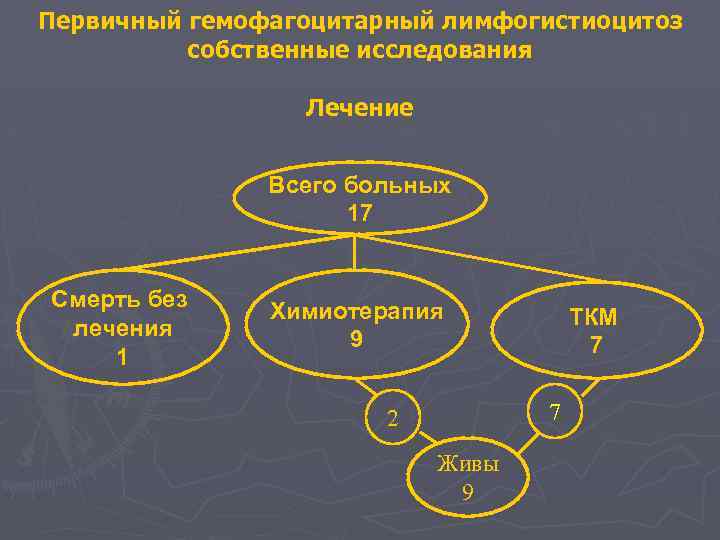 Первичный гемофагоцитарный лимфогистиоцитоз собственные исследования Лечение Всего больных 17 Смерть без лечения 1 Химиотерапия 9 ТКМ 7 7 2 Живы 9
Первичный гемофагоцитарный лимфогистиоцитоз собственные исследования Лечение Всего больных 17 Смерть без лечения 1 Химиотерапия 9 ТКМ 7 7 2 Живы 9
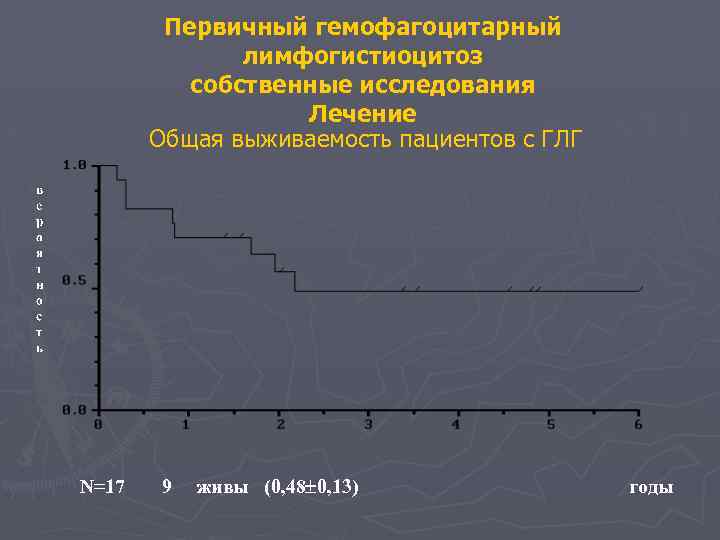 Первичный гемофагоцитарный лимфогистиоцитоз собственные исследования Лечение Общая выживаемость пациентов с ГЛГ N=17 9 живы (0, 48 0, 13) годы
Первичный гемофагоцитарный лимфогистиоцитоз собственные исследования Лечение Общая выживаемость пациентов с ГЛГ N=17 9 живы (0, 48 0, 13) годы
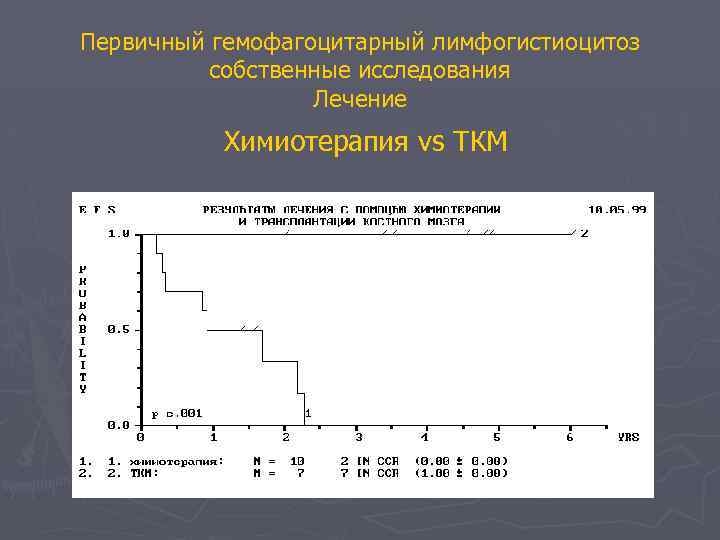 Первичный гемофагоцитарный лимфогистиоцитоз собственные исследования Лечение Химиотерапия vs TКМ
Первичный гемофагоцитарный лимфогистиоцитоз собственные исследования Лечение Химиотерапия vs TКМ
 Первичный гемофагоцитарный лимфогистиоцитоз Пациентка К. Д. Заболела в 2 месяца. ► Клинические симптомы: лихорадка, диарея, гепатоспленомегалия, симптомы поражения ЦНС. ► Лабораторные данные: нормохромная регенераторная анемия, тромбоцитопения, лимфоцитоз; гипербилирубинемия, повышение аминотрансфераз; миелограмма – отсутствие признаков злокачественности. ► Диагноз: Иммунная гемолитическая анемия? ► Терапия: преднизолон 2 мг/кг 2 месяца. ► Смерть через 5 мес. от начала заболевания и через 2 месяца после отмены терапии. ► На вскрытии – лимфоцитарная инфильтрация к/м, селезёнки, л/у, в печени признаки ХПГ, со стороны ЦНС – признаки энцефалита. ►
Первичный гемофагоцитарный лимфогистиоцитоз Пациентка К. Д. Заболела в 2 месяца. ► Клинические симптомы: лихорадка, диарея, гепатоспленомегалия, симптомы поражения ЦНС. ► Лабораторные данные: нормохромная регенераторная анемия, тромбоцитопения, лимфоцитоз; гипербилирубинемия, повышение аминотрансфераз; миелограмма – отсутствие признаков злокачественности. ► Диагноз: Иммунная гемолитическая анемия? ► Терапия: преднизолон 2 мг/кг 2 месяца. ► Смерть через 5 мес. от начала заболевания и через 2 месяца после отмены терапии. ► На вскрытии – лимфоцитарная инфильтрация к/м, селезёнки, л/у, в печени признаки ХПГ, со стороны ЦНС – признаки энцефалита. ►
 Первичный гемофагоцитарный лимфогистиоцитоз Пациент К. А Заболел в возрасте 1 мес. ► Клинические проявления: лихорадка, гепатоспленомегалия, беспокойство, отказ от еды. ► Лабораторные изменения: анемия, тромбоцитопения, гипертриглицеридемия, ЛДГ, ферритина, плеоцитоз, гемофагоцитоз в к/м через 11 мес. от начала заболеванпия. ► Терапия: протокол “HLH-94” - 6 мес. реактивация заболевания, дальнейшая терапия: флюдарабин, винкристин, циклофосфан парциальная ремиссия. ► 18. 12. 97 г. - ТКМ от неродственного донора - первая в России. Осложнения: тяжёлая хроническая РТПХ, лёгочная и печёночная форма. ► В настоящее время полная ремиссия ГЛГ, отсутствие признаков РТПХ. ►
Первичный гемофагоцитарный лимфогистиоцитоз Пациент К. А Заболел в возрасте 1 мес. ► Клинические проявления: лихорадка, гепатоспленомегалия, беспокойство, отказ от еды. ► Лабораторные изменения: анемия, тромбоцитопения, гипертриглицеридемия, ЛДГ, ферритина, плеоцитоз, гемофагоцитоз в к/м через 11 мес. от начала заболеванпия. ► Терапия: протокол “HLH-94” - 6 мес. реактивация заболевания, дальнейшая терапия: флюдарабин, винкристин, циклофосфан парциальная ремиссия. ► 18. 12. 97 г. - ТКМ от неродственного донора - первая в России. Осложнения: тяжёлая хроническая РТПХ, лёгочная и печёночная форма. ► В настоящее время полная ремиссия ГЛГ, отсутствие признаков РТПХ. ►
 Первичный гемофагоцитарный лимфогистиоцитоз
Первичный гемофагоцитарный лимфогистиоцитоз


