Сл. Гипоксия плода. 6к. ак. ХУР.ppt
- Количество слайдов: 19
 ГИПОКСИЯ ПЛОДА И АСФИКСИЯ НОВОРОЖДЕННОГО
ГИПОКСИЯ ПЛОДА И АСФИКСИЯ НОВОРОЖДЕННОГО
 ►Основные вопросы: 1. Определение «гипоксия плода и асфиксия новорожденного» . 2. Классификация гипоксии плода: острая, хроническая. 3. Основные этиологические и патогенетические факторы. 4. Изменения в организме плода и новорожденного при кислородной недостаточности. 5. Методы диагностики гипоксии плода и асфиксии новорожденного. 6. Современные принципы лечения и реанимации. ►Гипоксия плода и асфиксия новорожденного – это комплекс патологических изменений (клинических, биохимических, гемодинамических), возникающих под влиянием кислородной недостаточности. ►КЛАССИФИКАЦИЯ ГИПОКСИИ ПЛОДА Острая – встречается реже; Хроническая – встречается чаще. Острая гипоксия: 1. Гипоксическая 2. Циркуляторная Хроническая гипоксия: 1 Гипоксическая 2. Циркуляторная 3. Гемическая
►Основные вопросы: 1. Определение «гипоксия плода и асфиксия новорожденного» . 2. Классификация гипоксии плода: острая, хроническая. 3. Основные этиологические и патогенетические факторы. 4. Изменения в организме плода и новорожденного при кислородной недостаточности. 5. Методы диагностики гипоксии плода и асфиксии новорожденного. 6. Современные принципы лечения и реанимации. ►Гипоксия плода и асфиксия новорожденного – это комплекс патологических изменений (клинических, биохимических, гемодинамических), возникающих под влиянием кислородной недостаточности. ►КЛАССИФИКАЦИЯ ГИПОКСИИ ПЛОДА Острая – встречается реже; Хроническая – встречается чаще. Острая гипоксия: 1. Гипоксическая 2. Циркуляторная Хроническая гипоксия: 1 Гипоксическая 2. Циркуляторная 3. Гемическая
 ПРИЧИНЫ ОСТРОЙ ГИПОКСИИ ПЛОДА ►Острой гипоксический гипоксии ►Острой циркуляторной гипоксии §ПОНП, предлежание плаценты; §Разрыв матки; §Прекращение тока крови в пуповине; §Гипертонус матки; §Острая гипоксия у матери. §Брадикардия вследствие чрезмерного сжатия головки плода; §Прижатие или натяжение пуповины; §Внутричерепные кровоизлияния. ►ПРИЧИНЫ ХРОНИЧЕСКОЙ ГИПОКСИИ Хронической гипоксии 1. Морфологические изменения в плаценте при заболеваниях матери; 2. Изменения маточно-плацентарного кровообращения при нарушении сократительной деятельности матки и несвоевременном излитии околоплодных вод; 3. Хроническая гипоксия у матери. ►Хронической циркуляторной гипоксии §Обвитие пуповины; §Пороки развития плода;
ПРИЧИНЫ ОСТРОЙ ГИПОКСИИ ПЛОДА ►Острой гипоксический гипоксии ►Острой циркуляторной гипоксии §ПОНП, предлежание плаценты; §Разрыв матки; §Прекращение тока крови в пуповине; §Гипертонус матки; §Острая гипоксия у матери. §Брадикардия вследствие чрезмерного сжатия головки плода; §Прижатие или натяжение пуповины; §Внутричерепные кровоизлияния. ►ПРИЧИНЫ ХРОНИЧЕСКОЙ ГИПОКСИИ Хронической гипоксии 1. Морфологические изменения в плаценте при заболеваниях матери; 2. Изменения маточно-плацентарного кровообращения при нарушении сократительной деятельности матки и несвоевременном излитии околоплодных вод; 3. Хроническая гипоксия у матери. ►Хронической циркуляторной гипоксии §Обвитие пуповины; §Пороки развития плода;
 ►Хронической гемической §Гемолитическая болезнь плода. гипоксии ►Выводы: Хроническая гипоксия плода чаще всего возникает при осложненном течении беременности: а) Перенашивание; б) Экстрагенитальные заболевания матери; в) Поздние гестозы беременных; г) Иммунологическая несовместимость; д) Инфицирование плода. Острая гипоксия является результатом острого нарушения гемодинамики: а) Длительное стояние головки в малом тазу; б) Прижатие пуповины; в) ПОНП, предлежание плаценты; г) Внутричерепные кровоизлияния.
►Хронической гемической §Гемолитическая болезнь плода. гипоксии ►Выводы: Хроническая гипоксия плода чаще всего возникает при осложненном течении беременности: а) Перенашивание; б) Экстрагенитальные заболевания матери; в) Поздние гестозы беременных; г) Иммунологическая несовместимость; д) Инфицирование плода. Острая гипоксия является результатом острого нарушения гемодинамики: а) Длительное стояние головки в малом тазу; б) Прижатие пуповины; в) ПОНП, предлежание плаценты; г) Внутричерепные кровоизлияния.
 ►ПРИЧИНЫ АСФИКСИИ НОВОРОЖДЕННОГО 1. Острая и хроническая гипоксия плода; 2. Внутричерепные травмы и внутримозговые кровоизлияния у плода; 3. Врожденные пороки развития ЦНС, сердца, легких, болезнь гиалиновых мембран; 4. Наркоз во время родов или КС (эфир, фторотан, циклопропан, закись азота, трихлорэтилен, наркоген, метоксифлуран, тиопентал натрия и др. , которые проникают через плаценту); 5. Угнетение дыхательного центра под влиянием гипоксии у плода; 6. Метаболический ацидоз; 7. Отек, кровоизлияния в продолговатый мозг; 8. Нерациональное ведение родов.
►ПРИЧИНЫ АСФИКСИИ НОВОРОЖДЕННОГО 1. Острая и хроническая гипоксия плода; 2. Внутричерепные травмы и внутримозговые кровоизлияния у плода; 3. Врожденные пороки развития ЦНС, сердца, легких, болезнь гиалиновых мембран; 4. Наркоз во время родов или КС (эфир, фторотан, циклопропан, закись азота, трихлорэтилен, наркоген, метоксифлуран, тиопентал натрия и др. , которые проникают через плаценту); 5. Угнетение дыхательного центра под влиянием гипоксии у плода; 6. Метаболический ацидоз; 7. Отек, кровоизлияния в продолговатый мозг; 8. Нерациональное ведение родов.
 ИЗМЕНЕНИЯ В ОРГАНИЗМЕ ПЛОДА И НОВОРОЖДЕННОГО ПРИ КИСЛОРОДНОЙ НЕДОСТАТОЧНОСТИ Нарушение системного и маточно-плацентарного кровообращения; Резкие сдвиги в газообмене, кислородная недостаточность, избыток углекислого газа в крови плода; 3. Нарушение кислотно-щелочного состояния с нарастанием метаболического ацидоза, одной из причин которого служит усиление анаэробного гликолиза. Известно, что устойчивость плода и новорожденного к гипоксии в значительной степени обеспечивается способностью их существовать длительное время за счет анаэробного гликолиза (АГ). АГ способствует временному переживанию О 2 – недостаточности. Однако в результате такого вида обмена окисление не идет до конечных продуктов – Н 2 О и СО 2, поэтому в тканях накапливаются продукты промежуточного обмена – молочная и пировиноградная кислоты, вызывающие ацидоз. Важно отметить, что к концу беременности приспособительные механизмы истощаются и плод находится в состоянии относительной гипоксии, газообмен происходит в состоянии чрезмерного перенапряжения. Поэтому любой фактор (гестоз, перенашивание и др. ) может вызвать абсолютную гипоксию и гипоксемию.
ИЗМЕНЕНИЯ В ОРГАНИЗМЕ ПЛОДА И НОВОРОЖДЕННОГО ПРИ КИСЛОРОДНОЙ НЕДОСТАТОЧНОСТИ Нарушение системного и маточно-плацентарного кровообращения; Резкие сдвиги в газообмене, кислородная недостаточность, избыток углекислого газа в крови плода; 3. Нарушение кислотно-щелочного состояния с нарастанием метаболического ацидоза, одной из причин которого служит усиление анаэробного гликолиза. Известно, что устойчивость плода и новорожденного к гипоксии в значительной степени обеспечивается способностью их существовать длительное время за счет анаэробного гликолиза (АГ). АГ способствует временному переживанию О 2 – недостаточности. Однако в результате такого вида обмена окисление не идет до конечных продуктов – Н 2 О и СО 2, поэтому в тканях накапливаются продукты промежуточного обмена – молочная и пировиноградная кислоты, вызывающие ацидоз. Важно отметить, что к концу беременности приспособительные механизмы истощаются и плод находится в состоянии относительной гипоксии, газообмен происходит в состоянии чрезмерного перенапряжения. Поэтому любой фактор (гестоз, перенашивание и др. ) может вызвать абсолютную гипоксию и гипоксемию.
 4. Нарушение ферментативных и других биохимических процессов в клетках организма плода, что приводит к угнетению их функции, потере способности использовать О 2, т. е. тканевой гипоксии; ► 5. Нарушение электролитного равновесия, наступает гиперкалиемия, которая в сочетании с гипоксией и патологическим ацидозом вызывает брадикардию у плода и новорожденного, нарушение состояния миокарда; ► 6. Ацидоз и тканевая гипоксия вызывают: порозность и проницаемость сосудистых стенок, нарушение гемодинамики, отек тканей. Особенно страдает головной мозг, наблюдаются внутричерепные кровоизлияния, риск родовой травмы. ► 7. Недостаток О 2 и избыток СО 2 вызывают: дыхательные движения у плода, аспирацию околоплодных вод, слизи, крови, мекония из родовых путей, что приводит к нарушению проводимости бронхиального дерева, ателектазу, аспирационной пневмонии. ►
4. Нарушение ферментативных и других биохимических процессов в клетках организма плода, что приводит к угнетению их функции, потере способности использовать О 2, т. е. тканевой гипоксии; ► 5. Нарушение электролитного равновесия, наступает гиперкалиемия, которая в сочетании с гипоксией и патологическим ацидозом вызывает брадикардию у плода и новорожденного, нарушение состояния миокарда; ► 6. Ацидоз и тканевая гипоксия вызывают: порозность и проницаемость сосудистых стенок, нарушение гемодинамики, отек тканей. Особенно страдает головной мозг, наблюдаются внутричерепные кровоизлияния, риск родовой травмы. ► 7. Недостаток О 2 и избыток СО 2 вызывают: дыхательные движения у плода, аспирацию околоплодных вод, слизи, крови, мекония из родовых путей, что приводит к нарушению проводимости бронхиального дерева, ателектазу, аспирационной пневмонии. ►
 ►КЛИНИКА И ДИАГНОСТИКА Существуют угрожающая и начавшаяся гипоксия плода. ►Угрожающая гипоксия плода Состояние, при котором еще нет клинических симптомов гипоксии, но имеется следующий фон: § акушерская ситуация (затяжные роды, аномалии родовой деятельности, перенашивание беременности); § заболевания беременной, которые могут привести к гипоксии плода; § со стороны плода имеются признаки, указывающие на изменение его реактивности. ►Начавшаяся гипоксия Изменение частоты сердечных сокращений: чаще урежение, сменяющееся кратковременным учащением.
►КЛИНИКА И ДИАГНОСТИКА Существуют угрожающая и начавшаяся гипоксия плода. ►Угрожающая гипоксия плода Состояние, при котором еще нет клинических симптомов гипоксии, но имеется следующий фон: § акушерская ситуация (затяжные роды, аномалии родовой деятельности, перенашивание беременности); § заболевания беременной, которые могут привести к гипоксии плода; § со стороны плода имеются признаки, указывающие на изменение его реактивности. ►Начавшаяся гипоксия Изменение частоты сердечных сокращений: чаще урежение, сменяющееся кратковременным учащением.
 МЕТОДЫ ДИАГНОСТИКИ ВНУТРИУТРОБНОЙ ГИПОКСИИ Косвенные, которые выявляют недостаточность плаценты, ФПС; Прямые – для получения информации о состоянии плода. 1. 2. ► I. КОСВЕННЫЕ МЕТОДЫ: Определение гормонов плаценты и ФПС: эстрогены (эстриол), ПЛ, ХГ, § прогестерон. Они более информативны в динамике: сроки Пл, мг/л Эз нмоль/л ПРГ, нмоль/л 25 -26 нед 3, 78 ± 2, 51 301, 89 ± 87, 27 348, 85 ± 81, 66 37 -38 нед 7, 34 ± 1, 83 1106, 93 ± 108, 54 682, 11 ± 259, 23 39 -40 нед 7, 37 ± 1, 68 1044, 47 ± 312, 72 822, 98 ± 115, 53 Снижение уровня этих гормонов указывает на ФПН. Определение ферментов: органоспецифический фермент плаценты – термостабиль-ная щелочная форфатаза. При гипоксии падает; лактатдегидраза в околоплодных водах – при гипоксии возрастает; печеночные ферменты (урокиназа, гистидаза). При нормальной беременности – не более 1 и 3 ед. , при гипоксии – до 2 и 5 ед.
МЕТОДЫ ДИАГНОСТИКИ ВНУТРИУТРОБНОЙ ГИПОКСИИ Косвенные, которые выявляют недостаточность плаценты, ФПС; Прямые – для получения информации о состоянии плода. 1. 2. ► I. КОСВЕННЫЕ МЕТОДЫ: Определение гормонов плаценты и ФПС: эстрогены (эстриол), ПЛ, ХГ, § прогестерон. Они более информативны в динамике: сроки Пл, мг/л Эз нмоль/л ПРГ, нмоль/л 25 -26 нед 3, 78 ± 2, 51 301, 89 ± 87, 27 348, 85 ± 81, 66 37 -38 нед 7, 34 ± 1, 83 1106, 93 ± 108, 54 682, 11 ± 259, 23 39 -40 нед 7, 37 ± 1, 68 1044, 47 ± 312, 72 822, 98 ± 115, 53 Снижение уровня этих гормонов указывает на ФПН. Определение ферментов: органоспецифический фермент плаценты – термостабиль-ная щелочная форфатаза. При гипоксии падает; лактатдегидраза в околоплодных водах – при гипоксии возрастает; печеночные ферменты (урокиназа, гистидаза). При нормальной беременности – не более 1 и 3 ед. , при гипоксии – до 2 и 5 ед.
 §КЩС околоплодных вод: р. Н < 7, 02 указывает на гипоксию плода. §Амниоскопия: а) малое количество вод и сгущение вод – признаки гипоксии; б) меконий сначала в виде комочков, затем диффузное проокрашивание вод в зеленый цвет. §УЗИ: а) Регистрация сердечной деятельности плода; б) Пульсация сосудов плаценты и пуповины; в) УЗ - фетометрия; г) УЗ – плацентография. МЕТОДЫ ПРЯМОЙ ОЦЕНКИ СОСТОЯНИЯ ПЛОДА 1. Анте- и интранатальная кардиотокография плода. КТГ (кардиотокограф) – работает на принципе Допплера. Это современный и высокоэффективный метод исследования сердечной деятельности плода и сократительной функции матки. Различают наружную и внутреннюю КТГ (кардиотокографию) как во время беременности, так и в процессе родов.
§КЩС околоплодных вод: р. Н < 7, 02 указывает на гипоксию плода. §Амниоскопия: а) малое количество вод и сгущение вод – признаки гипоксии; б) меконий сначала в виде комочков, затем диффузное проокрашивание вод в зеленый цвет. §УЗИ: а) Регистрация сердечной деятельности плода; б) Пульсация сосудов плаценты и пуповины; в) УЗ - фетометрия; г) УЗ – плацентография. МЕТОДЫ ПРЯМОЙ ОЦЕНКИ СОСТОЯНИЯ ПЛОДА 1. Анте- и интранатальная кардиотокография плода. КТГ (кардиотокограф) – работает на принципе Допплера. Это современный и высокоэффективный метод исследования сердечной деятельности плода и сократительной функции матки. Различают наружную и внутреннюю КТГ (кардиотокографию) как во время беременности, так и в процессе родов.
 КТГ – параметры: ►Базальный ритм. В норме 120 -160 уд/мин (в среднем 140 -145). Ниже 120 – брадикардия, выше 160 – тахикардия. ►Вариабельность базального ритма, т. е. частота и амплитуда мгновенных изменений сердечных сокращений плода (мгновенных осцилляций). ►Амплитуда осцилляций определяется по величине отклонения от базального ритма; ►Частота – по количеству осцилляций за 1 мин. Типы вариабельности базального ритма: ►немой (монотонный) ритм характеризуется низкой амплитудой – 0 -5 уд/мин; ►слегка ундулирующий – 5 -10 уд/мин; ►ундулирующий – 10— 25 уд/мин; ►сальтаторный – 25 -30 уд/мин. ►Вариабельность амплитуды мгновенных осуилляций может сочетаться с изменением их частоты (в норме 7 -12 осцилляций в 1 мин). ►При нормальных родах: слегка ундулирующий и ундудирующий типы; ►При осложненных – немой и сальтаторный.
КТГ – параметры: ►Базальный ритм. В норме 120 -160 уд/мин (в среднем 140 -145). Ниже 120 – брадикардия, выше 160 – тахикардия. ►Вариабельность базального ритма, т. е. частота и амплитуда мгновенных изменений сердечных сокращений плода (мгновенных осцилляций). ►Амплитуда осцилляций определяется по величине отклонения от базального ритма; ►Частота – по количеству осцилляций за 1 мин. Типы вариабельности базального ритма: ►немой (монотонный) ритм характеризуется низкой амплитудой – 0 -5 уд/мин; ►слегка ундулирующий – 5 -10 уд/мин; ►ундулирующий – 10— 25 уд/мин; ►сальтаторный – 25 -30 уд/мин. ►Вариабельность амплитуды мгновенных осуилляций может сочетаться с изменением их частоты (в норме 7 -12 осцилляций в 1 мин). ►При нормальных родах: слегка ундулирующий и ундудирующий типы; ►При осложненных – немой и сальтаторный.
 ► Выраженная гипоксия – немой тип вариабельности базального ритма + снижение амплитуды менее 3 уд/мин, частоты осцилляций – менее 6 уд/мин. ► Акцелерация – периодическое медленное ускорение базального 3. амплитуда децелерации. ритма. Акцелерация – отражает степень компенсаторных возможностей СС – системы плода. При физиологическом течении родов акцелерации наблюдаются почти постоянно с частотой 4 -5 и более за 30 мин, продолжительностью 20 -60 сек, амплитудой более 15 уд/мин. Они связаны с сокращениями матки, сдавлением пуповины или с двигательной активностью пуповины. Снижение час-тоты акцелераций или их отсутствие – неблагоприятный прогностический признак. ► Децелерация – медленное урежение базального ритма. Появление децелераций – признак патологических изменений ФПС. В зависимости от времени возникновения децелераций относительно сокращения матки выделяют 4 типа: Dip O, Dip II, Dip III. Практическое значение имеют 3 параметра расчета децелераций: 1. время от начала схватки до возникновения децелераций; 2. длительность децелерации;
► Выраженная гипоксия – немой тип вариабельности базального ритма + снижение амплитуды менее 3 уд/мин, частоты осцилляций – менее 6 уд/мин. ► Акцелерация – периодическое медленное ускорение базального 3. амплитуда децелерации. ритма. Акцелерация – отражает степень компенсаторных возможностей СС – системы плода. При физиологическом течении родов акцелерации наблюдаются почти постоянно с частотой 4 -5 и более за 30 мин, продолжительностью 20 -60 сек, амплитудой более 15 уд/мин. Они связаны с сокращениями матки, сдавлением пуповины или с двигательной активностью пуповины. Снижение час-тоты акцелераций или их отсутствие – неблагоприятный прогностический признак. ► Децелерация – медленное урежение базального ритма. Появление децелераций – признак патологических изменений ФПС. В зависимости от времени возникновения децелераций относительно сокращения матки выделяют 4 типа: Dip O, Dip II, Dip III. Практическое значение имеют 3 параметра расчета децелераций: 1. время от начала схватки до возникновения децелераций; 2. длительность децелерации;
 Dip O – децелерация, возникающая в ответ на сокращения матки. Продолжительность 20 -30 сек, амплитуда – 30 уд/ мин и более. Во II- периоде родов диагностического значения не имеет. ► Dip I– ранняя децелерация. Это рефлекторная реакция ССС плода в ответ на сдавление головки или пуповины во время схватки. Она начинается одновременно со схватками или с запаздыванием на 30 сек, по своей форме зеркально отражает кривую сокращения матки. Базальный ритм в пределах нормы. Dip I указывает на достаточные компенсаторные возможности ССС плода. ► Dip II-поздняя децелерация. Это признак нарушения маточно-плацентарно-плодового кровотока и прогрессирующей гипоксии плода. Она появляется через 30 -60 сек после начала схватки. Общая продолжительность более 60 сек. Пик децелерации наблюдается через 30 -60 сек после пика схватки или даже после ее окончания. Степень тяжести зависит от амплитуды децелерации, которая при легкой степени – до 15 уд/ мин, средней – до 16 - 45 уд/мин, тяжелая более 45 уд/мин. ► Dip III– вариабельная децелерация, которая связана с патологией пуповины. Здесь имеют значение 2 фактора: ►
Dip O – децелерация, возникающая в ответ на сокращения матки. Продолжительность 20 -30 сек, амплитуда – 30 уд/ мин и более. Во II- периоде родов диагностического значения не имеет. ► Dip I– ранняя децелерация. Это рефлекторная реакция ССС плода в ответ на сдавление головки или пуповины во время схватки. Она начинается одновременно со схватками или с запаздыванием на 30 сек, по своей форме зеркально отражает кривую сокращения матки. Базальный ритм в пределах нормы. Dip I указывает на достаточные компенсаторные возможности ССС плода. ► Dip II-поздняя децелерация. Это признак нарушения маточно-плацентарно-плодового кровотока и прогрессирующей гипоксии плода. Она появляется через 30 -60 сек после начала схватки. Общая продолжительность более 60 сек. Пик децелерации наблюдается через 30 -60 сек после пика схватки или даже после ее окончания. Степень тяжести зависит от амплитуды децелерации, которая при легкой степени – до 15 уд/ мин, средней – до 16 - 45 уд/мин, тяжелая более 45 уд/мин. ► Dip III– вариабельная децелерация, которая связана с патологией пуповины. Здесь имеют значение 2 фактора: ►
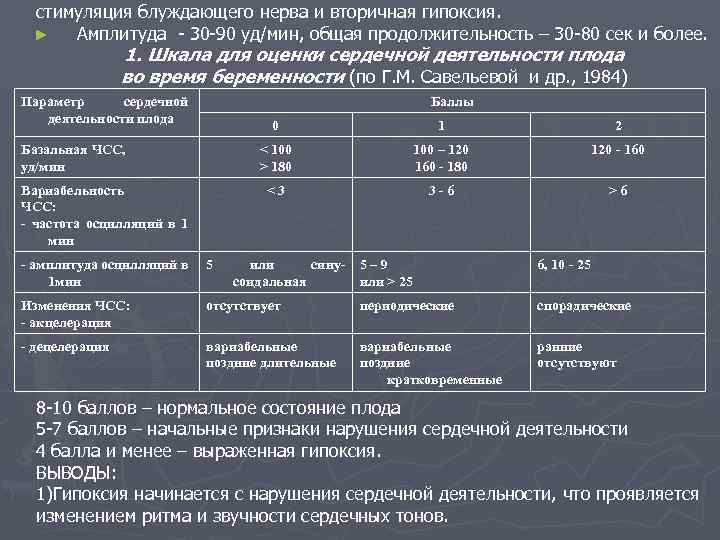 стимуляция блуждающего нерва и вторичная гипоксия. ► Амплитуда - 30 -90 уд/мин, общая продолжительность – 30 -80 сек и более. 1. Шкала для оценки сердечной деятельности плода во время беременности (по Г. М. Савельевой и др. , 1984) Параметр сердечной деятельности плода Баллы 0 - амплитуда осцилляций в 1 мин 5 Изменения ЧСС: - акцелерация - децелерация 100 – 120 160 - 180 120 - 160 <3 Вариабельность ЧСС: - частота осцилляций в 1 мин 2 < 100 > 180 Базальная ЧСС, уд/мин 1 3 -6 >6 или синусоидальная 5– 9 или > 25 6, 10 - 25 отсутствует периодические спорадические вариабельные поздние длительные вариабельные поздние кратковременные ранние отсутствуют 8 -10 баллов – нормальное состояние плода 5 -7 баллов – начальные признаки нарушения сердечной деятельности 4 балла и менее – выраженная гипоксия. ВЫВОДЫ: 1)Гипоксия начинается с нарушения сердечной деятельности, что проявляется изменением ритма и звучности сердечных тонов.
стимуляция блуждающего нерва и вторичная гипоксия. ► Амплитуда - 30 -90 уд/мин, общая продолжительность – 30 -80 сек и более. 1. Шкала для оценки сердечной деятельности плода во время беременности (по Г. М. Савельевой и др. , 1984) Параметр сердечной деятельности плода Баллы 0 - амплитуда осцилляций в 1 мин 5 Изменения ЧСС: - акцелерация - децелерация 100 – 120 160 - 180 120 - 160 <3 Вариабельность ЧСС: - частота осцилляций в 1 мин 2 < 100 > 180 Базальная ЧСС, уд/мин 1 3 -6 >6 или синусоидальная 5– 9 или > 25 6, 10 - 25 отсутствует периодические спорадические вариабельные поздние длительные вариабельные поздние кратковременные ранние отсутствуют 8 -10 баллов – нормальное состояние плода 5 -7 баллов – начальные признаки нарушения сердечной деятельности 4 балла и менее – выраженная гипоксия. ВЫВОДЫ: 1)Гипоксия начинается с нарушения сердечной деятельности, что проявляется изменением ритма и звучности сердечных тонов.
 ► Симптомы гипоксии: ►длительная тахикардия; ►брадикардия; ►монотонность ритма; ►аритмия. Для стадии угрожающей гипоксии наиболее характерна тахикардия, начавшейся гипоксии – брадикардия, сменяющаяся кратковременной тахикардией. §ЭКГ при хронической гипоксии: а) монотонность ритма; б) значительное уменьшение комплекса QRS; в) постепенное снижение амплитуды зубцов; г) расщепление или уплощение верхушки зубца Р. §ФКГ – признаки гипоксии: а) изменение силы и продолжительности звучания тонов; б) колебание длительности диастолы; в) расщепление 1 -го тона; г) появление экстрасистол и непостоянных шумов. ► 4. КЩС крови из предлежащей части плода (в процессе родов): а) при нормальных родах р. Н > 7, 24; б) РН 7, 24 – 7, 20 – субкомпенсированный ацидоз; в) РН < 7, 20 – декомпенсированный ацидоз. ►
► Симптомы гипоксии: ►длительная тахикардия; ►брадикардия; ►монотонность ритма; ►аритмия. Для стадии угрожающей гипоксии наиболее характерна тахикардия, начавшейся гипоксии – брадикардия, сменяющаяся кратковременной тахикардией. §ЭКГ при хронической гипоксии: а) монотонность ритма; б) значительное уменьшение комплекса QRS; в) постепенное снижение амплитуды зубцов; г) расщепление или уплощение верхушки зубца Р. §ФКГ – признаки гипоксии: а) изменение силы и продолжительности звучания тонов; б) колебание длительности диастолы; в) расщепление 1 -го тона; г) появление экстрасистол и непостоянных шумов. ► 4. КЩС крови из предлежащей части плода (в процессе родов): а) при нормальных родах р. Н > 7, 24; б) РН 7, 24 – 7, 20 – субкомпенсированный ацидоз; в) РН < 7, 20 – декомпенсированный ацидоз. ►
 ►ИЗМЕНЕНИЯ В ОРГАНИЗМЕ НОВОРОЖДЕННОГО ПРИ КИСЛОРОДНОЙ НЕДОСТАТОЧНОСТИ §Внутриутробно перенесенная гипоксия приводит к нарушению становления внешнего дыхания у новорожденного; § «Патологический» ателектаз легких в результате отсутствия адекватного дыхания в первые минуты жизни; §Развитие гиалиновых мембран, что связано с недостатком сурфактанта. Легкие не расправляются, наступает синдром дыхательных расстройств (РДС); Установлено, что сурфактант обнаруживается у плода в 22 -24 недели; окончательно созревает к 34 неделям. ►ДИАГНОСТИКА АСФИКСИИ НОВОРОЖДЕННОГО ►Шкала Вирджини Апгар на 1 -й и 5 -й минуте жизни независимо от гестационного возраста и массы тела. Учитываются 5 признаков: §сердцебиение; §дыхание; §мышечный тонус; §рефлекторная чувствительность; §окраска кожных покровов. ►Различают 3 степени тяжести асфиксии: 6 – 7 баллов – легкая; 4 – 5 баллов – средняя; ниже 4 - тяжелая.
►ИЗМЕНЕНИЯ В ОРГАНИЗМЕ НОВОРОЖДЕННОГО ПРИ КИСЛОРОДНОЙ НЕДОСТАТОЧНОСТИ §Внутриутробно перенесенная гипоксия приводит к нарушению становления внешнего дыхания у новорожденного; § «Патологический» ателектаз легких в результате отсутствия адекватного дыхания в первые минуты жизни; §Развитие гиалиновых мембран, что связано с недостатком сурфактанта. Легкие не расправляются, наступает синдром дыхательных расстройств (РДС); Установлено, что сурфактант обнаруживается у плода в 22 -24 недели; окончательно созревает к 34 неделям. ►ДИАГНОСТИКА АСФИКСИИ НОВОРОЖДЕННОГО ►Шкала Вирджини Апгар на 1 -й и 5 -й минуте жизни независимо от гестационного возраста и массы тела. Учитываются 5 признаков: §сердцебиение; §дыхание; §мышечный тонус; §рефлекторная чувствительность; §окраска кожных покровов. ►Различают 3 степени тяжести асфиксии: 6 – 7 баллов – легкая; 4 – 5 баллов – средняя; ниже 4 - тяжелая.
 ►Шкала Сильвермана – Андерсена применяется в сочетании со шкалой Апгар у недоношенных детей. Шкала Сильвермана – Андерсена основана на 5 признаках респираторной ретракции, каждый признак оценивается от 0 до 2 баллов, но в отличие от шкалы Апгар здоровый ребенок получает общую оценку 0 баллов. ►Признаки: а) Участие в акте дыхания грудной клетки и втяжение передней брюшной стенки на вдохе; б) втяжение мечевидного отростка; в) втяжение нижних межреберных мышц; г) участие в акте дыхания крыльев носа; д) шумный вдох. ЛЕЧЕНИЕ ВНУТРИУТРОБНОЙ ГИПОКСИИ ►Угрожающая гипоксия §Устранение ее причины: к примеру, чрезмерной родовой деятельности (спазмолитики); перинеотомия при затруднении рождения головки; §Лечение основной экстрагенитальной патологии, акушерских осложнений (гестозы, перенашивание);
►Шкала Сильвермана – Андерсена применяется в сочетании со шкалой Апгар у недоношенных детей. Шкала Сильвермана – Андерсена основана на 5 признаках респираторной ретракции, каждый признак оценивается от 0 до 2 баллов, но в отличие от шкалы Апгар здоровый ребенок получает общую оценку 0 баллов. ►Признаки: а) Участие в акте дыхания грудной клетки и втяжение передней брюшной стенки на вдохе; б) втяжение мечевидного отростка; в) втяжение нижних межреберных мышц; г) участие в акте дыхания крыльев носа; д) шумный вдох. ЛЕЧЕНИЕ ВНУТРИУТРОБНОЙ ГИПОКСИИ ►Угрожающая гипоксия §Устранение ее причины: к примеру, чрезмерной родовой деятельности (спазмолитики); перинеотомия при затруднении рождения головки; §Лечение основной экстрагенитальной патологии, акушерских осложнений (гестозы, перенашивание);
 § § § Улучшение маточно-плацентарного кровообращения ( ди атермия околопочечной области ежедневно или через день по 20 -30 мин. ); Эстрогенные гормоны – мощные регуляторы маточноплацентарного кровообращения (эдл-пропионат 20 тыс ЕД + 0, 5 мл наркозного эфира в/м или в заднюю губу шейки матки); Сигетин – по химическому строению подобен синэстролу. Расширяет сосуды матки, улучшает маточно-плацен-тарное кровообращение. Начавшаяся гипоксия. ► § § § Бета – симпатомиметики, препараты токолитического действия – бета-миметики: партусистен; сальбутамол, ритодрин, дилатол и др. Коронарорасширяющие (курантил и др. ); АТФ по 20 -40 мг в/м. Расширяет маточные сосуды, ускоряет кровоток в матке; Гепарин по 5 -10 тыс ЕД (улучшает маточно-плацентарное кровообращение); Абдоминальная декомпрессия (релаксация мышц живота и улучшение маточного кровообращения);
§ § § Улучшение маточно-плацентарного кровообращения ( ди атермия околопочечной области ежедневно или через день по 20 -30 мин. ); Эстрогенные гормоны – мощные регуляторы маточноплацентарного кровообращения (эдл-пропионат 20 тыс ЕД + 0, 5 мл наркозного эфира в/м или в заднюю губу шейки матки); Сигетин – по химическому строению подобен синэстролу. Расширяет сосуды матки, улучшает маточно-плацен-тарное кровообращение. Начавшаяся гипоксия. ► § § § Бета – симпатомиметики, препараты токолитического действия – бета-миметики: партусистен; сальбутамол, ритодрин, дилатол и др. Коронарорасширяющие (курантил и др. ); АТФ по 20 -40 мг в/м. Расширяет маточные сосуды, ускоряет кровоток в матке; Гепарин по 5 -10 тыс ЕД (улучшает маточно-плацентарное кровообращение); Абдоминальная декомпрессия (релаксация мышц живота и улучшение маточного кровообращения);
 § § § § ► Оксигенотерапия. Через герметическую маску ингаляция О 2 3060 мин. ГБО – дыхание О 2 под давлением 3 атм компенсирует снижение дыхательной емкости крови; Ощелачивающая терапия (р-р натрия гидрокарбоната); Кокарбоксилаза – стимулирует аэробный цикл кребса, т. е. усиливает более экономичные в энергетическом отношении аэробные процессы обмена; Глюкоза – 40 -50 мл 40% с инсулином. Цитохром С – повышает интенсивность аэробного окисления. Глутаминовая кислота – активный стимулятор метаболических реакций цикла кребса. При неэффективности терапии и больших сроках беременности срочное абдоминальное родоразрешение. После рождения ребенку оказывается неотложная помощь согласно Приказу РФ № 372 «О совершенствовании первичной и реанимационной помощи новорожденным в родильном зале» .
§ § § § ► Оксигенотерапия. Через герметическую маску ингаляция О 2 3060 мин. ГБО – дыхание О 2 под давлением 3 атм компенсирует снижение дыхательной емкости крови; Ощелачивающая терапия (р-р натрия гидрокарбоната); Кокарбоксилаза – стимулирует аэробный цикл кребса, т. е. усиливает более экономичные в энергетическом отношении аэробные процессы обмена; Глюкоза – 40 -50 мл 40% с инсулином. Цитохром С – повышает интенсивность аэробного окисления. Глутаминовая кислота – активный стимулятор метаболических реакций цикла кребса. При неэффективности терапии и больших сроках беременности срочное абдоминальное родоразрешение. После рождения ребенку оказывается неотложная помощь согласно Приказу РФ № 372 «О совершенствовании первичной и реанимационной помощи новорожденным в родильном зале» .


