Гипоксия плода и асфиксия новорожденного..ppt
- Количество слайдов: 51
 Гипоксия плода и асфиксия новорожденного 1 Доцент кафедры акушерства и гинекологии с курсом педиатрии КФ КГМА к. м. н. Галин А. П.
Гипоксия плода и асфиксия новорожденного 1 Доцент кафедры акушерства и гинекологии с курсом педиатрии КФ КГМА к. м. н. Галин А. П.
 Дыхание - это жизнь, начало дыхания это начало жизни. Д. Баррон
Дыхание - это жизнь, начало дыхания это начало жизни. Д. Баррон
 Гипоксия плода n патологическое состояние, связанное с кислородной недостаточностью во время беременности и в родах. Эта патология относится к числу наиболее распространенных среди перинатальной патологии и является одной из самых частых причин перинатальной заболеваемости (21 -45% в структуре всей перинатальной патологии).
Гипоксия плода n патологическое состояние, связанное с кислородной недостаточностью во время беременности и в родах. Эта патология относится к числу наиболее распространенных среди перинатальной патологии и является одной из самых частых причин перинатальной заболеваемости (21 -45% в структуре всей перинатальной патологии).
 АСФИКСИЯ НОВОРОЖДЕННОГО n синдром, характеризующийся отсутствием дыхания или отделными нерегулярными, неэффективными дыхательными движениями при наличии сердечной деятельности. Асфиксия - термин не очень уместный так как в переводе с латинского это “без пульса”. Поэтому современное название асфиксии новорожденных депрессия новорожденного (термин ВОЗ). Этиология и патогенез такие же как при гипоксии плода так как асфиксия начинается с гипоксии ( в 70 -80% случаев).
АСФИКСИЯ НОВОРОЖДЕННОГО n синдром, характеризующийся отсутствием дыхания или отделными нерегулярными, неэффективными дыхательными движениями при наличии сердечной деятельности. Асфиксия - термин не очень уместный так как в переводе с латинского это “без пульса”. Поэтому современное название асфиксии новорожденных депрессия новорожденного (термин ВОЗ). Этиология и патогенез такие же как при гипоксии плода так как асфиксия начинается с гипоксии ( в 70 -80% случаев).
 n Асфиксия в 80% случаев является продолжением гипоксии плода, поэтому для них характерны общие этиологические и патогенетические факторы.
n Асфиксия в 80% случаев является продолжением гипоксии плода, поэтому для них характерны общие этиологические и патогенетические факторы.
 n Незрелость легочной ткани новорожденного обусловлена дефицитом или отсутствием сурфактанта, который необходим для правильного функционирования легких при переходе плода к внеутробному существованию. Благодаря сурфактанту осуществляется адекватное расправление легочной ткани при первом вдохе, т. е. устранение первичного ателектаза
n Незрелость легочной ткани новорожденного обусловлена дефицитом или отсутствием сурфактанта, который необходим для правильного функционирования легких при переходе плода к внеутробному существованию. Благодаря сурфактанту осуществляется адекватное расправление легочной ткани при первом вдохе, т. е. устранение первичного ателектаза
 n Наиболее частой причиной перинатальной заболеваемости и смертности остается респираторный дистресс-синдром (РДС). РДС развивается примерно у 20% недоношенных новорожденных, а у детей, родившихся до 28 недели гестации, эта цифра достигает 80%.
n Наиболее частой причиной перинатальной заболеваемости и смертности остается респираторный дистресс-синдром (РДС). РДС развивается примерно у 20% недоношенных новорожденных, а у детей, родившихся до 28 недели гестации, эта цифра достигает 80%.
 8
8
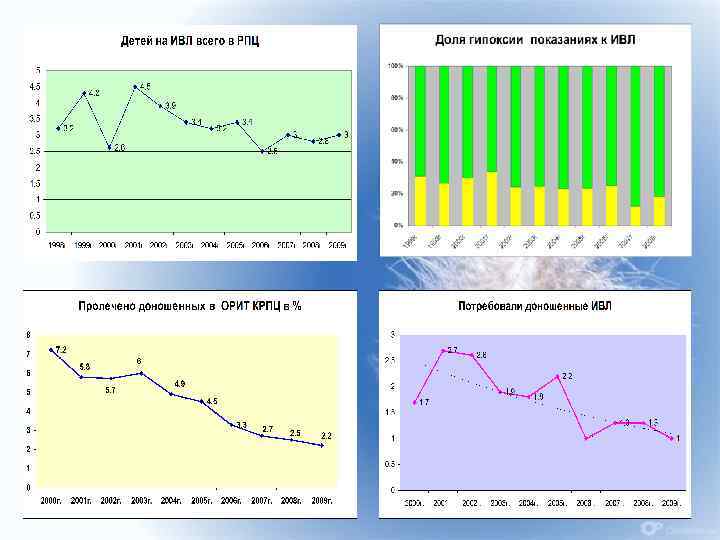 9
9





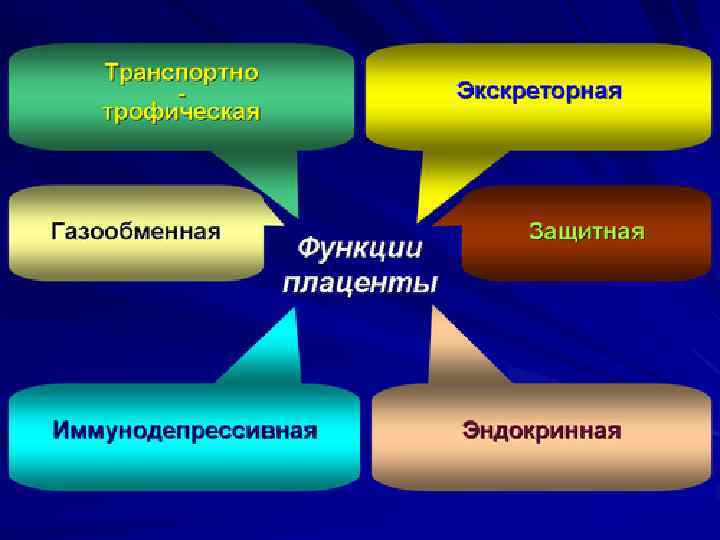
 Плацентарная недостаточность клинико –морфологический симптомокомплекс, возникающий как результат сочетанной реакции плода и плаценты на различные нарушения состояния материнского организма
Плацентарная недостаточность клинико –морфологический симптомокомплекс, возникающий как результат сочетанной реакции плода и плаценты на различные нарушения состояния материнского организма
 Антенатальные факторы риска: n n n n поздний гестоз сахарный диабет гипертензивные синдромы резус - сенсибилизация мертворожденные в анамнезе материнская инфекция кровотечение во II или III триместрах беременности многоводие
Антенатальные факторы риска: n n n n поздний гестоз сахарный диабет гипертензивные синдромы резус - сенсибилизация мертворожденные в анамнезе материнская инфекция кровотечение во II или III триместрах беременности многоводие
 Антенатальные факторы риска: n n n маловодие перенашивание многоплодная беременность задержка внутриутробного развития плода употребление матерью наркотиков и алкоголя применение у матери некоторых лекарств (магния сульфата, адреноблокаторов, резерпина) и др.
Антенатальные факторы риска: n n n маловодие перенашивание многоплодная беременность задержка внутриутробного развития плода употребление матерью наркотиков и алкоголя применение у матери некоторых лекарств (магния сульфата, адреноблокаторов, резерпина) и др.
 Интранатальные факторы риска: ь ь ь нарушения сердечного ритма у плода применение общего обезболивания аномалии родовой деятельности (дискоординация, затянувшиеся, быстрые и стремительные роды) наличие мекония в околоплодных водах инфекции в родах и др.
Интранатальные факторы риска: ь ь ь нарушения сердечного ритма у плода применение общего обезболивания аномалии родовой деятельности (дискоординация, затянувшиеся, быстрые и стремительные роды) наличие мекония в околоплодных водах инфекции в родах и др.
 Интранатальные факторы риска: ь ь ь ь преждевременные роды запоздалые роды кесарево сечение патологические предлежание и положение плода отслойка плаценты предлежание плаценты выпадение петель пуповины
Интранатальные факторы риска: ь ь ь ь преждевременные роды запоздалые роды кесарево сечение патологические предлежание и положение плода отслойка плаценты предлежание плаценты выпадение петель пуповины
 ПАТОГЕНЕЗ ГИПОКСИИ ВНУТРИУТРОБНОГО ПЛОДА n гипоксическое состояние → усиление выброса кортикостероидов, ↑ число циркулирующих эритроцитов, ОЦК. На этом этапе: тахикардия, усиление двигательной активности плода, увеличение дыхательных движений плода, закрытие голосовой щели. n Нарастающая острая или продолжающаяся хроническая гипоксия → активация анаэробного гликолиза, централизация кровообращения → ухудшение периферического кровообращения. То есть плод стремится обеспечить кровью жизненноважные органы (сердце, головной мозг), при этом наступает гипоксия кишечника, почек, ног следовательно выделение мекония.
ПАТОГЕНЕЗ ГИПОКСИИ ВНУТРИУТРОБНОГО ПЛОДА n гипоксическое состояние → усиление выброса кортикостероидов, ↑ число циркулирующих эритроцитов, ОЦК. На этом этапе: тахикардия, усиление двигательной активности плода, увеличение дыхательных движений плода, закрытие голосовой щели. n Нарастающая острая или продолжающаяся хроническая гипоксия → активация анаэробного гликолиза, централизация кровообращения → ухудшение периферического кровообращения. То есть плод стремится обеспечить кровью жизненноважные органы (сердце, головной мозг), при этом наступает гипоксия кишечника, почек, ног следовательно выделение мекония.
 F → срыв адаптации: истощается кора надпочечников. Клинически это выражается брадикардией, аритмией, приглушенностью сердечных тонов. Движения плода замедляются и в конечном итоге затихают. → снижается МОК, возникает коллапс, гиповолемия с образованием тромбов, возникают многочисленные кровоизлияния, то есть ДВС синдром. F → Накопление углекислоты → раздражение дыхательного центра. Плод начинает дышать F через открытую голосовую щель и аспирирует околоплодные воды, слиз, кровь, и новорожденные рождается с готовыми ателектазами. Первый вдох такого ребенка может привести к спонтанному пневмотораксу даже без всяких внешних воздействий.
F → срыв адаптации: истощается кора надпочечников. Клинически это выражается брадикардией, аритмией, приглушенностью сердечных тонов. Движения плода замедляются и в конечном итоге затихают. → снижается МОК, возникает коллапс, гиповолемия с образованием тромбов, возникают многочисленные кровоизлияния, то есть ДВС синдром. F → Накопление углекислоты → раздражение дыхательного центра. Плод начинает дышать F через открытую голосовую щель и аспирирует околоплодные воды, слиз, кровь, и новорожденные рождается с готовыми ателектазами. Первый вдох такого ребенка может привести к спонтанному пневмотораксу даже без всяких внешних воздействий.
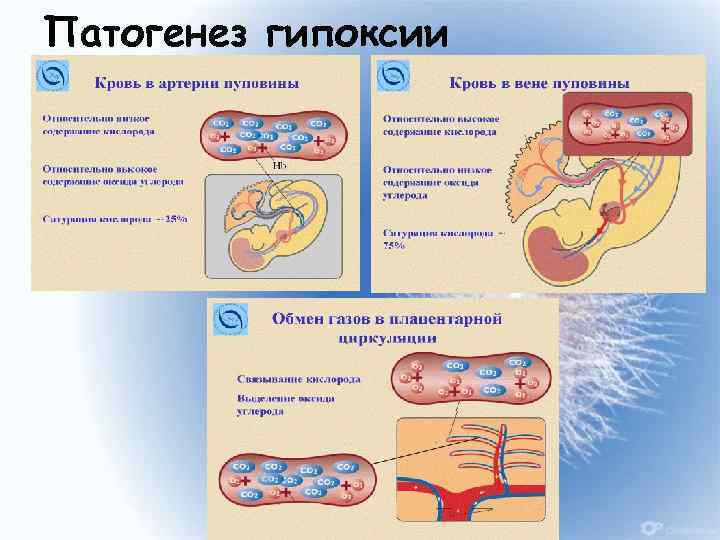 Патогенез гипоксии 23
Патогенез гипоксии 23
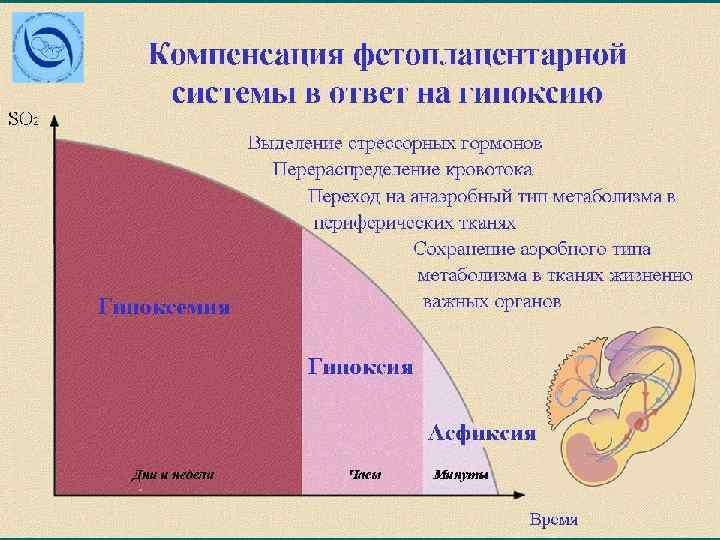
 Патогенетические сдвиги при асфиксии Дефицит кислорода n Выброс вазоактивных веществ n Спазм периферических сосудов, тахикардия плода n Перераспределение крови n Развитие метаболического ацидоза n Брадикардия, шок n
Патогенетические сдвиги при асфиксии Дефицит кислорода n Выброс вазоактивных веществ n Спазм периферических сосудов, тахикардия плода n Перераспределение крови n Развитие метаболического ацидоза n Брадикардия, шок n
 25
25

 Диагностика гипоксии плода во время беременности Контроль за двигательной активностью плода ( тест шевеления) n Кардиотокография n Допплерометрия кровотока в системе мать-плацента-плод n Амниоскопия n Амниоцентез n 27
Диагностика гипоксии плода во время беременности Контроль за двигательной активностью плода ( тест шевеления) n Кардиотокография n Допплерометрия кровотока в системе мать-плацента-плод n Амниоскопия n Амниоцентез n 27
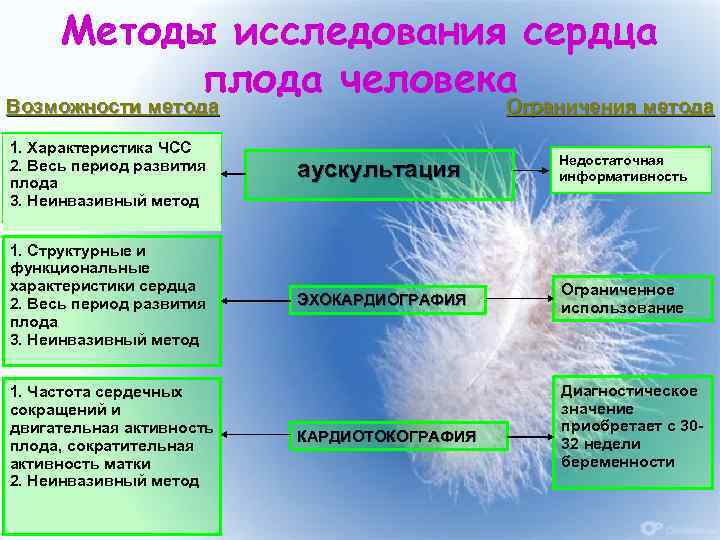 Методы исследования сердца плода человека Возможности метода Ограничения метода 1. Характеристика ЧСС 2. Весь период развития плода 3. Неинвазивный метод аускультация Недостаточная информативность 1. Структурные и функциональные характеристики сердца 2. Весь период развития плода 3. Неинвазивный метод ЭХОКАРДИОГРАФИЯ Ограниченное использование 1. Частота сердечных сокращений и двигательная активность плода, сократительная активность матки 2. Неинвазивный метод 28 КАРДИОТОКОГРАФИЯ Диагностическое значение приобретает с 3032 недели беременности
Методы исследования сердца плода человека Возможности метода Ограничения метода 1. Характеристика ЧСС 2. Весь период развития плода 3. Неинвазивный метод аускультация Недостаточная информативность 1. Структурные и функциональные характеристики сердца 2. Весь период развития плода 3. Неинвазивный метод ЭХОКАРДИОГРАФИЯ Ограниченное использование 1. Частота сердечных сокращений и двигательная активность плода, сократительная активность матки 2. Неинвазивный метод 28 КАРДИОТОКОГРАФИЯ Диагностическое значение приобретает с 3032 недели беременности

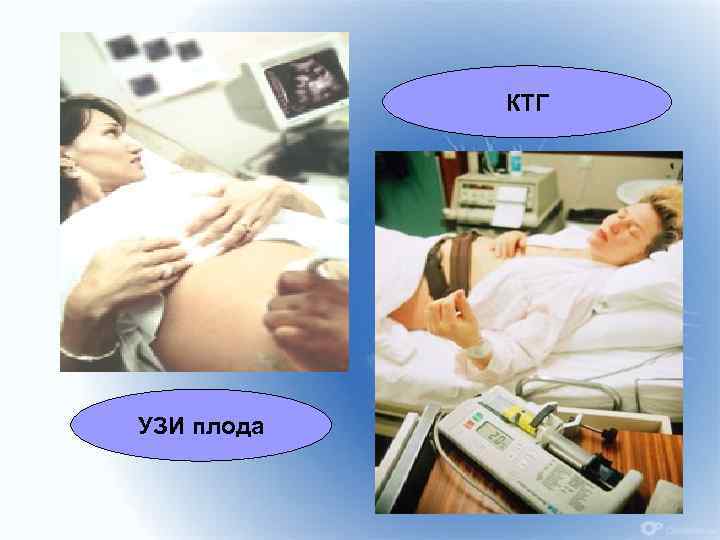 КТГ УЗИ плода 30
КТГ УЗИ плода 30
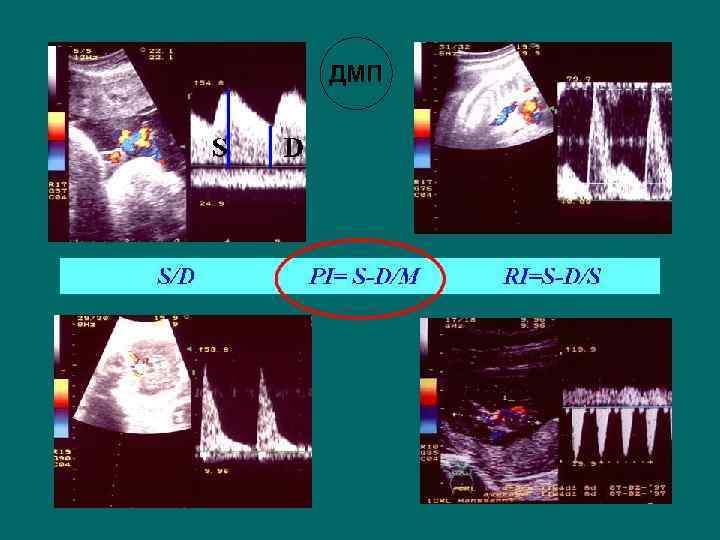 ДМП 31
ДМП 31
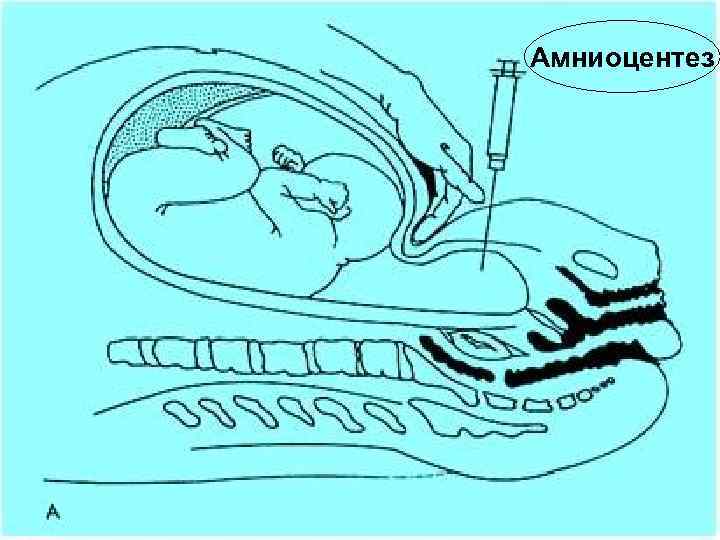 Амниоцентез 32
Амниоцентез 32

 Диагностика гипоксии плода в родах n n 34 Кардиотокография Контроль за дыхательной и двигательной активностью плода Характер околоплодных вод Исследование КОС крови плода
Диагностика гипоксии плода в родах n n 34 Кардиотокография Контроль за дыхательной и двигательной активностью плода Характер околоплодных вод Исследование КОС крови плода
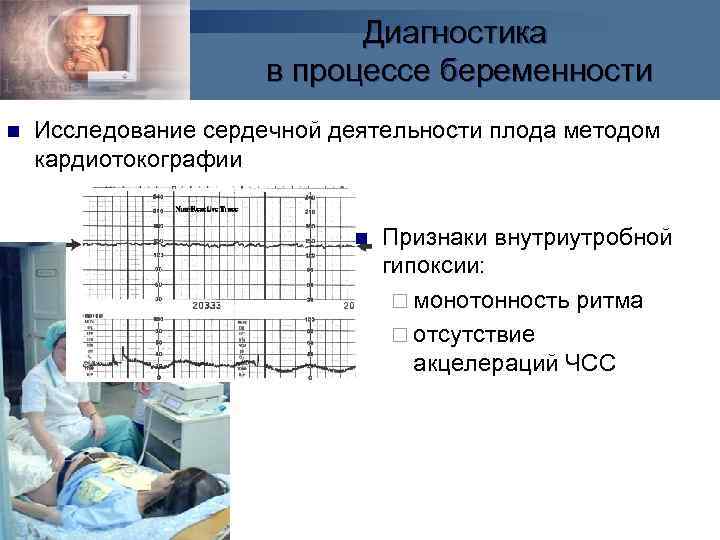 Диагностика в процессе беременности n Исследование сердечной деятельности плода методом кардиотокографии n Признаки внутриутробной гипоксии: ¨ монотонность ритма ¨ отсутствие акцелераций ЧСС
Диагностика в процессе беременности n Исследование сердечной деятельности плода методом кардиотокографии n Признаки внутриутробной гипоксии: ¨ монотонность ритма ¨ отсутствие акцелераций ЧСС
 36
36
 Технология пробы Залинга Взятие пробы крови из предлежащей части плода производится в асептических условиях (при отсутствии плодного пузыря и раскрытии шейки матки минимум на 2 см). Для обеспечения доступа к предлежащей части используется амниоскоп. Делается небольшой надрез на коже головки, и капля крови плода забирается в капилляр. Интерпретация результатов: • при рн≥ 7, 25 повторное определение КОС только при сохранении патологического характера КТГ; • при рн=7, 21 -7, 24 показано повторное КОС через 30 минут; • при рн≤ 7, 20 показано срочное родоразрешение. Лактат: (норма-3, 08 ммоль/л), 4, 8 - показано срочное родоразрешение. 37
Технология пробы Залинга Взятие пробы крови из предлежащей части плода производится в асептических условиях (при отсутствии плодного пузыря и раскрытии шейки матки минимум на 2 см). Для обеспечения доступа к предлежащей части используется амниоскоп. Делается небольшой надрез на коже головки, и капля крови плода забирается в капилляр. Интерпретация результатов: • при рн≥ 7, 25 повторное определение КОС только при сохранении патологического характера КТГ; • при рн=7, 21 -7, 24 показано повторное КОС через 30 минут; • при рн≤ 7, 20 показано срочное родоразрешение. Лактат: (норма-3, 08 ммоль/л), 4, 8 - показано срочное родоразрешение. 37
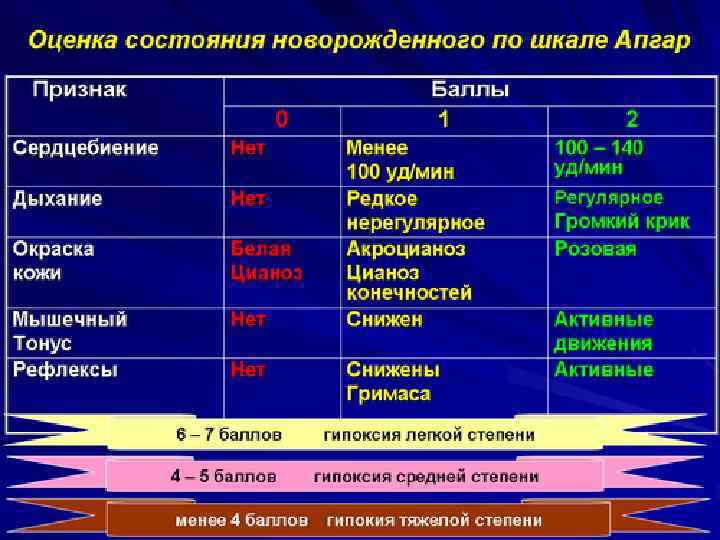
 КЛИНИКА ГИПОКСИИ ПЛОДА n n n При гипоксии возникает тахикардия, брадикардия (при более глубокой ГВП), аритмия, приглушенность тонов. В норме сердцебиение 120 -160 ударов в минуту. Появление мекония в околоплодных водах. В начале ГВП - учащение и усиление движений. При развитой ГВП - замедление и урежение движений.
КЛИНИКА ГИПОКСИИ ПЛОДА n n n При гипоксии возникает тахикардия, брадикардия (при более глубокой ГВП), аритмия, приглушенность тонов. В норме сердцебиение 120 -160 ударов в минуту. Появление мекония в околоплодных водах. В начале ГВП - учащение и усиление движений. При развитой ГВП - замедление и урежение движений.

 МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И МЕДИЦИНСКОЙ ПРОМЫШЛЕННОСТИ РОССИЙСКОЙ ФЕДЕРАЦИИ ПРИКАЗ 28 декабря 1995 г. N 372 О СОВЕРШЕНСТВОВАНИИ ПЕРВИЧНОЙ И РЕАНИМАЦИОННОЙ ПОМОЩИ НОВОРОЖДЕННЫМ В РОДИЛЬНОМ ЗАЛЕ
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И МЕДИЦИНСКОЙ ПРОМЫШЛЕННОСТИ РОССИЙСКОЙ ФЕДЕРАЦИИ ПРИКАЗ 28 декабря 1995 г. N 372 О СОВЕРШЕНСТВОВАНИИ ПЕРВИЧНОЙ И РЕАНИМАЦИОННОЙ ПОМОЩИ НОВОРОЖДЕННЫМ В РОДИЛЬНОМ ЗАЛЕ

 Воздействие медикаментов на ЧСС плода n n n Передозировка окситоцина - повышение маточного тонуса, стойкое нарушение маточно-плацентарной перфузии развитие гипоксии Бетаблокаторы и седативные средства снижение вариабельности сердечного ритма Бетамиметики – тахикардия плода Эпидуральная анестезия - снижение артериального давления матери, уменьшение материнского кровотока гипоксия плода Седативные препараты – снижение активности плода и реактивности КТГ
Воздействие медикаментов на ЧСС плода n n n Передозировка окситоцина - повышение маточного тонуса, стойкое нарушение маточно-плацентарной перфузии развитие гипоксии Бетаблокаторы и седативные средства снижение вариабельности сердечного ритма Бетамиметики – тахикардия плода Эпидуральная анестезия - снижение артериального давления матери, уменьшение материнского кровотока гипоксия плода Седативные препараты – снижение активности плода и реактивности КТГ
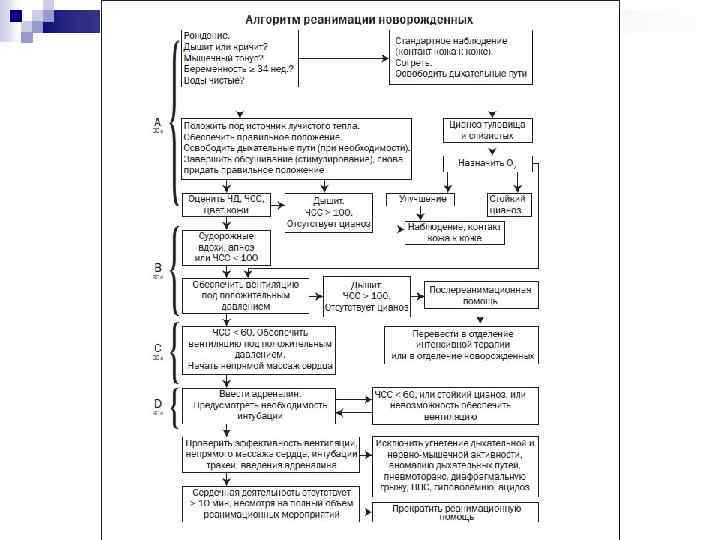
 ОКОНЧАНИЕ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ А. Реанимационные мероприятия в родильном зале прекращают, если в течение первых 20 минут после рождения на фоне проведения адекватных реанимационных мероприятий у ребенка не восстанавливается сердечная деятельность (сердцебиения отсутствуют).
ОКОНЧАНИЕ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ А. Реанимационные мероприятия в родильном зале прекращают, если в течение первых 20 минут после рождения на фоне проведения адекватных реанимационных мероприятий у ребенка не восстанавливается сердечная деятельность (сердцебиения отсутствуют).
 Б. Положительный эффект от реанимационных мероприятий (в течение первых 20 минут после рождения восстанавливаются адекватное дыхание, нормальные частота сердечных сокращений и цвет кожных покровов) служит основанием к прекращению ИВЛ и массажа сердца. Необходимо помнить что реанимация в родильном зале является лишь первым этапом оказания помощи детям, родившимся в асфиксии. Дальнейшее наблюдение и лечение проводят, по возможности, в отделении (палате) интенсивной терапии, куда ребенка переводят с соблюдением необходимых правил транспортировки сразу по окончании реанимационных мероприятий.
Б. Положительный эффект от реанимационных мероприятий (в течение первых 20 минут после рождения восстанавливаются адекватное дыхание, нормальные частота сердечных сокращений и цвет кожных покровов) служит основанием к прекращению ИВЛ и массажа сердца. Необходимо помнить что реанимация в родильном зале является лишь первым этапом оказания помощи детям, родившимся в асфиксии. Дальнейшее наблюдение и лечение проводят, по возможности, в отделении (палате) интенсивной терапии, куда ребенка переводят с соблюдением необходимых правил транспортировки сразу по окончании реанимационных мероприятий.