ГБ и САГ (лекция).ppt
- Количество слайдов: 66

Гипертоническая болезнь и симптоматические артериальные гипертензии Доцент Кудрина О. М.

Гипертоническая болезнь • самостоятельное хронически протекающее заболевание, основным проявлением которого является синдром артериальной гипертензии, не связанный с наличием патологических процессов, при которых повышение АД обусловлено известными причинами

Распространенность АГ и ГБ • Артериальная гипертензия -20% в общей популяции • Гипертоническая болезнь (эссенциальная гипертензия) – 90 -92% от всех артериальных гипертензий
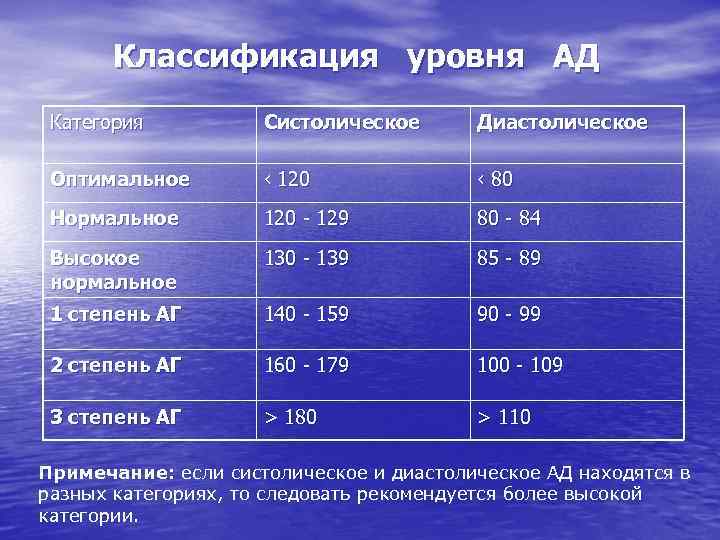
Классификация уровня АД Категория Систолическое Диастолическое Оптимальное ‹ 120 ‹ 80 Нормальное 120 - 129 80 - 84 Высокое нормальное 130 - 139 85 - 89 1 степень АГ 140 - 159 90 - 99 2 степень АГ 160 - 179 100 - 109 3 степень АГ > 180 > 110 Примечание: если систолическое и диастолическое АД находятся в разных категориях, то следовать рекомендуется более высокой категории.

ФАКТОРЫ РИСКА • • • Основные Мужчины > 55 лет Женщины > 65 лет Курение Холестерин > 6, 5 ммоль/г Семейный анамнез ранних сердечнососудистых заболеваний (у женщин < 65 лет, у мужчин < 55 лет) Сахарный диабет • • Дополнительные факторы риска, негативно влияющие на прогноз больного с АГ Снижение холестерина ЛПВП Повышение холестерина ЛПНП Микроальбуминурия при диабете Нарушение толерантности к глюкозе Ожирение Малоподвижный образ жизни Повышение фибриногена Социально-экономическая группа риска

Стадии гипертонической болезни • I стадия – отсутствие изменений в органахмишенях и ассоциированных клинических состояний (сопутствующих заболеваний) • II стадия – наличие одного и/или нескольких изменений со стороны органов-мишеней • III стадия – наличие одного и/или нескольких ассоциированных клинических состояний

Поражение органов-мишеней • Гипертрофия левого желудочка (ЭКГ, • • ЭХОКГ или рентгенография) Небольшая креатинемия (муж-115 -133, жен-107 -124 мкмольл Микроальбуминурия (30 -300 мг/сут) Ультразвуковые признаки утолщения артериальной стенки или признаки атеросклеротической бляшки Генерализованное или очаговое сужение артерий сетчатки

Признаки повреждения органов-мишеней • ГЛЖ (ЭКГ-критерии: индекс Соколова-Лайона >38 мм, Корнельский вольтажный индекс>28 мм для мужчин и >20 мм для женщин; ЭХОКГкритерии: ИММЛЖ>125 г/м для мужчин и >110 г/м для женщин) • Ультразвуковые признаки утолщения артериальной стенки (толщина слоя интима/медия сонной артерии>0, 9 мм или признаки атеросклеротической бляшки • Небольшое повышение уровня креатинина сыворотки (для мужчин-115133, для женщин-107 -124 мкмоль/л (для мужчин 1, 3 -1, 5, для женщин 1, 2 -1, 4 мг/дл) • Микроальбуминурия (30 -300 мг/сут; отношение альбумин/креатинин для мужчин>2, 5, для женщин>3, 5 мг/ммоль)

Ассоциированные клинические состояния ЦЕРЕБРОВАСКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ • Ишемический инсульт • Геморрагический инсульт • Транзиторная ишемическая атака ЗАБОЛЕВАНИЯ СЕРДЦА • Инфаркт миокарда • Стенокардия • Коронарная реваскуляризация • Застойная сердечная недостаточность ЗАБОЛЕВАНИЯ ПОЧЕК • Диабетическая нефропатия • Почечная недостаточность (креатининемия > 2, 0 мг/дл) СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ • Расслаивающая аневризма аорты • Симптоматическое поражение периферических артерий ГИПЕРТОНИЧЕСКАЯ РЕТИНОПАТИЯ • Геморрагии или экссудаты • Отек соска зрительного нерва

ОЦЕНКА ИНДИВИДУАЛЬНОЙ СТЕПЕНИ РИСКА (стратификация риска) • Риск развития сердечно-сосудистых осложнений у больных с АГ зависит не только от уровня АД, но и от имеющихся факторов риска, поражения органов-мишеней, наличия ассоциированных клинических состояний. Уровень АД утратил главенствующую роль в выборе тактики лечения • Стратификация (распределение) больных по степени риска позволяет качественно оценить индивидуальный прогноз (чем выше риск, тем хуже прогноз) и определить тактику ведения конкретного больного • Клинические проявления сопутствующих сердечно-сосудистых заболеваний и поражение органов-мишеней рассматриваются как более сильные прогностические факторы по сравнению с традиционными факторами риска
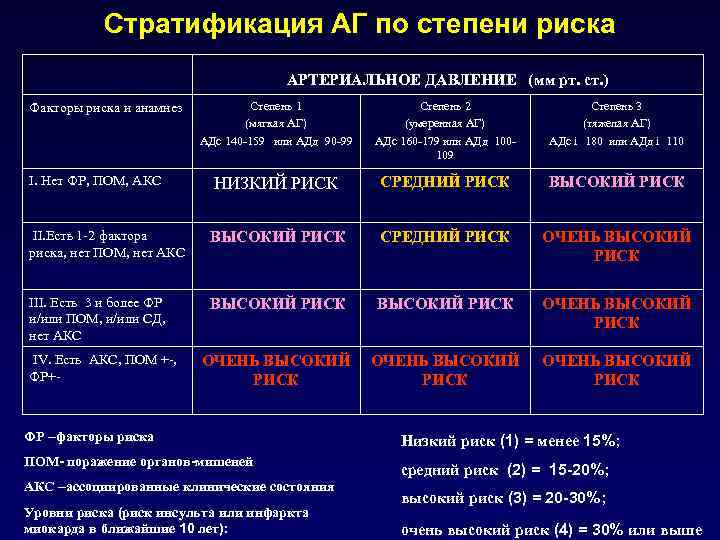
Стратификация АГ по степени риска АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ (мм рт. ст. ) Степень 1 (мягкая АГ) АДс 140 -159 или АДд 90 -99 Степень 2 (умеренная АГ) АДс 160 -179 или АДд 100109 Степень 3 (тяжелая АГ) АДс і 180 или АДд і 110 I. Нет ФР, ПОМ, АКС НИЗКИЙ РИСК СРЕДНИЙ РИСК ВЫСОКИЙ РИСК II. Есть 1 -2 фактора риска, нет ПОМ, нет АКС ВЫСОКИЙ РИСК СРЕДНИЙ РИСК ОЧЕНЬ ВЫСОКИЙ РИСК III. Есть 3 и более ФР и/или ПОМ, и/или СД, нет АКС ВЫСОКИЙ РИСК ОЧЕНЬ ВЫСОКИЙ РИСК IV. Есть АКС, ПОМ +-, ФР+- ОЧЕНЬ ВЫСОКИЙ РИСК Факторы риска и анамнез ФР –факторы риска Низкий риск (1) = менее 15%; ПОМ- поражение органов-мишеней средний риск (2) = 15 -20%; АКС –ассоциированные клинические состояния Уровни риска (риск инсульта или инфаркта миокарда в ближайшие 10 лет): высокий риск (3) = 20 -30%; очень высокий риск (4) = 30% или выше

Категории риска Риск развития сердечнососудистых осложнений в течение 10 лет Типичный профиль риска Низкий риск Мужчины < 55 лет; женщины < 65 лет АГ 1 степени Отсутствуют другие факторы риска < 15% Средний риск АГ 1 степени + 1 -2 ФР АГ 2 степени + 1 -2 ФР 15 – 20% Высокий риск АГ 1 -й или 2 -й степени + 3 и более ФР, сахарный диабет или поражение органов-мишеней 20 – 30% АГ 3 -й степени и дополнительные ФР или клинически выраженное сердечнососудистое заболевание или поражение почек > 30% Очень высокий риск J. Hypertens. 1999; 17: 151 -183

Обследование пациентов с АГ и диагностика ГБ проводится в строгой последовательности, отвечая определенным задачам: -определение стабильности повышения АД и его степени - исключение симптоматической АГ или идентификация ее вида - выявление наличия других факторов риска ССЗ и клинических состояний, которые могут повлиять на прогноз и лечение, а также отнесение больного к той или иной группе риска - определение наличия поражений “органовмишеней” и оценку их тяжести. Рекомендации ВНОК 2001 года

Этапы диагностики АГ • Первый этап - обязательные исследования, которые проводятся каждому больному при выявлении АГ. Этот этап включает в себя выявление основных факторов риска, оценку поражения органов-мишеней, диагностику сопутствующих клинических состояний, влияющих на риск сердечно-сосудистых осложнений, а также рутинные методы диагностики вторичных (симптоматических) артериальных гипертензий. • Второй этап - предполагает исследования для уточнения вида симптоматической АГ, дополнительные методы исследования для оценки поражения органов-мишеней, выявление дополнительных факторов риска.

Анамнестические сведения • Семейный анамнез АГ, сахарного диабета, дислипидемий, ИБС, мозгового инсульта, заболеваний почек; • Продолжительность и степень повышения АД, эффективность и переносимость предшествующей антигипертензивной терапии; • Наличие ИБС, сердечной недостаточности, сосудистого заболевания мозга, заболевания периферических диабета, подагры, заболевания почек; сосудов, • Наличие факторов, позволяющих предполагать вторичный характер АГ: образ жизни пациента, в том числе диета (потребление жиров, соли, алкоголя), курение, физическая активность, наличие избыточной массы тела или ожирения (индекс массы тела, индекс талия/бедро); • Прием препаратов, повышающих АД (пероральные противозачаточные средства, НПВС, эритропоэтин, стероиды)

Физикальные методы исследования • Офисное (трехкратное) измерение АД • Измерение роста, массы тела, расчет индекса массы тела, измерение окружности талии и бедер (расчет индекса талия/бедро) • Исследование глазного дна (для установления степени гипертонической ретинопатии) • Исследование сердечно-сосудистой системы (размеры сердца, изменение тонов, наличие шумов, признаки сердечной недостаточности, патология сонных, почечных и периферических артерий, коарктация аорты) • Исследование легких (хрипы, признаки бронхоспазма) • Исследование брюшной полости (сосудистые шумы, увеличение почек, патологическая пульсация аорты) • Исследование нервной системы для выявления сосудистых заболеваний мозга

Обязательные лабораторные и инструментальные исследования • Общеклинический анализ крови • Общеклинический анализ мочи • Биохимический анализ крови: (уровень калия, натрия, креатинина, глюкозы, общего холестерина, ХСЛПВП ) • • ЭКГ в 12 отведениях Осмотр глазного дна Рентгенография органов грудной клетки УЗИ почек

Показания для специальных исследований • Подозрение на симптоматическую АГ • Достаточно быстрое нарастание тяжести ранее доброкачественно протекавшей АГ • Наличие кризов с выраженными вегетативными проявлениями • АГ рефрактерная к медикаментозной терапии и АГ III степени • Внезапное развитие АГ

Специальные методы исследования • Расширенный биохимический анализ крови с определением • • мочевой кислоты, кальция, гликозилированного гемоглобина, фенотипирование липидов Определение активности ренина плазмы, уровней альдостерона, гормонов щитовидной железы (Т 3, Т 4, ТТГ) Исследование суточной мочи (микроальбуминурия, суточная протеинурия, экскреция катехоламинов) Суточное мониторирование АД ЭХОКГ для оценки ГЛЖ, состояния систолической и диастолической функции Ультразвуковое (допплерографическое) исследование артерий Ультразвуковое исследование почек Ангиография Компьютерная томография, ЯМРТ

ЦЕЛЕВЫЕ УРОВНИ АД

Общие принципы ведения больных • В группе высокого и очень высокого риска медикаментозная терапия назначается немедленно • Группа среднего риска чрезвычайно гетерогенна по уровню АД • и характеру факторов риска, поэтому решение о сроке начала медикаментозной терапии принимает врач. Допустимо мониторирование АД в течение нескольких недель (до 3 -6 месяцев) для принятия решения о назначении лекарственной терапии. Ее следует начать при сохранении уровня АД более 140/90 мм. рт. ст. В группе низкого риска перед началом медикаментозной терапии следует провести длительное наблюдение за больным (6 -12 мес. ) Лекарственную терапию в этой группе назначают при сохраняющемся уровне АД более 150/95 мм рт. ст.

Рекомендации по изменению образа жизни в лечении больных гипертонической болезнью • Меры, польза которых доказана 1. Снижение избыточной массы тела, в особенности у лиц с абдоминальным типом ожирения (оптимальный индекс массы тела >26). 2. Ограничение потребления натрия с пищей до 2 г/сут (88 ммоль/сут), т. е. до 5 г поваренной соли в день. 3. Ограничение потребления спиртных напитков до 168 мл 100% алкоголя в неделю для мужчин и до 112 мл в неделю для женщин. 4. Регулярные изотонические физические нагрузки (физические упражнения на открытом воздухе умеренной интенсивности и продолжительностью не менее 30 – 60 мин 3 – 4 раза в неделю). 5. Увеличение потребления калия с пищей

Принципы медикаментозного лечения гипертонической болезни • Преимущественное использование препаратов длительного действия для достижения 24 -часового эффекта при однократном приеме (более мягкое и длительное гипотензивное действие, более интенсивная защита органов-мишеней, более высокая приверженность пациентов лечению). • Начало лечения с минимальных доз одного препарата (допустимо начать с низкодозовой комбинации 2 -х препаратов) • Переход к препаратам другого класса при недостаточном эффекте лечения (после увеличения дозы первого) или плохой переносимости. • Использование оптимальных сочетаний препаратов для достижения максимального гипертензивного действия и минимизации нежелательных эффектов.

Принципы индивидуального выбора препарата • Главный критерий выбора антигипертензивного препарата – способность уменьшать частоту сердечно-сосудистых заболеваний и летальность при сохранении хорошего качества жизни. • Выбор препарата осуществляется среди шести основных классов антигипертензивных средств. • При неосложненной АГ рекомендуется начинать лечение с бета- адреноблокаторов и диуретиков (доказана их способность снижать частоту сердечно-сосудистых заболеваний и летальность). • Преимуществ у какого-либо класса в отношении степени снижения АД не выявлено. • Препарат выбора должен не только снижать АД, но и улучшать (или хотя бы не ухудшать) течение сопутствующих заболеваний. • При выборе средства для начальной терапии необходимо учитывать весь спектр факторов риска, поражения органов-мишеней и наличие сопутствующих заболеваний, так как некоторые из них требуют назначения определенных препаратов. • Следует учитывать социально-экономические факторы, определяющие доступность препарата для пациента.

Основные классы антигипертензивных средств • • Диуретики Бета-адреноблокаторы Антагонисты кальция Ингибиторы АПФ Антагонисты рецепторов ангиотензина II Альфа-адреноблокаторы Агонисты имидазолиновых рецепторов J. Hypertens. 1999; 17: 151 -183

ДИУРЕТИКИ Механизм действия диуретиков: • Уменьшение объема циркулирующей и внеклеточной жидкости • Снижение сердечного выброса в начале лечения • Снижение общего периферического сосудистого сопротивления при продолжительном применении • Прямое вазодилатирующее действие

Основные группы диуретиков: • Тиазидовые диуретики: гидрохлортиазид (гипотиазид, дихлотиазид и др. ) • Тиазидоподобные диуретики: индапамид (арифон), хлорталидон (оксодолин, гигротон) , метолазон (микрокс, зароксолин), ксипамид (аквафор) • Петлевые диуретики: буметанид (юринекс), этакриновая кислота (урегит), фуросемид (лазикс) • Калийсберегающие диуретики: 1. Антагонисты альдостерона: спиронолактон (верошпирон, альдактон) 2. Ингибиторы канальцевой секреции калия: триамтерен (птерофен), амилорид (амипрамид)

Показания к назначению диуретиков • • • Сердечная недостаточность АГ в пожилом возрасте Систолическая АГ Возможные показания к назначению диуретиков • Сахарный диабет • Остеопороз Противопоказания к назначению диуретиков • Подагра Возможные противопоказания к назначению диуретиков • Дислипидемия (в высоких дозах) • АГ у сексуально активных мужчин (в высоких дозах) • Сахарный диабет (в высоких дозах) • Почечная недостаточность (калийсберегающие диуретики) • Печеночная кома • Гиперчувствительность к сульфаниламидам

БЕТА-БЛОКАТОРЫ Механизм антигипертензивного действия бета-блокаторов • Уменьшение частоты сердечных сокращений и • • • сердечного выброса Снижение сократимости миокарда Блокада секреции ренина Центральное угнетение симпатического тонуса Блокада постсинаптических периферических бетаадренорецепторов Конкурентный антагонизм с катехоламинами за рецепторное связывание Повышение барорецепторной чувствительности

Параметры, определяющие индивидуальные различия бетаадреноблокаторов • Кардиоселективность: • *неселективные имеют выраженное негативное влияние на липидный спектр (анаприлин, надолол); • *селективные – негативное влияние на липидный спектр выражено меньше (метопролол, атенолол, бисопролол). • Внутренняя симпатомиметическая активность: • *бета-блокаторы с внутренней симпатомиметитеской активностью метаболически нейтральны (пиндолол, ацебутолол, окспренолол).

Побочные эффекты бетаадреноблокаторов • Сердечно-сосудистая система: брадикардия, • • атриовентрикулярная блокада Дыхательная система: усиление бронхоспазма Мышечная слабость, особенно при нагрузке Констрикция периферических сосудов Метаболические нарушения: гипергликемия, триглицеридемия, гиперурикемия Импотенция, снижение либидо Пародоксальная гипертония при избытке катехоламинов: феохромацитома, гипогликемия, синдром отмены клонидина Синдром отмены

Показания к назначению бетаадреноблокаторов • • Стенокардия Перенесенный инфаркт миокарда Тахиаритмии Сердечная недостаточность • • Мигрень Предоперационная АГ Гипертиреоз Эссенциальный тремор Возможные показания к назначению бета-адреноблокаторов Противопоказания к назначению бета-адреноблокаторов • Хронические обструктивные заболевания легких • Нарушения проводимости (атриовентрикулярная блокада II-III степени Возможные противопоказания к назначению бета-адреноблокаторов • Дислипидемия • АГ у спортсменов и физически активных пациентов • Заболевания периферических сосудов • Депрессия

ИНГИБИТОРЫ АПФ Классификация ингибиторов АПФ Класс I. Липофильные лекарства(активные вещества) Каптоприл (капотен) Класс II. Липофильные пролекарства (становятся фармакологически активными только после метаболических превращений в организме) IIA - активные метаболиты выводятся преим-но через почки: эналаприл (ренитек), квинаприл (аккупро), периндоприл (престариум), IIB – активные метаболиты имеют два пути выведения (через печень и через почки): моэксиприл (моэкс), рамиприл (тритаце) , спираприл (квадроприл), трандолаприл (гоптен), фозиноприл (моноприл). Класс III. Гидрофильные Лизиноприл (зестрил) лекарства (циркулируют вне связи с белками, выводятся в неизменном виде)

Классификация ингибиторов АПФ По химической структуре (по характеру связи с рецептором) 1. Содержащие сульфгидрильную группу (каптоприл) 2. Содержащие карбоксильную группу (лизиноприл, рамиприл, эналаприл, трандолаприл, моэксиприл) 3. Содержащие фосфинильную группу (фозиноприл) По длительности эффекта 1. Короткого действия, 3 раза в сутки (каптоприл) 2. Средней продолжительности действия (рамиприл, квинаприл, эналаприл) 3. Длительного действия, 1 раз в сутки (лизиноприл, моэксиприл, периндоприл, трандолаприл, фозиноприл)

Побочные эффекты ИАПФ • Сухой кашель Самый частый побочный эффект ИАПФ (до 48%), приводящий к отмене препарата Чаще встречается у женщин, китайцев, чернокожих, курильщиков • «Гипотония первой дозы» – развитие гипотонии после первого приема препарата • Азотемия, нарушение функции почек – значительное (более чем на 1020% по сравнению с исходным) повышение уровня креатинана Чаще при одно- и двустороннем стенозе почечных артерий • Гиперкалиемия (>5, 5 ммоль/л) Риск повышается при одновременном назначении препаратов калия, калийсберегающих диуретиков, НПВП Отек Квинке -частота 0, 1 -0, 5% (чаще у женщин) Неспецифические побочные эффекты (лейкопения, нарушения вкуса, кожная сыпь, диспепсия)

• • Показания к назначению ИАПФ Сердечная недостаточность Дисфункция левого желудочка Перенесенный инфаркт миокарда Диабетическая нефропатия Возможные показания к назначению ИАПФ • Почечная недостаточность • • • Противопоказания к назначению ИАПФ Беременность Гиперкалиемия Двусторонний стеноз почечных артерий

АНТАГОНИСТЫ КАЛИЯ Основные группы антагонистов кальция • Дигидропиридины: 1 -е поколение-нифедипин (коринфар), никардипин 2 -е поколение- нифедипин SR, фелодипин, никардипин SR, исрадипин, нитрендипин, нимодипин 3 -е поколение- амлодипин (амловас, калчек), лацидипин • Бензотиазепины: 1 -е поколение- дилтиазем (алтиазем, кардил) 2 -е поколение-дилтиазем SR • Фенилалкиламины: 1 -е поколение- верапамил (финоптин, изоптин) 2 -е поколение- верапамил SR

Классификация антагонистов кальция по длительности действия • Препараты короткого действия: длительность действия 6 -8 часов, кратность приема 3 -4 раза в сутки (обычные, не ретардные формы нифедипина, дилтиазема, верапамила, никардипина) • Препараты средней продолжительности действия: длительность действия 8 -18 часов, кратность приема 2 раза в сутки (исрадипин, фелодипин) • - Препараты длительного действия: эффективны приеме 1 раз в сутки (нитрендипин, ретардные формы верапамила, дилтиазема, исрадипина, нифедипина) • - Препараты сверхдлительного действия: длительность действия 24 -36 часов (амлодипин)

Механизм действия антагонистов кальция • *Уменьшение ОПСС за счет выраженной артериальной вазодилатации (верапамил, дилтиазем, нифедипин, фелодипин, амлодипин) • *Уменьшение сердечного выброса за счет отрицательного ино- и хронотропного действия (верапамил, дилтиазем)

Побочные эффекты антагонистов кальция Дигидропиридины: • Эффекты, связанные с вазодилатацией: периферические отеки, головная боль, головокружение, покраснение лица, сердцебиение, гипотония. Фенилалкиламины и бензотиазепины: • Эффекты, связанные с отрицательным хроно-, ино- и дронотропным эффектом: усиление сердечной недостаточности, нарушение атриовентрикулярной проводимости. • Действие на ЖКТ (чаще- верапамил у пожилых больных): запоры, диарея, рвота. • Метаболические эффекты: метаболическая нейтральность, улучшение углеводного обмена при лечении фелодипином

Показания к назначению антагонистов кальция • *Стенокардия • *АГ в пожилом возрасте • *Систолическая АГ (длительно действующие дигидропиридины) Возможные показания к назначению антагонистов кальция • • • *Заболевания периферических артерий *Мигрень (недигидропиридиновые) *Тахиаритмии(недигидропиридиновые) *Инфаркт миокарда (недигидропиридиновые) *Сахарный диабет с протеинурией • Противопоказания к назначению антагонистов кальция • *Нарушения проводимости (верапамил и дилтиазем при атриовентрикулярной блокаде II-III степени) Возможные противопоказания к назначению антагонистов кальция • *Сердечная недостаточность, ОИМ (недигидропиридиновые)

АЛЬФА-АДРЕНОБЛОКАТОРЫ Основные группы альфа-адреноблокаторов Неселективные альфа-адреноблокаторы • *Тропафен (обладает М-холинолитическим действием) • *Феноксибензамин • *Фентоламин Селективные альфа 1 -адреноблокаторы *Альфузозин *Буназозин *Доксазозин * Празозин * Теразозин * Тримазозин Механизм действия 1. Устраняют эффекты стимуляции а-1 и а-2 адренорецепторов 2. Неселективные: блокируют пре- и постсинаптические рецепторы (тахикардия, тахифилаксия 3. Селективные: блокируют действие норадреналина на рецепторы артериол

Позитивные аспекты альфа-адреноблокаторов 1. Выраженная гипотензивная активность 2. Метаболически нейтральны Показания к назначению альфаадреноблокаторов • *Доброкачественная гиперплазия предстательной железы • • Возможные показания к назначению альфаадреноблокаторов *Нарушение толерантности к глюкозе *Дислипидемия Возможные противопоказания к назначению альфа-адреноблокаторов • *Ортостатическая гипотония • *Сердечная недостаточность

БЛОКАТОРЫ АТ-1 РЕЦЕПТОРОВ Классификацмя блокаторов АТ 1 -рецепторов в зависимости от наличия активного метаболита • *Пролекарства (лозартан, кандесартан, тазосартан) • *Активные лекарственные вещества (валсартан, ирбесартан, телмисартан, эпросартан) • Классификация блокаторов АТ 1 -рецепторов в зависимости от типа антагонизма с АТII • *Конкурентный (лозартан, тазосартан, эпросартан) • *Неконкурентный (валсартан, ирбесартан, кандесартан, телмисартан) Механизм антигипертензивного действия блокаторов АТ 1 рецепторов • *Прямой механизм – селективное устранение эффектов АТII, • • опосредуемых через АТ 1 -рецепторы. *Непрямой механизм – усиление эффектов АТII, опосредуемых через АТ 2 -рецепторы *Физиологические последствия воздействия АТII на АТ 1 и АТ 2 рецепторы

Показания к назначению блокаторов АТ 1 рецепторов • *Непереносимость ИАПФ (кашель) Возможные показания к назначению блокаторов АТ 1 рецепторов • *Сердечная недостаточность Побочные эффекты блокаторов АТ 1 рецепторов • *Препараты хорошо переносятся, частота побочных эффектов • • сопоставима с плацебо *Спектр побочных эффектов сходен с ИАПФ, но частота значительно реже *На фоне лечения рекомендуется контроль функции печени, калиемии и креатинемии Противопоказания к назначению блокаторов АТ 1 -рецепторов • *Беременность • *Гиперкалиемия • *Двусторонний стеноз почечных артерий

ПРЕПАРАТЫ ЦЕНТРАЛЬНОГО ДЕЙСТВИЯ Основные группы антигипертензивных препаратов центрального действия *Препараты первого поколения – агонисты центральных альфа 2 -адренорецепторов (метилдопа, гуанфацин, клонидин). Последний широко применяется для купирования гипертонических кризов. • *Препараты второго поколения – агонисты I 1 имидазолиновых рецепторов (моксонидин, рилменидин). Отличаются лучшей переносимостью.

Механизм действия препаратов центрального действия • *Стимуляция центральных альфа 2 -адренорецепто • ров и I 1 -имидазолиновых рецепторов *Следствием перечисленных выше эффектов является снижение ОПСС, ЧСС, СВ и системного АД Фармакологические эффекты агонистов 1 имидазолиновых рецепторов *Снижение активности цнс * Повышение тонуса блуждающего нерва * Уменьшение ОПСС и СВ * Уменьшение реабсорбции натрия и воды в проксимальных канальцах почек

Симптоматические артериальные гипертензии • формы стабильного повышения АД, которые причинно связаны с заболеваниями или повреждениями некоторых органов, участвующих в регуляции АД; • Симптоматическая АГ – это АГ, имеющая установленную причину; • Частота встречаемости САГ – 8 -10% всех случаев АГ.

Наиболее вероятные механизмы АГ в различные периоды жизни человека • 5 -15 лет – ренопаренхиматозные САГ (хронический гломерулонефрит), гемодинамические САГ (коарктация аорты), эндокринные САГ (синдром Конна, феохромацитома), нейрогенные САГ, моногенные АГ • 15 -30 лет – НЦД по гипертензивному типу • 30 -50 лет – Гипертоническая болезнь • 50 лет и старше – ренопаренхиматозная АГ (хронический пиелонефрит, тубулоинтерстициальный нефрит), систолическая АГ, вертеброгенная АГ

Нефрогенные гипертензии (до 80 % всех САГ) • Ренопаренхиматозная патология (гломерулонефрит, тубулоинтерстициальный нефрит, пиелонефрит, диабетический гломерулосклероз, уратная нефропатия); • Реноваскулярная патология (атеросклероз почечных артерий, фибромускулярная дисплазия, аортоартериит, васкулиты, тромбозы); • Врожденные аномалии почек и мочевыводящих путей (поликистоз, дистопия почек, удвоение, гипоплазия); • Нарушение уродинамики (гиперплазия простаты); • Вторичные поражения почек при туберкулезе, бактериальных метастазах и ДБСТ.

Эндокринные гипертензии • Феохромацитома • Первичный гиперальдостеронизм (синдром • • • Конна) Идиопатическая гиперплазия коры надпочечников Болезнь (синдром Иценко-Кушинга) Токсический зоб Акромегалия Климактерическая гипертензия

Кардиоваскулярные АГ • • Атеросклероз аорты; Стеноз сонных и вертебробазиллярных артерий; Коарктация аорты; Недостаточность аортального клапана; Полная А-V блокада; АГ вследствие гиперкинетического синдрома (юношеская, спортивная, при анемии); Эритремия.

Нейрогенные АГ • • • Сосудистые заболевания и опухоли мозга Воспалительные заболевания ЦНС Травмы мозга (постконтузионный синдром) Полиневриты Синдром ночного апноэ Неврозы • • Солевая и пищевая гипертензия Первичная задержка соли (синдром Лиддла, Синдром Гордона) Медикаментозные гипертензии: Особые формы вторичных АГ - прием глюкокортикоидов и минералокортикоидов - прием контрацептивных препаратов

Признаки симптоматического характера АГ • • • Дебют АГ в возрасте моложе 20 и старше 50 лет Остро возникшее и стойкое повышение АД Злокачественное течение АГ Относительная резистентность к традиционной гипотензивной терапии Бескризовое течение заболевания или, напротив, частые кризы Заболевание почек в анамнезе, возникновение АГ в период беременности Высокое пульсовое АД Выраженная брадикардия Непропорционально слабое развитие нижней половины туловища Вертебробазилярная недостаточность или стенозирующее поражение сонных артерий Указание на черепно-мозговую травму в анамнезе

Диагностические критерии паренхиматозных заболевания почек • Наиболее частая причина симптоматической АГ (2 -5 % всех случаев) • Этиология: чаще всего –хронический гломерулонефрит, • • • гипертонический нефросклероз, диабетическая нефрропатия, хронический пиелонефрит Непосредственная причина АГ – гиперволемия Диагностика: умеренная протеинурия, гематурия, возможны пиурия, бактериурия и лейкоцитурия УЗИ – уменьшение и сморщивание почек двусторонне-при хроническом гломерулонефрите; ассиметричные и неровные – при хроническом пиелонефрите и поликистозе Пункционная биопсия почек Лечение: петлевые диуретики, ингибиторы АПФ и/или антагонисты кальция, затем а-адреноблокаторы и/или лабетолол. В терминальной стадии почечной недостаточности гемодиализ или трансплантация почки.

Диагностические критерии реноваскулярной гипертонии • Частота встречаемости – около 1%; • Этиология: - Атеросклероз (две трети всех случаев ), чаще у мужчин среднего и пожилого возраста (обычно поражается устье и проксимальная треть почечной артерии) - Фибромускулярная дисплазия (около одной трети), чаще у молодых женщин (обычно поражаются дистальные две трети почечной артерии) - Васкулит

Диагностические критерии реноваскулярной гипертонии • • Начало в возрасте моложе 30 или старше 50 лет Резистентность к обычной медикаментозной терапии • Внезапное появление выраженной гипертензии или утяжеление ранее контролируемой АГ Быстро прогрессирующая или злокачественная гипертензия • • Шум над областью почечных артерий (в центре эпигастральной области, фланках и подвздошных областях) • Ухудшение почечной функции после назначения ингибиторов АПФ (азотемия) • • Отсутствует ожирение Необъяснимые повторяющиеся эпизоды отека легких Отсутствие семейного анамнеза АГ Наличие распространенного атеросклероза

Методы диагностики и лечения реноваскулярной гипертонии • Методы диагностики: • Допплеровское исследование сосудов почек • Проба с каптоприлом (с исследованием активности • • ренина плазмы) Почечная артериография с определением активности ренина в почеченых венах Магнитно-резонансная ангиография • Лечение: – хирургическое: балонная ангиопластика - медикаментозное: антагонисты кальция, альфаадреноблокаторы, диуретики.

Диагностические критерии первичного гиперальдостеронизма (синдрома Конна) • Чатота встречаемости – 0, 3 - 1% случаев АГ. • Этиология: • 60%- аденома надпочечников, 40%-двусторонняя гиперплазия надпочечников • Типичный симптомокомплекс: • Спонтанная гипокалиемия (менее 3, 5 ммоль/л) • Тяжелая гипокалиемия при лечении диуретиками • • (менее 3, 0 ммоль/л) Незначительная гипернатриемия (143 -147 ммоль/л) Возможны: мышечная слабость, судороги, миалгии, полиурия, парестезии, необычная утомляемость

Методы диагностики и лечения первичного гиперальдостеронизма (синдрома Конна) • Методы диагностики: • • • Суточная экскреция калия и натрия с мочой Определение активности ренина плазмы УЗИ надпочечников Радиоизотопное сканирование надпочечников Компьтерная томография и ЯМР томография живота • Лечение: • Двусторонняя гиперплазия надпочечников – • калийсберегающие диуретики (спиронолактон, амилорид или триамтерен) с нифедипином или без него Аденома надпочечников – предоперационный курс спиронолактона с последующей хирургической резекцией

Диагностические критерии синдрома Иценко-Кушинга • Частота встречаемости- менее 1% • Этиология: всех случаев АГ • 70% -гиперсекреция АКТГ гипофизом (болезнь Иценко-Кушинга), • • сопровождается двусторонней гиперплазией надпочечников 15% - аденома (синдром Иценко-Кушинга) или рак надпочечников 15% -АКТГ-продуцирующие вненадпочечниковые опухоли • • • Туловищное ожирение Лунообразное лицо с плеторой Стрии (шириной более 1 см, обычно белого цвета) Угри (обычно не на лице) Гирсутизм Отеки Атрофия мышц Остеопороз Гипокалиемия Нарушение толерантности к глюкозе Олиго или аменорея (до менопаузы) • Типичный симптомокомплекс:

Методы диагностики и лечения синдрома Иценко-Кушинга • Методы диагностики • • • Определение суточной экскреции коортизола с мочой Ночная дексаметазоновая проба Определение АКТГ в плазме крови Компьтерная томография надпочечников и грудной клетки ЯМР гипофиза • Лечение: • Аденома гипофиза –транссфеноидальная гипофизэктомия или • • • облучение тяжелыми частицами Синдром эктопической секреции АКТГ – по возможности – удаление опухоли Аденома и рак надпочечников –хирургическое удаление Медикаментозное лечение (как дополнительное): диуретики, в том числе спиронолактон

Диагностические критерии феохромацитомы (менее 1%) • Этиология: • Более 80% случаев – одиночная доброкачественная опухоль • • хромафинной ткани надпочечника, продуцирующая катехоламины. В 10% феохромацитомы бывают злокачественными, в 10% двусторонними, в 10% - прослеживается семейная предрасположенность АГ при феохромацитоме в 50% носит постоянный характер, в 50% кризовый характер. • Типичный симптомокомплекс: • Симпато-адреналовые кризы (сильная головная боль, потливость, • • • сердцебиение, покраснение лица, боли в животе, тремор, тошнота, гипергликемия, лейкоцитоз, полиурия, повышение уровня катехоламинов в 3 -х часовой порции мочи – после приступа ) Трудно контролируемая АГ Необъяснимая синусовая тахикардия Ортостатическая гипотония Возобновляющиеся аритмии Нарушение толерантности к глюкозе Семейный анамнез феохромацитомы, карциномы щитовидной железы или гиперпаратиреоза

• Методы диагностики и лечения феохромацитомы Методы диагностики: • Суточная экскреция катехоламинов и ванилинминдальной • • • кислоты Радиоизотопное сканирование надпочечников Компьютерная томография надпочечников Внутривенная урография с визуализазацией мочевого пузыря или КТ средостенья для выявления феохромацитомы с эктопической локализацией опухоли • Лечение: • • Купирование криза: фентоаламин или реджитин внутривенно Радикальное лечение – хирургическое удаление опухоли В предоперационный период – а-адреноблокаторы (доксазозин) Медикаментозное лечение (при невозможности хирургического удаления опухоли): феноксибензамин или метилтирозин

Диагностические критерии коарктации аорты • Частота встречаемости – менее 0, 1 -1% всех случаев АГ • Этиология: • Врожденное сужение аорты ниже места отхождения левой подключичной артерии. Сужение может быть локальным или протяженным. • Типичный симптомокомплекс: • Молодой возраст • Злокачественная гипертония • Диспропорция мышечной системы пояса верхних и нижних • • конечностей Выраженная коллатеральная сеть в области грудной клетки Пульс на лучевой артерии типа celer et altus, на ногах – пульсации ослаблены Разница АД на верхних и нижних конечностях (на руках выше, чем на ногах) Грубый систолический шум над всей поверхностью сердца с иррадиацией в межлопаточную область

Методы диагностики и лечения коарктации аорты • Методы диагностики: • Рентгенография: узурация ребер, деформация дуги • аорты Аортография • Лечение: • Метод выбора – хирургическая коррекция или • ангиопластика Медикаментозное лечение: ингибиторы АПФ, бетаблокаторы, антагонисты кальция.
ГБ и САГ (лекция).ppt