Гипертоническая болезнь и гипертонические кризы.pptx
- Количество слайдов: 48

Гипертоническая болезнь. Гипертонические кризы. Ассистент кафедры общей врачебной практики (семейной медицины) с курсом гериатрии и физиотерапии ФПК и ППС Рост. ГМУ Шнюкова Т. В.

Распространенность артериальный гипертензии • Артериа льная гиперте нзия (АГ, гипертония) — льная нзия стойкое повышение артериального давления от 140/90 мм рт. ст. и выше. • Артериальная гипертензия — одно из самых распространённых заболеваний сердечнососудистой системы. Установлено, что артериальной гипертонией страдают 20— 30 % взрослого населения. С возрастом распространенность болезни увеличивается и достигает 50— 65 % у лиц старше 65 лет.

Эссенциальная и симптоматическая гипертензия • Эссенциальная гипертензия (гипертоническая болезнь) составляет 90— 95 % случаев гипертонии. • В остальных случаях диагностируют вторичные, симптоматические артериальные гипертензии. • Возникновению гипертонической болезни способствуют более 20 комбинаций в генетическом коде человека.

Вторичные (симптоматические артериальные гипертензии): • • почечные (нефрогенные) — 3— 4 %, эндокринные — 0, 1— 0, 3 %, гемодинамические, неврологические, стрессовые, обусловленные приёмом некоторых веществ (ятрогенные) и АГ беременных, при которых повышение давления крови является одним из симптомов основного заболевания.

Ятрогенные гипертонии Среди ятрогенных гипертензий особо выделяются вызванные приёмом биологически активных добавок и лекарств. • У женщин, принимающих оральные контрацептивы, чаще развивается АГ (особенно это заметно у женщин с ожирением, у курящих женщин и пожилых женщин). • При развитии АГ на фоне приёма этих препаратов и биологически активных добавок их следует отменить. • Решение об отмене других лекарственных препаратов принимается врачом. • АГ, не вызванная оральными контрацептивами, не является противопоказанием к заместительной гормональной терапии у постменопаузальных женщин. Однако при начале гормональной заместительной терапии АД следует контролировать чаще, так как возможно его повышение.
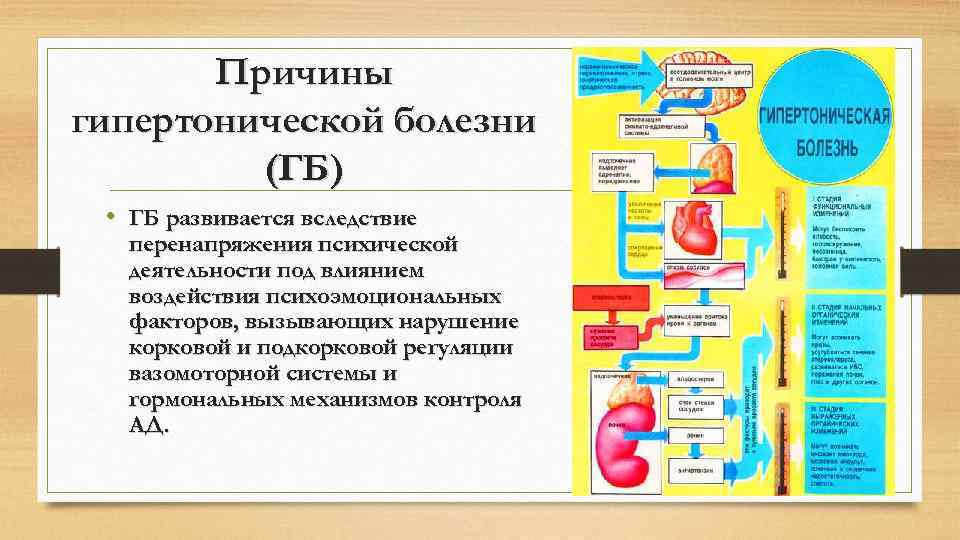
Причины гипертонической болезни (ГБ) • ГБ развивается вследствие перенапряжения психической деятельности под влиянием воздействия психоэмоциональных факторов, вызывающих нарушение корковой и подкорковой регуляции вазомоторной системы и гормональных механизмов контроля АД.

Эксперты ВОЗ выделяют ряд факторов риска возникновения артериальной гипертонии: • • • Возраст (мужчины старше 55 и женщины старше 65 лет), мужской пол, малоподвижный образ жизни, потребление с пищей поваренной соли, злоупотребление алкоголем, гипокальциевая диета, курение, сахарный диабет, ожирение, повышенный уровень атерогенных ЛП и триглицеридов, наследственность (семейный анамнез ранних сердечно-сосудистых заболеваний - у женщин < 65 лет, у мужчин < 55 лет).

Стадии гипертонической болезни Гипертоническая болезнь (ГБ) I стадии предполагает отсутствие обнаруживаемых старыми медицинскими технологиями изменений в «органах-мишенях» (сердце, сосуды - в том числе сосуды сетчатки, почки). Гипертоническая болезнь (ГБ) II стадии устанавливается при наличии изменений со стороны одного или нескольких «органов-мишеней» . Гипертоническая болезнь (ГБ) III стадии устанавливается при наличии ассоциированных клинических состояний (инфаркт миокарда, инсульт, сахарный диабет).

Степени гипертонической болезни На мировом съезде кардиологов (2003 г. ) приняли следующую классификацию гипертонии по степеням: • Легкая, или первая степень. Артериальное давление находится в пределах 140— 159/90— 99 мм рт. ст. ; • Вторая степень, или умеренная. Артериальное давление в диапазоне 160— 179/100— 109 мм рт. ст. ; • Тяжелая, третьей степени гипертония. Артериальное давление выше 180/110 мм рт. ст. • Изолированная систолическая гипертензия. Систолическое артериальное давление выше 140 мм рт. ст. , а диастолическое – ниже 90 мм рт. ст.

Стратификация риска при артериальной гипертензии Факторы риска Поражение органов-мишеней (ГБ II стадии) Сопутствующие (ассоциированные) клинические состояния (ГБ III стад. ) Основные: женщины старше 65 лет; мужчины старше 55 лет; мужчины моложе 55 лет и женщины в возрасте до 65 лет, имеющие семейный анамнез ранних сердечно-сосудистых заболеваний; курящие; люди, имеющие уровень холестерина выше 6, 5 ммоль/л. ; страдающие сахарным диабетом. Дополнительные* факторы риска, которые негативно влияют на лечение больного с гипертензией: повышение ХС-ЛНП; микроальбуминурия при диабете; повышение фибриногена; снижение ХС-ЛВП; ожирение; ведение малоподвижного образа жизни; социально-экономическая группа риска. Протеинурия или/и креатининемия 1. 2 -2. 0 мг/дл. Рентгенологические или ультразвуковые признаки атеросклеротических бляшек. Очаговое или генерализованное сужение артерий сетчатки. Гипертрофия левого желудочка (ЭКГ, ЭХОКГ или рентгенография). Заболевания сердца Застойная сердечная недостаточность. Стенокардия. Инфаркт миокарда. Коронарная реваскуляризация. Церебро-васкулярные заболевания Геморрагический инсульт. Ишемическая транзиторная атака. Заболевания почек Почечная недостаточность (креатининемия выше 2 мг/дл. ). Диабетическая нефропатия. Сосудистые заболевания Симптоматическое поражение. Расслаивающая аневризма аорты периферических артерий. Гипертоническая ретинопатия Экссудаты или геморрагии. Отек соска зрительного нерва

Распределение артериальной гипертензии по степени риска (I и II) Анамнез и факторы риска Степень 1 (мягкая артериальная гипертензия) Степень 2 (умеренная артериальная гипертензия) Степень 3 (тяжелая артериальная гипертензия) I. Нет поражения органов-мишеней, факторов риска, ассоциированных клинических состояний. Низкий уровень риска Средний уровень риска Высокий уровень риска II. Есть один-два фактора риска. Средний уровень риска Очень высокий уровень риска

Распределение артериальной гипертензии по степени риска (III и IV) Анамнез и факторы риска Степень 1 (мягкая артериальная гипертензия) Степень 2 (умеренная гипертензия) Степень 3 (тяжелая артериальная гипертензия) III. Есть три и более факторов риска или/и поражение органовмишеней или/и СД, нет ассоциированных клинических состояний. Высокий уровень риска Очень высокий уровень риска IV. Есть поражение органовмишеней +-, ассоциированные клинические состояния, факторы риска+-. Очень высокий уровень риска

Уровни риска инфаркта миокарда или инсульта в ближайшие 10 лет • • Низкий риск – менее 15 %. Средний риск – 15 -20 %. Высокий риск – 20 -30 %. Очень высокий риск – 30 % или более.

Правила измерения артериального давления ( АД ) (Рекомендации ВНОК, 2004) - 1. Для измерения артериального давления (АД) имеет значение соблюдение следующих условий: 1. Положение больного. • Сидя в удобной позе; рука на столе. • Манжета накладывается на плечо на уровне сердца, нижний край ее на 2 см выше локтевого сгиба.

Правила измерения артериального давления (Рекомендации ВНОК, 2004) - 2 2. Обстоятельства. • Исключается употребление кофе и крепкого чая в течение 1 часа перед исследованием. • Не курить в течение 30 мин. до измерения артериального давления. • Исключается применение симпатомиметиков, включая назальные и глазные капли. • Измерение проводится в покое после 5 -минутного отдыха. • В случае, если процедуре измерения артериального давления предшествовала значительная физическая или эмоциональная нагрузка, период отдыха следует продлить до 15 -30 мин.

Правила измерения артериального давления (Рекомендации ВНОК, 2004) - 3. 3. Оснащение. • Манжета. Размер ее должен соответствовать размеру руки: резиновая раздуваемая часть манжеты должна охватывать не менее 80% окружности руки. • Для взрослых лиц применяется манжета шириной 12 -13 см и длиной 30 -35 см (средний размер). • Столбик ртути или стрелка тонометра перед началом измерения должны находиться на нуле.

Правила измерения артериального давления (Рекомендации ВНОК, 2004) - 4 4. Кратность измерения. • Для оценки уровня АД на каждой руке следует выполнить не менее двух измерений с интервалом не менее минуты, а при разнице 5 и более мм рт. ст. производят дополнительное измерение. • За конечное (регистрируемое) значение принимается среднее из двух последних измерений. • Для подтверждения повышенного уровня артериального давления должно быть выполнено не менее двух измерений с интервалом между ними не менее недели.

Правила измерения артериального давления (Рекомендации ВНОК, 2004) - 5 5. Техника измерения. • Быстро накачать воздух в манжету до уровня давления на 20 мм рт. ст. превышающего систолическое (по исчезновению пульса). • Артериальное давление ( АД ) измеряется с точностью до 2 мм рт. ст. • Снижать давление в манжете на 2 мм рт. ст. в секунду. • Уровень давления, при котором появляется 1 -й тон, соответствует систолическому артериальному давлению ( АД ) (1 -я фаза тонов Короткова). • Уровень давления, при котором происходит исчезновение тонов (5 -я фаза тонов Короткова), принимают за диастолическое давление. • У детей и при некоторых патологических состояниях у взрослых невозможно определить 5 -ю фазу - тогда следует попытаться определить 4 -ю фазу тонов Короткова, которая характеризуется значительным ослабление тонов. • Если тоны очень слабы, то следует поднять руку и выполнить несколько сжимающих движений кистью; затем измерение повторяют. • Не следует сильно сдавливать артерию мембраной фонендоскопа. • При первичном осмотре пациента следует измерить давление на обеих руках. • В дальнейшем измерения делают на той руке, где артериальное давление ( АД ) выше.

Измерение АД стоя • У больных старше 65 лет, при наличии сахарного диабета и у получающих антигипертензивную терапию следует также произвести измерение артериального давления стоя через 2 минуты для выявления возможной ортостатической гипотензии (снижения АД при вставании).

Измерение АД на бедре • Целесообразно также измерять давление на бедренных артериях, особенно у больных моложе 30 лет (выявление коарктации – то есть сужения - аорты). • В норме АД на бедре выше, чем на плече. • При коарктации аорты – наоборот. • Измерение Артериального давления ( АД ) на ногах желательно проводить с помощью широкой манжеты (той же, что и для лиц с ожирением), фонендоскоп располагается в подколенной ямке.
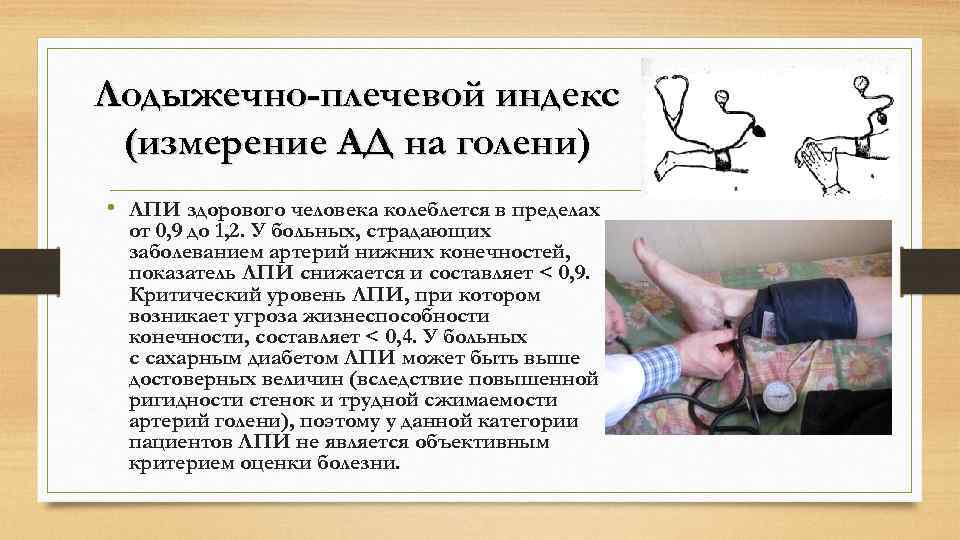
Лодыжечно-плечевой индекс (измерение АД на голени) • ЛПИ здорового человека колеблется в пределах от 0, 9 до 1, 2. У больных, страдающих заболеванием артерий нижних конечностей, показатель ЛПИ снижается и составляет < 0, 9. Критический уровень ЛПИ, при котором возникает угроза жизнеспособности конечности, составляет < 0, 4. У больных с сахарным диабетом ЛПИ может быть выше достоверных величин (вследствие повышенной ригидности стенок и трудной сжимаемости артерий голени), поэтому у данной категории пациентов ЛПИ не является объективным критерием оценки болезни.

Разница АД на руках • В норме возможно небольшое различие (до 15 мм рт. ст. ) в значениях систолического артериального давления у одного человека при измерении его на разных руках. Большая разница может свидетельствовать о наличии патологии периферических сосудов (сужение сосудов, приносящих кровь в той руке, на которой АД ниже). • Поэтому артериальное давление, как это всегда было отражено в инструкциях, следует измерять на обеих руках, фиксировать различия для назначения дополнительных обследований, классифицировать давление по максимальному показателю из двух рук. • Чтобы не ошибиться, полагается в каждом случае измерять давление на каждой руке трижды с короткими интервалами и считать истинными средние показатели давления для каждой руки отдельно. • В дальнейшем можно измерять АД на той руке, на которой оно выше.

Гипертонические кризы и неотложные состояния (6. 16, Российские рекомендации, июнь 2013 г. ). • К неотложным ситуациям при АГ относится выраженное повышение САД или ДАД (>180 мм рт. ст. или >120 мм рт. ст. , соответственно), сопровождающееся угрозой или прогрессированием поражения органов-мишеней, например, выраженными неврологическими знаками, гипертонической энцефалопатией, инфарктом головного мозга, внутричерепным кровоизлиянием, острой левожелудочковой недостаточностью, острым отеком легких, расслоением аорты, почечной недостаточностью или эклампсией. • Изолированное резкое повышение АД без признаков острого поражения органов-мишеней (гипертонические кризы), часто развивающееся на фоне перерыва в терапии, снижения дозы препаратов, а также тревоги, не относятся к неотложным ситуациям и подлежит коррекции путем возобновления или интенсификации медикаментозной терапии и купирования тревоги. Недавно было высказано подозрение о возможном неблагоприятном влиянии максимальных цифр АД, по сравнению с привычными показателями. Однако этот вопрос требует дальнейшего изучения, а избыточной терапии следует избегать.
Лечение неотложных состояний при АГ (1) • Лечение неотложных состояний при АГ зависит от вида сопутствующего поражения органов-мишеней и колеблется от невмешательства или крайне осторожного снижения АД при остром инсульте до быстрого и агрессивного снижения АД при остром отеке легких или расслоении аорты.

Лечение неотложных состояний при АГ (2) • В большинстве других случаев врачам рекомендуется обеспечить быстрое, но неполное снижение АД в первые часы — менее чем на 25%, а затем осторожно продолжать дальнейшее снижение. • При этом должны использоваться препараты, которые рекомендуются при злокачественной АГ, вначале внутривенно, а затем перорально (раздел 6. 15). • Современная терапия базируется на препаратах, которые можно назначать внутривенно с титрованием дозы, что позволяет действовать быстро, но плавно, во избежание резкой гипотонии и усугубления ишемического поражения органов-мишеней. • К внутривенно вводимым препаратам, которые чаще всего применяются у этих больных, относятся лабеталол, нитропруссид натрия, никардипин, нитраты и фуросемид, однако у тяжелых больных врач должен подходить к лечению индивидуально. Если для коррекции задержки жидкости не хватает эффекта диуретиков, может помочь ультрагемофильтрация и временный диализ. • Все рекомендации в этой области, кроме рекомендаций для острого инсульта, основаны на опыте, так как РКИ, сравнивающие агрессивное и осторожное снижение АД, не проводились. • Тактика лечения в каждом случае должна быть индивидуальной.

Лабеталол в/в струйно: 20 мг каждые 5 мин достижения эффекта (максимальная доза 80 мг) В/в инфузия-начальная доза 1 — 2 мг/мин • Лабеталол эффективен при гипертонических кризах почти всегда. Его основной недостаток — довольно продолжительное действие. Лабеталол обладает свойствами альфаадреноблокатора и неселективного бета-адреноблокатора, а также частичного агониста бета-2 -адренорецепторов. При постоянной в/в инфузии соотношение бета-адреноблокирующей активности к альфа-адреноблокируюшей составляет 7: 1. • Влияние лабеталола на гемодинамику • ОПСС, среднее АД и ЧСС снижаются. Сердечный выброс может не снижаться за счет уменьшения постнагрузки. На церебральные сосуды лабеталол почти не влияет, поэтому не увеличивает внутричерепное давление; некоторые считают, что это препарат выбора при значительно повышенном внутричерепном давлении. АД начинает снижаться через 5 мин после начала инфузии, действие препарата длится 1— 3 ч после прекращения инфузии. • Противопоказания • Лабеталол противопоказан при сердечной недостаточности, брадикардии, АВ-блокаде (более чем 1 -й степени), бронхиальной астме и иных видах бронхоспазма.

Нитропруссид натрия в/в инфузия 0, 25— 10 мкг/кг/мин • Нитропруссид натрия — препарат выбора почти при любом осложненном гипертоническом кризе. Он благоприятно воздействует на гемодинамику, начинает действовать сразу, и его действие быстро прекращается после отмены. Нитропруссид натрия оказывает мощное прямое сосудорасширяющее действие, тем самым уменьшая как преднагрузку (за счет расширения вен), так и постнагрузку (за счет расширения артериол). Среднее АД снижается, сердечный выброс не меняется или слегка возрастает, повышается почечный кровоток и скорость клубочковой фильтрации. Прямое действие нитропруссида натрия на церебральные сосуды может усиливать церебральный кровоток, но это действие уравновешивается значительным снижением среднего АД. При гипертонических кризах, сопровождающихся неврологическими нарушениями, нитропруссид натрия обычно переносится хорошо и не усугубляет неврологические нарушения. Тем не менее следует помнить о том, что при высоком внутричерепном давлении, несмотря на снижение среднего АД, нитропруссид натрия может увеличивать внутричерепное давление и тем самым усугублять неврологические нарушения. • Способ применения. Нитропруссид натрия вводят путем постоянной в/в инфузии в условиях блока интенсивной терапии под постоянным инвазивным контролем АД. Действие начинается быстро, а после прекращения инфузии исчезает через 1 — 5 мин. • Побочное действие. В эритроцитах и мышечных клетках нитропруссид натрия метаболизируется с образованием цианида, который в печени превращается в тиоцианат и выводится с мочой. При почечной недостаточности в крови накапливается тиоцианат, а при печеночной — цианид. Интоксикация тиоцианатом проявляется тошнотой, рвотой, головной болью, утомляемостью, спутанностью сознания, мышечными спазмами, звоном в ушах и эпилептическими припадками. В целом нитропруссид натрия безопасен, однако использовать его следует осторожно, чтобы не пропустить признаки интоксикации тиоцианатом; уровень последнего в крови не должен превышать 12 мг%.

Никардипин в/в инфузия 5 -15 мг/ч • • • Начало действия через 5— 10 мин. Продолжительность действия 1— 4 ч. Показания: любые гипертонические кризы, не осложненные левожелудочковой недостаточностью. • Побочные действия: рефлекторная тахикардия, головная боль, тошнота, приливы. Нежелательно использовать при сердечной недостаточности.

Нитроглицерин в/в инфузия 0, 25— 10 мкг/кг/мин • Нитроглицерин — препарат выбора при гипертонических кризах, осложненных ишемией и инфарктом миокарда, отеком легких, а также после коронарного шунтирования. • В отсутствие ишемии миокарда и сердечной недостаточности нитроглицерин не используют. • Нитроглицерин — преимущественно венозный вазодилататор, но в больших дозах он действует и на артериолы. Снижение пред- и постнагрузки уменьшает потребность миокарда в кислороде. Кроме того, нитроглицерин расширяет коронарные артерии, предотвращает их спазм и способствует перераспределению кровотока в субэндокардиальные слои миокарда. Поскольку нитроглицерин напрямую усиливает церебральный кровоток, его нельзя использовать при повышенном внутричерепном давлении.

Фуросемид • В менее тяжелых случаях больной принимает внутрь 40— 80 мг фуросемида или 50— 100 мг урегита. При более тяжелом течении криза внутривенно струйно вводят 40— 80 мг лазикса (фуросемида). После внутривенной инъекции лазикса понижение артериального давления отмечается через 10— 20 минут (иногда раньше). Гипотензивная реакция может опережать диуретическую. • У ряда больных, особенно у женщин с выраженной гипергидратацией, выделение мочи под воздействием фуросемида может оказаться весьма значительным, даже чрезмерным, что приводит к артериальной гипотензии, гиподинамии, общему угнетению, потере аппетита. В подобных обстоятельствах (гипокалиемия, гипохлоремия, алкалоз) надо советовать больному принять 2— 4 г калия хлорида, растворенного в стакане томатного или апельсинового сока (при отсутствии противопоказания), или дважды с интервалом в 2 часа по две таблетки панангина. Еще эффективнее в этих случаях медленное внутривенное вливание 20 мл 4%-го раствора калия хлорида в 150 мл 5% раствора глюкозы. Если же больной переносил подобные чрезмерные диуретические реакции, то ему следует принять две таблетки панангина до инъекции лазикса и еще дважды по 1— 2 таблетки панангина в течение нескольких часов. • Для противодействия «рикошетным» (отечным) гипертоническим кризам, к которым особенно склонны некоторые больные этой группы, целесообразно сочетать введение диуретика с приемом 0, 15 мг клофелина, который будет тормозить ответные симпатико-адреналовые реакции. Ингибирует ответную реакцию системы ренин—ангиотензин II—альдостерон (т. е. вторичные отеки) также каптоприл — быстро действующий ингибитор ангиотензин-превращающего фермента. Его принимают сублингвально по 25 мг (1/2 таблетки) через каждые полчаса в течение 2 часов.

Гипертонический криз • Гипертонический криз является результатом резкого нарушения механизмов регуляции артериального давления, что, в свою очередь, приводит к сильному повышению артериального давления и расстройством циркуляции крови во внутренних органах. • Во время гипертонического криза наблюдаются симптомы нарушения кровоснабжения головного мозга и сердца.
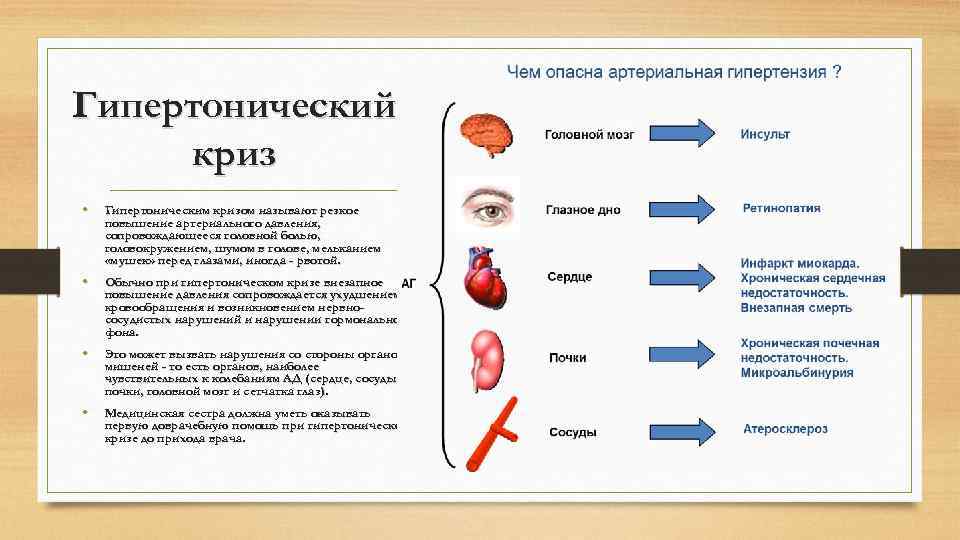
Гипертонический криз • Гипертоническим кризом называют резкое повышение артериального давления, сопровождающееся головной болью, головокружением, шумом в голове, мельканием «мушек» перед глазами, иногда - рвотой. • Обычно при гипертоническом кризе внезапное повышение давления сопровождается ухудшением кровообращения и возникновением нервнососудистых нарушений и нарушении гормонального фона. • Это может вызвать нарушения со стороны органовмишеней - то есть органов, наиболее чувствительных к колебаниям АД (сердце, сосуды, почки, головной мозг и сетчатка глаз). • Медицинская сестра должна уметь оказывать первую доврачебную помощь при гипертоническом кризе до прихода врача.

Провокаторы гипертонического криза Чаще всего гипертонический криз бывает спровоцирован: • Нервно-психическим перенапряжением больного; • Изменениями погодных условий (для метеочувствительных пациентов); • Нарушением предписанного кардиологом образа жизни при гипертонии, например: ü Злоупотребление алкоголем; ü Курение; ü Прекращение приема лекарственных препаратов; ü Избыточное употребление поваренной соли и др.

Цифры АД при гипертоническом кризе • Величина АД – не надежный показатель гипертонического криза. • АД при кризе более цифр привычных для данного пациента. • У некоторых больных криз развивается даже при незначительном повышении АД, • И наоборот: у некоторых больных даже запредельное повышение АД не сопровождается признаками гипертонического криза.

Жалобы и симптомы при гипертоническом кризе • Резкое и чаще необычно значительное повышение артериального давления (у пациентов, привычных к нормальному или низкому АД, при гипертоническом кризе давление может не достигать значительных величин) • • • Потеря работоспособности, утомляемость Покраснение лица, груди «Мушки» , мелькание перед глазами Бессонница, тревога, страх Головные боли, особенно в затылочной части Шум, звон, писк в ушах, оглушённость Одышка Боли в груди Неврологические нарушения, головокружение, помрачение сознания

Головная боль при высоком и низком АД • Головная боль может быть симптомом многих заболеваний, при которых необходима экстренная помощь. Пульсирующая давящая боль в области затылка является одним из симптомов гипертонического криза. • При повышенном давлении обычно боль ощущается в области затылка как давление изнутри. • При пониженном артериальном давлении обычно боль ощущается в области лба как давление снаружи.
Виды гипертонического криза Наиболее часто встречаются три вида: • Церебральный криз с клиникой гипертонической энцефалопатии; • Церебральный ишемический криз; • Кардиальный гипертонический криз.

Церебральный ангиодистонический гипертонический криз • Возникает из-за чрезмерного повышения мозгового кровотока и расслабления сосудов головного мозга. • Это самая распространенная форма гипертнического криза. • Симптомы: ü Давящая головная боль; ü Рвота; ü Заторможенность; ü Чувство страха; ü Головокружение.

Церебральный ишемический криз Встречается реже, но является более опасным. Проявления: • Симптомы расстройства мозгового кровообращения: ü Головокружение; ü Головная боль; • Очаговая неврологическая симптоматика: ü Онемение лица или конечностей; ü Нарушение движений; ü Кратковременная утрата речи или зрения. Риск инсульта очень высок.

Кардиальный гипертонический криз Симптомы – нарушения деятельности сердца: • • Одышка; Сухой кашель; Боли в грудной клетке; Учащенное сердцебиение. Риск острого инфаркта миокарда.

Осложненный гипертонический криз • Гипертонический криз может быть осложнённым (жизнеугрожающим), когда для сохранения жизни медицинскую помощь нужно стремиться оказать в течение часа, неосложнённым (помощь нужно оказать до 24 часов). • При злокачественной гипертензии спасти жизнь больному можно и при большей задержке. • Но лучше начинать лечение максимально быстро во всех случаях, так как поражение органов-мишеней зависит от времени до начала лечения и происходит при всех кризах и при злокачественной гипертензии.

Гипертонический криз всегда считается осложненным в следующих случаях: • • • гипертоническая энцефалопатия; острое нарушение мозгового кровообращения; острый коронарный синдром; острая левожелудочковая недостаточность; расслаивающая аневризма аорты; феохромоцитома; ГК на фоне приема амфетаминов, кокаина и др. преэклампсия и эклампсия; тяжелая АГ, ассоциированная с субарахноидальным кровоизлиянием или травмой головного мозга; АГ у послеоперационных больных и при угрозе кровотечения.

Лечение гипертонического криза (1) • Лечение гипертонического криза начинают с установки для больного покоя и точного измерения давления. При оказании первой медицинской помощи (не обычной первой помощи) и в медицинском учреждении по показаниям (с учётом абсолютных и относительных противопоказаний каждого препарата) вводят парентерально: • 1) эналаприлат (особенно показан при недостаточности левого желудочка миокарда, при злокачественной гипертензии без стеноза эналаприлат (особенно почечных артерий, при кризах с высокой активностью ренина плазмы, но противопоказан для экстренной помощи при инфаркте миокарда, так как в первые сутки после инфаркта и. АПФ нельзя вводить внутривенно), • 2) нитроглицерин (при остром коронарном синдроме и острой недостаточности левого желудочка); • 3) нитропруссид натрия (является препаратом выбора при гипертонической энцефалопатии, однако следует иметь в виду, что он может повышать внутричерепное давление и вызывать азотемию), • 4) бета-адреноблокаторы (метопролол, эсмолол) предпочтительны при расслаивающей аневризме аорты и остром коронарном (метопролол, эсмолол) синдроме, а также при высокой активности ренина плазмы и противопоказаниям для эналаприлата); • 5) антиадренергические средства (фентоламин при подозрении на феохромоцитому 5— 10 мг внутривенно или внутримышечно с 5— 10 мг последующим налаживанием инфузии 2— 3, 5 мкг/кг/мин); • 6) диуретики (фуросемид при острой недостаточности левого желудочка); • 7) празозин, 8) нифедипин. 7) празозин,

Лечение гипертонического криза (2) • • • 9) нейролептики (дроперидол); 10) гидралазин, лабеталол при преэклампсии и эклампсии, 11) сульфат магния (медленно при живом плоде и с прекращением хотя бы за два часа до родов живого ребёнка) при эклампсии; • 12) ганглиоблокаторы пентамин, например, если обычно при подобном кризе назначают бета-блокаторы, а у данного больного — хроническая обструктивная болезнь лёгких.

Сублингвальная терапия гипертонических кризов По назначению врача для купирования повторного и последующих неосложнённых гипертонических кризов больной использует: • Каптоприл (нельзя при аллергии на ингибиторы АПФ, беременности, двустороннем стенозе почечных артерий) 25 -50 мг под язык; • Нифедипин (кордафлекс, коринфар) 10 -20 мг (нельзя при остром инфаркте миокарда и нестабильной стенокардии, выраженном аортальном стенозе, хронической сердечной недостаточности в стадии декомпенсации, беременности, кормлении грудью, нежелательно декомпенсации, при тахикардии); • Альбарел 1 мг или физиотенз 0, 2 мг (нельзя при тяжелой почечной недостаточности, выраженной депрессии, выраженной брадикардии, беременности и кормлении грудью); • При систолическом артериальном давлении более 200 мм рт. ст. — клофелин сублингвально или перорально (противопоказания ст. — клофелин сублингвально повышенная чувствительность к компонентам препарата, атриовентрикулярная блокада II-III степени, выраженная синусовая брадикардия, синдром слабости синусового узла, одновременное применение трициклических антидепрессантов и этанола, беременность, период лактации, возраст до 18 лет, непереносимость лактозы, дефицит лактазы, глюкозо-галактозная мальабсорбция). Назначенные врачом сублингвальные средства должны быть у подверженного кризам больного с собой. Если через 30 минут после рассасывания первой таблетки нет эффекта, то можно принять еще одну дозу, но не более. Давление нужно снизить на 25% от исходного, не более!!! При возникновении болей в области сердца или одышки сразу нужно положить под язык 1 таблетку нитроглицерина или использовать 2 дозы спрея нитратов (нитроспрей, изокет, изомак, нитромак и др. ). При сохранении болей в груди через 5 минут можно повторить, но не более 3 -х раз. После осуществления мер экстренной помощи нужно вызвать бригаду скорой помощи.

Оказание неотложной помощи при гипертоническом кризе • измерьте артериальное давление; • уложите больного в постель с приподнятым изголовьем, обеспечив ему полный психический и физический покой; • обеспечьте приток свежего воздуха. Можно назначить ингаляцию кислорода; • поставьте горчичники на затылок и икроножные мышцы; • сделайте горячие или горчичные ножные ванны, теплые ванны для рук, холодный компресс к голове; • приготовьте необходимые лекарственные средства. Но применять их можно только с разрешения врача.
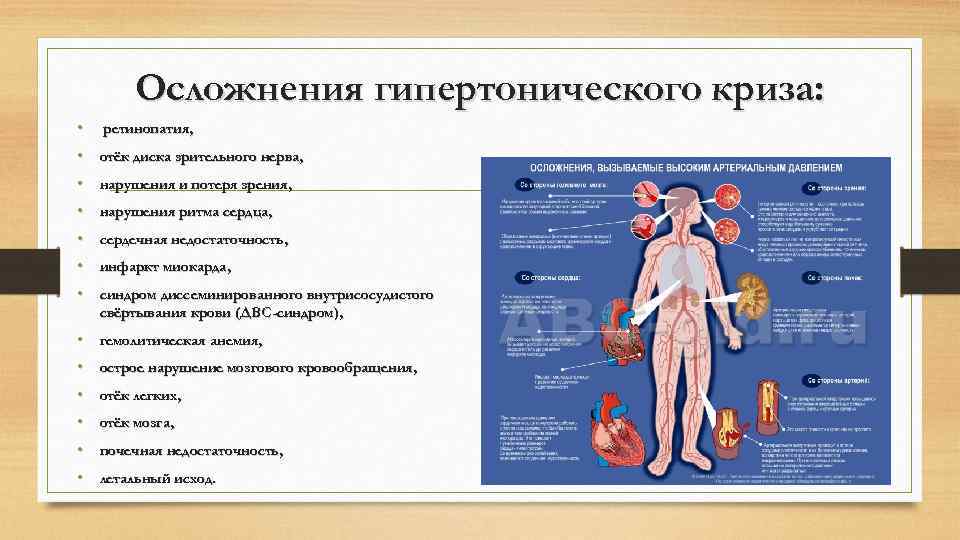
Осложнения гипертонического криза: • ретинопатия, • отёк диска зрительного нерва, • нарушения и потеря зрения, • нарушения ритма сердца, • сердечная недостаточность, • инфаркт миокарда, • синдром диссеминированного внутрисосудистого свёртывания крови (ДВС-синдром), • гемолитическая анемия, • острое нарушение мозгового кровообращения, • отёк легких, • отёк мозга, • почечная недостаточность, • летальный исход.

Спасибо за внимание!
Гипертоническая болезнь и гипертонические кризы.pptx