Эклампсия_Мазуровская.ppt
- Количество слайдов: 50

ГИПЕРТЕНЗИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ. ПРЕЭКЛАМПСИЯ.

Гипертензионные осложнения n n Гипертензионные осложнения во время беременности (в том числе преэклампсия) встречаются у 5 -30% беременных. По данным МЗ РФ гипертензионные осложнения занимают 3 -4 место в списке причин МС в течение последнего десятилетия.

Измерение АД n n Сидя, упор спины и поддержкой руки, на которой проводится измерение. Манжета располагается на уровне сердца. Манжета в 1, 5 раза больше окружности плеча, не должна располагаться на одежде. Достаточно измерения на одной руке. (В положении на спине – гипертензия, на левом боку – наиболее низкое АД).
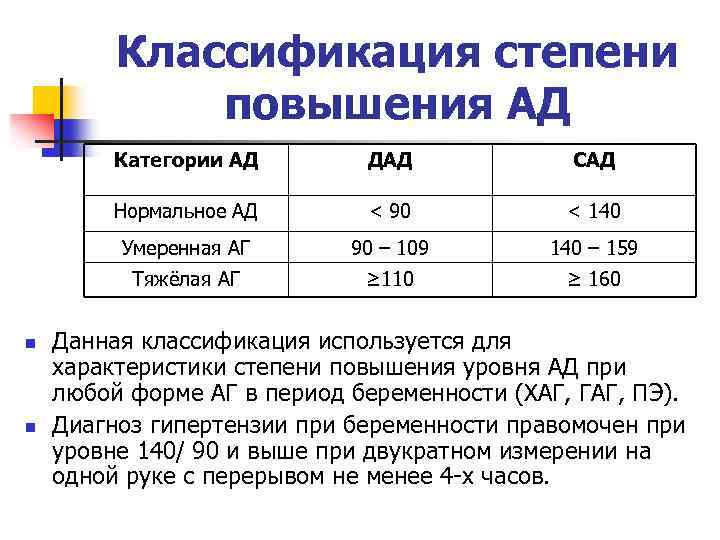
Классификация степени повышения АД Категории АД < 90 < 140 Умеренная АГ 90 – 109 140 – 159 Тяжёлая АГ n САД Нормальное АД n ДАД ≥ 110 ≥ 160 Данная классификация используется для характеристики степени повышения уровня АД при любой форме АГ в период беременности (ХАГ, ГАГ, ПЭ). Диагноз гипертензии при беременности правомочен при уровне 140/ 90 и выше при двукратном измерении на одной руке с перерывом не менее 4 -х часов.
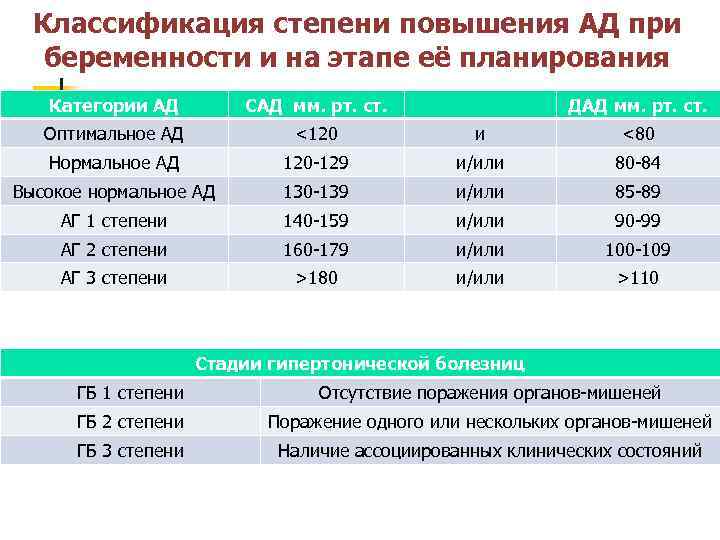
Классификация степени повышения АД при беременности и на этапе её планирования Категории АД САД мм. рт. ст. ДАД мм. рт. ст. Оптимальное АД <120 и <80 Нормальное АД 120 -129 и/или 80 -84 Высокое нормальное АД 130 -139 и/или 85 -89 АГ 1 степени 140 -159 и/или 90 -99 АГ 2 степени 160 -179 и/или 100 -109 АГ 3 степени >180 и/или >110 Стадии гипертонической болезниц ГБ 1 степени Отсутствие поражения органов-мишеней ГБ 2 степени Поражение одного или нескольких органов-мишеней ГБ 3 степени Наличие ассоциированных клинических состояний

n n Давление 140/90 считается пограничным и не является заболеванием, указывает на необходимость тщательного наблюдения за состоянием матери и плода. Относительное повышение АД (на 30 мм рт. ст. от начального САД и на 15 мм рт. ст. ДЖАД) имеет небольшую прогностическую ценность из-за индивидуальных колебаний АД во время беременности и высокого уровня ложно-положительных результатов.
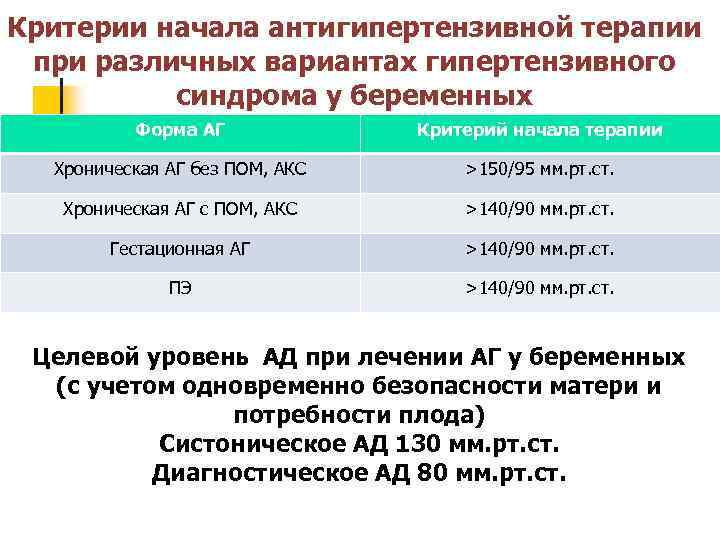
Критерии начала антигипертензивной терапии при различных вариантах гипертензивного синдрома у беременных Форма АГ Критерий начала терапии Хроническая АГ без ПОМ, АКС >150/95 мм. рт. ст. Хроническая АГ с ПОМ, АКС >140/90 мм. рт. ст. Гестационная АГ >140/90 мм. рт. ст. ПЭ >140/90 мм. рт. ст. Целевой уровень АД при лечении АГ у беременных (с учетом одновременно безопасности матери и потребности плода) Систоническое АД 130 мм. рт. ст. Диагностическое АД 80 мм. рт. ст.

Хроническая АГ (ХАГ) n АГ, диагностированная до наступления беременности или до 20 недель (гипертоническая болезнь, симптоматическая гипертония).

Беременность на фоне хронической АГ n n n Ингибиторы АПФ должны быть отменены до наступления беременности; диета с уменьшением соли, кофеин-содержащих продуктов; исключение алкоголя, курения; назначение 75 мг аспирина с 12 недель до родов.

Мероприятия по изменению образа жизни n n n n При стабильной умеренной АГ рекомендованы аэробные физические упражнения. Прогулки по свежему воздуху При прогрессировании АГ необходимо ограничить физические нагрузки При тяжелой АГ рекомендуется постельный режим на левом боку При гестационной АГ показан постельный режим в период нахождения в стационаре При умеренно выраженной ПЭ постельный режим не обязателен Рекомендуется избегать стрессовых ситуаций Рекомендуется диета, богатая витаминами, микроэлементами, белками Ограничение соли не показано при беременности

Лечение ХАГ n n n не осложнённая ХАГ – цель терапии – уровень АД ниже 150/90; не снижать ДАД ниже 80 Допегит 250 – 500 мг/сутки (максимально 2000 мг/сутки) Нифидипин 40 – 90 мг/сут (макс 120 мг/сутки) Метопролол 25 -100 мг/ 2 раза в сутки (макс 200 мг/сутки)

Резервные ЛС для плановой терапии АГ у беременных n n n Амлодипин 5 -10 мг/ 1 раз в сутки Верапамил 40 -80 мг/сутки Бисопролол 5 -10 мг/1 раз в сутки (макс 20 мг/сутки) Клонидин 0, 15 -0, 6 мг/сутки (при рефрактерной АГ) Гидрохлортиазид 12, 5 -25 мг/сутки

Преэклампсия на фоне хронической АГ n 1. 2. 3. ПЭ на фоне хронической АГ диагностируется у беременных АГ в случаях: Появления после 20 недель гестации впервые протеинурии (белка и более в суточной моче) или заметного увеличения ранее имеющейся протеинурии Резкого повышения уровня АД у те женщин, у которых до 20 недели беременности АД легко контролировалось Появление признаков полиорганной недостаточности (олигурии, увеличения креатинина, тромбоцитопении, гемолиза, повышения АСТ, АЛТ)
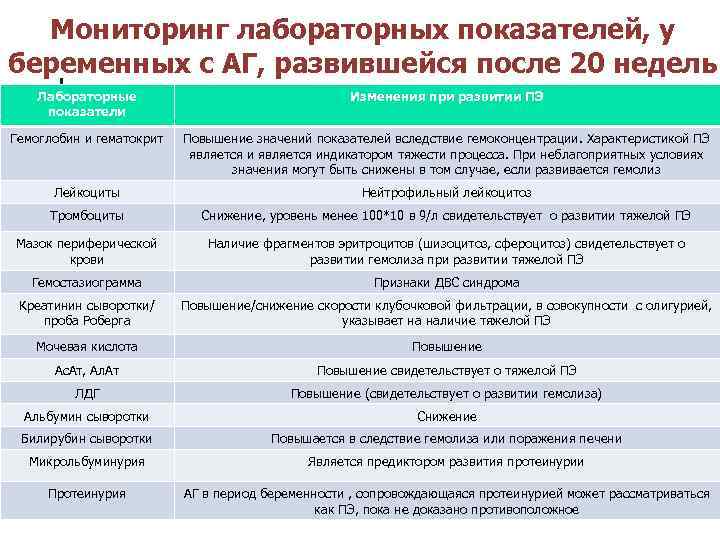
Мониторинг лабораторных показателей, у беременных с АГ, развившейся после 20 недель Лабораторные показатели Изменения при развитии ПЭ Гемоглобин и гематокрит Повышение значений показателей вследствие гемоконцентрации. Характеристикой ПЭ является индикатором тяжести процесса. При неблагоприятных условиях значения могут быть снижены в том случае, если развивается гемолиз Лейкоциты Нейтрофильный лейкоцитоз Тромбоциты Снижение, уровень менее 100*10 в 9/л свидетельствует о развитии тяжелой ПЭ Мазок периферической крови Наличие фрагментов эритроцитов (шизоцитоз, сфероцитоз) свидетельствует о развитии гемолиза при развитии тяжелой ПЭ Гемостазиограмма Признаки ДВС синдрома Креатинин сыворотки/ проба Роберга Повышение/снижение скорости клубочковой фильтрации, в совокупности с олигурией, указывает на наличие тяжелой ПЭ Мочевая кислота Повышение Ас. Ат, Ал. Ат Повышение свидетельствует о тяжелой ПЭ ЛДГ Повышение (свидетельствует о развитии гемолиза) Альбумин сыворотки Снижение Билирубин сыворотки Повышается в следствие гемолиза или поражения печени Микрольбуминурия Является предиктором развития протеинурии Протеинурия АГ в период беременности , сопровождающаяся протеинурией может рассматриваться как ПЭ, пока не доказано противоположное

Гестационная АГ (ГАГ) n Повышение АД, впервые зафиксированное после 20 недель беременности, не сопровождающееся значительной (патологической) протеинурией.

Тактика лечения гестационной АГ n n n Госпитализация для наблюдения, уточнения диагноза, исключения возможного развития ПЭ Немедленное начало антигипертензивной терапии В последующем при стабильном АД на фоне лечения возможно продолжение наблюдения в амбулаторных условиях Цель антигипертензивной терапии профилактика прогрессирования АГ и развития сердечнососудистых осложнений Нет данных по оптимальному уровню АД, при котором достоверно снижается риск развития ПЭ

Диагностика клинически значимой протениурии n n Высшая граница нормы суточной потери белка во время беременности определена как 0, 3 г/литр. Золотой стандарт диагностики протениурии – количественное определение белка в суточной моче.

Ведение беременности при ГАГ n n проконсультирование о тревожных (ухудшение состояния); I уровень – консультация специалиста II-III уровня (госпитализация для углублённого обследования и по социальным показаниям) II-III уровень амбулаторное наблюдение: белок мочи, мониторинг состояния плода (УЗИ, допплер); Гипотензивная терапия.

Сроки родоразрешения при АГ n n нет оснований для досрочного (ранее 37 недель гестации) родоразрешения; при сроке более 37 недель при АД 160/110 родоразрешение с учётом состояния плода.

Отеки беременных n n Умеренные отёки наблюдаются у 5080% беременных с физиологически протекающей беременностью. Наличие отёков не является диагностическим критерием ПЭ.

Отёки, вызванные беременностью (амбулаторное лечение) n n n нормосолевая, нормоводная диета; позиционная терапия; лечебно-охранительный режим в домашних условиях; самоконтроль баланса выпитой и выделенной жидкости. Показания для госпитализации – ухудшение состояния.

Отёки, вызванные беременностью (стационар) n n n суточный белок в моче, нормосолевая и нормоводная диета, позиционная терапия, самоконтроль баланса выпитой и выделенной жидкости, родоразрешение в срок.

Преэклампсия n Специфичный для беременности синдром, возникающий после 20 недель беременности, определяется по наличию АГ и протеинурии (больше 0, 3 г/л в суточной моче).




Группа низкого риска развития ПЭ n n n n первая беременность, повторнородящие с ПЭ в анамнезе, возраст > 35 лет, ИМТ 35 и выше, семейный анамнез (ПЭ у матери, сестры), многоплодие. Профилактика: беременным с низким потреблением Са (< 600 мг в день) назначение в виде пищевых добавок препаратов Са – 1, 0 г в день.

Группа высокого риска развития ПЭ n n n повторнородящие с перерывом в родах 10 лет и более, ДАД 80 мм рт. ст. и выше, Протеинурия при взятии на учёт ≥ 300 мг/л в суточной порции, Экстрагенитальные заболевания: хроническая АГ, заболевания почек, сахарный диабет, АФС, тромбофилии, заболевания сосудов. Профилактика: низкие дозы аспирина (75 мг/сут) с 12 недель до родов; беременным с низким потреблением Са (< 600 мг в день) назначение пищевых добавок препаратов Са не менее 1 г/день

Классификация ПЭ n n n умеренная преэклампсия, тяжёлая преэклампсия, эклампсия.
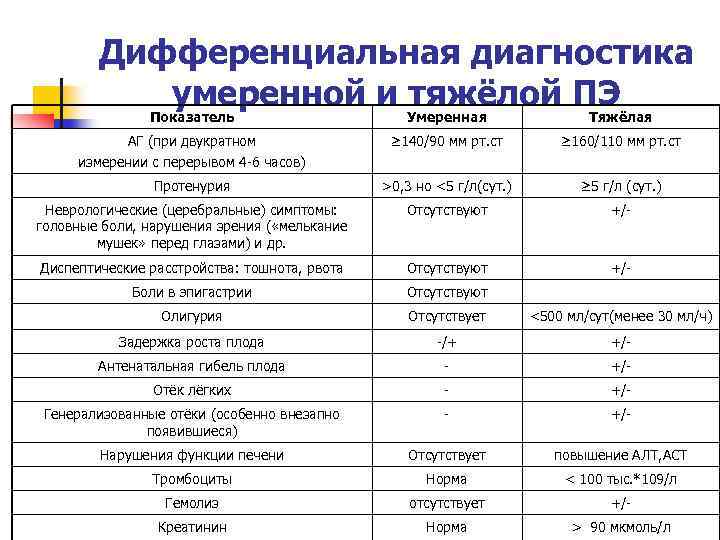
Дифференциальная диагностика умеренной и тяжёлой ПЭ Показатель Умеренная Тяжёлая АГ (при двукратном измерении с перерывом 4 -6 часов) ≥ 140/90 мм рт. ст ≥ 160/110 мм рт. ст Протенурия >0, 3 но <5 г/л(сут. ) ≥ 5 г/л (сут. ) Неврологические (церебральные) симптомы: головные боли, нарушения зрения ( «мелькание мушек» перед глазами) и др. Отсутствуют +/- Диспептические расстройства: тошнота, рвота Отсутствуют +/- Боли в эпигастрии Отсутствуют Олигурия Отсутствует <500 мл/сут(менее 30 мл/ч) Задержка роста плода -/+ +/- Антенатальная гибель плода - +/- Отёк лёгких - +/- Генерализованные отёки (особенно внезапно появившиеся) - +/- Нарушения функции печени Отсутствует повышение АЛТ, АСТ Тромбоциты Норма < 100 тыс. *109/л Гемолиз отсутствует +/- Креатинин Норма > 90 мкмоль/л

Тромбо АСС

n n Нет доказательств эффективности для профилактики ПЭ, но имеют положительное влияние при некоторых других состояниях*: Дополнительный прием магния и цинка Приём рыбьего жира * По данным клинического протокола центра им. В. И. Кулакова

Прогноз ПЭ n n n индекс резистентности в МА, снижение в I триместре связанного с беременностью плазменного протеина А, не объяснимое другими причинами повышение альфафетопротеина или хориогонического гонадотропина во II триместре, повышение ингибина А в I и II триместре, определение свободного плацентарного фактора роста.

Тактика ведения беременных с преэклампсией n n Умеренно выраженная ПЭ – госпитализация для уточнения диагноза, состояние плода. Пролонгирование беременности возможно с тщательным мониторингом состояния матери и плода. Родоразрешение при ухудшении состояния плода или матери либо при достижении срока беременности 34 -36 недель. Госпитализация в ОПБ.

Тактика антигипертензивной терапии преэклампсии n n n Антигипертензивная терапия проводится под постоянным контролем состояния плода, так как снижение плацентарного кровотока способствует прогрессированию функциональных нарушений у плода При развитии ПЭ до 34 недель беременности может быть использована консервативная медикаментозная терапия, которая проводится в условиях стационара, сопровождается тщательным наблюдением и завершается подготовкой родов и их проведением. Использование такой тактики при благоприятном течении заболевания в отдельных случаях помогает продлить беременность до 2 х недель. При выявлении признаков ухудшения со стороны матери или плода показано немедленное родоразрешение

Тяжёлая ПЭ n n Тяжёлая ПЭ – решение вопроса о родоразрешении после стабилизации состояния матери; при возможности проведения профилактики РДС и перевода матери на более высокий уровень оказания помощи при сроке беременности менее 34 недель (реанимационная бригада). Госпитализация в ПИТ.

Обследование при ПЭ n n n n n Аускультация грудной клетки для исключения отёка лёгких, АД, пульс, сатурация О 2 , Тромбоциты, Креатинин, АЛТ, АСТ, Свёртываемость крови, Белок в суточной моче, Контроль диуреза, Контроль выпитой жидкости. Наличие головной боли, нечёткого зрения и т. д.

Мониторинг состояния плода n n n КТГ до стабилизации АД (далее ежедневно или чаще по показаниям), УЗИ: фетометрия, амниотический индекс, плацентометрия (далее 1 раз в неделю), Допплер сосудов пуповины.

Цели лечения ПЭ n n n предотвратить развитие судорог, стабилизация АД 140 -150 / 90 -105 тщательный мониторинг состояния матери и плода, профилактика осложнений.

Лечение ПЭ n n n n n сульфат магния 4, 0 -6, 0 сухого вещества в течение 20 минут болюсно, затем поддерживающая доза 1, 0 -2, 0 в час инфузоматом нифидипин 10 мг под язык, повторить через 45 минут (максимальная суточная доза 60 мг) метилдопа (допегид) 500 мг - 2000 мг за сутки в 2 -3 приёма веропамил – максимальная суточная доза 480 мг/сут метопролол – 25 -100 мг 1 -2 раза в сутки (суточная доза 200 мг) препараты кальция (пищевые добавки с кальцием) низкомолекулярные гепарины аспирин инфузионная терапия при тяжёлой ПЭ – не более 80 мл/час, при диурезе – не менее 50 мл/час

Центральные α 2 -агонисты Метилдопа (В) 1500 мг-2000 мг ДОПЕГИТ в сутки, в 2 -3 приема (max доза в рекомендациях США 3000 мг, в Европе 4000 мг) Препарат первой линии в большинстве стран. Не было выявлено неблагоприятного воздействия в экспериментах на животных и связи между препаратом и врожденными дефектами применении в первом триместре у человека. В сроки 16 -20 недель беременности не желательно, вследствие возможного влияния на дофаминергические рецепторы плода. При применении возможно тяжелое нарушение функции печени у матери, у 22% женщин отмечается непереносимость препарата Клонидин (С) Данные о безопасности противоречивы. Не выявлено неблагоприятных эффектов у плода, однако наблюдений, особенно в первом триместре. Для окончательного вывода мало. Имеются сообщения по эмбрионотоксичности. В небольшом исследовании отмечены гиперактивность и нарушение сна у детей. В рекомендациях США указано, что возможно использование клондина в качестве препарата третьей линии при рефрактерной гипертонии По 0, 075 3 раза в сутки, максимальная разовая доза 0, 3 мг, максимальная суточная доза 2, 4 мг
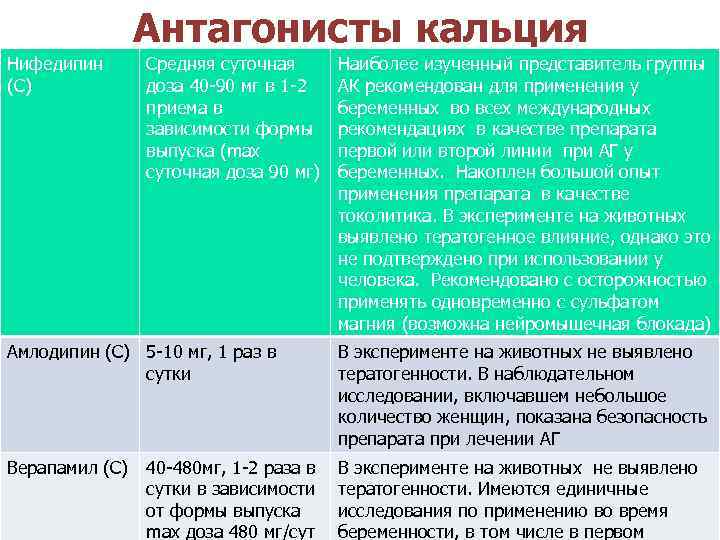
Антагонисты кальция Нифедипин (С) Средняя суточная доза 40 -90 мг в 1 -2 приема в зависимости формы выпуска (max суточная доза 90 мг) Наиболее изученный представитель группы АК рекомендован для применения у беременных во всех международных рекомендациях в качестве препарата первой или второй линии при АГ у беременных. Накоплен большой опыт применения препарата в качестве токолитика. В эксперименте на животных выявлено тератогенное влияние, однако это не подтверждено при использовании у человека. Рекомендовано с осторожностью применять одновременно с сульфатом магния (возможна нейромышечная блокада) Амлодипин (С) 5 -10 мг, 1 раз в сутки В эксперименте на животных не выявлено тератогенности. В наблюдательном исследовании, включавшем небольшое количество женщин, показана безопасность препарата при лечении АГ Верапамил (С) В эксперименте на животных не выявлено тератогенности. Имеются единичные исследования по применению во время беременности, в том числе в первом 40 -480 мг, 1 -2 раза в сутки в зависимости от формы выпуска max доза 480 мг/сут

Основные лекарственные средства плановой терапии артериальной гипертонии у беременных Препарат Форма выпуска, доза, способ применения FD A Примечание Метилдлопа (Допегит) Табл. 250 мг. , 500 мг – 2000 мг в сутки, в 2 -3 приема (средняя суточная доза 1500 мг. ) В Препарат первой линии. Наиболее изученный антигипертензивный препарат для лечения АГ в период беременности Нифедипин Табл. Пролонгированного (Кордафлекс действия - 20 мг. , табл. С ) модифицированным высвобождением -30/40/60 мг; средняя суточная доза 40 -90 мг. В 1 -2 приема в зависимости от формы выпуска, max суточная доза – 120 мг. С Наиболее изученный представитель группы АК , рекомендован для применения у беременных во всех международных рекомендациях. В качестве препарата первой или второй линии при АГБ. Не применять для плановой терапии короткодействующие формы. Метопролол (Эгилок) С Препарат выбора среди β-АБ в настоящее время. Табл. 25/50/100/200 мг. По 25 -100 мг. , 1 -2 раза в

ЛС для быстрого снижения уровня АД при тяжелой АГ беременных n n Нифедипин 10 мг внутрь. Повторить через 45 минут. Клонидин 0, 075 – 0, 15 внутрь. Возможно в/в Нитроглицерин в/в капельно 10 -20 мг в 200 мл 5% раствора глюкозы Нитропруссид натрия в/в капельно в 250 мл 5% раствора глюкозы, начинать с 0, 25 мгк/кг/мин.

Лечение ПЭ n n n Родоразрешение до 34 недель тяжёлая ПЭ после проведения профилактики РДС отказ от консервативной тактики – неэффективная антигипертензивная, или противосудорожная терапия, или ухудшение состояния плода. умеренная ПЭ – консервативное ведение в условиях стационара 34 - 37 неделя тяжёлая ПЭ – через 4 -6 часов в учреждении III уровня после стабилизации состояния женщины умеренная ПЭ – консервативная тактика (при стабильном состоянии плода)

Лечение ПЭ n n n Более 37 недель Родоразрешение в течение 24 -48 часов. Возможность родоразрешения через естественные родовые пути должна рассматриваться во всех случаях ПЭ ( в том числе и тяжёлой) при отсутствии абсолютных показаний к КС и удовлетворительно состоянии плода.

Эклампсия n n n Если причина судорог не определена – ведение как эклампсия. 50% случаев эклампсии во время беременности 1/5 случаев до 31 недели беременности. Доношенная беременность – 75% эклампсии в родах или в течение 6 часов после родов. 16% случаев интервал от 48 часов до 4 -х недель послеродового периода.

Неотложная помощь при эклампсии n n n n во время судорог очистить отсосом родовую полость и гортань, сульфат магния 5, 0 внутривенно в течение 10 -15 минут, в дальнейшем 2, 0 в час инфузоматом при повторении судорог – дополнительное введение 2, 0 сульфата магния в течение 5 минут объём инфузии до 10 -15 мл на кг/сутки кристаллоидов после купирования судорог – немедленное, оперативное родоразрешение под ИВЛ консультация невролога, окулиста продолжение магнезиальной терапии

Неотложная помощь при эклампсии n прекращение ИВЛ: стабилизация гемодинамики (140/80), отсутствие выраженного неврологического дефицита; восстановление сознания, рефлексов, мышечного тонуса; нормализация рентгенологической картины лёгких; нормализация диуреза, показателей гомеостаза.

БЛАГОДАРЮ ЗА ВНИМАНИЕ! Мы точно знаем ради чего нужно жить…
Эклампсия_Мазуровская.ppt