гестоз практ занят.ppt
- Количество слайдов: 64
 ГЕСТОЗ: диагностика, лечение и акушерская тактика Профессор кафедры акушерства и гинекологии ВГМУ, д. м. н. Н. И. КИСЕЛЕВА
ГЕСТОЗ: диагностика, лечение и акушерская тактика Профессор кафедры акушерства и гинекологии ВГМУ, д. м. н. Н. И. КИСЕЛЕВА
 Гестоз это синдром мультисистемной дисфункции, возникающий при беременности, в основе которого лежит увеличение проницаемости сосудистой стенки с последующим развитием волемических и гемодинамических нарушений
Гестоз это синдром мультисистемной дисфункции, возникающий при беременности, в основе которого лежит увеличение проницаемости сосудистой стенки с последующим развитием волемических и гемодинамических нарушений
 Актуальность проблемы n n n Высокая частота материнской и перинатальной заболеваемости и смертности (второе место среди причин материнской смертности; ПС– 18 30‰; заболеваемость новорожденных – 640 780‰) Широкая распространенность (от 8, 0 до 17, 4%), отсутствие тенденции к снижению частоты Рост тяжелых форм Отсутствие точных данных о патогенезе заболевания Отсутствие ранних и достоверных диагностических критериев, действенных мер профилактики и лечения Большие экономические затраты на проведение интенсивной терапии и реанимации беременных и родильниц
Актуальность проблемы n n n Высокая частота материнской и перинатальной заболеваемости и смертности (второе место среди причин материнской смертности; ПС– 18 30‰; заболеваемость новорожденных – 640 780‰) Широкая распространенность (от 8, 0 до 17, 4%), отсутствие тенденции к снижению частоты Рост тяжелых форм Отсутствие точных данных о патогенезе заболевания Отсутствие ранних и достоверных диагностических критериев, действенных мер профилактики и лечения Большие экономические затраты на проведение интенсивной терапии и реанимации беременных и родильниц
 ГЕСТОЗ острый эндотелиоз, острое иммунное воспаление сосудистой стенки с поражением эндотелия мелких артериальных сосудов, форменных элементов крови (сосудисто тромбоцитарное звено), ткани почек, печени, легких, плаценты, головного мозга
ГЕСТОЗ острый эндотелиоз, острое иммунное воспаление сосудистой стенки с поражением эндотелия мелких артериальных сосудов, форменных элементов крови (сосудисто тромбоцитарное звено), ткани почек, печени, легких, плаценты, головного мозга
 Патогенез гестоза как острого эндотелиоза n n n Ш Ш Ш Ш Замедление кровотока в микрососудах (ФПН) Сужение их просвета (гипертензия) Нарушение регуляции сосудистого тонуса: сосудистая дистония и повышенная лабильность АД, артериальная гипертензия разной степени выраженности Повышение проницаемости сосудистой стенки: отеки, микроальбуминурия, протеинурия Нарушение баланса между тромбогенным потенциалом сосудистой стенки и ее тромборезистентностью Набухание эндотелиоцитов: снижение ОЦК, ОЦП (гиповолемия), гемоконцентрация, тромбоцитопения; уменьшение объема сосудистого русла (вплоть до критического), сопровождающееся спазмом артериол и гипертензией; повышение периферического сосудистого сопротивления; разрыв мембраны некоторых клеток (гемолиз эритроцитов, анемия); гипоперфузия (плацента, почки, легкие, головной мозг); отслойка эндотелиоцитов (тромбоз)
Патогенез гестоза как острого эндотелиоза n n n Ш Ш Ш Ш Замедление кровотока в микрососудах (ФПН) Сужение их просвета (гипертензия) Нарушение регуляции сосудистого тонуса: сосудистая дистония и повышенная лабильность АД, артериальная гипертензия разной степени выраженности Повышение проницаемости сосудистой стенки: отеки, микроальбуминурия, протеинурия Нарушение баланса между тромбогенным потенциалом сосудистой стенки и ее тромборезистентностью Набухание эндотелиоцитов: снижение ОЦК, ОЦП (гиповолемия), гемоконцентрация, тромбоцитопения; уменьшение объема сосудистого русла (вплоть до критического), сопровождающееся спазмом артериол и гипертензией; повышение периферического сосудистого сопротивления; разрыв мембраны некоторых клеток (гемолиз эритроцитов, анемия); гипоперфузия (плацента, почки, легкие, головной мозг); отслойка эндотелиоцитов (тромбоз)
 Российская классификация гестозов (2005 г. , форум «Мать и дитя» ) Классификация гестоза по клинической форме n Чистый – развивается при неосложненном соматическом анамнезе, как правило в конце третьего триместра беременности. n Сочетанный – развивается на фоне существовавших до беременности хронических заболеваний, чаще всего на фоне артериальной гипертензии, заболеваний почек, печени, нейроэндокринной патологии. n Некласифицированный гестоз – отсутствие достаточной информации для постановки диагноза
Российская классификация гестозов (2005 г. , форум «Мать и дитя» ) Классификация гестоза по клинической форме n Чистый – развивается при неосложненном соматическом анамнезе, как правило в конце третьего триместра беременности. n Сочетанный – развивается на фоне существовавших до беременности хронических заболеваний, чаще всего на фоне артериальной гипертензии, заболеваний почек, печени, нейроэндокринной патологии. n Некласифицированный гестоз – отсутствие достаточной информации для постановки диагноза
 продолжение n n n По степени тяжести: Легкий (начавшийся) – длительность течения 1 2 недели, необходимо лечение Средней тяжести (развившийся) – длительность течения 3 4 неделт, необходимо лечение и решение вопроса о возможности продолжения беременности Тяжелый (прогрессирующий) – длительность течения более 4 недель, требуется быстрое и бережное родоразрешение Преэклампсия (наличие неврологической симптоматики) – критическое состояние, требующее немедленного родоразрешения Эклампсия (судорожная и бессудорожая формы) – требуются немедленное родоразрешение и реанимационные мероприятия
продолжение n n n По степени тяжести: Легкий (начавшийся) – длительность течения 1 2 недели, необходимо лечение Средней тяжести (развившийся) – длительность течения 3 4 неделт, необходимо лечение и решение вопроса о возможности продолжения беременности Тяжелый (прогрессирующий) – длительность течения более 4 недель, требуется быстрое и бережное родоразрешение Преэклампсия (наличие неврологической симптоматики) – критическое состояние, требующее немедленного родоразрешения Эклампсия (судорожная и бессудорожая формы) – требуются немедленное родоразрешение и реанимационные мероприятия
 Международная статистическая классификации болезней и проблем, связанных со здоровьем (МКБ 10, 1995), класс XV n n n n 010 Cуществовавшая ранее гипертензия (эссенциальная, кардио васкулярная, почечная, сочетанная – кардиоваскулярная и почечная, вторичная, неуточненная), осложняющая беременность, роды и послеродовый период. 011 Существовавшая ранее гипертензия с присоединившейся протеинурией. 012 Вызванные беременностью отеки и протеинурия без гипертензии. 013 Вызванная беременностью гипертензию без значительной протеинурии (нефропатия легкой степени) 014 Вызванная беременностью гипертензия со значительной протеинурией (нефропатия средней степени тяжести, нефропатия тяжелой степени, преэклампсия) 015 Эклампсия (во время беременности, в родах, в послеродовом периоде, неуточненная по срокам) 016 Гипертензия у матери неуточненная
Международная статистическая классификации болезней и проблем, связанных со здоровьем (МКБ 10, 1995), класс XV n n n n 010 Cуществовавшая ранее гипертензия (эссенциальная, кардио васкулярная, почечная, сочетанная – кардиоваскулярная и почечная, вторичная, неуточненная), осложняющая беременность, роды и послеродовый период. 011 Существовавшая ранее гипертензия с присоединившейся протеинурией. 012 Вызванные беременностью отеки и протеинурия без гипертензии. 013 Вызванная беременностью гипертензию без значительной протеинурии (нефропатия легкой степени) 014 Вызванная беременностью гипертензия со значительной протеинурией (нефропатия средней степени тяжести, нефропатия тяжелой степени, преэклампсия) 015 Эклампсия (во время беременности, в родах, в послеродовом периоде, неуточненная по срокам) 016 Гипертензия у матери неуточненная
 КЛИНИЧЕСКИЕ ФОРМЫ ГЕСТОЗА ПРЕГЕСТОЗ комплекс патологических изменений в организме беременной, который непосредственно предшествует клинической картине гестоза и выявляется лишь специальными методами исследования n n n прогрессирующее снижение числа тромбоцитов (до 160 тыс. и менее) гипопротеинемия (менее 65 г/л) диспротеинемия со снижением альбумин/глобулинового коэффициента менее 0, 5 снижение онкотической плотности мочи снижение суточного диуреза до 900 мл и менее, при этом его снижение более чем на 150 мл может сопровождаться скрытыми отеками, а повышение ночного диуреза на 75 мл свидетельствует о склонности к их образованию повышение гематокрита более 36
КЛИНИЧЕСКИЕ ФОРМЫ ГЕСТОЗА ПРЕГЕСТОЗ комплекс патологических изменений в организме беременной, который непосредственно предшествует клинической картине гестоза и выявляется лишь специальными методами исследования n n n прогрессирующее снижение числа тромбоцитов (до 160 тыс. и менее) гипопротеинемия (менее 65 г/л) диспротеинемия со снижением альбумин/глобулинового коэффициента менее 0, 5 снижение онкотической плотности мочи снижение суточного диуреза до 900 мл и менее, при этом его снижение более чем на 150 мл может сопровождаться скрытыми отеками, а повышение ночного диуреза на 75 мл свидетельствует о склонности к их образованию повышение гематокрита более 36
 СКРИНИНГОВЫЕ ТЕСТЫ ПРОГНОЗИРОВАНИЯ ГЕСТОЗА Гемодинамические пробы: - сосудистая асимметрия АД - уменьшение пульсового АД - увеличение САД - «проба с поворотом» - проба с физической нагрузкой - проба с изменением статического положения тела - проба с физической нагрузкой - клиноортостатическая проба с записью ЭКГ Лабораторные тесты: - определение лимфоцитов - определение тромбоцитов - определение ПДФ и фибриногена - определение мочевой кислоты - определение концентрации адгезивных молекул - определение микроальбуминурии - определение фибронектина - определение Р-белков - определение гомоцистеина и молекулы адгезии сосудистых кл. Выявление скрытых отеков: - трехдневное определение суточного диуреза - проба Мак Клюра-Олдрича - проба Хемлера - измерение окружности голеностопного сустава - оценка еженедельной прибавки массы тела - патологическое увеличение массы тела с учетом МРК Ультразвуковые методы: - допплерометрическая оценка кровотока во внутриплацентарных ветвях маточных артерий и артерии пуповины - ультразвуковая морфометрия плаценты - исследование гемодинамики печени Другие методы: - метод конъюнктивальной биомикроскопии -оценка кардиореспираторной системы - оценка периферического кровотока - капилляроскопия ногтевого ложа Реографические: - исследование почечной гемодинамики - исследование центральной материнской гемодинамики и ОПСС
СКРИНИНГОВЫЕ ТЕСТЫ ПРОГНОЗИРОВАНИЯ ГЕСТОЗА Гемодинамические пробы: - сосудистая асимметрия АД - уменьшение пульсового АД - увеличение САД - «проба с поворотом» - проба с физической нагрузкой - проба с изменением статического положения тела - проба с физической нагрузкой - клиноортостатическая проба с записью ЭКГ Лабораторные тесты: - определение лимфоцитов - определение тромбоцитов - определение ПДФ и фибриногена - определение мочевой кислоты - определение концентрации адгезивных молекул - определение микроальбуминурии - определение фибронектина - определение Р-белков - определение гомоцистеина и молекулы адгезии сосудистых кл. Выявление скрытых отеков: - трехдневное определение суточного диуреза - проба Мак Клюра-Олдрича - проба Хемлера - измерение окружности голеностопного сустава - оценка еженедельной прибавки массы тела - патологическое увеличение массы тела с учетом МРК Ультразвуковые методы: - допплерометрическая оценка кровотока во внутриплацентарных ветвях маточных артерий и артерии пуповины - ультразвуковая морфометрия плаценты - исследование гемодинамики печени Другие методы: - метод конъюнктивальной биомикроскопии -оценка кардиореспираторной системы - оценка периферического кровотока - капилляроскопия ногтевого ложа Реографические: - исследование почечной гемодинамики - исследование центральной материнской гемодинамики и ОПСС
 Отеки беременных это чрезмерное нарастание массы тела беременной после 20 недель гестации в среднем на 400 500 г в неделю и более, совпадающее с уменьшением диуреза и повышенной гидрофильностью тканей или накопление жидкости в тканях, когда после 12 часового постельного режима остается след при надавливании на ткани I степень – отеки голеней II степень – отеки голеней и передней брюшной стенки III сиепень анасарка
Отеки беременных это чрезмерное нарастание массы тела беременной после 20 недель гестации в среднем на 400 500 г в неделю и более, совпадающее с уменьшением диуреза и повышенной гидрофильностью тканей или накопление жидкости в тканях, когда после 12 часового постельного режима остается след при надавливании на ткани I степень – отеки голеней II степень – отеки голеней и передней брюшной стенки III сиепень анасарка
 Протеинурия это потеря 300 мг белка в сутки или свыше 1 г/л в любой порции мочи. Оценка уровня протеинурии по анализу одной порции мочи приводит к гипердиагностике гестоза и заболеваний почек у беременных
Протеинурия это потеря 300 мг белка в сутки или свыше 1 г/л в любой порции мочи. Оценка уровня протеинурии по анализу одной порции мочи приводит к гипердиагностике гестоза и заболеваний почек у беременных
 Артериальная гипертензия n n повышение систолического артериального давления до 140 мм рт. ст. и выше или на 30 мм рт. ст. и более по сравнению с исходным уровнем; повышение диастолического давления до 90 мм рт. ст и выше или на 15 мм рт. ст и более по сравнению с исходным уровнем. За исходный уровень артериального давления принимают результаты измерения артериального давления до 20 й недели беременности.
Артериальная гипертензия n n повышение систолического артериального давления до 140 мм рт. ст. и выше или на 30 мм рт. ст. и более по сравнению с исходным уровнем; повышение диастолического давления до 90 мм рт. ст и выше или на 15 мм рт. ст и более по сравнению с исходным уровнем. За исходный уровень артериального давления принимают результаты измерения артериального давления до 20 й недели беременности.
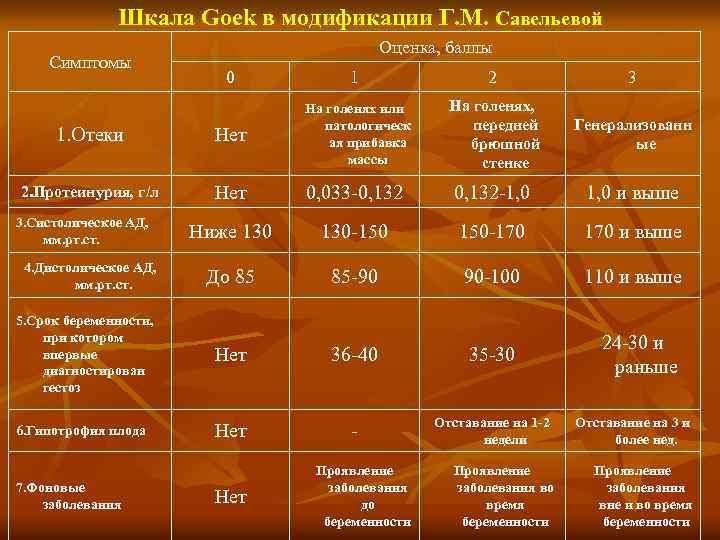 Шкала Goek в модификации Г. М. Савельевой Симптомы Оценка, баллы 0 1 2 3 1. Отеки Нет На голенях или патологическ ая прибавка массы На голенях, передней брюшной стенке Генерализованн ые 2. Протеинурия, г/л Нет 0, 033 0, 132 1, 0 и выше Ниже 130 150 170 и выше До 85 85 90 90 100 110 и выше 5. Срок беременности, при котором впервые диагностирован гестоз Нет 36 40 35 30 24 30 и раньше 6. Гипотрофия плода Нет Отставание на 1 2 недели 3. Систолическое АД, мм. рт. ст. 4. Дистолическое АД, мм. рт. ст. 7. Фоновые заболевания Нет Проявление заболевания до беременности Проявление заболевания во время беременности Отставание на 3 и более нед. Проявление заболевания вне и во время беременности
Шкала Goek в модификации Г. М. Савельевой Симптомы Оценка, баллы 0 1 2 3 1. Отеки Нет На голенях или патологическ ая прибавка массы На голенях, передней брюшной стенке Генерализованн ые 2. Протеинурия, г/л Нет 0, 033 0, 132 1, 0 и выше Ниже 130 150 170 и выше До 85 85 90 90 100 110 и выше 5. Срок беременности, при котором впервые диагностирован гестоз Нет 36 40 35 30 24 30 и раньше 6. Гипотрофия плода Нет Отставание на 1 2 недели 3. Систолическое АД, мм. рт. ст. 4. Дистолическое АД, мм. рт. ст. 7. Фоновые заболевания Нет Проявление заболевания до беременности Проявление заболевания во время беременности Отставание на 3 и более нед. Проявление заболевания вне и во время беременности
 ПРЕЭКЛАМПСИЯ n n Отеки, артериальная гипертензия, протеинурия Головная боль, головокружение, ощущение тяжести в области лба и затылка, нарушение зрения ( «туман» , «мелькание мушек» ), заторможенность, шум в ушах – симптомокомплекс гипертензивной энцефалопатии Тошнота, рвота, боль в эпигастрии как следствие циркуляторных расстройств в области печени и желудка Заложенность носа, затрудненное носовое дыхание, охриплость голоса, сухой кашель
ПРЕЭКЛАМПСИЯ n n Отеки, артериальная гипертензия, протеинурия Головная боль, головокружение, ощущение тяжести в области лба и затылка, нарушение зрения ( «туман» , «мелькание мушек» ), заторможенность, шум в ушах – симптомокомплекс гипертензивной энцефалопатии Тошнота, рвота, боль в эпигастрии как следствие циркуляторных расстройств в области печени и желудка Заложенность носа, затрудненное носовое дыхание, охриплость голоса, сухой кашель
 ЭКЛАМПСИЯ наиболее тяжелая форма гестоза, характеризующаяся появлением судорог с потерей сознания у беременных, рожениц и родильниц (в течение 2 суток послеродового периода) В припадке эклампсии выделяют четыре периода: 1) вводный (продолжительность около 30 с) – фибриллярные подергивания мимической мускулатуры, затем верхних конечностей, взгляд фиксирован; 2) тонические судороги (около 30 с), распространяющиеся с головы, шеи, верхних конечностей на туловище и ноги. Голова отклоняется кзади, опистотонус. Дыхание прекращается, пульс прощупывается с трудом, зрачки расширены, кожа и видимые слизистые цианотичны, язык часто прикушен; 3) клонические судороги (около 2 мин) также распространяются сверху вниз; 4) период разрешения – глубокий прерывистый вздох, изо рта появляется пена, часто с примесью крови, дыхание становится более регулярным, исчезает цианоз. После более или менее продолжительного коматозного состояния сознание возвращается. О припадке женщина не помнит (ретроградная амнезия).
ЭКЛАМПСИЯ наиболее тяжелая форма гестоза, характеризующаяся появлением судорог с потерей сознания у беременных, рожениц и родильниц (в течение 2 суток послеродового периода) В припадке эклампсии выделяют четыре периода: 1) вводный (продолжительность около 30 с) – фибриллярные подергивания мимической мускулатуры, затем верхних конечностей, взгляд фиксирован; 2) тонические судороги (около 30 с), распространяющиеся с головы, шеи, верхних конечностей на туловище и ноги. Голова отклоняется кзади, опистотонус. Дыхание прекращается, пульс прощупывается с трудом, зрачки расширены, кожа и видимые слизистые цианотичны, язык часто прикушен; 3) клонические судороги (около 2 мин) также распространяются сверху вниз; 4) период разрешения – глубокий прерывистый вздох, изо рта появляется пена, часто с примесью крови, дыхание становится более регулярным, исчезает цианоз. После более или менее продолжительного коматозного состояния сознание возвращается. О припадке женщина не помнит (ретроградная амнезия).
 ОБСЛЕДОВАНИЕ БЕРЕМЕННЫХ С ГЕСТОЗОМ А. Клинические исследования. n n n Тщательный сбор анамнеза (время появления патологической прибавки веса, нестабильности АД, эффект от проводимой амбулаторной терапии) Измерение АД на обеих руках, подсчет пульсового и среднего артериального давления (САД= (АД сист. +2 АД диаст. )/3, в норме 80 95 мм рт. ст), профиль АД каждые 4 часа Выявление явных и скрытых отеков (проведение пробы Мак Клюра Олдрича, выявление симптома кольца, измерение окружности голеностопного сустава, контроль суточной прибавки веса, измерение суточного диуреза) n Консультация окулиста, исследование глазного дна n Консультация терапевта, ЭКГ.
ОБСЛЕДОВАНИЕ БЕРЕМЕННЫХ С ГЕСТОЗОМ А. Клинические исследования. n n n Тщательный сбор анамнеза (время появления патологической прибавки веса, нестабильности АД, эффект от проводимой амбулаторной терапии) Измерение АД на обеих руках, подсчет пульсового и среднего артериального давления (САД= (АД сист. +2 АД диаст. )/3, в норме 80 95 мм рт. ст), профиль АД каждые 4 часа Выявление явных и скрытых отеков (проведение пробы Мак Клюра Олдрича, выявление симптома кольца, измерение окружности голеностопного сустава, контроль суточной прибавки веса, измерение суточного диуреза) n Консультация окулиста, исследование глазного дна n Консультация терапевта, ЭКГ.
 . Б. Лабораторные исследования n n n Гемоглобин, эритроциты, тромбоциты, гематокрит. Коагулограмма: фибриноген и продукты его деградации, протромбиновый индекс, АЧТВ, антитромбин III, концентрация эндогенного гепарина. Биохимический анализ крови: общий белок и его фракции, билирубин и его фракции, печеночные трансаминазы (АСТ, АЛТ), мочевина, креатинин, электролиты крови (К, Nа, Cl), сахар крови. Исследование почек: общий анализ мочи, проба по Нечипоренко, проба Зимницкого, белок в суточном количестве мочи, суточный диурез в динамике, почасовой диурез; при патологии почек – проба Реберга, посев мочи на флору и чувствительность к антибиотикам; Центральное венозное давление (ЦВД). УЗИ жизненно важных органов матери.
. Б. Лабораторные исследования n n n Гемоглобин, эритроциты, тромбоциты, гематокрит. Коагулограмма: фибриноген и продукты его деградации, протромбиновый индекс, АЧТВ, антитромбин III, концентрация эндогенного гепарина. Биохимический анализ крови: общий белок и его фракции, билирубин и его фракции, печеночные трансаминазы (АСТ, АЛТ), мочевина, креатинин, электролиты крови (К, Nа, Cl), сахар крови. Исследование почек: общий анализ мочи, проба по Нечипоренко, проба Зимницкого, белок в суточном количестве мочи, суточный диурез в динамике, почасовой диурез; при патологии почек – проба Реберга, посев мочи на флору и чувствительность к антибиотикам; Центральное венозное давление (ЦВД). УЗИ жизненно важных органов матери.
 В. Диагностика состояния фето плацентарного комплекса n n n Кардиотокография. Ультразвуковое исследование. Допплерометрия.
В. Диагностика состояния фето плацентарного комплекса n n n Кардиотокография. Ультразвуковое исследование. Допплерометрия.
 Динамика наблюдения за больной n n Осмотр акушером гинекологом: при поступлении в реанимационное отделение; при стабильном состоянии и положительной динамике лечения каждые 6 часов; в остальных случаях – каждые 3 часа Осмотр анестезиологом реаниматологом: при поступлении в реанимационное отделение; при получении результатов анализов, но не позже, чем через 2 часа после поступления в РАО; в последующем – каждые 3 часа.
Динамика наблюдения за больной n n Осмотр акушером гинекологом: при поступлении в реанимационное отделение; при стабильном состоянии и положительной динамике лечения каждые 6 часов; в остальных случаях – каждые 3 часа Осмотр анестезиологом реаниматологом: при поступлении в реанимационное отделение; при получении результатов анализов, но не позже, чем через 2 часа после поступления в РАО; в последующем – каждые 3 часа.
 Продолжение Мониторинг адекватности проводимой терапии: n n n измерение артериального давления на обеих руках – каждый час; частота пульса – каждый час; частота дыхания – каждые 2 часа; центральное венозное давление – после инфузии каждых 300 400 мл растворов; гематокрит – каждые 6 часов; общий анализ крови, количество тромбоцитов – каждые 12 часов; общий анализ мочи – каждые 24 часа; биохимический анализ крови – каждые 24 часа; кислотно основное состояние – по показаниям (при искусственной вентиляции легких – каждые 12 часов); почасовой диурез; общий баланс жидкости – каждые 24 часа.
Продолжение Мониторинг адекватности проводимой терапии: n n n измерение артериального давления на обеих руках – каждый час; частота пульса – каждый час; частота дыхания – каждые 2 часа; центральное венозное давление – после инфузии каждых 300 400 мл растворов; гематокрит – каждые 6 часов; общий анализ крови, количество тромбоцитов – каждые 12 часов; общий анализ мочи – каждые 24 часа; биохимический анализ крови – каждые 24 часа; кислотно основное состояние – по показаниям (при искусственной вентиляции легких – каждые 12 часов); почасовой диурез; общий баланс жидкости – каждые 24 часа.
 ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ГЕСТОЗОВ Ш Ш Ш Ш Ш Создание лечебно охранительного режима. Лечебная диета. Количественная и качественная компенсация дефицита ОЦК. Гипотензивная терапия. Нормализация сосудистой проницаемости. Регуляция водно электролитного баланса Коррекция нарушений метаболизма Нормализация реологических и коагуляционных свойств крови. Антиоксидантная терапия. Профилактика и лечение плацентарной недостаточности
ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ГЕСТОЗОВ Ш Ш Ш Ш Ш Создание лечебно охранительного режима. Лечебная диета. Количественная и качественная компенсация дефицита ОЦК. Гипотензивная терапия. Нормализация сосудистой проницаемости. Регуляция водно электролитного баланса Коррекция нарушений метаболизма Нормализация реологических и коагуляционных свойств крови. Антиоксидантная терапия. Профилактика и лечение плацентарной недостаточности
 Лечебно охранительный режим гестоз средней степени тяжести диазепам по 2 мл 0, 5% р ра внутримышечно или внутривенно 2 3 раза в день; раствор димедрола 1% по 1 мл внутримышечно или внутривенно 2 раза в день; раствор пипольфена 2, 5% по 1 мл внутримышечно или внутривенно 2 раза в день. гестоз тяжелой степени сульфат магния как фоновый препарат, начальная доза – 5 6 г внутривенно медленно, поддерживающая – 2 г в час; транквилизаторы группы бензодиазепинов (диазепам, диазепекс и др. ) – 10 20 мг внутривенно. Кратность введения устанавливается индивидуально до достижения необходимого уровня седации; нейролептики группы бутирофенов (дроперидол, галоперидол) – 50 100 мг внутривенно, введения повторяют при необходимости; - при отсутствии перечисленных препаратов допустимо использование 1% раствора барбитуратов до поверхностных уровней утраты сознания;
Лечебно охранительный режим гестоз средней степени тяжести диазепам по 2 мл 0, 5% р ра внутримышечно или внутривенно 2 3 раза в день; раствор димедрола 1% по 1 мл внутримышечно или внутривенно 2 раза в день; раствор пипольфена 2, 5% по 1 мл внутримышечно или внутривенно 2 раза в день. гестоз тяжелой степени сульфат магния как фоновый препарат, начальная доза – 5 6 г внутривенно медленно, поддерживающая – 2 г в час; транквилизаторы группы бензодиазепинов (диазепам, диазепекс и др. ) – 10 20 мг внутривенно. Кратность введения устанавливается индивидуально до достижения необходимого уровня седации; нейролептики группы бутирофенов (дроперидол, галоперидол) – 50 100 мг внутривенно, введения повторяют при необходимости; - при отсутствии перечисленных препаратов допустимо использование 1% раствора барбитуратов до поверхностных уровней утраты сознания;
 При гестозе тяжелой степени тяжести, преэклампсии n n n перед началом обследования внутривенно вводят: диазепам 2 4 мл 0, 5% раствора, промедол 1 мл 2% раствора, дроперидол 2 4 мл 0, 25% раствора, димедрол 1 2 мл 1% раствора или пипольфен 2 мл 2, 5% раствора. При наличии судорожной готовности перед началом обследования кратковременный закисно кислородный наркоз (1: 1) или в сочетании с фторотаном. После оперативного вмешательства с целью обезболивания используют наркотические (промедол, морфин, фентанил) и ненаркотические (спазмолгон, трамадол, баралгин, кетанов и др. ) аналгетики.
При гестозе тяжелой степени тяжести, преэклампсии n n n перед началом обследования внутривенно вводят: диазепам 2 4 мл 0, 5% раствора, промедол 1 мл 2% раствора, дроперидол 2 4 мл 0, 25% раствора, димедрол 1 2 мл 1% раствора или пипольфен 2 мл 2, 5% раствора. При наличии судорожной готовности перед началом обследования кратковременный закисно кислородный наркоз (1: 1) или в сочетании с фторотаном. После оперативного вмешательства с целью обезболивания используют наркотические (промедол, морфин, фентанил) и ненаркотические (спазмолгон, трамадол, баралгин, кетанов и др. ) аналгетики.
 Количественная и качественная компенсация дефицита ОЦК n n n легкий гестоз при длительном течении легкий гестоз при рецидивирующем течении гестоз средней и тяжелой степени тяжести преэклампсия и эклампсия задержка внутриутробного развития плода
Количественная и качественная компенсация дефицита ОЦК n n n легкий гестоз при длительном течении легкий гестоз при рецидивирующем течении гестоз средней и тяжелой степени тяжести преэклампсия и эклампсия задержка внутриутробного развития плода
 ПРЕПАРАТЫ ДЛЯ ПРОВЕДЕНИЯ ИТТ n n Кристаллоиды: физиологический раствор, раствор Рингера лактат, хлосоль, дисоль Раствор глюкозы 10 20% Коллоиды: альбумин, свежезамороженная плазма (СЗП), рефортан, стабизол, инфукол (6% и 10% раствор гидроксиэтилированного крахмала), реополиглюкин, неорендекс Инфузионные антигипоксанты: мафусол, реамберин
ПРЕПАРАТЫ ДЛЯ ПРОВЕДЕНИЯ ИТТ n n Кристаллоиды: физиологический раствор, раствор Рингера лактат, хлосоль, дисоль Раствор глюкозы 10 20% Коллоиды: альбумин, свежезамороженная плазма (СЗП), рефортан, стабизол, инфукол (6% и 10% раствор гидроксиэтилированного крахмала), реополиглюкин, неорендекс Инфузионные антигипоксанты: мафусол, реамберин
 Основные принципы проведения ИТТ должна проводиться под контролем АД, ЦВД, почасового и суточного диуреза, гематокрита, общего белка и показателей гемостаза: гематокрит 0, 33 г/л (не ниже 0, 27 г/л, не выше 0, 35 г/л); почасовой диурез не менее 30 40 мл/ч; ЦВД в пределах 60 80 мм вод. ст. ; АД в пределах физиологической нормы; антитромбин III не менее 70%; эндогенный гепарин не ниже 0, 07 ЕД/мл; содержание белка не менее 60 г/л; осмолярность крови 273 ± 1, 7 мосм/кг Н 2 О n Соотношение коллоиды : кристаллоиды должно быть не менее чем 2: 1 n Выбор препаратов для ИТТ, темп введения, объем диктуется изменениями коллоидно онкотического давления и осмоляльностью плазмы n При легкой и средней степени тяжести гестоза общий объем инфузионной терапии в сутки не должен превышать 400 800 мл, при тяжелой 1400 мл, при эклампсии 2000 2500 мл n При тяжелых гестозах ИТТ проводится одновременно в две вены (центральную и периферическую) n
Основные принципы проведения ИТТ должна проводиться под контролем АД, ЦВД, почасового и суточного диуреза, гематокрита, общего белка и показателей гемостаза: гематокрит 0, 33 г/л (не ниже 0, 27 г/л, не выше 0, 35 г/л); почасовой диурез не менее 30 40 мл/ч; ЦВД в пределах 60 80 мм вод. ст. ; АД в пределах физиологической нормы; антитромбин III не менее 70%; эндогенный гепарин не ниже 0, 07 ЕД/мл; содержание белка не менее 60 г/л; осмолярность крови 273 ± 1, 7 мосм/кг Н 2 О n Соотношение коллоиды : кристаллоиды должно быть не менее чем 2: 1 n Выбор препаратов для ИТТ, темп введения, объем диктуется изменениями коллоидно онкотического давления и осмоляльностью плазмы n При легкой и средней степени тяжести гестоза общий объем инфузионной терапии в сутки не должен превышать 400 800 мл, при тяжелой 1400 мл, при эклампсии 2000 2500 мл n При тяжелых гестозах ИТТ проводится одновременно в две вены (центральную и периферическую) n
 Показания к назначению диуретиков n n абсолютные: острая левожелудочковая недостаточность, отек легких, РДС синдром; относительные: выраженные генерализованные отеки (привлечь жидкость в сосудистое русло), уровень ДАД 120 мм рт. ст. и более, диурез менее 30 40 мл/ч, ЦВД более 60 80 мм вод. ст.
Показания к назначению диуретиков n n абсолютные: острая левожелудочковая недостаточность, отек легких, РДС синдром; относительные: выраженные генерализованные отеки (привлечь жидкость в сосудистое русло), уровень ДАД 120 мм рт. ст. и более, диурез менее 30 40 мл/ч, ЦВД более 60 80 мм вод. ст.
 Препараты для проведения гипотензивной терапии при гестозе n Препарат Магния сульфат Периферические вазодилататоры Доза Макс. сут. доза 4, 0 6, 0 г сухого 12, 5 г сухого вещества, в вещества последую щем 1 3 г/час Апрессин (гидралазин) Начальная – 5 мг, затем 5 10 мг каж дые 15 20 мин до по лучения гипотензив ного эфф. Нитропрусс ид натрия 0, 25 мкг/кг/мин 10 мкг/кг/мин дозу (макс. увеличива скорость ют на 0, 25 введения) мкг/кг/мин каждые 5 300 мг Побочные реакции снижение ЧСС плода, снижение тонуса матки, повышение чувствительности к миорелаксантам тахикардия, увеличение сердечного выброса, головокружение, головная боль, задержка жидкости метгемоглобинемия
Препараты для проведения гипотензивной терапии при гестозе n Препарат Магния сульфат Периферические вазодилататоры Доза Макс. сут. доза 4, 0 6, 0 г сухого 12, 5 г сухого вещества, в вещества последую щем 1 3 г/час Апрессин (гидралазин) Начальная – 5 мг, затем 5 10 мг каж дые 15 20 мин до по лучения гипотензив ного эфф. Нитропрусс ид натрия 0, 25 мкг/кг/мин 10 мкг/кг/мин дозу (макс. увеличива скорость ют на 0, 25 введения) мкг/кг/мин каждые 5 300 мг Побочные реакции снижение ЧСС плода, снижение тонуса матки, повышение чувствительности к миорелаксантам тахикардия, увеличение сердечного выброса, головокружение, головная боль, задержка жидкости метгемоглобинемия
 Подбор суточной дозы сульфата магния и скорости его введения n n n при САД 100 110 мм рт. ст. – возможно применение стандартной дозы сернокислого магния со скоростью введения 1 г/ч; при САД 111 120 мм рт. ст. – 30 мл 25% раствора или 7, 5 г сухого вещества, скорость введения 1, 8 г/ч ; при САД 121 130 мм рт. ст. – 40 мл 25% раствора или 10 г сухого вещества, скорость введения 2, 5 г/ч ; при САД выше 130 мм рт. ст. – 50 мл 25% раствора или 12, 5 г сухого вещества, скорость введения 3, 2 г/ч; в зависимости от массы тела: до 90 кг – 0, 02 г/ч/кг; более 90 кг – 0, 04 г/ч/кг.
Подбор суточной дозы сульфата магния и скорости его введения n n n при САД 100 110 мм рт. ст. – возможно применение стандартной дозы сернокислого магния со скоростью введения 1 г/ч; при САД 111 120 мм рт. ст. – 30 мл 25% раствора или 7, 5 г сухого вещества, скорость введения 1, 8 г/ч ; при САД 121 130 мм рт. ст. – 40 мл 25% раствора или 10 г сухого вещества, скорость введения 2, 5 г/ч ; при САД выше 130 мм рт. ст. – 50 мл 25% раствора или 12, 5 г сухого вещества, скорость введения 3, 2 г/ч; в зависимости от массы тела: до 90 кг – 0, 02 г/ч/кг; более 90 кг – 0, 04 г/ч/кг.
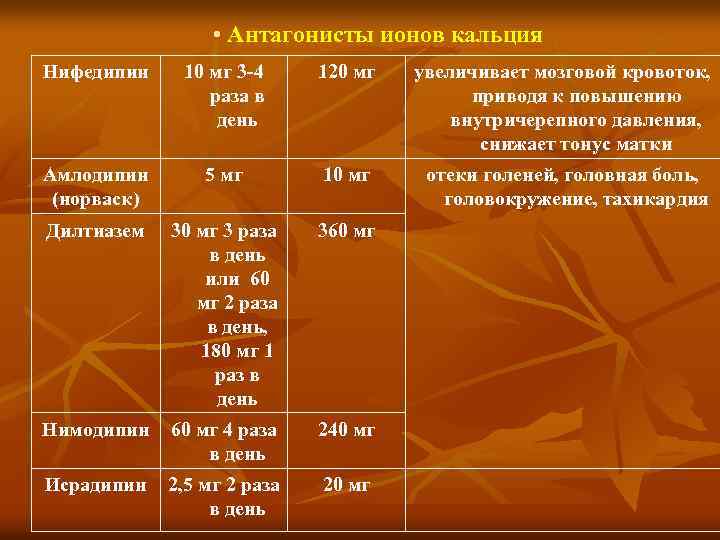 • Антагонисты ионов кальция Нифедипин 10 мг 3 4 раза в день 120 мг увеличивает мозговой кровоток, приводя к повышению внутричерепного давления, снижает тонус матки Амлодипин (норваск) 5 мг 10 мг отеки голеней, головная боль, головокружение, тахикардия Дилтиазем 30 мг 3 раза в день или 60 мг 2 раза в день, 180 мг 1 раз в день 360 мг Нимодипин 60 мг 4 раза в день 240 мг Исрадипин 2, 5 мг 2 раза в день 20 мг
• Антагонисты ионов кальция Нифедипин 10 мг 3 4 раза в день 120 мг увеличивает мозговой кровоток, приводя к повышению внутричерепного давления, снижает тонус матки Амлодипин (норваск) 5 мг 10 мг отеки голеней, головная боль, головокружение, тахикардия Дилтиазем 30 мг 3 раза в день или 60 мг 2 раза в день, 180 мг 1 раз в день 360 мг Нимодипин 60 мг 4 раза в день 240 мг Исрадипин 2, 5 мг 2 раза в день 20 мг
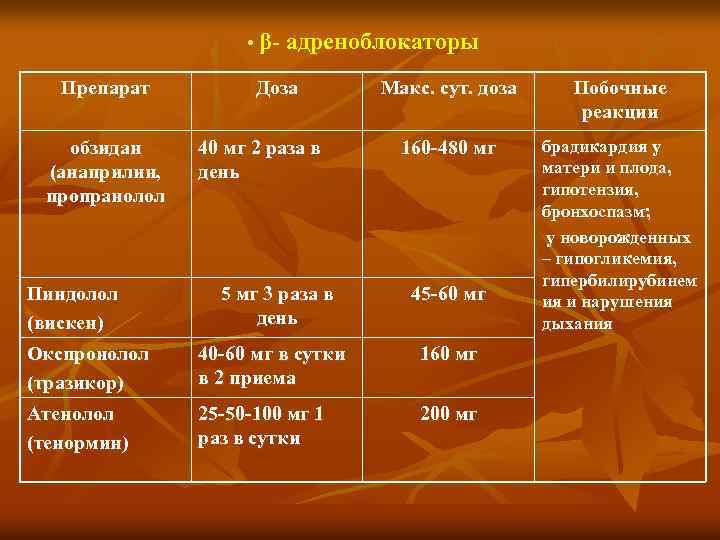 • β адреноблокаторы Препарат обзидан (анаприлин, пропранолол Пиндолол (вискен) Доза 40 мг 2 раза в день Макс. сут. доза Побочные реакции 160 480 мг брадикардия у матери и плода, гипотензия, бронхоспазм; у новорожденных – гипогликемия, гипербилирубинем ия и нарушения дыхания 5 мг 3 раза в день 45 60 мг Окспронолол (тразикор) 40 60 мг в сутки в 2 приема 160 мг Атенолол (тенормин) 25 50 100 мг 1 раз в сутки 200 мг
• β адреноблокаторы Препарат обзидан (анаприлин, пропранолол Пиндолол (вискен) Доза 40 мг 2 раза в день Макс. сут. доза Побочные реакции 160 480 мг брадикардия у матери и плода, гипотензия, бронхоспазм; у новорожденных – гипогликемия, гипербилирубинем ия и нарушения дыхания 5 мг 3 раза в день 45 60 мг Окспронолол (тразикор) 40 60 мг в сутки в 2 приема 160 мг Атенолол (тенормин) 25 50 100 мг 1 раз в сутки 200 мг
 Комбинированные α и β адреноблокаторы Препарат Доза Макс. сут. доза Лабеталол Нач. 20 мг Повтор. 10 мг через 30 мин 300 мг Побочные реакции бронхоспазм у предрасположенн ых к этому больных, гипотензия Стимулятор периферических и центральных адренэргических рецепторов Клофелин внутрь по 0, 075 0, 15 мг 2 4 раза в сутки; внутримышечно, внутривенно – по 0, 5 1, 0 мл 0, 01% раствора 2 3 раза в день 0, 3 0, 45 мг сонливость, головокружение, сухость во рту, острая артериальная гипотония
Комбинированные α и β адреноблокаторы Препарат Доза Макс. сут. доза Лабеталол Нач. 20 мг Повтор. 10 мг через 30 мин 300 мг Побочные реакции бронхоспазм у предрасположенн ых к этому больных, гипотензия Стимулятор периферических и центральных адренэргических рецепторов Клофелин внутрь по 0, 075 0, 15 мг 2 4 раза в сутки; внутримышечно, внутривенно – по 0, 5 1, 0 мл 0, 01% раствора 2 3 раза в день 0, 3 0, 45 мг сонливость, головокружение, сухость во рту, острая артериальная гипотония
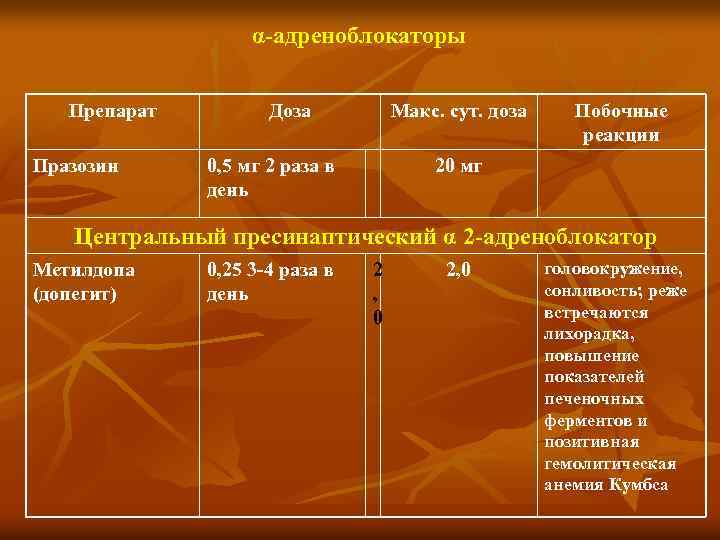 α адреноблокаторы Препарат Празозин Доза Макс. сут. доза 0, 5 мг 2 раза в день Побочные реакции 20 мг Центральный пресинаптический α 2 адреноблокатор Метилдопа (допегит) 0, 25 3 4 раза в день 2 , 0 2, 0 головокружение, сонливость; реже встречаются лихорадка, повышение показателей печеночных ферментов и позитивная гемолитическая анемия Кумбса
α адреноблокаторы Препарат Празозин Доза Макс. сут. доза 0, 5 мг 2 раза в день Побочные реакции 20 мг Центральный пресинаптический α 2 адреноблокатор Метилдопа (допегит) 0, 25 3 4 раза в день 2 , 0 2, 0 головокружение, сонливость; реже встречаются лихорадка, повышение показателей печеночных ферментов и позитивная гемолитическая анемия Кумбса
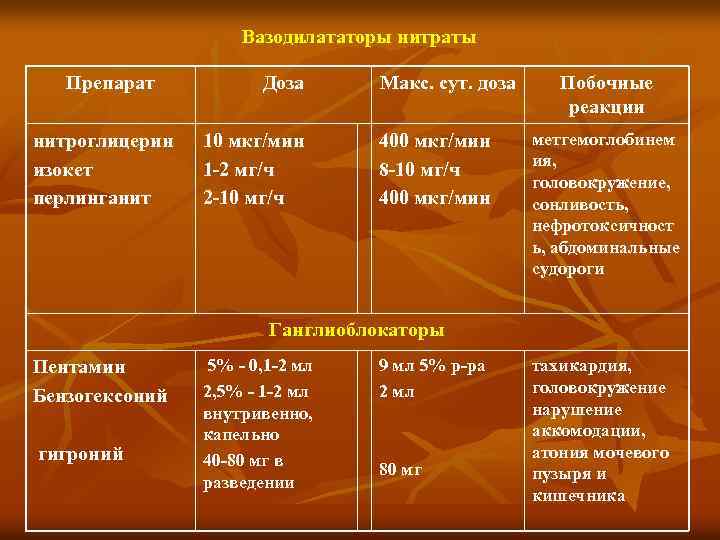 Вазодилататоры нитраты Препарат нитроглицерин изокет перлинганит Доза 10 мкг/мин 1 2 мг/ч 2 10 мг/ч Макс. сут. доза 400 мкг/мин 8 10 мг/ч 400 мкг/мин Побочные реакции метгемоглобинем ия, головокружение, сонливость, нефротоксичност ь, абдоминальные судороги Ганглиоблокаторы Пентамин Бензогексоний гигроний 5% 0, 1 2 мл 2, 5% 1 2 мл внутривенно, капельно 40 80 мг в разведении 9 мл 5% р ра 2 мл 80 мг тахикардия, головокружение нарушение аккомодации, атония мочевого пузыря и кишечника
Вазодилататоры нитраты Препарат нитроглицерин изокет перлинганит Доза 10 мкг/мин 1 2 мг/ч 2 10 мг/ч Макс. сут. доза 400 мкг/мин 8 10 мг/ч 400 мкг/мин Побочные реакции метгемоглобинем ия, головокружение, сонливость, нефротоксичност ь, абдоминальные судороги Ганглиоблокаторы Пентамин Бензогексоний гигроний 5% 0, 1 2 мл 2, 5% 1 2 мл внутривенно, капельно 40 80 мг в разведении 9 мл 5% р ра 2 мл 80 мг тахикардия, головокружение нарушение аккомодации, атония мочевого пузыря и кишечника
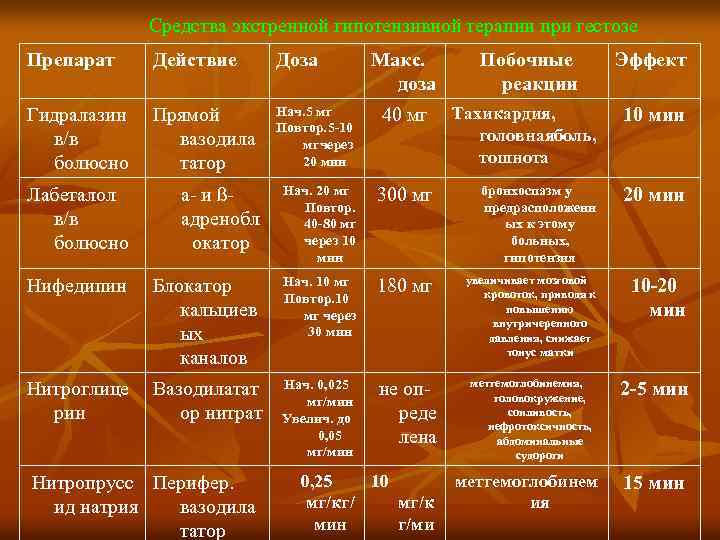 Средства экстренной гипотензивной терапии при гестозе Препарат Действие Доза Гидралазин в/в болюсно Прямой вазодила татор Нач. 5 мг Повтор. 5 10 мг ерез ч 20 мин Лабеталол в/в болюсно а и ß адренобл окатор Нач. 20 мг Повтор. 40 80 мг через 10 мин 300 мг бронхоспазм у предрасположенн ых к этому больных, гипотензия 20 мин Нифедипин Блокатор кальциев ых каналов Нач. 10 мг Повтор. 10 мг через 30 мин 180 мг увеличивает мозговой кровоток, приводя к повышению внутричерепного давления, снижает тонус матки 10 20 мин Нитроглице рин Вазодилатат ор нитрат Нач. 0, 025 мг/мин Увелич. до 0, 05 мг/мин не оп реде лена метгемоглобинемия, головокружение, сонливость, нефротоксичность, абдоминальные судороги 2 5 мин 0, 25 10 мг/кг/ мг/к мин г/ми метгемоглобинем ия 15 мин Нитропрусс Перифер. ид натрия вазодила татор Макс. доза Побочные реакции Эффект 40 мг Тахикардия, головная оль, б тошнота 10 мин
Средства экстренной гипотензивной терапии при гестозе Препарат Действие Доза Гидралазин в/в болюсно Прямой вазодила татор Нач. 5 мг Повтор. 5 10 мг ерез ч 20 мин Лабеталол в/в болюсно а и ß адренобл окатор Нач. 20 мг Повтор. 40 80 мг через 10 мин 300 мг бронхоспазм у предрасположенн ых к этому больных, гипотензия 20 мин Нифедипин Блокатор кальциев ых каналов Нач. 10 мг Повтор. 10 мг через 30 мин 180 мг увеличивает мозговой кровоток, приводя к повышению внутричерепного давления, снижает тонус матки 10 20 мин Нитроглице рин Вазодилатат ор нитрат Нач. 0, 025 мг/мин Увелич. до 0, 05 мг/мин не оп реде лена метгемоглобинемия, головокружение, сонливость, нефротоксичность, абдоминальные судороги 2 5 мин 0, 25 10 мг/кг/ мг/к мин г/ми метгемоглобинем ия 15 мин Нитропрусс Перифер. ид натрия вазодила татор Макс. доза Побочные реакции Эффект 40 мг Тахикардия, головная оль, б тошнота 10 мин
 Группы препаратов n n препараты первого ряда: метилдопа, атенолол, метопролол, лабеталол, гидралазин; препараты второго ряда: клонидин, нифедипин, исрадипин, празозин; препараты для парентерального введения: сульфат магния, нитропруссид натрия; противопоказаны: ингибиторы АПФ, блокаторы ангиотензиновых рецепторов
Группы препаратов n n препараты первого ряда: метилдопа, атенолол, метопролол, лабеталол, гидралазин; препараты второго ряда: клонидин, нифедипин, исрадипин, празозин; препараты для парентерального введения: сульфат магния, нитропруссид натрия; противопоказаны: ингибиторы АПФ, блокаторы ангиотензиновых рецепторов
 Принципы гипотензивной терапии гестозов n n n Перед назначением лекарственных препаратов следует определить характер артериальной гипертензии и установить степень ее тяжести; Использовать систематический, «пошаговый подход» к управлению давлением; Гипотензивная терапия гестоза должна быть индивидуально ориентированной, направленной на физиологическую нормализацию гемодинамики соответственно выявленным типам гемодинамических нарушений При гестозе легкой степени тяжести проводится монотерапия одним из гипотензивных препаратов. При гестозе средней степени тяжести проводится комплексная терапия в течение 5 7 дней (сульфат магния + спазмолитики; антагонисты кальция + клофелин; периферические вазодилататоры + клофелин; β адреноблокаторы + антагонисты кальция), затем при наличии эффекта осуществляется переход на монотерапию.
Принципы гипотензивной терапии гестозов n n n Перед назначением лекарственных препаратов следует определить характер артериальной гипертензии и установить степень ее тяжести; Использовать систематический, «пошаговый подход» к управлению давлением; Гипотензивная терапия гестоза должна быть индивидуально ориентированной, направленной на физиологическую нормализацию гемодинамики соответственно выявленным типам гемодинамических нарушений При гестозе легкой степени тяжести проводится монотерапия одним из гипотензивных препаратов. При гестозе средней степени тяжести проводится комплексная терапия в течение 5 7 дней (сульфат магния + спазмолитики; антагонисты кальция + клофелин; периферические вазодилататоры + клофелин; β адреноблокаторы + антагонисты кальция), затем при наличии эффекта осуществляется переход на монотерапию.
 продолжение При гестозе тяжелой степени: осуществляется комплексная гипотензивная терапия: сульфат магния в суточной дозе до 12, 5 г + клофелин 0, 004 мг/кг/сут; допегит (метилдопа) – 12, 5 мг/кг/сут + нифедипины – 0, 05 мг/кг/сут; клофелин – 0, 004 мг/кг/сут +периферические вазодилататоры; β адреноблокаторы + антагонисты кальция; при необходимости дополнительно вводят с целью управляемой нормотонии вазодилататоры нитраты (нитроглицерин, изокет, перлинганит, нитропруссид натрия); гидралазин, лабеталол n n n При проведении гипотензивной терапии уровень АД следует удерживать не ниже 130/80 мм рт. ст. , так как быстрое снижение АД при неустраненной гиповолемии может усугубить состояние больной (ухудшение мозгового кровообращения) и создать угрозу жизни плода; Необходимо учитывать гипотензивный эффект препаратов, применяемых с целью седации (транквилизаторы, бензодиазепины).
продолжение При гестозе тяжелой степени: осуществляется комплексная гипотензивная терапия: сульфат магния в суточной дозе до 12, 5 г + клофелин 0, 004 мг/кг/сут; допегит (метилдопа) – 12, 5 мг/кг/сут + нифедипины – 0, 05 мг/кг/сут; клофелин – 0, 004 мг/кг/сут +периферические вазодилататоры; β адреноблокаторы + антагонисты кальция; при необходимости дополнительно вводят с целью управляемой нормотонии вазодилататоры нитраты (нитроглицерин, изокет, перлинганит, нитропруссид натрия); гидралазин, лабеталол n n n При проведении гипотензивной терапии уровень АД следует удерживать не ниже 130/80 мм рт. ст. , так как быстрое снижение АД при неустраненной гиповолемии может усугубить состояние больной (ухудшение мозгового кровообращения) и создать угрозу жизни плода; Необходимо учитывать гипотензивный эффект препаратов, применяемых с целью седации (транквилизаторы, бензодиазепины).
 НОРМАЛИЗАЦИЯ СОСУДИСТОЙ ПРОНИЦАЕМОСТИ Антиоксиданты: витамин Е по 600 мг/сутки; глютаминовая кислота 1, 5 г/cутки; аскорбиновая кислота 0, 5 г/сутки. n Мембраностабилизаторы: эссенциале 6 капсул в сутки; липостабил 6 капсул в сутки; преднизолон (его аналоги) 120 мг; троксевазин 10 мл; цитохром С 10 мг; ингибиторы синтеза тромбоксана: аспирин 200 мг/сутки, аспизол 500 мг/сутки, никотиновая кислота 30 мг, компламин 300 мг/сутки; антигистаминные препараты: димедрол 30— 40 мг (супрастин 60 мг, тавегил 6 мл) в сутки; рибоксин 20— 30 мл/сутки; актовегин 20— 40 мл в/в; ингибиторы протеаз. n Фитопрепараты: «Хофитол» по 1 2 таблетки 3 раза в день или 10 мл внутривенно капельно в 200 мл физиологического раствора. n
НОРМАЛИЗАЦИЯ СОСУДИСТОЙ ПРОНИЦАЕМОСТИ Антиоксиданты: витамин Е по 600 мг/сутки; глютаминовая кислота 1, 5 г/cутки; аскорбиновая кислота 0, 5 г/сутки. n Мембраностабилизаторы: эссенциале 6 капсул в сутки; липостабил 6 капсул в сутки; преднизолон (его аналоги) 120 мг; троксевазин 10 мл; цитохром С 10 мг; ингибиторы синтеза тромбоксана: аспирин 200 мг/сутки, аспизол 500 мг/сутки, никотиновая кислота 30 мг, компламин 300 мг/сутки; антигистаминные препараты: димедрол 30— 40 мг (супрастин 60 мг, тавегил 6 мл) в сутки; рибоксин 20— 30 мл/сутки; актовегин 20— 40 мл в/в; ингибиторы протеаз. n Фитопрепараты: «Хофитол» по 1 2 таблетки 3 раза в день или 10 мл внутривенно капельно в 200 мл физиологического раствора. n
 НОРМАЛИЗАЦИЯ НАРУШЕНИЙ МЕТАБОЛИЗМА n n панангин по 1 драже 3 раза в сутки (при гестозе легкой степени); внутривенно 5 10 мл в 20 30 мл изотонического раствора хлорида натрия (при гестозе средней и тяжелой степени); натрия гидрокарбонат (100 200 мл раствора внутривенно, капельно); трисамин (100 200 мл 3, 6% раствора внутривенно, капельно); лактосол под контролем КЩС (100 200 мл внутривенно, капельно).
НОРМАЛИЗАЦИЯ НАРУШЕНИЙ МЕТАБОЛИЗМА n n панангин по 1 драже 3 раза в сутки (при гестозе легкой степени); внутривенно 5 10 мл в 20 30 мл изотонического раствора хлорида натрия (при гестозе средней и тяжелой степени); натрия гидрокарбонат (100 200 мл раствора внутривенно, капельно); трисамин (100 200 мл 3, 6% раствора внутривенно, капельно); лактосол под контролем КЩС (100 200 мл внутривенно, капельно).
 КОРРЕКЦИЯ РЕОЛОГИЧЕСКИХ И КОАГУЛЯЦИОННЫХ СВОЙСТВ КРОВИ n n n ингибиторы фосфодиэстеразы: трентал по 100 мг 3 раза в день per os или по 5, 0 мл внутривенно капельно в 250 мл физиологического раствора хлорида натрия; эуфиллин 0, 15 г 3 раза в день или 2, 4% раствор по 10 мл внутривенно; курантил 0, 025 0, 05 2 3 раза в день внутрь; ингибиторы циклооксигеназы: ацетилсалициловая кислота – 60 80 мг/сутки (1 мг/кг); ингибиторы тромбоксансинтетазы (никотиновая кислота и ее производные); реологически активные препараты (реополиглюкин, рефортан, стабизол); неспецифические: α адреноблокаторы, антигистаминные, антагонисты кальция, ноотропы, глюкокортикоиды; антикоагулянты: гепарин 2500 5000 ЕД подкожно через 8 12 часов или 350 ЕД/кг инфузионно с реополиглюкином; фраксипарин 0, 3 мл 1 раз в день подкожно, фрагмин 2500 МЕ 1 раз в день подкожно.
КОРРЕКЦИЯ РЕОЛОГИЧЕСКИХ И КОАГУЛЯЦИОННЫХ СВОЙСТВ КРОВИ n n n ингибиторы фосфодиэстеразы: трентал по 100 мг 3 раза в день per os или по 5, 0 мл внутривенно капельно в 250 мл физиологического раствора хлорида натрия; эуфиллин 0, 15 г 3 раза в день или 2, 4% раствор по 10 мл внутривенно; курантил 0, 025 0, 05 2 3 раза в день внутрь; ингибиторы циклооксигеназы: ацетилсалициловая кислота – 60 80 мг/сутки (1 мг/кг); ингибиторы тромбоксансинтетазы (никотиновая кислота и ее производные); реологически активные препараты (реополиглюкин, рефортан, стабизол); неспецифические: α адреноблокаторы, антигистаминные, антагонисты кальция, ноотропы, глюкокортикоиды; антикоагулянты: гепарин 2500 5000 ЕД подкожно через 8 12 часов или 350 ЕД/кг инфузионно с реополиглюкином; фраксипарин 0, 3 мл 1 раз в день подкожно, фрагмин 2500 МЕ 1 раз в день подкожно.
 ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ФЕТОПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ n n Вазоактивные вещества: эуфиллин 2, 4% раствор 10 мл внутривенно или 0, 15 г 3 раза в день внутрь, трентал по 150 мг 3 раза в день внутрь. Токолитики – ß адреномиметики : партусистен 0, 5 мг внутривенно капельно в 500 мл 10% раствора глюкозы, ритодрин 25 мг внутривенно капельно в 250 мл 5% раствора глюкозы, гинипрал, бриканил. Средства, улучшающие реологические свойства крови: курантил по 0, 025 4 раза в день, гепарин, реополиглюкин, рефортан. Препараты, влияющие на энергетический обмен: фолиевая кислота 5 мг 3 раза в день внутрь, аскорбиновая кислота 0, 3 0, 5 г 3 раза в день внутрь, глутаминовая кислота по 1 г 2 3 раза в день внутрь, кокарбоксилаза 100 мг внутримышечно 1 раз в день, 40% раствор глюкозы с инсулином, актовегин (10 20 мл внутривенно капельно на 200 мл 5% раствора глюкозы).
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ФЕТОПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ n n Вазоактивные вещества: эуфиллин 2, 4% раствор 10 мл внутривенно или 0, 15 г 3 раза в день внутрь, трентал по 150 мг 3 раза в день внутрь. Токолитики – ß адреномиметики : партусистен 0, 5 мг внутривенно капельно в 500 мл 10% раствора глюкозы, ритодрин 25 мг внутривенно капельно в 250 мл 5% раствора глюкозы, гинипрал, бриканил. Средства, улучшающие реологические свойства крови: курантил по 0, 025 4 раза в день, гепарин, реополиглюкин, рефортан. Препараты, влияющие на энергетический обмен: фолиевая кислота 5 мг 3 раза в день внутрь, аскорбиновая кислота 0, 3 0, 5 г 3 раза в день внутрь, глутаминовая кислота по 1 г 2 3 раза в день внутрь, кокарбоксилаза 100 мг внутримышечно 1 раз в день, 40% раствор глюкозы с инсулином, актовегин (10 20 мл внутривенно капельно на 200 мл 5% раствора глюкозы).
 ПРЕЭКЛАМПСИЯ, ЭКЛАМПСИЯ Догоспитальный этап внутривенно 2 мл 0, 5% раствора седуксена и 1 мл 2, 5% раствора пипольфена (или 2 мл 1% раствора димедрола); 2 мл 0, 25% раствора дроперидола (под контролем АД), нарколепсию можно усилить введением 1 мл 2% раствора промедола; n n при эклампсии беременную, утратившую сознание, уложить на бок (желательно правый), запрокинуть голову назад, ввести резиновые или пластмассовые воздуховоды, удалить изо рта пену, произвести ингаляцию воздушно кислородной смеси. При выраженной острой дыхательной недостаточности необходима интубация, отсасывание секрета из трахеи и бронхов, ИВЛ в режиме гипервентиляции. Для проведения ИВЛ вызвать реанимационную бригаду. После окончания приступа ввести беременную в состояние нейролепсии (если она не была введена до начала эклампсии);
ПРЕЭКЛАМПСИЯ, ЭКЛАМПСИЯ Догоспитальный этап внутривенно 2 мл 0, 5% раствора седуксена и 1 мл 2, 5% раствора пипольфена (или 2 мл 1% раствора димедрола); 2 мл 0, 25% раствора дроперидола (под контролем АД), нарколепсию можно усилить введением 1 мл 2% раствора промедола; n n при эклампсии беременную, утратившую сознание, уложить на бок (желательно правый), запрокинуть голову назад, ввести резиновые или пластмассовые воздуховоды, удалить изо рта пену, произвести ингаляцию воздушно кислородной смеси. При выраженной острой дыхательной недостаточности необходима интубация, отсасывание секрета из трахеи и бронхов, ИВЛ в режиме гипервентиляции. Для проведения ИВЛ вызвать реанимационную бригаду. После окончания приступа ввести беременную в состояние нейролепсии (если она не была введена до начала эклампсии);
 продолжение n n n введение 25% раствора магния сульфата в дозе 4, 0 6, 0 г сухого вещества внутривенно медленно в течение 20 минут с последующим снижением до 2 4 г/ч. При снижении диастолического давления до 90 мм рт. ст. от назначения других гипотензивных препаратов следует воздержаться. Дата и время введения магния сульфата должны быть указаны в сопроводительном листе; при сохранении артериального давления можно использовать: 0, 5 1 мл 0, 1% раствора клофелина внутримышечно или внутривенно в 10 20 мл изотонического раствора хлорида натрия, сублингвально апрессин по 0, 01 или клофелин в таблетках по 0, 000075 или 0, 00015 г, нитроглицерин 0, 5 мг, 10 мл 2, 4% раствора эуфиллина в 10 мл изотонического раствора хлорида натрия; пентамин 0, 5 1 мл 5% раствора внутримышечно или внутривенно в разведении в 20 мл изотонического раствора натрия хлорида или 5% раствора глюкозы; внутримышечно вводят 3 4 мл 1% раствора дибазола и 2 4 мл 2% раствора папаверина гидрохлорида;
продолжение n n n введение 25% раствора магния сульфата в дозе 4, 0 6, 0 г сухого вещества внутривенно медленно в течение 20 минут с последующим снижением до 2 4 г/ч. При снижении диастолического давления до 90 мм рт. ст. от назначения других гипотензивных препаратов следует воздержаться. Дата и время введения магния сульфата должны быть указаны в сопроводительном листе; при сохранении артериального давления можно использовать: 0, 5 1 мл 0, 1% раствора клофелина внутримышечно или внутривенно в 10 20 мл изотонического раствора хлорида натрия, сублингвально апрессин по 0, 01 или клофелин в таблетках по 0, 000075 или 0, 00015 г, нитроглицерин 0, 5 мг, 10 мл 2, 4% раствора эуфиллина в 10 мл изотонического раствора хлорида натрия; пентамин 0, 5 1 мл 5% раствора внутримышечно или внутривенно в разведении в 20 мл изотонического раствора натрия хлорида или 5% раствора глюкозы; внутримышечно вводят 3 4 мл 1% раствора дибазола и 2 4 мл 2% раствора папаверина гидрохлорида;
 продолжение n n n для профилактики гипоксии внутриутробного плода 3 мл 5% раствора аскорбиновой кислоты и 5 мл 5% раствора унитиола в 20 мл 40% раствора глюкозы; инфузионная терапия: раствор глюкозы 5 10% 400 мл, реополиглюкин 400 мл, при их отсутствии – изотонический раствор хлорида натрия (менее желательно); для улучшения деятельности сердечно сосудистой системы: 0, 5 мл 0, 05% раствора строфантина или 0, 5 1 мл 0, 06% раствора корглюкона внутривенно в 10 мл изотонического раствора хлорида натрия; лечение проводят на фоне обязательной ингаляции кислородно воздушной смеси; транспортировка беременных или рожениц осуществляется после оказания неотложной помощи, направленной на создание НЛА и лечения гестоза: снижения систолического АД до 135 140 мм рт. ст.
продолжение n n n для профилактики гипоксии внутриутробного плода 3 мл 5% раствора аскорбиновой кислоты и 5 мл 5% раствора унитиола в 20 мл 40% раствора глюкозы; инфузионная терапия: раствор глюкозы 5 10% 400 мл, реополиглюкин 400 мл, при их отсутствии – изотонический раствор хлорида натрия (менее желательно); для улучшения деятельности сердечно сосудистой системы: 0, 5 мл 0, 05% раствора строфантина или 0, 5 1 мл 0, 06% раствора корглюкона внутривенно в 10 мл изотонического раствора хлорида натрия; лечение проводят на фоне обязательной ингаляции кислородно воздушной смеси; транспортировка беременных или рожениц осуществляется после оказания неотложной помощи, направленной на создание НЛА и лечения гестоза: снижения систолического АД до 135 140 мм рт. ст.
 ТРАНСПОРТИРОВКА ЖЕНЩИН С ТЯЖЕЛЫМИ ФОРМАМИ ГЕСТОЗА n n Если в том лечебном учреждении, где находится женщина, невозможно квалифицированное оказание помощи, а именно: отсутствует круглосуточный пост анестезиолога реаниматолога, нет современной дыхательной аппаратуры для проведения интенсивной терапии и нет опыта ведения беременных с осложненными формами гестоза, то в этих условиях риск родоразрешения на месте выше риска транспортировки. Окончательное решение о транспортабельности женщины принимается коллегиально. n Сохранено сознание n Адекватное спонтанное дыхание, нет симптомов отека легких. n Отсутствуют симптомы преждевременной отслойки нормально расположенной плаценты или кровотечения другой этиологии.
ТРАНСПОРТИРОВКА ЖЕНЩИН С ТЯЖЕЛЫМИ ФОРМАМИ ГЕСТОЗА n n Если в том лечебном учреждении, где находится женщина, невозможно квалифицированное оказание помощи, а именно: отсутствует круглосуточный пост анестезиолога реаниматолога, нет современной дыхательной аппаратуры для проведения интенсивной терапии и нет опыта ведения беременных с осложненными формами гестоза, то в этих условиях риск родоразрешения на месте выше риска транспортировки. Окончательное решение о транспортабельности женщины принимается коллегиально. n Сохранено сознание n Адекватное спонтанное дыхание, нет симптомов отека легких. n Отсутствуют симптомы преждевременной отслойки нормально расположенной плаценты или кровотечения другой этиологии.
 продолжение n n Отсутствуют признаки массивного внутрисосудистого гемолиза. Транспортировка осуществляется совместно с анестезиологом реаниматологом после оказания неотложной помощи, направленной на создание нейролептоаналгезии и лечение гестоза. Оказание неотложной помощи проводят до момента передачи больной дежурному врачу стационара. Транспортировка больных производится в горизонтальном положении с приподнятой верхней частью туловища и с установленным постоянным венозным катетером (периферическим, центральным). Санитарный транспорт во время транспортировки должен позволять проводить минимально необходимую интенсивную терапию.
продолжение n n Отсутствуют признаки массивного внутрисосудистого гемолиза. Транспортировка осуществляется совместно с анестезиологом реаниматологом после оказания неотложной помощи, направленной на создание нейролептоаналгезии и лечение гестоза. Оказание неотложной помощи проводят до момента передачи больной дежурному врачу стационара. Транспортировка больных производится в горизонтальном положении с приподнятой верхней частью туловища и с установленным постоянным венозным катетером (периферическим, центральным). Санитарный транспорт во время транспортировки должен позволять проводить минимально необходимую интенсивную терапию.
 Показания к ИВЛ при гестозе n n n судорожная готовность, не устраняющаяся проводимой противосудорожной терапией приступ эклампсии необходимость абдоминального родоразрешения отек легких отсутствие или нарушение сознания вне приступа сочетание эклампсии с кровопотерей
Показания к ИВЛ при гестозе n n n судорожная готовность, не устраняющаяся проводимой противосудорожной терапией приступ эклампсии необходимость абдоминального родоразрешения отек легких отсутствие или нарушение сознания вне приступа сочетание эклампсии с кровопотерей
 МОНИТОРИНГ АДЕКВАТНОСТИ КОМПЛЕКСНОЙ ТЕРАПИИ ТЯЖЕЛЫХ ФОРМ ГЕСТОЗА n Нет судорожной готовности. n Отсутствует очаговая и общемозговая неврологическая симптоматика, сознание восстановлено. n АД сист. не более 140, АД диаст. не более 90 мм рт. ст. n Пульс в пределах 60 80 ударов в минуту. n ЦВД – 60 80 мм вод. ст. n Гемоглобин не менее 80 г/л, эритроциты не менее 2, 5× 10 12/л, гематокрит 0, 33 г/л (не менее 0, 27 г/л и не выше 0, 35 г/л). n Тромбоциты не менее 100 тыс. в 1 мл. n Биохимические показатели крови в пределах физиологической нормы (общий белок более 50 г/л) n Показатели функции внешнего дыхания в нормальных пределах. n Адекватный почасовой (не менее 30 мл/ч) и
МОНИТОРИНГ АДЕКВАТНОСТИ КОМПЛЕКСНОЙ ТЕРАПИИ ТЯЖЕЛЫХ ФОРМ ГЕСТОЗА n Нет судорожной готовности. n Отсутствует очаговая и общемозговая неврологическая симптоматика, сознание восстановлено. n АД сист. не более 140, АД диаст. не более 90 мм рт. ст. n Пульс в пределах 60 80 ударов в минуту. n ЦВД – 60 80 мм вод. ст. n Гемоглобин не менее 80 г/л, эритроциты не менее 2, 5× 10 12/л, гематокрит 0, 33 г/л (не менее 0, 27 г/л и не выше 0, 35 г/л). n Тромбоциты не менее 100 тыс. в 1 мл. n Биохимические показатели крови в пределах физиологической нормы (общий белок более 50 г/л) n Показатели функции внешнего дыхания в нормальных пределах. n Адекватный почасовой (не менее 30 мл/ч) и
 Наиболее распространенные ошибки n n n n n неэффективная гипотензивная терапия; попытки коррекции гипертензии без предварительной компенсации дефицита ОЦК; массивная седативная терапия вплоть до медикаментозного сна, что неизбежно приводит к гиповентиляции и гиперкапнии, нарастанию отека головного мозга; в этих условиях обязательно проведение респираторной терапии; использование диуретиков при отсутствии показаний (усугубляет гиповолемию и внутриутробное состояние плода); необоснованное пролонгирование беременности при отсутствии положительного эффекта от лечения; нерациональное родоразрешение. перевод на спонтанное дыхание в условиях массивной седативной терапии; попытка добиться устранения судорог назначением больших доз бензодиазепинов и барбитуратов, ГОМК и наркотических анальгетиков без эффективной гипотензивной терапии; длительная ИВЛ (до трех суток и более) без попыток оценить неврологический статус и стабилизировать гемодинамику.
Наиболее распространенные ошибки n n n n n неэффективная гипотензивная терапия; попытки коррекции гипертензии без предварительной компенсации дефицита ОЦК; массивная седативная терапия вплоть до медикаментозного сна, что неизбежно приводит к гиповентиляции и гиперкапнии, нарастанию отека головного мозга; в этих условиях обязательно проведение респираторной терапии; использование диуретиков при отсутствии показаний (усугубляет гиповолемию и внутриутробное состояние плода); необоснованное пролонгирование беременности при отсутствии положительного эффекта от лечения; нерациональное родоразрешение. перевод на спонтанное дыхание в условиях массивной седативной терапии; попытка добиться устранения судорог назначением больших доз бензодиазепинов и барбитуратов, ГОМК и наркотических анальгетиков без эффективной гипотензивной терапии; длительная ИВЛ (до трех суток и более) без попыток оценить неврологический статус и стабилизировать гемодинамику.
 ПОКАЗАНИЯ К ДОСРОЧНОМУ РОДОРАЗРЕШЕНИЮ ПРИ ГЕСТОЗЕ n n n Со стороны матери: Гестоз легкой степени тяжести при отсутствии эффекта от комплексной терапии в течение 10 14 дней Гестоз средней степени тяжести при отсутствии эффекта от терапии в течение 5 6 суток Гестоз тяжелой степени, преэклампсия при отсутствии эффекта от терапии в течение 3 12 часов n Эклампсия и ее осложнения n НЕLLP синдром n Острый жировой гепатоз беременных n Осложнения гестоза (анурия, кровоизлияние в мозг, сетчатку глаза или отслойка сетчатки, кома, острая почечно печеночная недостаточность, преждевременная отслойка плаценты)
ПОКАЗАНИЯ К ДОСРОЧНОМУ РОДОРАЗРЕШЕНИЮ ПРИ ГЕСТОЗЕ n n n Со стороны матери: Гестоз легкой степени тяжести при отсутствии эффекта от комплексной терапии в течение 10 14 дней Гестоз средней степени тяжести при отсутствии эффекта от терапии в течение 5 6 суток Гестоз тяжелой степени, преэклампсия при отсутствии эффекта от терапии в течение 3 12 часов n Эклампсия и ее осложнения n НЕLLP синдром n Острый жировой гепатоз беременных n Осложнения гестоза (анурия, кровоизлияние в мозг, сетчатку глаза или отслойка сетчатки, кома, острая почечно печеночная недостаточность, преждевременная отслойка плаценты)
 Со стороны плода Задержка внутриутробного развития плода II III степени, не поддающаяся медикаментозной терапии; n Хроническая гипоксия плода (зеленые воды по данным амниоскопии); n Снижение маточно плацентарного и плодово плацентарного кровотока по данным допплерометрии; n Четкие и стойкие признаки кислородной недостаточности плода по данным КТГ, которые не устраняются комплексной терапией: длительная монотонность ритма; ранние выраженные децелерации; поздние децелерации. n
Со стороны плода Задержка внутриутробного развития плода II III степени, не поддающаяся медикаментозной терапии; n Хроническая гипоксия плода (зеленые воды по данным амниоскопии); n Снижение маточно плацентарного и плодово плацентарного кровотока по данным допплерометрии; n Четкие и стойкие признаки кислородной недостаточности плода по данным КТГ, которые не устраняются комплексной терапией: длительная монотонность ритма; ранние выраженные децелерации; поздние децелерации. n
 ПОКАЗАНИЯ К РОДОРАЗРЕШЕНИЮ ПУТЕМ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ Во время беременности § n n n Эклампсия. Преэклампсия при отсутствии эффекта от лечения в течение 2 3 часов. Осложнения гестоза ( кома, острая почечная недостаточность, амавроз, кровоизлияние в сетчатку глаза, отслойка сетчатки, подозрение на кровоизлияние в мозг). Сочетание гестоза с акушерской патологией ( преждевременная отслойка нормально расположенной плаценты, тазовое предлежание плода, длительное бесплодие и т. д. ). Выраженная плацентарная недостаточность при возможности выхаживания недоношенного новорожденного. Отсутствие эффекта от родовозбуждения либо ухудшение состояния беременной или плода во время его проведения. Наличие показаний к досрочному родоразрешению при неподготовленной шейке матки.
ПОКАЗАНИЯ К РОДОРАЗРЕШЕНИЮ ПУТЕМ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ Во время беременности § n n n Эклампсия. Преэклампсия при отсутствии эффекта от лечения в течение 2 3 часов. Осложнения гестоза ( кома, острая почечная недостаточность, амавроз, кровоизлияние в сетчатку глаза, отслойка сетчатки, подозрение на кровоизлияние в мозг). Сочетание гестоза с акушерской патологией ( преждевременная отслойка нормально расположенной плаценты, тазовое предлежание плода, длительное бесплодие и т. д. ). Выраженная плацентарная недостаточность при возможности выхаживания недоношенного новорожденного. Отсутствие эффекта от родовозбуждения либо ухудшение состояния беременной или плода во время его проведения. Наличие показаний к досрочному родоразрешению при неподготовленной шейке матки.
 продолжение n n Во время родов Те же показания, что и во время беременности. Ухудшение состояния роженицы и/или плода при отсутствии условий для быстрого родоразрешения через естественные родовые пути. Не поддающиеся коррекции аномалии родовой деятельности Упорная гипертензия.
продолжение n n Во время родов Те же показания, что и во время беременности. Ухудшение состояния роженицы и/или плода при отсутствии условий для быстрого родоразрешения через естественные родовые пути. Не поддающиеся коррекции аномалии родовой деятельности Упорная гипертензия.
 ВЕДЕНИЕ РОДОВ, ОСЛОЖНЕННЫХ ГЕСТОЗОМ, ЧЕРЕЗ ЕСТЕСТВЕННЫЕ РОДОВЫЕ ПУТИ Общие принципы: совместное ведение акушером гинекологом и анестезиологом; n постоянный мониторинг за состоянием матери и плода; n проведение интенсивной терапии в родах: инфузионная терапия под контролем показателей волемии, АД, ЦВД, диуреза ( в среднем 500 800 мл ); гипотензивная терапия под контролем АД; спазмолитики, антигипоксанты, средства, улучшающие маточно плацентарный кровоток; поэтапная длительная аналгезия, включая эпидуральную анестезию в 1 и во II периодах родов; выполнение всех манипуляций на фоне адекватной анестезии; оксигенотерапия. n
ВЕДЕНИЕ РОДОВ, ОСЛОЖНЕННЫХ ГЕСТОЗОМ, ЧЕРЕЗ ЕСТЕСТВЕННЫЕ РОДОВЫЕ ПУТИ Общие принципы: совместное ведение акушером гинекологом и анестезиологом; n постоянный мониторинг за состоянием матери и плода; n проведение интенсивной терапии в родах: инфузионная терапия под контролем показателей волемии, АД, ЦВД, диуреза ( в среднем 500 800 мл ); гипотензивная терапия под контролем АД; спазмолитики, антигипоксанты, средства, улучшающие маточно плацентарный кровоток; поэтапная длительная аналгезия, включая эпидуральную анестезию в 1 и во II периодах родов; выполнение всех манипуляций на фоне адекватной анестезии; оксигенотерапия. n
 продолжение Особенности ведения периода раскрытия: в изолированной палате; n положение роженицы на боку с целью профилактики развития синдрома нижней полой вены; ранняя амниотомия при раскрытии на 3 4 см для профилактики аномалий родовой деятельности, отслойки нормально расположенной плаценты и эмболии околоплодными водами; при АД 160/100 мм рт. ст. и выше управляемая относительная нормотония. n Особенности ведения периода изгнания: при АД 160/100 мм рт. ст. и выше – относительная управляемая нормотония; при неэффективности гипотензивной терапии – выключение потужной деятельности путем наложения акушерских щипцов или извлечения плода за тазовый конец. n Особенности ведения последового и раннего послеродового периодов: профилактика кровотечения путем внутривенного капельного введения контрикала 200 000 ЕД или овомина 300 000 ЕД, окситоцина, простагландинов ; тщательный контроль за состоянием родильницы; измерение АД каждые 10 15 минут; адекватное восполнение кровопотери.
продолжение Особенности ведения периода раскрытия: в изолированной палате; n положение роженицы на боку с целью профилактики развития синдрома нижней полой вены; ранняя амниотомия при раскрытии на 3 4 см для профилактики аномалий родовой деятельности, отслойки нормально расположенной плаценты и эмболии околоплодными водами; при АД 160/100 мм рт. ст. и выше управляемая относительная нормотония. n Особенности ведения периода изгнания: при АД 160/100 мм рт. ст. и выше – относительная управляемая нормотония; при неэффективности гипотензивной терапии – выключение потужной деятельности путем наложения акушерских щипцов или извлечения плода за тазовый конец. n Особенности ведения последового и раннего послеродового периодов: профилактика кровотечения путем внутривенного капельного введения контрикала 200 000 ЕД или овомина 300 000 ЕД, окситоцина, простагландинов ; тщательный контроль за состоянием родильницы; измерение АД каждые 10 15 минут; адекватное восполнение кровопотери.
 ОБЕЗБОЛИВАНИЕ ВАГИНАЛЬНЫХ РОДОВ ПРИ ГЕСТОЗЕ I период родов: эпидуральная анестезия: 80— 120 мг лидокаина через 2 ч. или микроструйно, тримекаин 3% 6— 8 мл через 2 ч. , бупивакаин 0, 5% 4— 6 мл через 4 ч. , ропивакаин 0, 5% 4— 6 мл. n для эффективной эпидуральной блокады следует ориентироваться не на интервалы введения анестетика, а на клинические при знаки окончания эффекта эпидуральной блокады, и не допускать появления болевого синдрома и повышения артериального давления. не производить эпидуральную анестезию до начала активной фазы первого периода родов, использовать в латентную фазу другие методы обезболивания. в начале 1 го периода возможно введение в эпидуральное пространство наркотических анальгетиков — промедола 10 мг или морфина 5 мг, альфентанила, ремифентанила или фентанила 50— 100 мкг.
ОБЕЗБОЛИВАНИЕ ВАГИНАЛЬНЫХ РОДОВ ПРИ ГЕСТОЗЕ I период родов: эпидуральная анестезия: 80— 120 мг лидокаина через 2 ч. или микроструйно, тримекаин 3% 6— 8 мл через 2 ч. , бупивакаин 0, 5% 4— 6 мл через 4 ч. , ропивакаин 0, 5% 4— 6 мл. n для эффективной эпидуральной блокады следует ориентироваться не на интервалы введения анестетика, а на клинические при знаки окончания эффекта эпидуральной блокады, и не допускать появления болевого синдрома и повышения артериального давления. не производить эпидуральную анестезию до начала активной фазы первого периода родов, использовать в латентную фазу другие методы обезболивания. в начале 1 го периода возможно введение в эпидуральное пространство наркотических анальгетиков — промедола 10 мг или морфина 5 мг, альфентанила, ремифентанила или фентанила 50— 100 мкг.
 Противопоказания к эпидуральной анестезии n n n n n нежелание пациентки; недостаточная компетентность врача в технике обезболивания и лечении возможных осложнений; выраженная гиповолемия (геморрагический шок, дегидратация); артериальная гипотония (АД менее 90/50 мм рт. ст. ); нарушение свертывания крови в сторону гипокоагуляции и тромбоцитопении менее 100 x 109; гнойное поражение места пункции; деформация позвоночника; консервативное ведение родов у женщин с рубцом на матке; неправильное положение плода; наличие у больной искус ственного водителя ритма сердца, стеноза аортального клапана, коарктации аорты, выраженного стеноза митрального клапана.
Противопоказания к эпидуральной анестезии n n n n n нежелание пациентки; недостаточная компетентность врача в технике обезболивания и лечении возможных осложнений; выраженная гиповолемия (геморрагический шок, дегидратация); артериальная гипотония (АД менее 90/50 мм рт. ст. ); нарушение свертывания крови в сторону гипокоагуляции и тромбоцитопении менее 100 x 109; гнойное поражение места пункции; деформация позвоночника; консервативное ведение родов у женщин с рубцом на матке; неправильное положение плода; наличие у больной искус ственного водителя ритма сердца, стеноза аортального клапана, коарктации аорты, выраженного стеноза митрального клапана.
 Другие варианты обезболивания n n n 1 период родов: применение наркотических анальгетиков — морфина 10 мг или промедола 20— 40 мг в/м в сочетании со спазмолитиками и седативными препаратами (баралгином 10 мл, максиганом, морадолом, трамалом, димедролом, но шпой, атропином). Можно использовать так же ненаркотические анальгетики: кеторолак, стадол (морадол). Эффективна нейролептоаналгезия (фентанил 1, 0 мл 0, 005% раствора в/в +дроперидол 2 мл), но может вызывать депрессию новорожденного II период родов: при поступлении женщины с тяжелой фор мой гестоза в роддом в потугах проводится общее обезболивание (барбитураты 5— 6 мг/кг, диприван 2— 3 мг/кг, промедол 10— 20 мг, седуксен 10— 20 мг). В этом случае все должно быть готово для проведения ИВЛ новорожденному III период родов: различные манипуляции (осмотр, ручное об следование полости матки, выскабливание матки, ушивание разрывов мягких тканей) выполняются под эпидуральной анестезией или внутривенным наркозом барбитуратами, диприваном, масочным наркозом фторотаном с О 2.
Другие варианты обезболивания n n n 1 период родов: применение наркотических анальгетиков — морфина 10 мг или промедола 20— 40 мг в/м в сочетании со спазмолитиками и седативными препаратами (баралгином 10 мл, максиганом, морадолом, трамалом, димедролом, но шпой, атропином). Можно использовать так же ненаркотические анальгетики: кеторолак, стадол (морадол). Эффективна нейролептоаналгезия (фентанил 1, 0 мл 0, 005% раствора в/в +дроперидол 2 мл), но может вызывать депрессию новорожденного II период родов: при поступлении женщины с тяжелой фор мой гестоза в роддом в потугах проводится общее обезболивание (барбитураты 5— 6 мг/кг, диприван 2— 3 мг/кг, промедол 10— 20 мг, седуксен 10— 20 мг). В этом случае все должно быть готово для проведения ИВЛ новорожденному III период родов: различные манипуляции (осмотр, ручное об следование полости матки, выскабливание матки, ушивание разрывов мягких тканей) выполняются под эпидуральной анестезией или внутривенным наркозом барбитуратами, диприваном, масочным наркозом фторотаном с О 2.
 Основные принципы профилактики гестоза n n n n Оздоровительные и лечебно оздоровительные мероприятия по предупреждению, выявлению, лечению экстрагенитальной патологии у девочек, женщин и беременных. Выявление риска развития гестоза – экстрагенитальные заболевания; обменно эндокринные нарушения; гестоз в анамнезе; первобеременные (особенно юные); многоплодная беременность; задержка внутриутробного развития плода; иммунологическая сенсибилизация; многоводие; непоноценное питание; курение до и во время беременности; наличие урогенитальных инфекций во время беременности; локализация плаценты по боковым стенкам матки; плод мужского пола. Планирование беременности в группах риска – сроки зачатия в летний и летнее осенний период. Своевременное выявление и коррекция прегестоза и ранних стадий гестоза. Интенсивное диспансерное наблюдение при риске развития гестоза – посещение женской консультации в 1 ой половине беременности 1 раз в 2 недели; во 2 й половине – 1 раз в неделю. Устранение отрицательных эмоций, рациональный режим труда и отдыха. Рациональное и сбалансированное питание.
Основные принципы профилактики гестоза n n n n Оздоровительные и лечебно оздоровительные мероприятия по предупреждению, выявлению, лечению экстрагенитальной патологии у девочек, женщин и беременных. Выявление риска развития гестоза – экстрагенитальные заболевания; обменно эндокринные нарушения; гестоз в анамнезе; первобеременные (особенно юные); многоплодная беременность; задержка внутриутробного развития плода; иммунологическая сенсибилизация; многоводие; непоноценное питание; курение до и во время беременности; наличие урогенитальных инфекций во время беременности; локализация плаценты по боковым стенкам матки; плод мужского пола. Планирование беременности в группах риска – сроки зачатия в летний и летнее осенний период. Своевременное выявление и коррекция прегестоза и ранних стадий гестоза. Интенсивное диспансерное наблюдение при риске развития гестоза – посещение женской консультации в 1 ой половине беременности 1 раз в 2 недели; во 2 й половине – 1 раз в неделю. Устранение отрицательных эмоций, рациональный режим труда и отдыха. Рациональное и сбалансированное питание.
 продолжение Проведение профилактических мероприятий в ранние сроки беременности: с 8 недель беременности – диета; фитотерапия (настойка валерианы, плодов шиповника, пустырника, почечный чай, толокнянка, медвежьи ушки, березовые почки); витаминотерапия; лечение экстрагенитальной патологии; с 16 недель беременности назначают спазмолитики, препараты, влияющие на метаболизм (панангин, аспаркам), антиоксиданты (витамин Е, аскорбиновая кислота, глутаминовая кислота), мембраностабилизаторы (эссенциале форте), дезагреганты (трентал). Продолжительность приема не менее месяца; с 20 недель беременности в комплекс профилактических мероприятий беременны группы высокого риска можно включать аспирин по 60 мг/сут непрерывным курсом до срока родов или двумя курсами (первый в течение 6 недель, второй в той же дозе после 30 недель гестации в течение 4 6 недель с отменой препарата за 2 недели до родов). n При появлении начальных клинических симптомов гестоза необходима госпитализация, обследование и лечение в стационарных условиях. n
продолжение Проведение профилактических мероприятий в ранние сроки беременности: с 8 недель беременности – диета; фитотерапия (настойка валерианы, плодов шиповника, пустырника, почечный чай, толокнянка, медвежьи ушки, березовые почки); витаминотерапия; лечение экстрагенитальной патологии; с 16 недель беременности назначают спазмолитики, препараты, влияющие на метаболизм (панангин, аспаркам), антиоксиданты (витамин Е, аскорбиновая кислота, глутаминовая кислота), мембраностабилизаторы (эссенциале форте), дезагреганты (трентал). Продолжительность приема не менее месяца; с 20 недель беременности в комплекс профилактических мероприятий беременны группы высокого риска можно включать аспирин по 60 мг/сут непрерывным курсом до срока родов или двумя курсами (первый в течение 6 недель, второй в той же дозе после 30 недель гестации в течение 4 6 недель с отменой препарата за 2 недели до родов). n При появлении начальных клинических симптомов гестоза необходима госпитализация, обследование и лечение в стационарных условиях. n
 НАИБОЛЕЕ ЧАСТЫЕ ОШИБКИ ПРИ ЛЕЧЕНИИ ТЯЖЕЛЫХ ФОРМ ГЕСТОЗА n n Недооценка тяжести состояния больной (степени тяжести гестоза) из за недостаточного уровня обследования или неправильной трактовки полученных данных. Неадекватная терапия и/или ее несвоевременная реализация: слишком глубокий уровень седации (снижена дезинтоксикационная функция печени, гипопротеинемия, гиповолемия); несвоевременное (позднее) начало респираторной поддержки (ИВЛ); несвоевременный (ранний) перевод с ИВЛ на спонтанное дыхание; быстрое снижение АД при проведении гипотензивной терапии; бесконтрольная инфузионно трансфузионная терапия, способствующая гипер или гипогидратации (неправильный выбор объема, состава, последовательности и темпа введения) необоснованное применение диуретиков (назначение их до устранения гиповолемии); Неправильная тактика родоразрешения. Неполноценная профилактика кровотечения.
НАИБОЛЕЕ ЧАСТЫЕ ОШИБКИ ПРИ ЛЕЧЕНИИ ТЯЖЕЛЫХ ФОРМ ГЕСТОЗА n n Недооценка тяжести состояния больной (степени тяжести гестоза) из за недостаточного уровня обследования или неправильной трактовки полученных данных. Неадекватная терапия и/или ее несвоевременная реализация: слишком глубокий уровень седации (снижена дезинтоксикационная функция печени, гипопротеинемия, гиповолемия); несвоевременное (позднее) начало респираторной поддержки (ИВЛ); несвоевременный (ранний) перевод с ИВЛ на спонтанное дыхание; быстрое снижение АД при проведении гипотензивной терапии; бесконтрольная инфузионно трансфузионная терапия, способствующая гипер или гипогидратации (неправильный выбор объема, состава, последовательности и темпа введения) необоснованное применение диуретиков (назначение их до устранения гиповолемии); Неправильная тактика родоразрешения. Неполноценная профилактика кровотечения.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ!
БЛАГОДАРЮ ЗА ВНИМАНИЕ!


