Гестационный СД.pptx
- Количество слайдов: 41

Гестационный сахарный диабет и беременность у женщин с сахарным диабетом Подготовила студентка 6 курса, 25 группы, лечебного факультета Александрова М. В.

Классификация сахарного диабета (ВОЗ, 1999) I. Сахарный диабет 1 типа А. Аутоиммунный В. Идиопатический II. Сахарный диабет 2 типа III. Другие специфические типы А. Генетические дефекты функции β-клеток В. Генетические дефекты в действии инсулина С. Болезни экзокринной части поджелудочной железы D. Эндокринопатии Е. Сахарный диабет, индуцированный лекарствами и химикатами F. Инфекции G. Редкие формы иммуноопосредованного диабета H. Другие генетические синдромы, иногда сочетающиеся с диабетом IV. Гестационный сахарный диабет

Гестационный СД (ГСД) – это гипергликемия, впервые выявленная во время беременности, но не соответствующая критериям «манифестного» СД. В этом случае после родоразрешения типична нормализация метаболических показателей, но отмечается повышенный риск последующего развития манифестного СД, чаще 2 -го типа.

Виды нарушений углеводного обмена во время беременности 1. Прегестационный СД: а) СД 1 -го типа, предшествовавший беременности б) СД 2 -го типа, предшествовавший беременности 2. Гестационный СД (диабет беременных) – развивается во время беременности

Распростаненность СД среди беременных Сахарным диабетом страдают 0, 3% женщин репродуктивного возраста. • СД 1 -го типа – 2, 1 -5, 0 на 1000 беременностей • СД 2 -го типа – 0, 53 -1, 25 на 1000 беременностей • ГСД – 1, 5 -12, 3 на 1000 беременностей

Особенности обмена веществ в организме беременной женщины I триместр – стадия уменьшения потребности в инсулине В связи с поступлением глюкозы к плоду уровень ее в сыворотке крови натощак у матери снижается до 3, 05 - 3, 6 ммоль/л. Создаются условия “усиленного голодания”, в результате чего начинают использоваться альтернативные источники энергии (жиры), поскольку глюкоза интенсивно используется плодом и организмом матери. Т. о. в крови увеличивается количество липидов, свободных жирных кислот, уровень кетонов в несколько раз превышает их общее количество.
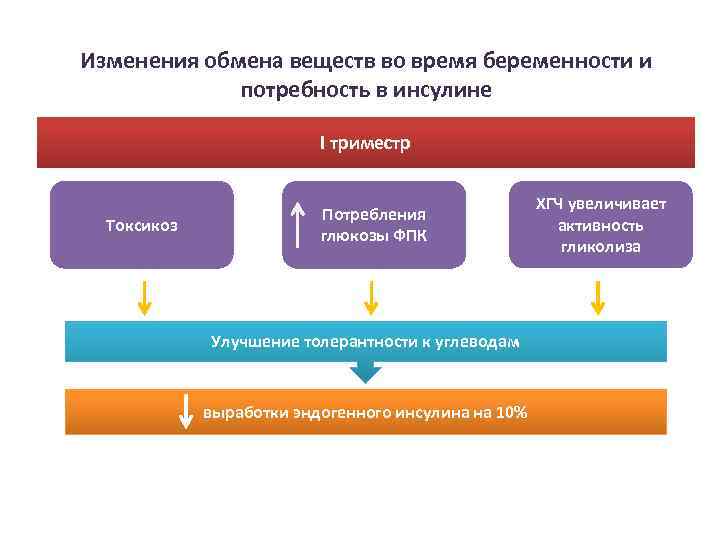
Изменения обмена веществ во время беременности и потребность в инсулине I триместр Токсикоз Потребления глюкозы ФПК Улучшение толерантности к углеводам выработки эндогенного инсулина на 10% ХГЧ увеличивает активность гликолиза
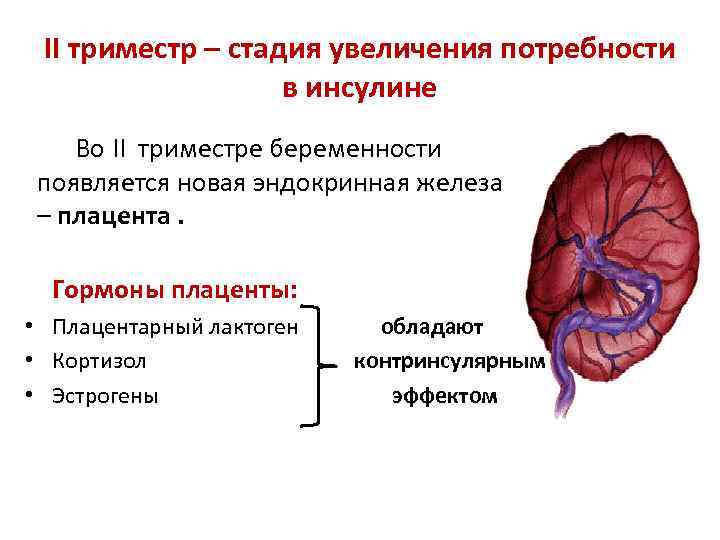
II триместр – стадия увеличения потребности в инсулине Во II триместре беременности появляется новая эндокринная железа – плацента. Гормоны плаценты: • Плацентарный лактоген • Кортизол • Эстрогены обладают контринсулярным эффектом
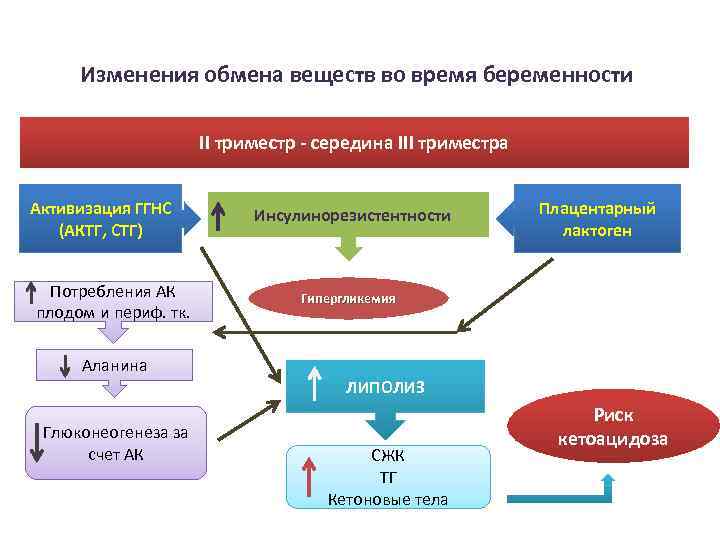
Изменения обмена веществ во время беременности II триместр - середина III триместра Активизация ГГНС (АКТГ, СТГ) Потребления АК плодом и периф. тк. Аланина Глюконеогенеза за счет АК Инсулинорезистентности Плацентарный лактоген Гипергликемия ЛИПОЛИЗ СЖК ТГ Кетоновые тела Риск кетоацидоза

III триместр – стадия стабилизации или некоторого нарастания потребности в инсулине С 32 нед беременности до родов отмечаются процессы «старения» плаценты, в связи с чем выработка контринсулярных гормонов снижается. Кроме того, повышенное потребление глюкозы плодом, гипергликемия матери и активный транспорт через плаценту аминокислот стимулируют рост B-клеток поджелудочной железы плода и индуцируют выброс эндогенного инсулина плода.

Гестационный сахарный диабет

Этиология и патогенез ГСД Наследственная предрасположенность в сочетании с физиологической гестационной инсулинорезистентностью и факторами риска: 1) Возраст старше 30 лет 2) Метаболический синдром или избыточная масса тела 3) СД-2 у ближайших родственников 4) Глюкозурия 5) Гидрамнион и крупный плод 6) Предшествовавшее рождение ребенка массой тела более 4000 г или мертворождение 7) Принадлежность к национальности или расе с повышенным риском развития СД-2

Клиника ГСД В большинстве случаев клинические проявления отсутствуют или неспецифичны. Как правило, имеется ожирение различной степени, нередко - быстрая прибавка веса во время беременности. При высоких цифрах гликемии появляются жалобы на полиурию, жажду, повышение аппетита и т. д.

Диагностика ГСД Определение уровня глюкозы натощак показано всем беременным женщинам в рамках биохимического анализа крови. Женщинам, которые относятся к группе риска, показано проведение ОГТТ: • За 3 дня до обследования женщина находится на обычном питании и придерживается обычной для себя физической активности • Тест проводится утром натощак, после ночного голодания не менее 8 часов • После взятия пробы крови натощак женщина в течение 5 мин выпивает р-р, состоящий из 75 г сухой глюкозы, растворенной в 250 -300 мл воды; повторное определение уровня гликемии проводится через 2 часа
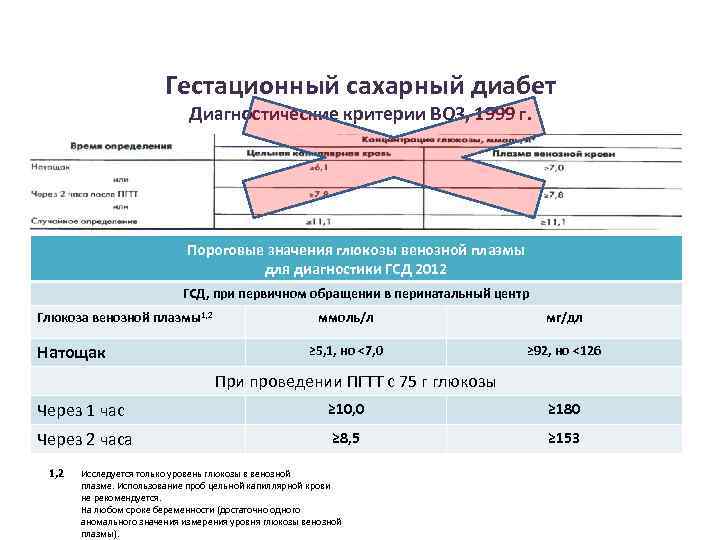
Гестационный сахарный диабет Диагностические критерии ВОЗ, 1999 г. Пороговые значения глюкозы венозной плазмы для диагностики ГСД 2012 ГСД, при первичном обращении в перинатальный центр Глюкоза венозной плазмы1, 2 Натощак ммоль/л мг/дл ≥ 5, 1, но <7, 0 ≥ 92, но <126 При проведении ПГТТ с 75 г глюкозы Через 1 час ≥ 10, 0 ≥ 180 Через 2 часа ≥ 8, 5 ≥ 153 1, 2 Исследуется только уровень глюкозы в венозной плазме. Использование проб цельной капиллярной крови не рекомендуется. На любом сроке беременности (достаточно одного аномального значения измерения уровня глюкозы венозной плазмы).

Гестационный сахарный диабет • Гестационный СД – это гипергликемия, впервые выявленная во время беременности, но не соответствующая критериям «манифестного» СД Факторы среднего риска развития ГСД Факторы высокого риска развития ГСД • ИМТ > 25 кг/м 2 • Родственники 1 степени родства с диагнозом СД • ГСД или другие формы нарушения углеводного обмена в анамнезе • Глюкозурия во время данной беременности • Возраст женщины старше 30 лет • Рождение ребенка весом более 4000 кг или мертворождение в анамнезе • Рождение детей с врожденными пороками развития в анамнезе • Быстрая прибавка массы тела в ходе данной беременности • Многоводие во время данной беременности • Привычное невынашивание беременности (2 и > самопроизвольных аборта в анамнезе)
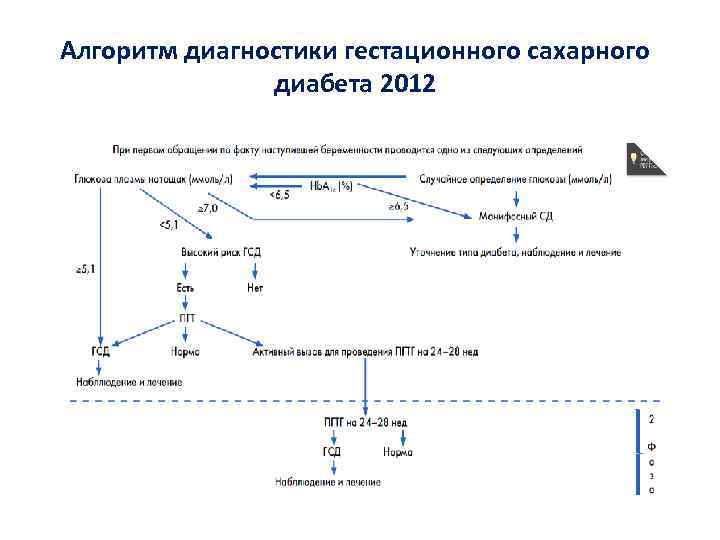
Алгоритм диагностики гестационного сахарного диабета 2012

Лечение ГСД Целью лечения ГСД и истинного СД во время беременности является достижение следующих лабораторных показателей: • Гликемия натощак < 5 -5, 8 ммоль/л • Гликемия через 1 ч после еды < 7, 8 ммоль/л • Гликемия через 2 ч после еды < 6, 7 ммоль/л • Среднее значение дневного гликемического профиля < 5, 5 ммоль/л • Уровень Hb. A 1 c - 4 -6%
Самоконтроль на рубеже веков
CGMS (continuous glucose monitoring system – система долговременного мониторирования глюкозы)
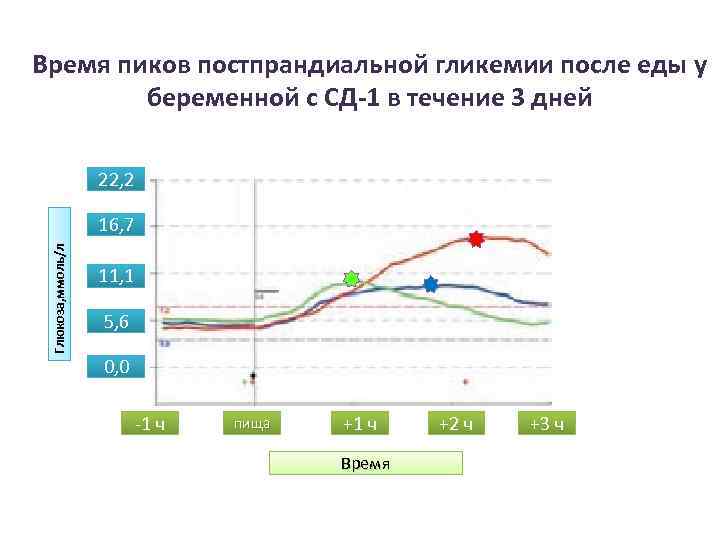
Время пиков постпрандиальной гликемии после еды у беременной с СД-1 в течение 3 дней 22, 2 Глюкоза, ммоль/л 16, 7 11, 1 5, 6 0, 0 -1 ч пища +1 ч Время +2 ч +3 ч

Диета Большинство женщин с ГСД, особенно в степени НТГ, могут поддерживать нормогликемию с помощью диеты с исключением легко усваиваемых углеводов, ограничением жиров и достаточным содержанием белка (1, 5 г/кг). Калорийность суточного рациона – 35 ккал/кг идеального веса, при избыточном весе – 25 ккал/кг. Углеводы – 35 -40% Белки – 20 -25% Жиры – 35 -40%

Инсулинотерапия Любые ТССП при беременности противопоказаны!!! Режимы инсулинотерапии при ГСД могут быть разными: 1) ИКД завтрак + ИКД обед + ИКД ужин, 2) ИКД завтрак + ИКД обед + ИКД ужин + ИПД на ночь, 3) может быть 5 (6 -8) инъекций ИКД. Потребность в инсулине снижается во время родов. После родов необходимо отменить инсулин (больной с ГСД он больше не нужен).
Способы введения инсулина Инсулиновый шприц Шприц-ручка Инсулиновая помпа

Диспансерное наблюдение женщин, перенесших ГСД Более чем у 50% женщин, у которых во время беременности выявлялся ГСД, в течение последующих 15 лет манифестирует СД-2. • Через 6 нед после родов реклассификация углеводного обмена матери • При нормальных цифрах гликемии повторное обследование 1 раз в 3 года, а при выявленной нарушенной толерантности к углеводам 1 раз в год • Планирование последующей беременности, контрацепция 1 -1, 5 года

Прегестационный сахарный диабет

Что делать, если решение принято?

Показания к беременности, ее вынашиванию у женщин-диабетиков. 1) Рекомендуется рожать Критерии компенсации в молодом возрасте СД при беременности: (20 -30 лет), при отсутствии поздних • Гликемия натощак 3, 5 -5, 5 осложнений СД ммоль/л 2) У женщин-диабетиков • Гликемия через 2 ч после в 100% случаев еды 5, 0 -7, 8 ммоль/л беременность должна быть запланированной • Гликированный гемоглобин < 6, 5% (!) 3) Идеальная компенсация СД за 3 -4 мес до зачатия (!)

Беременность нежелательна 1) Возраст женщины старше 38 лет 2) Hb. A 1 c в ранние сроки беременности > 7% 3) Диабетический кетоацидоз в ранние сроки беременности 4) Наличие диабета у обоих супругов 5) Сочетание СД с резус сенсибилизацией матери 6) Сочетание СД и активного туберкулеза легких 7) Наличие хронического пиелонефрита

Показания к прерыванию беременности 1) Тяжелая нефропатия с прогрессирующей почечной недостаточностью 2) Тяжелая ИБС 3) Тяжелая пролиферативная ретинопатия, не поддающаяся коррекции И. И. Дедова, В. В. Фадеев

Ассоциирующийся с СД риск для матери и для плода Риск для матери 1) 2) 3) 4) 5) 6) 7) самопроизвольный аборт – 15 -31% преждевременные роды гестоз – 70% Гидрамнион – 30 -60% Диабетический кетоацидоз (ДКА) Инфекции МВП – 16% Прогрессирование ретинопатии и нефропатии 8) Акушерские осложнения, необходимость в проведении кесарева сечения 9) Инфекционные осложнения в послеродовом периоде Риск для плода 1) ВПР: ЦНС, сердце, мочеполовые органы, позвоночник, органы ЖКТ, конечности, челюсти 2) Макросомия плода 3) Респираторный дистресс-синдром новорожденных 4) Неонатальная гипогликемия 5) Внутриутробные инфекции 6) Внутриутробная гибель плода

Перинатальное ведение женщин с прегестационным СД Плановая госпитализация должна проводится 3 х-кратно: 1 я – на раннем сроке беременности (для обследования, решения вопроса о сохранении беременности, проведении профилактического лечения, компенсации СД, прохождения школы диабета). 2 я – в конце 2 -го триместра беременности (20 -24 нед беременности) для коррекции дозы инсулина, выявления и коррекции возможных акушерских осложнений. 3 я – в сроке 35 -36 нед для тщательного наблюдения за плодом, лечении акушерских и диабетических осложнений, выбора срока и метода родоразрешения.

УЗИ рекомендуется провести не менее 4 раз: 1) Между 10 и 14 нед (распознавание ранней задержки роста плода и выраженных пороков развития). 2) 20 -24 нед – диагностика ВПР 3) 32 -34 нед – УЗИ + доплерометрия – оценка состояния плода, околоплодных вод 4) 36 -37 нед – оценка состояния плода, околоплодных вод, ФПК С 32 нед КТГ еженедельно, по показаниям чаще.

Целевые показатели гликемии у женщин с СД во время беременности 1) Гликемия натощак 3, 5 -5, 5 ммоль/л 2) Гликемия перед приемом пищи (базально) 3, 6 -6, 7 ммоль/л 3) Гликемия через 2 ч после еды 5, 0 -7, 8 ммоль/л 4) Гликемия перед отходом ко сну 4, 5 -5, 8 ммоль/л 5) Гликемия в 3. 00 5, 0 -5, 5 ммоль/л

Рацион беременной с СД Калорийность: 1 -й триместр – 30 ккал/кг ИМТ 2 -3 -й триместры – 35 -38 ккал/кг ИМТ Состав: Белки – 15% Жиры – 30% Углеводы – 55% (в основном, сложные) Потребление белка 1, 5 -2, 0 г/кг Общая прибавка веса при исходно нормальной массе тела = 8 -10 кг, а при предшествующем ожирении не должна превышать 7 кг.

Инсулинотерапия У беременных с СД проводится интенсивная инсулинотерапия – введение препаратов инсулина в базисно-болюсном режиме. Допустимо использование только «человеческих» препаратов инсулина. Потребность в инсулине несколько снижается в начале беременности. В случае выраженной рвоты пациентке рекомендуется разделять дозу вводимого ИКД. Доза инсулина во время беременности суммарно увеличивается в 2 -2, 5 раза.

Ведение беременных с СД в родах • Оптимальный срок родоразрешения - 38 -40 нед. • Выбор метода родоразрешения учитывает состояние матери, плода и акушерского анамнеза. • Оптимальный метод – программированные роды через естественные родовые пути с тщательным контролем гликемии во время и после родов. • Частота родоразрешения путем кесарева сечения – 62%

Показания к проведению кесарева сечения К плановому 1) Прогрессирование диабетической ангиопатии 2) Прогрессирующая гипоксия плода при сроке беременности более 36 нед 3) Тяжелые формы гестоза 4) Поперечное или косое положение плода 5) Тазовое предлежание плода 6) Узкий таз 7) Гигантский плод 8) Наличие рубцов на матке К экстренному 1) Нарастание симптомов диабетической ретинопатии в виде появления свежих кровоизлияний на глазном дне 2) Нарастание клинических проявлений диабетической нефропатии, появление (усугубление) ХПН 3) Нарушение жизнедеятельности плода 4) Развитие кровотечений вследствие предлежания или отслойки плаценты

Инсулинотерапия до, во время и после родов • В день запланированного родоразрешения пациентка не принимает пищу. • Утром этого дня вводится ~ 50% от обычной утренней дозы ПИ и ~ 25% от обычно вводимой дозы ИКД • Родоразрешение проволят на фоне инфузии 5 -10% р-ра глюкозы. Ориентировочно начальный объем инфузии = 100 -150 мл /час 5% р-ра глюкозы, 2 -3 Ед/час ИКД. • Целевые цифры гликемии во время родов – 5, 3 -8, 3 ммоль/л, обязательно почасовое исследование гликемии • В случае нарастания гликемии > 8, 3 ммоль/л – подкалывают ИКД по уровню гликемии • Для профилактики гипогликемии у ребенка после родов вводится 10% р-р глюкозы

Прогноз Риск последующего СД 1 -го типа для ребенка: 2 -3% - если диабетом больна мать 6, 1% - если диабетом болен отец 20% - при болезни обоих родителей

Литература • 1. Бергер М. , Старостина Е. Г. , Йоргенс В. И. др. Практика инсулинотерапии. Springer, 1995. • 2. Вихляева Е. М. , Кулаков В. И. , Серов В. Н. и др. Справочник по акушерству и гинекологии (под редакцией Савельевой Г. М. ) - М: «Медицина» , 1992. • 3. Дедов И. И. , Анциферов М. Б. , Галстян Г. Р. и др. Обучение больных сахарным диабетом. - М. , 1999. - С. 235 -247. • 4. Дедов И. И. , Фадеев В. В. Введение в диабетологию. - М. : Изд-во «Берег» , 1998. • 5. Мурашко Л. Е. , Трусова Н. В. Гестоз у женщин с нарушениями толерантности к глюкозе // Акушерство и гинекология. - 1999. - № 1. С. 19 -22. • 6. Стеколыцикова О. Д. , Григорян О. Р. Структура гинекологических заболеваний у женщин, страдающих сахарным диабетом // Акушерство и гинекология. - 1998. - № 3. - С. 41 -45.
Гестационный СД.pptx