Герпетическая инфекция.ppt
- Количество слайдов: 43
 ГЕРПЕТИЧЕСКАЯ ИНФЕКЦИЯ Герпес – от греческого Herpes – лихорадка - от латинского - ползучи самая распространенная вирусная инфекция человека (после гриппа ОРЗ). Герпетическая инфекция – группа инфекционных заболеваний, вызываемых вирусами из семейства герпесвирусов. ЭТИОЛОГИЯ В настоящее время известно > 80 herpes вирусов. Наиболее изучен антигенных серотипов вирусов герпеса: ВПГ 1, ВПГ 2, ВГЧ 3, ВГЧ 4, ВГЧ 6, 7 и 8 типов. Семейство Herpes viridae делится на 3 группы основное свойство которых положено в классификацию – это способность к репликации длительность репликации и тропность к определенным клеткам материнского организма. α - герпес вирусы – ВПГ 1, 2 Ветряная оспа – herpes zoster ВГЧ 3 β – цитомегало вирус (ЦМВ) – ВГЧ 5 У – Эпштейн Бара ВГЧ 4 В странах с умеренным климатом В тропиках – лимфома Бернетта В Китае – назофарингеальная карцинома VI тип – занимает промежуточное положение между β (70%) и α (30%) VII , VIII типы ближе к α группе и вирусам VI типа
ГЕРПЕТИЧЕСКАЯ ИНФЕКЦИЯ Герпес – от греческого Herpes – лихорадка - от латинского - ползучи самая распространенная вирусная инфекция человека (после гриппа ОРЗ). Герпетическая инфекция – группа инфекционных заболеваний, вызываемых вирусами из семейства герпесвирусов. ЭТИОЛОГИЯ В настоящее время известно > 80 herpes вирусов. Наиболее изучен антигенных серотипов вирусов герпеса: ВПГ 1, ВПГ 2, ВГЧ 3, ВГЧ 4, ВГЧ 6, 7 и 8 типов. Семейство Herpes viridae делится на 3 группы основное свойство которых положено в классификацию – это способность к репликации длительность репликации и тропность к определенным клеткам материнского организма. α - герпес вирусы – ВПГ 1, 2 Ветряная оспа – herpes zoster ВГЧ 3 β – цитомегало вирус (ЦМВ) – ВГЧ 5 У – Эпштейн Бара ВГЧ 4 В странах с умеренным климатом В тропиках – лимфома Бернетта В Китае – назофарингеальная карцинома VI тип – занимает промежуточное положение между β (70%) и α (30%) VII , VIII типы ближе к α группе и вирусам VI типа
 Основным свойством, которое положено в классификацию – способность к репликации, длительность репликации и тропность к определенным клеткам организма. α – группа - латенция осуществляется в нервных ганглиях. Вирус имеет короткий цикл репликации (от нескольких часов до 3 -5 дней). β – группа – вирус инфицирует клетки крови: лейкоциты, мононуклеарные фагоциты. Репликация – в лимфоидных органах, клетках слюнных желез. γ – группа - инфицирует Т и В лимфоциты. Репликация – в В лимфоцитах. Эта группа вызывает не цитолиз, как две предыдущие, а бурное размножение В лимфацитов.
Основным свойством, которое положено в классификацию – способность к репликации, длительность репликации и тропность к определенным клеткам организма. α – группа - латенция осуществляется в нервных ганглиях. Вирус имеет короткий цикл репликации (от нескольких часов до 3 -5 дней). β – группа – вирус инфицирует клетки крови: лейкоциты, мононуклеарные фагоциты. Репликация – в лимфоидных органах, клетках слюнных желез. γ – группа - инфицирует Т и В лимфоциты. Репликация – в В лимфоцитах. Эта группа вызывает не цитолиз, как две предыдущие, а бурное размножение В лимфацитов.
 АКТУАЛЬНОСТЬ • Герпис вирусы широко распространены в человеческой популяции, они способны поражать людей любого возраста (от новорожденных до пожилых). Они способны поражать все органы и системы организма человека, вызывая латентную, острую или хронические формы заболевания. Инфицированность населения ВПГ составляет 65 - 90%. • Показано неблагоприятное, а порой и фатальное влияние герпеса на течение беременности и родов, патологию плода и новорожденных. При беременности в связи с подавлением клеточного иммунитета возможна диссиминация вируса с поражением плаценты и инфицированием плода, как восходящим, так и гематогенным путем. Особая актуальность герпетической инфекции связана с появлением больных СПИДом. Установлено, что вирусы герпеса могут активировать геном вируса иммунодифицита человека (ВИЧ).
АКТУАЛЬНОСТЬ • Герпис вирусы широко распространены в человеческой популяции, они способны поражать людей любого возраста (от новорожденных до пожилых). Они способны поражать все органы и системы организма человека, вызывая латентную, острую или хронические формы заболевания. Инфицированность населения ВПГ составляет 65 - 90%. • Показано неблагоприятное, а порой и фатальное влияние герпеса на течение беременности и родов, патологию плода и новорожденных. При беременности в связи с подавлением клеточного иммунитета возможна диссиминация вируса с поражением плаценты и инфицированием плода, как восходящим, так и гематогенным путем. Особая актуальность герпетической инфекции связана с появлением больных СПИДом. Установлено, что вирусы герпеса могут активировать геном вируса иммунодифицита человека (ВИЧ).
 • ВГ поражают почти все ткани и органы человеческого организма, в том числе и кровь: эритроциты, тромбоциты, лейкоциты и макрофаги. Вирусы способны длительно персистировать в организме, способствуя развитию ИДС и неспособность элиминировать вирусы из организма. Сохраняющиеся в течение всей жизни, иногда в довольно высоких титрах, вируснейтролизующие антитела хотя и препятствуют распространению ГВ, но не предупреждают возникновения рецедивов. • ГВ индуцируют процессы атеросклероза даже в молодом возрасте (ВПГ+ЦМВ) • Многие ученые отмечают роль ГВ в развитии неопластических процессов у человека, рака шейки матки и предстательной железы (ВПГ 2 + паповирусы, ЦМВ) • Рост трансплантационной хирургии (особенно косного мозга) увеличивает риск инфицирования ГВ (ЦМВ и др. ). • В последние годы отмечается рост герпетических энцефалитов с высокой летальностью.
• ВГ поражают почти все ткани и органы человеческого организма, в том числе и кровь: эритроциты, тромбоциты, лейкоциты и макрофаги. Вирусы способны длительно персистировать в организме, способствуя развитию ИДС и неспособность элиминировать вирусы из организма. Сохраняющиеся в течение всей жизни, иногда в довольно высоких титрах, вируснейтролизующие антитела хотя и препятствуют распространению ГВ, но не предупреждают возникновения рецедивов. • ГВ индуцируют процессы атеросклероза даже в молодом возрасте (ВПГ+ЦМВ) • Многие ученые отмечают роль ГВ в развитии неопластических процессов у человека, рака шейки матки и предстательной железы (ВПГ 2 + паповирусы, ЦМВ) • Рост трансплантационной хирургии (особенно косного мозга) увеличивает риск инфицирования ГВ (ЦМВ и др. ). • В последние годы отмечается рост герпетических энцефалитов с высокой летальностью.
 ПАТОГЕНЕЗ Входными воротами являются кожа и слизистые оболочки. Вирус обладает дарматонейротропностью. Возбудитель адсорбируется на поверхности эпителиальных клеток, освобождается от капсида, внедряется в цитоплазму. ДНК возбудителя встраивается в геном, происходит к гибели клеток. Возникает местный очаг воспаления, сопровождающийся миграцией лимфоидных элементов, макрофагов, выбросом биологически активных веществ, реакцией сосудов. Вирусы герпеса проникают в кровь и распространяются в различные органы и ткани, в первую очередь, ЦНС и печень. Во время вирусемии возбудитель находится как в свободном, так и связанном с форменными элементами (эритроциты, тромбоциты, лимфоциты, моноциты) состоянии. Распространение в нервные ганглии осуществляется периневральным путем где остается длительное время. При снижении защитных сил макроорганизма наблюдается активация герпетической инфекции.
ПАТОГЕНЕЗ Входными воротами являются кожа и слизистые оболочки. Вирус обладает дарматонейротропностью. Возбудитель адсорбируется на поверхности эпителиальных клеток, освобождается от капсида, внедряется в цитоплазму. ДНК возбудителя встраивается в геном, происходит к гибели клеток. Возникает местный очаг воспаления, сопровождающийся миграцией лимфоидных элементов, макрофагов, выбросом биологически активных веществ, реакцией сосудов. Вирусы герпеса проникают в кровь и распространяются в различные органы и ткани, в первую очередь, ЦНС и печень. Во время вирусемии возбудитель находится как в свободном, так и связанном с форменными элементами (эритроциты, тромбоциты, лимфоциты, моноциты) состоянии. Распространение в нервные ганглии осуществляется периневральным путем где остается длительное время. При снижении защитных сил макроорганизма наблюдается активация герпетической инфекции.
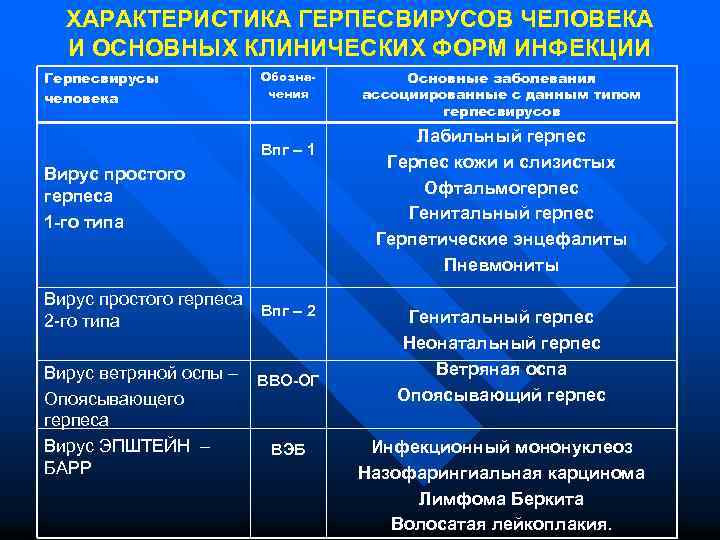 ХАРАКТЕРИСТИКА ГЕРПЕСВИРУСОВ ЧЕЛОВЕКА И ОСНОВНЫХ КЛИНИЧЕСКИХ ФОРМ ИНФЕКЦИИ Герпесвирусы человека Обозначения Впг – 1 Вирус простого герпеса 1 -го типа Вирус простого герпеса Впг – 2 2 -го типа Вирус ветряной оспы – Опоясывающего герпеса Вирус ЭПШТЕЙН – БАРР ВВО-ОГ ВЭБ Основные заболевания ассоциированные с данным типом герпесвирусов Лабильный герпес Герпес кожи и слизистых Офтальмогерпес Генитальный герпес Герпетические энцефалиты Пневмониты Генитальный герпес Неонатальный герпес Ветряная оспа Опоясывающий герпес Инфекционный мононуклеоз Назофарингиальная карцинома Лимфома Беркита Волосатая лейкоплакия.
ХАРАКТЕРИСТИКА ГЕРПЕСВИРУСОВ ЧЕЛОВЕКА И ОСНОВНЫХ КЛИНИЧЕСКИХ ФОРМ ИНФЕКЦИИ Герпесвирусы человека Обозначения Впг – 1 Вирус простого герпеса 1 -го типа Вирус простого герпеса Впг – 2 2 -го типа Вирус ветряной оспы – Опоясывающего герпеса Вирус ЭПШТЕЙН – БАРР ВВО-ОГ ВЭБ Основные заболевания ассоциированные с данным типом герпесвирусов Лабильный герпес Герпес кожи и слизистых Офтальмогерпес Генитальный герпес Герпетические энцефалиты Пневмониты Генитальный герпес Неонатальный герпес Ветряная оспа Опоясывающий герпес Инфекционный мононуклеоз Назофарингиальная карцинома Лимфома Беркита Волосатая лейкоплакия.
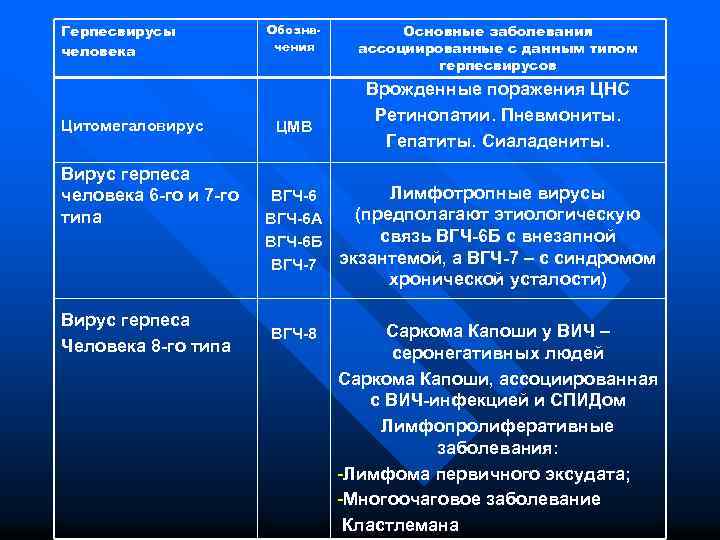 Герпесвирусы человека Цитомегаловирус Вирус герпеса человека 6 -го и 7 -го типа Вирус герпеса Человека 8 -го типа Обозначения ЦМВ Основные заболевания ассоциированные с данным типом герпесвирусов Врожденные поражения ЦНС Ретинопатии. Пневмониты. Гепатиты. Сиаладениты. ВГЧ-6 А ВГЧ-6 Б ВГЧ-7 Лимфотропные вирусы (предполагают этиологическую связь ВГЧ-6 Б с внезапной экзантемой, а ВГЧ-7 – с синдромом хронической усталости) ВГЧ-8 Саркома Капоши у ВИЧ – серонегативных людей Саркома Капоши, ассоциированная с ВИЧ-инфекцией и СПИДом Лимфопролиферативные заболевания: -Лимфома первичного эксудата; -Многоочаговое заболевание Кластлемана
Герпесвирусы человека Цитомегаловирус Вирус герпеса человека 6 -го и 7 -го типа Вирус герпеса Человека 8 -го типа Обозначения ЦМВ Основные заболевания ассоциированные с данным типом герпесвирусов Врожденные поражения ЦНС Ретинопатии. Пневмониты. Гепатиты. Сиаладениты. ВГЧ-6 А ВГЧ-6 Б ВГЧ-7 Лимфотропные вирусы (предполагают этиологическую связь ВГЧ-6 Б с внезапной экзантемой, а ВГЧ-7 – с синдромом хронической усталости) ВГЧ-8 Саркома Капоши у ВИЧ – серонегативных людей Саркома Капоши, ассоциированная с ВИЧ-инфекцией и СПИДом Лимфопролиферативные заболевания: -Лимфома первичного эксудата; -Многоочаговое заболевание Кластлемана
 Клиническая классификация простого герпеса (В. А. Исаков, Д. К. Ермоленко, 1991) • • В зависимости от продолжительности присутствия вируса в организме. 1. 1. Непродолжительная циркуляция ВПГ в организме: острая форма; инаппарантная (бессимптомная) форма. 1. 2. Длительная персистенция ВПГ в организме: латентная форма; хроническая форма (с рецидивами); медленная форма инфекции. 2. С учетом механизма заражения. 2. 1. Врожденная. 2. 2. Приобретенная: первичная; вторичная (рецидивирующая).
Клиническая классификация простого герпеса (В. А. Исаков, Д. К. Ермоленко, 1991) • • В зависимости от продолжительности присутствия вируса в организме. 1. 1. Непродолжительная циркуляция ВПГ в организме: острая форма; инаппарантная (бессимптомная) форма. 1. 2. Длительная персистенция ВПГ в организме: латентная форма; хроническая форма (с рецидивами); медленная форма инфекции. 2. С учетом механизма заражения. 2. 1. Врожденная. 2. 2. Приобретенная: первичная; вторичная (рецидивирующая).
 • • • 3. В зависимости от клиники и локализации патологического процесса. 3. 1. Типичные формы: герпетические поражения слизистых оболочек желудочно-кишечного тракта (стоматит, гингивит, фарингит и др. ); герпетические поражения глаз: офтальмогерпес (конъюнктивит, кератит, иридоциклит и др. ); герпетические поражения кожи (герпес губ, крыльев носа, лица, рук, ягодиц и т. д. ); генитальный герпес (поражения слизистых оболочек полового члена, вульвы, влагалища, цервикального канала и т. д. ); герпетические поражения нервной системы (менингит, энцефалит, менингоэнцефалит, неврит и т. д. ); генерализованный простой герпес: • • висцеральная форма (пневмонии, гепатит, эзофагит и т. д. ); диссеминированная форма (клиника вирусного сепсиса). 3. 2. Атипичные формы: • отечная; • зостериформный простой герпес; • герпетиформная экзема Капоши (варицеллеформный пустулез Капоши); • язвенно-некротическая; • геморрагическая.
• • • 3. В зависимости от клиники и локализации патологического процесса. 3. 1. Типичные формы: герпетические поражения слизистых оболочек желудочно-кишечного тракта (стоматит, гингивит, фарингит и др. ); герпетические поражения глаз: офтальмогерпес (конъюнктивит, кератит, иридоциклит и др. ); герпетические поражения кожи (герпес губ, крыльев носа, лица, рук, ягодиц и т. д. ); генитальный герпес (поражения слизистых оболочек полового члена, вульвы, влагалища, цервикального канала и т. д. ); герпетические поражения нервной системы (менингит, энцефалит, менингоэнцефалит, неврит и т. д. ); генерализованный простой герпес: • • висцеральная форма (пневмонии, гепатит, эзофагит и т. д. ); диссеминированная форма (клиника вирусного сепсиса). 3. 2. Атипичные формы: • отечная; • зостериформный простой герпес; • герпетиформная экзема Капоши (варицеллеформный пустулез Капоши); • язвенно-некротическая; • геморрагическая.
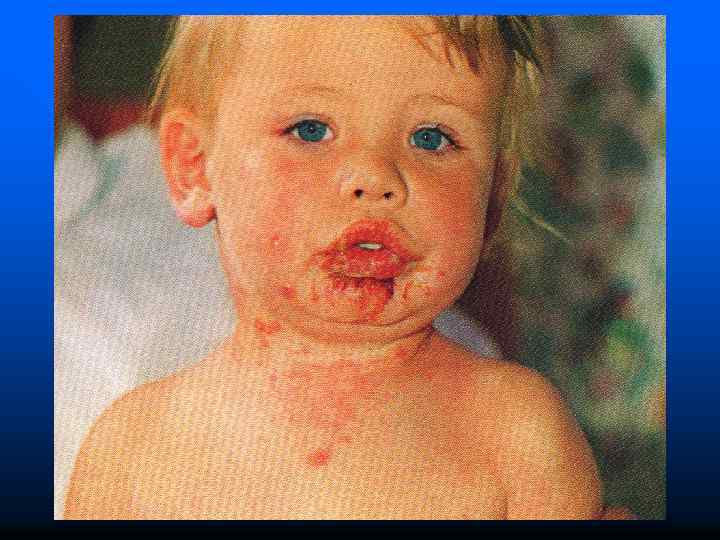
 Ветряная оспа • Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом из семейства Herpesviridae, передающееся воздушно-капельным путем, характеризуется лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью.
Ветряная оспа • Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом из семейства Herpesviridae, передающееся воздушно-капельным путем, характеризуется лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью.
 Ветряная оспа ЭТИОЛОГИЯ • Вирус Varicella-Zoster – относится к семейству Herpesviridae, подсемейству альфа-вирусов 3 -го типа, содержит ДНК.
Ветряная оспа ЭТИОЛОГИЯ • Вирус Varicella-Zoster – относится к семейству Herpesviridae, подсемейству альфа-вирусов 3 -го типа, содержит ДНК.
 Ветряная оспа ЭПИДЕМИОЛОГИЯ Источник инфекции – больной человек ветряной оспой и опоясывающим герпесом. Больной заразен с последний 2 -х дней инкубации до 5 -го дня с момента появления последней везикулы. Механизм передачи – капельный, контактный. Путь передачи – воздушно-капельный, реже контактно-бытовой, вертикальный. Восприимчивость – очень высокая, индекс контагиозности 100%. Иммунитет после перенесенного заболевания – стойкий. Повторные случаи заболевания редки. Но вирус персистирует в организме пожизненно, возможно развитие опоясывающего герпеса.
Ветряная оспа ЭПИДЕМИОЛОГИЯ Источник инфекции – больной человек ветряной оспой и опоясывающим герпесом. Больной заразен с последний 2 -х дней инкубации до 5 -го дня с момента появления последней везикулы. Механизм передачи – капельный, контактный. Путь передачи – воздушно-капельный, реже контактно-бытовой, вертикальный. Восприимчивость – очень высокая, индекс контагиозности 100%. Иммунитет после перенесенного заболевания – стойкий. Повторные случаи заболевания редки. Но вирус персистирует в организме пожизненно, возможно развитие опоясывающего герпеса.

 Ветряная оспа ДИАГНОСТИКА Инкубационный период – 11 -21 день (чаще 14 -17 дней). Контакт с больным ветряной оспой или опоясывающим герпесом. Синдром интоксикации Неправильный тип температурной кривой Везикулезная сыпь на коже и слизистых оболочках Ложный полиморфизм сыпи
Ветряная оспа ДИАГНОСТИКА Инкубационный период – 11 -21 день (чаще 14 -17 дней). Контакт с больным ветряной оспой или опоясывающим герпесом. Синдром интоксикации Неправильный тип температурной кривой Везикулезная сыпь на коже и слизистых оболочках Ложный полиморфизм сыпи
 Ветряная оспа Лабораторная диагностика методы - Микроскопический – выявление телец Арагао (скопление вируса) в окрашенных серебрением по Морозову мазках жидкости везикул. - Иммунофлюоресцентный – обнаружение антигена вируса в мазках-отпечатках содержимого везикул - Серологический – РСК нарастание титра в 4 раза и выше - Вирусологический - выделение вируса на эмбриональных культурах клеток человека. - Гематологический – в ОАК лейкопения, лимфоцитоз, нормальная СОЭ.
Ветряная оспа Лабораторная диагностика методы - Микроскопический – выявление телец Арагао (скопление вируса) в окрашенных серебрением по Морозову мазках жидкости везикул. - Иммунофлюоресцентный – обнаружение антигена вируса в мазках-отпечатках содержимого везикул - Серологический – РСК нарастание титра в 4 раза и выше - Вирусологический - выделение вируса на эмбриональных культурах клеток человека. - Гематологический – в ОАК лейкопения, лимфоцитоз, нормальная СОЭ.
 Ветряная оспа Диспансерное наблюдение и профилактика - Диспансерное наблюдение проводят за детьми перенесшими осложненные формы ветряной оспы. - За контактными ежедневное наблюдение - Не болевшие ветряной оспой в первые 72 часа после контакта могут быть вакцинированы варицелло-зостерной вакциной - Дезинфекция не проводится, достаточно проветривания и влажной уборки. - Для активной профилактики за рубежом используют живую аттенуированную варицелло-зостерную вакцину
Ветряная оспа Диспансерное наблюдение и профилактика - Диспансерное наблюдение проводят за детьми перенесшими осложненные формы ветряной оспы. - За контактными ежедневное наблюдение - Не болевшие ветряной оспой в первые 72 часа после контакта могут быть вакцинированы варицелло-зостерной вакциной - Дезинфекция не проводится, достаточно проветривания и влажной уборки. - Для активной профилактики за рубежом используют живую аттенуированную варицелло-зостерную вакцину
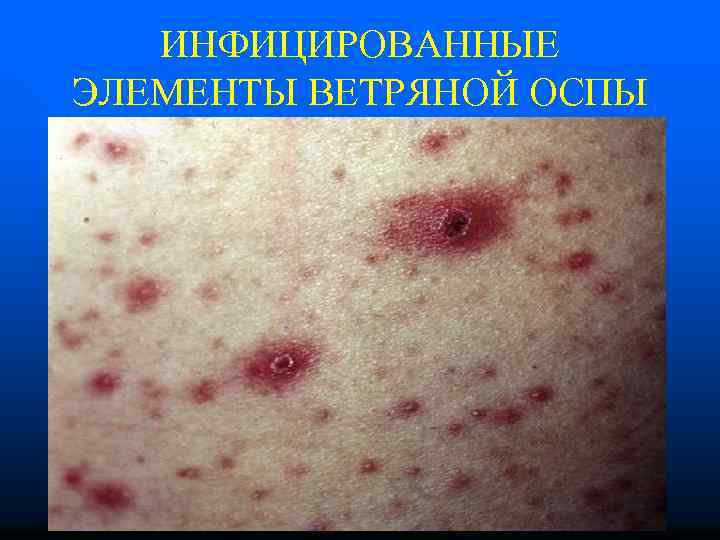 ИНФИЦИРОВАННЫЕ ЭЛЕМЕНТЫ ВЕТРЯНОЙ ОСПЫ
ИНФИЦИРОВАННЫЕ ЭЛЕМЕНТЫ ВЕТРЯНОЙ ОСПЫ
 Инфекционный мононуклеоз • Инфекционный мононуклеоз – общее инфекционное заболевание, вызываемое вирусом Эпштейн-Барр, характеризуется лихорадкой, увеличением лимфатических узлов, поражением ротоглотки, гепатоспленомегалией и появлением в периферической крови атипичных мононуклеаров.
Инфекционный мононуклеоз • Инфекционный мононуклеоз – общее инфекционное заболевание, вызываемое вирусом Эпштейн-Барр, характеризуется лихорадкой, увеличением лимфатических узлов, поражением ротоглотки, гепатоспленомегалией и появлением в периферической крови атипичных мононуклеаров.
 Инфекционный мононуклеоз • Возбудитель – вирус Эпштейн-Барр, относится к семейству герпес вирусов, подсемейству гаммавирусов (4 типа). • Источник инфекции – больные манифестными и атипичными формами болезни, а также вирусоносители. • Механизм передачи – капельный, реже контактный и гемо-контактный. • Пути передачи – воздушно-капельный, контактнобытовой, парентеральный, половой. • Восприимчивость – высокая. • Дети до 1 года практически не болеют. • Сезонность – зимне-веснний период. • Иммунитет – стойкий • Летальность – низкая.
Инфекционный мононуклеоз • Возбудитель – вирус Эпштейн-Барр, относится к семейству герпес вирусов, подсемейству гаммавирусов (4 типа). • Источник инфекции – больные манифестными и атипичными формами болезни, а также вирусоносители. • Механизм передачи – капельный, реже контактный и гемо-контактный. • Пути передачи – воздушно-капельный, контактнобытовой, парентеральный, половой. • Восприимчивость – высокая. • Дети до 1 года практически не болеют. • Сезонность – зимне-веснний период. • Иммунитет – стойкий • Летальность – низкая.

 Опорно диагностические признаки инфекционного мононуклеоза Инкубационный период 4 -15 дней • Характерный эпиданамнез; • Высокая длительная лихорадка; • Синдром острого тонзилита; • Синдром аденоидита; • Лимфаденопатия (с преимущественным увеличением передне- и заднешейных лимфатических узлов); • Гепатоспленомегалия.
Опорно диагностические признаки инфекционного мононуклеоза Инкубационный период 4 -15 дней • Характерный эпиданамнез; • Высокая длительная лихорадка; • Синдром острого тонзилита; • Синдром аденоидита; • Лимфаденопатия (с преимущественным увеличением передне- и заднешейных лимфатических узлов); • Гепатоспленомегалия.
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА Гематологический метод позволяет в остром периоде болезни выявить в крови характерные изменения: атипичные мононуклеары (в количестве более 10%), широкоплазменные лимфоциты, лимфомоноциты, плазматизацию лимфоцитов, а также относительный и обсолютный лимфоцитоз. Серологическая диагностика инфекционного мононуклеоза включает определение гетерофильных антител с помощью реакций гетероагглютинации с эритроцитами различных животных (эритроцитами барана – реакция Пауля. Буннеля в модификации Давидсона: эритроцитами лошади – реакция Гоффа-Бауэра и др. ). Информативность данных реакций составляет 70 -80%. Диагноз подтверждщается определением специфических антител класса Ig. M к вирусному капсидному антигену методом ИФА (в остром периоде болезни) и обнаружением антител класса Ig. G к капсидному и ядерному антигенам вируса Эпштейна-Барр (в позднем периоде болезни). Индетификация вируса возможна с помощью полимеразной цепной реакции.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА Гематологический метод позволяет в остром периоде болезни выявить в крови характерные изменения: атипичные мононуклеары (в количестве более 10%), широкоплазменные лимфоциты, лимфомоноциты, плазматизацию лимфоцитов, а также относительный и обсолютный лимфоцитоз. Серологическая диагностика инфекционного мононуклеоза включает определение гетерофильных антител с помощью реакций гетероагглютинации с эритроцитами различных животных (эритроцитами барана – реакция Пауля. Буннеля в модификации Давидсона: эритроцитами лошади – реакция Гоффа-Бауэра и др. ). Информативность данных реакций составляет 70 -80%. Диагноз подтверждщается определением специфических антител класса Ig. M к вирусному капсидному антигену методом ИФА (в остром периоде болезни) и обнаружением антител класса Ig. G к капсидному и ядерному антигенам вируса Эпштейна-Барр (в позднем периоде болезни). Индетификация вируса возможна с помощью полимеразной цепной реакции.
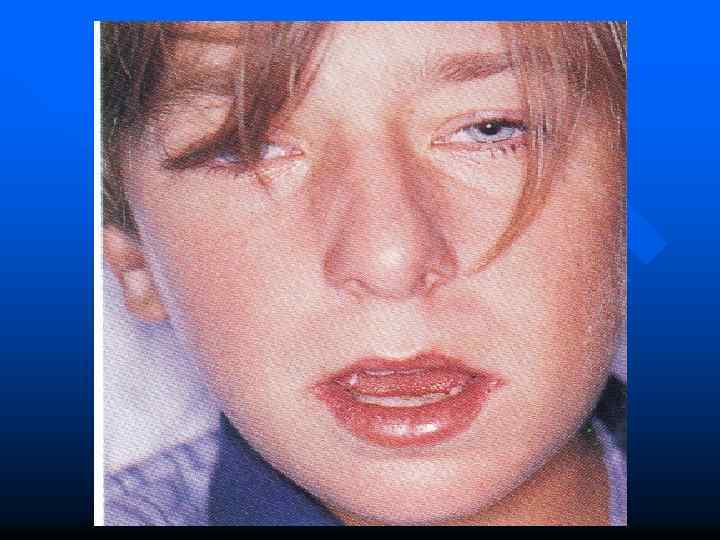
 Цитомегаловирусная инфекция • Цитомегаловирусная инфекция – общее инфекционное заболевание, вызываемое бета-герпесвирусом человека, характеризуется многообразием форм (от бессимптомных до генерализованных), морфологически проявляется образованием в слюнных железах, висцеральных органах и ЦНС цитомегалов – гигантских клеток с типичными внутриядерными и цитоплазматическими включениями.
Цитомегаловирусная инфекция • Цитомегаловирусная инфекция – общее инфекционное заболевание, вызываемое бета-герпесвирусом человека, характеризуется многообразием форм (от бессимптомных до генерализованных), морфологически проявляется образованием в слюнных железах, висцеральных органах и ЦНС цитомегалов – гигантских клеток с типичными внутриядерными и цитоплазматическими включениями.
 Цитомегаловирусная инфекция ЭТИОЛОГИЯ • Возбудитель – относится к бетагерпесвирусам – медленно размножающимся вирусам, вызывающим цитомегалию клеток и латентную инфекцию в слюнных железах и почках. • Вирион содержит ДНК, хорошо культивируется в культуре фибробластов эмбриона человека. • Особенно чувствительны к цитомегаловирусу клетки плода и новорожденных
Цитомегаловирусная инфекция ЭТИОЛОГИЯ • Возбудитель – относится к бетагерпесвирусам – медленно размножающимся вирусам, вызывающим цитомегалию клеток и латентную инфекцию в слюнных железах и почках. • Вирион содержит ДНК, хорошо культивируется в культуре фибробластов эмбриона человека. • Особенно чувствительны к цитомегаловирусу клетки плода и новорожденных
 Цитомегаловирусная инфекция • • • ЭПИДЕМИОЛОГИЯ Источник инфекции – человек (больной и вирусоноситель) Механизмы передачи – капельный, гемоконтактный и контактный. Пути передачи – воздушно-капельный, парентеральный, контактно-бытовой, половой, вертикальный. Восприимчивость – высокая. Врожденная цитомегалия наблюдается чаще других перинатальных инфекций. Иммунитет нестойкий, нестерильный.
Цитомегаловирусная инфекция • • • ЭПИДЕМИОЛОГИЯ Источник инфекции – человек (больной и вирусоноситель) Механизмы передачи – капельный, гемоконтактный и контактный. Пути передачи – воздушно-капельный, парентеральный, контактно-бытовой, половой, вертикальный. Восприимчивость – высокая. Врожденная цитомегалия наблюдается чаще других перинатальных инфекций. Иммунитет нестойкий, нестерильный.

 ОПОРНО-ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ ЦИТОМЕГАЛОВИРУСНОЙ ИНФЕКЦИИ Инкубационный период от 15 дней до 3 месяцев • Группу риска составляют: новорожденные, реципиенты органов и крови, внутривенные наркоманы, гомосексуалисты, проститутки, больные с иммунодефицитными состояниями разной этиологии (в том числе ВИЧинфицированные), медицинские работники (реаниматологи, акушеры и др. ); • Синдром интоксикации; • Сиалоаденит; • Полиморфизм клинической симптоматики.
ОПОРНО-ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ ЦИТОМЕГАЛОВИРУСНОЙ ИНФЕКЦИИ Инкубационный период от 15 дней до 3 месяцев • Группу риска составляют: новорожденные, реципиенты органов и крови, внутривенные наркоманы, гомосексуалисты, проститутки, больные с иммунодефицитными состояниями разной этиологии (в том числе ВИЧинфицированные), медицинские работники (реаниматологи, акушеры и др. ); • Синдром интоксикации; • Сиалоаденит; • Полиморфизм клинической симптоматики.
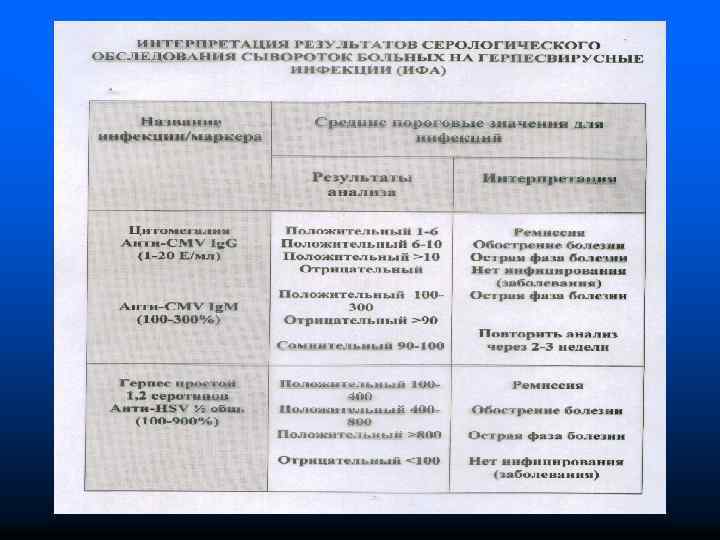
 Цитомегаловирусная инфекция • • • ЛАБОРАТОРНАЯ ДИАГНОСТИКА Вирусологический метод – обнаружение вируса и его антигенов в моче, слюне, вагинальном секрете и других биологических жидкостях, биоптатах органов. ПЦР – обнаружение вирусной ДНК Цитоскопия осадков мочи и слюны, цервикального и влагалищного секретов – цитомегалы с крупным ядром ( «совиный глаз» ) Серологические – ИФА, РЭМА, РИМ, РСК Врожденную ЦМВИ – выявление Ig. M методом ИФА, РИМ. Выявление Ig. G может свидетельствовать о пассивном транспорте материнских Ig и требует повторного исследования в 1, 3 и 6 мес.
Цитомегаловирусная инфекция • • • ЛАБОРАТОРНАЯ ДИАГНОСТИКА Вирусологический метод – обнаружение вируса и его антигенов в моче, слюне, вагинальном секрете и других биологических жидкостях, биоптатах органов. ПЦР – обнаружение вирусной ДНК Цитоскопия осадков мочи и слюны, цервикального и влагалищного секретов – цитомегалы с крупным ядром ( «совиный глаз» ) Серологические – ИФА, РЭМА, РИМ, РСК Врожденную ЦМВИ – выявление Ig. M методом ИФА, РИМ. Выявление Ig. G может свидетельствовать о пассивном транспорте материнских Ig и требует повторного исследования в 1, 3 и 6 мес.
 Цитомегаловирусная инфекция ЛЕЧЕНИЕ Этиотропная терапия • Противовирусные препараты – ганцикловир, фоскарнет, цитотект • При выявлении приобретенной ЦМВИ у беременных необходимо предотвратить генерализацию инфекции и внутриутробное заражение плода – показано введение специфического человеческого иммуноглобулина (цитотект) в/м по 6 -12 мл с интервалом 2 -3 недели в течение первых 3 -х мес беременности.
Цитомегаловирусная инфекция ЛЕЧЕНИЕ Этиотропная терапия • Противовирусные препараты – ганцикловир, фоскарнет, цитотект • При выявлении приобретенной ЦМВИ у беременных необходимо предотвратить генерализацию инфекции и внутриутробное заражение плода – показано введение специфического человеческого иммуноглобулина (цитотект) в/м по 6 -12 мл с интервалом 2 -3 недели в течение первых 3 -х мес беременности.
 Классификация клинических форм внутриутробной герпетической инфекции 1. Генерализованная (диссеминированная) форма с церебральными и висцеральными повреждениями 2. Локализованная форма: энцефалит, поражение кожи (везикулез), слизистых полости рта, глаз 3. Висцеральная (поражение легких, печени, селезенки, надпочечников) 4. Преимущественное поражение нервной системы: а) транзиторные неврологические изменения, кистозные полости в белом веществе лобных и теменных долей, субэпендимальные кисты; б) ограниченный энцефалит (внутриутробный); генерализованная инфекция с менингоэнцефалитом
Классификация клинических форм внутриутробной герпетической инфекции 1. Генерализованная (диссеминированная) форма с церебральными и висцеральными повреждениями 2. Локализованная форма: энцефалит, поражение кожи (везикулез), слизистых полости рта, глаз 3. Висцеральная (поражение легких, печени, селезенки, надпочечников) 4. Преимущественное поражение нервной системы: а) транзиторные неврологические изменения, кистозные полости в белом веществе лобных и теменных долей, субэпендимальные кисты; б) ограниченный энцефалит (внутриутробный); генерализованная инфекция с менингоэнцефалитом

 Принципы этапного лечения и профилактики герпетической инфекции I ЭТАП – ЛЕЧЕНИЕ В ОСТРЫЙ ПЕРИОД БОЛЕЗНИ (РЕЦИДИВ) 1. Базовая терапия – противогерпетические препараты (внутривенно, перорально, местно). Обязательное увеличение дозы при ИДС химиопрепарата (в 2 раза по сравнению с лицами с нормальной иммунной системой) и продолжительности курса лечения и профилактики (недели, месяцы) у лиц с ИДС. Антивирусные (этиотропные) химиопрепараты с различным механизмом действия применяются в сочетании с иммунобиологическими средствами: препараты ИФН или его индукторы, иммуномодуляторы. 2. Природные антиоксиданты (витамины Е и С), курс 10 -14 дней. 3. В случае выраженного эксудативного компонента показаны ингибиторы простагландинов (индометацин и др. ) курс 10 -14 дней.
Принципы этапного лечения и профилактики герпетической инфекции I ЭТАП – ЛЕЧЕНИЕ В ОСТРЫЙ ПЕРИОД БОЛЕЗНИ (РЕЦИДИВ) 1. Базовая терапия – противогерпетические препараты (внутривенно, перорально, местно). Обязательное увеличение дозы при ИДС химиопрепарата (в 2 раза по сравнению с лицами с нормальной иммунной системой) и продолжительности курса лечения и профилактики (недели, месяцы) у лиц с ИДС. Антивирусные (этиотропные) химиопрепараты с различным механизмом действия применяются в сочетании с иммунобиологическими средствами: препараты ИФН или его индукторы, иммуномодуляторы. 2. Природные антиоксиданты (витамины Е и С), курс 10 -14 дней. 3. В случае выраженного эксудативного компонента показаны ингибиторы простагландинов (индометацин и др. ) курс 10 -14 дней.
 II ЭТАП – ТЕРАПИЯ В СТАДИИ РЕМИССИИ, ПОСЛЕ СТИХАНИЯ ОСНОВНЫХ КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ (РАННЯЯ РЕКОНВАЛЕСЦЕНЦИЯ, 8 -15 й. ДНИ РЕЦИДИА). Основная цель – подготовка больного к вакцинотерапии. 1. Иммуномодуляторы (возможно, те же, что и в остром периоде). 2. Адаптогены растительного происхождения. 3. При выраженной иммуносупрессии – гормоны тимуса (тималин и др. ) коротким курсом. III ЭТАП – СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА РЕЦИДИВОВ ГЕРПЕТИЧЕСКОЙ ИНФЕКЦИИ С ИСПОЛЬЗОВАНИЕМ ГЕРПЕТИЧЕСКИХ ВАКЦИН (инактивированных, рекомбинантных, через 2 -3 месяца после окончания рецидива). Цель вакцинации – активация клеточного иммунитета, его иммунокоррекция и специфическая десенсибилизация организма. Этот этап наступает после достижения стойкой клиникоиммунологической ремиссии (если это оказывается возможным). IV ЭТАП – ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ И РЕАБИЛИТАЦИЯ БОЛЬНЫХ ГЕРПЕТИЧЕСКОЙ ИНФЕКЦИЕЙ. Активное наблюдение с клинико- лабораторным мониторингом, санация хронических очагов инфекции, иммунореабилитация.
II ЭТАП – ТЕРАПИЯ В СТАДИИ РЕМИССИИ, ПОСЛЕ СТИХАНИЯ ОСНОВНЫХ КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ (РАННЯЯ РЕКОНВАЛЕСЦЕНЦИЯ, 8 -15 й. ДНИ РЕЦИДИА). Основная цель – подготовка больного к вакцинотерапии. 1. Иммуномодуляторы (возможно, те же, что и в остром периоде). 2. Адаптогены растительного происхождения. 3. При выраженной иммуносупрессии – гормоны тимуса (тималин и др. ) коротким курсом. III ЭТАП – СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА РЕЦИДИВОВ ГЕРПЕТИЧЕСКОЙ ИНФЕКЦИИ С ИСПОЛЬЗОВАНИЕМ ГЕРПЕТИЧЕСКИХ ВАКЦИН (инактивированных, рекомбинантных, через 2 -3 месяца после окончания рецидива). Цель вакцинации – активация клеточного иммунитета, его иммунокоррекция и специфическая десенсибилизация организма. Этот этап наступает после достижения стойкой клиникоиммунологической ремиссии (если это оказывается возможным). IV ЭТАП – ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ И РЕАБИЛИТАЦИЯ БОЛЬНЫХ ГЕРПЕТИЧЕСКОЙ ИНФЕКЦИЕЙ. Активное наблюдение с клинико- лабораторным мониторингом, санация хронических очагов инфекции, иммунореабилитация.



 Побочные эффекты интерферонотерапии* • • • (по T. Okanoue, 1996; G. Fattovich, 1996) (цит. по: Дейл М. , 1998) Гриппоподобный синдром Сахарный диабет Заболевания щитовидной железы Синдром депрессии Аутоиммунный синдром: ревматоидный артрит, волчаночный синдром, тромбоцитопеническая пурпура Угнетение костно-мозгового кровотечения Гемолитическая анемия, лейкопения, тромбоцитопения Ишемический колит, мелена Сепсис Отслоение сетчатки Ухудшение слуха Импотенция * встречаемость синдромов до 1, 5%, большинство носят обратимый характер
Побочные эффекты интерферонотерапии* • • • (по T. Okanoue, 1996; G. Fattovich, 1996) (цит. по: Дейл М. , 1998) Гриппоподобный синдром Сахарный диабет Заболевания щитовидной железы Синдром депрессии Аутоиммунный синдром: ревматоидный артрит, волчаночный синдром, тромбоцитопеническая пурпура Угнетение костно-мозгового кровотечения Гемолитическая анемия, лейкопения, тромбоцитопения Ишемический колит, мелена Сепсис Отслоение сетчатки Ухудшение слуха Импотенция * встречаемость синдромов до 1, 5%, большинство носят обратимый характер
 Преимущества Эндогенного ИФН перед препаратами экзогенного ИФН • Вырабатывается эндогенный ИФН, не обладающий антигенностью, при введении индукторов ИФН • Не возникает негативных эффектов, присущих препаратам экзогенного ИФН • Синтез индуцированного ИФН в организме сбалансирован и подвергается контрольнорегуляторным механизмам (репрессор-трансляции), обеспечивающим защиту организма от перенасыщения ИФН • Однократное введение в организм индуктора ИФН обеспечивает относительно долгую циркуляцию эндогенного ИФН • Сочетается с различными медикаментозными средствами, традиционно применяемыми в клинике, обеспечивая при комбинированном использовании синергидный эффект
Преимущества Эндогенного ИФН перед препаратами экзогенного ИФН • Вырабатывается эндогенный ИФН, не обладающий антигенностью, при введении индукторов ИФН • Не возникает негативных эффектов, присущих препаратам экзогенного ИФН • Синтез индуцированного ИФН в организме сбалансирован и подвергается контрольнорегуляторным механизмам (репрессор-трансляции), обеспечивающим защиту организма от перенасыщения ИФН • Однократное введение в организм индуктора ИФН обеспечивает относительно долгую циркуляцию эндогенного ИФН • Сочетается с различными медикаментозными средствами, традиционно применяемыми в клинике, обеспечивая при комбинированном использовании синергидный эффект
 СПАСИБО ЗА ВНИМАНИЕ!
СПАСИБО ЗА ВНИМАНИЕ!


