135._Genetika_v_medicine_genet._poradenstvi.ppt
- Количество слайдов: 40

Genetika v medicíně, genetické poradenství, prevence a léčba dědičných chorob MUDr. S. Sytařová Přednáška 135 - dědičnost

Genetické poradenství

Klinická genetika - diagnostika, komplexní péče, ev. léčba pacientů s dědičnou chorobou - zaměření nejen na individuálního pacienta, ale na celou rodinu - hlavní cíl: prevence genetických chorob

Genetické poradenství = proces komunikace s celou rodinou zaměřený na problémy výskytu nebo rizika výskytu dědičné choroby v rodině Úkoly: stanovení diagnózy, prognózy pro postiženého, rizik pro další členy rodiny, možnosti léčby, prevence

Indikace ke genetické kozultaci - známá nebo suspektní dědičná choroba u pacienta nebo v jeho rodině - výskyt vrozené vývojové vady nebo mentální retardace - vyšší věk matky (nad 35 let) - atypie prenatálního screeningu - familiární výskyt nebo časný nástup nádorového onemocnění - opakované spontánní aborty, infertilita - expozice teratogenu u těhotné - chronické onemocnění ženy plánující graviditu - konsanguinita

Genetická konzultace - podrobná anamnéza zahrnující rodinné a klinické informace - sestavení rodokmenu - indikace genetického diagnostického vyšetření, prenatální dg. - další možnosti vyšetření, péče a léčby - vyšetření dalších osob v riziku v rodině - poskytnutí dostatečného množství informací pacientovi, pečlivé vysvětlení problematiky, psychologie

Nedirektivní poradenství Genetik pouze doporučuje postup, k provedení vyšetření, popř. jinému postupu se pacient rozhoduje sám. Pro vyšetření genetického materiálu je požadován informovaný souhlas pacienta.

Dědičné choroby - monogenní – mendelovsky děděné - polygenní – multifaktoriální - chromozomálně podmíněné - mitochondriální - nádorová onemocnění – somatické mutace

Metody stanovení diagnózy a prognózy Genealogické (rodokmenové) – stanovení typu dědičnosti monogenních chorob, správná diagnóza, výpočet rizik pro další členy rodiny, presymptomatická diagnóza, možnosti léčby a prevence Populační (epidemiologické) – empirická rizika polygenních chorob, frekvence chorob v populaci, poměr pohlaví u postižených, věk nástupu choroby, frekvence heterozygotů Dysmorfologické vyšetření – vrozená vada izolovaná nebo vícečetné vady

Vyšetření Cytogenetické – karyotyp, chromozomální aberace Postnatální – chromozomy periferních lymfocytů krve Prenatální – AMC, CVS, fetální krev Biochemické – stanovení metabolitů, koncentrace metabolitů, hormonů, aktivity enzymů – z krve, moči Prenatální, postnatální screening Molekulárně genetické – detekce mutací prenatálně, postnatálně (RFLP, PCR)

Vrozené vady Malformace = morfologický defekt v důsledku abnormálního vývoje (př. rozštěpové vady) Disrupce = narušení původně normálního vývoje zevními vlivy – trauma, infekce, teratogen (př. redukční deformity po thalidomidu) Deformace = abnormalita tvaru, pozice způsobená mechanickou silou (př. komprese fetu způsobená oligohydramnionem) Dysplazie = abnormální organizace buněk v tkáních (př. achondroplazie)

Příčiny vrozených vad Malformace, dysplazie – monogenní, chromozomální i multifaktoriální Disrupce – sporadické, vnější vliv

Vícečetné anomalie Sekvence = vícečetné anomalie odvozené z anomalie jediné (př. Potter sekvence = ageneze ledvin → oligohydramnion → komprese fetu → dysmorfie obličeje, abnormality končetin, plicní hypoplasie) Syndrom = vícečetné anomalie nezávislé, mají společnou příčinu (př. fenylketonurie)
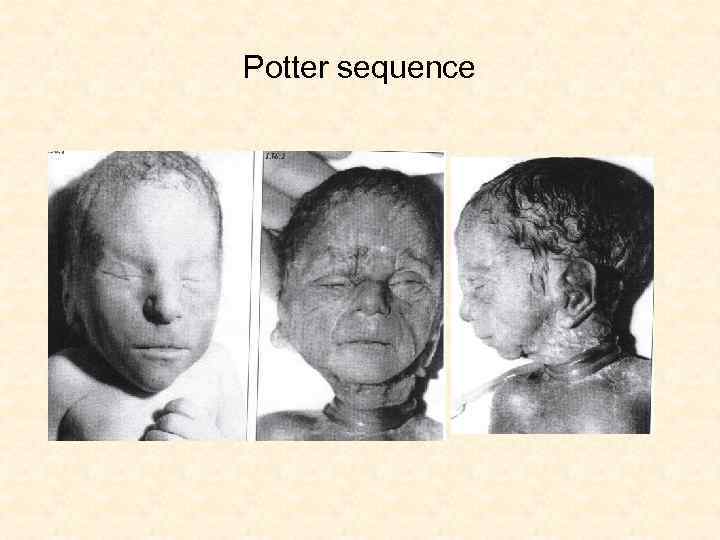
Potter sequence

Prevence Primární prevence – prevence vzniku choroby Sekundární prevence – prevence narození postiženého dítěte (Terciární prevence – prevence komplikací choroby)

Primární prevence = soubor opatření, které mají zabránit vzniku dědičné choroby a multifaktoriálně podmíněné vrozené vady Metody: - plánované rodičovství, reprodukce v optimálním věku - omezení reprodukce (antikoncepce, sterilizace) - prekoncepční péče

Prekoncepční péče - gynekologická péče - úprava zdravotního stavu a hormonální dysbalance - zdravý životní styl - zdravá výživa s dostatkem vitamínů (kys. listová) - ochrana před teratogeny, mutageny, infekcemi = ovlivnění zevních faktorů, prevence multifaktoriálně podmíněných vad či chorob

Sekundární prevence = prevence narození dítěte s vážnou geneticky podmíněnou vadou či chorobou – péče o matku v průběhu těhotenství - prenatální screening - invazivní metody - interupce

Screening v medicíně Screeningová metoda = nenákladná, přiměřeně spolehlivá metoda použitelná pro vyšetření větších populací – pouze vyčlenění subpopulací pro další diagnostiku (orientační vyšetření) Cíl – časná diagnosa choroby s možností léčby, prevence, ev. ovlivnění reprodukčního chování

Prenatální screening Kombinovaný screening I. trimestru (11. – 13. týden) - biochemické markery: h. CG, PAPP-A - ultrazvukové markery: nuchální translucence (NT), nosní kost, omfalokéla, megavesika, abnormality v měření průtoku v ductus venosus, trikuspidální regurgitace
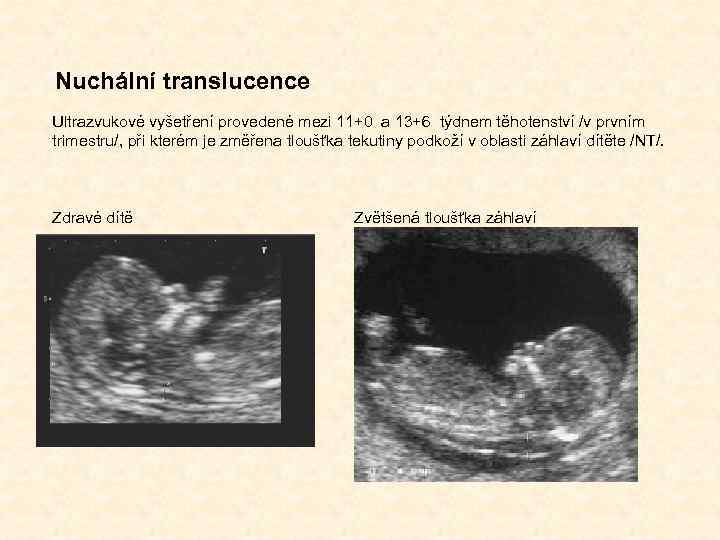
Nuchální translucence Ultrazvukové vyšetření provedené mezi 11+0 a 13+6 týdnem těhotenství /v prvním trimestru/, při kterém je změřena tloušťka tekutiny podkoží v oblasti záhlaví dítěte /NT/. Zdravé dítě Zvětšená tloušťka záhlaví

Prenatální screening Biochemický screening II. trimestru (16. – 18. týden) „triple test“ - AFP, h. CG, u. E 3 AFP = riziko poruch uzávěru NT AFP, h. CG, u. E 3 = riziko DS

Prenatální screening Ultrazvukový screening II. trimestru (18 – 22 týden) - zjištění počtu plodů, vitalitu, biometrie, stanovení délky těhotenství, proporcionalita plodu, nepřímé známky vrozené vady (růstová retardace, dysproporcionalita růstu, různé ultrazvukové markery, množství plodové vody, pohybová aktivita), přímý průkaz vrozených vad

Stanovení rizika postižení riziko dle věku matky, týdne těhotenství dle hodnot biochemických markerů v krvi matky, abnormalit UZ, hmotnost matky → při rizicích 1: 250 (350) invazivní vyšetření
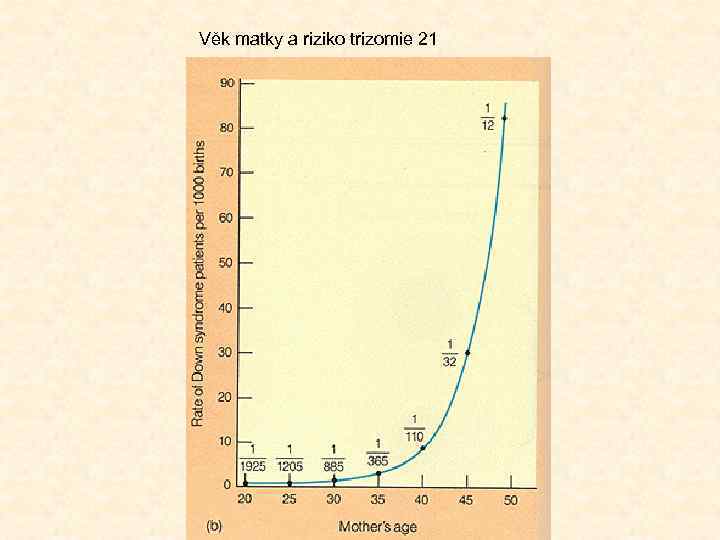
Věk matky a riziko trizomie 21

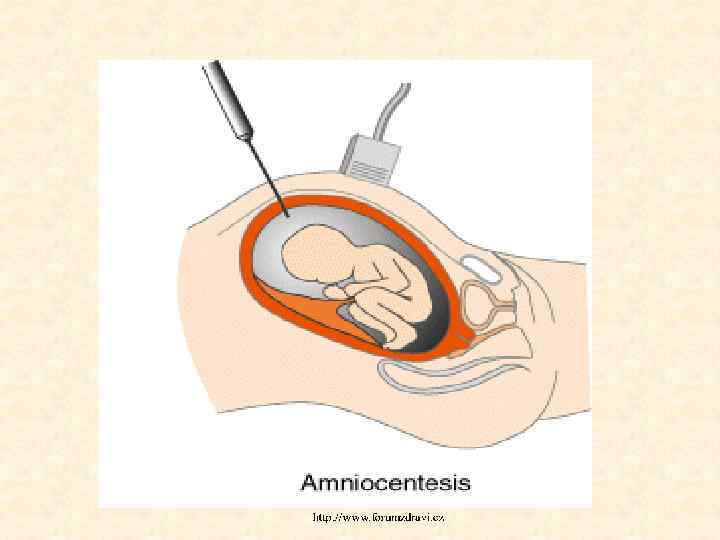
Invazivní prenatální metody • AMC vyšetření buněk plodové vody 16. -18. týden • CVS = vyšetření buněk choriových klků 10. -12. týden • Fetální krev (pupečníková) po 20. týden

Amniocentéza (AMC) - vyšetření fetálních buněk z plodové vody - dlouhodobá kultivace (14 dní), buňky rostou v koloniích na dně láhve, cytogenetická analýza - bezpečné, spolehlivé vyšetření, ambulantně (riziko 0, 5 %) - časná AMC (7 – 12 týden) – riziko vyšší (2 – 5 %) - možnost detekce nejčastějších trisomií a abnormalit gonosomů během tří dnů (FISH)

Kolonie amniových buněk

Vyšetření choriových klků (CVS) - časná metoda - biopsie vilózní tkáně choria (plodových obalů) - přímá metoda – buňky z povrchu klků nepřímá metoda – dlouhodobá kultivace vnitřních buněk klků - riziko ztrát cca 1% - cca 2 % nejednoznačných výsledků (extraembryonální tkáň) – nutnost potvrzení jinou metodou (AMC)

Kordocentéza - punkce pupečníkové cévy, odběr fetální krve - krátkodobá kultivace (2 dny) - možnost vyšetření dalších parametrů (biochemické, molekulárně genetické aj. ) - riziko vyšší (2 – 5 %)

Indikace invazivního prenatálního vyšetření: • vyšší věk matky ≥ 35 let • abnormální biochemický skrínink • abnormalita na UZ • nosičství balancované CHA u rodiče • psychologická • molekulární diagnostika choroby

Novorozenecký screening - vyšetření suché kapky krve z paty novorozence - cca 13 chorob - metabolických chorob - cíl – včasná detekce choroby a možnost léčebného ovlivnění komplikací - př. dieta u fenylketonurie

Další možnosti screeningu Presymptomatický screening - detekce choroby před jejím nástupem - př. nádorová onemocnění prsu, tl. střeva u osob s predispozicí - Huntingtonova choroba – problematické (není možnost léčby, nástup choroby po reprodukci, psychiatrické potíže u testovaných)

Další možnosti screeningu Detekce osob s rizikem - skríning nosičů (AR choroby) - př. thalasemie v Sardinii - screening heterozygotů CF u nás?

Léčba genetických chorob: • restrikce potenciálně toxického zevního agens (dieta u metabolických chorob př. fenylketonurie, hypercholesterolemie) • náhrada chybějícího produktu (př. vitamin D, antihemofilický faktor) • indukce enzymu léky (kongenitální nehemolytická žloutenka - barbituráty) • náhrada orgánu (transplantace orgánů) • odstranění orgánu (př. střevní polypóza) • operace (př. srdeční vady)
Genová terapie

Genová terapie – exprese exogenního genu v cílové hostitelské tkáni - vnesení pomocí vektoru (virus, plasmid) - somatické buňky, zárodečné buňky

Genová terapie ex vivo - pacientovy buňky exponovány vektoru in vitro (v tkáňové kultuře) (př. deficience adenozin deaminázy = imunodefekt T lymfocytů) in vivo - vektor vnesen přímo do pacientovy tkáně (př. metast. melanom – vnesení plasmidu s nepříbuzným HLA genem do nádoru = stimulace imunní odpovědi)

Děkuji za pozornost.
135._Genetika_v_medicine_genet._poradenstvi.ppt