Гемотрансфузия в зоне боевых действий.pptx
- Количество слайдов: 29

Гемотрансфузия в зоне боевых действий HTTP: //WWW. AUMF. NET/EMERGENCYWARSURGERY/UKR_CHAPTERS/E WS_CHAPTER 33. PDF

Вступление Около 75% всех случаев травм, которые подлежат эвакуации, не требуют трансфузий компонентов крови, а из оставшихся 25% большинство требует трансфузии только 1 - 4 единиц. Однако во время войны массивные кровотечения является главной причиной смертей, которые можно предотвратить. От 5% до 8% эвакуированных пострадавших теряют большой объем крови во время первичной помощи и нуждаются в "массивных гемотрансфузиях" (10 или больше единиц эритроцитов в течение 24 часов), что связано с высокой смертностью. Такие смерти происходят рано, как правило, в течение первых 6 -12 часов после травмы. В случаях массивной кровопотери нет никакой замены для трансфузий компонентов крови. Очень важно распознать таких пострадавших, потому что сопровождение трансфузий при массовом переливании пациентам должно осуществляться иначе, чем для других жертв.

Ранняя остановка кровотечений ● Пациенты, которые не теряют большого количества крови после травмы, скорее всего не потребуют применения препаратов крови. Хотя это утверждение очевидно, оно подчеркивает тот факт, что все попытки остановить кровотечение должны применяться на этапе оказания первичной медицинской помощи. ● При опасности кровопотерь, угрожающих жизни, на конечности надо срочно накладывать жгуты, в случае травматической ампутации, активной / продолжающейся кровотечения или подозрения на травмы сосуда (т. е. при пульсирующих кровотечениях или образованиях гематом). ● Для остановки наружных кровотечений нужно применять усовершенствованные повязки или местные гемостатические средства, утвержденные для использования в районе боевых действий. ● При проксимальных кровотечениях из конечностей (например, паховая участок, шея) невозможно наложить жгут, поэтому во время эвакуации как можно быстрее надо применить метод пальцевого прижатия.

● Остановка кровотечения в местах, где нельзя применить компрессионные методы остановки кровотечения- в грудной клетке, брюшной и тазовых полостях может быть достигнута только применении хирургических методов. Поэтому пациенты с подозрениями на кровотечение при травмах грудной клетки, брюшной полости и / или таза должны быть эвакуированы в медицинские пункты (медикосанитарные части) с возможностью проведения хирургических операций.

Препараты крови и их использование ●Трансфузии компонентов крови является необходимым пунктом в ведении массивных кровотечений, однако этого недостаточно без радикальной хирургической остановки кровотечения. ● Противошоковые / реанимационные мероприятия, предпринятые на прегоспитальном этапе, могут включать использование компонентов крови. ● Поскольку хирургические средства не доступны на Этапе 1, препаратов крови может не быть в наличии. ● В районе боевых действий с последующей передачей в медицинские пункты (медикосанитарная часть) среди компонентов крови преимущественно имеющиеся эритроциты I группы и плазма IV группы (свежезамороженная плазма, размораживается и сохраняется при 16 С до 5 дней в размороженном виде). ● Полевые госпитали имеют значительно больший перечень группоспецифических препаратов крови, включая аферезные тромбоциты и криопреципитат.

Совместимость препаратов крови система ABO и резус фактором ● Как только становится известна группа крови потерпевшего по системе АВО, надо использовать группоспецифические препараты крови (если они имеются). ● Пока группа крови пострадавшего не известно, для неотложных трансфузий безопасно использовать эритроциты I группы крови. ● Безопасной для неотложных трансфузий считается только плазма IV группы, которая не содержит ни анти А , ни анти В антител. Однако плазма IV группы есть довольно дефицитным ресурсом, поскольку лишь 4% населения имеют кровь этой группы, поэтому часто плазмы IV группы нет в наличии. Реакции против А Антигена обычно легче, потому плазма I группы (не содержит анти А Антител) следующей за безопасностью альтернативой при неотложных трансфузиях. ● В хирургических отделениях (Этап 2) обычно тромбоцитов нет в наличии, а препаратов плазмы может быть немного. Тогда, когда возникает потребность в таких препаратах (при массивных трансфузиях), необходимо ургентный забор свежей группоспецифической цельной крови. ● Принимая во внимание время, необходимое для забора свежей цельной крови с момента подачи запроса на нее (в лучшем случае 30 - 45 минут), только в очень редких случаях группа крови пострадавшего не известно. Если невозможно определить группу крови по системе АВО, опасно применять цельную кровь I группы. Это можно делать только в чрезвычайной ситуации, после того как уже применили не менее 10 единиц эритроцитов I группы (то есть после того, как кровь пациента в значительной степени замещена трансфузиями эритроцитов I группы).

Для неотложных трансфузий безопасным является использование эритроцитов 1 группы. ● Плазма крови IV группы (или плазма II группы как следующая самая безопасная альтернатива) используется для трансфузий в неотложных случаях. ● Если есть потребность в свежей цельной крови, она ДОЛЖНА быть группо специфичной Серьезные последствия применения несовместимой по резусом крови редко возникают у мужчин, которые уже имели трансфузии в анамнезе. Существует высокая (около 80%) вероятность того, что у резус отрицательных женщин, которым проводят трансфузии резус положительной крови, образовываются антирезусные антитела. Эта сероконверсия может поставить под угрозу следующую беременность Если запасы позволят, в неотложных случаях резус отрицательная кровь должна резервироваться для женщин детородного возраста (до 50 лет), пока не станет известна их группа крови и резус принадлежность. Если резус отрицательной крови нет в наличии, НЕ НУЖНО воздерживаться от назначения резус положительной крови (спасение жизни преобладает над риском резус иммунизации). Если проводятся трансфузии резуспозитивних тромбоцитов резус отрицательной женщине, явления можно минимизировать использованием резус иммуноглобулина (Rho. GAM) в течение 72 часов от трансфузии тромбоцитов. Резус сероконверсия после применения свежезамороженной плазмы и криопреципитата является редким явлением.

Массивные трансфузии ● Есть разные определения понятия массивной трансфузии, однако наиболее распространенным определением является потребность в 10 единицах компонентов крови в течение 24 часов. (Это основывается на приблизительной оценке количества крови у среднестатистического человека. Люди невысокого роста и пациенты детского возраста имеют меньший объем крови, что надо учитывать при трактовке пациента как такого, что требует массивных трансфузий). ● Выживание среди пострадавших, которым проводились массивные трансфузии, выше, чем у пациентов, которым применяли большие количества плазмы и тромбоцитов. На основе этих наблюдений перед окончательной хирургической остановкой кровотечения пациенты с массивной кровопотерей должны получать препараты крови в определенном соотношении, а именно - 6 эр. масс 6 свежез. плазм 1 тромбоконцентрат. Кроме того, стоит также обдумать назначения 10 единиц криопреципитата.

Раннее распознавание необходимости в массивной трансфузии. ❍ систолическое давление <110 мм рт. ст. ❍ ЧСС> 105 ударов в минуту. ❍ Гематокрит <32%. ❍ р. Н <7, 25. ❍ У пациентов с тремя вышеперечисленными факторами риска вероятность массивной трансфузии составляет примерно 70%. ❍ У пациентов с четырьмя перечисленными выше факторами риска вероятность массивной трансфузии составляет примерно 85%.

У пациентов с массивными кровотечениями не надо руководствоваться лабораторно определенной чертой до стабилизации состояния пациента (через значительный временной промежуток между забором крови и получением лабораторных результатов). ● Скорость и объем трансфузий препаратов крови должны определяться клинически, до осуществления хирургической коррекции (остановки) кровотечения. Задачей является поддержание адекватной перфузии, восстановление гемодинамики, умственных процессов, цвета кожи и выделения мочи> 0, 5 мл / кг / час. ● Необходимы протоколы массивных трансфузий и надлежащая коммуникация между сотрудниками отделения неотложной помощи, операционной, отделения интенсивной терапии и банка крови. ● Если тромбоцитов или плазмы нет в наличии, для обеспечения этими критическими компонентами нужно заготовить и перелить группоспецифическую свежую цельную кровь (которая обеспечивает всеми компонентами крови в определенном соотношении).

Резюме ● Выживание среди пострадавших, которым проводились массивные трансфузии, выше, чем у пациентов, которым переливают большие количества плазмы и тромбоцитов. ● Чтобы предупредить разведения, использования кристаллоидных растворов надо свести к минимуму. ● Целью является достижение систолического давления 90 мм рт. ст. (у пациентов без повреждения центральной нервной системы) к хирургической остановки кровотечения. ● Трансфузии препаратов крови нужно проводить в определенном соотношении, а именно - 6 эр. масс, 6 свежзам. плазм 1 тромбоконцентрат. ● Если тромбоцитов или плазмы нет в наличии, нужно заготовить / перелить свежую цельную кровь.
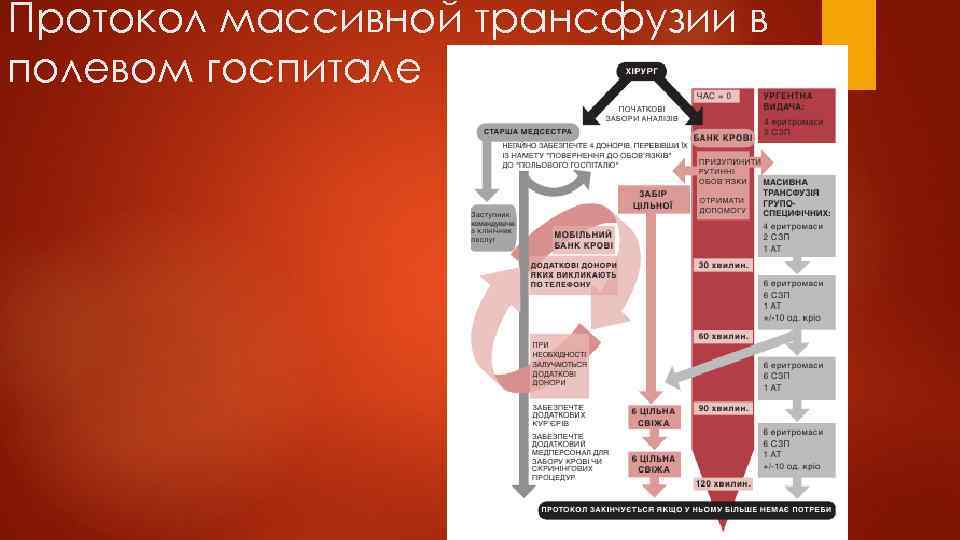
Протокол массивной трансфузии в полевом госпитале

У стабилизированных пациентов стандартные пределы трансфузий ❍ Трансфузии эритроцитов ♦ Гемоглобин <7, 0 г / л. ♦ Гемоглобин <9, 0 г / л при ожидании потерь крови вследствие планового хирургического вмешательства. ♦ Гемоглобин <10, 0 г / л у пациентов с ишемией миокарда. ❍ Трансфузии плазмы ♦ Когда нет кровотечений и при планировании инвазивных процедур без специальных причин для трансфузий. ♦ Активные кровотечения или планируемые инвазивные процедуры: трансфузии до достижения протромбина> 18, 0 или INR> 1, 5. ❍ Трансфузии тромбоцитов ♦ Количество тромбоцитов <50 при наличии активных кровотечений или для проведения инвазивных процедур: при нейрохирургических повреждений, в соответствии с указаниями хирурга. ♦ Количество тромбоцитов <30 у пациентов, нуждающихся в лечении антикоагулянтами (гепарин или варфарин). ♦ Количество тромбоцитов <20 у пациентов с фебрильной температурой ♦ Количество тромбоцитов <10.

Профилактика гипотермии Осложнения Активное / устойчивое согревания грелками / согревающими покрывалами на догоспитальном этапе. Жидкостные грелки высокой емкости. Подогретые травматологические наборы / операционные комнаты. Согревающие покрывала с принудительной подачей воздуха. Подогретый / увлажненный кислород. Ограничить хирургический доступ (например, методы хирургического лечения при травмах). Ацидоз Восстановление адекватной тканевой перфузии. Бикарбонат натрия. Гиперкалиемия Использовать свежую кровь (до 14 дней). Трансфузия крови через катетер, установленный как можно дальше от правого предсердия. Кальция хлорид (1 ампула) для стабилизации деятельности миокарда. Переход внеклеточного калия во внутриклеточное пространство. Коррекция ацидемия / щелочные растворы. Обычный инсулин 10 единиц с 1 ампулой (50 мл) 50% глюкозы. Ингаляция бета аагонистив. Гипокальциемия Кальция хлорид (1 ампула) под контролем уровня сывороточного ионизированного кальция, или на каждые 8 единиц плазмы. Коагулопатия / Микроваскулярная кровотечения Желаемая температура> 37 С Желаемый уровень р. Н> 7, 2. Желательно соотношение препаратов крови при осуществлении трансфузий - 6 еритроциты 6 свежезамороженная плазма 1 аферезни тромбоциты. Группоспецифической свежая цельная кровь должна использоваться в случае, если нее ма некоторых или всех этих препаратов крови. При персистирующих микроваскулярных кровотечениях – введение рекомбинантного фактора VІІа в дозе 7, 2 мг, несмотря на другие мероприятия.

● Коагулопатия ("разведение" и индуцированная травмой) ❍ Индуцированная травмой коагулопатия часто наблюдается на момент поступления у пациентов с тяжелыми травмами, коррелирует с потребностью в массивных трансфузиях и увеличивает риск смертности. ❍ Коагулопатия разведения развивается при массивных трансфузиях как следствие замены потерянной цельной крови на факторы и бедные тромбоциты жидкости, такие как кристаллоиды, коллоидные растворы и консервированные эритроциты. ❍ Коагулопатия разведения может быть неизбежной у пациентов, нуждающихся в массивных реанимационных мероприятий, из-за добавления раствора консервантов в консервированной крови после ее забора. Трансфузии консервированных эритроцитов, плазмы и тромбоцитов в соотношении 1: 1: 1 приводят к образованию раствора с гематокритом 30%, уровнем факторов коагуляции около 60% и тромбоцитов 80 х 109 / л.

❍ Ограничить применение кристаллоидных и коллоидных растворов; они значительно степени интенсифицируют эффекты разведения. ♦ Главным образом использовать только как носители лекарственных средств. ♦ Следует избегать дополнительного назначения кристаллоидов для восстановления циркулирующего объема, предпочитая препаратам крови. ♦ Если препараты крови не доступны, можно рассмотреть возможность восстановления циркулирующего объема 6% раствором Гетастарч (Гекстенд) 5001000 мл до достижения систолического АД 90 мм рт. ст. ❍ Рекомбинантный фактор VIIа может снизить потери крови при тупой травме, хотя его преимущества менее очевидны при проникающей травме. Использование рекомбинантного фактора VIIа вне перечня зарегистрированных показаний (100 мкг / кг или 7, 2 мг) все еще считается спорным и должно осуществляться после полного клинического оцинюванння и после оптимальных мер по гипертермии, ацидоза и коагулопатии разведения. ❍ Если используют рекомбинантный фактор VIIа, то перед назначением этого препарата нужно достичь адекватного количества тромбоцитов и фибриногена (которые можно скорректировать трансфузиями), иначе этот препарат будет менее эффективным.

План лечения трансфузионной реакции ● ПРЕКРАТИТЬ трансфузию. ● Оценить состояние пациента: измерить основные жизненные показатели, провести аускультацию легких. Если пациент в сознании - опросить относительно жалоб. ● Если есть лихорадка и беспричинная гипотония, учтите вероятность ошибки при определении группы крови по ABO и бактериальной контаминации / сепсиса. ● При признаках беспричинной гипоксии учтите вероятность гипергидратации (перегрузка объемом) и синдрома TRALI (острое повреждение легких вследствие трансфузии). ● При беспричинной гипотонии / шока без гипертермии учтите возможность развития тяжелой аллергической реакции / анафилактического шока. ● При бронхоспазме или симптомах типа отека Квинке учтите возможность аллергической реакции. ● При наличии изолированной уртикарных сыпи наиболее вероятна реакция по типу аллергического дерматита (уртикарная реакция). ● При наличии изолированной лихорадки у стабильного пациента наиболее вероятна фебрильная реакция. Несмотря на это, контейнер с кровью нужно также направить в банк крови для исключения ошибки при определении группы крови по ABO или бактериальной контаминации.

Острая гемолитическая трансфузионная реакция (групповая несовместимость по ABO) ● Обычно развивается быстро (от минут до нескольких часов) после начала трансфузии разногрупных по АВО эритроцитов. ● Смертность может достигать> 15%, этот показатель прямо пропорционален количеству перелитой разногрупной крови. ● Наиболее частой причиной возникновения гемолитических трансфузионных реакций технические ошибки, возникающие вне банка крови. ● Наиболее ранним признаком является лихорадка, поэтому всегда при возникновении фебрильной реакции на фоне трансфузий следует исключить возможность гемолитической трансфузионной реакции.

У пациентов без сознания / под действием седативных медикаментов единственными симптомами могут быть: ❍ Лихорадка. ❍ Необъяснимая гипотония. ❍ тахикардия. ❍ Темный цвет мочи (признак гемоглобинурии). ❍ Почечная недостаточность. ❍ Развитие генерализованных кровотечений по коагулопатичному типу в результате присоединения диффузного внутрисосудистого свертывания крови (ДВС). ● Нередко таким пациентам проводится трансфузия дальнейших доз несовместимой крови перед тем, как медицинский персонал установит наличие гемолитической трансфузионной реакции. ● Пациенты в сознании также могут жаловаться на озноб, выраженная боль в пояснице (признак поражения почек), одышку, тревожность, боль в грудной клетке, тошноту и рвоту. ● Чтобы предупредить почечную недостаточность, введите 0, 9% раствор натрия хлорида и внутривенно - фуросемид в дозе, достаточной для поддержания надлежащего диуреза (цель: 100 мл / ч. Или 1 -2 мл / кг / ч. Для пациентов с низкой массой тела) до прекращению гемоглобинурии. ● Мониторинг показателей свертывания крови и количества тромбоцитов необходим для исключения опасности развития ДВС. ● Трансфузии свежезамороженной плазмы и тромбоцитов могут быть необходимыми при развитии коагулопатичних кровотечений.

Лечение острой гемолитической трансфузионной реакции ● Остановите трансфузию и четко и разборчиво маркируйте контейнер с кровью, который предположительно стал причиной реакции. ● Поддерживайте артериальное давление и диурез с помощью 0, 9% раствора натрия хлорида ± фуросемид внутривенно (целевой диурез 100 мл / час. до прекращения гемоглобинурии). ● Наблюдайте за пациентом на предмет возникновения коагулопатичних кровотечений при развитии диффузного внутрисосудистого свертывания и контролируйте показатели коагулограммы / количество тромбоцитов. При необходимости проводите лечение свежезамороженной плазмой и / или инфузиями тромбоцитов. ● Повторно проверьте идентификационные данные пациента и контейнера с кровью, чтобы исключить возможные технические ошибки. ● Сделайте запись в полевой медицинской карте или в медицинской документации пациента с описанием подозреваемого реакции и проведенного лечения. ● Отправьте все контейнеры перелитой крови, которые у постели пациента, в банк крови (или на следующий этап оказания медицинской помощи).

Бактериемия и сепсис, вызванные контаминированными компонентами крови. ● Компоненты крови, которые хранятся в жидком виде (тромбоциты и эритроциты), является благоприятным питательной средой, поэтому даже незначительная контаминация бактериями может вызвать их рост в компонентах крови во время их хранения. Эти бактерии могут приводить к лихорадки и бактериемии во время или вскоре после трансфузии. Если же инфицирование значительное или есть грамотрицательные микроорганизмы, может развиться развернутый сепсис (гипотония / шок). ● Самый высокий риск развития бактериемии / сепсиса существует при трансфузии тромбоцитов, поскольку они могут храниться при комнатной температуре 5 дней. ● В случае лихорадки и гипотонии во время или непосредственно после трансфузии тромбоцитов нужно назначать антибиотики широкого спектра действия. ● Поскольку лихорадка и гипотония также симптомами трансфузии, несовместимой по АВО крови, часто сепсис очень тяжело отличить от гемолитической трансфузионной реакции, особенно на ранних стадиях, у постели больного. Выявить и исключить групповую несовместимость по АВО может банк крови. Как только групповая несовместимость была исключена банком крови, пациенту следует назначить антибиотики широкого спектра действия.

Фебрильная негемолитическая трансфузионная реакция ● Примерно 1% всех трансфузий сопровождаются повышением температуры тела (определяется как повышение на 10 ° C выше нормы в пределах 1 часа после трансфузии), которое может сопровождаться как с ознобом, так и без него. ● Профилактикой является использование отмытых эритроцитов или премедикация ацетаминофеном (парацетамолом) перед трансфузией (такая премедикация вряд ли маскировать лихорадку, вызванную гемолитическими реакциями или бактериальной контаминацией). ● Не существует теста или анализа, который позволил бы однозначно диагностировать качественную фебрильную реакцию, которая к тому же может быть первым симптомом гемолитической реакции или переливания продукта, контаминированного бактериями. Именно поэтому при возникновении лихорадки нужно прибегнуть к таким мерам: ❍ Немедленное прекращение трансфузии; ❍ Оценить / выключить возможность групповой несовместимости по АВО или бактериемии.

Острое повреждение легких вследствие трансфузии (TRALII синдром) ● Острое повреждение легких вследствие трансфузии (TRALI) проявляется внезапным развитием "некардиогенный" отека легких с одышкой, гипоксемией и возникновением легочных инфильтратов в пределах 6 часов после трансфузии. ● Чаще всего применении цельной крови, трансфузий тромбоцитов, эритроцитов и ССП. ● Показатель смертности при TRALI составляет около 5 -8% случаев с подтвержденным диагнозом, хотя большинство пациентов при надлежащей поддерживающей терапии полностью выздоравливают.

● Диагностика. ❍ При травме синдром TRALI бывает трудно отличить от сопутствующего ушиба легких, аспирации крови, жировой эмболии и / или ингаляционного поражения (необходимо учитывать механизм поражения в каждом конкретном случае). ❍ Картина при рентгенографии органов грудной клетки подобно острого респираторного дистресс синдрому с наличием билатеральных очаговых альвеолярных инфильтратов, как правило, с нормальными контурами тени сердца и без признаков выпота. ❍ у пациентов, которым необходима интубация, обнаруживается повышенное пиковое давление в дыхательных путях (пиковое давление вдоха) и пенистые розовые выделения из дыхательных путей. ❍ Главной особенностью TRALI - необходимость отдифференцировать некардиогенный отек легких от перегрузки объемом или сердечной недостаточности.

Диагностика (продолжение) ♦ На Этапе 2: диагностика в основном базируется на клиническом осмотре, обследовании и определении центрального венозного давления. ♦ На Этапе 3: проведение Ехо кардиографиии у постели пациента может дать дополнительную информацию относительно возможного перегрузки объемом. ♦ Если четко исключить перегрузки объемом не удается, целесообразным может быть назначение фуросемида. Если же клиническое состояние пациента не улучшается на фоне усиленного диуреза, наиболее вероятным является наличие у пациента TRALI.

● Лечение TRALI: ❍ Поддерживающая терапия. ❍ При легких степенях может быть достаточно подачи кислорода для поддержания удовлетворительной сатурации. ❍ Часто необходима интубация и искусственная вентиляция легких. Желательно проводить искусственную вентиляцию в режиме "защиты легких" (напр. с небольшим дыхательным объемом и давлением плато в дыхательных путях). ❍ В отличие от респираторного дистресс синдрома у взрослых, улучшенния наступает достаточно быстро. Большинство пациентов можно снимать с искусственной вентиляции и интубации в течение 48 часов, а рентгенологическая картина органов грудной клетки нормализуется в пределах 4 -7 дней.

Аллергические трансфузионные реакции ● Легкие аллергические реакции включают одышку, бронхоспазм / свистящие хрипи и / или боль в животе (интестинальный отек). ● В тяжелых случаях аллергические реакции могут включать внезапное возникновение стридорозного (свистящего) дыхание, отек Квинке, дыхательную недостаточность. ● Настоящие анафилактические реакции (с гипотонией и шоком) возникают достаточно редко. ● не сопровождаются лихорадкой. ● Лечение аллергических реакций: ❍ Немедленное прекращение трансфузии. ❍ В случае, если наблюдаются лишь явления бронхоспазма (без стридора, отека Квинке или гипотонии): ♦ Бронхолитики (альбутерол, селективный бета 2 адреноблокатор). ♦ Дифенгидрамин (димедрол) 25 -50 мг в / в. ♦ Возможно назначение ранитидина 50 мг в / в. ♦ Кислород 6 -8 л / мин. через лицевую маску для поддержки сатурации кислородом на уровне> 93%.

❍ Если есть явления стридора или отека Квинке, кроме описанных выше, употребляйте следующие меры: ♦ Интубация. ♦ Эпинефрин (адреналин) 0, 3 мл раствора 1: 1, 000 внутримышечно (доза для взрослых), повторное введение каждые 3 -5 минут по необходимости. ❍ Если наблюдаются явления беспричинной гипотонии или шока: ♦ Инфузионная терапия и вазопрессоры (например. , Допамин), если нужна поддержка нормального артериального давления. ♦ При необходимости - метилпреднизолон 125 мг в / в.

Появились вопросы? СПАСИБО ЗА ВНИМАНИЕ И ТЕРПЕНИЕ!!!!
Гемотрансфузия в зоне боевых действий.pptx