7089a0581b26de02b72c3bfe1d4b7aef.ppt
- Количество слайдов: 42

ГЕМОРРАГИЧЕСКИЙ ВАСКУЛИТ (болезнь Шенлейн-Геноха) Подготовила: Назарбекова А. Ж.

Геморрагический васкулит Это системный васкулит с Ig. A-иммунными комплексами, поражающий мелкие сосуды (капилляры, венулы, артериолы) с типичными изменениями со стороны кожи, кишечника и почек в сочетании с артралгиями или артритом. В основе болезни лежит микротромбоваскулит, поражаю щий сосуды кожи и внутренних органов (капилляры, артериолы, венулы); Наиболее часто встречающийся системных васкулит; Болезнь может начаться в любом возрасте. Но чаще всего болеют лица до 16 лет. Частота встречаемости: 13, 5 на 100 тыс. детей; Соотношение мальчиков и девочек: 1 : 1.
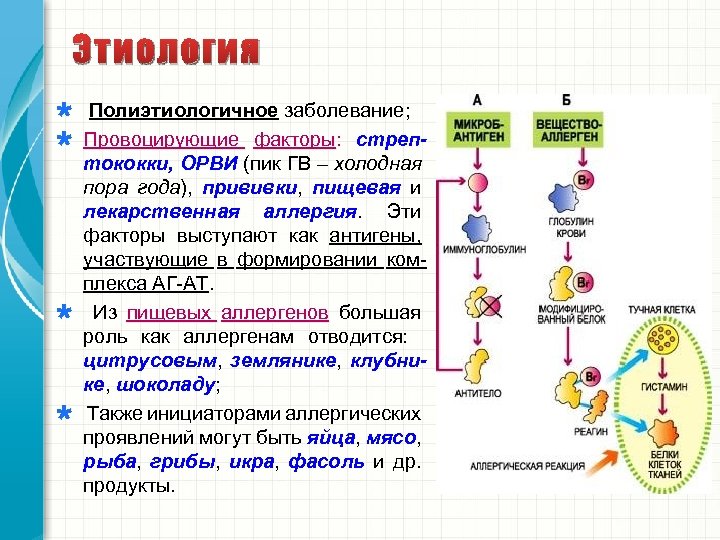
Этиология Полиэтиологичное заболевание; Провоцирующие факторы: стрептококки, ОРВИ (пик ГВ – холодная пора года), прививки, пищевая и лекарственная аллергия. Эти факторы выступают как антигены, участвующие в формировании комплекса АГ-АТ. Из пищевых аллергенов большая аллергенов роль как аллергенам отводится: цитрусовым, землянике, клубнике, шоколаду; Также инициаторами аллергических проявлений могут быть яйца, мясо, рыба, грибы, икра, фасоль и др. продукты.

Соответствие этиологии к клиническим формам Валентина Александровна Насонова подчеркивала, что: S После пищевой аллергии или интоксикации болезнь дебютиинтоксикации рует абдоминальной пурпурой. Кроме того абдоминальный пурпурой синдром может развиться у детей после употребления в пищу апельсинов, на фоне глистной интоксикации и лямблиоза апельсинов лямблиоза кишечника, а также ОРЗ и кариеса зубов. кишечника зубов S При кожном и кожно–суставном синдромах могут иметь кожном синдромах место аллергизирующие факторы в виде респираторных и стрептококковых инфекций (ОРЗ, ангина, хр. тонзиллит, гайморит, отит, кариес зубов). S Почечный сидром во всех случаях дебютирует после острых сидром заболеваний (ОРЗ, ангина), переохлаждение или (и) на фоне ангина переохлаждение хронических очагов в инфекции (тонзиллит, синусит, кариес зубов, холецистит), нередко с исходом в хронический холецистит гломерулонефрит. S У 25% детей болезнь может возникнуть без видимых причин. 25% детей причин

Патогенез Для ГВ характерна системность поражения кровеносных сосудов. ЦИК и активируемые ими комплименты вызывают васкулит с фибри- ноидным нефрозом, периваскулярным отеком, блокадой микроциркуляции, лейкоцитарной инфильтрацией, геморрагиями и дистрофическими изменениями в очаге поражения, вплоть до некрозов Повреждённый эндотелий инициирует процесс внутрисосудистого тромбообразования: стенка сосуда после повреждения начинает способствовать адгезии тромбоцитов, высвобождения из них эндогенных факторов агрегации, участвовать в агрегации тромбоцитов и активировать контактную фазу процесса свертывания крови. Фибрин стабилизирующий фактор стенки сосудов способствует образования окончательного фибрина Развивается микротромбоваскулит с гиперкоагуляцией которая преобладает на всех этапах заболевания. Наряду с комплексом АГ–АТ + комплемент, на стенку кровеносных сосудов воздействуют гистамин и гистаминоподобные вещества, которые избыточно накапливаются в крови больных. Важное значение имеет нейрососудистый механизм, способствую-щий развитию микротромбозов

Патоморфология ▼ ▼ В процесс вовлекаются микрососуды кожи, суставов, ЖКТ и почек. Кожа. Если при ГВ наблюдаются деструктивные (некротические и язвенные) изменения, то преобладает отек, геморрагическая инфильтрация и фибриноидные изменения соединительнотканной основы изменения кожи. Все это осложняется гнойной инфекцией ▼ В ЖКТ – тонкий кишечник: на фоне геморрагических инфарктов слизистой оболочки и подслизистого слоя развиваются обширные некротические и язвенные изменения. Воспаление и деструкция может изменения перейти на мышечную и серозную оболочку перфорация кишечника к разлитому фиброзно гнойному перитониту ▼ Поражение почек при ГВ может возникнуть в начале, середине и почек конце заболевания, когда другие признаки ГВ исчезают или исчезли. Прогрессирование почечной патологии как бы ослабляет тяжесть сосудистых изменений в других органах, в ЖКТ и коже. В почках часть коже капиллярных петель подвергается тромбозу и фибриноидному некрозу. Может развиться подострый и хронический гломерулонефрит с исходом в сморщенную почку и азотемию, но чаще всего по исчезновению клинических признаков острого гломерулонефрита клубочки почек приобретают нормальную структуру

Классификация По формам: 1. кожная и кожно-суставная: a) простая b) некротическая c) с холодовой крапивницей и отеками 2. абдоминальная и кожно-абдоминальная 3. почечная и кожно-почечная (в т. ч. с нефротическим синдромом) 4. смешанная По течению: 1) молниеносное течение (часто развивается у детей до 5 лет); 2) острое течение (разрешается в течение 1 месяца); 3) подострое (разрешается до 3 -ех месяцев); 1. затяжное (разрешается до 6 месяцев); 2. хроническое.

Классификация по Г. А. Лыскиной (2000 г. ): 1. Форма (эволюция) болезни: а) начальный период; б) улучшение; в) обострение. 2. Клинические формы: а) простая; б) смешанная. 3. Клинические синдромы: а) кожный; б) суставной; в) абдоминальный; г) почечный. 4. Степень тяжести. • Легкая: 1) общее состояние – удовлетворительное; 2) необильные высыпания; 3) возможны артралгии. • Среднетяжелая: 1) общ. состояние – средней тяжести; 2) обильные высыпания; 3) артралгии, артрит; 4) периодические боли в животе; 5) микрогематурия; 6) небольшая протеинурия (следы белка в моче). • Тяжелая: 1) общее состояние – тяжелое; 2) высыпания обильные сливные с элементами некроза; 3) хронические ангионевротические отеки; 4) упорные боли в животе; 5) желудочно‑кишечное кровотечение; 6) макрогематурия; 7) нефротический синдром; 8) ОПН. 5. Характер течения: 1) острое (до 2 месяцев); 2) затяжное (до 6 месяцев); 3) хроническое.

Клиническая картина В целом ГВ – это доброкачественное заболевание. Обычно оно заканчивается спонтанной ремиссией или даже выздоровлением в течение 1 – 2 недель от момента его начала. Однако нередко болезнь приобретает рецидивирующий характер, которое в отдельных случаях может привести к развитию тяжелой почечной патологии. Заболевание проявляется «триадой» симптомов: 1) геморрагическими высыпаниями на коже (пурпура); 2) артралгиями и/или артритом (преимущ. крупных суставов); 3) абдоминальным синдромом (отмечается у 2/3 больных). NB! При наличии последних двух признаков обычно наблюдается повышение температуры тела.

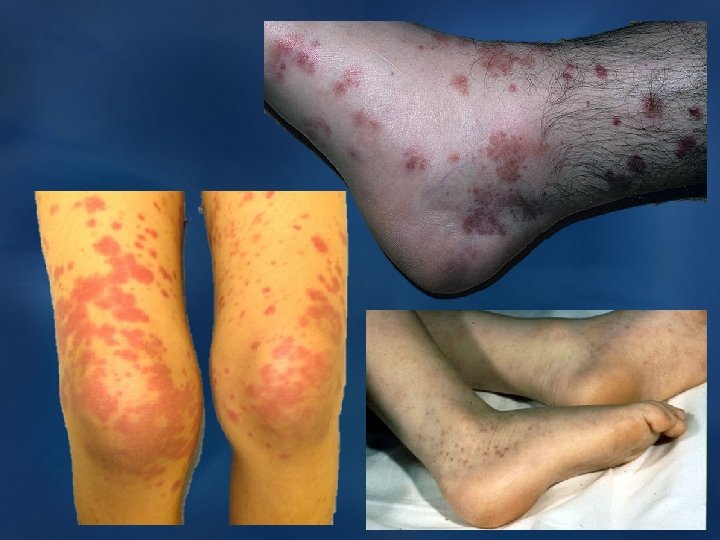
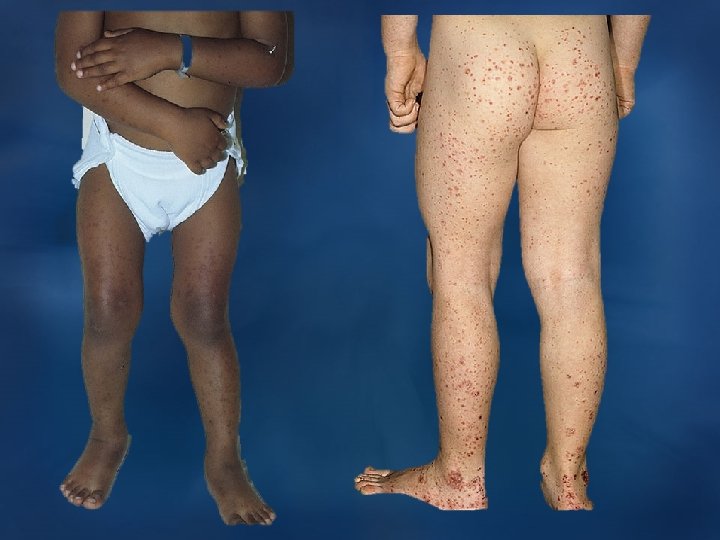
q Кожный синдром: S Характерен – васкулитно-пурпурный тип кровоточивости. S Вначале на коже появляются эритематозные, иногда зудящие папулы, располагающиеся на разгибательных поверхностях голеней, бедер, ягодицах, редко на туловище. Затем папулы превращаются в туловище типичную пурпуру, проходящую все стадии развития вплоть до гиперпигментации, сохраняясь длительное время. В тяжелых гиперпигментации случаях развиваются участки некрозов, покрывающихся корочками. случаях участки некрозов, покрывающихся корочками S Особенности сыпи при ГВ: симметричность, при пальпации слегка приподнимаются над уровнем кожи, строго отграничены, не исчезают при надавливании. S Для детей одновременно с высыпаниями характерно возникновение высыпаниями ангионевротического отека на кистях и стопах, губах, ушах, в области глаз и волосистой части головы q Суставной синдром: S Может возникнуть после кожного, но чаще всего развивается одновременно с ним – кожно-суставной синдром. S Наблюдается отек в области крупных суставов (особенно часто – суставов коленных и голеностопных), который сопровождается летучими (не более 3 -х дней) болями разной интенсивности (от ломоты до интенсивности острейших болей); острейших болей

q Абдоминальный синдром: S М. б. на фоне кожного / кожно-суставного синдрома, но они редко предшествуют им, проявляясь изолированно кровоизлияниями в стенку кишечника / в брюшину, отеком и дискинезией ЖКТ S Характер болей: приступообразные, типа кишечной колики, возникают внезапно, локализуются вокруг пупка, в правом подреберье, подложечной или правой подвздошной областях S При тяжелых формах ГВ боли в животе очень сильные и дети мечутся в постели и кричат, принимают вынужденное положение (лежа на боку с поджатыми к животу ногами). Возникают подозрения ногами) на аппендицит, инвагинацию кишечника, перитонит, острый панкреатит, язву желудка, холецистит, глистную инвазию. Боль обусловлена кровоизлияниями в стенку кишки. S При “чистом” абдоминальном синдроме (без васкулита на коже) – синдроме диагностика весьма затруднена. S Геморрагии на слизистой оболочке кишечника и желудка проявляются кровавой рвотой, меленой или свежей кровью в стуле, а также ложными позывами, учащенным стулом или его задержкой. S Абдоминальные боли могут повторяться в течении дня, нескольких дней, недели и более NB! Боли в животе м. б. нерезкими, без определенной локализации, и больные вспоминают о них лишь при тщательном расспросе.

S Внешний осмотр у больных с АС выявляет: бледность кожи, осмотр запавшие глаза, заостренные черты лица, сухой язык, симптомы раздражения брюшины S Пальпация живота всегда усиливает боли, выявляя признаки Пальпация поражения брюшины. S Синдром, как правило сопровождается лихорадкой. Все разнообразие клинической картины абдоминального синдрома можно уложить в следующие варианты: 1) Типичная кишечная колика; 2) АС, симулирующий острый аппендицит или прободение кишки; 3) АС с развитием инвагинации кишки. Больные с абдоминальным синдромом должны быть под совместным наблюдением терапевта и хирурга, чтобы в случае необходимости своевременно решить вопрос об операции.

q Почечный синдром: S Клиника почечного синдрома – это фактически острый гематурический гломерулонефрит, развившийся на фоне кожного, кожно–суставного или других синдромов и обусловленный поражением капилляров клубочков. S Поражение почек может протекать и по типу хронического гломерулонефрита. S В любом случае наблюдается: микро- и макрогематурия, протенурия, целиндрурия. Артериальная гипертензия при целиндрурия этой форме нефрита у детей отмечается редко. S Иногда развивается нефротический синдром. S Исход: признаки нефрита исчезают через несколько недель или месяцев, у части больных они не исчезают вовсе, быстро месяцев прогрессируя с исходом в уремию в первые 2 года болезни. NB! В любом случае поражение почек при ГВ делает прогноз заболевания – угрожающим.

q Злокачественный синдром: § Может наблюдаться у детей до 5 лет. § В литературе описывается случай молниеносной пурпуры у девочки § § § 2 лет: ГВ развился у нее после употребления в пищу съедобных качественных грибов, спустя 2– 3 часа все тело ребенка покрылось геморрагиями красновато–синего цвета, которые очень быстро распространились, покрывая лицо и волосистую часть головы. При поступлении девочка была очень беспокойной начались судороги потеря сознания смерть через 8 часов от начала высыпаний. На вскрытии: обнаружены множественные геморрагические инфаркты во всех отделах головного мозга При злокачественном синдроме с молниеносным течением не бывает кровотечений из слизистых, но очень характерны экхимозы на коже, которые с невероятной быстротой появляются и распространяются сначала симметрично на ногах, затем по всему телу, окраска их может быть красновато–черной или синей, на коже образуются кровянистые уплотнения, кровянисто–серозные пузыри. зуются кровянистые уплотнения, кровянисто–серозные пузыри Эти высыпания на коже могут сопровождаться лихорадкой, прострацией, судорогами, т. к. наблюдается поражение сосудов судорогами головного мозга, при этом больной может погибнуть в течении нескольких часов от геморрагических инфарктов мозга.

Диагностика Анамнез: тщательно выяснить аллергические ситуации накануне болезни – перенесенные ангины, ОРЗ, прием аллергических лекарств и пищевых продуктов, переохлаждение. Важно знать о переохлаждение раннем анамнезе, склонности к аллергии в виде ЭКАК. Осмотр: определение васкулитно–пурпурного типа кровоточивости. При абдоминальном синдроме васкулит может сочетаться или синдроме осложняться всеми острыми хирургическими заболеваниями органов брюшной полости. Вопрос о причине болей в животе необходимо полости решать вместе с хирургами. ОАК: гипертромбоцитоз, лейкоцитоз с эозинофилией ОАМ: микро- и макрогематурия (реже) и протеинурия Гемостазиограмма: гиперкоагуляция, вследствие значительного антикоагулянтных свойств, сокращение тромбинового времени, ускорение нейтрализации (или функциональное не использование) добавленного извне гепарина – толерантности плазмы к гепарину. § Наблюдаются начальные признаки коагулопатии потребления, о чем свидетельствует гиперкоагуляция на первой фазе сокращения времени свертывания крови по Ли-Уайту

§ Почти у всех больных отмечается угнетение фибринолитической системы: низкий % спонтанного фибринолиза, имеется также фибринолиза значительное кровяного сгустка NB! Такой тип гемостазиограммы характерен для гиперкоагуляционной фазы ДВС–синдрома. Также необходимо помнить, что ГВ может осложняться ДВС–синдромом. Но ГВ отличается от ДВС– синдрома: мелкоочаговостью, пристеночностью, нормальным / содержанием в плазме фибриногена, нет тромбоцитопении потребления и других проявлений. Для оценки тяжести и варианта течения процесса важно провести следующие исследования: • Количественные определение содержания ф-ра Виллебранда в плазме. Его уровень при ГВ (в 1, 5– 3, 0 раза) и степень соответствует тяжести и распространенности поражения микрососудов). NB! ф. Виллебранда синтезируется только в эндотелии сосудов. • Определение содержания в плазме ЦИК подтверждает связь ЦИК заболевания с этим базисным механизмом. При ГВ уровень этих комплексов в плазме, как правило, повышен, хотя не выявляется соответствие между степенью этого повышения и тяжестью болезни.

3. Гиперфибриногенемия, в плазме α 2 - и γ−глобулинов, а также α 1 -кислого гликопротеина – отражает остроту и тяжесть болезни. гликопротеина NB! Определения эти очень важны: при очень высоком содержании в плазме белков острой фазы гепаринотерапия становится менее эффективной, т. к. белки связывают большое количество гепарина. 4. Определение в сыворотке криоглобулинов – простой тест, позвокриоглобулинов ляющий распознать «криоглобулинемическую форму болезни» . Важно путем охлаждения сыворотки, начиная с 37°С, установить, при какой температуре образуется белковый осадок: чем больше содержание криоглобулинов тем при более высокой температуре образуется преципитат (при большом количестве – при 30 -40°С, при преципитат среднем 20 -22°С, при малом только при 4°С). • Определение антитромбина III и степени гепаринорезистентности плазмы – для подбора необходимой дозы гепарина и устранения плазмы из крови больного белков “острой фазы“. 3. Наиболее значительны эти сдвиги у больных в зоне высыпания, с абдоминальной фазой и при поражении почек. Активность воспалительного процесса оценивается по общеприпроцесса нятым показателям, но особенно ценно исследование белков острой фазы (СРБ, α 1 -гликопротеина, фибриногена), а также по степени активации моноцитов.

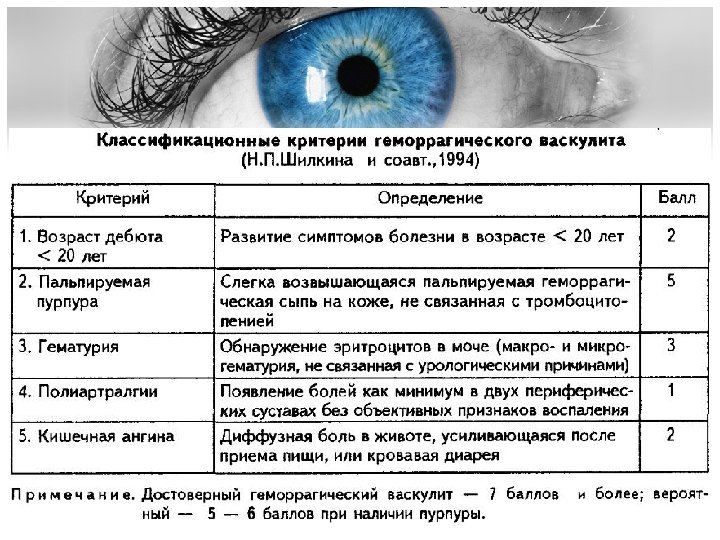
Критерии диагностики

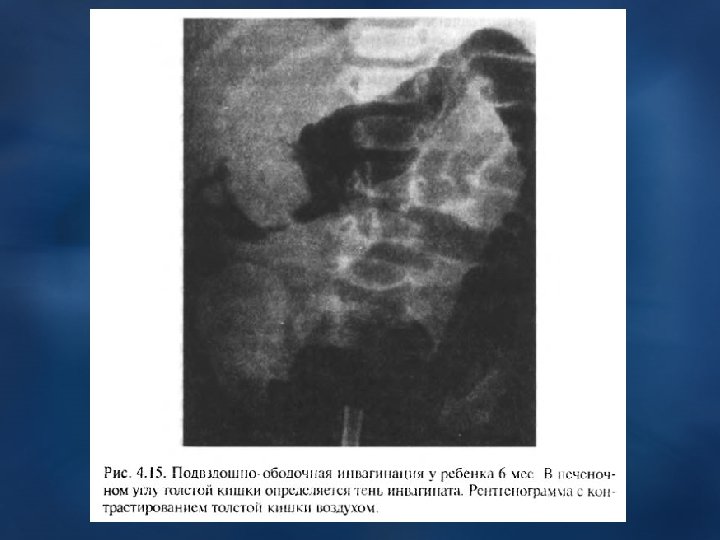
ИНВАГИНАЦИЯ КИШЕЧНИКА Наиболее часто встречается у детей, особенно 1 -го года жизни (70 %), встречается в 2 раза чаще у мальчиков чем у девочек. Характерно: острое внезапное начало (во время сна или кормления), ребенок вскрикивает от сильной боли в животе, начинает беспокоиться, затем плакать, кричать, отказываться от груди, “сучит ножками”. Боли приступообразные со «светлым» промежутком (на 5 -10 мин). После 1 -го приступа болей может начаться рвота, а через несколько часов – задержка стула и газов. Прожилки крови в стуле или чистая кровь важный, но поздний симптом Через 8– 12 часов наступает интоксикация организма, обезвоживание с нормальной или t 0 тела. Может наступить шокоподобное состояние. тела Осмотр: язык сухой, обложен, Ps частый, слабого наполнения, дыхание поверхностное и шумное. В начале живот мягкий, доступен глубокой пальпации во всех и шумное отделах. Справа от пупка, чаще в области правого подреберья, можно обнаружить отделах опухолевидное образование мягкоэластической консистенции, малоболезненное при пальпации. В поздней стадии болезни – живот вздут, напряженный, резко болезненный при пальпации во всех отделах. Обзорная рентгенография: затемнение в правой полости живота; : Ирригоскопия с бариевой кашей / воздухом: видны внедрение одной части кишки в : другую, подвздошной в ободочную, инвагинация в толстом кишечнике. На месте инвагината барий встречает препятствие, образует “чаши”, полукруги, “трезубцы”. Лечение: в первые 12 ч. неоперативное (баллон Ричардсона). После – резекция участка кишки.

ОСТРЫЙ АППЕНДИЦИТ Острый аппендицит – заболевание, которое нужно исключить во всех случаях болей в животе. В возрасте до 1 года аппендицит встречается редко, возникая чаще у детей 7 -14 лет. Как и при инвагинации первым признаком аппендицита является – болевой синдром. Боль возникает постепенно, но м. б. и внезапной, носит постоянный ноющий характер. Важно отметить, что боль интенсивна только в начале заболевания, затем она (из-за гибели нервных рецепторов в аппендиксе). Боль в животе, сначала в эпигастральной области или околопупочной области; нередко она имеет нелокализованный характер (Боли «по всему животу» ), через несколько часов боль мигрирует в правую подвздошную область — симптом «перемещения» или симптом Кохера (или Кохера-Волковича). Он может сопровождаться одно – или двукратной рвотой, свидетельствующей о раздражении брюшины. Дети занимают вынужденное положение на спине или правом боку. На левом боку боль усиливается, т. к. слепая кишка вместе с воспаленным отростком провисает в брюшную полость. Подъём температуры до 37— 38º С (субфебрильная лихорадка). Триада Murphy – анорексия, рвота, температура). в периферической крови отмечаются гиперлейкоцитоз до 15 -20· 109/л, нейтрофилез со сдвигом формулы влево.

Специфические симптомы аппендицита ▼ Симптом Кохера-Волковича - начало болей в эпигастральной зоне и постепенное ▼ ▼ ▼ ▼ опусканиее в правую подвздошную область через несколько часов. симптом Бартомье-Михельсона – болезненность при пальпации слепой кишки усиливается в положении больного на левом боку; симптом Воскресенского ( «рубашки» ) – врач левой рукой натягивает ру-башку больного за нижний край, во время вдоха больного кончиками паль-цев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения – отмечается резкое усиление болезненности; симптом Образцова – усиление болезненности при давлении на слепую кишку и одновременном поднимании выпрямленной в коленном суставе правой ноги; симптом Ровзинга – появление / усиление болей в правой подвздошной области при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки; симптом Ситковского – возникновение или усиление болей в правой подвздошной области в положении больного на левом боку; симптом Щёткина-Блюмберга – усиление боли при резком отнятии руки, по сравнению с пальпацией; Симптом «отталкивания руки» (детям до 3 -ех лет) – отталкивания руки врача при осмотре ребенка в состоянии медикаментозного сна (3% р-р хлоралгидрата). повышенная болезненность в точке Mc. Burney – точка между наружной и средней третью воображаемой линии, соединяющей передне-верхний угол подвздошной кости с пупком;

МЕЗАДЕНИТ (острый неспецифический мезаденит ) Начало – внезапное. Больной жалуется на схваткообразные или постоянные боли, локализующиеся в области пупка или справа от него. Боли продолжаются от нескольких часов до 2 -3 дней. Температура тела , Ps, появляются икота, тошнота, рвота, понос / запор, иногда – гиперемия зева, лица. Общее состояние – удовлетворительным. Пальпация: могут определяться плотные лимфатические узлы, иногда в виде : бугристых образований. При вовлечении в процесс брюшины над воспалёнными образований лимфоузлами в брыжейке кишечника при аускультации выслушивается шум трения поражённых листков брюшины – симптом „рашпиля". Выявляется болезненность и напряжение мышц в правой подвздошной и паховой областях; симптомы раздражения брюшины м. б. ограниченными или разлитыми. Для мезаденита характерны: q симптом Мак-Фаддена – болезненность по краю прямой мышцы живота на 2– 4 см ниже пупка; q симптом Клейна – перемещение болевой точки справа налево при повороте больного со спины на левый бок; q симптом Штернберга – болезненность при пальпации по линии, соединяющей правую подвздошную область с левым подреберьем. Диагноз подтверждают с помощью лапароскопии. Большое диагностическое значение имеют УЗИ органов брюшной полости и КТ.

Дифференциальный диагноз ГВ и васкулита гиперчувствительности

ЛЕЧЕНИЕ Двигательный режим. В острый период болезни необходимо резкое ограничение двигательной активности (постельный режим) до стойкого исчезновения геморрагических высыпаний; через 5 -7 дней последних высыпаний режим постепенно становится менее строгим. При нарушении постельного режима возможны повторные высыпания, объясняемые как «ортостатическая пурпура» . В среднем длительность такого режима составляет 3 -4 недели. При нефрите длительность постельного режима зависит от его течения. Возобновление геморрагических высыпаний требует возврата к постельному режиму.

Диета. Очень важно исключить дополнительную сенсибилизацию больных, в т. ч. и пищевыми аллергенами, поэтому необходима элиминационная (гипоаллергенная) диета: исключаются экстрактивные вещества, яйцо, шоколад, какао, кофе, цитрусовые, клубника, земляника, красные яблоки, сдоба, продукты промышленного консервирования, а также индивидуально непереносимые пищевые продукты. При абдоминальном синдроме показана диета № 1, при тяжелом нефрите — диета № 7 (без соли, по показаниям, без мяса и творога) с постепенным переходом на гипохлоридную диету, добавляя соль в готовые блюда из расчета 0, 5 г/сут. , через 1, 5 -2 месяца — 3 -4 г/сут. При указании в анамнезе лекарственной аллергии исключаются эти препараты, а также аллергизирующие медикаменты (в т. ч. все витамины), способные поддерживать или провоцировать обострения ГВ.

Энтеросорбция показана при всех клинических формах ГВ, учитывая механизм ее действия: связывание биологически активных веществ и токсинов в просвете кишечника. Используются следующие препараты: тиоверол — 1 чайная ложка 2 раза в сутки; полифепан — 1 г/кг в сутки в 1 -2 приема; нутриклинз — 1 -2 капсулы 2 раза в сутки. Длительность терапии при остром течении заболевания — 2 -4 недели, при волнообразном — 1 -3 месяца. Антиагрегантная терапия также показана при всех клинических формах ГВ. Основной механизм действия: угнетение циклооксигеназы, тромбоксан- и простациклинсинтетазы тромбоцитов и сосудистой стенки, что способствует улучшению микроциркуляции за счет блокады агрегации тромбоцитов. Суточные дозы используемых препаратов: курантил — 3 -5 мг/кг, трентал — 5 -10 мг/кг, аспирин — 5 -10 мг/кг, тиклопедин — 0, 25. Назначаются антиагреганты в течение всего курса лечения (не менее 3 -4 недель). При волнообразном течении кожной пурпуры препараты используются до ее полного купирования, при нефрите — длительно, до 6 мес. , с повторными курсами в течение 2 -3 мес. при сохранении микрогематурии и протеинурии. При выраженной гиперкоагуляции возможно назначение двух препаратов с различными механизмами действия (например, курантил и аспирин).

Антикоагулянтная терапия также показана при всех клинических формах ГВ. Основной препарат — гепарин, учитывая, что он ингибирует: факторы свертывания крови, активированные антитромбином III (AT-III); тромбин и активацию протромбина Xа; активацию 1 -го компонента комплемента. Доза препарата и длительность применения определяются клинической формой болезни (табл. 1): Эффективной дозой гепарина считается та, которая повышает активированное частичное тромбопластиновое время в 1, 5 -2 раза. Эффект от применения гепарина проявляется только при взаимодействии с AT-III — главным ингибитором тромбина. Поэтому если у больного выявляется дефицит АТ-III, возможно использование свежезамороженной плазмы (СЗП) как источника АТ-III (см. ниже). Антигистаминная терапия целесообразна при наличии в анамнезе у больного пищевой и лекарственной аллергии, учитывая гиперергический и парааллергический механизмы патогенеза ГВ. Используемые препараты: тавегил, диазолин, фенкарол, терфен в суточной дозе 2 -4 мг/кг в течение 7 -10 дней.

Антибактериальная терапия целесообразна при следующих факторах: сопутствующей инфекции; обострении хронических очагов инфекции; упорном волнообразном течении кожной пурпуры (как терапия ex juvantibus); формировании нефрита. Необходимо помнить, что повышение температуры, лейкоцитоз, увеличение СОЭ могут быть обусловлены иммунным асептическим воспалением. Оправданно назначение антибиотиков нового поколения — малоаллергизирующих, с широким спектром действия, одно-двукратным суточным приемом в возрастных дозах. Наиболее эффективны макролиды (сумамед, клацид).

Терапия глюкокортикоидами (ГК). Эффективность ГК при ГВ обусловлена сочетанием их иммуносупрессивного и выраженного противовоспалительного эффектов. Показания к терапии глюкокортикоидами при ГВ следующие: распространенная кожная пурпура с выраженным тромбогеморрагическим компонентом и некрозами или выраженный экссудативный компонент высыпаний; тяжелый абдоминальный синдром; волнообразное течение кожной пурпуры; нефрит с макрогематурией или нефротическим синдромом.

Раннее назначение ГК позволяет быстрее купировать вышеуказанные клинические симптомы, сократить общий курс терапии и (что очень важно!), предотвратить дальнейшее развитие поражения почек. Инфузионная терапия используется при ГВ для улучшения реологических свойств крови и периферической микроциркуляции: при выраженном тромбогеморрагическом компоненте пурпуры, ангионевротических отеках и абдоминальном синдроме вводятся среднемолекулярные плазмозаменители — реополиглюкин, реомакродекс из расчета 10 -20 мл/кг в/в капельно, медленно; при тяжелом абдоминальном синдроме эффективно введение глюкозоновокаиновой смеси (1: 2) из расчета 10 мл/год жизни (но не более 100 мл); в случае реактивного панкреатита при абдоминальном синдроме необходимо введение ингибиторов протеолитических ферментов и системы кининов — контрикал 20 -40 тыс. ЕД в сут. , трасилол — 50 -100 тыс. ЕД в сут. ; при неэффективности терапии на фоне дефицита АТ-III может быть эффективным введение плазменно-гепариновой смеси: СЗП из расчета 1020 мл/кг в сут. + 500 ЕД гепарина на 50 мл СЗП. Введение СЗП противопоказано у больных из группы риска по развитию нефрита.

Нестероидные противовоспалительные препараты (НПВП) эффективны при ГВ, поскольку ограничивают развитие экссудативной и пролиферативной фаз воспаления за счет подавления: активности циклооксигеназ, синтеза провоспалительных простагландинов ПГЕ 2 из арахидоновой кислоты, подвижности нейтрофилов, действия лизосомальных гидролаз, свободнорадикальных реакций. НПВП целесообразно использовать при упорном волнообразном течении кожной пурпуры, преимущественно с геморрагическим компонентом при наличии противопоказаний к терапии ГК. Противовоспалительный эффект наиболее ярко выражен (при хорошей переносимости) у ортофена. Суточная доза препарата — 1 -2 мг/кг, длительность терапии — 4 -6 недель. Ортофен не следует назначать одновременно с ацетилсалициловой кислотой, т. к. при этом его уровень в плазме крови значительно снижается вследствие его вытеснения из связи с белками крови и быстрого выведения с желчью в кишечник.

Противовоспалительное, а также иммуномодулирующее действие присуще производному хинолина — плаквенилу. Этот препарат стабилизирует клеточные мембраны, снижает высвобождение лизосомальных ферментов и некоторых лимфокинов, что препятствует возникновению клона сенсибилизированных клеток, активации системы комплемента и Т-киллеров. Терапевтический эффект развивается через 6 -12 недель от начала лечения. При ГВ плаквенил показан при нефрите — гематурической, нефротической и смешанной формах. Суточная доза — 4 -6 мг/кг, однократно на ночь, курс лечения — от 4 до 12 мес. При макрогематурии, нефротической и смешанной формах нефрита плаквенил назначается на фоне терапии ГК при начале снижения их дозы. Из-за опасности развития ретинопатии лечение проводится под контролем окулиста (1 раз в мес. ). При нефрите у детей с ГВ применение плаквенила позволяет достичь ремиссии в большинстве случаев.

Цитостатики при ГВ используются при нефрите в следующих ситуациях: при наличии противопоказаний к терапии ГК, при быстро прогрессирующем течении нефрита, при рецидиве нефрита с макрогематурией, при неэффективности проводимой терапии. Использоваться они должны только в качестве средств выбора, учитывая их угнетающие действие на костный мозг и иммунитет и опасность возникновения соответствующих осложнений. У детей целесообразно использовать азатиоприн, учитывая его минимальное миелосупрессивное действие. Азатиоприн — антагонист пуриновых оснований — эффективен при ГВ, поскольку он: подавляет реакции клеточного иммунитета и антительного ответа, нарушает процессы распознавания антигена за счет торможения развития клеточных рецепторов на лимфоидных клетках. Суточная доза препарата — 2 мг/кг, длительность терапии — не менее 6 мес. , необходимо регулярно проводить контроль анализа крови. Опыт применения азатиоприна при нефрите у детей с ГВ показал хорошие клинические результаты при отсутствии побочных эффектов.

Мембраностабилизаторы целесообразно использовать при: выраженной кожной пурпуре, волнообразном ее течении, нефрите. Их эффективность обусловлена: угнетающим действием на свободнорадикальные реакции, активацией синтеза факторов неспецифической защиты, потенцированием витамином Е действия противовоспалительных препаратов. Суточные дозы используемых препаратов: витамин Е — 5 -10 мг/кг, ретинол — 1, 5 -2 мг/кг, рутин — 3 -5 мг/кг, димефосфон — 50 -75 мг/кг. Длительность терапии — 1 мес. , при необходимости возможны повторные курсы.

Иммуномодулирующая терапия. Вопрос о назначении препаратов этой группы решается индивидуально. Их назначение целесообразно у часто болеющих детей при волнообразном течении кожной пурпуры, при нефрите, как правило, на фоне ОРВИ или обострении хронических очагов инфекции. Наиболее эффективны следующие препараты: траумель (1 таблетка три раза в день в течение 1 -3 мес. ), дибазол (1 -2 мг/кг в сутки в два приема в течение 1 мес. ). При тяжелом течении васкулита возможно первоначальное введение траумеля внутримышечно в дозе 2 мл один раз в день в течение пяти-десяти дней с последующим переходом на пероральный прием. Реабилитация детей с ГВ, направленная на профилактику рецидивов заболевания включает следующее. Диспансерное наблюдение в течение 3 -5 лет. Выявление и санация хронических очагов инфекции. Лечение сопутствующих заболеваний. Профилактика охлаждения и респираторно-вирусных инфекций. Гипоаллергенная диета в течение 1 года. Отвод от профилактических прививок на 3 -5 лет. Кроме того, при нефрите — домашний режим и обучение на дому в течение 1 года, фитотерапия; при ОРВИ — антибактериальные препараты пенициллинового ряда + дезагреганты + витамин Е в течение 7 -10 дней; контроль анализов мочи, функциональных почечных проб, УЗИ почек, нефросцинтиграфии.

Таблица 1. Антикоагулянтная терапия при ГВ Клинические Суточная доза Длительность формы гепарина, ЕД/кг применения Умеренно выраженная кожная пурпура 200 -300 Пути введения 7 -10 дней в/м, п/к Распространенная 300 -400 кожная пурпура, тромбогеморрагич еский синдром, кожно-суставной синдром 2 -3 недели в/в, в/м, п/к Абдоминальный синдром 300 -500 2 -3 недели в/в, в/м, п/к Нефрит 150 -250 4 -6 недель в/в, п/к
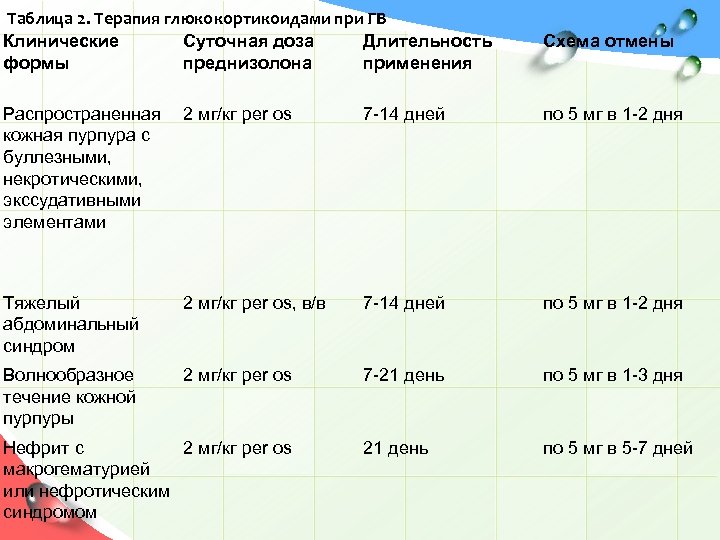
Таблица 2. Терапия глюкокортикоидами при ГВ Клинические Суточная доза Длительность формы преднизолона применения Схема отмены Распространенная 2 мг/кг per os кожная пурпура с буллезными, некротическими, экссудативными элементами 7 -14 дней по 5 мг в 1 -2 дня Тяжелый абдоминальный синдром 2 мг/кг per os, в/в 7 -14 дней по 5 мг в 1 -2 дня Волнообразное течение кожной пурпуры 2 мг/кг per os 7 -21 день по 5 мг в 1 -3 дня 21 день по 5 мг в 5 -7 дней Нефрит с 2 мг/кг per os макрогематурией или нефротическим синдромом

7089a0581b26de02b72c3bfe1d4b7aef.ppt