гемор инсульт.pptx
- Количество слайдов: 46

Геморрагический инсульт Выполнила: интерн кафедры нервных болезней и восстановительной медицины с курсом психического здоровья Быковская Елена Александровна

Определение Инсульт(геморрагический/ишемический) это клинический синдром, представленный очаговыми неврологическими и/или общемозговыми симптомами, развивающихся внезапно вследствие острого нарушения мозгового кровообращения, сохраняющийся не менее 24 часов или заканчивающийся смертью больного в эти или более ранние сроки.

Геморрагический инсульт – это любое спонтанное (нетравматическое) кровоизлияние в полость черепа и включает следующие формы: Паренхиматозное(внутримозговое) Вентрикулярное Спонтанное субарахноидальное Спонтанное эпидуральное Нетровматическая субдуральная гематома Смешанные формы
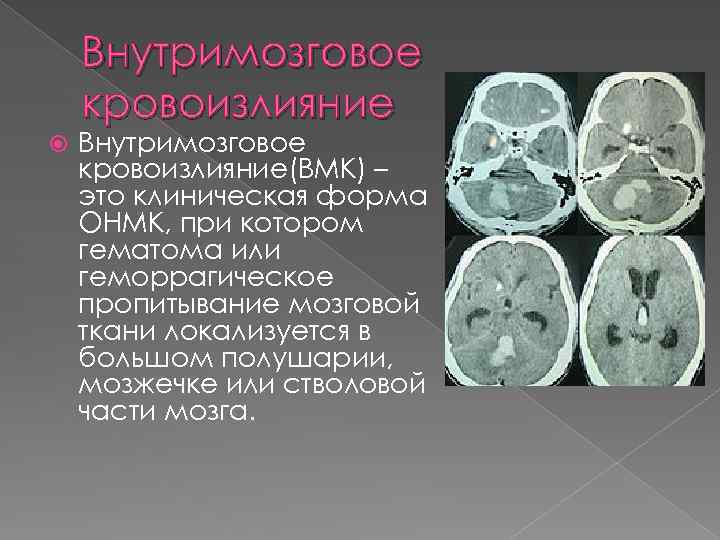
Внутримозговое кровоизлияние(ВМК) – это клиническая форма ОНМК, при котором гематома или геморрагическое пропитывание мозговой ткани локализуется в большом полушарии, мозжечке или стволовой части мозга.
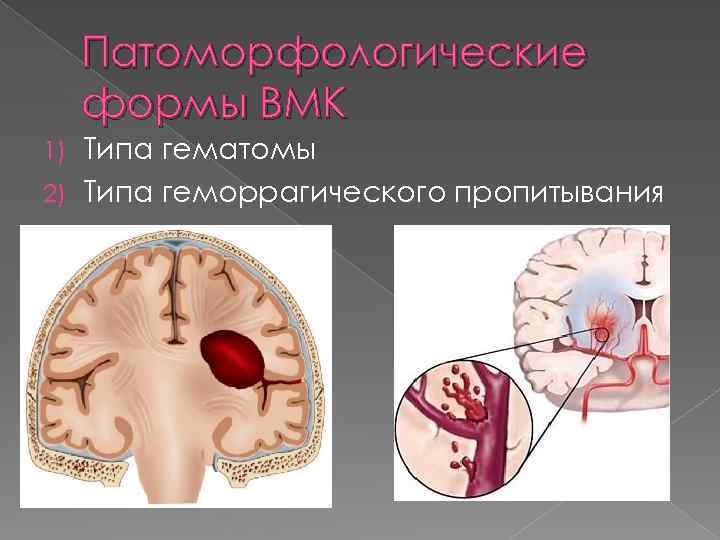
Патоморфологические формы ВМК Типа гематомы 2) Типа геморрагического пропитывания 1)
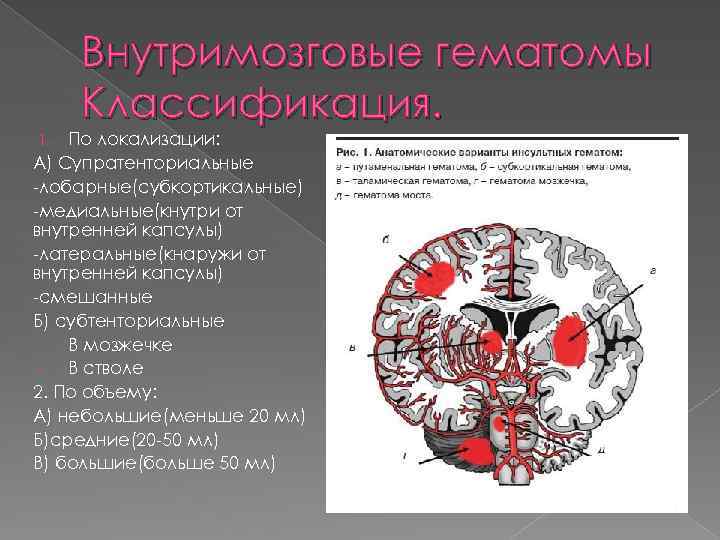
Внутримозговые гематомы Классификация. По локализации: А) Супратенториальные лобарные(субкортикальные) медиальные(кнутри от внутренней капсулы) латеральные(кнаружи от внутренней капсулы) смешанные Б) субтенториальные В мозжечке В стволе 2. По объему: А) небольшие(меньше 20 мл) Б)средние(20 50 мл) В) большие(больше 50 мл) 1.

Механизмы развития ВМК по типу разрыва патологически измененного или аномального сосуда с образованием гематомы 2. По типу диапедеза из мелких артериол, вен, капилляров. 1.
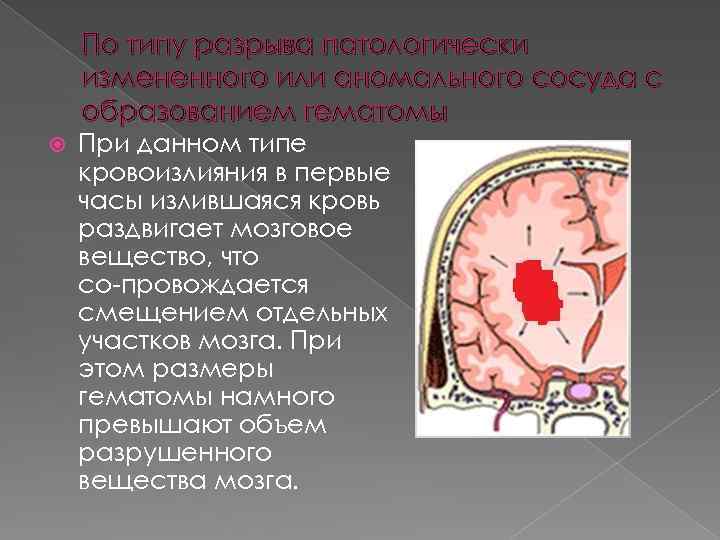
По типу разрыва патологически измененного или аномального сосуда с образованием гематомы При данном типе кровоизлияния в первые часы излившаяся кровь раздвигает мозговое вещество, что со провождается смещением отдельных участков мозга. При этом размеры гематомы намного превышают объем разрушенного вещества мозга.
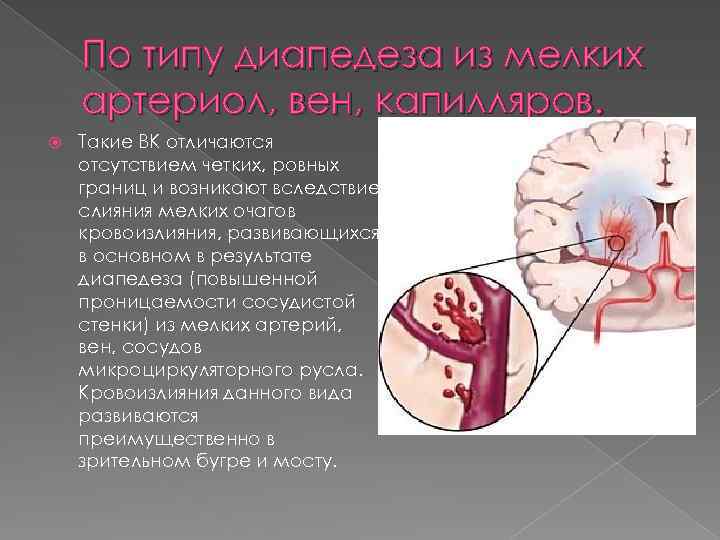
По типу диапедеза из мелких артериол, вен, капилляров. Такие ВК отличаются отсутствием четких, ровных границ и возникают вследствие слияния мелких очагов кровоизлияния, развивающихся в основном в результате диапедеза (повышенной проницаемости сосудистой стенки) из мелких артерий, вен, сосудов микроциркуляторного русла. Кровоизлияния данного вида развиваются преимущественно в зрительном бугре и мосту.

Этиология ВМК Артериальная гипертензия Аномалии развития сосудов: артериальные аневризмы артерио венозные мальформации кавернозные ангиомы 3) Амилоидная ангиопатия 4) Ятрогенные ВМК 5) Вторичные кровоизлияния в первичную опухоль или метастазы 6) Редко: коагулопатии, гемофилия, тромбоцитопении, артерииты 7)Болезнь Мойа 1) 2)

Этиология ВМК 1) Артериальная гипертензия. Наиболее часто (в 70 90% случаев) причиной нетравматических ВК является артериальная гипертензия, обусловленная как гипертонической болезнью, так и другой патологией (заболевания почек, феохромоцитома, эндокрин ныерасстройства). Следует отметить, что при атеросклерозе, не ослож ненном. АГ, кровоизлияния в мозг представляют большую редкость
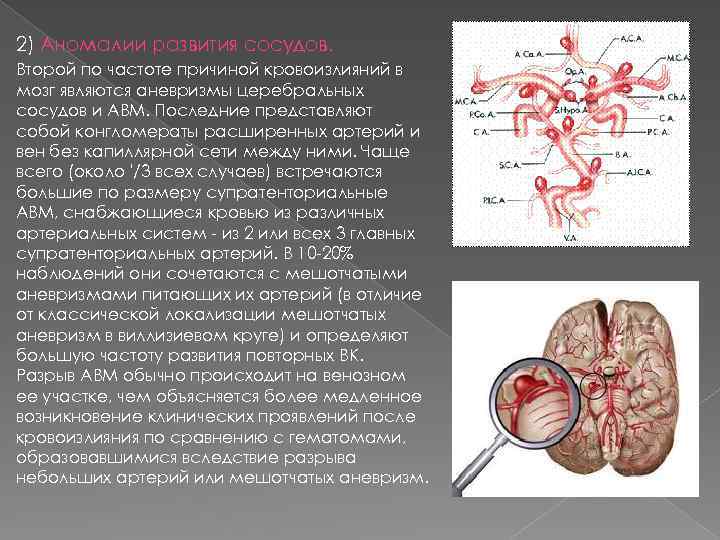
2) Аномалии развития сосудов. Второй по частоте причиной кровоизлияний в мозг являются аневризмы церебральных сосудов и АВМ. Последние представляют собой конгломераты расширенных артерий и вен без капиллярной сети между ними. Чаще всего (около '/3 всех случаев) встречаются большие по размеру супратенториальные АВМ, снабжающиеся кровью из различных артериальных систем из 2 или всех 3 главных супратенториальных артерий. В 10 20% наблюдений они сочетаются с мешотчатыми аневризмами питающих их артерий (в отличие от классической локализации мешотчатых аневризм в виллизиевом круге) и определяют большую частоту развития повторных ВК. Разрыв АВМ обычно происходит на венозном ее участке, чем объясняется более медленное возникновение клинических проявлений после кровоизлияния по сравнению с гематомами, образовавшимися вследствие разрыва небольших артерий или мешотчатых аневризм.

К развитию ГИ могут приводить и другие сосудистые заболевания и мальформации: микотическая аневризма (возникающая при инфекционном миокардите), микроангиомы, кавернозные и венозные ангиомы, артериит, расслоение артерий, тромбоз внутричерепных вен, болезнь мойа.

Болезнь мойа редкая форма хронической облитерации терминальных отделов внутренней сонной артерии (ВСА) с пролифера цией патологических сосудов (так называемые сосуды мойа) на основании головного мозга. В детском возрасте эта болезнь чаще протекает с ишемическими осложнениями, у взрослых она может приводить к ГИ. Кровотечения при болезни мойа возникают из расширенных ветвей передней хориоидальной артерии и(или) задней соединительной артерии (ЗСА). В большинстве расширенных артерий отмечаются выраженный фиброз и истончение медии с фрагментацией эластического слоя. В результате гемодинамического стресса или старения в расширенных артериях с истонченными стенками формиру ются микроаневризмы. Их разрыв составляет основу механизма кровоизлияния при болезни мойа.

Амилоидная ангиопатия. У людей пожилого возраста причиной ВК являются изменения в сосудах, связанные с отложением амилоидного белка в виде бляшек в мышечном слое артерий малого и среднего калибра. Наиболее часто поражаются артерии затылочной, теменной и лобных долей. Амилоидные отложения располагаются только в мозговых сосудах и не относятся к проявлениям генерализованного амилоидоза. Помимо амилоидных отложений в стенке такого сосуда развивается вторичный фибриноидный некроз, что приводит к формированию микроаневризм. При амилоидной ангиопатии сосуды могут быть настолько ломкими, что даже небольшая черепно мозговая травма вызывает кровоизлияние. Нередко гематомы бывают множественными или повторяются через различные интервалы времени. Этот фактор риска значительно нарастает при старении: до 60 лет церебральная амилоидная ангиопатия отмечается у 8% больных ГИ, в 90 лет и старше у 60%.

Ятрогенные ВМК Кровоизлияния в вещество головного мозга являются тяжелым и часто летальным осложнением фибринолитической терапии при остром инфаркте миокарда и ИИ , возникая у 1 % больных. Факторами риска развития этих осложнений являются: возраст старше 65 лет, повышенная масса тела, выраженная АГ, применение стрептокиназы (а не тканевого активатора плазминогена); не исключается также роль амилоидной ангиопатии. Описаны ГИ и на фоне приема антикоагулянтов. Чаще это осложнение развивается на 1 м году лечения, при неадекватном лабораторном контроле проводимой терапии и возникновении выраженного гипокоагуляционного синдрома (снижение протромбинового индекса до 40% или повышение международного нормализующего коэффициента > 5), а также при наличии сочетанных факторов риска, указанных выше.

Другая этиология ВМК ГИ возможен и как осложнение общих тяжелых инфекционных заболеваний, менингоэнцефалита, васкулита, заболеваний крови (гемофилии, лейкемии, геморрагического диатеза, апластической анемии, тромбоцитопенической пурпуры др. ). Так, при гемофилии ВК возникают в случаях тяжелого дефицита фактора VIII, часто при сопутствующей черепно мозговой травме. Низкая концентрация фактора фон Виллебранда может обусловить внутричерепное кровоизлияние, особенно у пациентов с АГ. При лейкозах кровоизлияния обычно множественные и сочетаются с другими формами геморрагии. Это подтверждает гипотезу о возможности двух или нескольких этиологических и патогенетических механизмов ГИ.

Другая этиология ВМК Причиной массивных ВК у больных хроническим алкоголизмом является гипокоагуляционный синдром в результате нарушений функции печени; при наркомании (применение кокаина, амфетамина, метамфетамина и др. ) чаще возникают диапедезные геморрагии. В 5% наблюдений развиваются кровоизлияния в опухоли, чаще в метастатические образования. Гематомы при этом могут локализоваться в необычных для первичного кровоизлияния отделах мозга.

Клиническая картина. Клинические проявления и течение ВК весьма многообразны. Симптоматика развивается, как правило, внезапно, обычно днем, в период активной деятельности больного, хотя в единичных случаях кровоизлияние может возникать в период покоя или во сне. Наиболее частые провоцирующие факторы подъем АД, прием алкоголя; несколько реже инсульт провоцируют физическая нагрузка и горячая ванна.

Функциональные, сосудисто рефлекторные и дисгемические нарушения обусловливают наличие общемозговых, менингеальных и вегетативных симптомов при ГИ.

Общемозговые расстройства являются ведущими в клинической картине ВК. Развиваются резкая головная боль, тошнота, рвота. Приблизительно у 16% пациентов возникают генерализованные эпилептические приступы. Может наблюдаться психомоторное возбуждение. В течение 1 ч появляются нарушения сознания от оглушения до комы.
Менингеальный синдром в первые часы заболевания проявляется гиперестезией (прежде всего светобоязнью), скуловым симптомом Бехтерева. Ригидность мышц затылка, симптомы Кернига, Брудзинского формируются, как правило, позже. Более чем у У 3 пожилых пациентов симптомы раздражения мозговых оболочек не выявляются.

Вегетативные симптомы Широко представлены вегетативные симптомы. Кожные покровы, как правило, багрово красные, покрыты потом, дыхание хриплое, громкое, стридорозное или типа Чейна Стокса, пульс напряжен, АД повышено, быстро возникает гипертермия.

Очаговая симптоматика Лобарные кровоизлияния Клиника лобарных (долевых) кровоизлияний. Лобарное кровоизлияние в лобную долю проявляется: › Бифронтальной головной болью (максимально выраженной на стороне кровоизлияния). › Центральным контралатеральным парезом лица, языка, руки. › Моторной афазией. › Абулией (ослаблением воли). Кровоизлияние в теменную долю проявляется: › Контралатеральной гемигипестезией. › Игнорированием контралатерального зрительного полупространства. › Головной болью (обычно передневисочной локализации). › Слабовыраженным контралатеральным гемипарезом. › Иногда гемианопсией и анозогнозией. Кровоизлияние в затылочную долю проявляется: › Ипсилатеральной болью в области глазницы. › Контралатеральной гомонимной гемианопсией. Кровоизлияние в височную долю проявляется: › Сенсорной афазией Вернике (при поражениях доминантного полушария). › Проводниковой или глобальной афазией (при поражениях доминантного полушария). › Вариабельными дефектами полей зрения. › Головной болью вокруг или перед ипсилатеральным ухом. › Иногда ажитированным делирием.

Глубинные кровоизлияния Ниже описываются характерные клинические признаки глубинных кровоизлияний (из которых наиболее типичным и частым является путаменальное), а также кровоизлияний в ствол мозга и мозжечок.

Кровоизлияния в таламус Кровоизлияние в таламус (таламическая геморрагия) проявляется: Сенсорным дефицитом по гемитипу. Возможен умеренный гемипарез. Афазия (при поражении доминантного полушария). Конвергентно ретракторный нистагм. Ослабление вертикального взора, узкие, не реагирующие на свет зрачки. Девиация глазных яблок вниз внутрь (при сдавлении покрышки среднего мозга), паралич содружественного взора в сторону повреждения или горизонтальная девиация взора. Одно либо двусторонний центральный парез лицевого нерва, Нарушения сознания (наблюдается в 80 90% случаев).

Кровоизлияние в скорлупу Кровоизлияние в скорлупу (путаменальная геморрагия) проявляется: Гемипарезом или гемиплегией. Гемигипестезией. Транзиторной глобальной афазией (при поражениях доминантного полушария). Агнозией или игнорированием левого полупространства (при поражениях субдоминантного полушария). Гомонимной контралатеральной гемианопсией. Параличом взора (больной смотрит на очаг и в противоположную сторону от гемиплегии). Аллоестезией (неприятные стимулы на стороне гемигипестезии воспринимаются на соответствующем месте на здоровой стороне тела). Массивное путаменальное кровоизлияние с масс эффектом или воздействием на передний рог бокового желудочка может сопровождаться угнетением сознания вплоть до комы.

Кровоизлияние в базальные ядра и внутреннюю капсулу Кровоизлияние в базальные ядра и внутреннюю капсулу При кровоизлияние в базальные ядра и внутреннюю капсулу наблюдается: Гемиплегия. Гемианестезия. Гомонимная гемианопсия. Афазия. Центральный парез половины лица и языка. Анозогнозия. Угнетение сознания.

Кровоизлияние в мозжечок может проявляться тем, что при сохранном сознании появляется внезапная боль в затылочной области, головокружение, тошнота, рвота. При этом, в случае развития небольших по размерам кровоизлияний симптоматика может быть ограничена этими признаками. Большие кровоизлияния в мозжечок могут вызвать: Поражение краниальных нервов. Поражение ствола мозга с развитием таких симптомов как: › Грубый нистагм (вертикальный и/или горизонтальный). › Атаксия (нарушение способности стоять и ходить, туловищная атаксия). › Миоз (сужение зрачков, вначале с реакцией на свет, потом точечные зрачки без фотореакции). › Ипсилатеральный или двусторонний горизонтальный паралич взора (возможен паралич взора вверх), а также нистагм в сторону паралича взора. › Ипсилатеральное снижение или отсутствие роговичного рефлекса. › Дизартрия. › Ипсилатеральное периферическое поражение лицевого и тройничного нервов. › Двусторонняя гиперрефлексия и симптом Бабинского. › Возможна межьядерная офтальмоплегия. Развитие комы, чаше отставленное (через 24 – 48 часов). Через сутки и более при больших гематомах возможно развитие признаков вклинения миндалин мозжечка в большое затылочное отверстие (в 50% случаев), таких как: › Бульбарные расстройства. › Тетрапарез. › Нарушение глотания и фонации. › Нарушения дыхания (дыхание Чейна Стокса) с быстрой утратой сознания и развитием комы. › Артериальная гипертензия переходящая в гипотензию. › Тахи или брадикардия, сердечные аритмии. › Гипертермия. › Двустороннее сужение зрачков с последующим мидриазом. › Развитие «окулярного боббинга» периодов содружественных быстрых движений глазных яблок вниз с последующим медленным возвращением в первоначальное положение (признак двустороннего поражения моста).

Кровоизлияние в варолиев мост Кровоизлияние в варолиев мост (понтинная геморрагия) проявляется: Головной болью. Тошнотой. Головокружением. Дизартрией. Внезапной утратой сознания (нередко внезапно развившейся комой). Тетрапарезом. Нарушением дыхания. Гипертермией. «Точечными» зрачками. Фиксацией глазных яблок в центральном положении. Утратой окулоцефалического и окуловестибулярного рефлексов. Периодами содружественных быстрых движений глазных яблок вниз с последующим медленным возвращением в первоначальное положение (так называемый «окулярный боббинг» признак двустороннего поражения моста).

Кровоизлияние в мезенцефальной области Кровоизлияние в мезенцефальной области (мезенцефалическая геморрагия) проявляется: Головной болью. Рвотой. Угнетением сознания. Анизокорией. Отсутствием реакции зрачков на свет. Парезом взора вверх. При небольших кровоизлияниях возможно развитие: › › › Мезенцефалического синдрома Парино. Вертикального паралича взора. Двустороннего синдрома Горнера. Двустороннего паралича блокового нерва. Одностороннего синдрома Горнера. Атаксии.

Кровоизлияние в латеральные отделы покрышки ствола мозга Кровоизлияние в латеральные отделы покрышки ствола мозга Кровоизлияние в латеральные (понтомезенцефальные) отделы покрышки ствола мозга проявляется: Миозом с сохранной реакцией на свет. Ипсилатеральным параличом взора в сторону очага. Ипсилатеральной межъядерной офтальмоплегтей. Контралатеральным гемипарезом. Контралатеральной гемигипестезией. Ипсилатеральной атаксией.

Кровоизлияние в продолговатый мозг Кровоизлияние в продолговатый мозг (медуллярная геморрагия) встречается редко и проявляется: Внезапной головной болью. Головокружением. К которым наиболее часто присоединяются нарушения чувствительности и дисфагия. Возможно также: Развитие пареза мягкого неба. Пареза языка (XI нерв). Мозжечковой атаксии. Тетрапареза.

Осложнения и причины летального исхода Прорыв крови в желудочки мозга. Вторичные кровоизлияния в ствол мозга. Височно тенториальное вклинение и вклинения миндалин мозжечка в большое затылочное отверстие (дислокационный синдром). Системные нарушения гемодинамики и дыхания. Окклюзионная гидроцефалия. Повышение внутричерепного давления. Эпилептический синдром, Гидроцефалия, Повышенное внутричерепное давление, Депрессия. Центральный постинсультный болевой синдром в парализованных конечностях. Соматические осложнения. › › › Инфекции мочевых путей, недержание мочи. Пневмония, аспирация, гиповентиляция легких, ателектаз. Тромбоэмболия легочной артерии. Декомпенсация сердечной недостаточности, нарушения ритма сердца, инфаркт миокарда, ортостатическая гипотензия. Желудочно кишечное кровотечение, стрессовые язвы. Тромбоз глубоких вен голени. Дегидратация. Отёк лёгких. Сепсис. Пролежни, мышечная гипотрофия, контрактуры в конечностях. Падения больных с переломом конечностей.

Диагностика Задачи диагностики Выяснить инсульт ли это, или иное заболевание (в 5% случаев). Подтвердить диагноз инсульта и дифференцировать кровоизлияние в мозг и инфаркт мозга для максимально раннего начала специфической терапии. Определить размеры и локализацию кровоизлияния, пораженный сосудистый бассеин, выраженность отека мозга, выраженность смещения срединных структур мозга и дислокационных синдромов.

Методы диагностики Методы нейровизуализации (КТ, МРТ) При КТ или МРТ головного мозга можно определить наличие внутримозгового кровоизлияния (в виде зоны повышенной плотности (гиперденсивной зоны)) и его этиологию (выявление аневризмы, кавернозной ангиомы, опухоли мозга), провести дифференциальный диагноз внутримозгового кровоизлияния с другими формами инсульта и иными заболеваниями, установить размеры и локализацию гематомы, состояние подлежащей (перифокальной) мозговой ткани, наличие гидроцефалии, прорыва крови в желудочки, сопутствующего субарахноидального кровоизлияния, диагностировать смещение, вклинение мозговых структур. В настоящее время, если применяются современная КТ, МРТ аппаратура, диагностические возможности обоих методов приблизительно одинаковы. КТ имеет некоторое преимущество при выявлении расширения желудочков мозга, в то время как МРТ более адекватна для оценки структурных поражений подлежащего вещества головного мозга и выявления перифокального отека и развития мозгового вклинения.

Эхоэнцефалоскопия (Эхо. ЭС) При невозможности проведения КТ или МРТ головного мозга проводится эхоэнцефалоскопия. Метод является косвенным, достаточно малоинформативным и позволяет выявить смешение срединных структур мозга (М эха), При этом смещение М эха более 3 мм в первые часы после начала инсульта позволяет заподозрить объемный процесс (опухоль, абсцесс) или обширное кровоизлияния в мозг. При ишемическом инсульте также в некоторых случаях возможно значимое смещение М эха, но обычно оно наблюдается при массивных инфарктах мозга значительно позже, после формирования зоны перифокального отека.

Спинномозговая пункция При возможности проведения КТ или МРТ, спинномозговую пункцию проводят в случае, если клинически имеются признаки субарахноидального кровоизлияния (выраженная цефалгия, менингеальный синдром, светобоязнь), но методы нейровизуализации не выявляют его. При невозможности проведения методов нейровизуализации люмбальная пункция является одним из значимых методов подтверждения диагноза при кровоизлиянии в мозг. Как правило, выявляется спинномозговая жидкость с примесью крови через несколько часов от начала кровоизлияния, а при ограниченных лобарных гематомах примесь крови может выявиться только через 2 – 3 суток. Отсутствие примеси крови в спинномозговой жидкости не исключает диагноза внутримозгового кровоизлияния.

Церебральная ангиография Дигитальная субтракционная ангиография позволяет выявить источник кровоизлияния (при подозрении на аневризму, артериовенозную мальформацию, кавернозную ангиому) для принятия решения о проведении хирургического вмешательства. Показаниями к ангиографии является субарахноидальное кровоизлияние, выявление необычных зон кальцификации головного мозга, очевидные сосудистые аномалии, выявление крови в необычных местах (например, сильвиевой борозде), а также у пациентов с отсутствующими очевидными причинами кровотечения (например, при изолированном внутрижелудочковом кровоизлиянии). При наличии возможности предпочтительнее проведение методов МРТ или КТ ангиографии в силу их меньшей инвазивности и достаточно высокой информативности.

Транскраниальная допплеровская сонография ТКДГ является методом, который потенциально может помочь в косвенной оценке масс эффекта и отслеживании изменений внутричерепного давления. Возросшее внутричерепное давление и сниженное церебральное перфузионное давление дают характерные изменения при допплерографии в виде уменьшения диастолической скорости и нарастания пульсаторного индекса.

Диагностические критерии. 12. 1. Жалобы и анамнез: длительно существующая артериальная гипертония, нередко с кризовым течением развитие инсульта во время эмоционального или физического перенапряжения высокое артериальное давление в первые минуты, часы после начала инсульта бурное развитие неврологической и общемозговой симптоматики, приводящей нередко уже через несколько минут к коматозному состоянию больного (особенно это характерно для кровоизлияния в ствол мозга или мозжечок) характерный вид больных багрово синюшное лицо, особенно при гиперстенической конституции, при этом тошнота или неоднократная рвота редкость преходящих нарушений мозгового кровообращения в анамнезе выраженная общемозговая симптоматика, жалобы на головную боль в определенной части головы за несколько секунд или минут до появления очаговой неврологической симптоматики. Частые симптомы: головная боль, головокружение шаткость, неустойчивость при ходьбе асимметрия лица нарушение речи слабость в конечностях, онемение в конечностях судорожный припадок тошнота, рвота нарушения зрения повышение температуры тела боли в области сердца, сердцебиение нарушение дыхания 12. 2 Физикальный осмотр Неврологический осмотр с оценкой неврологического статуса по шкале NIHSS (приложение 1), уровня сознания по шкале ком Глазго (приложение 2). 12. 3 Лабораторные исследования: В анализе ликвора свежие эритроциты 12. 4. Инструментальные исследования: На КТ или МРТ головного мозга наличие геморрагического очага При исследовании глазного дна – застой диска зрительного нерва нейрохирурга, ангиохирурга, кардиолога. Ишемическим инсультом, Объемными образованиями головного мозга. › › Консультации специалистов по показаниям. Дифференциальная диагностика проводится с:

Лечение Цели лечения › Коррекция нарушений жизненно важных функций и систем организма. › Минимизация неврологического дефекта. › Профилактика и лечение неврологических и соматических осложнений. Задачи лечения › Снижение и стабилизация повышенного АД, остановка кровотечения и удаление гематомы, в некоторых случаях устранение источника кровотечения (аневризмы, кавернозной ангиомы и др. ). › Нейропротекция и восстановление мозговой ткани. › Нормализация функции дыхания. › Нормализация кровообращения. › Регуляция гомеостаза. › Уменьшение отека головного мозга. › Симптоматическая терапия.

Хирургическое лечение Проводятся открытые операции на гематомах, пункционные аспирации гематом стереотаксическим методом и вентрикулярное дрениерование по показаниям. Хирургическое лечение ВМ гематом – удаление гематомы. Показания: Латеральная гематома более 30 40 мл Лобарная гематома более 20 30 мл Гематома в мозжечке более 15 мл Противопоказания: Гематома более 120 мл Агональное состояние больного или оценка по шкале Глазго 4 балла и менее Лобарные гематомы у пожилых пациентов Более 4 х часов от инсульта 1)

2) Хирургическое лечение отека головного мозга, гидроцефалии с дислокационным синдромом. наложение наружного вентрикулярного дренажа показано при быстром прогрессировании гидроцефалии и неэффективности консервативных мероприятий декомпрессионная трепанация черепа

Прогноз При кровоизлиянии в мозг летальный исход в первый месяц наблюдается у 40 – 60% больных. Причинами смерти являются: Массивная (более 60 мл) гематома. Отёк, дислокация головного мозга. Прорыв крови в желудочки. Тромбоэмболия легочной артерии. Пневмония. Инфаркт миокарда, Острая сердечная недостаточность. Неблагоприятные прогностические факторы кровоизлияния в мозг: Кома (особенно длящаяся более 6 12 часов). Гипергликемия. Возраст старше 65 лет. Объем гематомы более 60 мл. Прорыв крови в желудочки. Гемиплегия.

Спасибо за внимание!
гемор инсульт.pptx